监测性病诊断标准与病例报告要求
性病诊断标准与报病要求

以下情况不做隐性梅毒诊断,也不 作为隐性梅毒病例报告
在对人群筛查中,发现的无任何症状与体征, RPR/TRUST阳性, TPPA/TPHA阴性,不为 隐性梅毒
在对人群筛查中,发现的无任何症状与体征, RPR/TRUST阴性, TPPA/TPHA阳性,需要 进一步询问病史,或随访进一步检查
在对人群筛查中,发现的无任何症状与体征, RPR/TRUST阳性, TPPA/TPHA阳性,经过 询问病史,过去有明确的梅毒诊断史,经过 了规范的长效青霉素治疗,并排除再感染的 可能性,不为隐性梅毒
以下情况不做隐性梅毒诊断,也不 作为隐性梅毒病例报告
术前、孕产妇梅毒血清检测阳性者,不立 即作为隐性梅毒诊断与报告。应确定诊断, 或由皮肤性病科医生会诊,或转诊到皮肤 性病科,进一步检查后确认是否为隐性梅 毒。
鼻中隔等穿孔性损害;骨、眼损害,其它内脏损害。神经梅毒、心血管梅 毒 实验室检查 RPR/TRUST阳性,未做TPPA/TPHA/TP-ELISA
隐性梅毒的诊断标准
确诊病例-实验室诊断病例
病史:性接触史/性伴感染史 临床表现:无任何梅毒症状与体征 实验室检查
RPR/TRUST阳性;和 TPPA/TPHA/TP-ELISA阳性;和 脑脊液检查(WBC、蛋白量)无异常
疑似病例-疑似病例
病史:性接触史/性伴感染史 临床表现:无任何梅毒症状与体征 实验室检查
RPR/TRUST阳性,未做TPPA/TPHA/TP-ELISA
后天梅毒病例报告要求
✓ 无梅毒相应期的临床表现不能报告梅毒 ✓ 仅分实验室诊断病例与疑似病例
✓ 无临床诊断病例 ✓ 无病原携带病例 ✓ 无阳性检测病例
性病诊断标准与报告要求
生殖道沙眼衣原体感染诊断要点:
生殖道沙眼衣原体感染诊断标准根据中国疾病预防控制中心印发的《全国性病监测方案(试行)》(2007年)。生殖道沙眼衣原体感染诊断原则应根据流行病学史、临床表现及实验室检查等进行综合分析。
病种
病例分类
病史
临床表现
实验室检查
生殖道沙眼衣原体感染
确诊病例
(实验室诊断病例)
有多性伴,不安全性行为,或性伴感染史
男性尿道炎、附睾炎;女性宫颈炎、盆腔炎;男性和女性直肠炎、眼结膜炎;新生儿眼结膜炎、肺炎等。
沙眼衣原体抗原检测阳性;或沙眼衣原体核酸检测阳性;或沙眼衣原体细胞培养阳性
无症状感染(病原携带者)
同上
无临床症状
同上
生殖道沙眼衣原体感染病例报告要求:
①只报告以前未做出诊断的首诊病例或新发病例,复诊与随访检测者不报告。②生殖道沙眼衣原体感染再次感染者需要报告。③新生儿生殖道沙眼衣原体眼结膜炎病例需要报告。④生殖道沙眼衣原体感染病例分类为实验室诊断病例和病原携带者,无临床诊断病例、疑似病例和阳性检测病例。
④生殖器疱疹复发病例不报告。⑤无生殖器疱疹的临床表现,仅为单纯疱疹病毒(HSV-1或HSV-2)血清抗体阳性者不报告。⑥生殖器疱疹病例分类为临床诊断病例和实验室诊断病例,无疑似病例、病原携带者和阳性检测病例。
欢迎您的下载,
资料仅供参考!
致力为企业和个人提供合同协议,策划案计划书,学习资料等等
打造全网一站式需求
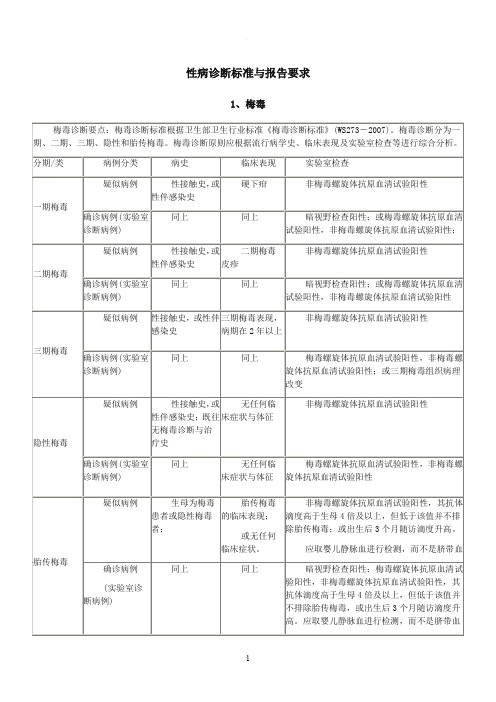
硬下疳
非梅毒螺旋体抗原血清试验阳性
确诊病例(实验室诊断病例)
同上
同上
暗视野检查阳性;或梅毒螺旋体抗原血清试验阳性,非梅毒螺旋体抗原血清试验阳性;
二期梅毒
国家5种监测性病报病要求

.
NCSTD
关于就诊
首诊--首次诊断,第1次诊断,新诊断, 以前从未诊断过
--首次诊断≠首次接诊
初诊--可能是首诊,也可能不是首诊 复诊--不可能是首诊
Gong XD
.
NCSTD
应报告的病例
1. 新发病的病例 最新发病:疾病是最新发生的 有发病症状,有发病日期 --一期、二期、三期梅毒 --生殖器疱疹 新发病例=新发生的病例 --尖锐湿疣 --有症状淋病 新发病例≠新发现的病例 --有症状的生殖道沙眼衣原体感染
Gong XD
.
NCSTD
国家卫计委诊断标准
2016年11月29日国家卫计委发布通告(国 卫通〔2016〕18号)
尖锐湿疣诊断 ( WS/T 235—2016 ) 生殖道沙眼衣原体感染诊断( WS/T 513—
2016 )
Gong XD
.
NCSTD
谢谢!
Gong XD
.
NCSTD
Gong XD
.
NCSTD
不应报告的病例
4. 复诊、复查、多处就诊:
--同一医疗机构复诊 (但在医疗机构首次就诊时未被诊断,复诊时
诊断的病例应报告) --同一地区不同医疗机构多次就诊 --跨地区、跨省份多处就诊 --年度内、跨年度随访复查:如定期梅毒血
清复查
5. 复发病例:
--如生殖器疱疹与尖锐湿疣复发病例、梅毒 复发病例等
次感染病例 4. 其它情形 如没有记录的证据表明该病例已被报告
过的病例,需要报告
Gong XD
.
NCSTD
不应报告的病例
1. 不符合诊断标准
2. 诊断未得到明确
--例如:仅仅是梅毒血清学检查阳性, 并没有得到诊断
性病诊断标准与报病要求最新

应取婴儿静脉血,而非脐带血检测
胎传梅毒(先天梅毒)
Gong XD NCSTD
以下情况不做胎传梅毒诊断,也不 作为胎传梅毒病例报告
生母患过梅毒,经过合适的、规范的长效青霉 治疗, RPR/TRUST阳性,但滴度很低(在1︰4 及以下);所生婴儿没有任何症状与体征, RPR/TRUST阳性,但滴度很低(在1︰4及以下), TPPA/TPHA阳性,不做为胎传梅毒病病例报告
或
疑似病例-疑似病例
病史:生母为梅毒患者或感染者 临床表现:2岁以内发病的早期胎传梅毒,类似于二期梅毒表现;2岁以 后发病的晚期胎传梅毒,类似于三期梅毒的表现。胎传隐性梅毒,无症状。 实验室检查
RPR/TRUST阳性,抗体滴度等于或高于生母4倍(2个稀释度)。未做
TPPA/TPHA
Gong XD NCSTD
Gong XD NCSTD
梅毒
Gong XD NCSTD
文件来源
卫生部卫生行业标准
《梅毒诊断标准》WS 273-2007
Gong XD NCSTD
Gong XD NCSTD
梅毒诊断标准与病例报告
一期梅毒 二期梅毒 三期梅毒 隐性梅毒 胎传梅毒
诊断原则
病史、临床表现、实 验室检测结果三者结 合起来综合判断
Gong XD NCSTD
梅毒病例报告要求
无硬下疳临床表现者不能报告为一期梅毒
无二期梅毒临床表现者不能报告为二期梅毒
无三期梅毒临床表现者不能报告为三期梅毒
有梅毒临床表现不能报告为隐性梅毒
仅分实验室诊断病例与疑似病例
无临床诊断病例 无病原携带病例
性病诊断标准与报病要求

淋病
2. 临床表现 ① 无合并症淋病---男性尿道炎;女性尿道炎、宫颈炎;女童外阴阴道 炎 ② 有合并症淋病---男性附睾炎、睾丸炎、前列腺炎等;女性盆腔炎、 前庭大腺炎 ③ 泌尿生殖器外的淋病---眼结膜炎;咽炎;直肠炎;播散性淋病
淋病
3. 实验室检查 ① 男性尿道分泌物涂片查到细胞内革兰阴性双球菌,或 ② 临床标本淋球菌培养阳性
一病人在不同医院就诊 • 漏报:首次就诊时未诊断,复诊时确诊但未报
复习
• 梅毒的诊断分类是 1. 临床诊断病例 确诊病例 2. 疑似病例 确诊病例 3. 病原携带者 确诊病例
复习
• 淋病的诊断分类是 1. 临床诊断病例 确诊病例 2. 疑似病例 确诊病例 3. 病原携带者 确诊病例
复习
• 生殖道沙眼衣原体感染的诊断分类是 1. 临床诊断病例 确诊病例 2. 疑似病例 确诊病例 3. 病原携带者 确诊病例
生殖器疱疹-病例定义
临床诊断病例
确诊病例
符合1(流行病学史) 符合临床诊断病例
和
和
2(临床表现) 3(实验室检查)中任1项
生殖器疱疹的病例报告
基于临床诊断病例即可报告 每例生殖器疱疹病人只报告一次 以前无生殖器疱疹诊断的首诊病例应报告
报病中值得注意的一些问题
• 病例分类错误:如淋病和梅毒的临床诊断病例 • 重复报病:如尖锐湿疣和生殖器疱疹的复发病例,同
系统性合并症
宫颈、咽部、直肠、尿道 前庭大腺炎、宫颈炎 结膜炎、咽炎 直肠炎 尿道炎 外阴阴道炎 前庭大腺脓肿 附睾炎、前列腺炎 淋巴管炎 阴茎水肿、尿道周围脓肿 输卵管炎(盆腔炎) 播散性淋球菌感染 —关节炎、腱鞘炎 —皮炎 —心内膜炎 —脑膜炎
淋病
1. 流行病学史 ① 有不安全性行为,或 ② 多性伴史,或 ③ 性伴感染史,或 ④ 新生儿的母亲有淋病史
性病病例报告规范和管理要求

生殖道沙眼衣原体感染
19439
23.27
17835
21.56
8.99
合计
83533
100.00
82722
100.00
0.98
2015年梅毒分期/分类构成比
胎传梅毒 0.12%
一期梅毒 14.40%
隐性梅毒 67.64%
二期梅毒 16.97%
三期梅毒 0.86%
一期:4846例 二期:5711例 三期:290例 胎传:41例 隐性:22756例
脑脊液检查(WBC、蛋白量)无异常
➢ 疑似病例
病史:性接触史/性伴感染史 临床表现:无任何梅毒症状与体征 实验室检查
RPR/TRUST阳性,未做TPPA/TPHA/TP-ELISA
胎传梅毒的诊断标准
➢ 确诊病例
病史:生母为梅毒患者或感染者
临床表现:2岁以内发病的早期胎传梅毒,类似于二期梅毒表现; 2岁以后发病的晚期胎传梅毒,类似于三期梅毒的表现。胎传隐性 梅毒,无症状。
n性病报告病种——五种
梅毒 淋病
乙类传染病
尖锐湿疣 生殖器疱疹 生殖道沙眼衣原体感染
其他法定管理以及 重点监测传染病
(二)疫情概况
病例数
“十二五”期间五种性病流行趋势图
50000 45000 40000 35000 30000 25000 20000 15000 10000
5000 0
45094
筛查中发现的无任何症状与体征,非梅毒螺旋体 抗原血清试验阴性,梅毒螺旋体抗原血清试验阳 性者。
以下情况不做隐性梅毒病例报告
筛查中发现的无任何症状与体征,非梅毒螺旋体抗 原血清试验阳性,梅毒螺旋体抗原血清试验阳性, 经询问病史,过去有明确梅毒诊断史,经过规范治 疗者。
性病诊断标准与病例报告要求

性病诊断标准与病例报告要求(2022年)一、梅毒病例:(一)、关于梅毒病例诊断与报告要求及相关事项:1.梅毒诊断与报病复杂,应根据既往梅毒诊疗史、临床表现、实验室检测结果综合分析,而不是仅依据实验室检测结果。
2.报告首诊病例,首次诊断的疑似病例、确诊病例均须报告。
对于疑似病例,应随访,尽快补充另一试验,及时订正。
3.既往有梅毒诊疗史者、梅毒疗后复查评价疗效者(包括年度内、跨年度、跨地区、跨机构)不报告,须详细记录病史证据。
4.梅毒血清筛查时发现的特异性试验阳性、非特异性试验阴性者,无梅毒诊疗史,无梅毒症状与体征,暂不报病,1个月后随访再次检测,如非特异性试验仍阴性不报病,如转阳则报病。
5.隐性梅毒无发病日期,规定传染病报告卡的“发病日期”栏填写实验室检测日期。
6.对于二期与一期梅毒皮损重叠者,报二期梅毒。
7.对于一期或二期梅毒病例,检测有脑脊液异常或有神经系统、视力、听力损害症状,仍报告为一期或二期梅毒;对于无症状无体征的隐性梅毒,检测有脑脊液异常但无任何神经系统症状,仍报告为隐性梅毒;对于有神经系统症状、视力、听力损害的神经梅毒、眼梅毒、耳梅毒,无一期或二期梅毒临床表现,报告为三期梅毒。
8.梅毒再次感染者需要报告(如梅毒血清治愈后再次感染出现硬下疳;有证据表明,梅毒治疗有效或血清固定后再次感染,非特异性抗体试验滴度升高4倍)。
9.由于梅毒病情进展而致诊断变更,需要重新报告(如原一期、二期或隐性梅毒发展为三期梅毒等);但如果是原分期诊断错误,则在原报卡上订正诊断与订正报告,不重新报卡。
10.医生填写梅毒报卡时,应在“备注”栏填写诊断依据,包括:既往梅毒诊疗史、临床特征、实验室检测结果、报告科室。
11.医生做出梅毒诊断,以及在门诊、住院病历登记时均应分期,不能简单诊断与记录为“梅毒”。
(二)、关于梅毒血清学检测方法1.梅毒血清学试验方法分为两类:①.特异性抗体试验:包括 TPPA、TP-ELISA、TP-化学发光法(CLIA)、快速免疫层析法(RT)等;②.非特异性抗体试验:包括 RPR、TRUST、VDRL 等。
性病病例诊断报告标准和管理

Gong XD NCSTD
4.3.3 实验室检查
非梅毒螺旋体血清学试验 阳性(见)。 4.3.3.2 梅毒螺旋体血清学试验 阳性(见)。 4.3.3.3 脑脊液检查 (主要用于神经梅毒的诊断) 白细胞计数≥10 6×10/L,蛋白量>500mg/L,且无其他引起这
Gong XD NCSTD
4 诊断依据
4.1 一期梅毒 4.1.1 流行病学史 多数有不安全性行为史,或性伴感染
史,或多性伴史。
Gong XD NCSTD
4.1.2 临床表现
硬下疳:潜伏期2周~4周(平均3周),多见于外 生殖器等性接触部位。起初表现为小丘疹,逐渐 发 展为直径约1cm~2cm的圆形或椭圆形浅在性溃疡, 界限清楚、边缘略隆起,溃疡面清洁;一般为单发; 触诊基底质韧,呈软骨样硬度;无明显疼痛或触痛。 硬下疳也可不典型,或可因为继发细菌感染,表现 为自觉疼痛、多个溃疡、深或大的溃疡、溃疡面有脓 性渗出物、触之不硬等。
--通过询问过去诊疗史 ,来确定确定是否为首诊 病例
什么不报告--排除标准:
以下病例不报告: 1. 复诊病例 2. 复发病例 3. 多处就诊病例(仅第一次得
到诊断时报告) 4. 随访复查病例:如梅毒年度
内随访血清复查,跨年度随 访血清复查 5. 诊断未得到明确的病例:仅 仅是梅毒血清筛查阳性,但 未能明确诊断(明确诊断后 确定是否需要报告)。如血 站查出梅毒阳性不报病
(见附录、、)。
Gong XD NCSTD
4.1.3 实验室检查
暗视野显微镜检查、镀银染色检查或核 酸扩增试验
硬下疳损害刮取渗液或淋巴结穿刺液 可查见梅毒螺旋体,或核酸扩增试验检 测梅毒螺旋体核酸阳性
性病诊断标准与报告要求

梅毒血清学检测:
一、非梅毒螺旋体抗原血清试验(非特异性试验) 快速血浆反应素诊断试验(RPR)19元 甲苯胺红血清不需加热试验(TRUST) 性病研究实验试验(VDRL) 血清不需加热的反应素(USR)
二、梅毒螺旋体抗原血清试验(特异性试验) 梅毒螺旋体明胶颗粒凝集试验(TPPA) (金标准) 34元 酶免法(TP--ELISA )目前医院最多 梅毒螺旋体血凝试验(TPHA) 荧光螺旋体抗体吸收(FTA-ABS) 胶体金法(TP--R性T病)诊断标准与报告要求 化学发光免疫分析法(TP--CLIA)
❖ 2012年底下发新的《性病防治管理办法》仍为5种 性病。
性病诊断标准与报告要求
需要监测的性病
淋病 梅毒
乙类传染病管理
生殖道沙眼衣原体感染 尖锐湿疣 生殖器疱疹
性病诊断标准与报告要求
监测疾病
河南省性病流行特点
1、我省梅毒报告发病率在全国属于中等流行,淋病等其 他性病报告发病率在全国属于低发流行地区。 2、我省性病病例以梅毒为主,占80%以上,其中隐性梅 毒占全部梅毒的60%以上,梅毒每年以30%以上的速度增 长,其他几种性病变化不大。 2、梅毒、淋病发病数年龄集中在20岁-50岁,这也是人群 的性活跃期。 3、梅毒病例女性稍多于男性,淋病病例男性远多于女性。 4、郑州市等市报告病例数较多。原因一是流动人口较多, 发病因素也较多;二拥有知名度较高的省级医院较多,所 以其发病人数较多。
三期梅毒表现, 病期在2年以上
性接触史, 或性伴感染史; 既往无梅毒诊 断与治疗史
无任何临床症状 与体征
实验室检查
非梅毒螺旋体抗原血清试验阳性, (RPR定性)
暗视野检查阳性; 或梅毒螺旋体抗原血清试验阳性,非梅毒螺旋体抗原血清 试验阳性;
性病诊断要点和病例报告要求

3. 以下情况的新生儿出生时不报病, 不随访:
①如果生母在妊娠前患有梅毒,经正规治疗(使用 苄星青霉素或头孢曲松药物治疗),在妊娠前已达 到梅毒血清学治愈(即非特异性抗体试验阴性), 或梅毒 血清固定,排除了再感染。新生儿梅毒血清 特异性抗体试验与非特异性试验均阴性。
例
疑
似
病 例
其他病例
婚或 婚内),或性 物; 女性宫颈粘液
伴(配偶 感染史, 脓性分泌 物。肛交
患者也可能不 提供 者直肠粘液脓 性分
真实病史或无法询 泌物。新生儿眼结
问到病史
膜脓性分泌物
实验室检测 无
●临床疑似患者取分泌物 ,涂 片,做革兰染色镜 检,可见典 型的多形核 白细胞内革兰阴性 双球 菌。
体细胞培养阳性
无临床症状(多数女性 无症 状)
生殖道沙眼衣原体感染病例报告要 求
硬下疳(性接触部位软骨样硬度 的无 痛性溃疡),可伴有近卫淋
巴结无痛性 肿大
●梅毒血清非特异性抗体试验阳性,未做特异性试验;或●梅毒血清特异性 抗 体试验阳性,未做非特异性试验(或非特异性试验阴性)
确诊病例
疑似病例
二期梅毒
同上
性接触史(包括非婚或婚内 ), 或性伴(配偶)感染 史,患者也 可能不提供真 实病史或无法询问 到病史
或不 明
无或有胎传梅毒症 状与 体征(婴 幼儿)
TPPA阳性(18月龄及以上婴幼儿)
(一)胎传梅毒诊断与报病要求
1. 报告首诊病例,首次诊断的胎传梅毒疑似 病例、确诊病例均须报告。对于胎传梅毒疑 似病例,应随访,根据随访结 果做出订正。 有证据表明的已明确诊断的胎传梅毒病例复 诊、多处就诊、随访检测者(包括年度内、跨 年度、跨地区) 不报告。
性病诊断标准和性病病例报告要求

淋病-病例定义
疑似病例
同时符合1(流行病 学史)
和 2(临床表现)中任
1项
确诊病例
同时符合疑似病例 和
3(实验室检查)中任1项
淋病的病例报告
符合确诊诊断的首诊病例应报告, 淋病的报 告病例均为实验室诊断病例,不应报告为 临床诊断病例。
同时符合疑似病例 和
3中①(暗视野) 或
③(螺旋体试验)
二期梅毒
1. 流行病学史
① 有多性伴,或 ② 不安全性行为,或 ③ 性伴感染史,或 ④ 输血史(早期梅毒病人为供血者)
2. 临床表现 肤损害 75%~80% 粘膜损害 30% 全身淋巴结肿大 50%~60% 关节炎、关节痛、骨膜炎 肝炎 肾小球肾炎、肾病综合征 虹膜睫状体炎、脉络膜视网膜炎 神经系统病变 脱发
② 晚期胎传梅毒----在2岁以后发病,出现各种炎症性或标记性损害 ③ 胎传隐性梅毒----无临床表现
3. 实验室检查
① 暗视野显微镜检查阳性 ② 非梅毒螺旋体抗原血清学试验阳性,且滴度高于生母的2个稀释
度,也就是说滴度是生母的4倍;或出生后3个月随访滴度升高 ③ 梅毒螺旋体抗原血清学试验阳性
性病诊断标准和病例报告要求
港闸区疾病预防控制中心 2013年3月7日
性病诊断标准
根据《中华人民共和国传染病防治法》 、卫生部关于《传 染病信息报告管理规范》和国家CDC关于《全国性病监测 方案(试行)》的要求,需要监测的性病为:
(1)国家法定报告传染病:淋病、梅毒 (2)其他法定管理和重点监测传染病:生殖道沙眼衣原
发作持续2年 三期(晚期)梅毒:病程大于2年 可有严重的神经系统或
心血管系统的损害 隐性(潜伏)梅毒 胎传(先天)梅毒
性病诊断标准与报告要求
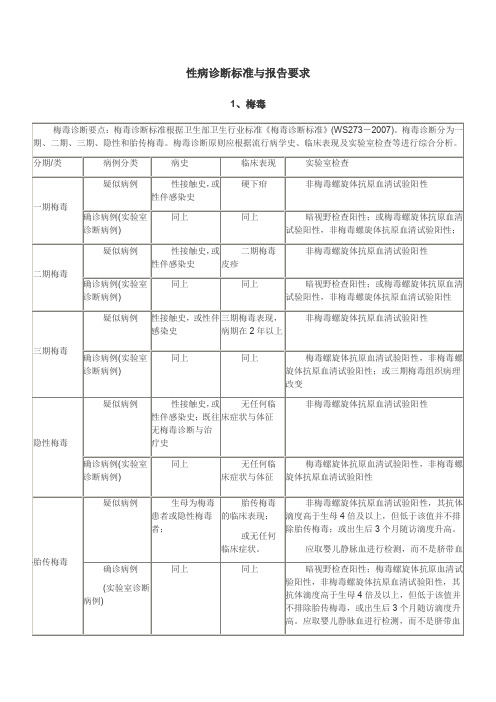
无任何临床症状与体征
非梅毒螺旋体抗原血清试验阳性
确诊病例(实验室诊断病例)
同上
无任何临床症状与体征
梅毒螺旋体抗原血清试验阳性,非梅毒螺旋体抗原血清试验阳性
胎传梅毒
疑似病例
生母为梅毒患者或隐性梅毒者;
胎传梅毒的临床表现;
或无任何临床症状。
非梅毒螺旋体抗原血清试验阳性,其抗体滴度高于生母4倍及以上,但低于该值并不排除胎传梅毒;或出生后3个月随访滴度升高。
同上
同上
暗视野检查阳性;或梅毒螺旋体抗原血清试验阳性,非梅毒螺旋体抗原血清试验阳性
三期梅毒
疑似病例
性接触史,或性伴感染史
三期梅毒表现,病期在2年以上
非梅毒螺旋体抗原血清试验阳性
确诊病例(实验室诊断病例)
同上
同上
梅毒螺旋体抗原血清试验阳性,非梅毒螺旋体抗原血清试验阳性;或三期梅毒组织病理改变
隐性梅毒
疑似病例
4、尖锐湿疣
尖锐湿疣诊断要点:
尖锐湿疣诊断标准根据卫生部卫生行业标准《尖锐湿疣诊断标准及处理原则》(WS235-2003)。
病种
病例分类
病史
临床表现
实验室检查
尖锐湿疣
临床诊断病例
有多性伴,不安全性行为,或性伴感染史,或感染史不明
生殖器或肛周有肉眼可见的赘生物损害,疣体形状有:丘疹型、乳头型、菜花型、鸡冠型、蕈样型等
分期/类
病例分类
病史
临床表现
实验室检查
一期梅毒
疑似病例
性接触史,或性伴感染史
硬下疳
非梅毒螺旋体抗原血清试验阳性
确诊病例(实验室诊断病例)
同上
性病诊断标准和报病要求完整版PPT

诊断梅毒必备:临床症状、传染病史、实验室结果。 实验室结果包含:初筛(RPR\TRUST等),确认试验(暗示涂片、 TPPA\ELISA\FTA-ABS等) 实验室结果对诊断有参考价值的是:初筛+,确认试验+,初筛滴度大于等 于1:8以上 真正以实验室结果作为诊断的只有:1、直接涂片查到螺旋体。2、初筛+ ,确认试验+,初筛高滴度 所以各科医师们遇到疑似梅毒病例一定要请皮肤性病科专业医师会诊 , 不要以实验室结果为依据诊断梅毒,特别是综合医院,住院、术前检 查、产前检查发现双+,请一定找专科医师会诊 隐性梅毒的问题:如果临床症状、传染病史缺失。必需是初筛+,确认试 验+,初筛高滴度。才可以确诊隐性梅毒。
确诊病例
同时符合疑似病例 和
3中①(暗视野) 或
③(螺旋体试验)
二期梅毒
1. 流行病学史
①有多性伴,或 ②不安全性行为,或 ③性伴感染史,或 ④输血史(早期梅毒病人为供血者)
二期梅毒
2. 临床表现
① 可有一期梅毒史,病期在2年以内 ② 有多形性皮疹、扁平湿疣,全身浅表淋巴结肿大,骨关节
、眼、内脏及神经系统损害等
③在对人群筛查或健康体检中,发现的无任何症 状与体征,RPR(或TRUST)阳性,TPPA(或TPHA)阳 性,经过询问病史,过去有明确的梅毒诊断史, 经过了规范的长效青霉素治疗,并排除再感染的 可能性,不能诊断为隐性梅毒;对于无梅毒史或 病史不详者,RPR(或TRUST)阳性,但滴度<1:8 ,且TPPA(或TPHA或TP-ELISA)阳性,又未经过 规范驱梅治疗的患者,暂时建议予“不除外隐性 梅毒”诊断,可在患者知情同意下予以驱梅治疗 或进行随访观察。
梅毒诊断应根据流行病学史、临床表现和实验室结果进 行诊断。 对于一期、二期与三期梅毒,具备流行病学史、临床表 现和实验室结果中的非梅毒螺旋体抗原血清试验及确证 试验均阳性者(对于一期梅毒也可非梅毒螺旋体抗原血清 试验阴性),为确诊病例,即实验室诊断病例;具备流行 病学史、临床表现和实验室结果中的非梅毒螺旋体抗原 血清试验阳性,未做确证试验,为疑似病例。 对于隐性梅毒,具有流行病学史、无任何临床表现、实 验室结果中的非梅毒螺旋体抗原血清试验及确证试验均 阳性者,为确诊病例,即实验室诊断病例;具备流行病 学史、无任何临床表现和实验室结果中的非梅毒螺旋体 抗原血清试验阳性,未做确证试验,为疑似病例。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
因治疗后血清滴度可下降并阴性,故可作为疗效观察、 判愈、复发或再感染的指征
梅毒螺旋体抗原血清学试验原理
检测梅毒患者血中特异性抗梅毒螺旋体抗原 的抗体
感染梅毒螺旋体后,一旦梅毒螺旋体抗体试 验呈阳性,则患者终身阳性
梅毒血清学试验结果解释(临床医生诊 断参考依据)
试验结果
梅毒螺旋体抗原 非梅毒螺旋体抗原
血清试验
血清试验
参考结果解释*
阳性
阳性
可能为现症梅毒
阴性
阳性
非梅毒螺旋体血清试验假阳性
阳性
阴性
临床治愈的早期梅毒(既往感染者) 或极早期梅毒
阴性
阴性
排除梅毒感染 或极早期梅毒
一期梅毒诊断依据
1. 流行病学史 2. 有不安全性行为,或 3. 多性伴,或 4. 性伴感染史
梅毒
梅毒
病原体:苍白螺旋体(梅毒螺旋体)
病例报告:实验室确诊病例、疑似病例
分期和分类:一期梅毒
二期梅毒
三期梅毒
胎传梅毒
隐性梅毒
梅毒的诊断依据
流行病学史:后天梅毒的性接触史、先天梅毒 儿的生母感染史
临床表现:分型和分期的依据 实验室诊断:病原学检查和血清学检测
梅毒病原学检查
一期梅毒诊断依据
2. 临床表现
3.
硬下疳:
4.
①触诊时有软骨样硬度
5.
②无疼痛与压痛(无继发感染时)
6.
③损害数目通常仅一个
7.
④损害表面清洁
8.
⑤不经治疗可在3~8周内自然消失,不留痕迹
一期梅毒诊断依据
3. 实验室检查 4. 暗视野显微镜检查阳性
5. 非梅毒螺旋体抗原血清学试验(或)阳性
6. 梅毒螺旋体抗原血清学试验(或)阳性
2. 临床表现
3. 皮肤损害
4. 粘膜损害
5. 全身淋巴结肿大
6. 关节炎、关节痛、骨膜炎
7. 肝炎 8. 肾小球肾炎、肾病综合征
<10%
9. 虹膜睫状体炎、脉络膜视网膜炎
10. 神经系统病变
11. 脱发
淋病
淋病
病原体:淋球菌 病例报告:实验室确诊病例、疑似病例
淋病诊断依据
流行病学史:不洁性接触史、新生儿母亲淋病史等 临床表现: 无合并症淋病:淋菌性尿道炎、宫颈炎 有合并症淋病:淋菌性附睾炎、前列腺炎、盆腔炎、 泌尿生殖器外的淋病:淋菌性眼结膜炎、咽炎、直
肠炎 播散性淋病 实验室检查
一期梅毒病例定义
疑似病例
同时符合1(流行 病学史)
和 2(临床表现)
和 3中的②(非特异性抗
体试验)
确诊病例
同时符合疑似病例 和
3中①(暗视野) 或
③(特异性抗体试验)
二期梅毒的诊断依据
1. 流行病学史 2. 有多性伴,或 3. 不安全性行为,或 4. 性伴感染史,或 5. 输血史
二期梅毒的诊断依据
梅毒的血清学检测
非梅毒螺旋体抗原血清学试验(非特异性梅毒抗体) 梅毒螺旋体抗原血清学试验(特异性梅毒抗体)
非梅毒螺旋体抗原血清学试验原理
梅毒螺旋体一旦感染人体,宿主可对螺旋体表面的 脂质作出免疫应答,产生抗类脂抗原的抗体(非特 异性抗体)
未经治疗的病人,其血清内的非特异性抗体可长期 存在。经正规治疗后,非特异性抗体可以逐渐减少 滴度至转为阴性
是目前公认的梅毒抗原血清学试验的“金标准”,常用于新方法、 新试剂的参照标准。
梅毒螺旋体抗原血清试验临床意义
作为非梅毒螺旋体抗原血清试验(如等)初筛阳性标本 的确证试验,排除假阳性
不能区分既往感染和现症感染,应结合非梅毒螺旋察的指标
梅毒螺旋体抗原血清学试验方法
梅毒螺旋体颗粒凝集试验 () 梅毒螺旋体血球凝集试验 () 梅毒酶联免疫吸附试验() 化学发光免疫分析法() 梅毒免疫层析法-梅毒快速检测 () 荧光螺旋体抗体吸收试验() 梅毒螺旋体蛋白印迹试验()
试验用梅毒螺旋体致敏明胶颗粒与人血清中的抗梅毒螺旋体抗体 结合,产生可见的凝集反应,具有较高的敏感性和特异性。
淋病实验室检查
涂片革兰染色镜检 淋球菌分离培养 核酸检测
涂片镜检
男性取尿道分泌物,涂片镜检,找到革兰阴性 双球菌(仅能作为男性淋病实验室诊断的依据)
淋球菌分离培养
培养基:、巧克力琼脂等 培养环境:2 淋球菌鉴定: 初步鉴定:菌落特征、革兰染色、氧化酶试
验 进一步鉴定:糖发酵试验、荧光抗体染色法
暗视野显微镜检查梅毒螺旋体 标本采集皮肤黏膜损害、淋巴结穿刺液、胎盘
组织 比较适用于一期二期和胎传梅毒
病原学检查的临床意义
螺旋体检查是诊断早期梅毒 的最佳方法,对于患者的早 期诊断、及时治疗、预后和 尽早切断传染源都有十分重 要的意义。
阳性结果可作为实验室确证 病例报告依据,阴性结果不 能排除梅毒
非梅毒螺旋体抗原血清学原理
方法包括: (1)快速血浆反应素环状卡片试验 () (2)甲苯胺红不加热血清试验() (3)性病研究实验室试验 ()等。 抗原抗体结合形成复合物,凝集成网状沉淀颗
粒被肉眼所见 上述方法的敏感性和特异性都基本相似,但实
验记录需正确登记所用试剂
非梅毒螺旋体抗原血清试验临床意义
核酸检测
不依赖于活的病原体存在 高特异性和敏感性 适合尿道、宫颈、阴道分泌物以及尿液等标本
淋病病例定义
疑似病例
同时符合流行病学 史
和 临床表现中任一项
确诊病例
同时符合疑似病例 和
实验室检查中任一项
淋病报病需关注以下几点
符合确诊诊断的首诊病例应报告 可以报告疑似病例,但一周以内要及时更正 淋病的报告病例不可报告为临床诊断病例
国家监测性病的诊断标准 和病例报告要求
全国性病监测方案
淋病 梅毒 生殖道沙眼衣原体感染 尖锐湿疣 生殖器疱疹
病例定义依据
淋病卫生部淋病诊断行业标准( 268-2007) 梅毒卫生部梅毒诊断行业标准( 273-2007) 生殖道沙眼衣原体感染中国性病控制中心性病诊疗指南(2007) 尖锐湿疣卫生部尖锐湿疣诊断标准与处理原则( 235-2003) 生殖器疱疹卫生部生殖器疱疹诊断标准与处理原则( 236-2003)
