早产儿治疗用氧和视网膜病变防治指南
中国早产儿视网膜病变筛查指南
随着我国围产医学和新生儿学突飞猛进的发展,新生儿重症监护病房(neonatal intensive cRre unit,NICU)的普遍建立,早产儿、低体重儿的存活率明显提高,曾在发达国家早期就已出现的早产儿视网膜病变(retinopathy of prematurity,ROP)在我国的发病有上升趋势。
ROP 严重时可导致失明,是目前儿童盲的首位原因,对家庭和社会造成沉重负担。
ROP 的发生原因是多方面的,与早产、视网膜血管发育不成熟有关,用氧是抢救的重要措施,又是致病的常见危险因素。
出生孕周和体重愈小,发生率愈高。
2004 年卫生部颁布了中华医学会制定的《早产儿治疗用氧和视网膜病变防治指南》,积极推动了我国早产儿救治和ROP 防治的工作进程,但目前ROP 的防治任务仍十分严峻。
ROP 最早出现在矫正胎龄(出生孕周+ 出生后周数)32 周,早期筛查和正确治疗可以阻止病变的发展。
为进一步解决这一严重影响早产儿生存质量的问题,做好ROP 的防治工作,减少ROP 致盲率,中华医学会眼科学分会眼底病学组重新修订中国早产儿视网膜病变筛查指南,供临床应用。
一、疾病定义、分区和分期、专业术语1.定义:ROP 是发生在早产儿和低体重儿的眼部视网膜血管增生性疾病。
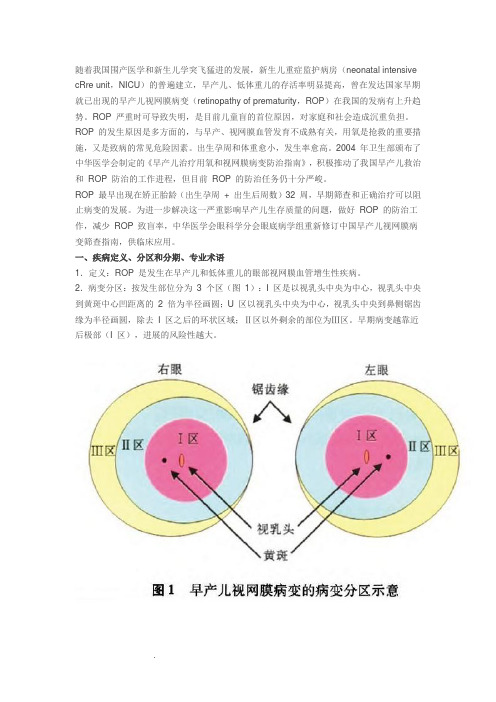
2.病变分区:按发生部位分为3 个区(图1):I 区是以视乳头中央为中心,视乳头中央到黄斑中心凹距离的2 倍为半径画圆;U 区以视乳头中央为中心,视乳头中央到鼻侧锯齿缘为半径画圆,除去I 区之后的环状区域;Ⅱ区以外剩余的部位为Ⅲ区。
早期病变越靠近后极部(I 区),进展的风险性越大。
3.病变分期:病变按严重程度分为5 期(图2-7):(1)1 期:约发生在矫正胎龄34 周,在眼底视网膜颞侧周边有血管区与无血管区之间出现分界线;(2)2 期:平均发生于矫正胎龄35 周(32~40 周),眼底分界线隆起呈嵴样改变;(3)3 期:平均发生于矫正胎龄36 周(32~43 周),眼底分界线的嵴样病变上出现视网膜血管扩张增殖,伴随纤维组织增殖;阈值前病变平均发生于矫正胎龄36 周,阈值病变平均发生于矫正胎龄37 周;(4)4 期:由于纤维血管增殖发生牵拉性视网膜脱离,先起于周边,逐渐向后极部发展;此期根据黄斑有无脱离又分为A 和B,4A 期无黄斑脱离,4B 期黄斑脱离;(5)5 期:视网膜发生全脱离(大约在出生后10 周)。
早产儿用氧指南

《早产儿治疗用氧和视网膜病变防治指南》(修订版)前言早产儿视网膜病变(retinopathy of prematurity,ROP)是主要见于早产儿、低出生体质量儿的一种以视网膜血管异常增殖为特点的眼底疾病,目前仍是儿童致盲的主要原因之一。
这是一种可防治的疾病,合理用氧可显著减少ROP的发生,而及时的筛查和治疗则对预防ROP 致盲至关重要。
为此,国家卫生部于2004年特制订颁布了《早产儿治疗用氧和视网膜病变防治指南》,对于规范我国的早产儿用氧和ROP防治,降低ROP发生率和致盲率起到了重要作用。
不过,该指南颁布至今已9年,国内外对早产儿氧疗目标值、辅助通气指征、肺表面活性物质的应用、ROP的适宜筛查对象、最佳筛查及治疗时机、治疗方法等方面的认识均有较多基于循证医学证据的更新。
ROP国际分类标准(International Classification of Retinopathy of Prematurity,ICROP)于2005年进行了首次修订,美国儿科学会(AAP)也于2013年对美国ROP筛查指南进行了修订。
我国国家卫生与计划生育委员会(原卫生部)医疗服务监管司曾于2010年和2012年2次委托本会组织了早产儿用氧和ROP防治现状的检查,并组织专家结合检查结果和目前该领域的研究进展对2004年版《早产儿治疗用氧和视网膜病变防治指南》进行了修订,以便更好地指导临床。
1早产儿治疗用氧1.1给氧指征临床上有呼吸窘迫的表现,吸入空气时动脉氧分压[pa(O2)]<50 mmHg(1 mmHg=0.133 kPa)或经皮氧饱和度(TcSO2)<85%者。
治疗的理想目标是维持pa(O2)在50~80 mmHg,或TcSO2在88%~93%,TcSO2不宜高于95%。
1.2氧疗及呼吸支持方式1.2.1头罩吸氧或改良鼻导管吸氧头罩吸氧或改良鼻导管吸氧用于有轻度呼吸窘迫的患儿。
给氧体积分数视病情需要而定,初始氧体积分数不宜高于400 mL/L,10~20 min后根据pa(O2)和TcSO2调整。
早产儿治疗用氧和视网膜病变防治指南(修订

早产儿治疗用氧和视网膜病变防治指南(修订)引言早产儿是指在妊娠期未满37周的胎儿。
由于早产儿的肺功能不健全,他们通常需要额外的氧气供应来维持呼吸。
然而,过度或不足的氧气供应都可能对早产儿的视网膜造成损害,从而导致视网膜病变。
本指南旨在提供早产儿治疗用氧和视网膜病变防治的指导,帮助医生们制定科学合理的治疗方案。
氧气治疗原则1.个体化治疗:根据早产儿的具体情况,确定合理的氧气供应。
2.动态监测:对早产儿的氧气供应进行动态监测,随时调整氧浓度,以满足患儿的需求。
3.避免高浓度氧气治疗:尽量避免给早产儿高浓度氧气治疗,以减少可能的视网膜病变风险。
4.补充氧气时机:根据早产儿的氧饱和度进行补充氧气,保持在90%-95%的范围内。
5.适时减少氧气供应:一旦早产儿的氧饱和度稳定在90%以上,逐渐减少氧气供应。
视网膜病变预防和治疗1.早期筛查:早产儿出生后4-6周进行眼底检查,以早期发现视网膜病变的征兆。
2.定期随访:对于有视网膜病变征兆的早产儿,应定期进行随访,密切监测病情的发展。
3.个体化治疗:根据早产儿的视网膜病变程度和眼底血管发育情况,制定个体化的治疗方案。
4.光凝治疗:对于有严重视网膜病变的早产儿,可考虑进行光凝治疗,以阻止病变的进一步恶化。
5.家庭教育:向早产儿的家长提供必要的教育,告知他们早产儿视网膜病变的风险和预防措施,以保障早产儿的眼健康。
注意事项1.团队合作:早产儿治疗用氧和视网膜病变防治需要一个多学科的团队合作,包括儿科医生、眼科医生、呼吸治疗师等。
2.患者家属沟通:与早产儿的家长积极沟通,解答他们对治疗和预后的疑问,提供必要的心理支持。
3.随访和追踪:对早产儿的治疗过程进行随访和追踪,及时发现和处理可能的并发症和损害。
4.知情同意:在进行治疗之前,应与早产儿的家长充分沟通,取得知情同意,并解释可能的风险和预期效果。
结论早产儿治疗用氧和视网膜病变防治是一个复杂的过程,需要一个多学科的团队合作,以确保治疗方案的科学合理和早产儿的视网膜健康。
早产儿治疗用氧和视网膜病变防治指南【最新版】

早产儿治疗用氧和视网膜病变防治指南为指导医务人员规范开展早产儿、低体重新生儿抢救及相关诊疗工作,降低早产儿视网膜病变的发生,提高早产儿、低体重新生儿生存质量,卫生部委托中华医学会组织儿科学、围产医学、新生儿重症监护、眼科等专业的专家,就早产儿治疗用氧和视网膜病变防治问题进行了专门研究,总结国内外的经验,拟定了《早产儿治疗用氧和视网膜病变防治指南》,供医务人员在执业过程中遵照执行。
随着医学科学的发展和医疗技术的进步,早产儿、低体重新生儿的抢救存活率不断提高,许多在原有医疗条件下难以成活的早产儿、低体重新生儿得以存活。
但是,一些由于早产儿器官发育不全和医疗救治措施干预引发的早产儿视网膜病变、支气管-肺发育不良等问题也逐渐暴露出来。
据世界卫生组织统计,早产儿视网膜病变已成为高收入国家儿童致盲的首位原因。
这一问题引起国内外医疗学术界的高度重视。
卫生部要求,在《指南》执行过程中,卫生行政部门和医疗机构要有针对性地组织对医务人员进行早产儿抢救治疗用氧和视网膜病变的预防、诊断、治疗方面的培训,重点加强对产科、儿科和眼科专业医务人员的培训,使其能够按照《指南》要求,正确应用早产儿抢救措施,早期识别早产儿视网膜病变,降低致盲率。
医疗机构之间要建立转诊制度。
医疗机构尤其是基层医疗机构医务人员要提高对早产儿视网膜病变的认识,加强对早产儿的随诊,要及时指引早产儿到具备诊治条件的医疗机构进行检查、诊断或治疗。
卫生行政部门要加强对医疗机构执行《指南》有关情况的指导和监督,重点加强对产科、儿科和眼科医务人员掌握《指南》情况及医疗机构落实转诊制度等情况的监督检查。
二○○四年四月二十七日附件早产儿治疗用氧和视网膜病变防治指南近10余年来,随着我国围产医学和新生儿学突飞猛进的发展,新生儿重症监护病房(neonatal intensive care unit, NICU)的普遍建立,早产儿、低出生体重儿经抢救存活率明显提高,一些曾在发达国家出现的问题如早产儿视网膜病变(retinopathy of prematurity,ROP)、支气管肺发育不良(broncho-pulmonary dysplasia, BPD)等在我国的发病有上升趋势。
早产儿视网膜病预防管理专家共识完整版

早产儿视网膜病预防管理专家共识完整版早产儿视网膜病(retinopathy of prematurity,ROP)是一种可预防的视网膜血管异常增生相关的致盲性眼病,其受多因素影响,不规范氧疗、低胎龄和低出生体重是导致具有视力威胁ROP的主要高危因素。
此外,炎症、感染、营养不良、贫血、酸碱失衡、早产儿并发症等也是发生ROP 的危险因素。
这些因素均可作为预防或治疗ROP的相关靶点。
2008年法国研究人员偶然发现,普萘洛尔可成功调控婴儿血管瘤的生长并促进其消退。
2015年普萘洛尔被提出作为ROP的一种早期预防方法以及现有ROP 的一种治疗选择。
本共识针对这些内容,明确ROP的临床预防管理策略。
2004年,新生儿科和眼科专家组制订了《早产儿治疗用氧和早产儿视网膜病变防治指南》[1 ]。
2013年中国医师协会新生儿分会专家组对其进行了修订,发布了《早产儿治疗用氧和早产儿视网膜病变防治指南(修订版)》[2 ]。
2014年和2023年眼科专家组分别制订了《中国早产儿视网膜病变筛查指南(2014年)》[3 ]和《早产儿视网膜病变分类和治疗专家共识(2023年)》[4 ],明确了ROP的筛查、诊断和治疗,但是对于ROP的临床综合预防措施尚无共识意见。
为降低严重ROP的发生率,减少早产儿童视力受损和失明的风险,需要进一步优化和规范预防ROP的临床措施。
因此,中华医学会儿科学分会新生儿学组组织新生儿科和眼科专家,针对我国ROP临床管理的现状与存在的问题,共同制订了早产儿视网膜病预防管理专家共识(2024)(简称本共识),明确了ROP的临床预防管理方向。
一、共识制定方法本共识按照卫生保健实践指南的报告条目、遵照《世界卫生组织指南制订手册》的标准指南制订方法及流程进行制订[5 ],中华医学会儿科学分会新生儿学组成立ROP预防管理专家共识制订小组,2024年3月新生儿科和眼科专家对ROP预防面临的现状提出需要解决的问题,广泛征求各专家的意见和建议,以国内外的循证医学证据为基础,历时4个月制订本共识。
最新新生儿氧疗和早产儿视网膜病PPT课件

发病机制
Normal immature retina
Brian W. Fleck and Neil McIntosh. Retinopathy of Prematurity: Recent Developments NeoReviews,Jan 2009;10.
Normal mature retina
新生儿氧疗和早产儿视网膜 病
历史
1940s 低出生体重儿 早产儿 常规给氧 1950s 早期 危重新生儿 低出生体重儿 早产
儿 非限制性的给氧 1940-1950s ROP 被认识,发病率逐渐升高 1950s-1960s 给氧被限制在40%以下,ROP的
发病率下降,但新生儿死亡率明显上升, 其他后遗症(脑瘫、认知障碍…)升高 1960s至今
Thomas, Speer, J Perinatol 2007, Neonatology 2008; Geary et al, Pediatrics 2008; Birenbaum et al, Pediatrics 2009
策略 如何减轻气道和肺组织的炎症
● 维生素A ● 地塞米松和其它糖皮质激素目前不被推荐
Thomas, Speer, J Perinatol 2007, Neonatology 2008; Geary et al, Pediatrics 2008; Birenbaum et al, Pediatrics 2009
策略 如何减轻气道和肺组织的炎症
● 正确处理败血症和肺部感染 ● 早期给予营养支持,热卡150kcal/kg/day以 上, 补充氨基酸 ● 适当限液,保证尿量>1ml/kg/小时,尿钠 140-145mEq/L。开始给予60ml/kg/日液体, 逐渐增加至130-150ml /kg/日 ● 咖啡因
早产儿视网膜病变的预防和治疗

早产儿视网膜病变的预防和治疗早产儿视网膜病变( ROP )是早产儿的视网膜血管发育异常性疾病,也是儿童致盲的主要原因。
有数据显示,大约 20%-50% 的极低出生体重儿可能出现 ROP ,其中 4%-19% 为严重 ROP 。
那么 ROP 如何进行筛查诊断和治疗呢?早产儿视网膜病变( ROP )是早产儿的视网膜血管发育异常 于 32 周的早产儿,随着胎龄的减少, ROP 的严重程度也明 显增加。
有数据显示,大约 20%-50% 的极低出生体重儿可 视网膜病变的病因 参与 ROP 的发病机制不完全清楚,可能由于未完全血管化 的视网膜对氧暴露产生血管收缩和增殖引起。
ROP 分为两个 阶段,第一阶段发生在早产儿出生后, 视网膜血管生长停止; 随后在胎龄 32 周,视网膜新生血管形成,标志着第二阶段 开始。
尽管早产是 ROP 发生的主要原因,其他可能的临床 危险因素还包括,出生后生长缓慢、高压氧疗、浓缩红细胞 输注、脓毒症等。
目前,临床已经发展了多种方法预防胎龄 < 32周的早产儿的ROP ,但具体效果尚不清楚。
视网膜病变的筛查 当前的指南推荐根据出生孕周和出生体重确定筛查标准: 性疾病, 也是儿童致盲的主要原因。
ROP 主要发生在胎龄小能出现 ROP ,其中4%-19% 为严重 ROP 。
(1)对出生体重视网膜病变的诊断按照病变的严重程度,一般将ROP 分为5 期,根据早产和低出生体重、吸氧(非必需)的病史,以及病变早期在视网膜的有血管区和无血管区之间出现分界线是ROP 的临床特有体征。
分界处增生性病变,视网膜血管走行异常,以及不同程度的牵拉性视网膜脱离,应考虑ROP 的诊断。
但应注意与其他的视网膜病变相鉴别。
出生后营养干预母乳喂养可以预防早产儿坏死性小肠结肠炎和迟发型脓毒症,母乳中含有多种抗氧化因子能够预防ROP ,但母乳喂养的实际作用效果一直存在争议。
最新的meta 分析认为,母乳喂养并不能降低任一期的ROP 风险。
早产儿治疗用氧和视网膜病变防治指南

生坚』b整盘盘垫盟生!且墨堑鲞璺!翘£蜘』墅遮堑,!!也迪望垫塑:!堂堂。
盟!:!早产儿治疗用氧和视网膜病变防治指南早产儿治疗用氧和视网膜病变防治指南专家组近10余年来,随着我国围产医学和新生儿学突飞猛进的发展.新生儿重症监护病房(neonatalintensivecareunit,NICU)的普遍建立,早产儿、低出生体重儿经抢救存活率明显提高,一些曾在发达国家出现的问题如早产儿视阿膜病变(refnopathyofprematu6ty,ROP)、支气管肺发育不良(broncho-puhnonarydyspl8.sia,BPD)等在我国的发病有上升趋势。
ROP是发生在早产儿的眼部疾病,严重时可导致失明,其发生原因是多方面的,与早产、视网膜血管发育不成熟有密切关系,用氧是抢救的重要措施,又是致病的常见原闲。
胎龄、体重愈小,发生率愈高。
随着我时新生儿抢救水平的提高,使原来不能成活的早产儿存活F来,ROP的发牛率也相应增加。
在发达国家,ROP是小儿致盲的主要眼疾,最早出现在矫i哪台龄(孕周+出生后周数)32周,阚值病变大约出现在矫正胎龄37周,早期筛盎和治疗町以阻止病变的发展。
为解决这一严重影响早产儿生存质虽的问题,做好ROP的防治工作,尽量减少ROP的发生,中华医学台特制定《早产儿治疗用氧和视网膜病变防治指南》,供临床应用。
早产儿治疗用氧一、给氧指征临床上有呼吸窘迫的表现,在吸人空气时,动脉氧分压(Pat):)<50mmHg(1mnlHg=0.133kPa)或经皮氧饱和度(‘lkso:)<85%者。
治疗的目标是维持P“0250—80lnmHg,或TcS0290%~95%。
二、氧疗及呼吸支持方式1.头罩吸氧或改良鼻导管吸氧:用于有轻度呼吸窘迫的患儿。
给氧浓度视病情需要『『|i定,开始时可试用40%左右的氧.10~20rain后根据Pa02或TcS02调整。
如需长时问吸人高浓度氧(>40%)才能维持PaO:稳定时,应考虑采用辅助呼吸。
我国发布早产儿视网膜病变筛查指南

我国发布早产儿视网膜病变筛查指南随着我国围产医学和新生儿学突飞猛进的发展,新生儿重症监护病房(neonatal intensive cRre unit,NICU)的普遍建立,早产儿、低体重儿的存活率明显提高,曾在发达国家早期就已出现的早产儿视网膜病变(retinopathy of prematurity,ROP)在我国的发病有上升趋势。
ROP严重时可导致失明,是目前儿童盲的首位原因,对家庭和社会造成沉重负担。
ROP的发生原因是多方面的,与早产、视网膜血管发育不成熟有关,用氧是抢救的重要措施,又是致病的常见危险因素。
出生孕周和体重愈小,发生率愈高。
2004年卫生部颁布了中华医学会制定的《早产儿治疗用氧和视网膜病变防治指南》,积极推动了我国早产儿救治和ROP防治的工作进程,但目前ROP的防治任务仍十分严峻。
ROP最早出现在矫正胎龄(出生孕周+出生后周数)32周,早期筛查和正确治疗可以阻止病变的发展。
为进一步解决这一严重影响早产儿生存质量的问题,做好ROP的防治工作,减少ROP致盲率,中华医学会眼科学分会眼底病学组重新修订中国早产儿视网膜病变筛查指南,供临床应用。
一、疾病定义、分区和分期、专业术语1.定义:ROP是发生在早产儿和低体重儿的眼部视网膜血管增生性疾病。
2.病变分区:按发生部位分为3个区(图1):I区是以视乳头中央为中心,视乳头中央到黄斑中心凹距离的2倍为半径画圆;U区以视乳头中央为中心,视乳头中央到鼻侧锯齿缘为半径画圆,除去I区之后的环状区域;Ⅱ区以外剩余的部位为Ⅲ区。
早期病变越靠近后极部(I区),进展的风险性越大。
3.病变分期:病变按严重程度分为 5 期(图2-7):(1)1 期:约发生在矫正胎龄34 周,在眼底视网膜颞侧周边有血管区与无血管区之间出现分界线;(2)2 期:平均发生于矫正胎龄35 周(32~40 周),眼底分界线隆起呈嵴样改变;(3)3 期:平均发生于矫正胎龄36 周(32~43 周),眼底分界线的嵴样病变上出现视网膜血管扩张增殖,伴随纤维组织增殖;阈值前病变平均发生于矫正胎龄36 周,阈值病变平均发生于矫正胎龄37 周;(4)4 期:由于纤维血管增殖发生牵拉性视网膜脱离,先起于周边,逐渐向后极部发展;此期根据黄斑有无脱离又分为A 和B,4A 期无黄斑脱离,4B 期黄斑脱离;(5)5 期:视网膜发生全脱离(大约在出生后10周)。
早产儿合理氧疗与早产儿视网膜病的预防

早产儿合理氧疗与早产儿视网膜病的预防
封志纯;杨军
【期刊名称】《中华实用儿科临床杂志》
【年(卷),期】2006(021)002
【摘要】虽然早产儿视网膜病(retinopcothy of premature,ROP)的发病机制还有争议,但公认的高危因素主要与低出生体质量、低胎龄、机械通气及高浓度氧吸入等有关,因此预防早产及减少高浓度氧的吸入是预防ROP的重要措施。
除此之外,还有其他方法。
【总页数】3页(P69-70,95)
【作者】封志纯;杨军
【作者单位】南方医科大学珠江医院,儿科中心,广州,510282;南方医科大学珠江医院,儿科中心,广州,510282
【正文语种】中文
【中图分类】R722.6
【相关文献】
1.规范氧疗后早产儿视网膜病变的临床分析 [J], 黄学林;张永;杨杰;罗先琼
2.氧疗时间与早产儿视网膜病变的相关性分析 [J], 徐敏;凌华;陈晓瑜;许美燕;肖今
3.合理氧疗,诊治早产儿视网膜病变 [J], 王小衡
4.合理氧疗,诊治早产儿视网膜病变 [J], 王小衡;
5.规范氧疗指导前后早产儿视网膜病变发病情况分析 [J], 金宏;刘丹;陈如;范方丽;郑穗联
因版权原因,仅展示原文概要,查看原文内容请购买。
早产儿治疗用氧和视网膜病变防治指南

・早产儿视网膜病・早产儿治疗用氧和视网膜病变防治指南中华医学会制定(2004年5月) 近10余年来随着我国围产、新生儿学突飞猛进的发展,新生儿重症监护病房(neonatal intensive care unit,N ICU)的普遍建立,早产儿、低出生体重儿经抢救存活率明显提高,一些曾在发达国家出现的问题如早产儿视网膜病变(retinopa2 thy of prematurity,ROP)、支气管肺发育不良(broncho2pul2 monary dysplasia,BPD)等在我国的发病有上升趋势。
ROP 是发生在早产儿的眼部疾病,严重时可导致失明,其发生原因是多方面的,与早产、视网膜血管发育不成熟有密切关系,不规范用氧是重要的原因。
胎龄、体重愈小,发生率愈高。
随着我国新生儿抢救水平的提高,使原来不能成活的早产儿存活下来,ROP的发生率也相应增加。
在发达国家,ROP是小儿致盲的主要眼疾,最早出现在纠正胎龄(孕周+出生后周数)32周,阈值病变大约出现在纠正胎龄37周,早期筛查和干预可以阻止病变的发展。
为解决这一严重影响早产儿生存质量的问题,做好ROP的防治工作,尽量减少ROP的发生,中华医学会特制定《早产儿治疗用氧和视网膜病变防治指南》,供临床应用。
早产儿治疗用氧一、给氧指征临床上有呼吸窘迫的表现,在吸入空气时,动脉氧分压(PaO2)<50mm Hg或经皮氧饱和度(T cSO2)<85%者。
治疗的目标是维持PaO250~80mm Hg,或T cSO290%~95%。
二、氧疗及呼吸支持方式1.头罩吸氧或改良鼻导管吸氧:用于有轻度呼吸窘迫的患儿。
给氧浓度视病情需要而定,开始时可试用40%左右的氧,10~20分钟后根据PaO2或TcSO2调整。
如需长时间吸入高浓度氧(>40%)才能维持PaO2稳定时,应考虑采用辅助呼吸。
2.鼻塞持续气道正压给氧(nCPA P):早期应用可减少机械通气的需求。
早产儿用氧管理

对氧的敏感性
出生体重与ROP严重程度
出生体重(g) II-V期发生率(%)
<750
750-1000 1001-1250 1251-1750
56
42 33 14
对氧的敏感性
胎龄与ROP发生率
胎龄(w) <27 28-31 32 ROP发生率(%) 83.4 55.3 29.5
对氧的敏感性
胎龄与ROP严重程度
ROP,BPD发生率下降
病死率无明显增加
缺乏大样本随机对照试验
小样本无足够检验效能检测出病死率差异
恰当氧疗?85-93% 合适血氧饱和度范围?
目的:超早早产儿在生后早期血氧饱和度的合 适范围 研究:多国、多中心、随机双盲对照试验 纳入样本:胎龄<28周 超早早产儿 分组:高SPO2组(91%-95%)vs 低SPO2组 (85%-89%) 检验效能:病死率4%的差异 随访终点:18-22个月不良预后发生率
一、氧疗指征
2、严格掌握 < 85% ? 卫生部《早产儿治疗用氧和视网膜病变防治指南》 临床上有呼 PaO2 < 50 mmHg ,或TcSO2 < 85%
• /publicfiles/business/htmlfil es/mohbgt/pw10405/200804/26887.htm
Meta分析
样本量:4911例
(低血氧饱和度组2456例,高血氧饱和度组2455例)
平均胎龄:26周
平均出生体重:820-850克
Conclusion
低血氧饱和度(85-89%)可能会增加早产儿的病死率
对超早早产儿(<28周)合适血氧饱和度范围:
90-95%
早产儿治疗用氧和视网膜病变

NICU早产儿治疗用氧常规 及ROP筛查常规
对所有用氧的早产儿,均必须持续监测 氧合状况,最好应用无创氧合监测方式, 如经皮氧饱和度或经皮氧分压监测。随 时根据监测情况调节吸入氧浓度,以杜 绝长时间、不恰当给氧。
NICU早产儿治疗用氧常规 及ROP筛查常规
对早产儿尤其是出生体重<2000克的, 均应进行眼底ROP筛查。 第一次筛查时间为纠正胎龄32~34周, 以后根据眼科医生意见进行下一步追踪 随访。
早产儿视网膜病变诊断 和现阶段筛查标准
筛查标准 对出生体重<2000g的早产儿和低体重 儿,进行眼底病变筛查,随诊直至周边 视网膜血管化 对患有严重疾病的早产儿筛查范围可适 当扩大 首次检查应在生后4~6周或矫正胎龄32 周开始
治疗原则
对3区的1期、2期病变定期随诊 对阈值前病变密切观察病情 对阈值病变行间接眼底镜下光凝或 冷凝治疗 对4期和5期病变可以进行手术治疗
头罩吸氧或改良鼻导管吸氧 用于有轻度呼吸窘迫的患儿。给氧浓 度视病情需要而定,开始时可试用40% 左 右 的氧 , 10 ~ 20 分钟 后 根据 PaO2 或 TcSO2 调整。如需长时间吸入高浓度氧 (>40%)才能维持PaO2稳定时,应考 虑采用辅助呼吸。
氧疗及呼吸支持方式
鼻塞持续气道正压给氧(nCPAP)
NICU早产儿治疗用氧常规 及ROP筛查常规
所有早产儿入院时,接诊医生必须向家 长交代有关早产儿用氧的必要性和危险 性,并签署家长知情同意书。 所有早产儿出院时,主管医生必须再次 向家长介绍患儿在院治疗情况,眼底筛 查结果及进一步随访要求。
早产儿视网膜病变诊断 和现阶段筛查标准
临床体征 ROP的发生部位分为3个区 病变严重程度分为5期 病变晚期前房变浅或消失,可继发 青光眼、角膜变性
合理氧疗,诊治早产儿视网膜病变

合理氧疗 ,诊治早产儿视网膜病变
文, 王 小 衡 ( 湖 南 省郴 州市 第三 人 民 医院 儿 科 主 任 医师 )
病 例 回顾
患 儿 , 男 ,! 个 月 ,是 8 个 月 早 产
成 。 某 些早 产 儿 } } { 生 时 视 幞 【 f l l 僻 的 生 长 尚 未 完 成 ,如 果 这 些 I f 『 【 管 以 异 常 模 式继 续 生 长 ,则 口 丁 导致 甲 . 产 儿
几,出生体重 只有2 k g ,且 因脐 带绕 颈3 圈,发生 中度 窒息 ,全身青 紫,哭声微
弱 经 产 科 和 新 生儿 科 医护 人 员 共 同抢 救 (包括 新 生 儿 窒 息 新 法 复 苏 、 面 罩 输 氧 等 ), 半 小 时 后 呼 吸 逐 渐好 转 。此 后 转 入 新 生 儿 病 房 治 疗 数 天 ,期 间 连 续 用
1 8 断j 芏
剥 离 者 ,应定 期 临 测 ,预 防继 发性 青
光 眼 的 发 生 ■
早 产 儿视 网膜病 往{ 卜 难 以预防 ,因
此预 防早说 l 蚓 幞 管 常
增, } i ,严 重 者 可 导 致
幞 脚 边 剥
病 的最佳 方法 、 此 外 ,埘 丁发牛 窒息的 早 产儿 ,医生应掌 握 J 确 的氧疗 指征 ,
血管化 完全成 熟。 此 ,堪 本可 作 出早
但 在 出生 体 重 <1 k g 的存 活 儿 _ l I l j ,仃 4 %可 在 出生后 2 ~1 2 个 月逐 渐发 生视 网
产 儿是 否患有视 膜痫 及砬 否须手 术治
疗的诊 断 。由下 . 产 儿 网膜病 而 留有
头罩或鼻导管输氧5 天,住院约2 ( ) 天后 ,
早产儿视网膜病变

3、病变晚期前房变浅或消失,可继发青光
眼、角膜变性
二、诊断要点
病史:早产儿和低体重儿; 临床表现:病变早期在视网膜的有血管区和无血管区之 间出现分界线是 ROP 临床特有体征。分界处增生性病 变,视网膜血管走行异常,以及不同程度的牵拉性视 网膜脱离,和晚期改变,应考虑ROP诊断。
三、筛查标准
出生后四周,最迟不超过36周
四、治疗原则
1. 对3区的1期、2期病变定期随诊; 2. 对阈值前病变(1区的任何病变,2区的2期+,3期, 3期+)密切观察病情; 3. 对阈值病变(1区和2区的3期+病变连续达5个钟点, 或累积达8个钟点)行间接眼底镜下光凝或冷凝治疗; 4. 对4期和5期病变可以进行手术治疗。
2. 在氧疗过程中,应密切监测FiO2、PaO2
或TcSO2 。在不同的呼吸支持水平,都应以 最低的氧浓度维持PaO2 50~80 mmHg, TcSO2 88~93%。在机械通气时,当患儿病 情好转、血气改善后,及时降低FiO2。调整 氧浓度应逐步进行,以免波动过大。
3. 如患儿对氧浓度需求高,长时间吸氧仍无
早产儿用氧指南(2013)
一、 给氧指征
临床上有呼吸窘迫的表现,在吸入空气时,
动脉氧分压(PaO2)<50 mmHg或经皮氧 饱和度(TcSO2) <85%者。治疗的目标是 维持PaO2 50~80mmHg,或TcSO2 88%~ 93%。不宜高于95%
二、氧疗及呼吸支持方式
1. 头罩吸氧或改良鼻导管吸氧:用于有轻度
呼吸窘迫的患儿。给氧浓度视病情需要而定, 开始时氧浓度不宜高于40%,10~20分钟后 根据PaO2(血气分析)或TcSO2调整。如 需长时间吸入高浓度氧(>40%)才能维持 PaO2稳定时,应考虑采用辅助呼吸。
早产儿治疗用氧和视网膜病变防治指南(修订版)

视 网膜 血管异常 增殖为特 点的眼底 疾病 , 目前仍是 儿
童 致 盲 的 主 要 原 因之 一 。 这 是 一 种 可 防 治 的 疾 病 , 合
如 呼吸窘迫综合征 ( R D S) 进 展 或 需 长 时 间 吸入 高 体 积 分 数 氧 (> 4 0 0 ml / L)才 能 维 持 P a O, 稳 定时 , 应 尽 早 采 用辅 助 呼 吸 。
氧体 积 分 数视 病 情 需要 而定 , 初 始 氧体 积 分 数 可 从
2 1 0 ml / L开始 , 不 宜高 于 4 0 0 ml / L, l O~ 2 0分 钟 后
方法 等方 面 的认 识 均有 较 多基 于循证 医学证据 的 更
新 、ROP 国 际 分 类 标 准 ( I n t e r n a t i o n a l Cl a s s i i f c a t i o n o f
气时动 脉 氧 分压( P a O, )< 5 0 mmHg ( 1 mmHg = 0 . 1 3 3 k P a ) 或 经 皮氧 饱和 度( r c S O , )< 8 5 % 者 。 治 疗
1 . 3 . 2 在 氧 疗 过 程 中, 应 密切 监 测 F i O , 、 P a O, 及
降低 R OP发 生 率 和 致 盲 率起 到 了重要 作 用 。
用于有轻度 呼吸 窘迫的 患儿 , 早期应 用可减 少机械通 气的需求。早产儿 R D S使 用压 力建议不低 于 5 c mH , O
( 1 c m H , O = 0 . 0 9 8 k P a ) 。 建议 应 用装 有 空氧 混 合 器的
C P AP装 置 , 以 便 调 整 氧 体 积 分数 , 避 免 纯 氧 吸 入 。 给
2024年《早产临床防治指南》解读PPT课件

02 早产临床防治策略加Βιβλιοθήκη 孕期保健与宣教孕前咨询与教育
针对适龄夫妇开展孕前优生 咨询,普及早产防治知识。
定期产检
加强孕期定期产检,及时发 现并处理可能导致早产的潜
在因素。
健康生活方式
指导孕妇保持健康的生活方 式,包括合理饮食、适度运
动、充足睡眠等。
早期识别与干预高风险人群
高危因素筛查
对有早产史、宫颈机能不全、 子宫畸形等高危因素的孕妇进
行筛查。
早期干预措施
针对筛查出的高风险人群,采 取宫颈环扎术、孕酮补充等早
期干预措施。
心理关怀与支持
为高风险孕妇提供心理关怀与 支持,减轻其焦虑、抑郁等不
良情绪。
优化产程管理与胎儿监护
产程管理
加强产程观察与管理,及时发 现并处理产程中的异常情况。
胎儿监护
采用胎心监护、超声等手段对 胎儿进行持续监护,确保胎儿 安全。
02
危险因素包括孕期高血压、糖尿 病、心脏病等母体疾病,以及不 良生活习惯如吸烟、饮酒、滥用 药物等。
临床表现与诊断依据
早产儿出生后可能出现呼吸困难、喂养困难、体温调节不稳定、黄疸等症状。部分早产儿还可能伴 有视网膜病变、颅内出血等并发症。
临床表现
诊断依据
主要依据早产儿的出生史、临床表现以及相关的实验室检查。如头部B超、CT等影像学检查可辅助诊 断颅内出血等病变。
远期预后评估及干预策略
通过对早产儿的长期随访,评估其远期预后情况,包括生长发育、神经心理发育、健康状况等方面 。针对发现的问题,及时制定相应的干预策略。
预后评估
干预策略
根据早产儿的实际情况和预后评估结果,制定个性化的干预策略。如针对生长发育迟缓的早产儿, 加强营养支持和运动锻炼;针对神经心理发育异常的早产儿,进行早期康复训练和特殊教育等。同 时,定期对干预效果进行评估和调整。
早产儿氧疗与视网膜病的早期诊断和防治

早产儿氧疗与视网膜病的早期诊断和防治
陈超
【期刊名称】《中国小儿急救医学》
【年(卷),期】2005(012)006
【摘要】近年,极低出生体重(VLBW)甚至超低出生体重(ELBW)的早产儿较前增多。
这些早产儿机体发育未成熟,生存能力极差,发生许多严重合并症,为抢救其生命,大多必须采用不同方式的氧疗,否则,会发生脑缺氧,导致脑瘫、智力障碍等后遗症。
但早产儿氧疗与早产儿视网膜病(retinopathy of prematurity,ROP)的发生有密切关系,目前ROP已成为世界范围内儿童致盲的重要原因,约占儿童致盲原因的6%~18%。
因此,早产儿氧疗与ROP防治是新生儿领域面临的一个重要临床问题。
本文主要讨论ROP发生的高危因素、早产儿氧疗与ROP 的关系及ROP的防治。
【总页数】4页(P442-445)
【作者】陈超
【作者单位】复旦大学儿科医院,上海,200032
【正文语种】中文
【中图分类】R722.6;R459.6;R774.1
【相关文献】
1.早产儿合理氧疗与早产儿视网膜病的预防 [J], 封志纯;杨军
2.早产儿视网膜病的早期诊断及防治措施 [J], 陈超;石文静
3.合理氧疗,诊治早产儿视网膜病变 [J], 王小衡
4.合理氧疗,诊治早产儿视网膜病变 [J], 王小衡;
5.规范氧疗指导前后早产儿视网膜病变发病情况分析 [J], 金宏;刘丹;陈如;范方丽;郑穗联
因版权原因,仅展示原文概要,查看原文内容请购买。
早产儿视网膜病筛查指南

3期
4A期
病变分期
病变按严重程度分为5期
(5) 5期:视网膜发生全脱离(大约在出生后10周)。病变晚期前房变浅或消失,可继发青 光眼、角膜加病变(plus disease):指后极部至少2个象限出现视网膜血管扩张、迂曲,严 重的附加病变还包括虹膜血管充血或扩张、瞳孔散大困难(瞳孔强直),玻璃体可有混 浊。附加病变提示活动期病变的严重性。存在附加病变时用“+”表示,在病变分期的期 数旁加写“+”,如3期+; (2)阈值病变(threshold disease):Ⅰ区或Ⅱ区的3期+,相邻病变连续至少达5个钟 点,或累积达8个钟点,是必须治疗的病变。阈值病变平均发生在矫正胎龄37周;
a) Ⅰ区是以视乳头中央为中心,视乳头中央到黄斑中心凹距离的2倍为半 径画圆;
b) Ⅱ区以视乳头巾央为中心,视乳头中央到鼻侧锯齿缘为半径画圆,除去 Ⅰ区之后的环状区域;
c) Ⅱ区以外剩余的部位为Ⅲ区。 早期病变越靠近后极部(Ⅰ区),进展的风险性越大。
病变分期
病变按严重程度分为5期
(1) 1期:约发生在矫正胎龄34周,在眼底视网膜颞侧周边有血管区与无血管区之间出 现分界线; (2) 2期:平均发生于矫正胎龄35周(32-40周),眼底分界线隆起呈嵴样改变;
筛查指南
筛查间隔期:
(1)Ⅰ区无ROP,1期或2期ROP每周检查1次; (2)Ⅰ区退行ROP,可以1~2周检查1次; (3)Ⅱ区2期或3期病变,可以每周检查1次; (4)Ⅱ区1期病变,可以1~2周检查1次; (5)Ⅱ区1期或无ROP,或Ⅲ区1期、2期,可以2~3周随诊。
筛查指南
终止检查的条件:
满足以下条件之一即可终止随诊: (1)视网膜血管化(鼻侧已达锯齿缘,颞侧距锯齿缘1个视乳头直径); (2)矫正胎龄45周,无阈值前病变或阈值病变,视网膜血管已发育到Ⅲ区; (3)视网膜病变退行。
早产儿治疗用氧和视网膜病变防治指南

随着我国围产医学和新生儿学突飞猛进的发展,新生儿重症监护病房(neonatal intensive care unit,NICU)的普遍建立,早产儿、低体重儿的存活率明显提高,曾在发达国家早期就已出现的早产儿视网膜病变(retinopathy of prematurity,ROP)在我国的发病有上升趋势。
ROP严重时可导致失明,是目前儿童盲的首位原因,对家庭和社会造成沉重负担。
ROP的发生原因是多方面的,与早产、视网膜血管发育不成熟有关,用氧是抢救的重要措施,又是致病的常见危险因素。
出生孕周和体重愈小,发生率愈高。
2004年卫生部颁布了中华医学会制定的《早产儿治疗用氧和视网膜病变防治指南》,积极推动了我国早产儿救治和ROP防治的工作进程,但目前ROP的防治任务仍十分严峻。
ROP最早出现在矫正胎龄(出生孕周+ 出生后周数)32周,早期筛查和正确治疗可以阻止病变的发展。
为进一步解决这一严重影响早产儿生存质量的问题,做好ROP的防治工作,减少ROP致盲率,中华医学会眼科学分会眼底病学组重新修订中国早产儿视网膜病变筛查指南,供临床应用。
一、疾病定义、分区和分期、专业术语1.定义:ROP是发生在早产儿和低体重儿的眼部视网膜血管增生性疾病。
2.病变分区:按发生部位分为3个区(图1):Ⅰ区是以视乳头中央为巾心,视乳头中央到黄斑中心凹距离的2倍为半径画圆;Ⅱ区以视乳头巾央为中心,视乳头巾央到鼻侧锯齿缘为半径画圆,除去Ⅰ区之后的环状区域;Ⅱ区以外剩余的部位为Ⅲ区。
早期病变越靠近后极部(Ⅰ区),进展的风险性越大。
3.病变分期:病变按严重程度分为5期(图2~7):(1)1期:约发生在矫正胎龄34周,在眼底视网膜颞侧周边有血管区与无血管区之间出现分界线;图2 早产儿视网膜病变1期眼底像(2)2期:平均发生于矫正胎龄35周(32-40周),眼底分界线隆起呈嵴样改变;图3 早产儿视网膜病变2期眼底像,可见分界线隆起呈嵴状(3)3期:平均发生于矫正胎龄36周(32-43周),眼底分界线的嵴样病变上出现视网膜血管扩张增殖,伴随纤维组织增殖;阈值前病变平均发生于矫正胎龄36周,阈值病变平均发生于矫正胎龄37周;图4 早产儿视网膜病变3期眼底像,可见嵴上出现新生血管(4)4期:由于纤维血管增殖发生牵拉性视网膜脱离,先起于周边,逐渐向后极部发展;此期根据黄斑有无脱离又分为A和B,4A期无黄斑脱离,4B期黄斑脱离;图5 早产儿视网膜病变4A期眼底像,可见周边牵拉性视网膜脱离图6 早产儿视网膜病变4B期眼底像,为图5患儿3周后,可见周边牵引性视网膜脱离累及黄斑(5)5期:视网膜发生全脱离(大约在出生后10周)。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
随着我国围产医学和新生儿学突飞猛进的发展,新生儿重症监护病房(neonatal intensive care unit,NICU)的普遍建立,早产儿、低体重儿的存活率明显提高,曾在发达国家早期就已出现的早产儿视网膜病变(retinopathy of prematurity,ROP)在我国的发病有上升趋势。
ROP严重时可导致失明,是目前儿童盲的首位原因,对家庭和社会造成沉重负担。
ROP的发生原因是多方面的,与早产、视网膜血管发育不成熟有关,用氧是抢救的重要措施,又是致病的常见危险因素。
出生孕周和体重愈小,发生率愈高。
2004年卫生部颁布了中华医学会制定的《早产儿治疗用氧和视网膜病变防治指南》,积极推动了我国早产儿救治和ROP防治的工作进程,但目前ROP的防治任务仍十分严峻。
ROP最早出现在矫正胎龄(出生孕周+ 出生后周数)32周,早期筛查和正确治疗可以阻止病变的发展。
为进一步解决这一严重影响早产儿生存质量的问题,做好ROP的防治工作,减少ROP致盲率,中华医学会眼科学分会眼底病学组重新修订中国早产儿视网膜病变筛查指南,供临床应用。
一、疾病定义、分区和分期、专业术语
1.定义:ROP是发生在早产儿和低体重儿的眼部视网膜血管增生性疾病。
2.病变分区:按发生部位分为3个区(图1):
Ⅰ区是以视乳头中央为巾心,视乳头中央到黄斑中心凹距离的2倍为半径画圆;
Ⅱ区以视乳头巾央为中心,视乳头巾央到鼻侧锯齿缘为半径画圆,除去Ⅰ区之后的环状区域;
Ⅱ区以外剩余的部位为Ⅲ区。
早期病变越靠近后极部(Ⅰ区),进展的风险性越大。
3.病变分期:病变按严重程度分为5期(图2~7):
(1)1期:约发生在矫正胎龄34周,在眼底视网膜颞侧周边有血管区与无血管区之间出现分界线;
图2 早产儿视网膜病变1期眼底像
(2)2期:平均发生于矫正胎龄35周(32-40周),眼底分界线隆起呈嵴样改变;
图3 早产儿视网膜病变2期眼底像,可见分界线隆起呈嵴状
(3)3期:平均发生于矫正胎龄36周(32-43周),眼底分界线的嵴样病变上出现视网膜血管扩张增殖,伴随纤维组织增殖;阈值前病变平均发生于矫正胎龄36周,阈值病变平均发生于矫正胎龄37周;
图4 早产儿视网膜病变3期眼底像,可见嵴上出现新生血管
(4)4期:由于纤维血管增殖发生牵拉性视网膜脱离,先起于周边,逐渐向后极部发展;此期根据黄斑有无脱离又分为A和B,4A期无黄斑脱离,4B期黄斑脱离;
图5 早产儿视网膜病变4A期眼底像,可见周边牵拉性视网膜脱离
图6 早产儿视网膜病变4B期眼底像,为图5患儿3周后,可见周边牵引性视网膜脱离累及黄斑
(5)5期:视网膜发生全脱离(大约在出生后10周)。
病变晚期前房变浅或消失,可继发青光眼、角膜变性、眼球萎缩等。
图7 早产儿视网膜病变5期眼底像,可见视网膜全脱离
4.专业术语
(1)附加病变(plus disease):指后极部至少2个象限出现视网膜血管扩张、迂曲,严重的附加病变还包括虹膜血管充血或扩张(图8)、瞳孔散大困难(瞳孔强直),玻璃体可有混浊。
附加病变提示活动期病变的严重性。
存在附加病变时用“+”表示,在病变分期的期数旁加写“+”,如3期+;
图8 早产儿视网膜病变(附加病变)眼部外观,可见虹膜新生血管
(2)阈值病变(threshold disease):Ⅰ区或Ⅱ区的3期+,相邻病变连续至少达5个钟点,或累积达8个钟点,是必须治疗的病变。
阈值病变平均发生在矫正胎龄37周;
(3)阈值前病变(pre-threshold disease):指存在明显ROP病变但尚未达到阈值病变的严重程度,分为“1型阈值前病变”和“2型阈值前病变”。
1型阈值前病变包括Ⅰ区伴有附加病变的任何一期病变、Ⅰ区不伴附加病变的3期病变、Ⅱ区的2期+或3期+病变(图9);2型阈值前病变包括Ⅰ区不伴附加病
变的1期或2期病变,Ⅱ区不伴附加病变的3期病变。
阈值前病变平均发生在矫正胎龄36周;
图9 早产儿视网膜病变(I型阈值前病变)右眼眼底像,可见Ⅱ区2+病变
(4)急进型后极部ROP(aggressive posterior ROP,AP-ROP):发生在后极部,通常位于Ⅰ区,进展迅速、常累及4个象限,病变平坦,嵴可不明显,血管短路不仅发生于视网膜有血管和无血管交界处,也可发生于视网膜内;病变可不按典型的1至3期的发展规律进展,严重的“附加病变”,曾称为“Rush”病,常发生在极低体重的早产儿(图10)。
图10 急进型后极部早产儿视网膜病变眼底像
二、筛查指南
2004年的指南颁布后,我国ROP有所控制,但出生体重和孕周尚无本质改善,故新的筛查标准仍维持2004年的标准。
1.出生孕周和出生体重的筛查标准:
(1)对出生体重<2000g,或出生孕周<32周的早产儿和低体重儿,进行眼底病变筛查,随诊直至周边视网膜血管化;
(2)对患有严重疾病或有明确较长时间吸氧史,儿科医师认为比较高危的患者可适当扩大筛查范围。
2.筛查起始时间:首次检查应在生后4~6周或矫正胎龄31~32周开始。
3.干预时间:确诊阈值病变或Ⅰ型阈值前病变后,应尽可能在72h内接受治疗,无治疗条件要迅速转诊。
4.筛查人员要求:检查由有足够经验和相关知识的眼科医师进行。
5.筛查方法:检查时要适当散大瞳孔,推荐使用间接检眼镜进行检查,也可用广角眼底照相机筛查。
检查可以联合巩膜压迫法进行,至少检查2次。
6.筛查间隔期:
(1)Ⅰ区无ROP,1期或2期ROP每周检查1次;
(2)Ⅰ区退行ROP,可以1~2周检查1次;
(3)Ⅱ区2期或3期病变,可以每周检查1次;
(4)Ⅱ区1期病变,可以1~2周检查1次;
(5)Ⅱ区1期或无ROP,或Ⅲ区1期、2期,可以2~3周随诊。
7.终止检查的条件:满足以下条件之一即可终止随诊:
(1)视网膜血管化(鼻侧已达锯齿缘,颞侧距锯齿缘1个视乳头直径);
(2)矫正胎龄45周,无阈值前病变或阈值病变,视网膜血管已发育到Ⅲ区;
(3)视网膜病变退行。
