什么叫性腺轴
丘脑垂体性腺轴与生殖调节

子宫内膜异位症
子宫内膜异位症是指子宫内膜组织在 子宫以外的部位生长,引起疼痛、不 孕等症状。
子宫内膜异位症可能导致不孕、慢性 盆腔痛等健康问题,因此需要早期诊 断和治疗。
子宫内膜异位症的病因可能与遗传、 免疫、环境等因素有关,如经血逆流、 炎症等。
06研Βιβλιοθήκη 展望深入研究丘脑垂体性腺轴的生理机制
深入研究丘脑垂体性腺轴的生理机制 ,包括激素的合成、分泌、转运和代 谢等过程,有助于深入了解其在生殖 调节中的作用。
组成
下丘脑、垂体和性腺(卵巢或睾丸) 是丘脑垂体性腺轴的主要组成部分。
生理功能
促性腺激素释放激素(GnRH)的分泌
下丘脑通过分泌促性腺激素释放激素(GnRH),调节垂体释放促性腺激素(FSH和LH)。
促性腺激素的作用
促性腺激素作用于性腺,促进性腺合成和分泌性激素(雌激素和孕激素)。
性激素的反馈调节
内分泌系统对丘脑垂体性腺轴的影响
内分泌腺分泌的激素可以反馈作用于下丘脑和垂体,调节它们的活动,维持机体内环境 的稳定。
内分泌系统对丘脑垂体性腺轴的影响
激素反馈调节
内分泌腺分泌的激素可以反馈作用于下丘脑和垂体,抑制或促进相 关激素的分泌。
生长发育与生殖调节
丘脑垂体性腺轴通过分泌促性腺激素和性激素,调节机体的生长发 育和生殖过程。
内分泌系统的组成与功能
内分泌腺体
内分泌系统包括下丘脑、垂体、 甲状腺、胰腺、肾上腺等多个腺 体,每个腺体分泌不同的激素, 对机体的代谢、生长、发育等过 程进行调节。
激素的种类与作用
激素种类繁多,如甲状腺激素、 胰岛素、肾上腺素等,它们在体 内起着调节新陈代谢、生长发育、 免疫功能等多种作用。
激素的分泌与调节
HPO轴实用学习教程

第21页/共31页
• HPOA的神经内分泌活动受到大脑高级中枢调控。在下丘脑促 性腺激素释放激素(Gn一R H)的控制下,腺垂体分泌FSH和 LH,卵巢性激素依赖于FSH和LH的作用,而子宫内膜的周期变 化又受卵巢分泌的性激素调控。
第22页/共31页
第23页/共31页
• 4、雌激素分泌量不断增加,当雌激素大量分 泌时,可抑制FSH的分泌,并刺激垂体产生更 多的LH(第一次反馈作用)。
第18页/共31页
具体的反馈调节
• 5、当FSH与LH的浓度达到一定比例时,在雌激素峰的诱导下产生LH峰, 成熟的卵泡即行排卵(正反馈作用)
• 6、LH可使卵泡内的颗粒细胞在排卵变成黄体细胞,黄体细胞可以产生大量 的孕酮,并也可以分泌一定量的雌激素与雄激素(正作用)
碍而闭经。
第5页/共31页
下丘脑促性腺激素释放激素
• GnRH的分泌受垂体促性腺激素和卵巢性激素的反馈调节。包括起促进作用的正反馈和起抑制作用的负反 馈。
• 来自更高级中枢的神经递质也影响GnRH的分泌,如中枢儿茶酚胺,去甲肾上腺素可刺激GnRH 的分泌增 加,5-羟色胺与内啡肽可抑制GnRH 分泌
第28页/共31页
胰腺
胰岛分泌的胰岛素不仅参与糖代谢,而且对维持正常的卵巢功能有重要影响。胰岛素依赖型糖尿病患 者常伴有卵巢功能低下。
第29页/共31页
三、小结与提问(提问)
• 试述下丘脑—垂体—卵巢轴的相互关系。
第30页/共31页
谢谢您的观看!
第31页/共31页
•
空蝶鞍综合征
第12页/共31页
各环节内分泌功能-卵巢
卵相关激素
雌激素 孕激素 雄激素
垂体-性腺轴 ppt课件

孕激素的调节作用:使受体减少
ppt课件
30
2. 卵巢的ER 和PR:
(1)分布:主要在卵巢皮质,特别是颗粒细胞。
(2)作用:ER的作用主要是促进卵泡发育和卵 泡腔形成;增加细胞膜上的LH-R,提高卵泡对 LH的敏感性。PR的作用为抑制ER 的功能。
睾丸间质细胞——>睾酮 FSH, LH
卵巢卵泡和黄体——>雌激素和孕激素
ppt课件
23
雄激素的作用: 1. 对生殖系统的作用 (1)促进精子发生 (2)促进男性的生殖管道和外生殖器分化 (3)促进男性第二性征的出现 (4)诱导中枢神经系统—下丘脑的性分化: 2. 维持性功能 3. 刺激骨髓造血 4. 其它:增强免疫功能;促进肾小管吸水、吸钠。
ppt课件
10
FSH的作用:
男性:促进精子发生。
使支持细胞产生cAMP,转运给生精细胞,促进精
子发生。
促进支持细胞分泌ABP,提高生精局部的雄激素浓
度,促进精子发生。
女性:促进卵子发生。
促进颗粒细胞分泌粘多糖,参与 卵泡液的生成。 诱导颗粒细胞和内膜细胞膜上LH受体的形成。 促进颗粒细胞合成雌激素。
的雌激素加速卵子的运行,大剂量则延缓卵子的运行。
ppt课件
25
4. 对卵巢的作用:
直接作用:促进卵巢发育和卵子发生。
间接作用:通过正反馈和负反馈,促进或抑制促性腺激素 的释放,间接影响卵巢的形态和功能。
5. 对垂体促性腺激素分泌的影响
卵泡期的后半期,小剂量的雌激素可产生LH高峰。
大剂量的雌激素可抑制FSH的分泌。
女性丘脑下部形成恒定分泌区和周期分泌区,激素分泌 有周期变化。
hpg轴名词解释_医学_概述说明以及解释

hpg轴名词解释医学概述说明以及解释1. 引言1.1 概述在医学领域中,人们对于HPG轴的研究越来越重视。
HPG轴,即下丘脑-垂体-性腺轴,是人体内分泌系统中非常重要的调节路径之一。
它由下丘脑释放激素决定垂体前叶分泌促性腺激素,从而调节性腺激素的释放与合成,并影响生殖、性发育以及其他许多生理功能。
1.2 文章结构本文将首先对HPG轴进行名词解释和定义,包括其组成要素的解读。
接着,在医学的概述说明中,我们将介绍医学的定义、发展历史以及不同分支学科的解释。
然后,重点探讨HPG轴在医学中的作用和意义,包括其在疾病诊断和治疗中的应用以及对生殖健康和内分泌系统调节的重要性。
最后,在结论与展望部分总结文章内容,并对HPG轴未来研究方向进行展望。
1.3 目的本文旨在全面介绍HPG轴在医学领域中的重要性和作用,并强调其在不同方面的应用。
通过了解HPG轴的基本概念和医学领域相关知识,我们可以更好地理解HPG轴与人体健康之间的关系,并为未来的研究提供一定参考。
2. HPG轴的名词解释:2.1 HPG轴的定义HPG轴是指下丘脑-垂体-性腺轴(Hypothalamic-Pituitary-Gonadal Axis)的缩写。
它是人体内分泌系统中重要的一个调节轴,主要参与调控生殖功能和性腺激素的合成和释放。
2.2 HPG轴组成要素解释HPG轴由以下三个主要部分组成:下丘脑:下丘脑位于大脑底部,是神经内分泌系统的重要组成部分。
它通过合成和释放促性腺激素释放激素(Gonadotropin-Releasing Hormone,简称GnRH)来调控垂体前叶。
垂体:垂体是位于颅底的一个小腺体,产生和释放多种重要激素。
在HPG轴中,垂体前叶会受到下丘脑产生的GnRH刺激,并分泌促性腺激素(如促卵泡生成素、促黄体生成素)。
性腺:性腺包括男性睾丸和女性卵巢。
垂体前叶分泌的促性腺激素会刺激性腺产生相应的性激素,如睾酮和雌二醇。
2.3 HPG轴在医学中的重要性HPG轴在医学领域中具有重要意义。
测定女性性激素六项的临床意义

测定女性性激素六项的临床意义之杨若古兰创作陪伴女性毕生的性腺轴即下丘脑-垂体-卵巢轴(HPOA),其次要生理功能是控制女性发育、正常月经和性功能,这类功能调节是通过神经调节和激素反馈调节完成的.是以,临床上通过测定性激素水平来了解女性内分泌功能和诊断与内分泌失调相干的疾病.经常使用的性激素六项即卵泡生成激素(FSH)、黄体生成激素(LH)、雌二醇(E2)、孕酮(P)、睾酮(T)、催乳激素(PRL),基本满足了临床大夫对内分泌失调与否的筛查和对生理功能的普通性了解. 月经是女性平生中次要的生理环节,它反映出HPOA轴的功能发育、成熟和衰退的过程.正常月经的发生和周期性变更受卵巢周期性变更的调节,即卵泡期:FSH 、LH 保持在较低水平,E随卵泡发育分泌逐步升高,P 仅微量.排卵期:排卵前24小时,FSH是低峰式分泌,LH 是陡峰式分泌,E较FSH 、LH 出现略早亦是峰式分泌,在排卵时FSH 、LH 均骤降.黄体期:FSH 、LH 又保持在低水平,E、P随黄体发育分泌量渐增,至排卵后7E8天达最高量,当前回落. 月经来潮前FSH 、LH 、E、P 均降至最低值,月经来潮后逐步恢复继续下一周期.女性进入围绝经期,HPOA 功能呈渐进性衰退,E分泌渐少至消逝,T有分泌,FSH 、LH 分泌逐步升高,且FSH /LH>1.1 测定促性腺激素(FSH 、LH)1.1 判断闭经的缘由①FSH 及LH 水平低于正常,提示闭经缘由在腺垂体或下丘脑.但需除外高催乳素血症及口服避孕药的影响.为此还须要行垂体高兴试验(用促性腺激素释放激素LHRH 100ug,溶于5 ml 生理盐水中,静脉打针,30 秒钟内注完),当注完30 分钟时测定的LH 值较打针前增高3倍或以上者,标明垂体功能正常,病变鄙人丘脑;若无增高或增高不明显,必须再反复试验,反复后仍得不异结果,则认为病变在垂体.②FSH 及LH 水平高于正常,甚至达到绝经水平,病变在卵巢.如卵巢早衰、卵巢发育不良、双侧卵巢切除术后等,均可以表示为促性腺激素水平升高.1.2 测定LH / FSH 值>3 提示多囊卵巢综合征.1.3 诊断性早熟有助于区别真性和假性性早熟.真性性早熟由促性腺激素分泌添加惹起,FSH 和LH 呈周期性变更,应考虑中枢性缘由;假性性早熟FSH 及LH 水平较低,且无周期性变更,应考虑外周缘由如卵巢功能性肿瘤或外源激素所致.1.4 测定LH 峰值可以估计排卵时间及了解排卵情况,有助于不孕症的医治.2 测定催乳激素(PRL)的意义①闭经、不孕及月经失调者,不管有没有泌乳,均应测PRL,以除外高催乳激素血症.②PRL异常增高时应考虑垂体催乳素瘤,需进一步检查.PRL高兴或按捺试验可以区别PRL增高是因为下丘脑、垂体功能失调,还是因为垂体肿瘤.功能失调者受药物高兴及按捺的影响明显,而垂体泌乳素瘤的激素分泌有绝对自立性,缺乏对普通药物高兴、按捺的反应.③PRL水平升高还见于性早熟、原发性甲状腺功能低下、卵巢早衰、黄体功能欠佳、持久哺乳、神经精神刺激、某些药物感化如氯丙嗪、避孕药、大量雌激素、利血平等抗高血压药等身分均可惹起PRL升高;PRL 降低多见于垂体功能减退、单纯性催乳激素分泌缺乏症.3 测定雌激素(E2)的意义3.1 监测卵巢功能3.1.1判断闭经缘由①雌激素持续低水平,标明卵巢无卵泡发育,闭经可能因为卵巢早衰或继发于下丘脑、垂体功能失调、高泌乳素血症或药物按捺.②雌激素水平符合正常的周期变更,标明卵泡发育正常,应考虑子宫性闭经.3.1.2 判断有没有排卵雌激素持续在早、中期卵泡水平,无周期性变更,罕见于无排卵型宫血、多囊卵巢综合征等.3.1.3 监测卵泡发育3.1.4 其他女性性早熟,雌激素水平常高于正常值;妊娠期雌激素水平升高;卵巢颗粒细胞瘤或使用促排卵药物如氯米酚、绒促性素、尿促性素等可使雌二醇达到超生理水平;肝硬化时雌激素水平升高.卵巢切除、化学医治时卵巢功能受损均可使雌二醇水平降低.3.2 监测胎儿-胎盘功能应连续动态的观察雌二醇的变更.4 测定孕激素(P)的意义①了解有没有排卵:正常月经周期中排卵后7-8日孕酮水平达高峰,血孕酮>15.6 nmol/L,提示有排卵.使用促排卵药时,可用孕酮观察促排卵后果.②原发性或继发性闭经、无排卵性月经或无排卵性宫血、多囊卵巢综合征、口服避孕药或持久使用GnRH 激动剂,均可使孕酮水平降低.③了解黄体功能:黄体期孕酮水平低于生理值,提示黄体功能缺乏;月经来潮4-5 日孕酮仍高于生理水平,提示黄体萎缩不全.④观察胎盘功能:妊娠期胎盘功能减退时,血中孕酮水平降低.⑤血中孕酮升高,也可见于肾上腺皮质功能亢进或肾上腺肿瘤.5 测定雄激素(T)的意义①卵巢男性化肿瘤(睾丸母细胞瘤、门细胞瘤),血睾丸酮水平明显增高.②两性畸形的鉴别.男性假两性畸形及真两性畸形,睾丸酮水平在男性正常范围内:女性假两性畸形则在女性范围.③评价多囊卵巢综合征的疗效,医治后血睾丸酮水平应有所降低.④多毛症患者、血睾丸酮水平正常者,多考虑因为毛囊对雄性激素敏感所致.⑤肾上腺皮质增生或肿瘤,血睾丸酮水平异常增高.⑥利用睾酮或具有雄激素感化的内分泌药物如达那唑等,用药期间有时需作雄激素测定.陪伴女性毕生的性腺轴即下丘脑-垂体-卵巢轴(HPOA),其次要生理功能是控制女性发育、正常月经和性功能,这类功能调节是通过神经调节和激素反馈调节完成的.是以,临床上通过测定性激素水平来了解女性内分泌功能和诊断与内分泌失调相干的疾病.经常使用的性激素六项即卵泡生成激素(FSH)、黄体生成激素(LH)、雌二醇(E2)、孕酮(P)、睾酮(T)、催乳激素(PRL),基本满足了临床大夫对内分泌失调与否的筛查和对生理功能的普通性了解.月经是女性平生中次要的生理环节,它反映出HPOA轴的功能发育、成熟和衰退的过程.正常月经的发生和周期性变更受卵巢周期性变更的调节,即卵泡期:FSH 、LH 保持在较低水平,E随卵泡发育分泌逐步升高,P 仅微量.排卵期:排卵前24小时,FSH是低峰式分泌,LH 是陡峰式分泌,E较FSH 、LH 出现略早亦是峰式分泌,在排卵时FSH 、LH 均骤降.黄体期:FSH 、LH 又保持在低水平,E、 P随黄体发育分泌量渐增,至排卵后7E8天达最高量,当前回落.月经来潮前FSH 、LH 、E、 P 均降至最低值,月经来潮后逐步恢复继续下一周期.女性进入围绝经期,HPOA 功能呈渐进性衰退,E分泌渐少至消逝,T有分泌,FSH 、LH 分泌逐步升高,且FSH /LH>1.1 测定促性腺激素(FSH 、LH)1.1 判断闭经的缘由①FSH 及LH 水平低于正常,提示闭经缘由在腺垂体或下丘脑.但需除外高催乳素血症及口服避孕药的影响.为此还须要行垂体高兴试验(用促性腺激素释放激素LHRH 100ug,溶于5 ml 生理盐水中,静脉打针,30 秒钟内注完),当注完30 分钟时测定的LH 值较打针前增高3倍或以上者,标明垂体功能正常,病变鄙人丘脑;若无增高或增高不明显,必须再反复试验,反复后仍得不异结果,则认为病变在垂体.②FSH 及LH 水平高于正常,甚至达到绝经水平,病变在卵巢.如卵巢早衰、卵巢发育不良、双侧卵巢切除术后等,均可以表示为促性腺激素水平升高.1.2 测定LH / FSH 值>3 提示多囊卵巢综合征.1.3 诊断性早熟有助于区别真性和假性性早熟.真性性早熟由促性腺激素分泌添加惹起,FSH 和LH 呈周期性变更,应考虑中枢性缘由;假性性早熟FSH 及LH 水平较低,且无周期性变更,应考虑外周缘由如卵巢功能性肿瘤或外源激素所致.1.4 测定LH 峰值可以估计排卵时间及了解排卵情况,有助于不孕症的医治.2 测定催乳激素(PRL)的意义①闭经、不孕及月经失调者,不管有没有泌乳,均应测PRL,以除外高催乳激素血症.②PRL异常增高时应考虑垂体催乳素瘤,需进一步检查.PRL高兴或按捺试验可以区别PRL增高是因为下丘脑、垂体功能失调,还是因为垂体肿瘤.功能失调者受药物高兴及按捺的影响明显,而垂体泌乳素瘤的激素分泌有绝对自立性,缺乏对普通药物高兴、按捺的反应.③PRL水平升高还见于性早熟、原发性甲状腺功能低下、卵巢早衰、黄体功能欠佳、持久哺乳、神经精神刺激、某些药物感化如氯丙嗪、避孕药、大量雌激素、利血平等抗高血压药等身分均可惹起PRL升高;PRL 降低多见于垂体功能减退、单纯性催乳激素分泌缺乏症.3 测定雌激素(E2)的意义3.1 监测卵巢功能3.1.1判断闭经缘由①雌激素持续低水平,标明卵巢无卵泡发育,闭经可能因为卵巢早衰或继发于下丘脑、垂体功能失调、高泌乳素血症或药物按捺.②雌激素水平符合正常的周期变更,标明卵泡发育正常,应考虑子宫性闭经.3.1.2 判断有没有排卵雌激素持续在早、中期卵泡水平,无周期性变更,罕见于无排卵型宫血、多囊卵巢综合征等.3.1.3 监测卵泡发育3.1.4 其他女性性早熟,雌激素水平常高于正常值;妊娠期雌激素水平升高;卵巢颗粒细胞瘤或使用促排卵药物如氯米酚、绒促性素、尿促性素等可使雌二醇达到超生理水平;肝硬化时雌激素水平升高.卵巢切除、化学医治时卵巢功能受损均可使雌二醇水平降低.3.2 监测胎儿-胎盘功能应连续动态的观察雌二醇的变更.4 测定孕激素(P)的意义①了解有没有排卵:正常月经周期中排卵后7-8日孕酮水平达高峰,血孕酮>15.6 nmol/L,提示有排卵.使用促排卵药时,可用孕酮观察促排卵后果.②原发性或继发性闭经、无排卵性月经或无排卵性宫血、多囊卵巢综合征、口服避孕药或持久使用GnRH 激动剂,均可使孕酮水平降低.③了解黄体功能:黄体期孕酮水平低于生理值,提示黄体功能缺乏;月经来潮4-5 日孕酮仍高于生理水平,提示黄体萎缩不全.④观察胎盘功能:妊娠期胎盘功能减退时,血中孕酮水平降低.⑤血中孕酮升高,也可见于肾上腺皮质功能亢进或肾上腺肿瘤.5 测定雄激素(T)的意义①卵巢男性化肿瘤(睾丸母细胞瘤、门细胞瘤),血睾丸酮水平明显增高.②两性畸形的鉴别.男性假两性畸形及真两性畸形,睾丸酮水平在男性正常范围内:女性假两性畸形则在女性范围.③评价多囊卵巢综合征的疗效,医治后血睾丸酮水平应有所降低.④多毛症患者、血睾丸酮水平正常者,多考虑因为毛囊对雄性激素敏感所致.⑤肾上腺皮质增生或肿瘤,血睾丸酮水平异常增高.⑥利用睾酮或具有雄激素感化的内分泌药物如达那唑等,用药期间有时需作雄激素测定.。
下丘脑垂体性腺轴与生殖调节

女性雌激素的分泌受下丘脑-垂体-卵 巢轴的控制,若该轴出现异常,可导 致雌激素分泌不足或过多,引起女性 月经不调、不孕等生殖障碍。
生殖障碍的病因和机制
遗传因素
部分生殖障碍与遗传基因 有关,如染色体异常、基 因突变等。
内分泌失调
下丘脑-垂体-性腺轴的内 分泌调节出现异常,导致 激素分泌失调,引起生殖 障碍。
具有重要作用。
05
下丘脑垂体性腺轴与生殖 障碍
下丘脑垂体性腺轴异常导致的生殖障碍
促性腺激素分泌异常
下丘脑分泌的促性腺激素释放激素 (GnRH)控制垂体前叶的促性腺激 素(FSH和LH)分泌,若GnRH分泌 异常,可导致FSH和LH分泌减少或增 加,进而影响性腺功能。
下丘脑-垂体-性腺轴控制男性睾酮的 分泌,若该轴出现异常,可导致睾酮 分泌不足或过多,引起男性性功能减 退或女性男性化。
下丘脑垂体性腺轴的研究方法与技术
神经影像学技术
利用MRI、PET等影像学技术观察下丘 脑、垂体和性腺的形态和功能变化。
基因组学和蛋白质组学技术
研究相关基因和蛋白质的表达和调控, 深入了解下丘脑-垂体-性腺轴的分子 机制。
激素检测
通过检测血液中相关激素的水平,了 解下丘脑-垂体-性腺轴的功能状态。
动物模型
01
02
03
促进卵子成熟
LH在排卵前达到高峰,促 进卵子从卵泡中释放。
支持黄体功能
LH支持排卵后形成的黄体, 促进孕激素、雌激素和松 弛素的合成与分泌。
调节子宫收缩
LH能够刺激子宫收缩,有 助于受精卵的着床和胚胎 发育。
04
性腺对生殖的调节作用
性腺对性激素的分泌调控
卵巢对雌激素和孕激素的分泌调控
月经周期的调节

感谢聆听 感谢大家的聆听!
月经周期的调节
一、下丘脑-垂体-卵巢轴概述 4.垂体分泌的激素 卵泡刺激素(FSH):促使卵泡生长、发育、成熟。 黄体生成素(LH):促使成熟卵泡排卵,黄体形成,并分泌E、P。 催乳素(PRL):促使乳房发育,乳汁的分泌。
月经周期的调节
二、下丘脑-垂体-卵巢轴的相互调节
性腺轴(HPOA)的神经内分泌活动受到大脑高 级中枢调控。在下丘脑促性腺激素释放激素 (Gn-RH)的控制下,腺垂体分泌FSH和LH,卵 巢性激素依赖于FSH和LH的调节,而子宫内膜的 周期性变化又受卵巢分泌的性激素调控。卵巢所 产生的性激素对下丘脑-腺垂体分泌活动又具有调 节作用(反馈性调节作用)、下丘脑-垂体-卵巢轴概述
1、下丘脑-垂体-卵巢轴 (HPOA)又称性腺轴其活动受到中枢 神经(CNS)的控制。
2、主要生理功能 控制女性发育、正常月经和性功能,参 与体内环境和物质代谢的调节。
月经周期的调节
一、下丘脑-垂体-卵巢轴概述 3、下丘脑分泌的激素:3种 促性腺激素释放激素(GnRH) 2种 ①卵泡刺激素释放激素(FSH-RH): 促进垂体合成和分泌卵泡刺激(FSH) ②黄体生成素释放激素(LH-RH): 促进垂体合成和分泌黄体生成素(LH) 催乳素抑制素(PIH):抑制垂体合成、分泌催乳素 促甲状腺激素释放激素(TRH):促进垂体合成和分泌甲状腺素、催乳素
妇产科学名词解释_2

---------------------------------------------------------------最新资料推荐------------------------------------------------------妇产科学名词解释妇产科学名词解释妇产科学名词解释 Braxton Hicks 收缩:自妊娠 12-14 周起,子宫出现不规则无痛性收缩,可由腹部检查时触知,孕妇有时自己也能感觉到。
特点为稀发和不对称,尽管其强度及频率随妊娠进展而逐渐增加,但宫缩时宫腔内压力不超过 1. 3-2. 0kPa,故无疼痛感觉,称 Braxton Hicks 收缩。
HELLP:是重度妊高征的严重并发症, 是妊高征患者并发溶血, 肝酶升高, 血小板减少, 称之为 HELLP 综合征。
H-P-O 轴(hypothalamic-pituitary-ovarian axis):下丘脑一垂体一卵巢轴是一个完整而协调的神经内分泌系统,它的每个环节均有其独特的神经内分泌功能,并且互相调节、互相影响。
它的主要生理功能是控制女性发育、正常月经和性功能,因此又称性腺轴。
此外,它还参与机体内环境和物质代谢的调节。
SCJ(squamo-columnar junction)鳞-柱交接部:宫颈阴道部被覆复层鳞状上皮。
宫颈外口柱状上皮与鳞状上皮交界处称为鳞-柱交接部,是宫颈癌的好发部位。
1 / 11VSM(vasculo-syncytial menmtrane)血管合体膜:血管合体膜是由合体滋养细胞、合体滋养细胞基底膜、绒毛间质、毛细血管基底膜和毛细血管内皮细胞 5 层组成的薄膜。
eclampsia postpartum(产后子痫):子痫多发生于妊娠晚期或临产前,称产前子痫; 少数发生于分娩过程中,称产时子痫; 个别发生于产后 24 小时内,称产后子痫。
force of labor(产力):将胎儿及其附属物从子宫内逼出的力量称产力。
女性衰老与下丘脑—垂体—性腺轴

女性衰老与下丘脑—垂体—性腺轴发表时间:2010-05-20T14:31:14.187Z 来源:《中外健康文摘》2010年第1期供稿作者:蔡骐浓[导读] 衰老是自然界存在的一种生物学法则,是不以人类意志为转移的客观规律。
蔡骐浓 (哈尔滨市传染病院黑龙江哈尔滨 150036) 【中图分类号】R711 【文献标识码】A 【文章编号】1672-5085(2010)01-0265-02【摘要】下丘脑—垂体—性腺轴的变化在衰老过程尤为突出。
中医认为,肾主生殖,女子七七任脉虚,太冲脉衰少,天癸竭,地道不通,故形坏而无子也。
在衰老过程中下丘脑,垂体促性腺激素分泌的脉冲频率减慢,幅度降低,也降低了性腺对促性腺激素的敏感性。
同时下丘脑—垂体—性腺轴随着年龄的增长而发生的功能衰退还可使其他的内分泌腺的功能有所减退。
【关键词】衰老下丘脑—垂体—性腺轴性激素衰老是自然界存在的一种生物学法则,是不以人类意志为转移的客观规律。
从理论上讲,衰老分为两类,即生理性衰老和病理性衰老,前者指机体在其生成的全过程中必然要发生的普遍性退行性变化,后者主要是由于各种疾病导致的衰老。
但在临床工作中发现两者常常同时存在。
衰老过程中所呈现的退行性变化主要为体内细胞数目减少,组织与器官萎缩,重量减轻。
从而导致生物体的多种生理功能障碍。
多年来虽有多种学科从不同角度进行广泛的探索,但迄今衰老的机制尚未完全弄清。
而下丘脑—垂体—性腺轴的变化在衰老过程中尤为突出。
本文将从下丘脑—垂体—性腺轴方面讨论衰老的机制。
1 中医对衰老的认识天癸源于先天,为先天之精,藏之于肾,受后天水谷精微的滋养,是促进人体生长、发育和生殖的物质。
人体发育到一定时期,肾气旺盛,肾中真阴不断得到充实,天癸逐渐成熟,才能促进胞宫有经孕产育的生理功能,现代医学把女性从新生儿到衰老的渐进生理过程按年龄划分为新生儿期、幼年期、青春期及性成熟期、更年期和老年期。
女性生殖系统最显著的生殖特征是各个时期既有变异,又能保持各时期的恒定性。
靳雷-女性生殖内分泌基础知识

甾体激素
包括:雌激素、孕激素、雄激素三者结构与胆固醇相似, 含一个环戊烷多氢菲核,故称为甾体激素或类固醇激素 (steroid hormones) 1、卵巢合成和分泌雌激素、孕激素和少量雄激素。 2、睾丸合成和分泌雄激素和少量的雌激素。 3、胎盘合成大量雌激素和孕激素。 4、肾上腺皮质可合成少量活性较弱的雌激素和雄激素。
促性腺激素的合成、分泌、功能
• 促性腺细胞与促性腺激素 垂体前叶细胞包括:促性腺细胞、促甲状腺细 胞、促皮质细胞、生长激素细胞、泌乳素细胞 • 促性腺细胞作用: 合成和分泌黄体生成素(LH)和卵泡刺激素 (FSH)
一、FSH、LH亚单位结构 • LH、FSH、HCG的α 亚单位为完全相同的 多肽骨架或辅基蛋白。 • LH、FSH化学结构相似,由非共价结合和 含糖α 和 两个蛋白亚单位组成。
子宫肌
宫颈 输卵管 卵巢
促进子宫发育,促进平滑肌的增生肥大,增强子 宫平滑肌对缩宫素的敏感性。
宫颈口松弛,宫颈黏液分泌↑,黏液稀薄、量大, 呈拉丝状,有利于精子穿透 促进输卵管的发育,小剂量E加速卵子在输卵管的 运行,大剂量E延缓卵子的运行(事后避孕药) 小剂量协同促性腺激素促进卵泡发育;大剂量通 过抑制GNRH和FSH抑制卵泡的发育。
孕激素(P) • 孕激素是保证妊娠正常发展的激素,机体内只有 天然孕激素—孕酮。 • 卵巢黄体细胞能分泌大量孕酮, 卵泡的颗粒细胞和卵泡膜细胞可分泌少量孕酮。 妊娠两个月,胎盘开始合成大量孕酮。
雌激素
子宫 内膜 促进内膜增生,是内膜周期性变化的内在基础, 参与月经周期的形成。
孕激素
使内膜转为分泌期,为受精卵着床作好准备
下丘脑—垂体—性腺轴 (Hypothalamic-Pituitary-Ovarian Axis, HPOA) 由下丘脑-垂体-性腺(卵巢和睾丸)三级 结构组 成的一个完整而协调的神经内分泌 系统,互相调节、影响。 功能:控制性发育,维持正常月经和性功 能,并参与机体内环境和物质代谢的调节。
性腺轴

按照人体生理规律,肤色与容颜的美丽程度是跟随衰老进程下滑的。
女士30岁应预防衰老,40岁上要对抗衰老。
只有适时地对卵巢及整个性腺轴进行医学专科调养,才能推迟更年期,绝经期及老年期的到来,使机体维持平衡态,年轻态,才能延缓容颜及整体的衰老。
有人认为防衰老就是要用雌、孕激素替代疗法,补充雌激素;有的不到40岁就吃大豆异黄酮;有的吃大剂量维生素E或做一些所谓的卵巢保养。
结果事与愿违,小则过早干扰尚处于平衡态的性腺轴,出现月经不正常,性激素六项化验证实提前进入绝经期,甚至卵巢早衰闭经了。
有的给更年期患者做激素替代疗法,掌握不好适应症,剂量或雌、孕激素的比例,出现乳腺癌,子宫内膜癌。
更甚则出现心脑血管凶险急症的增加。
抗衰之道,在于顺应医学,持之以恒,因人而异,以有常之法应无常之事!
下丘脑——垂体——卵巢轴是一个完整协调的神经内分泌系统,它的每个环节均有其独特的神经内分泌功能,并且相互影响,它的主要生理功能是控制女性发育,正常月经和性功能,因此由称性腺轴。
此轴又受中枢神经系统的控制并参与机体内环境和物质代谢的调节。
性成熟以后由于卵巢周期性变化,使其他生殖器也产生相应的周期性变化,这种周期性变化称为性周期。
性腺分泌与生殖细胞发育的调控

性腺分泌与生殖细胞发育的调控性腺分泌和生殖细胞发育是人类生殖过程中极为重要的两个环节,它们的调节和精准控制是保证生殖功能正常的保障。
而在内分泌调节、神经调节、细胞因子调节等多重机制的联合作用下,生殖细胞发育和性腺分泌得以维持稳定而灵活的变化,适应不同时期的不同要求。
本文将阐述性腺分泌和生殖细胞发育的调控机制及其在人类繁衍生育中的重要性。
一、性腺分泌的调控性腺分泌是维持人体性激素平衡的重要环节。
性激素对人体内分泌调节、生殖器官发育和性功能等方面有着重要的作用。
性腺分泌的调节涉及到多个环节。
(1)下丘脑-垂体-性腺轴下丘脑-垂体-性腺轴是调节性腺分泌的主要控制机制。
当下丘脑神经元受到性激素水平的影响,会释放神经肽释放激素,刺激垂体前叶释放促性腺激素(GnRH),GnRH作用于性腺后细胞,促进性腺激素的分泌,从而调节性腺分泌功能。
(2)性激素的负反馈调节机制性激素通过负反馈调节机制来控制下丘脑-垂体-性腺轴。
即当性激素水平上升时,会抑制GnRH的分泌和垂体前叶促性腺激素的合成和分泌,从而降低性腺激素水平。
当性激素水平降低时,再次刺激GnRH的分泌和促性腺激素的合成和分泌,维持性腺激素的分泌平衡。
(3)神经递质的调节神经递质也会参与性腺分泌的调节。
例如交感神经通过释放去甲肾上腺素,抑制下丘脑释放GnRH,从而降低性腺激素的分泌。
以上是性腺分泌的主要调节机制。
在这些机制的相互作用下,性腺激素水平得以维持稳定。
而当某些机制失调时,会导致性腺激素水平的异常,从而影响人类生殖健康。
二、生殖细胞发育的调控生殖细胞发育是人类生殖过程中另一个至关重要的环节。
全面了解生殖细胞发育的调控机制,对人类生殖问题的解决和生殖健康的保障都有着重要的意义。
(1)基因调控生殖细胞发育的调节离不开基因调控。
在生殖细胞发育过程中,基因主要通过表观遗传机制来调控。
表观遗传学指染色体DNA的可变性非编码修饰,这种修饰并不改变DNA序列本身,但是可以影响基因转录和基因表达,从而对生殖细胞的发育形成影响。
05下丘脑-腺垂体-性腺轴

下丘脑-腺垂体-性腺轴
o李德恒生理教研室 深河
医学高等专科学校
。下丘脑-腺垂体-性腺轴:下丘脑的分泌
•促性腺激素释放激素;GnRH; •垂体门脉系统;
• IP3; DG;
•卵泡刺激素;FSH; •黄体生成素;LH;
下丘脑-腺垂体-性腺轴:腺垂体的分泌
•卵泡刺激素;FSH;
・卵泡发育;雌激素分泌;
»长期大量使用雌激素会如何影响下丘脑-腺垂体-性腺轴?
・黄体生成素;LH;
•诱发排卵;孕激素分泌;
■
■
•下丘脑-腺垂体-性腺轴:卵巢的分泌
•雌激素;E;
・卵泡期;正反馈; ・黄体期;负反馈;
•孕激素;P;
・黄பைடு நூலகம்期;负反馈;
•下丘脑-腺垂体-性腺轴:小结
>下丘脑:GnRH; >腺垂体:LH; FSH; >卵巢:雌激素;孕激 素; »正反馈和负反馈;
•下丘脑-腺垂体-性腺轴:思考题
妇产科习题名词解释名解

妇产科习题名词解释名解1下丘脑-垂体-卵巢轴 HPOA:月经周期涉及到下丘脑、垂体、卵巢和子宫。
在中枢系统影响及这些器官的相互协调下,才能发挥正常的生理功能。
子宫内膜之所以有周期性的变化,是受卵巢激素影响;卵巢功能受垂体控制;而垂体的活动又受下丘脑调节,下丘脑又受大脑皮层支配;卵巢产生的激素还可以反过来影响下丘脑和垂体的功能。
故通常将三者合称为下丘脑-垂体-卵巢轴。
2月经:月经是有规律的、周期性的子宫出血,是生殖功能成熟的外在标志之一。
这种出血是卵巢内卵泡成熟、排卵和黄体形成,且子宫内膜从增生到分泌变化的结果3 月经周期:出血第一天为月经周期的开始,两次月经第一日的间隔时间称一个月经周期,一般为28-30天。
+-3天4 卵巢周期:从青春期到绝经期前,卵巢在形态和功能上发生周期性变化,成为卵巢周期。
每一周期都有一批卵泡发育,但只有其中1-2个发育成熟,其余的在发育过程中退化、闭锁。
卵巢周期包括卵泡的发育及成熟、排卵、黄体的形成和退化。
5 卵泡闭锁:妇女一生中都有卵泡发育、生长,但99% 的都在发育后不久相继衰萎消亡,这些卵泡的消亡成为卵泡闭锁。
6 生长卵泡:7 Braxton-Hicks 收缩:自妊娠12-14周起,子宫出现不规则、无痛性收缩,可由腹部检查时触知,孕妇有时自己也能感觉到。
特点:稀发和不对称,尽管其强度及频率随妊娠进展而逐渐增加,但宫缩时宫腔内压不超过10-15mmHg,故无疼痛感8 胎儿-胎盘单位:胎儿和胎盘都缺少单独合成甾体激素所必需的若干酶,但胎盘缺乏的酶能在胎儿中找到,反之亦然。
如此胎儿和胎盘功能相融合就能合成大部分甚至全部具有生物活性的甾体激素。
故,妊娠期的甾体激素由胎儿和胎盘共同合成,称胎儿胎盘单位。
9 胎盘血管合体膜:为胎盘内进行物质交换的部位,是由合体滋养细胞、合体滋养细胞基底膜、绒毛间质、毛细血管基底膜和毛细血管内皮细胞5层组一成的薄膜10 顶体反应:当精子与卵子相遇,精子顶体外膜破裂释放出顶体酶,溶解卵子外围的放射冠和透明带,称顶体反应。
性腺轴示意图
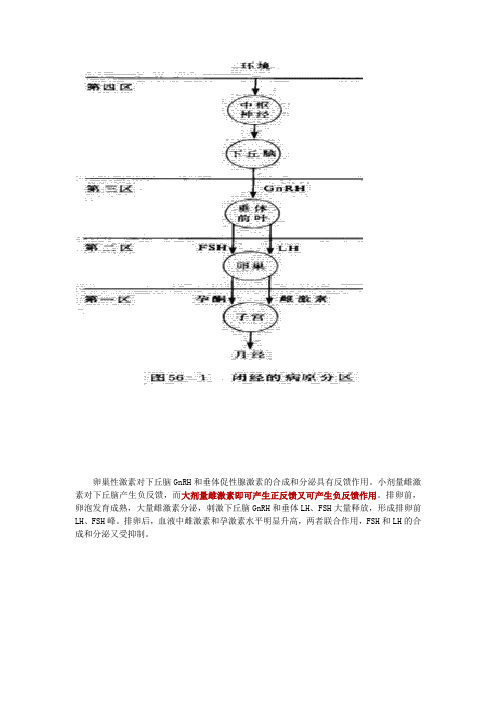
卵巢性激素对下丘脑GnRH和垂体促性腺激素的合成和分泌具有反馈作用。
小剂量雌激素对下丘脑产生负反馈,而大剂量雌激素即可产生正反馈又可产生负反馈作用。
排卵前,卵泡发育成熟,大量雌激素分泌,刺激下丘脑GnRH和垂体LH、FSH大量释放,形成排卵前LH、FSH峰。
排卵后,血液中雌激素和孕激素水平明显升高,两者联合作用,FSH和LH的合成和分泌又受抑制。
Auer小体多见于非淋巴细胞白血病成柴困样时为早幼粒细胞白血病的特征1.急性非淋巴细胞白血病的治疗(1)诱导缓解DA(3+7)方案柔红霉素(DNR)+阿糖胞苷(Ara-C)。
(2)急性早幼粒细胞白血病(M3)全反式维甲酸(ATRA)或亚砷酸诱导缓解。
2.急性淋巴细胞白血病的治疗长春新碱(VCR)和泼尼松(P)组成的VP方案是急淋诱导缓解的基本方案。
VP加蒽环类药物(如柔红霉素、米托蒽醌等)组成的DVP方案,再加左旋门冬酰胺酶(L-ASP)即为DVLP方案,后者是推荐的ALL诱导方案。
L-ASP(左旋门冬酰胺酶)的主要副作用肝功能、胰腺炎、凝血因子及白蛋白合成减少。
长春新碱主要副作用:末梢神经炎和便秘。
柔红霉素主要副作用:心脏毒性作用。
80% ~85%的淋巴组织肿瘤是b细胞来源的,其余多为t细胞来源。
在分化阶段免疫表型不同,cd2,cd3,cd4,cd7,cd8是t细胞及其肿瘤的标志,cd10,cd19,cd20和表面ig 是b细胞及其肿瘤的标志。
Cd13,cd14,cd15,cd64仅在髓样细胞表达,可用来区别是髓样细胞还是淋巴细胞肿瘤,因为后者不表达这些标记。
3p实验why?DIC实验室检查1、筛查试验(1)血小板低于100×10 9/L或进行性下降。
(2)血浆纤维蛋白原含量 <1.5g/L或进行性下降。
(3)PT缩短或延长3秒以上,或APTT缩短或延长10秒以上。
2、确定试验(1)3P试验阳性,但DIC晚期可阴性。
(2)FDP增高(3)D二聚体升高或阳性,或3P试验阳性或血浆FDP>20mg/L。
【必看】性腺轴对女性的重要性!

【必看】性腺轴对女性的重要性!说到性腺轴调理,或许有些女人还会有些陌生,但是相信那些懂得精心保养的睿智女人们都很熟悉了,小编在这里为还不够了解的女性朋友,简单讲解性腺轴调理,各位疏于保养的女人看过来。
性腺轴是什么?它的作用有哪些?下丘脑——垂体——卵巢——子宫——阴道性腺轴是指与性激素分泌相关的三个腺体所构成的轴,包括下丘脑、垂体和卵巢。
性腺轴负责保证女性雌激素、孕激素和少量雄激素的正常分泌,进而延缓衰老进程和预防各种女性妇科问题。
女人更年期综合症、皱纹色斑卵巢早衰、闭经、绝经月经量少、宫寒不孕、反复流产月经不调、多囊卵巢等等都是因为它哦性腺轴对于女人的意义对于女性来说,随着年龄的增长和性生活的频率,阴道、子宫和卵巢有一定的损伤,而性腺轴最底端的是阴道,这样性生活质量必受影响,同时影响下丘脑和脑垂体对卵巢性激素的分泌减少或者变性,一旦卵巢功能受阻、下降或发生改变,导致性腺轴的反应锐减,下丘脑-垂体-卵巢之间的协调性减弱,彼此分泌的激素量过少或过多,影响到女性正常的生理功能。
所以女人有性生活后,要及时对性腺轴调理和保养,保养性腺轴便成了女人一生的必修课。
性腺轴对于女人的重要性性腺轴不畅,女人便会提前进入性衰老,容颜不再,性生活质量也会越来越差,保养性腺轴才能保障女性生殖内分泌系统稳定和各项身体机能正常运转的功能,女人才能性福一生。
性腺轴的作用输送:支撑各个脏腑器官,维持各个脏腑器官功能正常运作,给全身各个脏腑器官输送营养(皮肤、脏腑)代谢:增加各个脏腑器官功能代谢运作(月经、怀孕)肌肤——细腻、光滑、靓丽富有弹性,延缓衰老身材——丰韵翘臀,婀娜多姿,呈现性感迷人年轻态健康——身心愉悦、性福美满,幸福全家女人同时受到月经、生育、流产、失眠、紫外线、大气污染、高压生活等各方面的影响,一过25岁,女人性腺轴”每年以8%——10%的速度进行衰老,40岁,好的部分不足50%。
性腺轴机能下降的具体表现外在表现1、代谢变慢——(表现为局部颜色变深,如腹股沟、乳头、腋下、臀部)2、皮肤衰老——(长斑、皱纹、肌肉松弛)3、胸部腹部臀部——(胸部臀部松弛下垂干瘪、腹部赘肉堆积,身材走样变形,逐渐丧失女性性特征)内在表现:1、精力大不如前——(易疲劳、体力恢复变慢)2、自身分泌能力下降——(阴道干涩、性生活质量下降,家庭不和谐)3、经期障碍——(痛经、胸涨、经期不定、小腹坠胀、情绪波动)4、抵抗力下降——(炎症反复发作)5、各个性器官出现不同程度不适——(刺痛、隐痛、钝痛、乳腺增生,结节、硬块、肌瘤、囊肿、淋巴结肿大等)6、情绪波动——(抑郁、暴躁、失眠)都说女人要懂得“爱自己”,性腺轴是女人的生命之源,最需要我们用心去呵护、去保养!。
人体的内分泌系统

症状:性腺疾病的症状因类型不同而有所差异,常见的症状包括性器官发育异常、性 功能障碍、生育能力下降等
感谢您的观看
汇报人:XX
人体的内分泌系统
汇报人:XX
目录
01 单击此处添加目录标题内容 03 内分泌系统的功能 05 内分泌系统的调节机制
02 内分泌系统的组成 04 内分泌腺分泌的激素 06 内分泌系统疾病
添加章节标题
内分泌系统的 组成
垂体腺
定义:垂体腺是内分泌系统的 核心部分,能够分泌多种激素
功能:调节生长、代谢、生殖 等生理过程
性腺轴
定义:性腺轴是指下丘脑-垂体-性腺轴,是人体内分泌系统中的重要组成部分。
功能:性腺轴主要负责调节生殖系统和第二性征的发育和维持,同时也参与调节机体的代谢和免疫功能。 调节机制:性腺轴的调节机制是通过分泌促性腺激素释放激素、促黄体生成素和促卵泡生成素等 激素来实现的,这些激素可以调节性腺的发育和功能,进而影响机体的生殖和代谢等方面。 影响因素:性腺轴的调节受到多种因素的影响,如年龄、性别、生理状态、环境因素等。
肾上腺轴由下丘脑 -垂体-肾上腺轴和 交感神经系统组成, 它们相互作用,共 同调节人体的生理 功能。
当人体受到刺激时, 下丘脑会释放促肾 上腺皮质激素释放 激素,促使垂体释 放促肾上腺皮质激 素,进而促使肾上 腺分泌皮质醇。皮 质醇的作用是调节 人体的应激反应和 代谢。
交感神经系统在肾 上腺轴中扮演着重 要的角色,它可以 通过释放去甲肾上 腺素等神经递质来 调节肾上腺轴的功 能。
调节新陈代谢
维持生命正常运转
调节生理功能
促进生长发育
调节免疫系统
下丘脑垂体性腺轴

1.简述下丘脑-垂体-性腺轴对性腺调控传染感动.之马矢奏春创作下丘脑生殖核团产生神经生殖激素:促黄体生成素释放激素(luteinizing-hormone releasing hormone, LHRH or GnRH ——促性腺素释放激素 )垂体前叶(腺垂体)产生垂体生殖激素:促卵泡成熟素(FSH)、促黄体生成素(LH)传染感动于性腺,形成下丘脑-垂体-性腺轴.性腺产生生殖激素:卵巢产生①雌性激素②孕激素③松弛素(肽).睾丸产生睾丸酮.胎盘促性腺激素:人类绒毛膜促性腺激素(hCG)——由灵长类胎盘绒毛膜产生(合胞体层)因为在形成与成效凹凸丘脑与垂体的联系很是密切,可将它们看作一个成效单位.下丘脑渗出GnRH/LHRH消掉两种办法:主要性根本渗出,对其受体起自身预剌激传染感动.阵歇脉冲式释放,是剌激LH与之同步释放的关头.下丘脑GnRH脉冲式释放是生殖内渗出信息传递的主要办法,也是包管动物生殖周期、排卵和性腺类固醇激素渗出的关头.下丘脑GnRH的渗出调节主要来自两个方面:1.神经系经初级中枢的控制.至少有4种神经元介入GnRH的调节,儿茶酚胺能神经元;内源性阿片肽能神经元;催产素能神经元;类固醇激素浓缩能神经元.它们和GnRH渗出细胞经由进程不合办法连接,互相折衷,合营控制GnRH的合成和释放.2.性腺激素和垂体激素的反应调节.今朝公认有三套反应调节机制保持着GnRH渗出相对恒定,即:性腺激素传染感动于下丘脑引起GnRH渗出增加或削减(正负长反应);FSH/LH传染感动于下丘脑影响GnRH渗出(短反应);垂体门脉血中的GnRH浓度的变更反过来传染感动于下丘脑,调节其自身渗出(超短反应).垂体前叶(腺垂体)产生垂体生殖激素:促卵泡成熟素(FSH)、促黄体生成素(LH)传染感动于性腺,形成下丘脑-垂体-性腺轴.睾丸的内渗出调节主要经由进程睾酮对下丘脑GnRH释放及腺垂体LH和FSH渗出的负反应调节来控制.LH可与睾丸间质细胞膜上的受体结合,促进睾酮的合成、渗出.而FSH则在LH引导下渗出的适量睾酮介入下,促进精子的生成.非青春期睾酮渗出的日夜节律不甚显著,清晨约比傍晚高20%.但进入青春期的男孩,可能因松果体渗出的降黑素削减,GnRH消掉约每2h一次的脉冲式渗出,特别在夜间尤著,促使LH及FSH释放增多.卵巢的内渗出调节青春期前卵巢雌激素的渗出,主要受雌激素对垂体LH、FSH渗出的负反应调节而控制,少量孕激素可由肾上腺皮质渗出.女性进入青春期(13-18岁)后,下丘脑消掉约60-90min一次的强脉冲式GnRH渗出,促进腺垂体大量释放LH和FSH.女性表里生殖器发育成熟,第二性征消掉,并引导卵泡细胞膜上的FSH受体及卵泡内膜、颗粒细胞膜上的LH受体增多,周期性地每次消掉一个成熟卵泡,而雌激素和孕激素的渗出亦消掉与卵泡周期性变更有关的动摇,形成月经及周期性排卵,标记住女性性成效发育成熟.月经周期中,排卵前辨别由卵泡的内膜细胞及颗粒细胞合成渗出雌激素和少量孕酮,排卵后则由黄体颗粒细胞及黄体卵泡内膜细胞大量合成释放孕酮和雌激素.性腺反应调节外周血高浓度的雄激素能反应性地抑制促卵泡素(FSH)和促黄体生成素(LH)的渗出.有人认为垂体两种促性腺激素的反应调节机制不合,促卵泡素(FSH)主要抑制激素的负反应调节控制,促黄体生成素(LH)主假如受雄激素调节控制.睾酮对促性腺激素渗出的抑制作用,定位于下丘脑中部基底区.另一方面,睾酮也能抑制垂体对促性腺激素释放激素(CnRH)的反应性.雄性激素除了对下丘脑有抑制作用外,对垂体也消掉着直接的抑制作用.下丘脑-垂体-性腺轴反应调节下丘脑--垂体--睾丸轴的运动受到三种不合的反应机制的调节:“长”反应系统:由睾丸和肾上腺产生的垂体激素(主假如雄激素)供应抑制旗子灯号;“短”反应系统:由垂体前叶合成的促性腺激素供应抑制旗子灯号;"超短"反应系统:由释放因子直接控制它们的产生速度.一些成分和其他激素也可能影响下丘脑--垂体--睾丸轴.如情绪、情形等修改,可经由进程大脑皮层而影响下丘脑成效.高剂量雄激素、孕激素可以抑制促性腺激素的渗出.下丘脑、垂体、性腺轴成效男性生殖成效的调节是由丘脑下部渗出促性腺激素释放激素刺激脑垂体渗出促性腺激素,在促性腺激素的传染感动下,睾丸渗出雄性激素和产生精子,雄性激素传染感动于靶细胞而产生生物效应,在适当的时刻促发青春期发育,并保持正常男性的特色.经由进程下丘脑--垂体--性腺轴的反应及负反应传染感动来调节内渗出激素,是以外周激素的程度保持相对稳定,对男性生殖成效的正常也是一个主要成分.下丘脑--垂体--睾丸轴调节着男性激素程度,维系男性性成效,对体内大部分激素的程度有调节、控制的成效.2.月经周期中卵巢内渗出运动的周期性变更:受下丘脑-腺垂体-卵巢内渗出细胞调节轴的控制,但不合于其他内渗出,其反应调节办法较复杂,简述如下:当前次月经中的黄体萎缩后,血中雌、孕激素急剧下降,负反应地促进下丘脑GnRH及垂体LH、FSH释流放渐增多,刺激卵泡发育和雌激素渗出逐渐增加,子宫内膜消掉增生期变更;随着卵泡发育成熟,高浓度雌激素反而对下丘脑GnRH释放产生脉冲式强正反应调节,并进而引起腺垂体LH、FSH渗出岑岭,诱发排卵;LH、FSH在排卵后迅速下降,排卵后破裂的卵泡形成的黄体在LH传染感动下,中止渗出雌激素及大量渗出孕激素,约于排卵后一周消掉雌激素的第二次岑岭及孕激素岑岭,子宫内膜由增生期修改成渗出期;若未受孕,则高雌激素程度在同时消掉的孕激素程度协同下,对下丘脑及垂体产生负反应调节,GnRH、LH和FSH渗出进一步削减,黄体萎缩,血中雌、孕激素骤降,子宫内膜也随之缺血、坏去世脱落形成月经..3.下丘脑-垂体-性腺轴—女用避孕药女性运用的大多为甾体避孕药.主要为人工合成的雌激素、孕激素.甾体激素又分红4大类:雌激素、雄激素、孕激素和肾上腺皮质激素.前3类与女用避孕药有关.孕酮类衍生物包含:氯地孕酮、已酸孕酮、甲孕酮、甲地孕酮、氯地孕醇已酸酯、16-次甲基甲地孕酮、 16-次甲基氯地孕酮.(具有必定的抗排卵传染感动)睾酮类衍生物包含:炔诺酮、醋炔诺酮、炔诺酮庚酸酯(康炔诺酮)、去氧炔诺酮、异炔诺酮、双醋炔诺酮.机理:甾体避孕药具有很高的抗生育效果,主要传染感动于下丘脑——垂体——性腺轴系以及性激素传染感动的靶器官,如子宫内膜、宫颈等环节.4.抗生育传染感动是——多环节的分化效果:对下丘脑-垂体-性腺轴系的抑制作用.合成激素避孕药大剂量时对下丘脑-垂体产生负反应的抑制作用,使LHRH的渗出受抑制,加之激素避孕药对垂体前叶的直接传染感动,使之渗出的FSH和LH响应下降,最终导致卵泡发育不良,以及响应低程度雌激素所引致缺乏垂体黄体生成素的刺激,因而排卵受到抑制.修改子宫内膜使晦气于着床.因为排卵受抑制,且无黄体形成,孕酮程度很低.子宫内膜掉落去周期性变更,另一方面在合成孕激素传染感动下,子宫内膜腺体不发育,间质细胞呈蜕膜样变更.药物的中止传染感动使内膜变薄至萎缩.是以,即使有排卵或受精,受精卵也无法着床.抗生育传染感动是——多环节的分化效果:修改宫颈粘液的物理机能使晦气于精子穿透.雌激素的传染感动可使宫颈粘液量增多、稀薄、拉力增强,有利于精子穿透.运用避孕药后宫颈粘液量削减、粘稠、所含蛋白、酶和电介质均产生变更,使精子难以穿透.修改输卵管上皮及其蠕动.甾体避孕药对输卵管蠕动的影响可因剂量而不合,大剂量用药时,输卵管蠕动增加,可使受精卵过早进入宫腔,是以与子宫内膜不合步而不克不及着床.低剂量孕激素可使卵子运动过缓.5.甾体避孕药对健康晦气的影响:1、心血管疾病的安全性有所增加.长期服用复方避孕药,血栓性栓塞、卒中和心肌梗去世的产生率会有所增加,2、对脂代谢的影响.少数人可能有血清甘油三脂、磷脂、低密度与极低密度脂蛋白的升高.药物对甘油三脂及胆固醇的影响主要为雌激素引起,且与剂量大小有关.雌激素一方面刺激肝脏加速脂肪的合成,同时抑制蛋白脂酶的活性,削减甘油三脂的分化,引起的血脂修改.3、对糖代谢的影响.雌激素可增加血糖量,抑制胰岛素的反应,孕激素则刺激胰岛素的过量产生.患有糖尿病的妇女不宜服避孕药.4、对乳腺癌、宫颈癌的影响.激素避孕药是否增加乳腺癌或宫颈癌的安全性,尚消掉争议.6.生殖轴的形成和成长概述(感应不太主要)彭师长教师底子就考简述下丘脑-垂体-性腺轴对卵巢调控传染感动了,其他的可以打课件看一看,都很分离,标题显著。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
什么叫性腺轴
什么叫性腺轴??
性腺轴是指性腺激素对于作用器官(靶器官)的反馈性调节作用,包括垂体——间质细胞轴的调节和垂体——曲细精管轴的调节。
男性腺垂体分泌的FSH和LH属于一种糖蛋白激素,FSH主要作用于睾丸的生精和支持细胞,LH主要作用于睾丸的间质细胞。
垂体——间质细胞轴调节:LH又称间质细胞刺激素(ICSH),LH 与间质细胞膜上的LH受体结合,在线粒体内形成睾酮,睾酮进入血液后经扩散作用而透入靶组织,发挥作用。
去垂体后,间质细胞萎缩,睾酮分泌下降。
LH控制睾酮的分泌,反过来,血中睾酮和雌激素又通过反馈控制腺垂体LH与下丘脑GnRH的分泌。
雌激素降低垂体对GnRH的反应性,而睾酮不改变垂体的反应性,因此,雌激素作用于垂体,睾丸则作用于下丘脑。
垂体——曲细精管轴的调节:LH和FSH对生精过程均有调节作用。
LH的作用是通过睾酮实现的,生精过程受睾酮及FSH的双重控制。
动物实验表明,FSH起始动生精作用,而睾酮则有维持生精的效用,但注射睾酮后生精过程受到抑制,FSH与睾酮都刺激ABP的形成,ABP与睾酮和双氢睾酮的结合有利于生精过程。
FSH还使支持细胞中的睾酮转变为雌二醇。
雌激素可能对睾酮的分泌具有反馈调节作用,将睾酮分泌控制在一定水平。
另外,睾丸能
产生睾酮以外的某种物质,即抑制素。
如在离体培养液中加入抑制素,垂体将失去对GnRH的反应性。
