结直肠癌CSCO2024治疗指南
【衡道丨干货】2021CSCO结直肠癌诊断指南共识
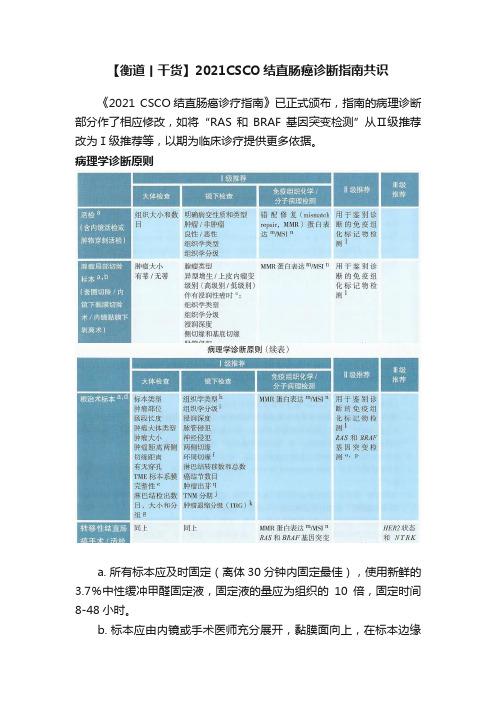
【衡道丨干货】2021CSCO结直肠癌诊断指南共识《2021 CSCO结直肠癌诊疗指南》已正式颁布,指南的病理诊断部分作了相应修改,如将“RAS和BRAF基因突变检测”从Ⅱ级推荐改为Ⅰ级推荐等,以期为临床诊疗提供更多依据。
病理学诊断原则a. 所有标本应及时固定(离体30分钟内固定最佳),使用新鲜的3.7%中性缓冲甲醛固定液,固定液的量应为组织的10倍,固定时间8-48小时。
b. 标本应由内镜或手术医师充分展开,黏膜面向上,在标本边缘用大头针固定于软木板或泡沫板上钉板固定。
应每隔2-3mm垂直于黏膜面切开全部取材。
c. “腺瘤伴浸润性癌”是指腺瘤含有穿透黏膜肌层浸润到黏膜下层的腺癌(pT1)。
“腺瘤伴高级别上皮内瘤变”包括了腺瘤伴重度异型增生、原位癌和黏膜内癌。
“高级别腺癌”、“肿瘤距离切缘小于1mm”、“脉管侵犯”和“高级别肿瘤出芽”为预后不良因素。
d. 根治术标本,通常沿肿瘤对侧剪开肠管后固定,建议钉板固定。
e. 全直肠系膜切除术(total mesorectal excision, TME)的直肠癌标本,系膜完整性评估标准见附表1。
f. “环周切缘”是指没有腹膜覆盖的肠壁“基底”切缘,建议手术医师在环周切缘处涂色或加以标识。
“环周切缘阳性”是指肿瘤距离切缘小于或等于1mm。
g. 淋巴结按淋巴引流方向进行取材并分组(肠旁、中间、中央),未经新辅助治疗的根治术标本,检出淋巴结总数原则上不少于12枚。
若第一次未找到12枚淋巴结,建议复检。
h. 结直肠癌组织学分型参考WHO消化系统肿瘤分类2019版,见附表2。
i. 组织学分级包括传统的4级分法和WHO分类的2级分法,基于腺体形成的程度,见附表3。
j. TNM病理分期(pTNM)采用AJCC/UICC第8版,pTNM前加前缀m、r和y分别代表多发性原发肿瘤、复发性肿瘤和治疗后肿瘤的TNM病理分期。
k. 肿瘤退缩分级(TRG)的病理学评估依据残留肿瘤成分以及纤维化程度进行分析。
《中国社区居民结直肠癌筛查专家共识》(2024)要点

《中国社区居民结直肠癌筛查专家共识》(2024)要点1流行病学CRC是一种常见的恶性肿瘤。
近年来,CRC的患病率在全球呈逐年上升的趋势。
我国CRC 流行病学具有以下特征:(1)时间分布特征:(2)地区分布特征:(3)性别分布特征:(4)年龄分布特征:2危险因素与保护因素推荐与建议●可增加CRC风险并影响筛查策略的风险因素,包括某些遗传性因素、年龄、个人或家族肿瘤史、炎症性肠病(IBD)、糖尿病。
●可增加CRC风险并潜在可纠正的危险因素,包括肥胖、糖尿病、吸烟、过量饮酒、过度摄入加工肉类等,应重点关注具有这些危险因素的人群,对其进行早期CRC筛查、健康教育以及一级预防。
●保持健康的生活方式可以降低CRC发病风险,包括摄入膳食纤维、全谷物和/或乳制品、合理的体育锻炼等。
2.1 危险因素2.1.1 相关疾病因素(1)个人或家族肿瘤史有CRC家族史的人群患CRC的风险显著增加。
(2)IBDIBD包括克罗恩病(CD)和溃疡性结肠炎(UC),长期肠道炎症会增加IBD患者发生结直肠肿瘤的风险。
(3)糖尿病糖尿病是CRC的独立危险因素。
2.1.2 生活方式因素(1)红肉及加工肉类摄入食用红肉及加工肉类增加CRC的风险可能与其能促使食用者易发生肥胖、胰岛素抵抗和胆汁酸分泌物增加相关。
(2)肥胖已有较多证据表明肥胖和缺乏运动是CRC的危险因素。
(3)吸烟烟草烟雾是包括CRC在内的多种癌症的相关危险因素。
(4)大量饮酒大量饮酒是公认的可致CRC的危险因素之一。
2.1.3 其他因素2.2 保护因素2.2.1 阿司匹林《美国国家综合癌症网络(NCCN)临床指南———结肠/直肠癌》中提及可以考虑服用阿司匹林作为CRC的一级预防。
2.2.2 合理饮食与体育锻炼3社区居民CRC筛查对象及初筛年龄推荐与建议●将筛查人群分为一般风险人群、散发性高危人群、遗传性CRC高危人群;针对不同风险人群确定CRC筛查早期对象,制定不同的CRC筛查策略和模式。
2020CSCO结直肠癌指南

成立中国遗传性大肠癌协作组
家系中至少2例组织病理学明确诊断的大肠癌患者,其中的2例为父母与子 女或同胞兄弟姐妹的关系,并且符合以下一条:
(1)至少一例为多发性大肠癌患者(包括腺瘤); (2)至少一例大肠癌发病早于50岁; (3)家系中至少一人患HNPCC相关肠外恶性肿瘤(包括胃癌、子宫
• 阳性者进入高危人群
管理流程 • 阴性者进入后续筛查
后续筛查
FIT 每年1次
阴性
下一年继续FIT
无症状健康人群的筛查:一般人群 (I 级专家推荐)
• 多项研究一致证实,免疫法大便隐血检测(FIT)在不降低特异性情况下,筛 检的敏感性较化学法大便隐血检测有显著提升。
• 免疫法大便隐血检测(FIT):建议进行2次间隔1周的检测。经一项1020人 的全人群结肠镜金标准对照筛查试验,与1次检测相比,2次间隔1周的大便
直系亲属结肠镜检查 三甲/省级专科医院就诊
FAP基因筛检
*CHRPE: 眼底视网膜色素上皮细胞肥大
腹腔肿块
• FAP家系受影响者可出现有多种肠外疾病,我国人群的文献报道,肠外疾病以腹腔内硬纤维瘤和骨瘤 最容易被识别且相对较为常见。因此,怀疑FAP时,应特别注意是否有腹腔内硬块和骨瘤。
• FAP患者会出现先天性视网膜色素上皮肥大(CHRPE),在典型的FAP中发生率可达80%。 • 1/3-1/4的FAP患者无家族遗传史,为该个体胚系新发肿瘤。家族史并不是诊断FAP的必要条件。
内膜癌、小肠癌、输尿管或肾盂癌、卵巢癌、肝胆系统癌)
Lynch综合征的筛检
Lynch综合症筛检——I 级专家推荐
结直肠癌 患者
患者家族史 疑似Lynch
中国人HNPCC家系标准(2003)
2021CSCO结直肠癌诊疗指南

2021CSCO结直肠癌诊疗指南2021版CSCO免疫检查点抑制剂临床应用指南更新视频解读|幻灯讲者:浙江大学医学院附属第二医院袁瑛教授筛查①一般风险人群结直肠癌筛查•将“一般人群”和“高危人群”分别改为“一般风险人群”和“高风险入群”;•将“50-74岁个体直接结肠镜检查”从Ⅱ级推荐改为Ⅰ级推荐,并增加“在具备条件的地区”的限制;•将FIT-DNA检测和CT结肠成像列入一般风险人群筛查的Ⅲ级推荐。
•②无症状健康人群:一般风险人群筛查•在县备条件的地区,50-74岁个体,直接结肠镜检查(从Ⅱ级推荐→Ⅰ级推荐)。
•••③无症状健康人群:一般风险人群筛查•增加“粪便DNA(FIT-DNA)检测”的Ⅲ级推荐;•增加“CT结肠成像”的Ⅲ级推荐。
•••0影像学•结肠癌和直肠癌诊断的表格中均删除了钡剂灌肠。
•••0病理学•转移性结直肠癌手术/活检标本中,将“RAS和BRAF基因突变”检测从Ⅱ级推荐改为Ⅰ级推荐。
6、术后辅助化疗的注释中,增加了“基于IDEA研究结果,优先推荐CAPEOX'的表述。
7、删除注释关于“不推荐使用卡培他滨+西妥昔单抗治疗”。
转移性患者治疗更新1、潜在可切除组治疗:对于RAS和BRAF均为野生型患者,新增FOLFOXIRI+西妥昔单抗(2B类证据),Ⅲ级推荐。
2、不可切除结肠癌(部分T4b,M0的患者即使采用联合脏器切除也无法达到根治的目的)的治疗中新增注释,“基于KEYNOTE 177研究结果,MSI-H/dMMR的患者,在转化治疗或姑息性治疗中可考虑使用PD-1抑制剂免疫治疗”。
3、姑息治疗一线方案:将MSI-H/dMMR患者单列,并把帕博利珠单抗作为(1A类证据),Ⅰ级推荐。
4、姑息治疗组二线和三线方案:将MSI-H/dMMR患者单列,并把PD-1抑制剂(不限具体类型)作为(2A类证据),Ⅱ级推荐。
5、姑息治疗组三线方案:新增曲氟尿苷替匹嘧啶+贝伐珠单抗(2B类证据),Ⅲ级推荐;西妥昔单抗+伊立替康(之前接受过西妥昔单抗治疗)(3类证据),Ⅲ级推荐。
中国临床肿瘤学会 (CSCO)结直肠癌诊疗指南2020版

无症状健康人群的筛查:高危人群 (III 级专家推荐)
高危 人群
非进展期腺瘤
2-3年复查 结肠镜
复发 未复发
继续 2-3年复查结肠镜
延长间隔至3-5年
结直肠癌的筛查及遗传学
• 无症状健康人群的结直肠癌筛查
见指南第2.1节
• 遗传性结直肠癌筛检和基因诊断原则
见指南第5节
1/3 的大肠癌具有遗传背景
Familial CRC:
≥1位一级或二级 亲属患大肠癌
Lynch HT, et al. 2013
遗传性结直肠癌指南总体框架
遗传性结直肠癌主要包括:
• Lynch综合症 • FAP (家族性腺瘤性息肉病)
典型的FAP
结直肠内息肉数均在100枚以上,癌变 年龄早,癌变风险几乎为100%
AFAP (轻症FAP)
虽然缺乏循证医学证 据,但是专家组具有 一致共识的
良好的大型回顾性研究、病 得共识,而且存在较大争议(支
例-对照研究,专家组取得 持意见<60%)
基本一致共识,但有小的争
议(支持意见60%~80%)
结直肠癌的MDT诊治原则
—— MDT基本概念
核心:以病人为中心,以专家组为依托
来自两个以上不同学科的一组相对固定的专家 在固定的时间、固定的地方聚在一起
• FAP患者会出现先天性视网膜色素上皮肥大(CHRPE),在典型的FAP中发生率可达80%。 • 1/3-1/4的FAP患者无家族遗传史,为该个体胚系新发肿瘤。家族史并不是诊断FAP的必要条件。
FAP筛检——II 级专家推荐
结直肠癌 患者
息肉 (≥20枚)
关注家族史
(+) 强烈建议
体格检查
CSCO结直肠癌诊疗指南(2019word版)

CSCO诊疗指南证据类别注释:A.结直肠癌的诊治应重视多学科团队(multidisciplinary team,MDT)的作用,推荐有条件的单位将尽可能多的结直肠癌患者,尤其是转移性结直肠癌患者的诊疗纳入MDT的管理。
B.MDT的实施过程中由多个学科的专家共同分析患者的临床表现、影像、病理和分子生物学资料,对患者的一般状况、疾病的诊断、分期/侵犯范围、发展趋向和预后作出全面的评估,并根据当前的国内外治疗规范/指南或循证医学依据,结合现有的治疗手段,为患者制定最适合的整体治疗策略。
C.MDT 原则应该贯穿每一位患者的治疗全程。
D.MDT 团队应根据治疗过程中患者机体状况的变化、肿瘤的反应而适时调整治疗方案,以期最大幅度地延长患者的生存期、提高治愈率和改善生活质量。
影像学诊断的更多具体内容详见“影像学检查附录”A.患者存在临床显性肠梗阻,鉴于结肠镜检查前肠道准备会加剧梗阻或造成穿孔,原则上禁止行结肠镜检查。
临床疑似或诊断肠梗阻患者不建议钡剂灌肠检查。
B.患者不具备条件,或拒绝全结肠镜检查,或结肠镜不能检查全部结肠,建议清洁肠道后腹部/盆腔增强CT行结肠检查。
C.鉴于颈胸部淋巴结等诊断与鉴别诊断需要,推荐增强胸部CT;强调高空间分辨率重建图像诊断和鉴别诊断结肠癌肺转移瘤。
D.患者存在静脉造影的禁忌证,建议腹/盆腔增强MRI 加非增强胸部CT。
E.CT不能确诊肝转移瘤时,或肝转移瘤存在手术切除机会时,建议行腹部MRI,且包含T2 加权,DWI 加权以及多期T1 加权增强成像序列,用于确定肝转移瘤数目、大小及分布;有条件者可行肝脏细胞特异性造影剂增强MRI,该方法有助于检出1cm 以下病灶。
F.有条件者可行肝脏超声造影或术中超声造影,进一步明确诊断肝脏转移瘤。
G.临床怀疑转移但其他影像检查无法确诊、或重大治疗决策前,PET/CT可用于发现可能存在的转移灶,从而避免过度治疗;但不推荐PET/CT 作为结肠癌诊断的常规检查。
结直肠癌黏液腺癌临床病理及治疗进展2024(全文)

结直肠癌黏液腺癌临床病理及治疗进展2024(全文)结直肠癌(colorectal cancer,CRC)是全球范围内的一种常见恶性肿瘤,流行病学数据表明全球CRC总体发病率已经升至第三位,也是癌症相关死亡的第二大原因[1]。
在CRC中,黏液腺癌(mucinous carcinoma,MC)是非特异性腺癌(adenocarcinoma not otherwise specified,AC)中一个独特的组织亚型,其特点是细胞外黏液占肿瘤体积50%以上。
一、黏液腺癌临床病理特征统计数据表明,MC发病率具备一定地域差异,MC的发病率从亚洲国家的3.9%到欧美国家的10%~13.6%不等[2]。
通过对发病部位的研究发现,MC在近端结肠的发病率显著高于直肠或远端结肠。
针对相同部位肿瘤进行分层分析后发现,MC常发现于疾病进展期[3]。
对这一现象有两种假说。
其一可能与MC中黏液蛋白物理特性相关,MC中黏液蛋白基因MUC2的过度表达和抑癌基因转录因子HATH1沉默密切相关,与AC中的表达趋势相反[4]。
染色体不稳定可能是MC疾病快速进展的另一种机制,相对于AC,MC出现微卫星不稳定性(microsatellite instability,MSI)频率更高。
高MSI发生率在Lynch综合征患者中也可以观察到,这表明MC与AC可能具备不同的致癌途径[5]。
MC与AC的转移模式存在明显差异,AC常见远处转移器官为肝脏,而MC更容易出现腹膜转移,且MC术后淋巴结阳性率高于AC。
转移模式差异的原因目前认为与黏液组分密切相关[6]。
正常黏液与肠道微生物构成了菌群生物膜。
MC中菌群生物膜的失调导致肠道上皮通透性增强,黏液组分会由肠道向腹腔内移动,导致肿瘤的腹膜转移及对邻近脏器侵犯[7]。
另外,菌群生物膜将诱导肠道炎症反应。
炎症反应导致大量细胞因子的产生,如TNF-α、IL-22,研究表明此类细胞因子促进肿瘤细胞的黏液分泌。
例如,TNF-α处理的结肠癌细胞ATOH1蛋白的稳定性增强,进而促进黏液分泌。
2020CSCO结直肠癌指南

≥1位一级或二级 亲属患大肠癌
Lynch HT, et al. 2013
遗传性结直肠癌指南总体框架
遗传性结直肠癌主要包括:
• Lynch综合症 • FAP (家族性腺瘤性息肉病)
n 典型的FAP
结直肠内息肉数均在100枚以上,癌变 年龄早,癌变风险几乎为100%
n AFAP (轻症FAP)
基本一致共识,但有小的争 顾性研究、病例-对照研究,专
议(支持意见60%~80%) 家组取得一致共识(支持意见
≥80%)
III级 2B类证据:
3类证据:
• 正在探索的诊治手段,
专家推荐 基于稍低水平证据,如一般 基于低水平证据,如样本数量不
质量的meta分析、小型随 大的非对照的单臂临床研究、病
虽然缺乏循证医学证 据,但是专家组具有
息肉数相对较少,癌变年龄相对较大
n MAP (MUTYH相关息肉病)
临床表现与AFAP相似
• PJ综合症(黑斑息肉综合症)
指南总体框架
启动筛检的一般原则
Lynch筛检 I级专家推荐 II级专家推荐 III级专家推荐
FAP筛检 I级专家推荐 II级专家推荐 III级专家推荐
PJ筛检 I级专家推荐 II级专家推荐 III级专家推荐
• MDT原则应该贯穿每一位患者的治疗全程
• MDT团队应根据治疗过程中患者机体状况的变化、肿瘤的 反应而适时调整治疗方案,以期最大幅度地延长患者的生 存期、提高治愈率和改善生活质量
结直肠癌的筛查及遗传学
• 无症状健康人群的结直肠癌筛查
p 见指南第2.1节
• 遗传性结直肠癌筛检和基因诊断原则
p 见指南第5节
每年参加结直肠癌筛查 (FIT 每年1次)
2023 CSCO结直肠癌指南更新(全文)

2023 CSCO结直肠癌指南更新(全文)2023 CSCO结直肠癌指南更新要点——影像诊断结直肠癌肝脏转移瘤-影像诊断1. 结直肠癌诊断方法中,“肝脏细胞特异性造影剂增强肝脏MRI”名词更新。
直肠癌的诊断2. 结直肠癌TNM分期更新。
下段直肠癌的T4a/b分期统一。
直肠癌的T分期增加【注释c】,直肠癌cT4a 期:直肠癌侵犯脏层腹膜而未侵犯MRF,诊断为T4aMRF-;直肠癌侵犯脏层腹膜且在无脏层腹膜覆盖的区域同时侵犯MRF,诊断为T4a 伴MRF+。
增加【注释d】,直肠癌cT4b 期:直肠癌侵犯盆腔脏器及结构,包括盆腔脏器(输尿管膀胱尿道、前列腺精囊腺、子宫宫颈阴道卵巢、小肠及结肠等)、直接侵犯而非血行转移盆腔骨骼、盆底肌肉(坐骨尾骨肌、梨状肌、闭孔肌、肛提肌、耻骨直肠肌、外括约肌等)、盆底神经、骶棘或骶结节韧带、直肠系膜外血管、脂肪等结构。
3. 直肠癌N分期更新,增加侧方淋巴结概念,引入TD概念,定义MRF。
直肠癌的N分期增加【注释e】,直肠癌cN分期:临床诊断的淋巴结转移依据,包括短径≥5mm,形态不规则、边界不清楚、信号/回声不均匀;区域淋巴结包括直肠系膜、乙状结肠系膜远端、直肠上动静脉旁、闭孔、髂内淋巴结,报告为cN 分期;非区域淋巴结包括髂外淋巴结、髂总淋巴结及腹股沟淋巴结,报告为cM分期;如为直肠癌向下侵犯肛管达齿线(耻骨直肠肌)以下,腹股沟淋巴结考虑为区域淋巴结,报告为cN 分期;推荐放射科医师标注淋巴结位置。
增加【注释f】,侧方淋巴结:下段直肠癌或cT3-4可等可被考虑为侧方淋巴结转移的高风险因素;新辅助治疗后,侧方淋巴结显著缩小或消失,则肿瘤残留概率低。
增加【注释g】,癌结节( tumor deposit,TD ):有研究提出TD 影像诊断依据可包括形态不规则、棘状突、信号或回声不均匀位于血管走行区域、与直肠癌原发灶无直接连接。
TD 与直肠癌患者生存预后存在关联性,需密切关注但是TD 与完全被肿瘤侵犯的淋巴结存在影像学鉴别诊断困难。
2020CSCO结直肠癌指南

2020CSCO结直肠癌指南结直肠癌是一种常见的消化系统恶性肿瘤,对人们的健康造成了威胁。
为了提供更好的诊断、治疗和管理方案,2020年中国抗癌协会(CSCO)制定了最新的结直肠癌指南。
本文将简要介绍该指南的要点并探讨其对结直肠癌患者的临床应用。
一、背景与目的CSCO结直肠癌指南的目标是提供全面、准确的指导,涵盖结直肠癌的预防、早期诊断、治疗及后续管理等各个方面。
通过该指南,医生可以基于最新的研究成果和临床实践,为患者制定个性化的治疗方案,改善患者的生存率和生活质量。
二、预防与筛查结直肠癌的早期筛查对于降低疾病发生率和死亡率具有重要意义。
指南推荐人群如下:1. 平均风险人群:建议在50岁开始进行结肠镜检查。
2. 高风险人群:家族性腺瘤性息肉病、遗传性非息肉病性结直肠癌等高风险人群可以在40岁或者10岁早于家族成员肿瘤年龄的时候进行筛查。
三、早期诊断与分期早期诊断对于结直肠癌患者的治疗与预后有决定性的影响。
指南强调以下诊断手段的重要性:1. 完全结肠镜检查:高质量的结肠镜检查可以检测到直径小于5mm 的超微小结直肠癌。
2. 结直肠息肉切除术:适用于无中重度异形增生或高度可疑结直肠癌的息肉。
四、分子病理学与分子靶向治疗通过对结直肠癌组织进行分子病理学检测,可以获得更精确的患者信息,并辅助选取最佳治疗策略。
目前,靶向治疗是结直肠癌治疗的重要组成部分,指南提出以下建议:1. RAS基因检测:使用抗EGFR单克隆抗体治疗前,应考虑进行RAS基因检测。
2. BRAF基因检测:对于KRAS和NRAS基因为野生型的患者,推荐进行BRAF基因检测。
3. 靶向治疗:对于KRAS突变、野生型的结直肠癌患者,可考虑采用靶向治疗。
五、手术治疗与辅助治疗手术切除是结直肠癌治疗的首选方法,而辅助治疗则在手术后起到重要的作用。
指南给出了以下建议:1. 结直肠癌的手术治疗应基于患者的病理分期,选择合适的手术方式和范围。
2. 肠道异物的管理:术前胃肠准备和术后早期肠内营养支持等,有助于缩短住院时间和减少并发症的发生。
结直肠癌质量控制指标(2023年版)

结直肠癌质量控制指标(2023年版)指标一、结直肠癌患者首次治疗前临床TNM分期诊断率(CA-CRC-O1)定义:首次治疗前完成临床TNM分期诊断的结直肠癌患者数占接受首次治疗的结直肠癌患者总数的比例。
计算公式:结直肠癌患者首次海t前陶末TNM分期继碎≡完成国末FNM分期撕!蟀诩随患询= -------------------------------------------------------------- ×100%硼锻首懒疗雌削礁患者总数意义:治疗前全面评价病情是肿瘤规范化治疗的基础。
说明:1首次治疗指针对肿瘤开展的手术、放疗、化疗、靶向治疗、免疫治疗等治疗,不包括为明确诊断或病情而采取的穿刺、活检、检查等诊疗措施。
下同。
2.分期方法参见《AJCC癌症分期指南(第8版)》。
下同。
指标二、结直肠癌患者首次治疗前临床TNM分期检查评估策略符合率(CA-CRC-02)定义:首次治疗前临床TNM分期检查评估符合策略的结直肠癌患者数占接受首次治疗的结直肠癌患者总数的比例。
计算公式:结甑SS#首冽的前1球11加分期迪H⅛箫怖合率首端怖IWNM分哪渣谓⅛符询雌⅛S肠癌耨数= ------------------------------------------------------------------------- ×100% 雕版受首端疗储值肠癌患者总数意义:反映病情评估的规范性。
说明:临床TNM分期检查符合基策略:胸部增强CT+腹部增强CT+盆腔增强CT o指标三、结直肠癌患者非手术治疗前病理学诊断率(CA-CRC-03)定义:首次非手术治疗前完成病理学诊断的结直肠癌患者数占接受首次非手术治疗的结直肠癌患者总数的比例。
计算公式:维as褫≡⅛m寻术海浦≡筝缅率手梯疗I皖成康!学幽¾墀消肠癌耨数= -------------------------------------------------------------- ×100%硼蝌首次(年术海济维肠点e⅛总数意义:反映结直肠癌治疗规范性。
中国结直肠癌肝转移诊断和综合治疗指南(最全版)

中国结直肠癌肝转移诊断和综合治疗指南(最全版)第一部分诊疗指南肝脏是结直肠癌血行转移最主要的靶器官[1-2],结直肠癌肝转移(colorectal cancer liver metastases)是结直肠癌治疗的重点和难点之一。
约有15%~25%的结直肠癌患者在确诊时即合并有肝转移,而另15%~25%的患者将在结直肠癌原发灶根治术后发生肝转移,其中,绝大多数(80%~90%)的肝转移灶初始无法获得根治性切除[3-7]。
结直肠癌肝转移也是结直肠癌患者最主要的死亡原因[1]。
未经治疗的肝转移患者的中位生存期仅6.9个月,无法切除患者的5年生存率低于5%[8-9];而肝转移灶能完全切除[或可以达到"无疾病证据(no evidence of disease,NED)"状态]患者的中位生存期为35个月,5年生存率可达30%~57%[10-14]。
研究表明,有一部分最初肝转移灶无法根除的患者经治疗后可以转化为可切除[8]或达到NED状态。
因此,通过多学科团队(multidisciplinary team, MDT)对结直肠癌肝转移患者进行全面地评估,个性化地制定治疗目标,开展相应的综合治疗,以预防结直肠癌肝转移的发生、提高肝转移灶手术切除率和5年生存率[15-16]。
为了提高我国结直肠癌肝转移的诊断和综合治疗水平,受国家卫生部临床重点学科建设项目资助(2008~2010年),中华医学会外科分会胃肠外科学组和结直肠外科学组、中国抗癌协会大肠癌专业委员会自2008年起联合编写了《结直肠癌肝转移诊断和综合治疗指南》(草案)(以下简称《指南》),以指导我国结直肠癌肝转移的诊断和治疗,并于2010年、2013年先后进行了两次修订。
2016年再联手中国医师协会外科医师分会结直肠外科医师委员会、中国医疗保健国际交流促进会结直肠癌肝转移治疗委员会修订了《指南》。
2018年,编写组进一步与中国临床肿瘤学会(CSCO)结直肠癌专家委员会、中国医师协会结直肠肿瘤专业委员会、中国医师协会肛肠医师分会肿瘤转移委员会联合,总结国内外先进经验和最新进展,形成修订本《指南》。
2021版结直肠癌CSCO诊疗指南更新版解读(全文)

2021版结直肠癌CSCO诊疗指南更新版解读(全文)结直肠癌是威胁我国居民生命健康的主要癌症之一,为规范诊治,2017年4月我国发布第一版中国临床肿瘤学会(Chinese Society of Clinical Oncology, CSCO)结直肠癌诊疗指南,此后每年进行更新。
2021版结直肠癌CSCO诊疗指南更新版:Update in version 2021 of CSCO guidelines for colorectal cancer from version 2020发表在了《中国癌症研究》英文杂志(Chinese Journal of Cancer Research, CJCR)2021年第3期。
更新的主要内容分以下几部分。
1 筛查部分将“一般人群”和“高危人群”的表述分别改为“一般风险人群”和“高风险人群”。
在一般风险人群筛查中将“50~74岁个体直接结肠镜检查”从II级推荐改为I级推荐,并增加“在具备条件的地区”的限制。
今年首次将fecal immunochemical test (FIT)-DNA (FIT-DNA)检测及computed tomography (CT)结肠成像列入一般风险人群筛查的III级推荐。
对于大便隐血阳性个体,在结肠镜之前加做FIT-DNA 检测,对于结肠镜检查存在禁忌的个体,可采用CT结肠成像检查。
2 非转移性不可切除结肠癌的治疗KEYNOTE 177研究提示,跟单纯化疗、靶向治疗比较,帕博利珠单抗一线免疫治疗给microsatellite-instability-high ormismatch-repair-deficient(MSI-H/dMMR)型转移性结直肠癌(metastatic colorectal cancer, mCRC)患者带来了显著的无进展生存期(progression-free survival, PFS)的改善,PFS由8.2个月延长至16.5个月(1)。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
结直肠癌CSCO2024治疗指南
结直肠癌是一种常见的恶性肿瘤,已经成为全球范围内最常见的癌症之一,对患者的健康和生活质量产生了严重的影响。
为了提供科学、规范和全面的治疗建议,中国肿瘤学会结直肠癌专家委员会编制了《中国结直肠癌诊疗指南2024年版》(CSCO2024)。
本文将对该指南进行详细介绍。
1.治疗原则
CSCO2024指南强调了个体化治疗的重要性,根据患者的具体情况制定治疗策略。
根据肿瘤的临床分期、分子分型和肿瘤位置,以及患者的身体状况、年龄和意愿,可以选择手术治疗、术前和术后辅助治疗、化疗、靶向治疗和免疫治疗等多种治疗方式。
2.早期结直肠癌的治疗
对于早期结直肠癌,主要是通过手术治疗来彻底切除肿瘤。
根据肿瘤位置的不同,分别可以采用内镜黏膜切除术、局部切除术和开腹手术。
术后辅助治疗的选择与肿瘤的高危因素、组织学分级和分子分型等有关。
3.中晚期结直肠癌的治疗
中晚期结直肠癌的治疗主要包括手术治疗、化疗、靶向治疗和免疫治疗。
在手术前,可以采用新辅助治疗来减小肿瘤体积和降低远处转移的风险。
化疗的方案和疗程可以根据患者的具体情况来确定,可以采用单药或多药联合治疗。
靶向治疗主要针对KRAS突变和BRAF突变等靶点进行靶向治疗。
免疫治疗也可以作为一种新的治疗选择。
4.转移性结直肠癌的治疗
对于转移性结直肠癌,治疗目标主要是延长患者的生存时间和提高生
活质量。
根据转移性结直肠癌的具体情况,可以采用系统治疗、手术治疗
和局部治疗等方法。
系统治疗包括化疗、靶向治疗和免疫治疗等,根据患
者的具体情况来选择合适的治疗方案。
5.术后辅助治疗
术后辅助治疗可以通过化疗、放疗和靶向治疗来预防肿瘤的复发和转移。
患者的术后辅助治疗方案可以根据肿瘤的病理特征、临床分期和分子
分型来确定。
结语
CSCO2024指南提供了结直肠癌治疗的最新指南和建议,对临床医生
在制定治疗方案时提供了重要的参考。
然而,每个患者的情况都是独特的,应该通过多学科的协作来制定个体化的治疗方案。
随着研究的不断深入,
结直肠癌的治疗策略也在不断更新和改进,希望能够提高患者的存活率和
生活质量。
