急性胰腺炎的液体复苏培训课件
合集下载
急性胰腺炎的液体复苏

急性胰腺炎的液体复苏
目录
01 概述 02 治疗 03 液体复苏 04 小结
01 概述
概述
急性胰腺炎
急性胰腺炎(acute pancreatitis,AP)是胰腺的急 性炎症和细胞损害过程,在不同程度上波及邻近 组织和其他脏器系统。导致胰腺组织自身消化、 水肿、出血甚至坏死的炎症反应。
病因
•胆石症 •酒精 •高脂血症 •自身免疫性 ➢生存空间选择性(胃及十二指•医肠源)性 ➢螺旋形, 具有鞭毛结构, 可在粘•先液天中性自由泳动, 鞭毛尚能使 其与粘液层发生亲和性吸附。••并感梗能染阻使性性菌体快速移动,在尚 未被胃酸消化前达到胃粘膜 •代谢性 ➢在粘液上具有靶位, 可与上皮细--胞---及- 粘液的糖蛋白和糖酯
SAP早期液体复苏
液体复苏的目的:
✓迅速恢复有效循环血量 ✓维持➢血生液存空携间带选氧择的性功(胃能及十二指肠) ✓改善➢微螺循旋形环, 及具有脏鞭器毛灌结注构-,防可治在粘坏液死中自由泳动, 鞭毛尚能使
其与粘液层发生亲和性吸附。并能使菌体快速移动,在尚
✓减轻未全被身胃性酸消炎化症前反达应到综胃粘合膜征(SIRS) ✓减少➢多在脏粘液器上功具能有不靶全位,综可合与上征皮(细M胞O及D粘S液)的糖蛋白和糖酯
靶位结合, 较稳定地栖居在粘膜上皮局部
SAP早期液体复苏 复苏液体的选择:
➢生存空间选择性(胃及十二指肠) ➢螺旋形, 具有鞭毛结构, 可在粘液中自由泳动, 鞭毛尚能使 其与粘液层发生亲和性吸附。并能使菌体快速移动,在尚 未被胃酸消化前达到胃粘膜 ➢在粘液上具有靶位, 可与上皮细胞及粘液的糖蛋白和糖酯 靶位结合, 较稳定地栖居在粘膜上皮局部
SAP的早期治疗
➢生存空间选择性(胃及十二指肠)
➢螺旋形, 具有鞭毛结构, 可在粘液中自由泳动, 鞭毛尚能使
目录
01 概述 02 治疗 03 液体复苏 04 小结
01 概述
概述
急性胰腺炎
急性胰腺炎(acute pancreatitis,AP)是胰腺的急 性炎症和细胞损害过程,在不同程度上波及邻近 组织和其他脏器系统。导致胰腺组织自身消化、 水肿、出血甚至坏死的炎症反应。
病因
•胆石症 •酒精 •高脂血症 •自身免疫性 ➢生存空间选择性(胃及十二指•医肠源)性 ➢螺旋形, 具有鞭毛结构, 可在粘•先液天中性自由泳动, 鞭毛尚能使 其与粘液层发生亲和性吸附。••并感梗能染阻使性性菌体快速移动,在尚 未被胃酸消化前达到胃粘膜 •代谢性 ➢在粘液上具有靶位, 可与上皮细--胞---及- 粘液的糖蛋白和糖酯
SAP早期液体复苏
液体复苏的目的:
✓迅速恢复有效循环血量 ✓维持➢血生液存空携间带选氧择的性功(胃能及十二指肠) ✓改善➢微螺循旋形环, 及具有脏鞭器毛灌结注构-,防可治在粘坏液死中自由泳动, 鞭毛尚能使
其与粘液层发生亲和性吸附。并能使菌体快速移动,在尚
✓减轻未全被身胃性酸消炎化症前反达应到综胃粘合膜征(SIRS) ✓减少➢多在脏粘液器上功具能有不靶全位,综可合与上征皮(细M胞O及D粘S液)的糖蛋白和糖酯
靶位结合, 较稳定地栖居在粘膜上皮局部
SAP早期液体复苏 复苏液体的选择:
➢生存空间选择性(胃及十二指肠) ➢螺旋形, 具有鞭毛结构, 可在粘液中自由泳动, 鞭毛尚能使 其与粘液层发生亲和性吸附。并能使菌体快速移动,在尚 未被胃酸消化前达到胃粘膜 ➢在粘液上具有靶位, 可与上皮细胞及粘液的糖蛋白和糖酯 靶位结合, 较稳定地栖居在粘膜上皮局部
SAP的早期治疗
➢生存空间选择性(胃及十二指肠)
➢螺旋形, 具有鞭毛结构, 可在粘液中自由泳动, 鞭毛尚能使
重症急性胰腺炎(Ⅱ型)发病72h内液体复苏的若干问题 ppt课件

二、液体复苏的时机
• 广义上讲,液体复苏自SAP诊断成立 即应开始,但这并非严格意义上的液体复 苏; • 狭义上是指自有效血容量严重缺乏导 致血流动力学紊乱开始。
ppt课件
6
二、液体复苏的时机
• 1. 重度血容量缺乏的判断标准 • 判断重度血容量缺乏的标准来源于低血容量状态、无氧代谢和机体 的代偿。 • (1).HCT的显著升高(≥44%);血容量严重缺乏导致血液浓缩而 引起红细胞压积升高。 • (2).BLC≥4 mmol/L;无氧代谢导致血乳酸(BLC)升高。 • (3).hr≥120次/min;机体为增加心排量而出现心率代偿性加快, • (4).机体为维持重要器官的灌注而出现代偿性血压显著升高[平均 动脉血压(MAP)≥85mmHg(1mmHg=0.133kPa)],如果血容量 未得到及时纠正,则出现机体失代偿表现,MAP≤60 mmHg和 • (5).尿量减少≤0.5 mL/(kg· h)。 • 上述单一指标判断血容量缺乏存在较多影响因素, • 心率、MAP、BLC、HCT和尿量5个指标中任何3项达标作为诊断 重度血容量缺乏标准,可以准确反映SAP早期血容量变化状态。
ppt课件
14
三、 液体复苏的策略
• • • • • 2. 血容量扩充 (3).减缓毛细血管渗漏 维生素C既是一个抗氧化应激的物质,又具有封闭内皮细胞、降低白细胞粘附和 改善组织灌注的作用,具有减缓SIRS和改善微循环功能而降低毛细血管渗漏。 发病72 h内大剂量维生素C(5~20 g/d)静脉输注可显著减少液体复苏的总量。 大面积烧伤病人第一个24 h输注维生素C可达到66mg/(kg· h)[11],显著降低液体 复苏所需的液体量且改善了氧合。 发病72 h内,常规应用维生素C 10 g/d 静脉持续推注,发病第3天后,改为维生素 C 5g/d 持续1周。 发病72 h内接受短时血液滤过,具有缓解SIRS和改善毛细血管渗漏的作用。
重度急性胰腺炎液体复苏护理课件

强其战胜疾病的信心。
协助患者应对压力
03
指导患者采用深呼吸、冥想等方法缓解压力,保持心情舒畅。
04
并发症的预防与处理
感染的预防与处理
总结词:预防和控制感染是重度急性胰 腺炎治疗的重要环节,可以有效降低并 发症的发生率和死亡率。
监测体温和血象变化,及时发现感染征 象,并使用敏感抗生素进行治疗。
定期更换导管和敷料,保持引流管通畅 ,避免逆行感染。
重度急性胰腺炎液体复苏护 理课件
目录
• 急性胰腺炎概述 • 重度急性胰腺炎的液体复苏 • 护理措施 • 并发症的预防与处理 • 预后与康复
01
急性胰腺炎概述
定义与分类
Hale Waihona Puke 定义急性胰腺炎是由于胰酶消化胰腺 及其周围组织所引起的急性炎症 ,常常伴随水肿、出血及坏死。
分类
急性胰腺炎可以根据病情严重程 度分为轻度、中度和重度。重度 急性胰腺炎病情凶险,并发症多 ,死亡率高。
用于补充失血和改善贫血,但应 控制输注速度和量,避免引起循
环超负荷。
液体复苏的注意事项
控制输液速度
应根据患者的病情和心肺功能情况控制输液速度,避免快速大量 输液导致心肺功能不全。
监测生命体征
在液体复苏过程中,应密切监测患者的生命体征,如血压、心率、 呼吸等,以及实验室检查结果,如电解质、酸碱平衡等。
肠外营养支持
通过静脉输液途径给予患者必要的营养素,以满 足其营养需求。
肠内营养支持
待患者病情好转后,可逐渐过渡到肠内营养支持 ,以促进肠道功能的恢复。
心理护理
建立良好护患关系
01
与患者及其家属建立良好的沟通关系,了解其心理需求和顾虑
。
提供心理支持
急性胰腺炎的液体复苏

监测指标及注意事项
监测指标:血容量、血压、心率、尿量、体温等 注意事项:避免液体过快输入防止液体负荷过重 监测电解质平衡防止电解质紊乱 监测肾功能防止肾功能损害 监测血糖防止血糖过低或过高 监测血小板计数防止血小板减少性紫癜
急性胰腺炎的液体复苏的注意事项
05
避免过度补液
控制补液 速度:避 免快速大 量补液以 免加重病 情
YOUR LOGO
THNK YOU
汇报人:
汇报时间:20XX/01/01
急性胰腺炎的严重程度评估
临床表现:腹痛、恶心、 呕吐、发热等
实验室检查:血淀粉酶、 脂肪酶、白细胞计数等
影像学检查:腹部CT、 超声等
病情分级:轻度、中度、 重度、危重等
治疗方案:保守治疗、 手术治疗等
急性胰腺炎的液体复苏的重要性
03
维持血容量
急性胰腺炎可能 导致血容量减少 影响器官功能
液体复苏可以补 充血容量维持器 官功能
补液种类选择
补液速度控制
急性胰腺炎患者需要快速补液 以维持循环稳定
补液速度应根据患者的病情和 体征进行调整
补液速度过快可能导致心衰、 肺水肿等并发症
补液速度过慢可能导致低血压、 休克等并发症
补液速度应根据患者的尿量、 血压、心率等指标进行动态调 整
补液速度应遵循“先快后慢” 的原则即先快速补液待病情稳 定后逐渐减慢补液速度
监测尿量: 观察尿量 变化及时 调整补液 量
监测血压: 避免血压 过低影响 器官功能
监测血钾: 避免血钾 过低影响 心脏功能
监测血容 量:避免 血容量过 低影响血 液循环
监测电解 质:避免 电解质紊 乱影响身 体功能
注意患者的心肺功能状况
急性胰腺炎的液体复苏ppt【24页】_200

Ø 残余感染期 l 2~3个月后 l 全身营养不良、低热
液体复苏—
急性反应期
血浆外渗、血容量减少
死亡的第一 个高峰,约有1/3的病人因 休克、急性肾衰竭、ARDS等 并发症而死亡
早期发生休克、急性肾功能 衰竭、急性呼吸窘迫综合征
液体复苏是重要的循环支持手段
液体复苏—
SAP 早期病理生理学特点决定了 应尽早开始进行积极、充分的液体复苏
液体复苏—复苏有效?
口干、口渴好转
01
复苏有效 08
02 皮肤弹性恢复良好
氧饱和度≥95% 07
指标
03 血压稳定
血流动力学指 标正常
06
04 脉搏减慢
05
尿量增加,达到20 mI/h
液体复苏—复苏终点?
目标导向治疗(EGDT )
✓ 理想的目标
➢ 心率80~110 次/min ➢ 尿量≥0.5 mL/(kg · h) ➢ 平均动脉压(MBP) ≥ 65mmHg ➢ 中心静脉压(CVP)8~15mmHg ➢ 红细胞压积(HCT)≥ 0.30 ➢ 中心静脉血氧饱合度(ScVO2 )≥0.70
706代血浆、贺斯
液体复苏—怎么补?
量
✓ 补液总量=基本需要量+第三间隙损失量+继续丢失量
液体复苏—怎么补?
✓ 第一个24h补充预计前72h总液体量的1/2 入院时开始3~5 d,每天输注液体容量与出量间适当控制为负平
衡-300一-500 ml 根据患者情况用利尿剂,使每小时尿量>100 ml
降低血液粘滞度 提高血流速度
降低血小板粘附 性,缓解白细胞 与内皮细胞的粘 附及其造成的危 害,改善微循环
充分灌注胰腺微 循环,杜绝胰腺 坏死及可能发生 的并发症
液体复苏—
急性反应期
血浆外渗、血容量减少
死亡的第一 个高峰,约有1/3的病人因 休克、急性肾衰竭、ARDS等 并发症而死亡
早期发生休克、急性肾功能 衰竭、急性呼吸窘迫综合征
液体复苏是重要的循环支持手段
液体复苏—
SAP 早期病理生理学特点决定了 应尽早开始进行积极、充分的液体复苏
液体复苏—复苏有效?
口干、口渴好转
01
复苏有效 08
02 皮肤弹性恢复良好
氧饱和度≥95% 07
指标
03 血压稳定
血流动力学指 标正常
06
04 脉搏减慢
05
尿量增加,达到20 mI/h
液体复苏—复苏终点?
目标导向治疗(EGDT )
✓ 理想的目标
➢ 心率80~110 次/min ➢ 尿量≥0.5 mL/(kg · h) ➢ 平均动脉压(MBP) ≥ 65mmHg ➢ 中心静脉压(CVP)8~15mmHg ➢ 红细胞压积(HCT)≥ 0.30 ➢ 中心静脉血氧饱合度(ScVO2 )≥0.70
706代血浆、贺斯
液体复苏—怎么补?
量
✓ 补液总量=基本需要量+第三间隙损失量+继续丢失量
液体复苏—怎么补?
✓ 第一个24h补充预计前72h总液体量的1/2 入院时开始3~5 d,每天输注液体容量与出量间适当控制为负平
衡-300一-500 ml 根据患者情况用利尿剂,使每小时尿量>100 ml
降低血液粘滞度 提高血流速度
降低血小板粘附 性,缓解白细胞 与内皮细胞的粘 附及其造成的危 害,改善微循环
充分灌注胰腺微 循环,杜绝胰腺 坏死及可能发生 的并发症
急性胰腺炎 液体复苏ppt课件

急性胰腺炎液体复苏
泸县中医院 潘道林
Байду номын сангаас 回顾
急性胰腺炎 acute pancreatitis
AP
炎症介 质释放
第三间隙 液体积聚
血容量 不足
毛细血 管通透 性增加
低血容量 性休克
回顾
回顾
液体复苏 fluid resuscitation 1.早期积极的液体复苏是治疗急性 胰腺炎的关键。 2.急性胰腺炎早期液体复苏与急性 胰腺炎坏死及病死率相关。
3 mL ·kg-1 20 mL/kg BUN -1 ·h
1.5 mL ·kg-1 · h-1
Clinical Management of Patients With Acute Pancreatitis 中一项前瞻性随机对照试验 表明———此方法安全可靠。
复苏黄金时机:12-24h之内,超过此时间 段即使再进行液体复苏,预后也会很差。
毛细血管再充盈时间延长;心动过速;呼吸
频率(低灌注时加快);代谢性酸中毒;低 血压;尿量减少;意识状态恶化 心率≥120次/min 尿量≤0.5ml/(Kg.h) 血浆乳酸≥4mmol/L HCT≥44% MAP≤60mmHg
有三项达 标可诊断 重症血容 量不足
确定
液体量不足
程度
鉴别诊断并判断 是否合并其他疾 病(如心血管、 肾脏疾病)
积极液体
复苏
常见的复苏液体
晶 体 胶体 天然胶体 人工胶体 白蛋白 贺斯万汶
(羟乙基淀粉)
血及血制品
减少了SIRS 发生率 生理盐水
林格氏液
全血 红细胞 血浆
高渗盐液
明胶 右旋糖酐
ACG指南
250-500ml/h 等张
泸县中医院 潘道林
Байду номын сангаас 回顾
急性胰腺炎 acute pancreatitis
AP
炎症介 质释放
第三间隙 液体积聚
血容量 不足
毛细血 管通透 性增加
低血容量 性休克
回顾
回顾
液体复苏 fluid resuscitation 1.早期积极的液体复苏是治疗急性 胰腺炎的关键。 2.急性胰腺炎早期液体复苏与急性 胰腺炎坏死及病死率相关。
3 mL ·kg-1 20 mL/kg BUN -1 ·h
1.5 mL ·kg-1 · h-1
Clinical Management of Patients With Acute Pancreatitis 中一项前瞻性随机对照试验 表明———此方法安全可靠。
复苏黄金时机:12-24h之内,超过此时间 段即使再进行液体复苏,预后也会很差。
毛细血管再充盈时间延长;心动过速;呼吸
频率(低灌注时加快);代谢性酸中毒;低 血压;尿量减少;意识状态恶化 心率≥120次/min 尿量≤0.5ml/(Kg.h) 血浆乳酸≥4mmol/L HCT≥44% MAP≤60mmHg
有三项达 标可诊断 重症血容 量不足
确定
液体量不足
程度
鉴别诊断并判断 是否合并其他疾 病(如心血管、 肾脏疾病)
积极液体
复苏
常见的复苏液体
晶 体 胶体 天然胶体 人工胶体 白蛋白 贺斯万汶
(羟乙基淀粉)
血及血制品
减少了SIRS 发生率 生理盐水
林格氏液
全血 红细胞 血浆
高渗盐液
明胶 右旋糖酐
ACG指南
250-500ml/h 等张
急性胰腺炎液体复苏

Patients assigned to the aggressive treatment arm received greater fluids compared with the more conservative treatment group (mean 4.8 vs. 3.8 L, respectively, P = 0.005). (分组:4.8L vs 3.8L)
However, patients in the aggressive treatment group experienced greater frequency of sepsis(脓毒症) and higher mortality(死亡率) during hospitalization.
SAP合并急性肾功能衰竭血液净化治疗
连续性肾脏替代治疗
01
02
CRRT的作用
多尿期
少尿期
在多尿期时 ,开始的1-2 天仍按少尿期的处理。 尿量明显增多后要特别注意水及电解质的监测 ,尤其是钾的平衡。 尿量过多可适当补给葡萄糖、林格液 ,用量为尿量的 1/ 3~2/ 3 ,并给予足够的热量及维生素 , 适当增加蛋白质。 卧床休息; CRRT治疗; 维持水平衡;处理高钾血症及代谢性酸中毒; 预防感染; 营养支持;
复苏液体的量
Enrique de-Madaria, MD, Gema Soler-Sala, Influence of Fluid Therapy on the Prognosis of Acute Pancreatitis: A Prospective Cohort Study, TheAmerican Journal of GASTROENTEROLOGY,1843-1850.
Patients who received >4 L of fluid during the first 24 h of hospitalization were noted to have increased frequency of respiratory complications in a retrospective cohort study from Sweden. (瑞典1项回顾性队列研究:前24h 液体>4L,呼吸系统并发症增多。)
However, patients in the aggressive treatment group experienced greater frequency of sepsis(脓毒症) and higher mortality(死亡率) during hospitalization.
SAP合并急性肾功能衰竭血液净化治疗
连续性肾脏替代治疗
01
02
CRRT的作用
多尿期
少尿期
在多尿期时 ,开始的1-2 天仍按少尿期的处理。 尿量明显增多后要特别注意水及电解质的监测 ,尤其是钾的平衡。 尿量过多可适当补给葡萄糖、林格液 ,用量为尿量的 1/ 3~2/ 3 ,并给予足够的热量及维生素 , 适当增加蛋白质。 卧床休息; CRRT治疗; 维持水平衡;处理高钾血症及代谢性酸中毒; 预防感染; 营养支持;
复苏液体的量
Enrique de-Madaria, MD, Gema Soler-Sala, Influence of Fluid Therapy on the Prognosis of Acute Pancreatitis: A Prospective Cohort Study, TheAmerican Journal of GASTROENTEROLOGY,1843-1850.
Patients who received >4 L of fluid during the first 24 h of hospitalization were noted to have increased frequency of respiratory complications in a retrospective cohort study from Sweden. (瑞典1项回顾性队列研究:前24h 液体>4L,呼吸系统并发症增多。)
急性胰腺炎液体复苏

1 保持血液循环
液体复苏是维持循环稳定 的关键,确保足够的血液 供应。
2 纠正低血容量
通过补充足够的液体来纠 正低血容量状态,提高组 织灌注。
3 维持器官功能
液体复苏有助于保护器官 免受低灌注损伤,维持正 常的器官功能。
液体复苏的方法与药物选择
静脉输液
通过静脉输液,将液体直接输 入血液循环系统,快速纠正低 血容量。
晶体液体
晶体液体包括生理盐水和林格 液等,能够提供电解质和水分。
胰高血糖素样肽-1 受体激 动剂
如奥塞那肽,可增加胰岛素的 分泌,改善急性胰腺炎的代谢 紊乱。
临床实践中的液体复苏策略
1
早期液体复苏
在早期胰腺炎患者中进行积极的液体复
个体化的治疗方案2Fra bibliotek苏,以纠正低血容量状态。
根据患者的具体情况,制定个体化的液
急性胰腺炎液体复苏
欢迎阅读本演示文稿,介绍急性胰腺炎液体复苏的重要性和方法。
急性胰腺炎的定义和症状
急性胰腺炎是胰腺组织急性炎症的一种疾病,其症状包括腹痛、恶心、呕吐、 发热等。
胰腺炎导致的液体丢失和低血容量状态
急性胰腺炎导致严重液体丢失和血容量减少,可能引起低血压、休克,甚至脏器功能衰竭。
液体复苏的重要性及目标
个体化和精细化
未来应进一步探索个体化和精细化的液体复苏策略,提高治疗效果。
多学科合作
液体复苏需要多学科合作,包括外科、重症医学和急诊医学等专业领域的专家。
体复苏治疗方案。
3
监测和调整
密切监测患者的血压、尿量和临床症状, 及时调整液体复苏方案。
液体复苏后的监测和调整
液体复苏后,应密切监测患者的尿量、血压等指标,及时调整液体复苏速度 和剂量,以维持血容量和循环稳定。
急性胰腺炎的液体复苏-PPT文档资料

l
心动过速和呼吸浅速等全身性炎症反应
2~3个月后 全身营养不良、低热
Ø 残余感染期 l l
液体复苏—
急性反应期
血浆外渗、血容量减少 早期发生休克、急性肾功能 死亡的第一 个高峰,约有1/3的病人因 衰竭、急性呼吸窘迫综合征
休克、急性肾衰竭、ARDS等
并发症而死亡
液体复苏是重要的循环支持手段
液体复苏—
急性胰腺炎的液体复苏
为什么要进行液体复苏?
液体复苏—
ü 2000年全国胰腺外科会议按照病程将重症急性胰腺炎分为3期:
Ø 急性反应期 l l l 最初阶段:约10天左右 急腹症、血尿淀粉酶增高、血糖增高、血钙降低 并发症:ARDS、急性肾衰、脑病、休克 持续约2个月左右 稽留高热或弛张热
Ø 全身感染期 l l
液体复苏—时间
72h 内是液体复 苏的黄金时段 死亡高峰是在疾 病发病72h 内
液体复苏—补什么?
急性胰腺炎行首次液体复苏的最佳液体是什么?
乳酸林格氏液—急性胰腺炎诊治指南(2019中华医学会外科学分 会胰腺外科学组) 乳酸林格氏液—2019年日本肝胆胰外科学会指南:急性胰腺炎的 管理推荐意见
先用 胶体
能恢复最佳血浆容量、血容量和 氧供,液体用量远较晶体液少
结论
晶、胶体液各有优缺点
液体复苏—补什么?
采用适当晶胶比(2:1)的控制性液体复苏
减轻体液潴留 改善氧合指数
提高患者存活率
晶体:用生理盐水、乳酸钠林格、5%糖盐水等 胶体:血浆、6%羟乙基淀粉、白蛋白、新鲜冰冻血浆、 706代血浆、贺斯
胶体
提高血浆胶体渗透压,将第三间隙的体液转移到循环中,改善组织的 缺氧,再通过利尿等方式将多余的体液排出体外,防止液体潴留 防止毛细血管渗漏、抑制炎症介质的表达、减少白细胞与内皮细胞的 相互作用 改善器官局部微循环,减少内皮细胞激活,减轻炎症反应
急性胰腺炎液体复苏
AP
炎性介质 释放
毛细血管 通透性增加
第三 间隙
血容量 明显不足
急性胰腺炎早期的 液体丢失
血流动力学变化是重要的生理病理改变,故早期的液体复 苏对于患者的救治至关重要。
第五页,共39页。
液体复苏的目的
• 迅速恢复有效循环血容量; • 改善微循环及脏器灌注; • 维持血液携带氧的功能; • 减轻全身炎症反应综合征(SIRS); • 减轻多脏器功能不全综合征(MODS)。
Eckerwall G, Olin H, Andersson B et al. Fluid resuscitation and nutritional support during severe acute pancreatitis in the past: what have we learned and how can we do better? Clin Nutr 2006;25:497–504.
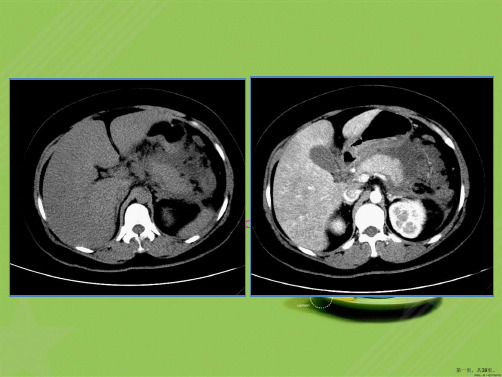
AP合并AKI
• 急性肾损伤(AKI)是一组临床综合征:突发(1-7d内) 和持续(>24h)的肾功能突然下降;
• 定义为血清肌酐(SCr)至少上升0.5mg/dl; • 表现为氮质血症、水电解质和酸碱平衡以及全身各
系统症状,可伴有少尿(<400ml/24h或17ml/h) 或无尿(<100ml/24h)。
为重症血容量不足。
第七页,共39页。
• 复苏黄金时机:12-24h之内;
• 复苏停止时机:
•
心率<120次/min;
•
MAP 65-85mmHg
•
HCT≤35%
•
尿量≥1mL/(Kg.h)
• 备注:2项或以上达标作为血容量扩充达标标 准,每4h评估1次。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
影响肺泡气体交换而加重呼吸功能不全和组织缺氧
✓ 降低血管内胶体渗透压、半衰期较短,扩容效果不理想
➢ 胶体
✓ 提高血浆胶体渗透压,将第三间隙的体液转移到循环中,改善组织的 缺氧,再通过利尿等方式将多余的体液排出体外,防止液体潴留
✓ 防止毛细血管渗漏、抑制炎症介质的表达、减少白细胞与内皮细胞的 相互作用
纠正低血 容量休克
5
注意
✓ 液体复苏必须避免纠正过度
➢ 液体过负荷,更易发生肺组织水肿,导致ARDS ➢ 过多的液体负荷,加重心脏负担,导致心功能障碍 ➢ 加重腹腔间隔室综合征 ➢ 最终导致多器官功能障碍综合征(MODS)
急性胰腺炎的液体复苏
6
液体复苏—理想状态
72 h内能克服由 血管内液体丢失 引起的机体低血 容量及阻止或减 轻腹膜后间隙、 腹腔和组织间隙 的体液扣押
4液Βιβλιοθήκη 复苏—SAP 早期病理生理学特点决定了 应尽早开始进行积极、充分的液体复苏
降低血液粘滞度 提高血流速度
降低血小板粘附 性,缓解白细胞 与内皮细胞的粘 附及其造成的危 害,改善微循环
充分灌注胰腺微 循环,杜绝胰腺 坏死及可能发生 的并发症
纠正血流 动力学紊乱
急性胰腺炎的液体复苏
提高胶体渗透 压,保障组织 氧合
有研究由发于现年,龄采及用合5-并10症m等l/k个g体/h化的因速素度,进指行南静对脉上输述注液的患者 ,其机体械输通注气速比率例提、出腹必腔须膜充室分综警合惕征并和考脓虑毒个血体症差发异生率及死 亡率较之采用10-15ml/kg/h的速度进行静脉输注的患者为 低
30min内快速输液(500~1000ml/h)并应用升压药将血压维持在 90/60mmHg然后以中等速度(200~400ml/h)扩容,维持血流动力学的稳 定
✓ 改善器官局部微循环急,性胰减腺少炎的内液皮体复细苏胞激活,减轻炎症反应
12
液体复苏—补什么?
先用 晶体
在低血容量时机体最初受 累的是血管外液
先用 胶体
能恢复最佳血浆容量、血容量和 氧供,液体用量远较晶体液少
结论 晶、胶体液各有优缺点
急性胰腺炎的液体复苏
13
液体复苏—补什么?
➢ 采用适当晶胶比(2:1)的控制性液体复苏
急性胰腺炎的液体复苏
为什么要进行液体复苏?
急性胰腺炎的液体复苏
2
液体复苏—
ü 2000年全国胰腺外科会议按照病程将重症急性胰腺炎分为3期:
Ø 急性反应期 l 最初阶段:约10天左右 l 急腹症、血尿淀粉酶增高、血糖增高、血钙降低 l 并发症:ARDS、急性肾衰、脑病、休克
Ø 全身感染期 l 持续约2个月左右 l 稽留高热或弛张热 l 心动过速和呼吸浅速等全身性炎症反应
急性胰腺炎的液体复苏
20
液体复苏—复苏有效?
口干、口渴好转
01
复苏有效 08
02 皮肤弹性恢复良好
氧饱和度≥95% 07
指标
03 血压稳定
血流动力学指 06 标正常
04 脉搏减慢
急性胰腺炎的液体复苏
8
怎么进行液体复苏?
急性胰腺炎的液体复苏
9
液体复苏—补什么?
急性胰腺炎行首次液体复苏的最佳液体是什么?
✓ 乳酸林格氏液—急性胰腺炎诊治指南(2014中华医学会外科学分 会胰腺外科学组)
✓ 乳酸林格氏液—2015年日本肝胆胰外科学会指南:急性胰腺炎的 管理推荐意见
✓ 乳酸林格氏液是早期液体复苏的首选—美国胃肠病学会和国际胰 腺病协会/美国胰腺协会指南
如何判断患者对于首次 液体复苏的反应?
急性胰腺炎的液体复苏
19
液体复苏—监测?
➢ 非侵袭性指标:心率、平均动脉压、每小时尿量、红细胞压积(HCT )、血气分析、尿管测定膀胱内压间接反映lAP变化
➢ 侵袭性指标:每搏输出量、胸腔内血容量、中心静脉压(CVP)、肺 毛细血管楔压(PWCP)、脉搏指示连续心排血量(PiCCO)、血管外肺 水指数(肺水肿情况)胸腔内血容积指数(心脏前负荷)
✓ 首次液体复苏推荐使用平衡液(高度共识) ✓ 需要快速复苏的病人可适量选用代血浆制剂
急性胰腺炎的液体复苏
11
液体复苏—补什么?
输注成分是早期液体复苏的核心问题
对复苏液体选择的争论已有二十余年的历史,目前仍存在分歧
➢ 晶体
✓ SAP早期有效循环血量锐减,大量快速输液,特别是大量晶体液的输 入,因毛细血管渗漏的原因导致全身水肿加重、腹腔压力进一步增高
Ø 残余感染期 l 2~3个月后 l 全身营养不良、低热
急性胰腺炎的液体复苏
3
液体复苏—
急性反应期
血浆外渗、血容量减少
死亡的第一 个高峰,约有1/3的病人因 休克、急性肾衰竭、ARDS等 并发症而死亡
早期发生休克、急性肾功能 衰竭、急性呼吸窘迫综合征
液体复苏是重要的循环支持手段
急性胰腺炎的液体复苏
有效扩容,避免组织 间隙过多液体潴留, >> 调整体液分布,改善 组织氧供,使氧供和 氧需达到平衡
稳定血流动力学, 改善组织灌注,避 >> 免加重液体正平衡, 减少胰外器官功能 障碍
急性胰腺炎的液体复苏
7
液体复苏—关键
合理的液体复苏 01
02 合适的晶胶比
03
稳定血压、减少血浆液渗出
04 监测复苏效果
✓ 减轻体液潴留 ✓ 改善氧合指数 ✓ 提高患者存活率 ✓ 晶体:用生理盐水、乳酸钠林格、5%糖盐水等 ✓ 胶体:血浆、6%羟乙基淀粉、白蛋白、新鲜冰冻血浆、
706代血浆、贺斯
急性胰腺炎的液体复苏
14
液体复苏—怎么补?
量
✓ 补液总量=基本需要量+第三间隙损失量+继续丢失量
急性胰腺炎的液体复苏
15
液体复苏—怎么补?
另有一项研究发现患者采用缓慢输液使得红细胞比容在48小时内保持35%以
上,较之另一快速输液组(红细胞比容在48小时内降至35%以下)在脓毒血
症和死亡率方面均有减少
急性胰腺炎的液体复苏
17
怎么监测?
急性胰腺炎的液体复苏
18
液体复苏—监测?
精确进行液体复苏,既保证组 织灌注,又不增加心肺等器官 负担,是困扰临床的一个难题
✓ 第一个24h补充预计前72h总液体量的1/2 入院时开始3~5 d,每天输注液体容量与出量间适当控制为负平
衡-300一-500 ml 根据患者情况用利尿剂,使每小时尿量>100 ml
急性胰腺炎的液体复苏
16
液体复苏—怎么补?
➢ 液体输注的最佳速率?
首次液体复苏,可采用5-10 ml/kg/h的速度进行静脉输注,直至达到复苏目 标
