糖尿病合并CKD临床指南
糖尿病肾病临床指南

糖尿病肾病【概述】糖尿病肾病是由糖尿病引起的肾脏损伤,以往用DN(diabetic nephropathy)表示,2007 年美国肾脏病基金会(NKF)制定了肾脏病生存质量指导指南,简称NKF/KDOQI。
该指南建议用DKD(diabetic kidney disease)取代DN。
2014 年美国糖尿病协会(ADA)与NKF 达成共识,认为DKD 是指由糖尿病引起的慢性肾病,主要包括肾小球滤过率(GFR)低于60 ml/min/1.73 m 2或尿微量白蛋白/肌酐比值(ACR)高于30 mg/mmol 持续超过3 个月。
糖尿病性肾小球肾病(diabetic glomerulopathy)专指经肾脏活检证实的由糖尿病引起的肾小球病变。
I 型和II 型糖尿病均可发生糖尿病肾病,且均与糖尿病的病程有关。
糖尿病肾病的预后比较差,常较快进展为肾功能不全、尿毒症。
合并肾病综合征和高血压的糖尿病肾病患者预后更差。
【临床表现】糖尿病肾病是一个慢性过程,早期临床表现不明显,病情发展到一定阶段以后,可出现下列临床表现:1、蛋白尿:是最重要的临床表现。
早期可以是间歇性的、微量的白蛋白尿,后期常常是持续性的、大量的蛋白尿。
2、高血压:高血压发生率很高,高血压与肾功能的恶化有关。
3、水肿:在临床糖尿病肾病期,患者可出现不同程度的水肿,尤其是肾病综合征和心功能不全的患者,可出现全身高度水肿,甚至胸水、腹水,同时合并尿量减少。
4、肾病综合征:部分患者可发展为肾病综合征。
合并肾病综合征的患者常在短期内发生肾功能不全。
5、肾功能异常:糖尿病肾病的肾功能不全与非糖尿病肾病肾功能不全比较,具有以下特点:①蛋白尿相对较多;②肾小球滤过率相对不很低;③肾体积缩小不明显;④贫血出现较早;⑤心血管并发症较多、较重;⑥血压控制较难。
6、糖尿病的其他并发症(1)视网膜病变:95%的糖尿病肾病患者合并有糖尿病视网膜病变(2)大血管病变:常合并心脑血管疾病和缺血性下肢血管疾病,表现为心绞痛、心肌梗死、脑梗死、足背动脉搏动减弱或消失。
慢性肾脏病者糖尿病管理2020KDIGO指南要点

慢性肾脏病者糖尿病管理2020KDIGO指南要点导读:国际最具权威性肾病学术机构之一的“改善全球肾脏疾病预后组织(KDIGO )” ,于近日颁布了《2020KDIGO临床实践指南:慢性肾脏病患者的糖尿病管理》,对于糖尿病合并慢性肾脏病(CKD )患者的临床管理具有重要的参考意义。
本文舂重分享“糖尿病合并CKD患者的综合护理"、"生活方式干预"和"患者管理方案"三个章节的编译内容,亮点包括:肾脏心脏危险因素管理全字塔、更为细化的ACEi/ARB的推荐使用建议、营养运动干预等,其余章节的编译内容见医脉通内分泌科头条。
指南共包括五个章节:1.糖尿病合并CKD患者的综合护理2•糖尿病合并CKD患者的血糖监测和目标3.糖尿病合并CKD患者的生活方式干预4.2型糖尿病合并CKD患者的降糖方案推荐5.患者管理方案推荐级别介绍:推荐强度分为1级和2级(推荐力度1级> 2级),证据级别分为A (高)、B (中)、C (低)和D (非常低)。
慢性肾脏疾病(CKD )的定义和分期CKD 被定义为肾脏结构或功能异常,持续时间> 3个月,有损健康。
CKD 依病因(Cause )、GFR 水平(G1-G5 )和蛋白尿水平(A1-A3 )进行 分期,简称CGA 。
Persistent albuminuria categoriesDescription and rangeG1Normal or high &90注:绿色:低风险;黄色:中等风险:橘黄色:高风险;红色:风险非 常高表1 CKD 分期(依GFR 和白蛋白尿)糖尿病合并CKD 患者的综合护理 A1A3 Prognosis of CKD by GFR andalbuminuria categories: KDIGO 2012 Normal to mildly increased<30 mg/g<3 mg/mmolModerately increased 30-300 mg/g 3-30 mg/mmol Severely increased >300 mg/g >30 mg/mmolG2 G3a G3b G4 Mildly decreasedMildly tomoderately decreasedModerately toseverely decreased Severely decreased Kidney failure60—89 45 - 59 30-44 15-291.1糖尿病和CKD 的综合管理实践建议1.1.1 :对于糖尿病合并慢性肾病(CKD )患者,应采用综合策 略治疗,以减少肾病进展和心血管疾病的风险。
糖尿病CKD指南

A kidney biopsy may be required in some patients with diabetes and CKD to determine the underlying cause of the kidney disease. (Moderate) Caution should be used when administering radiographic contrast agents to patients with diabetes and CKD because their risk of RCN is higher than in those without these diseases. (Moderate/Strong)
主要内容:
主要内容:
II. CLINICAL PRACTICE GUIDELINES
Background: great burden of diabetes and CKD
GUIDELINE 1: SCREENING AND DIAGNOSIS OF DIABETIC KIDNEY DISEASE
1.1 Patients with diabetes should be screened annually for DKD (Diabetic kidney disease). Initial screening should commence: ● 5 years after the diagnosis of type 1diabetes; (A) or ● From diagnosis of type 2 diabetes. (B) 1.1.1 Screening should include: ● Measurements of urinary ACR (Albumincreatinine ratio) in a spot urine sample (B) ● Measurement of serum creatinine and estimation of GFR (B)
CKD各指南推荐监测指标
2012KDIGO CKD评估与管理临 床实践指南 2007KDOQI糖尿病和慢性肾脏 病临床诊疗指南 KDOQI
鼓励患者参加有关病情严重程度及盐、磷、钾和蛋白摄入量方面的 2012KDIGO CKD评估与管 教育,接受专家的饮食建议。 理临床实践指南 男性<130g/L,女性<120g/L <115g/L <120g/L 男性<135g/L,女性<120g/L 有贫血正在 至少每年一次 至少每年两次 有临床症状时 至少每年1次 至少每年2次 至少每3个月一次 有临床症状时 至少每3个月一次 至少每月一次 不建议>115g/L,目标水平不建议升高至130g/L 维持在110-120g/L之间,不建议>130g/L 未明确 当TSAT<30%并且铁蛋白≤500mg/ml时建议尝试静脉铁剂 TSAT>20%
感染风险
AKI风险
CKD转诊与诊疗模式
转诊与诊 疗模式
CKD转诊与诊疗模式 进展性CKD 替代治疗的时机
AKI或GFR突然下降;GFR<30ml/min/1.73m2 G4-G5;持续大量蛋 CKD。1年内肾功能衰竭风险达到或超过10-20%的进展性CKD患者 细胞管型,RBC>20Hp且不能用其他原因解释;需要4种及以上药 性或多发性肾结石;遗传性肾病。 疾病所需要的诊疗计划不能实施;患者所需评估措施无法实施 GFR<30ml/min/m2转诊肾脏科。 进展性CKD推荐在多学科医疗中心接受治疗
贫血管理
铁目标值
辅助剂: 辅助剂
血钙、血磷、PTH和碱性磷 酸酶
GFR<45ml/min/1.73m2的CKD患者 GFR<45ml/min/1.73m2的CKD患者 GFR<45ml/min/1.73m2的CKD患者 GFR<45ml/min/1.73m2的CKD患者 CKD未透析患者 GFR<30ml/min/1.73m2的CKD患者 CKD患者
中国糖尿病合并慢性肾脏病临床管理共识

起始应用 ACEI、ARB、MRA 或利尿剂后,应在 7~14d内以及用药过程中定期监测血肌酐/eGFR 以及血钾,无容量不足的情况时,血肌酐轻中度升高(升高幅度≤30%)不应停药;若用药2个月内血肌酐升高>30%应减量观察并探寻可能原因(如肾缺血、合并 NDKD 等);出现高/低钾血症应及时停药并对症治疗。
(三) 分期
G1
正常
eGFR≥90 mL・min-1·(1.73m2)-1
G2
轻度下降
eGFR 60~89 mL・min-1·(1.73m2)-1
G3a
轻中度下降
eGFR 45~59 mL・min-1·(1.73m2)-1
G3b
中重度下降
eGFR 30~44 mL・min-1·(1.73m2)-1
此期多不可逆转
肾衰竭期
eGFR <15mL・min-1·(1.73m2)-1,常有ESRD相关临床表现
表1 基于Mogensen分期的糖尿病合并CKD临床分期
—— 糖尿病合并CKD 临床综合管理
对于糖尿病合并CKD患者应进行包括生活方式管理和药物治疗在内的综合管理,重视直接肾心保护,全面干预疾病多重危险因素,改善预后及患者生活质量。
总结
Thank you
(一) 生活管理
推荐为糖尿病合并 CKD 患者制定个体化营养方案,每日总能量摄入 30~35 kcal/kg。推荐非透析患者 G1~G2 期蛋白质摄入量 0.8g·kg-1.d-1,G3~G5期0.6~0.8g·kg-1.d-1;透析患者1.0~1.2g·kg-1.d-1推荐每日钠摄入量 1.2~2.0g(食盐 3.0~5.0g),存在高钾血症风险者严格限制饮食钾摄入推荐糖尿病合并 CKD 患者适量规律运动,控制体重,戒烟限酒。
《2型糖尿病合并慢性肾脏病患者口服降糖药治疗中国专家共识(2019年更新版)》要点

《2型糖尿病合并慢性肾脏病患者口服降糖药治疗中国专家共识(2019年更新版)》要点《2型糖尿病合并慢性肾脏病患者口服降糖药治疗中国专家共识(2019年更新版)》要点慢性肾脏病(CKD)是一组以肾脏结构和(或)肾功能长期异常为特点的临床综合征,发病率不断增加,已成为当前全球性重大公共卫生问题。
2型糖尿病常合并CKD,后者已成为中国糖尿病患者的主要死因之一。
血糖控制良好对于延缓早期CKD的发生发展至关重要。
口服降糖药是最常用的降糖药物之一。
更新要点包括:??(1)CKD可根据估算肾小球滤过率(eGFR)和蛋白尿水平分为低危、中危、高危和极高危。
无论有无危险因素,糖尿病患者均应及早筛查蛋白尿并监测eGFR。
(2)CKD患者血糖管理的理想策略是遵循个体化原则,在降糖达标的同时尽量避免低血糖。
(3)常用口服降糖药在CKD患者中应用的临床证据更新,同时增加钠-葡萄糖协同转运蛋白2(SGLT-2)抑制剂类药物。
(4)SGLT-2抑制剂具有而部分二肽基肽酶4(DPP-4)抑制剂和格列喹酮可能具有独立于降糖作用之外的肾脏保护作用。
(5)增加基于不同肾功能分期的口服降糖药治疗路径。
(6)增加特殊人群的用药推荐。
一、2型糖尿病合并CKD的流行病学中国成年人群血糖状况和CKD调查结果显示,高血糖是中国成人CKD的主要危险因素之一,糖尿病患者CKD发生风险较糖代谢正常者显著增加(2.05倍)。
二、2型糖尿病合并CKD的诊断与分期CKD定义为肾脏结构或功能异常持续时间>3个月,且这种结构或功能的异常对健康有影响,其诊断标准见表1。
由糖尿病引起的CKD称为糖尿病肾病,其诊断标准参考表2,符合任何一项者可考虑为糖尿病肾病(适用于1型及2型糖尿病)。
肾小球滤过率(GFR)是评价肾脏功能的重要指标之一。
推荐检测血清肌酐,使用慢性肾脏病流行病学协作组eGFR(CKD-EPI)计算公式计算eGFR(参考)。
目前国内外大部分指南根据eGFR来进行CKD的肾功能分期。
中国糖尿病肾脏疾病防治临床指南解读ppt课件

一、糖尿病肾脏疾病的定义与诊断
• (三)DKD的诊断 3.确诊DKD后,应根据eGFR进一步判断肾功能受损的严重程度
分期
1期(G1) 2期(G2) 3a期(G3a) 3b期(G3b) 4期(G4) 5期(G5)
肾脏损害
有 有 有或无 有或无 有或无 有或无
eGFR(ml/min/1.73㎡)
90 60~89 45~60 30~44 15~29
但能否减少ESRD等肾脏终点事件风险尚缺乏证据。
三、DKD的防治
2.抗高血糖药物 (7)钠-葡萄糖共转运蛋白2(SGLT2)抑制剂 • SGLT2抑制剂包括达格列净、恩格列净和卡格列净等。 • 达格列净及相关代谢产物主要经肾脏清除,一般eGFR<60
ml·min-1·1.73 m-2时不推荐使用。 • eGFR<45 ml·min-1·1.73 m-2的患者禁用恩格列净。 • eGFR在45~60 ml·min-1·1.73 m-2时卡格列净限制使用剂
三、DKD的防治
2.抗高血糖药物 (5)GLP-1受体激动剂 • 这类药物均可应用于CKD 1~3期患者,ESRD患者不建议使
用。 • 有随机对照研究显示GLP-1受体激动剂可降低肾病风险,延
缓肾脏疾病进展。 • GLP-1受体激动剂是否具有降糖之外的肾脏获益,尚需等待
以肾脏事件为主要终点的临床研究证实。
1·1.73 m-2的DKD患者HbA1c≤8%。对老年患者,HbA1c 控制目标可适当放宽至8.5%。 • 由于CKD患者的红细胞寿命缩短,HbA1c可能被低估。在 CKD 4~5期的患者中,可用果糖胺或糖化血清白蛋白反映 血糖控制水平。
三、DKD的防治
2.抗高血糖药物
(1)二甲双胍:eGFR 45~59 ml·min-1·1.73 m-2减量,eGFR<45 ml·min-1·1.73 m-2禁用。
《中国糖尿病肾脏疾病防治临床指南》(2019)要点

《中国糖尿病肾脏疾病防治临床指南》(2019)要点糖尿病肾脏疾病(DKD)是指由糖尿病所致的慢性肾脏疾病(CKD),是糖尿病主要的微血管并发症之一。
DKD是CKD的重要病因。
目前我国尚缺乏全国性DKD流行病学调查资料。
文献报道国内2型糖尿病患者DKD患病率为10%~40%。
DKD的风险因素包括高龄、性别、种族、长病程、高血糖、高血压、肥胖(尤其是腹型肥胖)、高盐饮食、血脂异常、肾毒物质、急性肾损伤、蛋白摄人过多等。
与不合并DKD的糖尿病患者相比,DKD 患者死亡率更高,且大部分死亡是由于心血管事件导致。
早期诊断、预防与延缓DKD的发生发展,对降低大血管事件的发生、提高患者存活率、改善生活质量具有重要意义。
一、糖尿病肾脏疾病的定义与诊断(一)DKD定义【关键信息】:•糖尿病肾脏疾病(DKD),既往称“糖尿病肾病”,是指由糖尿病所致的慢性肾脏疾病•我国成人2型糖尿病患者DKD患病率为10%~40% (C级)(二)评估指标及筛查【关键信息】:•白蛋白尿:随机尿白蛋白/肌酐比值(UACR)≥30m/g为尿白蛋白增加;且在 3~6个月内重复检查UACR,3次中有2次增加;排除感染等其他干扰因素•预估GFR(eGFR)下降:eGFR<60ml·min-1·1.73m-2•2型糖尿病和病程5年以上的l型糖尿病患者每年应至少进行一次UACR和eGFR检测,以便早期发现 DKD(B级)1.评估指标白的量。
的主要指标是GFR。
直接测定GFR对设备要求高、临床推广价值小,一般用eGFR代替。
2.筛查2型糖尿病患者在诊断时即可伴有肾病,确诊 2型糖尿病后应立即进行肾脏病变筛查,包括尿常规、UACR和血肌酐(计算eGFR);以后每年至少筛查一次。
(三)DKD的诊断DKD通常是根据UACR升高和(或)eGFR下降、同时排除其他CKD而作出的临床诊断。
诊断DKD时应注意以下方面。
1. 合并视网膜病变有助于DKD的诊断:2. 以下情况需考虑NDKD,应注意鉴别诊断:3. 确诊DKD后,应根据eGFR进一步判断肾功能受损的严重程度,见表1。
2019中国糖尿病肾脏疾病防治临床指南

• 2.以下情况需考虑NDKD,应注意鉴别诊断:(1)1型 糖尿病病程短(<10年)或未合并糖尿病视网膜病变;(2) eGFR迅速下降;(3)尿蛋白迅速增加或出现肾病综合征; (4)顽固性高血压;(5)出现活动性尿沉渣(红细胞、 白细胞或细胞管型等);(b6)合并其他系统性疾病的症 状或体征;(7)给予血管紧张素转化酶抑制剂 (angiotensin converting enzyme inhibitors,ACEI)或 血管紧张素受体拮抗剂(angiotensin receptor antagonist, ARB)治疗后2~3个月内eGFR下降大于30%;(8)肾脏 超声发现异常[19]。 • 病因难以鉴别时可行肾穿刺病理检查。肾穿刺病理检查是 诊断DKD的金标准,有助于鉴别DKD与NDKD,指导临床 治疗,改善预后。
• 计算eGFR采用的常见参数包括年龄、性别、血清肌酐浓 度,推荐使用CKD-EPI公式(参考 )或MDRD公式。当患者 eGFR<60 ml· min-1· 1.73 m-2时,可诊断为eGFR下降。 但eGFR检测值可能有波动,当出现下降时应复查,以明 确DKD分期。 • eGFR下降与心血管疾病、死亡风险增加密切相关。近期 来自我国的研究显示,轻度的eGFR下降即可增加心血管 疾病风险[24]。
(二)评估指标及筛查
1.评估指标
• (2)eGFR • 肾功能改变是DKD的重要表现,反映肾功能的主要指标是 GFR。直接测定GFR对设备要求高、临床推广价值小,一 般用eGFR代替。值得注意的是,并非所有eGFR降低的 糖尿病患者均有尿白蛋白排泄增加。横断面调查结果显示, 部分糖尿病患者无尿白蛋白排泄异常,但已经存在eGFR 下降[4,23]。
• 国外报道20%~40%的糖尿病患者合并DKD[4,5],目前我 国尚缺乏全国性DKD流行病学调查资料。文献报道国内2 型糖尿病患者DKD患病率为10%~40%[6,7,8,9]。 • DKD的风险因素包括高龄、性别、种族、长病程、高血糖、 高血压、肥胖(尤其是腹型肥胖)、高盐饮食、血脂异常、 肾毒物质、急性肾损伤、蛋白摄入过多等[10,11,12,13]。 • 与不合并DKD的糖尿病患者相比,DKD患者死亡率更高, 且大部分死亡是由于心血管事件导致[14]。早期诊断、预 防与延缓DKD的发生发展,对降低大血管事件的发生、提 高患者存活率、改善生活质量具有重要意义。
2020版:中国糖尿病肾脏疾病防治临床指南(全文)

2020版:中国糖尿病肾脏疾病防治临床指南(全文)糖尿病肾脏疾病(diabetic kidney disease,DKD)是指由糖尿病所致的慢性肾脏疾病(chronic kidney disease,CKD),是糖尿病主要的微血管并发症之一。
DKD是CKD的重要病因。
国外研究资料显示,糖尿病患者发展为终末期肾病(end-stage renal disease,ESRD)的发生率约为10/1 000人年,合并大量白蛋白尿者ESRD的发生率接近60/1 000人年[1,2]。
来自我国香港人群的研究显示,ESRD在2型糖尿病中的比例约为0.5%,病程在15年以上者ESRD发病率超过20/1 000人年[3]。
国外报道20%~40%的糖尿病患者合并DKD[4,5],目前我国尚缺乏全国性DKD流行病学调查资料。
文献报道国内2型糖尿病患者DKD患病率为10%~40%[6,7,8,9]。
DKD的风险因素包括高龄、性别、种族、长病程、高血糖、高血压、肥胖(尤其是腹型肥胖)、高盐饮食、血脂异常、肾毒物质、急性肾损伤、蛋白摄入过多等[10,11,12,13]。
与不合并DKD的糖尿病患者相比,DKD患者死亡率更高,且大部分死亡是由于心血管事件导致[14]。
早期诊断、预防与延缓DKD的发生发展,对降低大血管事件的发生、提高患者存活率、改善生活质量具有重要意义。
中华医学会糖尿病学分会微血管并发症学组于2014年制定了"糖尿病肾病防治专家共识"[15],对规范我国DKD的诊治发挥了重要作用。
近年来,DKD的研究取得了重要进展。
随着临床证据的陆续发布及一些新药的上市,有必要对2014版共识进行修订。
本指南参照中国2型糖尿病防治指南(2017年版)[16],增加了要点提示和证据级别,根据证据质量将证据级别分为A、B、C三个等级。
A级:证据基于多项随机临床试验或Meta 分析。
B级:证据基于单项随机临床试验或多项非随机对照研究。
2020年KDIGO糖尿病糖尿病管理临床实践指南解读精选全文

降血糖药
低血糖风险
应用CGM或SMBG的必要性
Kidney Disease: Improving Global Outcomes (KDIGO) Diabetes Work Group. Kidney Int . 2020 Oct;98(4S):S1-S115
个体HbA1c目标的影响因素
G1,eGFR≥90ml‧min-1‧1.73m-2; G5, eGFR<15ml‧min-1‧1.73m-2
1.徐方芳. 糖尿病肾病住院患者诊治现状调查[D].大连医科大学,2016.2. Kidney Disease: Improving Global Outcomes (KDIGO) Diabetes Work Group. Kidney Int . 2020 Oct;98(4S):S1-S115
指南制定的意义
现阶段新药、新技术、健康的生活方式和标准化护理管理模式能够很好的控制血糖及延缓慢性肾病的恶化。但如何有效的行使这些方法,没有权威的方案,因此,本指南应运而生
专家工作组通过查阅文献、征求建议,反复讨论制定《 2020KDIGO-慢性肾脏病患者的糖尿病管理临床实践指南》
目录
T2DM合并CKD的降糖治疗
回顾式血糖监测仪并非实时可见,佩戴结束后才能获得监测结果
Kidney Disease: Improving Global Outcomes (KDIGO) Diabetes Work Group. Kidney Int . 2020 Oct;98(4S):S1-S115
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
糖尿病合并CKD临床指南
1. 糖尿病患者合并CKD者并不一定就是糖尿病性肾脏疾病(DKD)。
在没有确切证据之前,对于糖尿病合并肾病患者应按以下原则评估:
1.1每年评估,首次评估应开始于
a.诊为1型糖尿病5年后(A)
b.或诊断为2型糖尿病即刻(B)
评估内容包括:
a.随机尿的蛋白肌酐比值(ACR),推荐晨尿(B)
b.血肌酐及GFR (B)
1.2 测ACR应排除尿路感染存在。
如结果异常,应在接下来的3-6个月中再测两次晨尿
ACR。
(B)
a. 微量白蛋白尿:ACR 30—300 mg/g
b. 大量白蛋白尿:ACR> 300mg/g
c. 2次以上ACR结果符合以上标准才可确诊,2次检查之间间隔大于3个月。
1.3 糖尿病患者发现以下任何一条应考虑DKD:
a. 大量蛋白尿(B)
b.微量白蛋白尿并发糖尿病视网膜病(B),或1型糖尿病病程超过10年(A)。
1.4 2型糖尿病合并以下情况时应考虑并发非糖尿病性肾病,宜进行进一步的检查,包括肾
活检。
(B)
a. 无糖尿病视网膜病变。
b. GFR迅速下降。
c. 急剧增多的蛋白尿或肾病综合征。
d. 顽固性高血压。
e. 尿沉渣活动表现。
f. 其他系统性疾病的症状和体征。
g. ACEI或者ARB开始治疗后2~3个月内GFR下降超过30%。
2.1 糖尿病患者目标HbA1c值应低于7%,不管有无合并CKD。
(A)
将HbA1c值控制到7%以下,可减慢微量或大量蛋白尿的进展,能减慢GFR下降的速度。
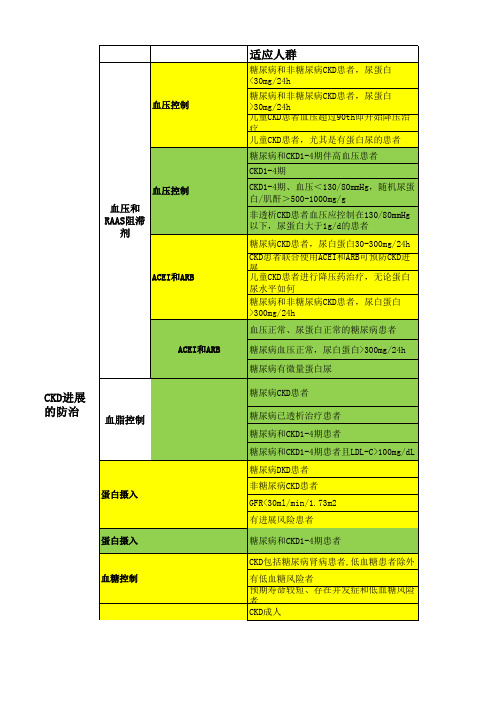
3 大部份糖尿病合并CKD患者常并发高血压,控制血压可延缓CKD 的进展
3.1 糖尿病合并CKD 1-4期患者可用ACEI或ARB治疗,常合用利尿剂。
(A)
3.2 糖尿病合并CKD 1-4期患者目标血压应控制在130/80mmHg以内。
(B)
a. ACEI或ARB治疗可减少微量蛋白尿。
对于2型糖尿病伴微量蛋白尿患者,两者在
降压和延缓肾功能恶化上同效。
b. 1型糖尿病合并大量蛋白尿患者,ACEI对于延缓肾病进展更有效。
c. 2型糖尿病合并大量蛋白尿患者,ARB对于延缓肾病进展更有效。
d. 常规剂量ACEI合用ARB在减少蛋白尿上要优于单种药物,如患者病情许可,建
议两药合用。
4 血脂紊乱的处理
4.1 糖尿病合并CKD1—4期患者LDL-C应低于100 mg/dL。
(B)
4.2 糖尿病合并CKD1—4期患者大于100 mg/dL应开始药物治疗。
(B)
4.3 对于维持性血透患者,使用降脂药物对于预防心血管并发症并无特殊作用。
(A)
a. 糖尿病合并CKD1-3期患者,降低LDL-C的治疗可降低心血管疾病(CVD)的
风险。
b. 对于2型糖尿病维持性血透患者,阿伐他汀治疗不能降低CVD风险。
c. 对于服用降脂药的2型糖尿病患者,如无特殊情况,并不需要常规监测肝功能和
肌酶。
5 营养
糖尿病合并CKD1-4期患者,推荐蛋白摄入量为0.8g/kg体重每天。
