糖尿病肾病常用降糖、降脂及降压药物用药选择
内科主治医师考试辅导:糖尿病肾病合并高血压患者的首选治疗

糖尿病肾病合并高血压患者的首选治疗糖尿病肾病合并高血压患者,宜首先使用A.α受体阻滞剂B.β受体阻滞剂C.钙通道阻滞剂D.利尿剂E.ACE抑制剂答案:(E)解析:血管紧张素转换酶抑制剂(ACEI)和血管紧张素II受体阻滞剂(ARB)可阻断血管紧张素II的作用,使肾小球出、入球小动脉扩张,且出球小动脉扩张更明显,故肾小球血压下降;ACEI和ARB尚可抑制细胞外基质的产生,可延缓肾小球纤维化的进展。
另外,由于肾小球有效滤过压下降,血管紧张素II对系膜细胞的收缩作用被阻断、肾小球滤过膜透通性改善,故ACEI和ARB尚可减少蛋白尿。
在DN3、4期伴或不伴高血压患者中,ACEI和ARB 可显著减少蛋白尿,延缓肾功能减退。
糖尿病一旦出现微量白蛋白尿,无论是否伴有高血压,均应采用ACEI或ARB 治疗,血压控制靶目标为125/75mmHg.ACE抑制剂与其他降压药比较,具有以下特点:1、降压时不伴有反射性心率加快,对心排出量无明显影响;2、可预防和逆转心肌与血管构型重建;3、增加肾血流量,保护肾脏;4、能改善胰岛素抵抗,不引起电解质紊乱和脂质代谢改变。
---------------------------------------------------------------------------------------------------------------------------------------内科学基础:便血临床表现便血临床表现1.颜色可因出血部位不同、出血量的多少,以及血液在肠腔内停留时间的长短而异。
2.下消化道出血,如出血量多则呈鲜红,若停留时间较长,可为暗红色。
3.粪便可全为血液或粪便混合。
4.血色鲜红不与粪便混合,仅黏附于粪便表面或于排便后有鲜血滴出或喷射出者,提示为肛门或肛管疾病出血,如痔、肛裂或直肠肿瘤引起的出血。
5.上消化道或小肠出血并在肠内停留时间较长,则因红细胞破坏后,血红蛋白在肠道内与硫化物结合形成硫化亚铁,使粪便呈黑色,更由于附有黏液而发亮,类似柏油,故又称柏油便。
降糖、降脂、护肾,3种治疗糖尿病肾病的中成药,您一定要知道

降糖、降脂、护肾,3种治疗糖尿病肾病的中成药,您一定要知道津力达颗粒组方为人参、黄精、苍术(麸炒)、苦参、麦冬、地黄、制何首乌、山茱萸、茯苓、佩兰、黄连、知母、淫羊藿(炙)、丹参、葛根、荔枝核、地骨皮,方中人参益气生津、补脾益肺,黄精健脾润肺益肾,益气养阴,共为君药。
以地黄、麦冬、地骨皮、知母滋阴清热,葛根生津止渴,山茱萸补肾填精,培补先天之阴;苍术健脾燥湿,苦参、黄连清热燥湿,防止湿邪碍脾,热盛伤阴,合为臣药。
佐以荔枝核理气散结,丹参活血化瘀,淫羊藿温补肾阳。
全方益气养阴,健脾运津。
用于因素体阴虚,肺胃燥热,耗气伤阴所致的口渴多饮、消谷易饥、尿多、形体渐瘦、倦怠乏力、自汗盗汗、五心烦热、便秘。
现代药理学研究证实,津力达颗粒品具有降低血糖,改善胰岛素抵抗作用,可促进2型糖尿病患者以及葡萄糖调节受损患者空腹和餐后胰岛素的释放,增高胰岛B细胞功能指数,降低胰岛素抵抗指数,同时可降低2型糖尿病患者肿瘤坏死因子-α、空腹血糖、餐后血糖、糖化血红蛋白。
津力达颗粒具有降血脂作用,可降低甘油三酯,并减轻肝组织脂肪变性程度。
津力达颗粒具有保护糖尿病海马组织作用,可减轻海马神经元超微结构损伤,改善学习记忆功能。
津力达颗粒具有保护肝脏作用,可降低血清转氨酶水平。
津力达颗粒具有保护糖尿病肾病损伤作用,可降低糖尿病患者的肾质量/体质量、血糖和24小时尿蛋白。
尚可用于糖尿病肾病的辅助治疗。
渴络欣胶囊组方为黄芪、女贞子、水蛭、大黄、太子参、枸杞,方中黄芪益气固表、敛汗固脱、托疮生肌、利水消肿,太子参补益脾肺,益气生津,二者相伍益气养阴,共为君药。
女贞子补肝肾阴,乌须明目,枸杞子滋补肝肾,益精明目。
二者为伍,功擅滋养肝肾,共为臣药。
大黄攻积滞,清湿热,泻火、凉血、祛瘀,水蛭破血通经,逐瘀消症。
全方益气养阴,活血化瘀。
用于气阴两虚兼夹血瘀证,症见咽干口燥、倦怠乏力,多食易饥,气短懒言,五心烦热,肢体疼痛,尿混或浑浊。
现代药理学研究证实,渴络欣胶囊具有降血糖作用,能降低糖尿病所致的高血糖,减少尿微量白蛋白排泄率,降低血尿素氮、肌酐,减轻糖尿病肾脏的高滤过、高灌注状态,抑制肾损害进程,保护肾功能。
糖尿病肾病防治指南:糖尿病肾病选择降压药

糖尿病肾病防治指南:糖尿病肾病选择降压药糖尿病肾脏疾病是指由糖尿病所致的慢性肾脏疾病,通常是根据尿蛋白升高和(或)估算肾小球滤过率(eGFR)下降、同时排除其他慢性肾脏病而作出的临床诊断。
简而言之,糖尿病人出现了慢性肾脏病症状(比如说蛋白尿、血肌酐升高等)、同时排除了其他原因的慢性肾脏病,就诊断为糖尿病肾脏疾病。
糖尿病患者常常伴有高血压。
一方面,高血压使患者心血管疾病的风险增加;另一方面,高血压也导致及加重糖尿病患者的肾损伤和肾功能恶化。
据统计,在糖尿病患者中,收缩压超过140 mmHg者,肾功能下降速度为每年13.5%,而收缩压<140 mmHg者,肾功能下降速度为每年1%。
许多研究已经证实,严格的控制血压能显著减少2型糖尿病患者糖尿病肾病及糖尿病视网膜病变的发生与发展。
一、2型糖尿病患者何时开始启动降压药治疗?选择什么降压药?出现下列情况之一,应开始启动降压治疗:糖尿病伴有高血压,或者糖尿病患者出现微量白蛋白尿,尿微量蛋白肌酐比值(UACR)≥30 mg/g。
1、首选ACEI或ARB①对糖尿病伴高血压,并出现显性蛋白尿(UACR>300mg/g)或eGFR<60ml/min的患者,强烈推荐血管紧张素转换酶抑制剂(ACEI,普利类)或血管紧张素受体阻断剂(ARB,沙坦类)药物治疗,二者不仅可以减少心血管事件的发生,而且能够延缓肾病进展,包括终末期肾病(尿毒症)的发生。
②对伴高血压且微量蛋白尿(UACR 30~300 mg/g)的糖尿病患者,推荐首选ACEI或ARB类药物治疗,可延缓蛋白尿进展和减少心血管事件风险,但对减少终末期肾病风险的证据不足。
③对不伴高血压但微量蛋白尿(UACR 30~300 mg/g)的糖尿病患者,使用ACEI或ARB类药物可延缓蛋白尿进展,但没有证据显示对肾脏终点事件(比如终末期肾病)获益。
④对不伴高血压、无蛋白尿、而且eGFR正常的糖尿病患者,不推荐使用ACEI或ARB类药物。
2型糖尿病伴肾功能不全患者的药物治疗方案分析

2型糖尿病伴肾功能不全患者的药物治疗方案分析2型糖尿病伴肾功能不全( diabetic nephropathy)是一种常见的临床综合征,是糖尿病患者的一种严重并发症。
该病症的发生与糖尿病相关的高血糖、高血压及其他多种因素有关,严重影响患者的生活质量。
对于2型糖尿病伴肾功能不全患者的药物治疗方案分析成为临床上的一个重要课题。
本文将对该领域的相关研究结果进行综述,为临床治疗提供参考。
1. 药物治疗概述糖尿病合并肾功能不全的治疗既要控制血糖,又要保护肾脏功能和预防心血管并发症。
当前的治疗方案主要包括药物治疗、生活方式干预和肾脏替代治疗。
药物治疗是非常重要的一部分。
2. 血糖控制药物对于2型糖尿病患者,血糖控制是非常重要的一环。
目前常用的药物包括胰岛素、磺脲类药物和胰岛素增敏剂。
(1)胰岛素胰岛素是目前治疗糖尿病的一线药物,对于肾功能不全的患者来说,胰岛素是最安全的降糖药物之一,不受肾功能损害的影响,可以有效控制血糖。
(2)磺脲类药物磺脲类药物是一类口服降糖药物,如格列吡嗪、格列美脲等,但对于肾功能不全的患者来说,这类药物需要调整剂量,并密切监测肾功能。
胰岛素增敏剂如二甲双胍等也是常用的口服降糖药物,但同样需要在肾功能不全的患者中进行剂量调整。
肾功能不全患者合并高血压是非常常见的情况,对于这类患者来说,血压控制是非常重要的治疗目标之一。
目前常用的降压药物包括ACEI(血管紧张素转化酶抑制剂)、ARB (血管紧张素受体拮抗剂)、钙通道阻滞剂和β受体阻滞剂。
(1)ACEI和ARBACEI和ARB是常用的抗高血压药物,也被认为具有保护肾脏功能的作用,可以减缓糖尿病肾病的进展,并降低心血管风险。
但在使用时需要密切监测肾功能,并注意在患者合并高钾血症时避免使用。
(2)钙通道阻滞剂和β受体阻滞剂钙通道阻滞剂和β受体阻滞剂也可以作为降压药物使用,但在肾功能不全的患者中需要注意调整剂量,以免加重肾脏负担。
4. 脂代谢调节药物2型糖尿病伴肾功能不全的患者往往伴随着脂代谢异常,脂代谢调节药物的使用也非常重要。
糖尿病的用药

糖尿病的用药须知促胰岛素分泌剂促胰岛素分泌剂是备用一线降糖药, 这类药物有磺脲类以及非磺脲类。
主要通过促进胰岛素分泌而发挥作用, 抑制ATP依赖性钾通道, 使K+外流, β细胞去极化, Ca2+内流, 诱发胰岛素分泌。
此外, 还可加强胰岛素与其受体结合, 解除受体后胰岛素抵抗的作用, 使胰岛素作用加强。
磺脲类促泌剂(一)格列吡嗪(美吡达、瑞易宁、迪沙、依吡达、优哒灵): 为第二代磺酰脲类药, 起效快, 药效在人体可持续6-8小时, 对降低餐后高血糖特别有效;由于其代谢产物无活性, 且排泄较快, 因此较格列本脲较少引起低血糖反应, 适合老年患者使用。
(二)格列齐特(达美康): 为第二代磺酰脲类药, 其药效比第一代甲苯磺丁脲强10倍以上;此外, 它还有抑制血小板粘附、聚集作用, 可有效防止微血栓形成, 从而可预防2型糖尿病的微血管病变。
适用于成年型2型糖尿病、2型糖尿病伴肥胖症或伴血管病变者。
老年人及肾功能减退者慎用。
(三)格列本脲(优降糖): 为第二代磺酰脲类药, 它在所有磺酰脲类药中降糖作用最强, 为甲苯磺丁脲的200-500倍, 其作用可持续24小时。
可用于轻、中度非胰岛素依赖型2型糖尿病, 但易发生低血糖反应, 老人和肾功能不全者应慎用。
(四)格列波脲(克糖利): 较第一代甲苯磺丁脲强20倍, 与格列本脲相比更易吸收、较少发生低血糖;其作用可持续24小时。
可用于非胰岛素依赖型2型糖尿病。
(五)格列美脲(亚莫利): 为第三代口服磺酰脲类药, 其作用机制同其它磺酰脲类药, 但能通过与胰岛素无关的途径增加心脏葡萄糖的摄取, 比其他口服降糖药更少影响心血管系统;其体内半衰期可长达 9小时, 只需每日口服1次。
适用于非胰岛素依赖型2型糖尿病。
(六)格列喹酮(糖适平等):第二代口服磺脲类降糖药, 为高活性亲胰岛β细胞剂, 与胰岛β细胞膜上的特异性受体结合, 可诱导产生适量胰岛素, 以降低血糖浓度。
口服本品2~2.5小时后达最高血药浓度, 很快即被完全吸收。
常用降糖药一览表

常用降糖药一览表
在现代医学中,糖尿病已成为一种常见慢性病,给患者的日常生活带来困扰。
随着医学研究的不断深入,降糖药物种类也日渐增多,每种药物都有其独特的作用机制和适应症。
为了帮助患者更好地了解常用的降糖药物,以下是一份常用降糖药一览表:
口服降糖药
1. 胰岛素分泌增加剂
•磺酰脲类药物
–二甲双胍
–依格列汀
–瑞格列奈
•α-葡萄糖苷酶抑制剂
–阿卡波糖
–伽马胰葡醇
2. 胰岛素增敏剂
•噻唑烷二酮类药物
–罗格列酮
–帕格列酮
•苯磺酸类药物
–罗格列酮
–よ旦
注射用降糖药
1. 胰岛素及其类似物
•快速作用型胰岛素
•中效型胰岛素
•长效型胰岛素
2. 胰高血糖素样肽1受体激动剂
•利普珠生
总结
这份降糖药一览表旨在帮助患者和医护人员更清楚地了解常用的降糖药物及其分类。
在选择降糖药物时,应根据患者的实际情况和医师建议进行综合考虑,切勿自行更改用药方案。
同时,注意药物的合理搭配和剂量控制,遵循医嘱,有助于更好地控制血糖水平,保持身体健康。
糖尿病肾病怎么治疗

糖尿病肾病怎么治疗
一、糖尿病肾病怎么治疗二、糖尿病肾病的症状三、糖尿病肾病的危害
糖尿病肾病怎么治疗1、糖尿病肾病的饮食治疗
糖尿病肾病的饮食治疗有其特殊性,总热量的摄入要根据患者身高、体重及活动量来决定。
在营养的构成中,须特别注意蛋白质的摄入。
糖尿病肾病时,肾小球处在高滤过状态,过高的蛋白饮食会使这种高滤过状态持续,加重肾小球血流动力学的改变。
因此,目前主张在糖尿病肾病早期即对蛋白的摄入量加以限制。
2、糖尿病肾病口服降糖药物的选择应考虑其代谢途径
格列本脲(优降糖)、格列齐特(达美康)的活性代谢产物主要由肾脏排出。
肾功能损害时,易导致低血糖,不宜使用。
格列喹酮(糖适平)主要在肝脏代谢,只有大致5%由肾脏排出,肾功能不全时,使用较为安全,且使用的剂量范围大,可作为糖尿病肾病患者的首选药物。
格列吡嗪(美吡达)的部分代谢产物由肾脏排出,但活性弱,不易引起低血糖反应,较为安全。
3、应积极控制血糖
包括饮食治疗、口服降糖药和应用胰岛素。
当出现氮质血症时,要根据血糖及时调整胰岛素和口服降糖药的剂量和种类。
4、限制蛋白质摄入量(≯0.8g/日)
必要时加必需氨基酸或α-酮酸治疗。
5、伴高血压或浮肿但肾功正常者,可选用小剂量噻嗪类利尿剂。
肾功能不全者应选用袢利尿剂或吲哒帕胺片;高度浮肿者,除严格限制钠的摄入,应适当扩容利尿;若血压过高或有心功能不全,经积极扩溶。
糖尿病肾脏病指南及专家共识解读

糖尿病肾脏病指南及专家共识解读糖尿病肾脏病(DKD)是糖尿病常见的微血管并发症之一,其发病隐匿,早期诊断困难,一旦进展至中晚期,治疗效果往往不佳,严重影响患者的生活质量和生存率。
为了规范糖尿病肾脏病的诊断、治疗和管理,国内外相关学术组织陆续发布了一系列指南和专家共识。
本文将对这些指南和专家共识进行解读,以期为临床医生和患者提供有益的参考。
一、糖尿病肾脏病的定义和诊断糖尿病肾脏病是指由糖尿病引起的慢性肾脏病,主要表现为肾小球滤过率(GFR)下降和(或)尿白蛋白排泄增加。
目前,临床上常用的诊断标准包括以下几个方面:1、糖尿病病史:患者确诊糖尿病时间较长,通常超过 5 年。
2、尿白蛋白排泄增加:持续性白蛋白尿是糖尿病肾脏病的重要标志。
根据尿白蛋白排泄率(UAER)的不同,可分为微量白蛋白尿(30 300 mg/24 h 或20 200 μg/min)和大量白蛋白尿(> 300 mg/24 h 或>200 μg/min)。
3、肾小球滤过率下降:通过估算肾小球滤过率(eGFR)评估肾功能,eGFR < 60 ml/min/173m²持续 3 个月以上。
4、肾脏病理改变:肾穿刺活检是诊断糖尿病肾脏病的金标准,但由于其有创性,临床应用受到一定限制。
需要注意的是,糖尿病患者出现蛋白尿或肾功能下降,并不一定都是糖尿病肾脏病,还可能合并其他肾脏疾病,如原发性肾小球肾炎、高血压肾损害等。
因此,在诊断糖尿病肾脏病时,需要综合考虑患者的临床症状、实验室检查、肾脏影像学检查以及必要时的肾穿刺活检结果,进行鉴别诊断。
二、糖尿病肾脏病的危险因素糖尿病肾脏病的发生和发展是一个复杂的过程,与多种危险因素密切相关。
了解这些危险因素,对于预防和早期干预糖尿病肾脏病具有重要意义。
1、血糖控制不佳:长期高血糖是导致糖尿病肾脏病的主要原因。
血糖波动大、糖化血红蛋白(HbA1c)水平升高,均会增加糖尿病肾脏病的发生风险。
2、高血压:高血压是糖尿病肾脏病的重要危险因素之一。
糖尿病性前期基膜肥厚性肾小球肾病的治疗及护理

4
高血压:高血压可加重肾脏损伤,导致肾小球肾病
5
其他疾病:如系统性红斑狼疮、类风湿性关节炎等
6
药物:长期使用某些药物可能导致肾脏损伤,如非甾体抗炎药、抗生素等
临床表现
01 02 03 04
蛋白尿:早期表现为微量蛋白尿,后 期可发展为显著蛋白尿
水肿:早期表现为眼睑、面部水肿, 后期可发展为全身水肿
高血压:早期表现为轻度高血压,后 期可发展为重度高血压
压
控制血脂:保持血 脂稳定,避免高血
脂
控制体重:保持体 重稳定,避免肥胖
戒烟限酒:戒烟限 酒,避免吸烟饮酒
对病情的影响
合理饮食:合理饮 食,避免高糖、高
盐、高脂肪饮食
适当运动:适当运 动,避免久坐不动
定期检查:定期检 查,及时发现并处
理并发症
谢谢
02 主要表现为肾小球基膜
增厚,导致肾功能受损。
03 早期症状不明显,但随
着病情发展,可能出现
蛋白尿、水肿等症状。
04 糖尿病性前期基膜肥厚
性肾小球肾病是糖尿病
的常见并发症之一,需
要积极治疗和护理。
发病原因
1
遗传因素:家族史、基因突变等
2
环境因素:饮食、生活习惯、运动等
3
糖尿病:血糖控制不佳,导致肾脏损伤
糖尿病性前期基膜肥厚性肾 小球肾病的治疗及护理
演讲人
目录
01
糖尿病性前期基膜肥厚性肾小球肾病的概述
02
糖尿病性前期基膜肥厚性肾小球肾病的治疗
03
糖尿病性前期基膜肥厚性肾小球肾病的护理
糖尿病性前期基膜肥厚
1
性肾小球肾病的概述
疾病定义
01 糖尿病性前期基膜肥厚
阿托伐他汀、瑞舒伐他汀、匹伐他汀降脂和稳定动脉粥样硬化斑块效果及血糖、肝肾功能影响和糖尿病药物选择
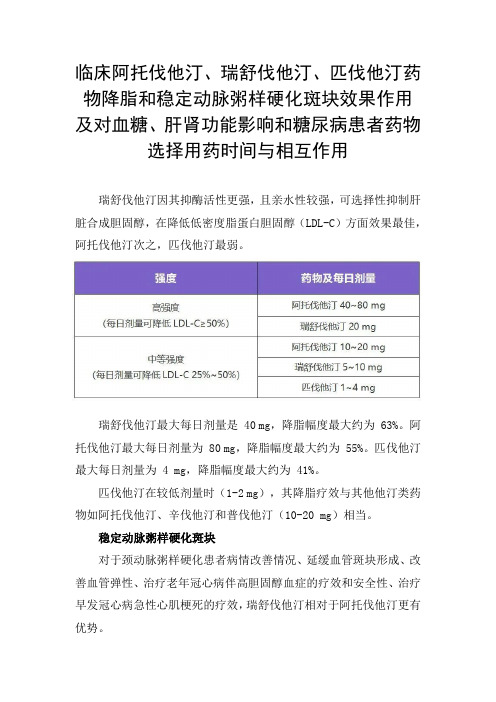
临床阿托伐他汀、瑞舒伐他汀、匹伐他汀药物降脂和稳定动脉粥样硬化斑块效果作用及对血糖、肝肾功能影响和糖尿病患者药物选择用药时间与相互作用瑞舒伐他汀因其抑酶活性更强,且亲水性较强,可选择性抑制肝脏合成胆固醇,在降低低密度脂蛋白胆固醇(LDL-C)方面效果最佳,阿托伐他汀次之,匹伐他汀最弱。
瑞舒伐他汀最大每日剂量是 40 mg,降脂幅度最大约为 63%。
阿托伐他汀最大每日剂量为 80 mg,降脂幅度最大约为 55%。
匹伐他汀最大每日剂量为 4 mg,降脂幅度最大约为 41%。
匹伐他汀在较低剂量时(1-2 mg),其降脂疗效与其他他汀类药物如阿托伐他汀、辛伐他汀和普伐他汀(10-20 mg)相当。
稳定动脉粥样硬化斑块对于颈动脉粥样硬化患者病情改善情况、延缓血管斑块形成、改善血管弹性、治疗老年冠心病伴高胆固醇血症的疗效和安全性、治疗早发冠心病急性心肌梗死的疗效,瑞舒伐他汀相对于阿托伐他汀更有优势。
三种他汀对血糖影响他汀使用会导致糖尿病治疗难度加大,会导致糖尿病相关并发症,如持续性高血糖,出现酮症酸中毒等严重事件的风险增加。
糖尿病人在选择他汀类药物时要考虑对血糖的影响。
2mg匹伐他汀在临床对糖代谢呈现中性作用,4mg匹伐他汀未导致新发糖尿病风险增加,他汀中匹伐他汀对血糖的影响是最小的。
三种他汀对肝肾功能影响他汀类药物在肾脏安全性方面存在一定差异,肾功能良好患者使用他汀类药物是安全的。
糖尿病患者经常伴有肾功能的异常,而阿托伐他汀对糖尿病患者肾功能影响较小,较为安全,糖尿病合并慢性肾病的患者更适于用阿托伐他汀,轻-中-重度肾功能损害患者均无需调整给药剂量。
中度肾功能损害或晚期肾病糖尿病患者使用匹伐他汀时剂量<2 mg。
他汀类药物有可能引起肝脏转氨酶升高,三种他汀活动性肝病患者都需要慎用。
糖尿病患者选择阿托伐他汀、瑞舒伐他汀在正常人和 2 型糖尿病患者中均具有类似的对血糖调控的不良影响,而匹伐他汀对血糖调节具有较中性的作用。
糖尿病肾病血糖控制标准

糖尿病肾病血糖控制标准糖尿病是一种慢性疾病,会影响身体多个系统的功能,其中包括肾脏。
糖尿病肾病是糖尿病患者最常见的并发症之一,严重影响患者的生活质量和寿命。
因此,对于糖尿病肾病患者来说,血糖控制至关重要。
本文将介绍糖尿病肾病血糖控制的标准和方法。
一、血糖控制的目标糖尿病肾病的血糖控制目标与一般糖尿病患者有所不同。
根据国际糖尿病联盟(IDF)的最新指南,糖尿病肾病患者的血糖控制目标应该是:空腹血糖在5.5-7.0 mmol/L之间,餐后2小时血糖在7.8-10.0 mmol/L之间。
这个目标相对较宽松,是为了避免低血糖的风险,同时也考虑到糖尿病肾病患者的肾功能可能已经受损,无法有效清除血液中的葡萄糖。
二、药物治疗1. 口服药物口服药物是糖尿病肾病患者常用的治疗方法之一。
糖尿病肾病患者可以选择二甲双胍、磺脲类药物、α-糖苷酶抑制剂等药物。
其中,二甲双胍是一种常用的口服降糖药物,不仅可以降低血糖,还可以改善胰岛素抵抗,减少肥胖等糖尿病的风险因素。
磺脲类药物则可以刺激胰岛素分泌,从而降低血糖。
α-糖苷酶抑制剂则可以抑制肠道中α-糖苷酶的活性,从而减缓碳水化合物的消化和吸收,降低血糖。
2. 胰岛素治疗对于糖尿病肾病患者来说,胰岛素治疗也是一种有效的选择。
胰岛素可以直接注射到皮下组织中,从而促进葡萄糖的进入细胞,降低血糖。
胰岛素治疗的优点是可以快速控制血糖,缺点是需要注射,有一定的风险和不便。
三、饮食控制对于糖尿病肾病患者来说,饮食控制也是非常重要的。
糖尿病肾病患者应该限制碳水化合物的摄入,避免过量的糖分和淀粉类食物。
同时,应该增加蛋白质的摄入,保证足够的营养和能量供应。
糖尿病肾病患者还应该减少钠的摄入,避免引起水肿和高血压等并发症。
四、运动运动是糖尿病肾病患者控制血糖的另一种有效方法。
运动可以促进肌肉对葡萄糖的摄取和利用,降低血糖。
糖尿病肾病患者可以选择适度的有氧运动,如散步、慢跑、游泳等。
运动的时间和强度应该根据个体情况和医生的建议来确定。
糖尿病药物一览表

糖尿病药物一览表糖尿病是一种常见的慢性代谢性疾病,患者的血糖水平长期高于正常范围。
控制血糖对于预防并发症、提高生活质量至关重要。
目前,临床上用于治疗糖尿病的药物种类繁多,下面为您介绍一些常见的糖尿病药物。
一、双胍类药物二甲双胍是这类药物的代表。
它可以减少肝脏葡萄糖的生成,增加肌肉对葡萄糖的摄取和利用,还能改善胰岛素敏感性。
二甲双胍适用于 2 型糖尿病,尤其是肥胖和伴高胰岛素血症者。
常见的副作用包括胃肠道反应,如恶心、呕吐、腹泻等,但多数患者可以耐受。
二、磺脲类药物常见的有格列本脲、格列齐特、格列美脲等。
这类药物通过刺激胰岛β细胞分泌胰岛素来降低血糖。
适用于胰岛功能尚存的 2 型糖尿病患者。
副作用可能包括低血糖、体重增加、过敏等。
三、格列奈类药物如瑞格列奈、那格列奈。
它们也是通过刺激胰岛素分泌来发挥作用,但起效更快,作用时间较短,能有效控制餐后血糖。
低血糖风险相对较低。
四、α糖苷酶抑制剂包括阿卡波糖、伏格列波糖等。
这类药物通过抑制碳水化合物在小肠上部的吸收,从而降低餐后血糖。
主要副作用为胃肠道胀气、肠鸣音亢进等。
五、噻唑烷二酮类药物代表药物有罗格列酮、吡格列酮。
作用机制是增加靶细胞对胰岛素的敏感性。
但可能会导致体重增加、水肿等,且使用时需要关注心血管安全性。
六、DPP-4 抑制剂比如西格列汀、沙格列汀等。
通过抑制二肽基肽酶-4,从而延长内源性胰高血糖素样肽-1 和葡萄糖依赖性促胰岛素多肽的作用时间,发挥降糖作用。
副作用相对较少,低血糖风险低。
七、GLP-1 受体激动剂如利拉鲁肽、艾塞那肽等。
能促进胰岛素分泌,抑制胰高血糖素分泌,延缓胃排空,从而降低血糖。
这类药物通常需要皮下注射,可能会引起胃肠道不良反应,如恶心、呕吐等。
八、SGLT-2 抑制剂常见的有达格列净、恩格列净等。
通过抑制肾脏对葡萄糖的重吸收,增加尿糖排泄来降低血糖。
还具有一定的心血管和肾脏保护作用。
可能会导致泌尿生殖道感染。
九、胰岛素及其类似物这是治疗糖尿病的重要药物之一。
糖尿病肾病护理

糖尿病肾病护理【摘要】糖尿病肾病护理在糖尿病患者中至关重要。
通过正确的护理,可以延缓疾病进展,改善患者的生活质量。
糖尿病肾病护理的目标包括控制血糖水平、监测肾功能、维持健康的生活方式等。
方法包括监测血糖、血压、肾功能指标,定期就医等。
饮食上建议限制高糖高脂食物,增加蔬果摄入,控制膳食中的盐分等。
药物治疗方面,常用降糖药物、降压药物等。
糖尿病肾病护理需要综合措施,包括生活方式管理、药物治疗等多方面的合作,以达到控制疾病发展,提高生活质量的目的。
通过科学的护理方法,糖尿病肾病患者可以更好地控制病情,延长寿命。
【关键词】糖尿病肾病护理、重要性、目标、方法、饮食建议、药物治疗、总结。
1. 引言1.1 什么是糖尿病肾病护理糖尿病肾病护理是指针对糖尿病患者发展出的肾脏并发症进行的预防、治疗和管理措施。
糖尿病肾病是糖尿病患者最常见的并发症之一,长期高血糖会损害肾脏小血管和肾小球,导致肾功能逐渐下降,甚至最终发展为尿毒症。
糖尿病肾病护理至关重要,可以延缓疾病的进展,提高患者的生活质量,减少并发症的发生。
糖尿病肾病护理主要包括控制血糖、控制血压、限制蛋白质摄入、管理血脂异常、避免其他肾脏损害因素等方面。
及时接受医生的指导,积极配合治疗,保持良好的生活习惯和饮食习惯,可以有效降低疾病进展的风险。
糖尿病肾病护理涉及多方面的内容,需要患者和家庭成员共同努力,确保疾病得到有效控制,提高生活质量,延缓疾病的发展。
通过科学合理的护理措施,可以有效减少糖尿病肾病带来的严重后果,让患者拥有更健康的未来。
2. 正文2.1 糖尿病肾病护理的重要性糖尿病肾病护理的重要性在于对患者的整体健康和生存质量有着至关重要的作用。
糖尿病肾病是糖尿病患者常见并发症之一,严重危害患者的健康。
糖尿病肾病的护理能够及早发现并控制病情,减缓肾功能的恶化,降低患者的并发症风险,提高生活质量。
糖尿病肾病护理的重要性还体现在可以帮助患者建立良好的生活习惯和健康管理方式。
