皮肤黏膜淋巴结综合征
儿科中医-川崎病

气阴两伤
养阴清热,益气活 血沙参麦冬汤加减
1、卫气同病
证候 发病急骤,持续高热,微恶风,口渴喜饮,目赤咽红,手掌足底潮红, 面部、躯干皮疹显现,颈部臖核肿大,或伴咳嗽,舌质红,舌苔薄,脉浮数。 辨证 本病虽有表证,但较短暂,迅即入里化热,炽于气分,内迫营血。在 辨证中除了发热外,目赤咽红,皮疹,手掌足底潮红,颈部臖核均为温热邪 毒入里之象。 本证以起病急,发热高,持续久,且迅即传入气分证为特征。
治法 辛凉透表,清热解毒。
方药 银翘散加减(《温病调辨》) 常用药:金银花、连翘、青黛、薄荷、牛蒡子、玄参、鲜芦根等。 热势较高者用白虎汤直清气分大热;颈部臖核肿大加浙贝母、僵蚕、夏枯草化痰 散结;手足掌底潮红加生地、黄芩、牡丹皮凉血化瘀;口渴唇干加麦冬、天花粉清热 护津。
2、气营两燔
证候 壮热不退,昼轻夜重,咽红目赤,唇干赤裂,烦躁不宁,或有嗜睡,肌 肤斑疹,或颈部臖核,手足硬肿,随即蜕皮,舌红绛,状如草莓,舌苔薄黄。 辨证 此时是本病的极期。气营两燔,温热邪毒内传,与气血相搏,渐入营 血,临床上出现瘀热相结及伤阴的表现。有壮热不退,咽红目赤,唇干赤裂 之气分大热表现,同时又有身热夜重,肌肤斑疹,手足硬肿,草莓舌之热入 营血表现。 本证以壮热持续,肌肤斑疹,手足硬肿,草莓舌为特征。 治法 清气凉营,解毒化瘀。
治
热毒炽盛治以清气凉营解毒,苦寒清透;后期阴虚津伤,则养阴清热,佐以
疗
原
解毒,甘寒柔润。同时,本病易于形成瘀血,早期即应注意活血化瘀,但不
则
可用破瘀之品,以免耗血动血。温毒之邪多从火化,最易伤阴,因此在治疗
中应分阶段滋养胃津,顾护心阴,不可辛散太过。
分证论治
卫气同病
川崎病资料

小儿皮肤黏膜淋巴结综合征(川崎病)皮肤黏膜淋巴结综合征又称川崎病(Kawasaki syndrome),为一种急性全身性血管炎,以婴幼儿发病为主。
1967年日本的川崎博士总结了1961~1967年50例有持续性发热、皮疹、淋巴结炎等特征性表现的病例后,将本病命名为皮肤黏膜淋巴结综合征而首先报道。
此后,随即发现川崎病并非是一种良性的疾病,许多患儿由于并发心血管疾病而导致死亡。
事实上,川崎病已成为引起儿童获得性心血管疾病的两个主要因素之一,在许多地方其危险性甚至大于风湿热。
症状体征1.诊断标准由于川崎病的病因尚不明确,所以没有经过验证的诊断标准,川崎病的诊断主要依靠临床标准。
这些标准是由日本川崎病研究中心制定的,在表1中有详细的描述。
川崎病有6种主要的临床表现,临床诊断时需要有其中的5~6项同时存在。
在最近修订的标准中,由于许多患儿会较快地发生冠状动脉瘤,故只需4项表现即可诊断。
美国心脏病学会的诊断标准与此大致相同,但必须有发热5天以上这一表现。
越来越多的病人虽未符合诊断标准但因为有以上临床表现而被诊断为川崎病,并接受静脉免疫球蛋白治疗。
由于在川崎病的回顾性研究中发现,急性发热后随即可诊断出有冠状动脉瘤的存在,故提示过去应用完全的诊断标准来确诊疾病是不恰当的。
2.分期川崎病是一种三相性的疾病。
急性期通常持续1~2周,主要特征是发热,结膜充血,口咽部的改变、四肢末梢红肿、皮疹、淋巴结炎、无菌性脑膜炎、腹泻和肝功能受损。
心肌炎常见于急性期,尽管冠状动脉炎也发生于此时,但心脏超声检查却无法检测出有否动脉瘤的存在。
当发热,皮疹及淋巴结炎好转后进入亚急性期,此时约距离发热起始1~2周,出现手足脱皮及血小板增多。
此外,此期冠状动脉瘤开始形成。
猝死的危险最大。
亚急性期持续至发热后4周。
在起病后6~8周,当所有临床症状消失,血沉恢复正常后进入恢复期。
3.主要症状持续高热是急性期的特点。
典型的发热通常起病急,热度高达39℃以上,呈弛张热。
皮肤粘膜淋巴结综合征

Rash of various forms
Rash involving the trunk and the extremites
Swelling of the handsபைடு நூலகம்
Swelling of the feet
二、病因病机
蕴于肺胃(卫气同病) 口鼻 温热毒邪 熏蒸营血(气营两燔)
耗气 气阴两伤,心脉瘀阻 伤津 病因病机示意图
三、诊断要点 1、发热:为最早出现的症状,持续 5~11天或更久(2周至1个月),体温 常达39℃以上,抗生素治疗无效。 2、双侧球结膜充血,口唇潮红,草莓 舌。手足硬性水肿,手掌和足底中期 出现潮红,10天后在甲床皮肤交界处 出现特征性指趾端片状脱皮。 3、一过性颈淋巴结急性非化脓性肿胀。 4、发热1~4天后躯干部出现斑丘疹或 多形性红斑样皮疹。
治法:清气凉营,解毒化瘀。
方药:清瘟败毒饮加减
常用水牛角、丹皮、赤芍清泄营分之毒, 凉血散瘀,生石膏、生地大清气分之热,黄 芩、栀子泻火,玄参、生地清热养阴。 加减: 大便秘结加用生大黄泻下救阴,热重伤阴酌 加麦冬、鲜石斛、鲜竹叶、鲜生地甘寒清热、 护阴生津,腹痛泄泻加黄连、木香、苍术、 焦山楂清肠燥湿,颈部淋巴结增多明显加用 夏枯草、蒲公英清热软坚化瘀。
治法:辛凉透表,清热解毒。
方药:银翘散加减
常用金银花、连翘清热解毒,薄荷辛 凉透表,青黛清热解毒,牛蒡子、玄参解 毒利咽,鲜芦根养阴生津。
加减:高热烦躁口渴者加生石膏、知 母直清气分大热,颈部淋巴结肿大加浙贝 母、僵蚕化痰散结,手掌足底潮红加生地、 黄芩、丹皮凉血化瘀,口渴唇干加天花粉、 麦冬清热护津,关节肿痛加桑枝、虎杖通 经活血。
3、气阴两伤 身热渐退,倦怠乏力,动辄汗出,咽干 唇裂,口渴喜饮,指趾端脱皮或潮红脱 屑,心悸,纳少,舌质红,舌苔少,脉 细弱不整。 辩证:本证为疾病恢复期, 身热渐退。偏气虚者,见倦怠乏力,动 辄汗出,纳少,偏阴虚者,见咽干唇裂, 口渴喜饮,指趾端脱皮。
川崎病教学查房课堂PPT

护理诊断
1、体温过高:与感染、免疫反应等因素有关 2、皮肤完整性受损:与血小管炎有关 3、潜在并发症:心血管病变,与冠状动脉炎有 关 4、焦虑:与家长缺乏对疾病的正确认识有关
8
2
护理目标
*患儿体温降至正常 *患儿皮疹消失,皮肤完整性无损 *患儿无并发症发生 *住院期间,医护人员密切关注病情变化,及时处
13
护理评价
经过以上治疗护理,已解决的护理问题: 1、体温恢复正常 2、皮肤完整性无受损 3、未发生潜在并发症 4、家长了解疾病相关知识
14
护理评价
经过以上治疗护理,已实现的护理目标: 患儿体温降至正常,皮疹消失。未发生用药的不良反
应,无冠状动脉瘤,心肌梗死并发症发生,能够采取预防 性护理措施,家长能简诉疾病相关护理的基本知识。
出血倾向和丙钟球蛋白的变态反应,一旦发生, 及时处理。
10
护理计划
❖2、皮肤完整性受损
❖A.评估皮肤受损情况,保持皮肤清洁,衣服质 地柔软而清洁,以减少对皮肤刺激。
❖B.每次便后清洗臀部。
❖C.勤剪指甲 ,以免擦伤、抓伤,对半脱的痂 皮应用干净剪刀剪除,切忌强行撕脱,防止出 血和激发感染。
❖D、口腔护理:评估患儿口腔卫生习惯及进食 能力,观察口腔黏膜疾病损情况,每日口腔清 洁,防止继发感染与增进食欲,口唇干裂时可 涂护唇油如消毒石蜡油。
❖E.眼部护理可用生理盐水洗眼以减轻不适,病
房环境避免强光。
11
护理计划
❖3、潜在并发症:心血管病变,与冠状动脉 炎等有关
❖A.急性期应绝对卧床休息,以预防并发症 。
❖B.密切观察患儿的血压、脉搏、呼吸、面 色、神志等变化。
❖C.避免对患儿的突然刺激或不良刺激,如 恐吓、不集中的治疗和护理等。
(皮肤黏膜淋巴结综合征)

治 疗5
4. 肾上腺皮质激素: 不能改变肾脏病变,不能改善预后,对皮疹
无效,急性期对腹痛,消化道出血,关节肿痛 可予缓解。
治疗
使用激素的指征:
严重血管神经性水肿 严重腹痛合并消化道出血 严重肾脏病变
用法:根据情况选用不同剂型、方式及疗程
治 疗6
5. 肾功能衰竭 : 可采用血浆置换及血液透析治疗。
概述 病因和发病机制 病理 临床表现
实验室检查
诊断与鉴别诊断 治疗 预后
实验室检查 无特异性
*血液学检查: WBC↑,中性粒细胞↑,核左移;轻
度贫血;2~3周时血小板↑;急 性炎症反应指标升高。
*免疫学检查: 血清IgG ↑, IgA↑, IgM↑,
IgE↑
*心电图:ST-T改变。
*胸片:可呈间质性改变。
*对症治疗和手术治疗
补液、 护肝、 护心及支持治疗,必要时行冠状 动脉搭桥术。
概述 病因和发病机制 病理 临床表现 实验室检查 诊断与鉴别诊断 治疗
预后
*为自限性疾病,多数预后良好
*未经有效治疗者冠状动脉瘤发生率为
15%~25%
*多数冠状动脉瘤于1~2年内消失,但
可留有管壁增厚和功能异常
*复发率为1%~2%
应系统症状时可考虑选用。
诊断
皮肤紫癜症状典型者,诊断并不困 难,同时伴有急性腹痛、关节痛及尿液 改变对诊断有较大帮助;
非典型病例,尤其在紫癜出现前 出现其他系统症状时,易误诊。
诊断
*分型: 皮肤型:典型皮疹 腹型: 典型皮疹+消化道症状 关节型:典型皮疹+关节症状 肾型: 典型皮疹+肾损害 混合型:典型皮疹+两个及两个以 上系统损害症状
小儿皮肤黏膜淋巴结综合征有哪些症状?

小儿皮肤黏膜淋巴结综合征有哪些症状?*导读:本文向您详细介绍小儿皮肤黏膜淋巴结综合征症状,尤其是小儿皮肤黏膜淋巴结综合征的早期症状,小儿皮肤黏膜淋巴结综合征有什么表现?得了小儿皮肤黏膜淋巴结综合征会怎样?以及小儿皮肤黏膜淋巴结综合征有哪些并发病症,小儿皮肤黏膜淋巴结综合征还会引起哪些疾病等方面内容。
……*小儿皮肤黏膜淋巴结综合征常见症状:咽喉疼痛、颈部淋巴结肿大、烦躁不安*一、症状1.分期川崎病是一种三相性的疾病,急性期通常持续1~2周,主要特征是发热,结膜充血,口咽部的改变,四肢末梢红肿,皮疹,淋巴结炎,无菌性脑膜炎,腹泻和肝功能受损,心肌炎常见于急性期,尽管冠状动脉炎也发生于此时,但心脏超声检查却无法检测出有否动脉瘤的存在,当发热,皮疹及淋巴结炎好转后进入亚急性期,此时约距离发热起始1~2周,出现手足脱皮及血小板增多,此外,此期冠状动脉瘤开始形成,猝死的危险最大,亚急性期持续至发热后4周,在起病后6~8周,当所有临床症状消失,血沉恢复正常后进入恢复期。
2.主要症状持续高热是急性期的特点,典型的发热通常起病急,热度高达39℃以上,呈弛张热,如没有及时治疗,高热可持续1~2周,有时可达3~4周,另一方面,如果及时静脉使用免疫球蛋白和大剂量的阿司匹林,发热常在1~2天内缓解。
在发热24~48h后常出现双侧结膜充血,球结膜充血较睑结膜多见,尤其多见于结膜周围,一般没有分泌物,裂隙灯检查可发现前葡萄膜炎。
口咽部的改变也见于热起后24~48h,最初是口唇泛红,几天后出现肿胀,皲裂及出血,最典型的是舌乳头增生,即草莓舌,口腔及咽部明显充血,但不伴有溃疡和分泌物。
通常在起病后3~5天出现手掌及足底发红,双手足硬肿,热起后10~20天手足硬肿与泛红趋于消退,进入亚急性期,指趾末端开始脱皮,进而累及整个手掌与足底,川崎病起病后1~2个月,在指甲上可出现横沟(Beau线)。
皮疹即使在同一病人也可有许多类型,可同时在四肢出现,皮疹多见于躯干和四肢近侧端,一般无显著特点,最常见的是斑丘疹,猩红热样皮疹和多型性红疹也较多见,腹股沟的皮疹和脱皮时有发生,以上这些均发生于急性期,较指甲端脱皮发生早。
小儿皮肤黏膜淋巴结综合征(川崎病)

疾病名:小儿皮肤黏膜淋巴结综合征英文名:pediatric Mucocutneous lymph node syndrome缩写:别名:小儿川崎病;小儿皮肤黏膜淋巴结综合症;小儿皮肤粘膜淋巴结综合征;小儿粘膜皮肤淋巴结综合征;婴儿急性热性皮肤黏膜淋巴结综合征ICD号:M30.3分类:儿科概述:皮肤黏膜淋巴结综合征又称川崎病(Kawasaki syndrome),为一种急性全身性血管炎,以婴幼儿发病为主。
1967年日本的川崎博士总结了1961~1967年50例有持续性发热、皮疹、淋巴结炎等特征性表现的病例后,将本病命名为皮肤黏膜淋巴结综合征而首先报道。
此后,随即发现川崎病并非是一种良性的疾病,许多患儿由于并发心血管疾病而导致死亡。
事实上,川崎病已成为引起儿童获得性心血管疾病的两个主要因素之一,在许多地方其危险性甚至大于风湿热。
流行病学:川崎病几乎只见于婴幼儿,最多见于1~2岁的儿童;50%的病例发病年龄小于2岁,80%小于4岁,大于8岁的儿童极少发病。
尽管本病很少发生于小于3月龄的婴儿,但也有出生20天即被确诊为川崎病的报道。
川崎病的发病率男女比例为1.5∶1。
在北美洲和欧洲的流行病学研究表明,除了年发病率有所不同外,其余均相似。
虽然川崎病在全世界均有发病,但最多见于日本及具有日本血统的儿童。
从1967年到20世纪80年代中期,日本的川崎病发病率有所增加。
20世纪80年代中,日本的年发病率稳定于5000~6000/年。
在1981~1985年的5年期间,在小于5岁的儿童中年发病率在77/10万~195/10万。
而在1993年~1994年的全国性调查中,发病率为95/100000。
在中国,一项从1995年~1999年在北京进行的流行病学研究指出该病5岁以下的发病率为18/10万~31/10万。
在美国,非亚裔小于5岁的儿童年发病率接近10/10万,亚裔儿童则约为44/10万。
川崎病全年均可发病,但在日本,有报道称在冬末和春季发病率有所增加,1983年和1986年曾有两次大规模的流行,分别有1.5万和1.25万人罹患此病,在1979年还有一次小规模的流行。
皮肤粘膜淋巴结综合症
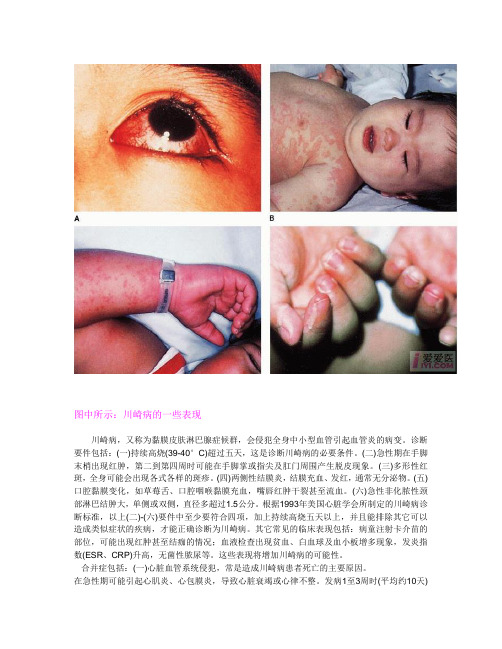
图中所示:川崎病的一些表现川崎病,又称为黏膜皮肤淋巴腺症候群,会侵犯全身中小型血管引起血管炎的病变。
诊断要件包括:(一)持续高烧(39-40°C)超过五天,这是诊断川崎病的必要条件。
(二)急性期在手脚末梢出现红肿,第二到第四周时可能在手脚掌或指尖及肛门周围产生脱皮现象。
(三)多形性红斑,全身可能会出现各式各样的斑疹。
(四)两侧性结膜炎,结膜充血、发红,通常无分泌物。
(五)口腔黏膜变化,如草莓舌、口腔咽喉黏膜充血,嘴唇红肿干裂甚至流血。
(六)急性非化脓性颈部淋巴结肿大,单侧或双侧,直径多超过1.5公分。
根据1993年美国心脏学会所制定的川崎病诊断标准,以上(二)-(六)要件中至少要符合四项,加上持续高烧五天以上,并且能排除其它可以造成类似症状的疾病,才能正确诊断为川崎病。
其它常见的临床表现包括:病童注射卡介苗的部位,可能出现红肿甚至结痂的情况;血液检查出现贫血、白血球及血小板增多现象,发炎指数(ESR、CRP)升高,无菌性脓尿等。
这些表现将增加川崎病的可能性。
合并症包括:(一)心脏血管系统侵犯,常是造成川崎病患者死亡的主要原因。
在急性期可能引起心肌炎、心包膜炎,导致心脏衰竭或心律不整。
发病1至3周时(平均约10天)15-20%的川崎病患者则可能产生冠状动脉瘤。
冠状动脉瘤超过50%会在1~2年内消失,特别是常见的直径小于8mm的中小型冠状动脉瘤。
至于直径超过8mm以上的巨大冠状动脉瘤,日后追踪经常无法完全消失,容易形成血栓造成急性心肌梗塞或冠状动脉瘤破裂,两者皆可能引起猝死(猝死率约占所有病患的2 %)。
心肌梗塞常发生在发病6~8周内。
日后也可能因冠状动脉扩张痊愈后,疤痕组织造成冠状动脉狭窄或钙化引起心肌缺氧。
(二)发病两星期内出现关节痛或关节炎,有文献报告甚至症状可持续达4个月之久。
(三)胆囊水肿可能在疾病发作后两星期内出现,通常不需特别的治疗。
(四)肠道假性阻塞。
(五)无菌性脑膜炎。
(六)肝功能指数上升、黄疸、腹泻、血清白蛋白降低等。
【首都儿科研究所-儿科学习】_4-1皮肤黏膜淋巴结综合症

皮肤黏膜淋巴结综合征
治疗 • 治疗目的:控制全身血管炎症,防止冠状动脉瘤
形成及血栓性阻塞。 • 治疗药物:阿司匹林(ASP)+丙种球蛋白 (IVIG)
皮肤黏膜淋巴结综合征
丙种球蛋白治疗 • 时机:目前多主张发病5-10天内 • 剂量: • 1g/kg.d,连续注射2日。 • 2g/kg.d,注射1日。
风湿性疾病
JIA全身型、血管炎
血液性疾病
皮肤黏膜淋巴结综合征
• 皮肤黏膜淋巴结综合征
(mucocutaneous lymphnode syndrome )
即 川崎病( Kawasaki disease,KD)
因病变常累及皮肤、黏膜、淋巴结,具有特 殊表现且1967年首次被日本川崎富作医生报道而 命名。
是一种主要发生在婴幼儿的自限性、全身性 血管炎性疾病 。
受累为本病最严重并发症。
皮肤黏膜淋巴结综合征 • 皮肤 弥漫充血性斑丘疹、多形红斑样皮疹、猩红 热样皮疹 手足皮肤硬性水肿、指端大片状脱皮
第二页
皮肤黏膜淋巴结综合征
• 黏膜: 结膜充血、口唇潮红,可见皲裂或出血,可
见杨梅舌
皮肤黏膜淋巴结综合征
皮肤黏膜淋巴结综合征
辅助检查:缺乏特异诊断指标
• 血常规 • 肝功能 • 尿常规 • 血生化 • 血沉 • 急性炎性反应物
皮肤黏膜淋巴结综合征
冠状动脉造影:诊断冠状动脉病变最精确的方法
CAA内径<4mm为1级, 4~8mm为2级, >8mm为3级称巨大动脉瘤
皮肤黏膜淋巴结综合征
• 诊断:日本川崎病委员会2005年发布的关于KD 诊断的第5次修订案,及2004
川崎病分析

皮肤、淋巴结的观察与护理
患儿发热同时全身可见散在分布的红色皮疹,略 高出皮面,压之褪色,均无痒感,在3~7天内自 行消退无色素沉着。有的患儿指趾端有红肿,红 肿消退后见片状膜样脱屑,严重者颈部、腹股沟、 肛周皮肤也出现大面积脱皮。对半脱痂皮应用干 净剪子剪除,不能强行撕脱,防止出血和继发感 染。肛周皮肤发红涂红霉素软膏,每次便后清洗 臀部,保持皮肤清洁、干燥。肿大的淋巴结均在 1周左右逐渐缩小。
皮肤粘膜淋巴结综合征
与冠状A瘤相关的危险因素:
发病年龄在一岁以内,男孩, 持续发热超过14天,贫血, 白细胞总数在30X109/L以上, 血沉超过100mm/h, C反应蛋白明显升高, 血浆白蛋白减低和发生体动脉瘤者。。
皮肤粘膜淋巴结综合征
2.胆囊积液多出现于亚急性期,可发生严重腹痛, 腹胀及黄疸。大多自然痊愈,偶见并发麻痹性肠 梗阻或肠道出血。
馈作用,使T细胞和B细胞作用降低。 ②它封闭了 网状内皮细胞Fc受体,阻断了血管内皮的免疫炎性 反应。 ③提供了某些特异性的抗体或毒素,减少其 反应。
皮肤粘膜淋巴结综合征
3. 皮质激素 一般认为单纯使用激素易导致血栓 形成,妨碍冠脉病变的修复,可促使冠脉瘤的发生, 但并发心肌炎或持续高热的重症患儿可使用激素: 氢考每日2mg/kg,疗程为5天,之后口服至C反应 蛋白阴性减量,并与1-2周停药。
皮肤粘膜淋巴结综合征
皮肤粘膜淋巴结综合征
皮肤粘膜淋巴结综合征
皮肤粘膜淋巴结综合征
3、粘膜表现 (一过性)双眼球结膜明显充血,无脓性分 泌物、流泪及伪膜,持续于整个发热期或更长些,唇部潮红、 干燥、皱裂有血痂形成;杨梅舌、口腔粘膜弥漫充血,舌 乳头突出呈杨梅舌。
淋巴结肿大 在发热同时或发热3天内出现,主要是颈部单 侧淋巴结肿大,不化脓、坚硬,有时颈部或耳后淋巴结亦 可受累。
以卫气营血辨证治疗小儿皮肤黏膜淋巴结综合征

以卫气营血辨证治疗小儿皮肤黏膜淋巴结综合征皮肤黏膜淋巴结综合征,又称川崎病,是一种以全身性血管炎为主要病变的小儿急性发热性疾病,病情急、症状严重,严重危害小儿健康。
该病发病机制复杂,一般认为该病的发病与病原微生物感染所致的免疫异常有关,此外周围环境污染、药物过敏等也可导致机体出现“超敏感反应”而诱发此病。
近年来中医药在该病的治疗方面发挥了重要的作用,我们在临床用中医审证求因和卫气营血辨证的方法进行辨证治疗,取得了较好的效果,报告如下。
皮肤黏膜淋巴结综合征的主要临床特征:①持续高热,体温高达38~40℃,热程在>5天,长的可达3、4周。
②躯干部出现大小不一的斑丘疹,无疱疹或结痂,手足处见手掌足底部潮红,恢复期手、足部80%脱皮,从甲床皮肤交界处开始。
③双目球结膜充血,少数并发化脓性结膜炎。
④口腔、咽黏膜弥漫性充血,但无溃疡。
⑤早期淋巴结非化脓性肿大,最大的可达1.5cm,尤以颈部为甚。
实验室诊断:血清学的检查,可见有轻度贫血,白细胞升高,C反应蛋白升高,血小板增高等等;尿常规检查可见微量蛋白。
辅助检查中尤其要注意心电图和心超的表现,心电图可见心律紊乱、低电压等。
皮肤黏膜淋巴结综合征发病季节性不强,一年四季均可发生,该病发病急,症状重,如治疗不及时,病情迁延可导致患儿死亡,据报道,该病的死亡率高达1%~2.6%,严重危害儿童健康,因此有效治疗该病具有重要意义。
激素疗法是临床上西医治疗该病的主要方法,但治疗效果有限,且具有较大的不良反应。
根据本病发热,病性急骤的特点,属中医温病范畴,兹分型辨证论治如下。
临床资料⑴初期:主症发病急骤,持续高热,不恶寒或微恶寒,口渴喜饮,唇红而干,目赤,手足肿硬,手掌及足底部潮红,舌红苔白,脉滑数。
证属:卫气同病。
治则:疏风清热,解毒。
方剂:银翘散加减。
方药:金银花、连翘、薄荷、牛子、青黛、元参、芦根、生甘草。
⑵中期:主症持续高热可呈昼轻夜重,或嗜睡,躯体斑疹遍布,皮损色红,压之不退色,唇红焦干,口腔及黏膜红润充血,颈部淋巴结肿大,腋下、鼠溪部可触及,舌红无苔,或见杨梅舌,脉洪大。
皮肤黏膜淋巴结综合症名词解释

皮肤黏膜淋巴结综合症定义皮肤黏膜淋巴结综合症(Cutaneous Mucosal Lymph Node Syndrome,简称CMNS),又称川崎病,是一种儿童常见的急性全身性血管炎疾病。
该病主要表现为高热、皮疹、口腔黏膜炎症、巩膜炎症和淋巴结肿大等症状。
病因目前对于CMNS的确切病因尚不清楚,但有研究表明该病可能与遗传、免疫系统异常以及感染有关。
病毒感染、免疫复合物的异常反应以及遗传因素等可能是CMNS发病的关键因素。
症状CMNS的典型症状包括:1.高热:持续高热是CMNS的首要症状,通常持续5天以上,不易退热。
2.皮疹:皮疹是CMNS的主要表现之一,多为弥漫性红色斑丘疹,常出现在躯干和四肢上。
皮疹的特点是色素沉着,脱皮后有可能留下色素沉着的痕迹。
3.口腔黏膜炎症:CMNS患者常出现口腔黏膜充血、红斑、糜烂等炎症表现,可导致口腔疼痛和食欲不振。
4.巩膜炎症:CMNS患者的眼睛常出现充血、眼球后极部结膜的水肿、淋巴滤泡增生等炎症表现。
5.淋巴结肿大:CMNS患者常见颈部淋巴结肿大,质地较硬,但一般不伴有疼痛。
除了上述典型症状外,CMNS还可能伴随其他症状,如关节疼痛、心血管病变、肝功能异常等。
诊断CMNS的诊断主要依靠临床症状和体征。
目前尚无特异性的实验室检查方法用于CMNS的诊断,但以下检查有助于排除其他疾病和评估病情:1.血常规检查:可发现白细胞计数增高、血小板计数增加等异常。
2.C反应蛋白测定:C反应蛋白水平升高提示炎症反应。
3.心电图:可评估心脏病变。
治疗CMNS的治疗主要是缓解症状、预防并发症以及减少炎症反应。
常用的治疗方法包括:1.高剂量免疫球蛋白治疗:静脉注射免疫球蛋白可缩短发热时间、减轻炎症反应。
2.抗血小板药物:如阿司匹林可预防血栓形成和心血管并发症。
3.抗炎药物:如布洛芬、泼尼松等可减轻炎症反应、缓解关节疼痛。
4.对症治疗:如口腔护理、保持充足的水分摄入、休息等。
预后大多数CMNS患者在适当的治疗下可完全康复,但部分患者可能会出现心血管并发症,如冠状动脉瘤、心肌炎等,需要长期随访和治疗。
业务学习皮肤粘膜淋巴结综合征的护理

治疗要点
2.抗血小板凝聚 除阿司匹林外可加用双嘧达莫。 3.对症治疗 应用抗生素治疗,冠状动脉病变持续时 可选择介入治疗,纠正心律失常。
护理问题/诊断
(1)体温过高 与感染、免疫反应等因素有关 (2)皮肤完整性受损有关 与小血管炎有关 (3)口腔黏膜受损 与小血管炎有关 (4)潜在并发症:心脏受损(冠状动脉瘤) (5)家长焦虑 与家长担心疾病预后有关 (6)知识缺乏 患儿家属缺乏川崎病的预防及 相关护理知识
2. 免疫反应 机体对感染源的过敏 反应参与了发病机制,唯尚缺 乏确切依据。
3. 遗传因素等
病理
基本病理: 血管周围炎、 血管内膜炎或者全层血管 炎,涉及动脉、静脉和毛 细血管。以小型动脉为重, 好发于冠状动脉。
临床表现
1.主要表现: (1)发热:39~40℃,呈稽留热或驰张热, 持续1~2周,甚至更长,抗生素治疗无效 (2)皮肤表现:皮疹在发热或发热后出现, 呈向心性、多形性,常见的为斑丘疹、多型 红斑样或猩红热样,无疱疹及结痂,躯干部 多见,持续4~5天后消退;
护理措施
4.监测病情 密切监测患儿有无心血管损害的表现,如面色、精神状态、心 率、心律、心音、心电图异常, 一旦发现立即进行心电监护, 根据心血管损害程度采取相应的护理措施。 5.心理支持 家长因患儿心血管受损及可能发生猝死而产生不安心理,应及 时向家长交代给予心理支持;根据病情患儿需定期做心电图、超 声心动图等. 应结合患儿年龄进行解释以取得配合;给患儿安排 一些床上娱乐,制订合理的活动与休息,多给其精神安慰,减 少各种不良刺激。 6.健康教育 及时向家长交代病情,并给予心理支持。指导家长观察病情, 定期带儿复查,对于有冠状动脉损害者密切随访。
治疗要点
1.控制炎症 (1)静脉注射丙种球蛋白(IVIG):已证实早期IVIG治疗可降低KD冠 状动脉并发症发生率。剂量2g/kg于10~12小时静脉缓慢输入, 宜于发病早期应用。 (2)阿司匹林:为首选药物,剂量30~80mg/(kg.d),分3~4次口服, 连续14天,以后减至3~5mg/(kg.d),顿服。研究表明阿司匹林口 服不能降低冠状动脉瘤的发生率,但仍是KD常规治疗。 (3)糖皮质激素:用于IVIG无反应性患儿的二线治疗。甲泼尼龙剂 量每日30mg/kg,于2~3小时输入,根据退热与否,连续用药1~3 天。
皮肤黏膜淋巴结综合征患儿的护理

人性化护理 , 使护 士不再 是“ 被动而 机械地执行 医嘱”2, 们转换 了护理观 _ 她 念, 学会 了换 位思 考 ; 性化 护理 让护士 人 转变 “ 以我为中心” 的模式 , “ 将 以病人 为
护理 、 会阴护理 、 大小便护理 , 保持 病人清
洁、 适 , 舒 既可 预 防各 种 并 发 症 的发 生 , 又
治疗预后 良好 , 随访 中未 出现并发症 。
护 理
一
于 V腔不适 , I 饮食温度 以温或 冷为宜。④ 皮肤黏膜 的护理 : 日用 温水 清洗 皮肤 , 每
给 患 儿 穿 柔 软 的 衣 服 , 短 指 甲 , 免 抓 剪 避
动, 如搭积木 、 讲故 事等 。护 士要 保持 良
好 的心 态 , 用亲切的语言 , 热情 的服务 , 来 安慰患 儿和家属 , 尽量 减少 不 良刺 激 , 以
足硬肿、 掌趾红 斑 、 指趾 脱皮 、 周潮 红。 肛 实验室检查 白细胞总 数升 高。分类 中性 粒细胞增 高 , 沉加 快 , 血 C一反 应 蛋 白呈
阿司匹林应 足量 , 给药 时间 准确 , 后服 饭 用, 一般采用肠溶 阿 司匹林 , 以减少 对 胃
肠 的刺 激 。 心理护理 : 强 医患 沟通 , 切患儿 加 密 与 护士 的关 系 , 较 小 患 儿 多 抚 摸 , 长 对 年 儿 多用 鼓 励 性 语 言 , 鼓励 家 长 要积 极 配 合 治疗护理 , 给患儿多安排一些 床上娱乐 活
一
口腔内有溃疡者 , 用生理盐水棉签擦洗后 涂2 %碘 甘 油。每 日用 生理 盐水 清 洁 口 腔 2次 , 年幼 的患儿在饮食和喂奶后可 喂 少量温开水 。③饮食护理 : 了保证患儿 为 摄入充足的 营养 , 指 导家属 正确 喂养 , 应 婴儿 以母 乳 喂养 为 主 , 大患 儿 给 高 热 较 量、 高维生 素、 蛋 白如清淡 易消化 的流 高 质或半流 质 饮 食 、 浆 、 方奶 、 鲜果 豆 配 新
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
膜 样 脱 屑
第8版
趾端脱皮
淋巴结炎:一般在发热 同时或发热后三天内 出现,常为颈部单侧, 少数为双侧,坚硬有 触痛,拇指至鸡蛋大 小,表面不红,无化 脓,热退消散
第8版
颈淋巴结肿大
(二)川崎病心脏损害
冠状动脉炎冠状动脉为主要的
损害,多侵犯冠状动脉主支及前降 支近端或者右冠状动脉
冠状动脉瘤
*Ⅲ期: 4~7周,中动脉发生肉芽肿,冠脉部分或完 全阻塞。
*Ⅳ期: 7周~数年,血管内膜增厚,出现瘢痕, 阻 塞的动脉可再通。
正常冠状动脉
第8版
病例变化初期
第8版
(1)小动脉、小静脉和微血管及其周围发炎; (2)中等和大动脉极其周围发炎;(3)淋巴 细胞和其它白细胞浸润及局部水肿。
病理变化极期
冬春季节
第8版 好发于6~18月 80%~85%在5岁以内
第8版
中国北京2000-2004年5岁以下儿童发病率
49.4/10万 87.4% 男女之比1.83:1
概述 病因和发病机制 病理 临床表现 实验室检查 诊断与鉴别治疗 预后
病因
•
病因不清
感染:
细菌
病毒
立克次体
变态反应:
一般情况
以东方民族、特别是日裔占很高比例, 发病呈小流行性、地方性。
全年均可发病,冬季和春季发病率较高, 一般以4-9月多见。
半数以上为2岁以下的儿童 ,80%为5岁 儿童。
男:女为 1.5:1。
发病率的情况
第8版
172~194/10万
男性发病率高
男:女 1.3~1.5:1第 8 版
第8版
第8版
皮肤改变:
本病的第二个特征.发热后2~5天出疹, 皮疹以向心性、多形性,顺序为四肢、胸 腹、躯干,最常见的皮疹形态为遍布全身 的荨麻疹样皮疹,无水泡及结痂。肛周皮 肤发红、脱皮。
皮肤多型红斑 卡介苗接种处红斑
第8版
第8版
粘膜改变:口咽部改变明显,充血为特征而非 化脓性,表现为口唇干裂、潮红、口腔粘膜弥 漫充血、杨梅舌、扁桃体可肿大或有渗出物。
英文关词
第8版
Kawasaki disease
川崎病
Super-antigen
超抗原
Heat shock protein 热休克蛋白
Coronary angiogram 冠状动脉瘤
Vasculitis
血管炎
Rash
皮疹
IVIG
静脉注射丙球蛋白
概述 病因和发病机制 病理 临床表现 实验室检查 诊断与鉴别诊断 治疗 预后
皮肤黏膜淋巴结综合征
Mucocutaneous Lymph Node Syndrome
(川 崎 病)
Kawasaki Disease
目的要求 Objecti第ve8 版
and Request
• 熟悉川崎病的病因、发病机理及预防 • 掌握川崎病的临床表现、诊断、治疗
重点及难点
第8版
川崎病的临床表现 川崎病的诊断及鉴别诊断 川崎病的治疗
患者血在急性期中IgE升高,恢复期下降
患者血管壁中有IgG、IgM沉着
第8版
化学因素: 与环境污染、毒物因素、药物的毒性
作用或过敏等因素有关。 物理因素 遗传因素
发病机制
感染
易感人群 (遗传学背景)
异常免疫反应
全身性血管炎, 冠状动脉损害
微生物超抗原(包括葡萄球菌肠毒素, 链球菌红斑毒 素,中毒性休克综合征毒素-1等)激活具有遗传易感性 患儿的T细胞,引发异常免疫反应,导致免疫性损伤
病理 第8版
主要病理为全身性血管炎, 病理变化为血 管周围炎,内膜炎或全层血管炎,以冠状 动脉受累最明显,心血管系统受累是本病 致死的重要因素。
*I期: 1~2周,大,中,小血管炎和血管周围炎,白 细胞浸润和水肿;以T淋巴细胞为主。
*Ⅱ期: 2~4周,主要影响中动脉,弹力纤维及肌层 断裂和坏死,血栓形成,发生动脉瘤。
• 草莓舌
口唇皲裂
球结膜充血: 常于病后2-5天出现,无 第 8 版 脓性分泌物和流泪。热退后消散
结合膜炎
四肢末端变化:在急性发热早期一 第 8 版 周左右手足出现水肿,指趾呈梭形 肿胀、疼痛与类风湿关节炎相似, 继之手掌、脚底弥漫性红斑和膜样 脱皮,重者指甲脱落,甲床处亦可 发生横沟。
第8版
概述 病因和发病机制 病理 临床表现 实验室检查 诊断与鉴别诊断 治疗 预后
定义
川崎病(Kawasaki Disease, Mucocutaneus Lymph Node Sydroms简称KD或MLNS)由川 崎富作于1967年首先报告,1976年正式命名为 川崎病,此病是一种病因未明,临床以发热、皮 疹、手足硬性水肿、结膜充血、口腔粘膜改变、 杨梅舌和颈淋巴结肿大为特点。
第8版
血管急性炎变大多消失,代之以中等动脉的血栓形成、梗 ╳阻、200内膜增厚而出现动脉瘤以及癍痕形成。
冠状动脉血栓形成
第8版 冠状动脉造影
冠状动脉狭窄
第8版
冠 状 动 脉 瘤
概述 病因和发病机制 病理 临床表现 实验室检查 诊断与鉴别诊断 治疗 预后
临床表现
第8版
(一)主要症状:
发热:最先出现的症状,持续发热, 体温在39-40℃,持续7-20天,稽留 热或弛张热;抗生素治疗无效。
病毒及细 菌的特 殊成分
超抗原热休克
蛋白
具有 遗传 背景 人群
T淋巴细胞
第8版
全身血管炎 活化T细胞
发病机制
超抗原学说
Ag mimic MHC
Superantigen
Ag
T cells
第8版
CD30 CD40L
APCs
T cells
B7 CD28
MHC TCR
TCR Vβ2 chain
Ag:抗原, Super-antigen:超抗原, MHC:主要组织相容性抗原 TCR:T细胞受体 TCR V β chain:T细胞受体可变区β链
发病机制
超抗原
↓ T 淋巴细胞↑(凋亡↓)
↓ IL-1,IL-6,TNF-α↑( P53↓)
↓↓ B 淋巴细胞多克隆活化(凋亡↓)
↓↓ 自身抗体
↓↓ 血管内皮细胞 炎症因子
↓↓ 粘附分子(ICAM-1,ELAM-1,MHCII)
↓↓ 血管壁损害
第8版
概述 病因和发病机制 病理 临床表现 实验室检查 诊断与鉴别诊断 治疗 预后
第8版
冠状动脉≥8mm可诊断冠状动脉瘤;
多发生在病程2~3周,发生率 15~30%(急性期末治疗者);
采用二维超声心动图探测冠状动脉病变, 安全,可靠,重复性好;
