药物性皮炎
药物性皮炎

固定红斑型药疹
荨麻疹型药疹:较常见
ห้องสมุดไป่ตู้
① 易致敏药物:青霉素、痢特灵、血清制品、TAT等 易致敏药物:青霉素、痢特灵、血清制品、TAT等 ② 症状: a. 急性者可伴有发热、关节痛、淋巴结肿大、血管 性水肿甚至蛋白尿等血清病样症状。 b. 如不断接触微量致敏原,可表现为慢性荨麻疹。
荨麻疹型药疹
麻疹样或猩红热样药疹:较常见
治疗
停用可疑的致敏药物及结构相似的药物 多饮水或予以静脉输液以促进体内药物的排泄 注意交叉过敏或多原过敏 抗过敏治疗
轻型药疹治疗
抗组胺药 VitC、钙剂 VitC、钙剂 口服强的松
重型药疹治疗 及早足量使用皮质类固醇激素 预防和治疗并发症和继发感染 加强支持疗法 加强护理 局部治疗
① 及早应用激素,待体温下降、皮疹颜色减淡、 无新疹发生、症状缓解后逐渐减量。 ② 支持疗法:输全血、血浆、白蛋白,注意水、 电解质、酸碱平衡。 ③ 防治合并症:抗感染、护肝、能量合剂。
麻疹样型药疹
多形红斑型药疹:
① 易致敏药物:磺胺类、巴比妥类及解热止痛药等。 ② 皮疹特点: a. 轻症者:蚕豆大小,园形、椭园型水肿性红斑、 轻症者:蚕豆大小,园形、椭园型水肿性红斑、 丘疹,中心呈紫红色或有水疱(靶形损害)。对 称分布于躯干、四肢。 b. 重症者:全身泛发性大疱糜烂伴高热,病情险 重症者:全身泛发性大疱糜烂伴高热,病情险 恶。 ③ 主观症状:痒或灼痛,重症疼痛剧烈。 ④实验室: 肝肾功能异常(重症)。
3、局部治疗 原则为消炎、收敛、止痒、预防感染。 原则为消炎、收敛、止痒、预防感染。 红斑-丘疹型可外用炉甘石洗剂或糖皮质激素霜剂。 红斑-丘疹型可外用炉甘石洗剂或糖皮质激素霜剂。 有水疱和渗出可用3 硼酸液、0.1%雷夫奴尔液、 有水疱和渗出可用3%硼酸液、0.1%雷夫奴尔液、1%-3%醋酸铝溶液、生理盐水、黄柏地榆煎液湿敷。大疱可 3%醋酸铝溶液、生理盐水、黄柏地榆煎液湿敷。 醋酸铝溶液 用无菌注射器抽出疱液 口腔粘膜糜烂可用生理盐水、3%双氧水、复方硼砂溶 口腔粘膜糜烂可用生理盐水、 双氧水、 液嗽口,外涂1%地卡因甲紫液。 液嗽口,外涂1 地卡因甲紫液。
药物性皮炎的治疗方法

药物性皮炎的治疗方法
药物性皮炎是指由于使用某些药物后而引起的皮肤炎症,治疗方法包括以下几个方面:
1. 停用引起药物性皮炎的药物:首先需要停用引发皮炎的药物,避免继续刺激皮肤。
2. 外用药物治疗:根据症状的不同,可以使用局部抗炎药物,如激素类药膏,以减轻皮肤炎症和瘙痒感。
3. 口服抗过敏药物:如果皮肤炎症较严重,可以口服抗过敏药物,如抗组胺药物,以减轻症状和缓解过敏反应。
4. 辅助治疗:根据患者具体情况,可以配合使用皮肤保湿剂、抗菌药物等来预防继发感染。
5. 评估和避免药物过敏:在治疗过程中,需要评估患者的过敏史,以避免以后再次出现类似药物过敏反应。
在治疗药物性皮炎的过程中,建议患者注意休息,避免刺激、勿挤压患处以免加重皮炎症状。
如果症状严重或者无法自行控制,建议及时就医寻求专业医生的指
导和治疗。
【疾病名】药物性皮炎【英文名】dermatitismedicamentosa【缩写】【别名...

【疾病名】药物性皮炎【英文名】dermatitis medicamentosa【缩写】【别名】drug eruption;药物毒;药物皮炎;药物疹;药疹【ICD号】L50.1【概述】药物性皮炎(dermatitis medicamentosa)是指药物通过注射、内服、吸入等途径进入人体后引起的皮肤、黏膜反应,是药物反应中最常见的反应。
亦称药疹(drug eruption),中医称本病为药物毒。
【流行病学】儿童的药疹发生率较成人低得多。
有遗传过敏性体质者好发。
局部外用比全身内用容易引起药疹。
【病因】药物性皮炎的发病率约在1%~3%之间,十分准确的统计尚不肯定,但随着药品种类的增加,仍有增长趋势,所涉及的致病药物中以抗生素为多,其次为解热镇痛类、安眠镇静类等,近年来中草药引起者不断有报告。
【发病机制】药物性皮炎的发病机制较复杂,可通过免疫或非免疫机制发生。
1.免疫性药物反应的病理机制 即变态反应,多数药疹由变态反应机制引起。
引起免疫性药物反应的药物有些是大分子物质,属全抗原,如血清、疫苗及生物脏器和蛋白制品等。
而多数药物是低分子量化合物,属半抗原或不全抗原,本身无抗原性,必须在机体内与载体蛋白或组织蛋白共价结合后成为全抗原,才具抗原性而引起药物变态反应。
另外,药物本身可与蛋白质载体结合成全抗原,也有的药物是由其降解产物或其在体内的代谢产物与蛋白质载体结合成全抗原。
药物由于其化学结构不同,在机体内的代谢产物也各异,药物中还含有各种杂质成分,也可引起变态反应(如胰岛素及ACTH等),因此药疹的发病机制和症状均较复杂,常常一种药物可引起不同的皮疹和症状,而同一种皮疹和症状又可由不同的药物引起。
一般变态反应性药疹发生的机制有以下4型: (1)Ⅰ型变态反应:即IgE介导的药物反应,速发型反应可发生在应用药物后数分钟内,以青霉素发生率高,临床上皮肤、消化道、呼吸道、心血管均可受累,一般有程度不等的瘙痒、荨麻疹、支气管痉挛和喉水肿,严重时可引起过敏性休克或死亡。
药物性皮炎PPT课件

15
9
2.荨麻疹型: 3.麻疹样型及猩红热
样型 4.多形红斑型: 5.湿疹样型: 6.紫癜型: 7.痤疮样型: 8.光感型:
10
9.大疱性表皮松解型 :重源自药疹。起病急。初起 为泛发性水肿性紫 红色斑,迅速增多, 波及全身, 出现大 小不等松弛性水疱, 形成糜烂面,大面 积表皮坏死松解, 尼氏征(+),伴粘 膜受损, 全身中毒 症状严重。
<1>抗生素:青霉素、链霉素、四环素等。 <2>磺胺类: <3>解热镇痛药: <4>镇静及抗癫痫药: <5>血清制品、疫苗: <6>中草药:
3
机理:药物(抗原、半抗原)-->人体,产生 抗体 抗原+抗体--->各型变态反应 3、抗过敏药物及激素治疗有效
4
<二>非变态反应:
1. 药理作用: 2. 光毒作用: 3. 毒理作用: 4. 特异体质:G-6PD缺乏
药物性皮炎
Dermatitis Medicamentosa 皮肤性病教研室 刘慧
1
一、定义:药物性皮炎也 称药疹,是药物通过静脉点滴、 肌注、口服、灌肠等途径进入 人体后引起的皮肤粘膜炎症反 应。
2
病因及发病机理:
<一>变态反应: 1.特异性过敏体质的人容易发病。 2.药物致敏性:抗原性强的药物:
5
临床表现:
<一>药物性皮炎的共同特点:
1.病前有用药史。
初次4-20天,平均7-9天
2.有一定的潜伏期:药物-->人体------- ----->产生皮疹 重复应用数分钟-24小时
药物性皮炎的护理措施

药物性皮炎的护理措施简介药物性皮炎是指由于外用或内服药物引起的过敏性皮炎。
常见的引起药物性皮炎的药物包括抗生素、非甾体类抗炎药、化学药物等。
药物性皮炎的护理措施包括减少接触引发药物的可能、缓解症状、促进皮肤修复等方面。
本文将详细介绍药物性皮炎的护理措施。
1. 避免接触引发药物首先,避免接触引发药物是防止药物性皮炎发生的关键。
要做到以下几点:•注意药物的剂量和用法,按医嘱使用药物,并遵循药物的服用说明。
•如果曾经出现过对某种药物过敏的情况,应注意避免再次接触该药物。
•在使用药物过程中,如出现皮肤红肿、瘙痒、溃疡等异常皮肤反应,应立即停用药物,并向医生报告。
•与医生和药剂师保持良好的沟通,告知自己的药物过敏史和症状。
2. 缓解症状如果不幸发生了药物性皮炎,可以采取以下护理措施来缓解症状:•保持皮肤清洁:使用温和的清洁剂清洁受损皮肤,避免使用刺激性或含香料的洗浴产品。
•避免挠抓:药物性皮炎容易引发瘙痒,但挠抓只会加重炎症和损伤皮肤。
可以使用冰袋或温水浸泡来缓解瘙痒感。
•使用抗炎药物:可以在医生的指导下使用一些外用或口服的抗炎药物来减轻炎症反应。
•使用保湿剂:药物性皮炎容易导致皮肤干燥,因此使用保湿剂可以帮助皮肤保持湿润,促进修复过程。
•避免暴晒太阳:阳光对受损皮肤的刺激可能加重炎症反应,应避免长时间暴露在阳光下,尤其是中午时分。
3. 促进皮肤修复药物性皮炎发生后,皮肤的修复过程是非常重要的。
以下是促进皮肤修复的护理措施:•避免再次接触引发药物:继续接触引发药物会使皮肤反应持续恶化,应避免再次接触。
•检查并处理并发感染:受损皮肤容易感染,应定期检查皮肤状况,如有感染迹象,应及时就医处理。
•保持皮肤湿润:使用温和的保湿剂来帮助皮肤保持湿润,促进修复。
•注意饮食调理:摄取足够的维生素C和蛋白质,以促进皮肤的修复和再生。
4. 寻求医生的帮助药物性皮炎是一种需要医生进行治疗和管理的疾病,因此在进行护理措施的同时,及时寻求医生的帮助也是非常重要的。
药疹

• (二)荨麻疹型药疹(urticarial drug eruption)
• 较常见,多由血清制品、痢特灵、青霉素等引起; • 临床表现与急性荨麻疹相似,但持续时间较长,同时 可伴有血清病样症状(如发热、关节疼痛、淋巴结肿 大甚至蛋白尿等); • 若致敏药物排泄缓慢或因不断接触微量致敏原,则可 表现为慢性荨麻疹。
• (九)痤疮型药疹(acneiform drug eruption)
• 多由于长期应用碘剂、溴剂、糖皮质激素和避孕药等 引起; • 皮损表现为毛囊性丘疹、丘脓疱疹等痤疮样皮损; • 多见于面部及胸背部; • 病程进展缓慢。
• (十)光感性药疹(photosensitive drug eruption)
• (七)大疱性表皮松解型药疹(druginduced bullosa epidermolysis)
• 重型药疹之一,常由磺胺类、解热镇痛类、抗生素、 巴比妥类等引起; • 起病急骤,部分患者开始时表现为多形红斑型或固定 型药疹,皮损迅速波及全身并出现大小不等的松弛性 水疱或大疱,尼氏征阳性,稍受外力即形成糜烂面, 出现大量渗出,可形成大面积表皮坏死松解,表现类 似浅表二度烫伤; • 触痛明显。口腔、眼、呼吸道、胃肠道黏膜也可累及, 全身中毒症状较重,伴高热、乏力、恶心、呕吐、腹 泻等全身症状; • 严重者常因继发感染、肝肾功能衰竭、电解质紊乱、 内脏出血等而死亡。
• 皮损初呈麻疹样或猩红热样,逐渐加重并融合成 全身弥漫性潮红、肿胀,尤以面部及手足为重, 可出现丘疱疹或水疱,伴糜烂和少量渗出; • 2~3周后皮肤红肿渐消退,全身出现大量鳞片状 或落叶状脱屑,手足部则呈手套或袜套状剥脱, 头发、指(趾)甲可脱落(病愈后可再生); • 可累及口腔黏膜和眼结膜; • 全身浅表淋巴结常肿大; • 可伴有支气管肺炎、药物性肝炎,外周血白细胞 可显著增高或降低,甚至出现粒细胞缺乏; • 病程较长,如不及时治疗,严重者常因全身衰竭 或继发感染而死亡。
药物性皮疹

是常见的药疹,皮疹可类似麻疹 或猩红热或风疹,对称泛发,躯 干为主,掌跖可累及 常伴发热,可有头疼及全身不适 一般在用药一周内发生,停药12周消退 引起药疹的常见药物:青霉素, 磺胺类,解热镇痛,巴比妥类,地 西泮,异烟肼等
荨麻疹型药疹(Urticaria reaction)
是第二常见的药疹, 特点是红斑和水肿 性风团,瘙痒 可伴有发热,关节痛, 淋巴结肿大,蛋白尿 常见药物:阿司匹林, 青霉素,血清制品,疫 苗
是一种严重的药物反应; 发病急骤,用药数分钟内即可发作 临床可见皮肤水肿性红斑及风团,呼吸道阻塞症,周围循环衰 竭症,神经系统症状 常见青霉素、头孢类。
固定性药疹(Fixed drug eruption)
表现为单发或多发局限性类 圆形或椭圆形水肿性紫红色 斑块,重者可发生水疱,多见 于四肢和外阴 有瘙痒或烧灼感 一般在用药后30分到8小时 内出现 再次摄入同样药物可在同一 部位再次出现皮疹
药物性皮疹
Drug eruption
南阳医专一附院朱海超
2019.03.19
概念
药物性皮疹(药物性皮炎)是药物通过各种途径进入人体 后引起的皮肤黏膜的急性炎症反应,严重者可影响到机体其 他系统。 药物不仅通过口服和注射,也可通过栓塞、含片、吸人、 灌肠、漱口及外用(包括滴眼、滴鼻)等途径进入体内而 引起药疹。 大多数药物都具有引起药疹的可能性,其中包括中草药物, 但以抗原性较强者引起的最多。磺胺类,保泰松,消炎痛, 苯妥英钠,巴比妥等。此外,对患有先天过敏性疾病的机 体及重要器官患有疾病的患者,发生药疹的危险性比较大。
无炎症表现,分为炎症性斑、非炎症性斑。
药物性皮炎
药物性皮炎1.药物性皮炎(dermatitismedicamentosa)亦称药疹(drug eruption),是药物通过各种途径进入人体后引起的皮肤、黏膜的炎症反应,严重者尚可累及机体其他系统。
2.药物进入人体最常见的途径为口服,其次为注射,此外还有灌注、外用等。
3.不同个体对药物反应的敏感性差异较大,其原因包括遗传因素(过敏体质)、某些酶的缺陷、机体病理或生理状态的影响等。
同一个体在不同时期对药物的敏感性也可不相同。
4.根据发病机制药疹分为变态反应性和非变态反应性两类。
变态反应性药疹的特点:①只发生于少数具有过敏体质者,多数人不发生反应。
②病情轻重与药物的药理及毒理作用、剂量无相关性;高敏状态下,甚至极小剂量的药物亦可导致极严重的药疹。
③发病有一定的潜伏期,初次用药一般需4~20天后才出现临床表现,已致敏者如再次用药,则数分钟至24小时之内即可发生。
④临床表现复杂,皮损可呈多种类型,但对于某一患者而言常以一种为主。
⑤存在交叉过敏及多价过敏现象,前者指机体被某种药物致敏后,可能同时对与该种药物化学结构相似或存在共同化学基团的药物产生过敏;后者指个体处于高敏状态时,可能对某些平常不过敏、与致敏药物化学结构不同的药物也产生过敏。
⑥停止使用致敏药物后病情常好转,糖皮质激素治疗常有效。
非变态反应性药疹可能是药物对肥大细胞及嗜碱性粒细胞非免疫活化引起,也可能是药物的蓄积或过量反应。
药疹也可由药物引起的光毒反应或光敏反应所致。
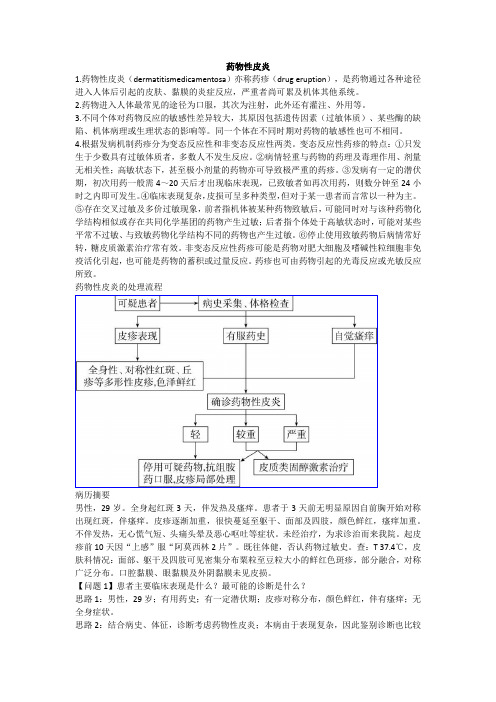
药物性皮炎的处理流程病历摘要男性,29岁。
全身起红斑3天,伴发热及瘙痒。
患者于3天前无明显原因自前胸开始对称出现红斑,伴瘙痒。
皮疹逐渐加重,很快蔓延至躯干、面部及四肢,颜色鲜红,瘙痒加重。
不伴发热,无心慌气短、头痛头晕及恶心呕吐等症状。
未经治疗,为求诊治而来我院。
起皮疹前10天因“上感”服“阿莫西林2片”。
既往体健,否认药物过敏史。
查:T 37.4℃,皮肤科情况:面部、躯干及四肢可见密集分布粟粒至豆粒大小的鲜红色斑疹,部分融合,对称广泛分布。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
-
27
剥脱性皮炎型药疹
-
28
上述重症药疹的最常见致敏药物: 卡马西平 别嘌呤醇(尤见肾功不全者) 苯妥英钠 其他抗生素等偶发
-
29
药物超敏综合征
患者整体重、一般情况差,进展迅速 。病程长,甚至反复。
发热(高热),皮疹(重型药疹)
内脏器官受累,多为肝脏,转氨酶升 高,肾损伤多继发于灌注不足;中枢 神经系统症状可由于激素的作用;血 液系统可表现非典型淋巴细胞增多、 嗜酸细胞升高,三系下降等。
-
30
接触性皮炎
-
31
皮损边界清,与用药部位一致。 表现红斑、水疱、渗出等湿疹皮炎改变。 常见治疗关节扭伤、关节痛是硬膏制剂。
-
32
光敏型药疹
光暴露部位红斑、湿 疹样改变。尤其面部 肿胀。
常见药物:补骨脂、 噻嗪类利尿剂、维A 酸、喹诺酮类。
-
33
补骨脂治疗白癜风
-
34
痤疮型药疹
表现毛囊性丘疹、脓疱、类似痤疮。 应用碘、溴等制剂,激素等,一般在服药 后1-2月发生。 目前治疗肿瘤的靶向治疗药物如易瑞沙、 舒尼替尼等。
-
39
其他类型药疹
紫癜型药疹 泛发型脓疱型 血管炎型(华法林)
-
40
重症药疹
重症多形红斑型药疹(Stevens-Jonnson综 合症) 中毒性表皮坏死松解型药疹(Toxic Epidermal Necrolysis, TEN) 剥脱性皮炎型药疹
-
41
诊断
依据明确的用药史、潜伏期、各型药 疹的典型临床表现进行诊断,排除具 有类似皮损的其他皮肤病及发疹性传 染病。
-
7
III型(免疫复合物型)
药物抗原和特异性IgG或IgM结合形成 免疫复合物沉积在组织,激活补体, 血清病样反应、血管炎等。
IV型(迟发型超敏反应)
药物致敏淋巴细胞介导,释放炎症介
质,引起组织损伤,接触皮炎和剥脱
性皮炎等)
-
8
药疹影响因素
治疗剂量、疗程和次数等
给药方法:给药途径
药物性质:化学结构,具有苯、嘧啶核等
(1)不同药物可以引起同种药疹表现; (2)同一药物在不同的患者可发生不同类
型的药疹; (3)同一药物用于同一患者在不同时期可
出现不同类型的药疹
-
11
固定型药疹
-
12
-
13
对乙酰氨基酚
-
14
固定型药疹
比较常见,多次服用可多次发生 圆形或椭圆形红斑,鲜红或紫红,炎 症剧烈中央可水疱,愈后色沉。
-
24
重症多形红斑型药疹 (Stevens-Jonnson综合症)
-
25
重症多形红斑
多形红斑加重,累及粘膜,常伴高热, 可进一步进展为中毒性表皮坏死松解。 患者可有肝酶升高等系统受累: 药物有巴比妥、卡马西平、青霉素类 等
-
26
中毒性表皮坏死松解型药疹 (Toxic Epidermal Necrolysis)
-
5
发病机理
变态反应 (I、II、III、IV型) 蛋白制品(完全抗原)低分子量或其降解 产物(半抗原), 症状多样,型非单一。
非变态反应
-
6
变态反应
I型(速发型) IgE介导,肥大细胞或嗜碱细胞, 组胺、白三烯等炎症介质。
II型(细胞毒型,溶贫) 抗原抗体复合物在细胞
(血细胞)表面结合,激活补体,
-
35
痤疮型药疹
Tarceva
易瑞沙
-
36
特凯罗
-
37
脂溢性皮炎样
抑制RAF/MEK/ER
K信号传导通路,直接抑制
肿瘤生长;另一方面,它又
可通过抑制VEGFR和P
DGFR而阻断肿瘤新生血
管的形成.
200mg*60片/盒,可以服用15
天,一个月服2盒
价格:25192元。索拉非尼 -
38
局部注射反应vitK1
口唇、龟头、肛门等皮肤黏膜交界, 躯干、指(趾)间等
药物:磺胺、四环素类、解热镇痛等 (感冒药)
-
15
荨麻疹型药疹
-
16
荨麻疹型药疹
俗称风疹块,约占药疹5% 多为I,III型变态反应 表现全身瘙痒,风团,或出现口唇血管 水肿,严重者过敏性休克。 青 霉 素 类 、 血 清 制 剂 、 丙 基 硫 氧 嘧 啶 (甲亢)、血管紧张素转化酶抑制剂
-
19
麻疹样红斑型药疹
-
20
同一般病毒疹相比,颜色更鲜艳、多 有瘙痒。 青霉素素类,特别是阿莫西林常见, 轻型别嘌呤醇过敏也可见。
-
21
猩红热样红斑型药疹
-
22
多形红斑型药疹
-
23
多形红斑
多形红斑药疹表现为黄豆、蚕豆大小圆 形、椭圆形水肿红斑、丘疹,中央水疱 样,呈靶形、虹膜样,或进一步演变。 多对称四肢,可伴发热、关节痛、腹痛 等,甚至引起眼、口、外阴等粘膜病变。
-
17
血清病
一周前应用破伤风针,潜伏期7天 全身瘙痒,风团,注射局部、皮试处 有皮疹。 重者发热、关节痛、腹痛、淋巴结肿 大。 用青霉素类出现血清病样反应
-
18
发疹型
最常见,约占药疹90%以上 弥漫性斑丘疹、对称分布,呈麻疹样 或猩红热样,两种类型可混合,也可 演变进展为红皮病。 可伴有高热,常在治疗过程中出现, 注意和病毒、细菌感染性发疹鉴别。
药物性皮炎
-
1
定义
药物性皮炎(Dermatitis Medicamentosa) 也称药疹(Drug Eruption),它是药物通过 各种途径进入体内后,引起皮肤、粘膜 的炎症反应,病情严重的患者,可伴有 内脏损害,甚至死亡。
-
2
药物进入人体的途径
包括口服、注射(肌肉注射、静脉滴 注或静脉推注)、灌注(灌肠、灌胃)、 点眼、滴鼻、漱口、含化、喷雾、吸 入、外用(涂擦、贴、敷)、药熏、阴 道及膀胱冲洗等。
遗传因素:特应性体质
环境因素(其他疾病,感染状态、肝病)
年龄、性别等:儿童发- 病率低
9
非免疫机制
药物直接作用于肥大细胞(阿司匹林) 药物的积累过量(阿的平、砷中毒) 药物副作用(细胞毒作用脱发,靶向治疗 ) 药物相互作用(用药繁杂趋势) 使已存皮肤病激发(- 吉海反应、病毒激发 10
临床表现
药物疹的临床表现非常复杂:
-
3
病因
花有千样红, 人与人不同。
水能载舟,亦能覆舟。
个体因素:
遗传因素 生理状态
药物因素
药能治病,也能致病!
-
4
容易引起药物 疹的药物种类
药物因素:
(1)解热镇痛药(氨基比林、消炎痛) ; (2)镇静安神与抗癫痫药(苯巴比妥、苯妥英钠、卡马西平); (3)抗生素(青霉素类、磺胺类、喹诺酮); (4)异种血清制剂及疫苗(破伤风抗毒素、狂犬疫苗); (5)抗痛风药物(别嘌呤醇); (6)中草药(单药和复方成药,如意金黄散)
