ICU常用呼吸机的性能评价及PS与PAC的通气状况比较教程文件
呼吸机性能参数对比知识讲解

呼吸机性能参数对比知识讲解呼吸机是一种医疗设备,常用于治疗不同类型的呼吸困难,包括呼吸衰竭、肺炎、慢性阻塞性肺病等疾病。
呼吸机的性能参数对于确保患者得到最佳的治疗效果非常重要。
下面将对呼吸机的性能参数进行详细讲解。
1.压力参数:呼吸机的压力参数是指呼吸机向患者呼吸道内以正压的形式提供气体。
通过调整呼吸机的压力参数可以根据患者的需要调整气道压力。
常见的压力参数有峰值压力(PEEP)、吸气压力(IPAP)和呼气压力(EPAP)等。
峰值压力是指在每次吸气末段提供的最高的气道压力,可以增加通气量;吸气压力是指吸气期间提供的正压力,用以克服患者的呼吸抵抗;呼气压力是指呼气期间提供的正压力,用以维持患者的气道通畅性。
2.治疗模式:呼吸机的治疗模式是指设备提供给患者的治疗方式。
常见的治疗模式有辅助控制通气模式(ACV)、同步间歇呼吸模式(SIMV)、压力支持通气模式(PSV)等。
ACV模式下,呼吸机会根据设定的参数主动提供一定的通气量;SIMV模式下,呼吸机提供一定的通气量,并允许患者自主呼吸;PSV模式下,呼吸机只提供患者所需的额外压力,并根据患者的呼吸努力来响应。
选择合适的治疗模式可以确保患者能够得到有效的通气支持。
3.通气参数:通气参数是指呼吸机向患者提供的气体参数,包括潮气量(VT)、通气频率(RR)、氧浓度(FiO2)等。
潮气量是指每次吸气期间向患者提供的气体量,通气频率是指每分钟提供给患者的呼吸次数,氧浓度是指吸入气体的氧气含量。
通气参数的选择应根据患者的需要和病情来决定,以确保患者的气体交换和呼吸功能得到有效支持。
4.报警设置:呼吸机通常配备了多种报警系统,以便在出现异常情况时及时发出警报。
常见的报警设置包括高压报警、低压报警、呼吸频率报警、氧浓度报警等。
高压报警是指当患者的气道压力超过设定的高压阈值时触发;低压报警是指当患者的气道压力低于设定的低压阈值时触发;呼吸频率报警是指当患者的呼吸频率超过或低于设定的范围时触发;氧浓度报警是指当患者所吸入的氧浓度低于设定的阈值时触发。
呼吸机操作指南及评价标准

呼吸机操作指南及评价标准一、引言本文档旨在提供呼吸机操作指南及评价标准,以确保患者在使用呼吸机时得到适当的支持和照顾。
呼吸机操作的规范和正确性对于患者的康复至关重要。
二、呼吸机操作指南2.1 呼吸机的启动和停止- 在启动呼吸机之前,确保呼吸机连接正常、管道通畅,无泄漏。
- 启动呼吸机时,根据患者的情况选择适当的模式和参数。
- 停止呼吸机时,先关闭气路,再关闭电源。
2.2 患者的呼吸机参数设置- 根据患者的临床状况,定期评估和调整呼吸机参数,包括吸气和呼气压力、潮气量、呼吸频率等。
- 在设定参数时,根据患者的反馈和监护数据进行调整,确保呼吸机的适应性和效果。
2.3 呼吸机的监测和维护- 定期监测呼吸机的各项参数和数据,包括气道压力、氧浓度、潮气量等。
- 定期进行呼吸机的维护和清洁,保持设备的正常运行。
- 在使用过程中如遇异常情况,需要及时处理或联系专业人士。
三、评价标准3.1 呼吸机的效果评价- 根据患者的体征和生理指标,评估呼吸机的效果,包括氧合指标、通气指标等。
- 定期记录评估结果,以便及时调整呼吸机的参数和模式。
3.2 患者的接受度评价- 在患者使用呼吸机的过程中,关注患者的舒适感和配合度。
- 定期进行患者满意度调查,以评估患者对呼吸机使用的接受度。
3.3 呼吸机的安全性评价- 定期评估呼吸机的安全性,包括气道压力过高、气道压力波动过大、氧浓度异常等。
- 严格遵守呼吸机操作指南,确保呼吸机使用的安全性。
四、结论本文档提供了呼吸机操作指南及评价标准的概述,帮助确保患者正确使用呼吸机,并根据患者的情况进行相应的调整和监测。
在操作呼吸机时,必须遵守操作指南,并定期进行评价,以确保患者的安全和康复效果。
呼吸机性能参数对比文档

资料整理不易,仅供学习参考Subject:主流呼吸机比较资料11/11呼吸机图片病人适用范围成人/儿童和选配新生儿成人/儿童和婴儿成人/儿童和选配新生儿成人/儿童和选配新生儿成人/儿童和选配新生儿使用者界面多级菜单,导航旋钮+快捷键旋钮/按键触摸式屏幕多级菜单,导航旋钮+快捷键多级菜单,导航旋钮+快捷键多级菜单,导航旋钮+快捷键硬件特点气路结构整合化全金属气路结构,完全没有塑料管道和接头,没有漏气,没有老化,没有顺应性,反应灵敏,坚固耐用,高度稳定。
传统的管道气路结构传统的管道气路结构传统的管道气路结构传统的管道气路结构比例电磁阀有有有有有主动呼气阀有有有有有屏幕显示一体化10.4英寸TFT彩色六道波形和12个参数区显示光管和外加的TFT彩色显示一体化彩色TFT,?一体化彩色TFT,?彩色双屏幕外型,体积,结构一体化,紧凑,方便ICU吊塔气体输送单元GDU、操作面板、监护屏幕各自分离,不体积较大、重,可以放ICU 吊塔体积较大、重,可以放ICU 吊塔气体输送结构和操作、监护屏幕各自分离,不能放ICU吊塔2/11能放ICU吊塔转运可以不能不能不能不能技术参数呼吸方式和通气模式压力控制PCV 有有有有有辅助/控制(A/C) 有有有有有IMV/SIMV 有有IMV/SIMV+PSV 有有有有有自主呼吸(+PSV) 有有自主呼吸(+CPAP) 有有有有有容量控制辅助/控制(A/C) 有有有有有IMV/SIMV 有有有有有IMV/SIMV+PSV 有有有有有兼顾压力控制和容量控制的模有有Autoflow Autoflow 无式辅助/控制(A/C) 有有有有无IMV/SIMV 有有有有无IMV/SIMV+PSV 有有有有无3/11自主呼吸(+PSV) 有有有有无双水平气道正压/双相气道正压(bi-levelPAP/BIPAP)+高/低水平压力支持,气道压力释放通气(APRV)有有有有有分钟指令通气(MMV) 有无有有无双机分侧肺通气有无有有无无创通气(NIV)有有选配有有窒息后备通气有有有有有特殊功能智能叹气有有有有有智能气动雾化,可调节和设定,耐用,成本低有无,选配超声雾化有有无,选配超声雾化或AeronebPro独立气动雾化气道压力上升时间/斜率/斜坡调节有,0-10 sec. 有,自动;手动1-19档0-2sec. 0-2sec. 1-100%流速加速度自动漏气补偿有有有有有,手动气管插管自动补偿(ATC)有无可选配标配无压力支持呼气触发敏感度(EST)有,5-90% 有,1-100%;可选择自动无无1-80%气管导管/插管气囊压力动态调有无无无无4/11节(cuff pressure auto-adjust) 控制/设定潮气量50-2000 ml,选配新生儿功能5-200ml20-3000 ml20-2000 ml,可选配新生儿5-200ml20-2000 ml,可选配新生儿3-100ml25-2500 ml(5-315 ml 可选新生儿)吸气峰流速1-180 升/分1-180 升/分6-120 升/分6-120 升/分3-150 升/分吸气压力0-90 cmH2O/mBar 0-80 cmH2O/mBar 0-80cmH2O/mBar 0-95cmH2O/mBar 5-90cmH2O/mBar通气频率次/分1-120 1-150 0-100 0-100 1-100吸气时间秒0.1-15 sec. 0.1-5sec. 0.1-10sec. 0.1-10sec. 0.2-8sec.压力支持cmH2O/mBar 0-50 cm H2O 0-60cm H2O 0-80cm H2O 0-80cm H2O 0-70cm H2O吸气停顿/平台压秒0-30sec. 0-2sec. 无无0-2sec.氧浓度% 21-100 21-100 21-100 21-100 21-100纯氧通气快捷键有有有有有手控通气有有有有有向量环冻结、储存、比较、测量分析选配有无有无压力容量环上/下拐点测定选配有无有无主要监测参数趋势图有有有有无可设定的叹气呼吸有有无无有5/11PEEP/CPAP 0-50cmH2O 0-45cmH2O 0-35cmH2O 0-50cmH2O 0-45cm H2O雾化器智能气动雾化可选,超声有有无,选配超声雾化或Aeroneb Pro独立气动雾化触发机制流速/压力/呼气流速/压力流速流速流速/压力流量触发范围升/分0.5-15L/min 0.1-2L/min 1-15L/min 0.3-15L/min 0.2-20L/min压力触发范围cmH2O/mBar 0-5cm H2O 0-5cm H2O 无无0.1-20cm H2O呼气触发自主呼吸时(%)5-90%压力上升斜率调节有,0-10 sec. 有,自动;手动:1-100% 有,0-2sec. 有,0-2sec. 有,手控呼吸机监测功能各种压力参数气道峰压有有有有有平台压有有有有有平均压有有有有有呼气末正压有有有有有气管导管/插管套囊压力有有无无无插管补偿压力有有有有无内源性PEEP 有有有有有6/11容量参数吸入潮气量有有有有无呼出潮气量有有有有有吸入分钟通气量有有有有无呼出分钟通气量有有有有有漏气测试和监测有有有有有流量参数吸气峰流速有有无无无呼气峰流速有有无无无呼吸气末氧浓度监测红外光谱监测吸呼气两个浓度数字,无需任何消耗品。
呼吸机操作指南及评价标准

呼吸机操作指南及评价标准1. 引言呼吸机是一种常用的医疗设备,用于支持或替代患者的呼吸功能。
正确操作呼吸机对患者的治疗效果和安全至关重要。
本文档旨在给予医护人员一份呼吸机操作指南,同时提供评价呼吸机操作的标准。
2. 操作指南以下是呼吸机的基本操作步骤:1. 确保呼吸机连接到电源,并打开电源开关。
2. 按照患者的身体情况,选择合适的通气模式和参数。
3. 将呼吸机的气管插管或面罩与患者连接。
4. 调整呼吸机的参数,包括吸气压力、呼气压力、潮气量等。
5. 设置呼吸频率和吸气时间,并确保合适的呼吸气流测量。
6. 启动呼吸机,并观察患者的呼吸状态和氧气饱和度。
7. 定期检查呼吸机的各项参数,并根据患者的情况进行调整。
8. 在操作过程中,注意观察患者的呼吸紊乱、氧气饱和度下降等异常情况,并及时采取措施。
3. 评价标准对呼吸机操作的评价主要从以下几个方面进行:- 患者的呼吸状态:观察患者的呼吸频率、呼吸深度和呼吸节律等指标,判断呼吸机是否有效支持患者的呼吸功能。
- 氧气饱和度:监测患者的氧气饱和度,及时发现氧合不良的情况,以及氧气浓度的调整是否合适。
- 呼吸机参数调整:呼吸机的各项参数应根据患者的情况进行合理调整,包括吸气压力、呼气压力、潮气量等,评价是否符合个体化治疗需求。
- 患者的舒适度:观察患者的情绪、脸色以及是否有不适感,评价呼吸机操作是否对患者造成不适或副作用。
- 操作规范性:评价医护人员对呼吸机操作的熟练程度和操作的规范性,包括是否符合操作流程、是否能正确调节呼吸机参数等。
4. 结论呼吸机的正确操作对于患者的治疗效果和安全非常重要。
本文档提供了一份呼吸机操作指南,同时给出了评价操作的标准。
医护人员在操作呼吸机时应遵循指南并关注评价标准,以提供更好的医疗服务。
以上为呼吸机操作指南及评价标准的文档内容。
ICU专科简易呼吸器的使用评价标准
用另一只手压缩呼吸球(气囊),将空气送入肺中。(应规则性的压缩,提供足够的吸气/吐气时间)。成人10—16次/分:儿童12-20次/分:婴儿35-40次/分。
10
10
10
10
10
10
8
6
6
6
6
6
4
0
4
4
4
4
2
0
2
2
2
2
注意
事项
5
选择合适的面罩,以便得到最佳使用效果。(过小遮不住口鼻,过大漏气)
如果外接氧气,应调节氧流量8-10升/分至氧气储气袋充满氧气鼓起。氧浓度不宜过高,以免储气阀失灵,发生危险。
没有外接氧源时,必须取下储气袋,以免影响通气;
挤压球囊时压力不宜过大,速度要均匀,不可忽快忽慢,以免造成呼吸中枢紊乱,影响呼吸功能的恢复。
ICU专科简易呼吸器的使用评价标准
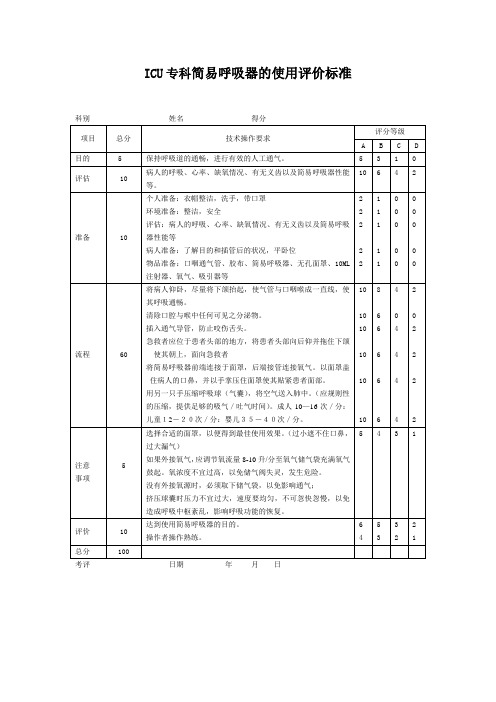
科别 姓名 得分
项目
总分
技术操作要求
评分等级
A
B
C
D
目的
5
保持呼吸道的通畅,进行有效的人工通气。
5
3
1
0
评估
10
病人的呼吸、心率、缺氧情况、有无义齿以及简易呼吸器性能等。
备
10
个人准备:衣帽整洁,洗手,带口罩
环境准备:整洁,安全
评估:病人的呼吸、心率、缺氧情况、有无义齿以及简易呼吸器性能等
5
4
3
1
评价
10
达到使用简易呼吸器的目的。
操作者操作熟练。
6
4
呼吸机性能参数对比

呼吸机性能参数对比呼吸机是一种医疗设备,用于帮助患者进行正常呼吸。
呼吸机的性能参数是评估其功能和效果的重要指标。
以下是对常见呼吸机性能参数的对比。
1.支持呼吸模式:呼吸机的呼吸模式决定了患者呼吸时的控制方式。
常见的呼吸模式包括控制通气模式、辅助通气模式和自主呼吸模式等。
不同的呼吸模式适用于不同的临床情况,因此在性能参数对比时需要考虑呼吸机所支持的呼吸模式种类和功能。
2.气道压力限制:呼吸机通过控制气道压力来维持患者的正常呼吸。
气道压力限制是指呼吸机能够达到的最大气道压力。
这个参数在呼吸机的安全性和适用范围上有着重要影响。
3.呼气末正压(PEEP):呼气末正压是指在患者呼气结束时呼吸机保持在其气道中的正压水平。
PEEP的调节可以改善通气和氧合,对于呼吸功能不全的患者很重要。
不同的呼吸机可能具有不同的PEEP水平和调节精度,这也是性能参数对比的一个重要指标。
4.氧浓度调节范围:呼吸机通常通过调节输送给患者的氧气浓度来维持其氧合状态。
氧浓度调节范围是指呼吸机可以输送的氧气浓度范围。
不同的患者可能需要不同的氧气浓度,因此氧浓度调节范围也是呼吸机性能参数对比的一个考虑因素。
5.呼吸频率范围:呼吸机可以调节患者的呼吸频率,以帮助控制正常呼吸。
呼吸频率范围是指呼吸机可以调节的患者呼吸频率范围。
对于需要控制呼吸频率的患者,呼吸频率范围的广度和调节精度是呼吸机性能参数的重要指标。
6.呼吸机噪音:呼吸机在工作时会产生噪音,这可能会对患者和医护人员造成困扰。
呼吸机噪音是性能参数对比的另一个考虑因素。
低噪音水平的呼吸机可以提供更好的患者舒适度和工作环境。
7.压力波形检测和显示:呼吸机可以检测和显示患者气道压力的波形图。
通过观察压力波形,医护人员可以评估患者的呼吸情况和呼吸机工作状态。
压力波形检测和显示功能对于呼吸机调试和监测非常重要,因此也是性能参数对比的一个指标。
8.备用电源:呼吸机通常需要连接电源才能正常工作。
然而,当遇到停电等电源故障时,呼吸机的备用电源功能可以保证继续为患者提供通气支持,提高安全性。
呼吸机在ICU的使用

呼吸机在ICU中的应用随着危重监护医学的发展,呼吸机已经成为了ICU中几乎每天都需要使用的治疗措施,是呼吸衰竭和生命支持的重要方法。
尽管呼吸机包括气道内正压和胸外负压呼吸机,然而,目前临床上主要使用的是气道内正压的呼吸机。
下面介绍气道内正压的呼吸机的主要的通气模式的特点及其临床应用。
第一节:人工通气的主要目标、重要参数和模式分类一、人工通气的主要目标:主要的目标包括:(1)维持合适的肺泡通气量;(2)改善肺的氧合功能;(3)减轻呼吸肌肉负荷、减少呼吸作功,降低肺和心脏负荷;(4)改善呼吸困难;(5)减少人工通气的并发症(如:气压伤、肺不张、低血压、人机对抗等)。
二、重要的参数:无论采用任何形似的呼吸机或者通气模式,都必须考虑到下列的重要参数:(1)提供的气体容量(潮气量,分钟通气量);(2)产生的气道压力(吸气相压力、呼气相压力、压力的变化形式);(3)提供的流量及其形式;(4)呼吸频率、呼吸的时间节律及其转换的机制;(5)其他:如FiO2等。
三、通气模式分类1、按辅助通气的程度,可以将通气模式分成:(1)控制通气:如容量控制、压力控制等);(2)辅助通气:如同步间歇指令通气(SIMV)、压力支持(PSV)等;(3)自主呼吸:持续气道内正压(CPAP)。
2、按吸呼转换机制的分类:(1)定容型呼吸机:每次给予设定的潮气量后,转变为呼气。
(2)压力控制型呼吸机:按照设定的压力水平给予吸气,达到设定的时间或者转换指标后转换成呼气。
此外,过去也有使用定压型呼吸机:给予恒定的吸气流量,气道压力从基线开始,在吸气过程中逐渐增加,达到设定的压力后,转变为呼气;目前基本没有使用此类型的呼吸机。
(3)定时型呼吸机:给予恒定的吸气流量,持续一定(调定)的时间后,转变为呼气。
(4)流量转换型呼吸机:通常按照调定的压力(或者压力范围)吸气,当吸气流量衰减到一个阈值或者出现特定流量波形变化时,转变为呼气。
(5)混合型:同时采用多种的吸气-呼气转换的机制,只要达到任何一个指标或者同时达到两个指标后,转换成呼气。
呼吸机使用全解 77:使用效果评估

呼吸机使用全解 77:使用效果评估呼吸机是一种重要的医疗设备,广泛应用于重症监护室、手术室和急救中心等医疗场所。
它可以提供机械通气支持,帮助病人维持呼吸功能,并有效缓解呼吸系统疾病的症状。
然而,在使用呼吸机时,评估使用效果是至关重要的。
评估呼吸机的使用效果主要从以下几个方面进行:1. 呼吸参数监测:通过呼吸机的监护仪,可以实时监测病人的呼吸参数,包括呼吸频率、潮气量、吸呼比等。
这些参数反映了呼吸机对病人的呼吸支持程度,评估使用效果的关键指标之一。
2. 氧合指标评估:呼吸机在提供通气支持的同时,也会影响病人的氧合情况。
通过监测病人的血氧饱和度、动脉氧分压等指标,可以评估呼吸机对病人氧合的改善效果。
3. 呼吸机依赖度评估:呼吸机支持下,病人的自主呼吸能力可能会受到一定程度的抑制。
评估呼吸机对病人的依赖度,可以指导医生调整通气参数,促进病人的呼吸功能恢复。
4. 并发症监测:长时间使用呼吸机可能会导致一些并发症,如呼吸机相关性肺炎、气胸等。
及时评估并发症的发生情况,可以帮助医生采取相应预防和处理措施,提高使用效果。
综合以上几个方面的评估指标,可以对呼吸机的使用效果进行客观评价。
通过全面了解病人的生理状况和治疗进展,医生可以更好地调整呼吸机参数,提高使用效果,最大程度地减少可能的并发症。
在评估呼吸机使用效果时,还需要注意以下几点:1. 定期监测:呼吸机使用效果评估应该是一个连续的过程,医生需要定期监测病人的呼吸参数和氧合情况,及时发现并处理潜在问题。
2. 个体化评估:每个病人的呼吸机使用效果可能有所不同,因此评估过程中应考虑到个体差异性,以便为每位病人提供最适合的治疗方案。
3. 多指标综合评估:呼吸机使用效果评估应综合考虑多个指标,避免单一指标评估结果的局限性。
只有全面、准确地评估使用效果,才能更好地指导临床决策。
总结起来,呼吸机使用效果评估是重症监护治疗过程中的关键环节。
通过监测多个呼吸参数、氧合指标和并发症情况,医生可以全面了解病人的呼吸情况,及时调整治疗方案,提高治疗效果,为病人争取更好的康复机会。
呼吸机实用指南 27:使用效果评估

呼吸机实用指南 27:使用效果评估随着医疗技术的不断发展,呼吸机在临床上的应用越来越广泛。
呼吸机是一种重要的生命支持设备,能够为患者提供人工通气,帮助维持呼吸功能,提高生存率。
然而,呼吸机的使用效果和患者的治疗效果密切相关,因此,对呼吸机的使用效果进行评估是非常重要的。
一、使用效果评估的重要性呼吸机作为一种高技术设备,对于患者的治疗效果有着重要的影响。
正确的呼吸机使用能够有效改善患者的通气和氧合状态,缓解呼吸困难,预防并发症的发生,提高患者的生活质量。
因此,评估呼吸机使用的效果,能够帮助医护人员了解患者的呼吸情况,指导治疗方案的制定,提供更加个体化的护理。
二、使用效果评估的指标1. 氧合指标:呼吸机治疗的核心目标之一是改善患者的氧合状态。
通过监测患者的动脉血氧分压(PaO2)和动脉血氧饱和度(SpO2),可以评估呼吸机对患者氧合状态的改善效果。
2. 通气指标:呼吸机还可以辅助患者正常通气,保障呼吸道的通畅。
通过监测患者的动脉血二氧化碳分压(PaCO2)和呼气末二氧化碳分压(EtCO2),可以评估呼吸机对患者通气状态的改善效果。
3. 呼吸机参数调整:呼吸机的参数设置与调整对治疗效果的影响非常重要。
通过评估患者的自主呼吸和呼吸机的参数设置,可以判断呼吸机是否满足患者的需求,是否需要进一步调整参数,以达到最佳的治疗效果。
三、使用效果的监测方法1. 临床评估:医护人员可以通过观察患者的意识状态、呼吸频率、呼吸模式等指标,评估呼吸机使用的效果。
2. 放射学检查:通过X光胸片或CT扫描等放射学检查方法,可以评估呼吸机对肺部病变的疗效。
3. 实验室检查:包括动脉血气分析、血常规、炎症指标等检查,可以帮助评估呼吸机使用的效果和患者的生理状态。
四、使用效果评估的时间点和频率1. 初次使用呼吸机前,应进行临床评估和实验室检查,以了解患者的基础情况。
2. 初始治疗后,应监测患者的氧合指标和通气指标,及时调整呼吸机参数,以达到最佳的治疗效果。
呼吸机参数调整技术评分标准

呼吸机参数调整技术评分标准引言呼吸机是重症监护室中必不可少的设备之一,它可以对患者的呼吸进行辅助和监测。
为了确保呼吸机的有效应用,需要进行参数调整。
本文档旨在提供一套技术评分标准,以指导医护人员在呼吸机参数调整过程中的决策和操作。
参数调整技术评分标准1. 呼吸机型号:评估呼吸机型号的适用性和性能。
考虑到患者的需求和疾病特点,选择合适的型号进行参数调整。
2. 起搏频率调整:根据患者的呼吸频率和需求,调整呼吸机的起搏频率。
确保起搏频率与患者的自主呼吸同步,减少呼吸机与患者之间的不协调。
3. 呼气末正压调整:根据患者的肺腔压力和通气功能,调整呼吸机的呼气末正压。
适当的呼气末正压可改善患者的通气和氧合情况。
4. 氧浓度调整:根据患者的氧合情况和需求,调整呼吸机提供的氧浓度。
确保患者的氧合指标处于正常范围内。
5. 呼吸模式选择:根据患者的病情和通气需求,选择合适的呼吸模式。
考虑到患者的自主呼吸能力和肺功能,选用合适的呼吸模式以提供最佳通气支持。
6. 报警限值设置:根据患者的生理状况和安全需求,设置呼吸机的报警限值。
确保报警系统及时响应异常情况,保证患者的安全和舒适。
7. 口咽压监测与调整:定期监测患者的口咽压力,根据监测结果调整呼吸机的相应参数。
避免口咽压过高引起不适和并发症。
结论本文档提供了一套呼吸机参数调整技术评分标准,旨在指导医护人员在呼吸机应用过程中的决策和操作。
通过合理调整呼吸机的参数,可以提供最佳的通气支持,促进患者的康复和治疗效果。
为确保患者的安全和舒适,医护人员应遵循本文档的建议进行操作。
电动呼吸机在急性肺损伤患者中的通气策略和效果评估

电动呼吸机在急性肺损伤患者中的通气策略和效果评估急性肺损伤(Acute Lung Injury, ALI)及其严重形式急性呼吸窘迫综合征(Acute Respiratory Distress Syndrome,ARDS)是一种严重的肺功能障碍,常见于危重患者。
患者在发生ALI/ARDS后,往往需要机械通气来支持呼吸功能。
电动呼吸机作为一种通气装置,被广泛应用于急性肺损伤患者的治疗。
本文将介绍电动呼吸机在这类患者中的通气策略和效果评估。
1. 电动呼吸机的通气策略通气策略是指通过电动呼吸机调节潮气量、呼气末正压(Positive End-Expiratory Pressure, PEEP)等参数,以改善患者的通气和氧合功能。
对于急性肺损伤患者,合理的通气策略可以减少肺损伤,改善氧合和通气。
以下是常见的电动呼吸机通气策略:1.1 低潮气量通气策略(Low Tidal Volume Strategy)低潮气量通气策略是通过减少每次呼吸的潮气量来降低肺泡内压力,并减少肺损伤的发生。
根据ARDSNet研究,采用6 mL/kg预测体重的潮气量可以显著降低患者的死亡率。
此外,低潮气量通气还可以避免过度膨胀和损伤肺泡。
1.2 呼气末正压通气策略(Positive End-Expiratory Pressure, PEEP)呼气末正压通气策略是通过在呼气末时保持一定的正压,以增加残气量和改善肺泡复张,从而防止肺泡塌陷和低氧血症。
临床研究表明,适当的PEEP水平可以改善氧合和通气,并降低肺损伤和死亡率。
2. 电动呼吸机在急性肺损伤患者中的效果评估为了评估电动呼吸机在急性肺损伤患者中的效果,常采用以下指标进行评估:2.1 氧合指标氧合指标是评估患者氧合功能的重要指标。
常用的氧合指标包括动脉氧分压(PaO2)、氧合指数(PaO2/FiO2)等。
研究显示,电动呼吸机通气策略能显著提高氧合指标,改善患者的氧合功能。
2.2 通气指标通气指标用于评估患者通气功能的情况。
ICU病房七种最新呼吸机的评估

ICU病房七种最新呼吸机的评估材料和方法模拟肺一个盒中有风箱的模拟肺用于模拟自主呼吸(图1). 在硬盒和风箱之间的空间其作用相当于胸腔. 硬盒与1/8吋(3.2 mm) 内径 的T 形硬管相连接. 通过T 形管引入气体流量, 由图 1. 实验装置图解:P aw =气道压力. P pl =模拟肺的胸内压. Flow=流速. 详见本文叙述于气体喷射吸引效应在模拟胸腔内(即硬盒内) 产生负压. 气源(50 psi 氧气) 与压力调节器和比例电磁阀相连, 一个程序操作发生器控制着电磁阀的打开, 调节压力调节器更改气体流量经T 形管使胸腔内压发生改变, 且程序操作器模拟一个经修改的方形流速波. 这样吸气按需流速, 呼吸频率, 和吸气时间(Ti) 在摸拟肺内均可←T 形流速模拟 呼吸压差传←压力←气流 ←胸内压独自控制. 在流速为60升/分时一个线性电阻器产生的气道阻力为8.2 cmH2O. 模拟肺的顺应性(50 ml/cmH2O) 由调节风箱上的弹簧来决定. 在本文研究中模拟肺的设定如下: 自主呼吸, 呼吸频率为12 次/分, 吸气时间(Ti)为1.0秒, 经修改过的方形波而吸气峰流速分三档即40,60,80 升/分. 所选择波形是由于它最近似应力高的病人.( 註: 所用器材,设備和检测仪器均用日本产品牌和型号或其他厂方专用产品, 未採用呼吸机厂方的另部件, 以示公正, 以下涉及的有关部件也如此,不一一列出详见原文).所比较的呼吸机对七种ICU病房用呼吸机作了评估:(1)Bear 1000 (Thermo Resp. Group,PalmSpring,California)(2)Dräger Evita 4 (Dr a ger,Telford,Pennsylvania)(3)Hamilton Galileo(HamiltonMedical,Rh azu ns,Switzerland(4)Puritan-Bennett840(Mallinckrodt,Pleasanton,California)(5)Puritan-Bennett740(Mallinckrodt,Pleasanton,California) (6)Siemens Servo300A(Siemens-Elema,Solna,Sweden)(7)Tbird A VS(Thermo Resp.Group,PalmSpring,California)每个呼吸机均用标准有加热导线的呼吸回路(Hudson Resp. Care,Temecula,California)和Conchatherm IV湿化器(生产厂方同前) 与模拟肺相连接(表 1.). 湿化器在本文研究中并不加热,以免水份积聚在模拟肺内!表 1. 七种呼吸机的设置细节测量与定标流速仪放在模拟肺的气道开口处(見图1.), 流速仪所测压力的误差为±2 cmH2O, 其所测的压力差经放大, 数字化和转为流速讯号是用WINDAG程序(即图形计算机处理程序). 流速仪另由一精密流量计定标为 1 升/秒(60 升/分). 气道开口处和模拟胸腔内的压力是用压差式传感器测定. 所有压力传感器用水柱式压力计作两点定标:即0 cmH2O和20 cmH2O. 压力讯号的放大和数字化用WINDAG程序.数据收集和分析所有讯号在100Hz 数字化並用WINDAG记录. WINDAG回放软件用于分析数据. 每个实验设置均作三次呼吸来分析.在吸气相所记录的测量值吸气相的开始到结束由模拟胸内压的改变所决定, 胸内压的负折返(即向下降) 说明吸气相的开始而以后的正折返(即向上升) 说明吸气的结束(见图2.).图 2. 在吸气相和呼气相中所评估的变量PIP=吸气峰压PEEP=呼气末正压(基线压力)P T =吸气触发压力D T =吸气触发滞后时间T-PTP=触发,压力-时间乘积D B =吸气基线滞后时间D TOT=总吸气滞后时间DE =呼气滞后时间P aw=气道压力P E=平台压结束以上的呼气压力改变说明:1. 从吸气开始至气道压力降至基线下最低压力所需的吸气时间是“吸气触发滞后时间”(D T).2. 从基线下最低压力至回复到基线压力所需的时间是“吸气基线滯后时间”(D B).3. 从吸气开始至回复基线压力所需的时间即“总吸气滯后时间”(D TOT=D T+D B).4. 在吸气触发过程中,基线压力(PEEP) 和基线下最低压力之间的差数是“吸气触发压力”(P T).5. 在触发过程中, 在基线压力(PEEP) 下的气道压力-时间曲线内的面积是“触发,压力-时间乘积”(T-PTP).呼吸机输送的峰流速均记录在案.6. 在吸气相过程中, 计算了基线上、下的气道压力-曲线内的面积, 以占理想吸气面积百分比耒表示(“吸气面积%”, Area I %).7. 由胸内压曲线所確定的吸气时间(Ti), 在气道峰压(PIP) 和基线压力(PEEP) 之间的差数所占有的长方形面积是“理想吸气面积”(见图2.).8. 实际总吸气面积等于吸气面积(Area I )加“触发压力-时间乘积”(T-PTP) 的面积之和.( 见图2.).在呼气相所记录的测量值9. 由胸内压的改变所確定的吸气结束和此时气道压力(Paw) 回复到吸气末压力(即平台压)之间的时间是“呼气滞后时间”(D E)( 图2)10. 在平台压以上的呼气压力变化(P E) 是在呼气开始吋在气道峰压以上的压力变化.11. 呼气开始后气道压力下降至基线压力的速度是以在呼气时的压力-吋间曲线內的面积耒表示即呼气面积(Area E ).实验协定所有呼吸机(PB-740除外) 的PEEP均设置为5 cmH2O, 而压力支持(PS) 分10,15, 20 cmH2O 三挡, 压力辅助/控制(P A/C) 相应的PIP(吸气峰压) 为15,20,25 cmH2O. 在P A/C中, 吸气时间(Ti) 为 1.0秒, 预设的呼吸频率为8 次/分. 在所有的呼吸机上流量触发的设置尽可能地灵敏而又不会引起”误触发”. 吸气压力上升时间设置为最快. 有吸气终止可调的(即呼气灵敏度)呼吸机, 其吸气终止标准是设置在吸气峰流速的25%(见表1.). PB-740仅作PS的比较因其无P A/C控制型式.统计学上的分析所有数值均是均数±标准差(X±SD), 评估的因变量如下列:D T(吸气觖发滯后时间) D B(吸气基线滞后时间)D TOT(总吸气滞后时间=D T+D B) P T(吸气触发压力)T-PTP(触发-压力时间乘积) Peak flow(PF 峰流速)Area I%(吸气面积%) Area E (呼气面积)P E(平台压以上的呼气压力) D E(呼气滞后时间)每个因变量对每个自变量(如呼吸机,PC或PS, 和模拟肺的吸气流速) 的评估是用单次方差来分析(ANOV A). 对自变量之间的关系评估是用双次方差分析. 事后的有关分析是用Scheffe检验来完成. 统计学上有意义限定为P<0.01. 当仅报告数据除统计学意义之外,在变量之间应有10%的差异. 选择这样的统计标准,是由于仅有很小标准差的模拟肺所引起的差异等于测量误差, 若使用P<0.05就是有统计学上的意义.结果波形在PS和P A/C中代表波形是压力-吋间曲线和流速-时间曲线(见图3,4.)图3. 各呼吸机在PS(压力支持通气)和PC(压力控制通气)中的压力-吋间曲线的对比.压力值均设置为15 cmH2O, 模拟肺的峰流速为60升/分, 模拟肺的吸气时间为1.0秒.控制通气) 时的流速-时间曲线对比.压力值均设置为15 cmH2O, 模拟肺的峰流速为60升/分, 模拟肺的吸气时间为1.0秒.在吸气中对同一呼吸机这两个波形曲线之间仅显示很小的差别, 此说明不管通气控制的方式有何不同其性能是相同的. 但是在呼气中在这两种控制方式之间对大多数所评估的变量肯定有差异. 对这七种呼吸机PS的在吸气平台结束以上的压力均比PCV的稍大一些. 呼气滯后時间(D E) 也是PS比PCV大. 所有呼吸机的流速波形在这两种方式中显示相同.压力支持(PS) 和压力辅助/控制(PCV=P A/C)在PS和PCV中,各呼吸机所有实验没置的平台结束以上的呼气压力(P E) 和呼气滞后时间(D E) 平均值见图5.图5. 在PS和PCV中所有呼吸机的平台结束以上的呼气压力和呼气滞后时间的比较在D E和P E这两个变量中,PCV(P A/C) 的明显低于PS(P<0.01和>10%的差异). 对其他的变量並非这样, 見表2, 表 3. 其中列出在PS和PCV中所有实验设置所得数据. 有少数確实有统計学意义; 在大多数主要设置值中其差异未>10%. 为此另外的数据仅代表PS.峰流速的结果注意从图6到图10和表4所列出的: 当模拟肺的峰流速被改变后, 在所评估的变量之间有明显的差异. 在所有呼吸机中模拟肺的峰流速对压力触发有很大差別(图6) 如同触发,压力-时间乘积一样也有很大差异(P<0.01+≥10%)(图7).图6.模拟肺的峰流速为40,60,80升/分时在所设置的PS 压力中,其吸气基线下最大的触发压力值P T 的比较. *P<0.01和>10%的差异是指与峰流速为40升/分相比较而言. 在各呼吸机中模拟肺的各峰流速之间也存在差异(P<0.01和>10%差异).各峰流速的触发压力比较P图7. 模拟肺的峰流速为40,60,80升/分时在所设置的PS 压力中, 其触发,压力-时间乘积(T-PTP)的比较. *P<0.01和>10%的差异是指与峰流速为40升/分相比较而言. 在各呼吸机中模拟肺的各峰流速之间也存在差异(P<0.01和>10%差异).当模拟肺流速增加时这两个变量(即P T 和T-PTP)均增加其在各呼吸机中有所不同. 大多数的呼吸机当模拟肺的流速增加时和在各档流速时,在吸气面积%上均有明显差异(P<0.01+ ≥10%差异)(图8). 模拟肺流速增加时吸气面积即降低. 在各呼吸机中平台压以上的呼气压力如触发,压力-时间乘T-PT同模拟肺峰流速的设置一样而有巨大变化(<0.01+10%差异)(见图9). 增加模拟肺峰流速会引起较大的平台压结束以上的吸气末压力.吸气面积%的Area图8. 模拟肺的峰流速为40,60,80升/分时在所设置的PS压力中, 其吸气面积%的比较. *P<0.01和>10%的差异是指与峰流速为40升/分相比较而言. 在各呼吸机中模拟肺的各峰流速之间也存在差异(P<0.01和>10%差异).平台压结束以上的图9. 模拟肺的峰流速为40,60,80升/分时在所设置的PS压力中, 其平台压结束以上的呼气压力的比铰.*P<0.01和>10%的差异是指与峰流速为40升/分相比较而言. 在各呼吸机中模拟肺的各峰流速之间也存在差异(P<0.01和>10%差异).在各呼吸机中呼气面积(图10) 也有变化, 且在各呼吸机的每档模拟肺峰流速时也是这样(P<0.01+10%差异). 模拟肺峰流速越大, 呼气面积也越大.呼气面积图10. 模拟肺的峰流速为40,60,80升/分时在所设置的PS压力中, 其呼气面积的比较.*P<0.01和>10%的差异是指与峰流速为40升/分相比较而言. 在各呼吸机中模拟肺的各峰流速之间也存在差异(P<0.01和>10%差异).所有模拟肺的各峰流速的触发滞后时间(D T) , 呼吸机输送的峰流速(VPF) 和呼气滞后时间(D E) 均列于表 4. 增加模拟肺的峰流速可使触发滞后时间变短, 但在各呼吸机中有所不同(P<0.01+10%差异). 吸气基线滞后时间(D),总吸气滞后时间(D TOT=D T+D B)和呼气滞后时间(D E)在模拟肺峰流速增加时均增加, 且在各呼吸机均有差别(P<0.01+10%差异). 当模拟肺峰流速增加时在某些呼吸机输送的峰流速也增加,且有明显差别(P<0.01+10%差异).设置压力的结果对所有模拟肺峰流速其压力支持(PS)的结果列于表 5. 在各呼吸机中和设置的压力之间均存在差异(P<0.01+10%差异). 一般来说差异的幅度不似模拟肺峰流速改变那么大. 除呼气面积外,对大多数比较值来说,各呼吸机在设置稍高压力情况下对理想的功能至少有所变化. 呼气面积在最低的设置压力下对每一种呼吸机均是最小的.讨论本文研究主要发现摘要如下:1.在PS和PCV(P A/C)之间在气体输送和呼吸机响应上本质上无差异,但从吸气转换为呼气时这两者之间肯定有差异.2.在各呼吸机中比较了所有评估的变量,它们之间存在着明显的差异.3.当模拟肺峰流速增加时,大多数呼吸机的响应时间均减少.4.增加压力设置值导致呼吸机性能更接近它们的理想功能.压力支持(PS)和压力辅助/控制(PCV=P A/C)的比较压力支持(PS)作为辅助通气的方式巳广泛被研究,而压力辅助/控制(P A/C)这一方式较少被评估. 压力辅助/控制(压力控制经常被视作为PCV而设置合适的灵敏度)主要是作为呼吸机一种工作方式应用于治疗严重ARDS病人,且经常使用反比通气. 辅助/控制(A/C)这一术语经常用于定容型通气,而较少应用这种模式于定压型通气(P A/C). 虽然本文这次比较所显示的PS和P A/C在呼吸机的响应和输送气体本质上是同样的方式.在呼吸机工作时这两种方式之间唯一差别是转换到呼气的方法. PS的吸气终止是输送的气体流速降至预定的水平,PS的吸气终止的次要标准是压力增至设置水平(1-20 cmH2O)以上和吸气时间超过了最大的预置时间(2-5秒). 在P A/C其主要转换机制是设置的吸气时间(Ti),假如气道压力达到预置的高压限值时吸气也会终止.PS和P A/C工作之间主要差别是呼气过程中所衍生的变量. 在图5所看到的平台压结束以上的呼气压力和呼气滞后时间(T E), 这两者在PS 中均比P A/C中稍大. 这种差异可能是实验方法和所用的模拟肺所引起的结果. 在P A/C中经常设置吸气时间(Ti)为1.0秒, 而PS的吸气终止标准是厂方预定的(如Bear, Drager, Bird, PB740, Siemens) 或由我们设置在吸气峰流速降至25%(如Hamilton, PB840). PS所有设置值中在吸气相结束以前,由于模拟肺的流速波形并不降低至零(因波形被修改过),在呼吸机确定吸气结束之前,模拟肺巳终止了吸气相. 此可说明在PS 中所有呼气变量有稍大变化的原因.触发影响触发的主要因素是模拟肺的峰流速. 模拟肺峰流速高时对触发的响应是延长的,这在以往其他作者己报导过. 基线下压力负折返以触发呼吸机的吸气可分为两个相. 实际触发相由最大压力的改变(P T)和达到此压力的所需时间(D T)所组成. 第二个相是回复到原基线压力所需的时间即吸气基线滞后时间(D B). D T和P T主要由病人的吸气动作所影响, 增加吸气动作可在稍短的吸气时间内达刭较大的触发压力(P T), 呼吸机的机械响应则是响应差的呼吸机会引起较大的D T和P T.D B(吸气基线滞后时间)是受呼吸机所建立的系统流量的速度和设置压力的大小所影响. 我们的数据说明在大多数呼吸机中当设置的压力增加时,D B会降低有的呼吸机还稍大于其他呼吸机,此点厂方解释是为了在吸气相早期即达到设置的压力以免气道压力过份增加(超过设置水平). 设置压力越高起始流速更快而无目标压的过冲. 在这些呼吸机中当模拟肺峰流速改变可看到D B 的微小差异, 而在触发的灵敏度和达到峰压之间所设定的时间间隔是按正常进行的. 这种呼吸机可更正确地调整流速在启动吸气时避免压力过冲.T-PTP(触发,压力-时间乘积)是所有这些变量混合而成,且当按需流速增加时它也增加. 在表4,表5中DT(吸气滞后时间)是这些变量中最稳定的,且这个能更正确地反映呼吸机按需/触发系统的响应时间.其他因素能说明与触发有关的变量是灵敏度和压力上升时间的设置. 在某些呼吸机我们可能不恰当地设置了灵敏度以说明它们的响应情况, 我们并不相信情况就是这样. Bear 1000呼吸机我们设置压力上升时间在零点(此是设置范围的中间位:零点以上为正,以下力负), 在使用正的压力上升时间时, 气道压力快速超过设置压力和在吸气过程中反复地下降至基线(即气道压无法维持稳定)(见图11).流速-时间曲吸呼气压力-时间曲图11. 上图为流速(即设置的压力上升时间用以控制输送气体流量的快慢), 下图为气道压力-时间曲线. 本图是在PS通气中用Bear 1000, 压力上升时间设置为最大, 呼气末压力为 5 cmH2O, 吸气压力为15 cmH2O时所见及的不稳定曲线.吸气面积本分析是基于这种设想, 即在以压力为目标的通气中, 理想的气道压力曲线是在吸气开始时,压力即从基线压力立即增至设定的压力,并维持此压力直至吸气结束. 呼吸机用最快的速度输送气体和最短的总吸气滞后时间(D TOT),其性能最好. 很明显,对某些病人这种吸气压力波形可能并不理想. 但我们并未在吸气面积%(Area I%),吸气基线滞后时间(D B),总吸气滞后时间(D TOT),或触发-压力时间乘积(T-PTP)这些变量上来评估改变吸气上升时间后的结果. 我们认为降低上升时间而D B, D TOT, 和T-PTP会上升, 结果引起吸气面积%的下降.呼气的变量在所有呼吸机中的呼气变量的差异是下列问题的结果:呼吸机感受模拟肺吸气相结束的能力, 呼气阀打开的速度和对呼气流速的阻力. 平台压结束以上的压力(P E)最能反映模拟肺或病人在吸气的终止和机械吸气的结束之间的协调情况. 假如模拟肺结束吸气是在呼吸机结束吸气动作之后和同时, 呼气压力(P E)应当是零, 前提是呼气阀能迅束打开且呼气流速的阻力並不太大, 假如模拟肺在呼吸机之前结束吸气, 呼气压力(P E) 将大于零, 增加的幅度决定于吸气终止的次要标准如增加的压力超过了设置水平; 呼气阀的工作和呼气的阻力等情况.在所有PS评估中, 模拟肺均在呼吸机之前终止了吸气, 结果所有上述变量均影响呼气压力(P E). 应当说明这可能是由于模拟肺的方形流速波经修改过所致, 因其在吸气结束之前流速不可能降低到零.在P A/C过程中, 呼吸机和模拟肺之间协调情况是较好的, 导致了稍低的呼气压力(見图5). 在所有的呼吸机中, 增加了模拟肺的流速即增加了P E. 此是由于较大的潮气量所引起; 也是模拟肺的弹性回缩力稍大的结果.呼气滞后时间(D E) 大多受呼吸机打开呼气阀的能力和呼吸机系统开始降压的影响. 增加模拟肺峰流速和降低气道压力使大多数呼吸机对D E的影响是相反的, 因为这些变量都增加了模拟肺吸气末流速.任何呼吸机的呼气面积大多受设置的压力或吸气末肺内压和模拟肺峰流速的影响, 且是所有呼气变量的混合反映, 它也反映了呼气的全部阻力. 在用了更可靠的阀门和较少的阻力, 呼气面积可能小一点, 但有关这方面的响应时间和呼气阻力未被测量. 我们推测那些呼气面积最低的呼吸机有最可靠的呼气阀和呼气流速的阻力是最小的.与其他研究的比较在PS或P A/C中有关呼吸机性能的比较数据报告较少. Hirsh等人报告在模拟肺峰流速为40升/分时, 老式呼吸机在10 cmH2O的PS和10 cmH2O的PEEP耒评估其触发压力是相同的(0.05-3.8 cmH2O). 但我们所评估的其他变量,Hirsh均未评估. Nishimura 等人用Siemens 300A 的儿童模式, 在模拟肺峰流速为4升/分时, 触发压力为1.5 cmH2O 和总滞后时间为70 ms 与本文数据相同. 本文的数据和Bunnburaphong等人在评估双水平压力呼吸机是一致的, 他们对呼吸机性能的比较是使用本文评估所用的相同方法和观察同样的变量,且在增加模拟肺峰流速和设置压力时获得相同的结果.临床含意本文的主要临床影响是认识PS和P A/C的工作是相同的, 但P A/C时预置呼吸频率和终止呼吸的方法是与PS有所不同. 很显然,有的呼吸机对增加通气的需要有很好的响应. 此就是这些新生代呼吸机可用增加吸气流速来满足病人吸气流速的需要. 虽然在维持触发响应时间和压力变化水平上(P Ti=吸气触发压力, D TOT=总吸气滞后时间)和那些需用低吸气流速是相似的. 另外,当压力上升时间设置在最快时,这些呼吸机是可以使病人-呼吸机系统的压力达标. 关键是转为呼气, 有不少呼吸机存在呼气相的延迟这种现象. 正如Jubran和Parthsarathy等人所报告的在设置水平以上增加吸气末压力是激活呼气和增加通气驱动力的表示. 在呼吸机中PS是个特殊问题, 流速切换为呼气的标准是不能调节的. 同样在A/C模式中(窖量型或压力型)吸气时间(Ti)设置显过长也是个问题.局限性本文的主要局限性是用模拟肺惊耒替代病人, 没有一个模拟肺能模拟在病人中所看刭的通气易变性. 本文的某些发现可能不能真接引用到病人身上. 尤其是模拟肺的经修改过方形流速波, 虽然这个流速波形并不存在某些递减现象, 在吸气结束时并不降低至零. 我们的模型在PS 中可能夸大了非意愿的呼气变量. 因为模拟肺的通气型式通常仅应用在呼吸有窘迫的病人身上. 另外我们并未评估吸气上升时间的变量或吸气终止标准,这两个重要变量在按病人所需的压力通气中有可能影响输送气体的形态. 呼吸机性能评比也仅用一组摸拟肺的阻力和顺应性来评比. 作为结果我们不能预计改变阻抗对通气的作用(阻抗: 即弹性阻力,粘性阻力和上呼吸道的惯性阻力). 但可期望的对PS和P A/C来说它是一样的.结论同一呼吸机在PS和P A/C之间存在着小的差异. 差异主要是从吸气转换为呼气和在整个呼气相中均存在. 在呼吸机评估中肯定存至着性能上的差异. 在模拟肺较高的峰流速和较低的压力设置时呼吸机的性能会减低.参考文献(从1987-1999年共32篇, 略)。
呼吸机参数解读PPT课件

间歇正压通气 (Intermittent Positive Pressure Ventilation, IPPV )
设定报警参数
压力报警参数: 1.压力限制(Pressure control) 压力超过,形成压力平台,多余气体漏出,但不从吸气向 呼气转换 小于25cmH20 2.压力报警线(upper pressure limit) 压力超过, 立刻吸气向呼气转换 定压型呼吸机:PIP±3-5cmH20
PaO2降低的处理
正 常 值 : 80 ~ 100mmHg ( 新 生 儿 60 ~ 90mmHg )。
1.维持正常HGB:必要时输RBC或全血。 2.提高FiO2:PaO2>60mmHg时 SaO2可>90% 3.调节VT,气体流量使其足够。 4.提高PEEP:当FiO2己高或非心源性肺水肿时PEEP
+ 更改吸气压力应以2 cmH2O 为一个台階.
+ 压力波型的调节:方波,正旋波,矩型波,
+ 既要使肺泡打开,又要减少大流速气流对肺强烈冲击
PIP不能太高!!
呼气末正压(PEEP)
PEEP可避免肺泡早期闭合,使肺泡扩张,功能残 气量增加,改善通气和氧合,是治疗低氧血症的重 要手段之一。
PEEP 就 是 基 线 压 大 于 大 气 压 的 压 力 水 平,PEEP不是指整个呼气相压力均维持在该 水平,而是在呼吸末那一时点的压力水平.
+ 氧浓度(FiO2) + 长期吸入高浓度氧对肺有毒性作用,因此通气治疗
目的FiO2应尽可能地低。
+ FiO2应设置使PaO2为60-90 mmHg(新生儿) + 而婴幼儿为98mmHg(最高限值)。
呼吸机运用评分标准

呼吸机的临床应用评分标准一、适应证与禁忌证(2分)1、适应证2.、相对禁忌证二、工作模式的类型(1分)1、控制通气(CV)2、辅助呼吸(AV)3、辅助-控制呼吸(ACV)4、同步间歇指令通气(SIMV)5、持续气道正压(CPAP)6、压力支持通气(PSV)三、参数的设定与调节(2分)1、V T的设定:通常5-12ml/kg,,避免气道平台压超过30-35cmH20。
2、F设定:成人通常设定12-20次/min,急、慢性限制性肺疾病可超过20次/min。
3、流速调节:成人常用的流速设置为40-60L/min。
4、吸气时间与吸/呼比设置:一般情况下设置吸气时间为0.8-1.2s或吸/呼比为1.0:1.5-2.0。
5、触发灵敏度调节:常设置压力触发为-0.5—-1.5cmH20,流速触发为2-5L/min。
6、FiO2:初始阶段可给予高FiO2(1.00)以迅速纠正低氧血症,以后依据目标PaO2、PEEP、Pmean水平和血流动力学状态,酌情降低FiO2至0.50以下,并设法维持SaO2>0.90。
7、PEEP设定:当FiO2>0.6而PaO2仍<60mmHg,应加用PEEP,并将FiO2降至0.5以下。
四、使用呼吸机的基本步骤(2分)1、确定是否有机械通气指征。
2、判断是否有机械通气的相对禁忌证,进行必要的处理。
3、确定控制呼吸或辅助呼吸。
4、确定机械通气方式。
5、确定机械通气的分钟通气量(MV)。
6、确定补充机械通气MV所需的频率(F)、潮气量(T V)和吸气时间(IT)。
7、确定FiO2。
8、确定PEEP。
9、确定报警限和气道安全阀(一般维持在正压通气峰压之上5-10cmH2O)。
10、调节温化(34-36℃)、湿化器。
11、调节同步触发灵敏度。
五、机械通气并发症(1分)1、呼吸机相关肺损伤(VILI):包括气压伤、容积伤、萎陷伤和生物伤。
2、呼吸机相关肺炎(VAP)。
3、氧中毒。
4、呼吸机相关隔肌功能不全。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
在不同呼吸机的 性能评估中肯定 存在着性能上的 差异,在模拟肺 较高和较低的压 力设置时呼吸机 的性能降低
3
在呼吸机设置水 平以上增加吸气 末压力是激活呼 气和增加通气驱 动力的方式
reading meeting
局限性
试验结果应慎重应用
模拟肺并不能代替任何情况下病人的通气易变性 未评估吸气上升时间和吸气中止标准(可影响输送气体形态)
统计学分析
DT DTOT T-PIP Area 1%
PE
X_+SD
因 变 量
DB PT Peak Flow Area E DE
单次方差分析 自变量 双次方差分析 自变量之间
Scheffe 检验
reCaodminpgamnyeeLtoinggo
结论
结果
背景 方法
reading meeting
分析结果
reading meeting
定量评估的方法
E(X)=EIPI EI是各项要素的 分值, 如性能、 价格、服务、
厂商形象等, PI是权值, 我们 可根据自己的分 析, 给不同的 因素授以权值。
体现设备性能的 分析思路
reading meeting
结论
方法
背景 结果
reading meeting
指导思想
呼吸机性能评比也仅用一组模拟肺的阻力和顺应性来评比
模拟肺
评估指针
试验误差
气道阻抗
reading meeting
Company
LOGO
此课件下载可自行编辑修改,仅供参考! 感谢您的支持,我们努力做得更好!谢谢
❖各种临床应用意义指针中,最终真正体现 呼吸机性能的是响应时间和输出气体的流 速与稳定性。
也就是说, 病人的一个自主呼吸, 呼吸机是 否能立即触发呼吸切换与之同步, 呼吸机的阀瓣 是否能立即开闭而没有机械上的滞后, 同时呼吸 机输出的气流必须有足够的速度和稳定性, 以给 病人的吸气以充分而平稳的支持。
各变量之间P<0.05,具备统计学意义
P值选择 自变量之间P<0.01,表示变量之间有10%
的差异
七种呼吸机中PS在吸气平台结束以上的
实验观察 压力及呼气滞后时间均比PCV的大,但是
流速波形发时间变短,但是在 各个呼吸机中有所不同(具备统计学意义 )
reading meeting
试验结果
reading meeting
reading meeting
试验讨论
❖ 触发快速的触发能保证人机的呼吸同步, 同机型的触发延 迟来源于控制呼吸切换的不同运算差异以及呼吸机中电子 和机械程序上的差别。从前面的测试排序上来看, PB840 在触发方面的性能的确最佳。
❖ 在PS和PAC之间在气体输送和呼吸机响应上本质没有区 别,但是从 吸气转换为呼气时这两者之间肯定有差异。
❖ 当模拟肺峰流速增大时,大多数呼吸机的响应时间均减少
❖ 增加压力的设置值导致呼吸机性能更接近它们的理想功能
reading meeting
结果
结论
背景 方法
reading meeting
实验结论
1
2
同一款呼吸机在 PS和PAC之间 存在着小的差异, 差异主要是从吸 气转换为呼气和 整个呼气相中均 存在
reading meeting
❖试验方法:
具体措施
实验在一个模拟肺上进行, 模拟一个方形 流速波作为自主呼吸,对bear1000,
Evita4,Hamiltion Galileo,PB840,Servo 300A等种机型的一些性能进行分析
reading meeting
reading meeting
reading meeting
reading meeting
reading meeting
试验方法
PEEP PS PA/C
实验协定
5cmH2O 10,15,20cmH2O PIP15,20,25cmH2O
流量触发的设置尽可能灵敏而不引起误触发, 吸气压力上升时间设置最快
reading meeting
ICU常用呼吸机的性能评价及PS 与PAC的通气状况比较
结论
背景
方法 结果
reading meeting
大多数ICU新生代的呼吸机均能提供 PS,PAC的通气模式,其工作差异是 吸气转换为呼气的机制不同。
用一个有自主呼吸的模拟肺分别用 PS,PAC的工作方式来比较ICU常用的 呼吸机性能可使影响因素最小。
