2013 EHRAESC 心脏起搏器和心脏再同步治疗指南解读
2021心脏起搏器和心脏再同步治疗指南解读

2021心脏起搏器和心脏再同步治疗指南解读1. 引言1.1 概述心脏起搏器和心脏再同步治疗是近年来心脏病领域的重要研究方向,对于那些有心律失常或心功能衰竭等心脏问题的患者来说,这些治疗方式可以显著改善他们的生活质量和预后。
2021年,国际医学界发布了最新的心脏起搏器和心脏再同步治疗指南,为临床医生和患者提供了更加科学、准确的诊断标准和治疗方案。
1.2 文章结构本文将围绕着2021年心脏起搏器和心脏再同步治疗指南展开讨论,并对这些指南进行解读。
文章结构主要包含五个部分:引言、心脏起搏器介绍、心脏再同步治疗介绍、2021心脏起搏器指南解读以及结论与展望。
在引言部分,我们将首先简要介绍本文的背景和目的,并阐述这些内容对于医学界以及临床实践的重要性。
然后会逐一介绍接下来各个部分的主要内容和目标,为读者提供一个整体的框架。
1.3 目的本文的目的是帮助读者更深入地了解心脏起搏器和心脏再同步治疗,并对2021年发布的指南进行解读。
通过阐述其工作原理、应用范围以及发展历程,使读者对心脏起搏器有一个清晰明了的认识。
同时,我们还将介绍心脏再同步治疗的概念和原理,包括适应症和禁忌症,以及疗效评估和随访要点。
此外,我们还将详细解读2021年心脏起搏器指南,并与以往指南进行比较分析,探讨变化和争议点。
最后,在结论与展望部分,我们将总结主要发现并评价其意义,同时展望未来发展趋势,涉及挑战与机遇分析以及技术进展前景等方面。
2. 心脏起搏器介绍:2.1 工作原理:心脏起搏器是一种医疗设备,被植入在病人的胸部用以治疗心律失常。
它通过向心脏发出电信号来控制和调节心脏的跳动。
心脏起搏器通常由主体、电极导线和外部编程仪组成。
当心脏本身的自律性出现问题,无法正常生成电信号来控制心脏跳动时,心脏起搏器就派上了用场。
它会通过电极导线将电信号传递给心脏的特定区域,引发心肌收缩,从而使心脏保持正常的节奏和收缩力度。
2.2 应用范围:心脏起搏器广泛应用于各种不同类型的心律失常患者,包括窦房结功能障碍、房室传导阻滞、室上性逸搏等情况。
心脏再同步化治疗

操作步骤
1.冠状静脉窦插管 选择左锁骨下静脉穿刺或分离头静脉送入导引钢丝,然后将冠状静脉窦长鞘送入冠状静脉窦。 2.逆行冠状静脉窦造影 在置入冠状静脉窦电极导线前,首先应行逆行冠状静脉窦造影,了解冠状静脉窦及其分支血管的走行。 3.经冠状静脉窦置入左心室电极导线 逆行冠状静脉窦造影完毕后,撤除造影导管,再沿静脉鞘将电极导线送入心脏静脉分支。 4.起搏阈值测试 当经冠状静脉窦将左心室电极导线置入静脉分支后,进行左心室起搏阈值测试,并记录左心室电图及体表心 电图。此外,要进行高电压刺激,检测是否有膈神经刺激。最后再将右心房、右心室电极导线植入,分别测试右 心房、右心室及双心室起搏阈值。测试满意后,将电极导线与脉冲发生器相连,然后将其埋置在患者左胸前皮下 囊袋内。
1998年,美国心脏病学会(ACC)/美国心脏协会(AHA)起搏指南中将药物难治性心衰列为起搏的Ⅱb类适应 证。1998年Daubert等首先成功地经心脏静脉植入了左心室心外膜起搏导线,实现了左、右双心室同步起搏。
2001年,第1个商用双心室起搏装置在美国问世,次年获得美国食品药品监督管理局(FDA)批准。期间及此 后开展了Path-CHF、Insync、MUSTIC、MIRACLE等临床试验,证明双心室起搏可改善伴有QRS时限延长慢性心衰 患者的心功能、提高生活质量。
并发症
心脏再同步化治疗置入的并发症高于普通起搏器,除与常规起搏器置入类似的并发症,心脏再同步化治疗的 并发症主要与左心室起搏导线和冠状静脉窦有关。
1.冠状静脉窦夹层和穿孔 冠状静脉窦夹层可由过于暴力地推进指引导管或注射造影剂时,因其头端按压在血管壁而引起。冠状静脉窦 夹层的发病率为2%~5%,但通常愈合良好。冠状静脉窦穿孔很罕见。 2.左心室导线脱位 左心室导线的脱落率高于心房或右心室导线,脱位倾向于发生在置入后不久。 3.穿刺出血、神经损伤 经锁骨下静脉穿刺置入导线已广泛应用于临床,虽然相对安全而且简便,但仍需警惕。主要并发症包括误穿 锁骨下动脉、血胸、气胸、血气胸、神经损伤等。 4.感染 首次置入的感染发生率为0.5%~1%,但长时间的操作会增加风险。
心脏在同步治疗CRT适指南的认识和发展

心脏在同步治疗CRT适指南的认识和发展心脏在同步治疗(CRT)充血性心衰已走过20年的历程,随着循证医学的不断推出,CRT指南也在不断地拓展和更新。
CRT临床应用大致分以下几个阶段,90年代~:摸索阶段;2000年初期~:尝试阶段;2005年~:标准化治疗;2012年~:规范化治疗。
指南更新主要从以下几个方面体现,①起搏方式变化:1994年开始用双腔起搏器DDD/R模式治疗长PR间期的充血性心衰,通过缩短并达到一个理想的AV间期,来改善左心室充盈量,从而提高左室射血量。
但因为临床效果较差,1998年美国指南仅推荐为Ⅱb类适应证。
1998年左右开始双心室同步起搏治疗充血性心衰,用的仍是DDD/R 型双腔起搏器,只是用Y接头把左右心室电极导线共同插入起搏器的心室插孔内,实现了VV间期固定(VV间期=0)的双心室起搏。
2003年开始研发了VV间期可操控的三腔起搏器,可以根据患者心脏不同步状态来调整左室或右室提前起搏,并可程控提前起搏的时间,从而达到双心室更接近同步化状态,使治疗效果进一步提高,不仅能改善患者的心功能、生活质量,而且明显的降低了患者的住院率及死亡率。
因此,2005年,美国指南推荐CRT治疗充血性心衰为Ⅰ类适应证。
随后逐渐研发出起搏器携带Optivol 检测肺水肿的功能,Adaptiv适应性单纯左室或双心室起搏,左心室多点起搏功能,使CRT治疗达到获益最大化,并明显降低CRT无应答的发生率。
②心电图要求的变化:从指南制定开始对QRS波的要求是QRS间期增宽(≥120ms),随着研究的深入,发现宽QRS波的患者,CRT的应答率不尽相同,仅完全性左束支传导阻滞的患者,CRT的应答率最高,而室内阻滞和完全性右束支阻滞的患者,CRT的疗效不如完全性左束枝传导阻滞的患者,因此,在2013年欧洲、美国修订指南时推荐,完全性左束枝传导阻滞的患者是CRT治疗的Ⅰ类适应证,而完全性右束支传导阻滞及室内阻滞的患者为CRT 治疗的Ⅱ类适应证,QRS间期≥150ms,为Ⅱa类推荐;QRS间期在120ms~150ms,为Ⅱb类推荐。
2013ACCF和AHA急性ST段抬高性心肌梗死治疗指南更新解读

2013ACCF及AHA急性ST段抬高性心肌梗死治疗指南更新解读摘要:基于近期大型临床试验,ACCF及AHA不断更新急性冠脉综合征的治疗指南,近期ACCF及AHA公布了2013年STEMI治疗指南,其中有很多亮点,如提出首次医疗接触(FMC)到再灌注的救治时间,使得心肌梗死的救治由“院内急救”提前到“院前急救”,强调普拉格雷和替格瑞洛的抗栓地位等等,为急性心肌梗死的救治提供了最新依据。
关键词:美国心脏病学基金会;美国心脏协会;急性ST段抬高性心肌梗死;指南基于近期的大型临床试验,尤其是TRITONTIMI38和PLATO试验结果的公布,2012年8月美国心脏病学基金会(ACCF)美国心脏协会(AHA)更新了《不稳定性心绞痛和非ST段抬高性心肌梗死(UA和NSTEMI)治疗指南》,强调了新P2Y12受体拮抗剂普拉格雷和替格瑞洛在UA/NSTEMI患者中的抗栓地位。
过去几年,随着新的临床证据的出现,ACC及AHA分别于2007年和2009年更新了2004年公布的STEMI治疗指南。
2012年12月,ACCF及AHA于Circulation杂志发表了《2013年美国ACCF/AHASTEMI治疗指南》,该指南为急性ST段抬高性心肌梗死的救治提供了最新的循证医学证据,尤其强调了心肌梗死的早期救治在整个救治系统中的地位,在沿用D2N和D2B的同时,提出首次医疗接触(FMC)到再灌注的救治时间,使得心肌梗死的救治由“院内急救”提前到“院前急救”;同时,也强调了普拉格雷和替格瑞洛在心肌梗死患者中的抗栓地位;溶栓作为心肌梗死再灌注治疗重要措施也作了详细介绍,包括溶栓前后的抗栓治疗;CABG在心肌梗死患者存在溶栓或PCI禁忌证时是有益的补充。
为此,我们将指南解读如下,供同道们参考。
文中句子后括号内出现的“A、B、C”为证据级别,“Ⅰ、Ⅱ、Ⅲ”为推荐级别。
1急性心肌梗死发病时的救治1.1 STEMI区域性救治系统Ⅰ类推荐包括:(1)所有社区应该建立心肌梗死区域性救治系统,并进行医疗服务持续性质量改进,以提高救治成功率,建立如“生命线”或“D2B联盟”(B)。
心脏再同步治疗指南

植入型心律转复治疗建议I类建议ICD治疗是适应症*证据水平:A·心肌梗死所致LVEF<35%,且心肌梗死40天以上,NYHA心功能II级或III级·心肌梗死所致左心室功能不全,且心肌梗死40天以上,LVEF<30%,NYHA心功能I级·非可逆性原因导致的室颤或者血流动力学不稳定的持续性室速所致的心脏性骤停证据水平:B·NYHA心功能II或III级,LVEF≤35%的非缺血性心肌病患者·心肌梗死所致非持续性室速,LVEF<40%且心电生理检查能诱发出室颤或持续性室速·伴有器质性心脏病的自发的持续性室性心动过速,无论血流动力学是否稳定·原因不明的晕厥,在心电生理检查时能诱发有血流动力学显著临床表现的持续室速或室颤*患者疾病是慢性的,已经接受优化药物治疗且生存状态良好,预期寿命超过1年IIa类建议ICD治疗是合理的*证据水平:B服用β受体阻滞剂时出现晕厥和(或)室速的长QT综合征证据水平:C·原因不明的晕厥,伴有明显左室功能障碍和非缺血性扩张性心肌病·心室功能正常或接近正常的持续性室速·儿茶酚胺敏感性多形性室速,服用β受体阻滞剂后仍出现晕厥和(或)室速·致心律失常性右心室发育不良/心肌病,有一项以上主要SCD危险因素患者的SCD预防·肥厚型心肌病,有一项以上主要SCD危险因素·有晕厥史或有明确室速记录但没有引起心脏骤停的Brugada综合征患者·心脏结节病,巨细胞性心肌炎或Chagas病·在院外等待心脏移植的患者*患者疾病是慢性的,已经接受优化药物治疗且生存状态良好,预期寿命超过1年严重收缩性心力衰竭患者心脏再同步化治疗的建议I类建议有或没有ICD功能的CRT治疗是心力衰竭患者伴以下条件的治疗适应证*·NYHA心功能III级或非卧床IV级心衰症状·LVEF≤35%·QRS≥0.12s·窦性心律·优化药物治疗(证据水平:A)IIa类建议有或没有ICD功能的CRT治疗是心力衰竭患者伴以下条件是合理的*·NYHA心功能III级或非卧床IV级心衰症状·LVEF≤35%·QRS≥0.12s·房颤·优化药物治疗(证据水平:B)·NYHA心功能III级或非卧床IV级心衰症状·LVEF≤35%·经常依赖心室起搏·优化药物治疗(证据水平:C)*患者疾病是慢性的,已经接受优化药物治疗且生存状态良好,预期寿命超过1年建议分类I类根据病情状况,有明确证据或者专家们一致认为治疗对患者有益、有用或有效。
心脏再同步化治疗指南

轻、中度心功能不全(NYHA II) MIRACLE ICD II、MADIT-CRT、REVERSE QRS时限正常但有不同步证据的心衰患者 RETHINQ 合并房颤的心衰患者 MUSTIC AF、AVERT AF、Milos 起搏依赖且心功能受损的患者 BlOCK HF
扩张性心肌病或缺血性心肌病 标准抗心衰药物治疗后NYHAⅢ级或不必卧床的Ⅳ级 窦性心律 左室射血分数≤35% 左室舒张末内径≥55mm QRS波时限≥120ms
可能从CRT受益的特定人群 轻、中度心功能不全(NYHA II) 正常QRS波时限心衰患者 房颤律心衰患者 起搏依赖且心功能受损的患者
N Engl J Med 2009 Sep 1(Epub ahead of print)
MADIT-CRT confirms REVERSE: CRT reduces Heart Failure events or Death
Number at Risk ICD 731 621 379 173 43 CRT-D 1089 985 651 279 58
最新循证医学证据
轻、中度心衰患者 (NYHA II级或EF =35~45%)
NYHA II 的患者本身症状较轻,药物治疗多可改善, 多少、多久发展为更为严重的心衰? MIRACLE ICD II 旨在评价CRT对符合CRT适应证、NYHA II 级的患者的疗效 结果显示:心衰早期患者即可以从CRT治疗中获益。不足之处是该研究样本量较小,需要更进一步研究证实。 CRT有预防心衰进展的作用吗?
房间 房室
左-右心室
室内
心脏收缩不同步
LBBB在心衰患者很常见
8%
24%
EHRA-ESC 心脏起搏器和心脏再同步治疗指南

EHRA/ESC 心脏起搏器和心脏再同步治疗指南2014-10-17 22:38来源:丁香园作者:郭继鸿昃峰随着临床诊疗的不断进展,心脏起搏器及心脏再同步化治疗在临床治疗中的广泛应用,越来越多的患者从中受益。
2013年欧洲心律学会 /欧洲心脏病学会(EHRA/ESC)公布了新的心脏起搏器和心脏再同部步化治疗指南 [1]。
该指南的公布标志着国际领域对心脏起搏及心脏再同步化治疗理念的进一步更新。
与既往指南相比,新指南中关于起搏的适应证削减,而心脏再同步化治疗(cRT) 适应证放宽。
新指南共包括 65条推荐意见,其中,Ⅰ类推荐意见约占 35%,Ⅱa和Ⅱb类推荐意见各约占 32%和 17%,Ⅲ类推荐意见约占 15%。
在证据等级方面,只有 9%为 A级证据。
一、心脏起搏器治疗( 一)缓慢性心律失常的分类、临床症状及诊断对于缓慢性心律失常的治疗,新指南关注的重点在于,患者的心律失常是持续性还是非持续性、患者的心律失常是否有心电图记录,而不同于既往指南将患者按照病因 (例如,窦房结功能不全、心肌梗死或束支传导阻滞 )进行分类指南根据缓慢性心律失常的发作特点分为持续性缓慢型心律失常和间歇性缓慢型心律失常,其中持续性缓慢型心律失常根据病变的部位分为窦房结功能不全和房室传导阻滞两大类,间歇性缓慢型心律失常则根据有无明确的心电图记录分为两类 (图 1)。
图 1需要起搏治疗患者的缓慢型心律失常分类缓慢型心律失常临床症状可以由多种机制引发,最常见的机制为缓慢型心律失常导致的脑血流灌注不足,常见的症状包括晕厥、头晕、乏力等 (表 1)。
症状性的心动过缓则是起搏器治疗的重要指征,因此判断症状与心动过缓的关系十分的重要。
另外,在诊断方面持续性缓慢性心律失常通常可以根据心电图表现作出诊断,而间歇性缓慢型心律失常通常需要根据长程的监测才能做出相应的诊断。
记录到一次事件往往需要很长的时间,而反复发生的事件可造成患者伤害,甚至死亡。
表 2列出了相关症状发作频率及建议使用的心电监测技术。
2013年美国ACC HRS AHA 关于心脏再同步化治疗合理使用共识的解读

・专家笔谈・2013年美国ACC/HRS/AHA关于心脏再同步化治疗合理使用共识的解读贾静静 董颖雪 高连君DOI:10畅3877/cma.j.issn.1674-0785.2013.11.005作者单位:116011 辽宁省,大连医科大学附属第一医院心内科通讯作者:董颖雪,Email:dlsusan@126.com 随着心脏再同步化治疗(CRT)技术的发展及日益规范化,其逐渐成为心力衰竭患者非药物治疗的重要治疗选择。
基于2008ACC/AHA/HRS器械植入指南[1]、2009年ACC/AHA成人慢性心力衰竭治疗指南[2]、2012ACCF/AHA/HRS心律失常治器械治疗更新[3]的基础上,对于医师和患者面临的许多临床情况,既往的指南都没有进行系统的、详尽的描述。
为了更好地把握心血管介入操作的合理应用标准,2013年ACC联合HRS等8个学会组织等对三百余种现实临床情景下这些装置植入的适合程度提供了分级评估,其目标是提高医师和患者的决策水平并改善预后。
本文主要仅针对心力衰竭患者CRT/CRT-D植入的合理使用标准进行解读。
该指南主要针对CRT时遇到的不同的临床情景(指征),首次将临床情景进行系统的分类和描述,评定出合理的使用标准(AUC)。
来自临床的电生理学、普通心血管病学、介入心血管病学、无创的心脏影像学还有老年病学、内科医学等各学科方面的专家组成的编委组纳入不同的临床情景。
考虑到一系列临床医师可能遇到的各种各样的临床情景,这些情景包括日常实践中能遇到的“真实的”临床情况,包括那些可能未被临床指南涵盖的特异性症状,为临床医师考虑是否适合器械植入提供帮助。
在每一个主要的疾病的分类中,都有关于临床情景入选的标准从而避免这些指征的过度利用。
制定者希望将来能通过它们为医生和患者的决策提供有价值的协助,帮助医疗决策并协助医生和相关利益者在采用该方法时相互理解。
一、植入指征分级概念的更新既往的CRT指南均采用Ⅰ、Ⅱ、Ⅲ类推荐,A、B、C类证据对临床指征是否符合指南进行推荐分级,而该指南是针对临床情景进行分级。
心内科考博知识汇总
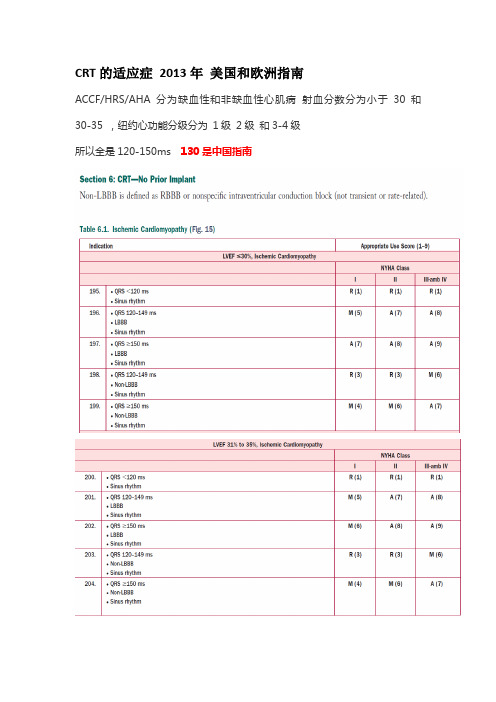
CRT的适应症2013年美国和欧洲指南ACCF/HRS/AHA 分为缺血性和非缺血性心肌病射血分数分为小于30 和30-35 ,纽约心功能分级分为1级2级和3-4级所以全是120-150ms 130是中国指南欧洲指南2013 EHRA/ESC 心脏起搏器和心脏再同步化治疗指南所以两洲指南更强调的是左束支阻滞,在心功能分级较差的组,两个指南都看出左束支病人推荐都和左束支大于150ms病人差不多,所以不能以几类证据来错误理解美国指南,就是在某种情况下是推荐还是不推荐,欧洲指南在心功能I级情况下都不推荐置入CRT,而心功能2-4级,确实美国指南两个也是没有区别的,所以欧洲都作为一类推荐就是另一种状态的一致。
顺道带一下起搏器置入欧洲推荐ICD的一二级预防的推荐考题可能为I类适应症下文为会(AHA/ ACC/HRS)近期发布了2017室性心律失常患者的管理和猝死预防的指南推荐持续时间超过30s需要药物或者电复律才能终止的室速为持续性室速。
其余ICD植入的I类适应症Braunwald不稳定型心绞痛分级STEMI的再灌注治疗若在救护车或无PCI能力的医院诊断STEMI后,预计可在120min内转运至有条件PCI的医院并完成,争取90min内完成,若无法在120min内无法转运到位,则于10min内进行溶栓,若病人在有条件PCI的医院,争取60min内完成直接PCI的适应症:1 症状发作12小时以内并且有持续新发的ST段抬高或新发左束支传导阻滞的病人,2 12-48h若病人仍有心肌缺血证据,如仍有胸痛和ECG变化,也可以做溶栓适应症:两个或两个以上相邻导联ST段抬高(胸导大于等于0.2,指导0。
1)或病史提示AMI伴左束支传导阻滞,起病时间小于12h,年龄小于75岁,STMIE显著抬高的,大于75岁也可以考虑,如果时间超过12-24小时,仍有持续性胸痛或广泛ST段抬高,也可以考虑溶栓禁忌症:1.既往发生过出血性脑卒中,6个月内发生过缺血性脑卒中或脑血管事件,2中枢神经系统受损,颅内种类或者畸形,3 近期(2-4周)有活动性内脏出血,4 未排除主动脉夹层,5 入院时严重而未控制的高血压(大于180/110),6 目前正在使用治疗剂量的抗凝药,7、近期(2-4周)创伤史,8、近期(3周)外科大手术,9、近期(2周)曾有在不能压迫的大血管行穿刺术国内常用:尿激酶150万u-200万u30min内静滴,rtpa 先推15mg,然后30min内静滴50mg,然后60min内静滴35min,90min内用完100mg,用这个前得先静推5000u肝素,然后700-1000u/h静点48h溶栓再通标准:直接标砖:冠脉造影观察timi达到2-3级者说明再通,或者根据心电图抬高的ST段于2小时内回落大于50%,胸痛2小时内基本消失,2小时内出现再灌注心律失常,血清ckmb峰值提前出现(14小时内)致心律失常性右心室心肌病(arrhythmogenic right ventricularcardiomyopathy, ARVC) 又称为致心律失常性右心室发育不良(arrhythmogenic right ventricular dysplasia,A R V D ) ,是一种遗传性心肌病,以右心室心肌逐渐被脂肪及纤维组织替代为特征,左心室亦可受累。
2013 ESC CRT指南更新

I类适应证变化-欧洲
2012 ESC 2013 ESC
1
心脏节律 窦性心律
2
窦性心律
1
窦性心律
2
已植入常规起 搏器或ICD,高 度心室起搏依 赖 II,III,非卧床 IV
NYHA 分级
III,IV
II
II,III,非卧床 IV
EF
QRS
35%
LBBB, 120ms
30%
LBBB, 130ms
NYHA 分 级
III/不必卧 床的IV
III/不必卧 床的IV
III/不必卧 床的IV
II级
NA
III/IV
II级
EF QRS
35% 120ms
35% NA
35% NA
35% 120ms
35% NA
35% 非 LBBB,>1 50ms
35% LBBB, 120149ms
QRS<150ms组未显示出该疗效
The Benefit of Cardiac Resynchronization Therapy and QRS Duration:A Meta-Analysis.J Cardiovasc Electrophysiol, Vol. 23, pp. 163-168, February 2012
更新2:强调LBBB
• QRS≥120ms患者中,非LBBB图形患者的获益证据少于 呈LBBB图形者1,2。
– 荟萃分析显示,LBBB患者接受CRT治疗可显著降低临床事件, 非LBBB者未显示出如此疗效。 – RAFT研究显示,LBBB患者获益明显,非LBBB图形的心衰患者, 若QRS时限显著延长,亦可获益于CRT3。 – 右心室心尖部起搏导致的QRS延长者接受CRT治疗同样可获益。
心室同步化治疗和起搏器护理科内ppt课件

• 中国心脏再同步治疗慢性心衰的建议(2009年修 订版)
• 最新的2012欧洲心衰指南关于CRT治疗部分
2012心衰指南CRT建议 采用PP管及配件:根据给水设计图配置好PP管及配件,用管件在管材垂直角切断管材,边剪边旋转,以保证切口面的圆度,保持熔接部位干净无污物
有传统起搏适应证而无其他CRT指证患者
预计在良好功能状态下生存大于1年: •NYHA III- IV级, EF< 35%,不论QRS波的宽度,应该考虑CRT 减少心衰恶化风险 •NYHA II级, EF< 35%,不论QRS波的宽度,可考虑CRT 减少心 衰恶化风险
注:有关AF和起搏依赖患者CRT的临床依据不够充分
缓解症状 改善生活质量
恢复机械和电同步 逆转左室重构
降低死亡 延长寿命
采用PP管及配件:根据给水设计图配 置好PP管及配 件,用 管件在 管材垂 直角切 断管材 ,边剪 边旋转 ,以保 证切口 面的圆 度,保 持熔接 部位干 净无污 物
心脏再同步治疗增加了心脏的 工作效率
采用PP管及配件:根据给水设计图配 置好PP管及配 件,用 管件在 管材垂 直角切 断管材 ,边剪 边旋转 ,以保 证切口 面的圆 度,保 持熔接 部位干 净无污 物
ß受体阻滞剂
限制毛驴速度, 从而节约能量
限制速度
最小
采用PP管及配件:根据给水设计图配 置好PP管及配 件,用 管件在 管材垂 直角切 断管材 ,边剪 边旋转 ,以保 证切口 面的圆 度,保 持熔接 部位干 净无污 物
地高辛
就像放在毛驴前面的萝卜,吸引毛驴快跑
采用PP管及配件:根据给水设计图配 置好PP管及配 件,用 管件在 管材垂 直角切 断管材 ,边剪 边旋转 ,以保 证切口 面的圆 度,保 持熔接 部位干 净无污 物
2013心脏起搏器和心脏再同步治疗指南解读

《中国医学前沿杂志(电子版)》2013 年第 5 卷第 11 期● 国际循证指南共识 ● 652013 EHRA/ESC 心脏起搏器和心脏再同步 治疗指南解读孙玉杰,张海澄(北京大学人民医院 心脏中心,北京随着起搏器及心脏再同步化治疗在临床的广泛应用,越来越多的心律失常及心功能不全患者从中获益,大大改善了患者的预后、延长了生存期。
2013 年欧洲心律学会 / 欧洲心脏病学会(EHRA/ ESC )心脏起搏器和心脏再同步治疗指南[1]的公布标志着国际上对该领域的理念和治疗原则又一次大的更新,本文将对此作简要阐述。
1 针对缓慢型心律失常的起搏治疗根据缓慢型心律失常发作的时间间隔,该类疾病可分为持续性缓慢型心律失常和阵发性缓慢型心律失常。
其中,持续性缓慢型心律失常根据病变累及心脏传导系统的不同部位,又可分为窦房结功能100044)不全和房室传导阻滞两大类;而根据患者的临床表现和是否有明确的心电图记录结果,阵发性缓慢型心律失常又可分为有明确心动过缓心电图记录和没有明确心动过缓心电图记录两大类,具体如图 1。
1.1 持续性缓慢型心动过缓的起搏治疗1.1.1 窦房结功能不全 大量临床试验证实,窦房结功能不全患者植入永久性心脏起搏器并不能延长患者的生存期,因此在决定是否植入起搏器之前主要考虑的是患者是否有心动过缓相关的临床症状。
如果患者没有临床症状或者临床症状与该种心律失常无明确关系,则不建议植入起搏器。
具体起搏建议如下:需要起搏治疗的缓慢型心律失常持续性缓慢型心动过缓阵发性缓慢型心律失常窦房结功能不全房室传导阻滞有心电图记载无心电图记载器质性功能性束支传反射性不明原因导阻滞晕厥晕厥阵发性房室传导阻滞迷走神经介导的窦性停窦房阻滞和窦性停搏(包括慢快综 搏和房室传导阻滞合征)特发性房室传导阻滞房颤并缓慢心室传导图 1 需要起搏治疗的缓慢型心律失常分类通讯作者:张海澄E-mail:zhc@66 ●国际循证指南共识●Ⅰ类:患者有明确的与心动过缓相关的临床症状时,建议植入永久性起搏器。
2013+ESC+心脏起搏与再同步化治疗指南

Conclusions There is strong evidence that CRT reduces mortality and hospitalization, improves cardiac function and structure in symptomatic chronic HF patients with optimal medical treatment, severely depressed LVEF (i.e. ≤35%)and complete LBBB. In these patients, CRT was superior either to optimal medical therapy or to ICD alone. In these patients, further research is very unlikely to change our confidence in the estimate of effect. There is no evidence of a substantial heterogeneity of effect on morbidity or on mortality amongst patients with HF in NYHA classes Ⅱ,Ⅲ or ambulatory IV. Therefore, this Task Force agrees to merge the recommendations of the 2012 ESC Guidelines on HF, and to provide one common set of recommendations for all patients with symptomatic HF irrespective to NYHA class(Ⅱ~Ⅳ). Finally, there is no evidence of benefit in patients with HF and QRS <120 ms.
2013ESH指南心内科科室会幻灯revised添加解说词0731

高品质降压
荟萃分析:
缬沙坦降压疗效与厄贝沙坦、替米沙坦相当,优于氯沙坦
缬沙坦 氯沙坦 厄贝沙坦 替米沙坦 奥美沙坦
160mg 100mg 300mg 80mg 0
40mg
收缩压下降值(mmHg)
-4
-8
-12
-12
-16 -15.3*
-14
-16
-16.5
-20
*缬沙坦组与氯沙坦组有显著性差异,与其他治疗组之间均无显著性差异
I-PRESERVE
第一个被证实对心衰患者具有
长期益处的ARB,降低心衰患
者联合死亡率和发病率13.2%3
氯沙坦在降低全因死亡或心
源性死亡方面的疗效与卡托 普利相当5
全因死亡和心血管住院的 主要复合终点与安慰剂相
比无显著性差异6
1. Mochizuki S, et al. Lancet 2007; 369: 1431–39. 2. Pfeffer MA, et al. N Engl J Med. 2003;349(20):1893-906. 3. Cohn JN, et al. N Engl J Med. 2001;345(23):1667-75. 4. Dickstein K, et al. Lancet 2002; 360: 752–60. 5. Pitt B, et al. Lancet. 2000;355:1582-1587. 6. Massie BM, et al. N Engl J Med. 2008;359(23):2456-67
缬沙坦预防再发心梗作用与卡托普利相当
McMurray J, et al. J Am Coll Cardiol. 2006;47(4):726-33.
心衰领域里程碑式的研究——Val-HeFT: ARB(缬沙坦)显著降低心衰患者死亡率与发病率
ESC 2021心脏起搏器和心脏再同步治疗指南解读(全文)

ESC 2021心脏起搏器和心脏再同步治疗指南解读(全文)2021年8月29日《欧洲心脏杂志》在线发表欧洲心脏病学会(ESC)心脏起搏和心脏再同步治疗(Cardiac resynchronization therapy, CRT)最新指南。
随着全世界人均寿命的延长,起搏器植入数量呈持续上升趋势,全球每年大约植入100万台。
自20世纪50年代末以来起搏器主要用于治疗缓慢心律失常,随着技术飞速发展,适应证扩大至心力衰竭领域,CRT成为心力衰竭重要的非药物治手段。
近年“生理性起搏”的探索和日趋完善,结构性心脏病治疗新手段的出现和对系统性疾病的深入认识,引领心脏起搏进入全新时代。
基于上述进展,最新指南涵盖了2013年ESC起搏指南发布以来心脏起搏与CRT的新概念、医患共同决策、适应证和起搏模式更新、如何减少并发症等临床关键问题,同时新增了经导管主动脉瓣植入术(Transcatheter aortic valve implantation, TAVI)和心脏手术后起搏的章节,为临床实践提供了重要参考。
指南更新要点ESC 20211、新概念:起搏类型和模式,包括传导系统起搏和无导线起搏;起搏的性别差异;决策诊断工具(医患共同决策);以病人为中心的随访与管理等;2、筛查推荐:实验室检查、睡眠评估、心电监测、电生理检查与颈动脉窦按摩、直立倾斜试验、运动试验和基因检查;3、缓慢心律失常和传导系统疾病的起搏适应证;4、心脏再同步治疗适应证;5、全新的起搏策略:希氏束起搏和左束支区域起搏;6、特定情况下的起搏:TAVI和心脏外科手术的围手术期起搏;7、无导线起搏;8、心脏起搏的心脏风险评估和如何避免并发症;9、心肌病和各种浸润性、炎性疾病的起搏;10、以病人为中心的随访与管理(围手术期管理、核磁检查、放疗、临时起搏、围手术期、运动等)。
更新亮点一:心动过缓或传导系统疾病的评估20201年指南首次用一整章的篇幅讨论是否需要心血管植入式电子设备(Cardiovascular implantable electronic device, CIED)的决策,包括新的诊断工具和在特定情况下推荐需要执行的测试(见表1、图1)。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
2013 EHRA/ESC 心脏起搏器和心脏再同步治疗指南解读孙玉杰,张海澄(北京大学人民医院 心脏中心,北京 100044)通讯作者:张海澄 E-mail :zhc@随着起搏器及心脏再同步化治疗在临床的广泛应用,越来越多的心律失常及心功能不全患者从中获益,大大改善了患者的预后、延长了生存期。
2013年欧洲心律学会/欧洲心脏病学会(EHRA/ESC )心脏起搏器和心脏再同步治疗指南[1]的公布标志着国际上对该领域的理念和治疗原则又一次大的更新,本文将对此作简要阐述。
1 针对缓慢型心律失常的起搏治疗根据缓慢型心律失常发作的时间间隔,该类疾病可分为持续性缓慢型心律失常和阵发性缓慢型心律失常。
其中,持续性缓慢型心律失常根据病变累及心脏传导系统的不同部位,又可分为窦房结功能不全和房室传导阻滞两大类;而根据患者的临床表现和是否有明确的心电图记录结果,阵发性缓慢型心律失常又可分为有明确心动过缓心电图记录和没有明确心动过缓心电图记录两大类,具体如图1。
1.1 持续性缓慢型心动过缓的起搏治疗1.1.1 窦房结功能不全 大量临床试验证实,窦房结功能不全患者植入永久性心脏起搏器并不能延长患者的生存期,因此在决定是否植入起搏器之前主要考虑的是患者是否有心动过缓相关的临床症状。
如果患者没有临床症状或者临床症状与该种心律失常无明确关系,则不建议植入起搏器。
具体起搏建议如下:图1 需要起搏治疗的缓慢型心律失常分类Ⅰ类:患者有明确的与心动过缓相关的临床症状时,建议植入永久性起搏器。
Ⅱb类:患者的临床症状可能和心动过缓相关,可以考虑植入永久性起搏器。
Ⅲ类:当患者没有临床症状,或者造成心动过缓的诱因可以去除时,不建议植入永久性起搏器。
对于窦房结功能不全患者而言,首选的起搏模式为频率适应性双腔起搏(DDDR),而不推荐右心室单腔起搏,以减少起搏器综合征的发生率,并降低诱发房颤和心功能不全的风险。
如果患者有心脏变时功能不全,尤其是对于年轻人或者活动量较大的患者,可以选择DDDR+房室管理(A VM)或心房起搏(AAIR);而对于没有心脏变时功能不全的患者,则可以选择双腔起搏(DDD)+A VM 或心房按需起搏(AAI)。
1.1.2 获得性房室传导阻滞 与窦房结功能不全导致的心动过缓相比,在决定获得性房室传导阻滞患者是否需要植入起搏器时,临床症状所占的比重则少得多,这主要是因为房室传导阻滞真正可怕的地方在于潜在的心搏骤停的风险;因此,我们在抉择时需要充分评估患者疾病的未来发展轨迹。
大量的临床试验已经证实,对二度Ⅱ型和三度房室传导阻滞患者植入永久起搏器后,可以明显预防晕厥的发生,延长生存期[2]。
然而,目前对二度Ⅰ型房室传导阻滞阻滞的患者而言,是否需植入起搏器尚存在争议,除非患者有明确的房室传导阻滞相关的临床症状,或者电生理检查证实传导延迟位于希氏束及其以下水平。
在该方面的指南建议具体为:Ⅰ类:二度Ⅱ型和三度房室传导阻滞患者无论是否有临床症状,均建议植入永久性起搏器。
Ⅱa类:二度Ⅰ型房室传导阻滞阻滞患者有明确相关的临床症状,或者电生理检查证实传导延迟位于希氏束及其以下水平,可以考虑植入永久性起搏器。
Ⅲ类:如果造成房室传导阻滞的诱因可以去除,则不建议植入永久行起搏器。
在该类患者当中,双腔起搏相比于单纯心室起搏的优势并不在于降低患者的死亡率,而在于降低起搏器综合征的发生率,从而改善生活质量。
因此,临床医生在选择起搏模式时需要根据具体情况而定,综合考虑患者的获益和经济条件,做出最合适的选择。
指南推荐,如果房室传导阻滞患者合并有窦房结功能障碍,首选的起搏模式为DDDR,其次为DDD和频率适应性心室起搏(VVIR);如果患者窦房结功能正常,首选的起搏模式为DDD,其次为心房心室双感知的心室起搏(VDD)和VVIR。
对于合并房颤的患者,则首选VVIR起搏,可以有效缓解患者胸闷、憋气症状,改善活动耐量,提高生活质量。
1.2 阵发性缓慢型心律失常1.2.1 有心电图记录的缓慢型心律失常 根据患者临床症状和心电图表现的不同,可将该类患者分为窦房结疾病(包括慢快综合征)、阵发性房室传导阻滞(包括房颤合并缓慢心室传导)、反射性晕厥患者出现发作性心动过缓或心脏停搏这三大类。
对于窦房结功能障碍(包括慢快综合征)引起的有明确心电图记录缓慢型心律失常的患者,如满足以下两点要求,则建议植入永久性起搏器:①平素无症状但心电图表现为持续性窦性心动过缓(心率40~50 次/分,如记录到有窦性停搏或者窦房传导阻滞并伴相关的临床症状;②慢快综合征患者在快速型心律失常终止后出现长时间的窦性停搏。
发作性房室传导阻滞(包括房颤合并缓慢心室传导)患者的起搏器植入指征与持续性房室传导阻滞相同,仅二度Ⅱ型和三度房室阻滞是指南推荐的适应证。
大量临床研究表明,反射性晕厥出现发作性心动过缓或心脏停搏患者即使接受心脏起搏治疗,对于缓解症状、预防再次晕厥发作方面并无明显获益[3],因此一般情况下该类患者并不推荐植入起搏器,除非患者年龄偏大(40岁以上)、反复出现无征兆的晕厥发作、心电图明确记录到心动过缓或者窦性停搏的证据(Ⅱa类推荐)。
1.2.2 可疑心动过缓发作(无客观心电记录) 对于束支传导阻滞伴原因不明晕厥的患者,在决定其下一步治疗方案之前,需要首先进行心内电生理检查评估。
如HV间期>70 ms,或在心房递增起搏时出现二度至三度希氏束-浦肯野纤维传导阻滞,则推荐植入永久性起搏器;如电生理检查结果为阴性,是否需植入起搏器则应很慎重,需综合评估其获益风险(Ⅱb类推荐)。
在束支传导阻滞患者中,还有一类发生率虽较低、但可能迅速进展成为完全性房室传导阻滞的心律失常——交替性束支传导阻滞,此类患者的心电图特点是在一份心电图上记录到双束支阻滞交替出现或呈三分支阻滞,或者一份心电图上表现为右束支传导阻滞合并左前分支阻滞,而另一份心电图上表现为右束支传导阻滞合并左后分支阻滞,这些患者需要立即植入起搏器。
而如果患者是除外交替性束支传导阻滞的其他类型束支阻滞,又没有相应的临床症状,则不推荐起搏治疗。
对于心脏抑制型颈动脉窦综合征并反复发作原因不明晕厥的患者,目前已有足够的的临床研究证明植入起搏器可以显著降低晕厥复发次数(约75%)。
DDDR是公认的最理想的起搏模式。
对于血管迷走性晕厥,如果是非心脏抑制型,则不推荐植入起搏器;如为心脏抑制型,当患者年龄较大(40岁以上)、晕厥反复发作、其他治疗无效,可考虑植入起搏器(Ⅱb类推荐),此时起搏模式同样推荐DDDR。
1.2.3 不明原因晕厥 对于不明原因晕厥患者,如ATP试验阳性,可考虑植入起搏器以减少晕厥发生次数(Ⅱb类推荐),否则均不推荐植入起搏器[4]。
1.3 特殊情况下的起搏治疗 在很多特殊情况下,当患者出现各种缓慢型心律失常时,亦应考虑心脏起搏治疗,当然也要综合考虑其基础疾病情况、其他器官脏器功能情况、血流动力学水平等,从而取得最佳获益。
在急性心肌梗死患者当中,如果出现新发的束支传导阻滞,甚至二度Ⅱ型或三度房室传导阻滞,若该心律失常呈一过性,目前尚无证据表明心脏起搏可以改善预后,因此指南并不推荐给予传统的针对心动过缓的起搏治疗;若房室阻滞转为永久性,则应按照上述房室阻滞患者起搏器的植入指征进行下一步治疗。
心脏外科手术、介入治疗动脉瓣膜置换术及心脏移植术后发生缓慢型心律失常的情况较多见,其中部分缓慢型心律失常可在术后数天内消失,如心律失常在术后持续存在,则需参考非手术患者起搏器植入指征制订下一步治疗方案。
对于术后发生高度或完全性房室传导阻滞的患者,指南推荐如7天以后仍未恢复则考虑植入起搏器,而在观察期间患者发生逸搏心律的频率较低、心脏传导功能完全恢复的可能性较小时,这一周的观察期可适当缩短。
对于术后出现窦房结功能不全的患者,指南推荐可以监测其心律情况长达数周,然后决定是否植入起搏器。
肥厚型心肌病患者发生房室传导阻滞的概率较低,一旦发生则常提示患者可能合并有特殊病因,如PRKAG2基因突变、法布里氏病、心肌淀粉样变等,此类患者的心脏起搏治疗规范与前述房室传导阻滞的起搏治疗相同。
在没有特殊产科疾患的前提下,先天性房室传导阻滞的孕妇一般可耐受常规的阴道分娩。
如果孕妇的心电图表现为稳定的窄QRS波群的交界区逸搏心律,可以推迟到产后再接受心脏起搏治疗;但如果心电图记录到缓慢型宽QRS波群的逸搏心律,则需要在妊娠期间植入永久性起搏器。
指南推荐,对于有症状的心脏传导阻滞的孕妇(尤其是孕龄8周以上的孕妇),在综合评估其病情及风险后,可考虑在超声引导下行永久性起搏器植入术。
就起搏模式而言,指南更推荐单腔起搏模式。
一度房室传导阻滞在大部分情况下被认为是良性病变,不会引起特殊临床不适,也毋需特殊治疗;但少数一度房室阻滞患者(PR间期>0.3秒)在运动后可能会出现类似起搏器综合征的临床表现。
由于PR间期过短,心房在舒张期过早开始收缩,造成心室充盈不足,肺毛细血管楔压升高,压力传导到右心,进而出现颈静脉怒张、体循环淤血等表现。
基于以上机制,指南推荐PR间期>0.3秒且临床有明显一度房室传导阻滞相关临床表现的患者可考虑接受永久性起搏器植入术(Ⅱb类推荐)。
2 心脏再同步化治疗(CRT)面对目前心力衰竭患者数量居高不下的趋势,指南再次肯定了CRT在该领域的地位。
统计显示,2011年在中欧和西欧地区,每100万例患者当中有140例患者接受CRT,保持明显上升势头。
在机制上,CRT主要是通过协调心房与心室的激动,保持左、右心室及心室内激动的同步性,从而达到改善心室功能、减少二尖瓣反流,并逆转心室重构的目的。
指南中将需要接受CRT的患者分为两大类:窦性心律和房颤心律患者。
2.1 窦性心律 现已有明确证据表明,对于合并完全性左束支传导阻滞(LBBB)并且有严重临床症状的慢性心功能不全患者,在充分药物治疗基础上给予CRT可以明显改善心脏功能和结构,降低死亡率和住院率。
其中,对CRT反映最好的患者特点包括女性、宽QRS波(>150 ms)、完全性LBBB、除外缺血性心肌病,此时患者获益最大。
然而,对于QRS波群<120 ms的心力衰竭患者而言,尚无证据表明可以通过CRT获益。
值得注意的是,最新指南在决定适应证时并不会根据心功能的水平而区别对待,而是将所有NYHA分级Ⅱ~Ⅳ级的患者同样推荐。
具体指南推荐意见为:Ⅰ类:合并LBBB且QRS波群>150 ms(证据等级A),合并LBBB且QRS波群介于120~150 ms(证据等级B);Ⅱa类:合并LBBB且QRS波群>150 ms;Ⅱb类:合并LBBB但QRS波群介于120~150 ms;Ⅲ类:QRS波群时间<120 ms的慢性心力衰竭患者。
在起搏模式方面,指南推荐双心室同时起搏,其中左室导联尽可能避免放置在心尖部,而应该放在最晚被激动的节段。
