最新D2胃癌根治术步骤
远端胃癌D2淋巴结清扫术

6.切开十二指肠韧带前叶浆膜,清除肝固有动脉、 胆总管和门静脉内测的脂肪、纤维组织及淋巴 结(No.12a)显露肝总、肝固有、胃右、胃十 二指肠动脉的汇合处。
7.于胃右动脉根部结扎切断并清除周围脂肪、纤 维组织和淋巴结(No.5)
8.于肝总、肝固有动脉汇合处仔细分离该处脂肪、 纤维组织、淋巴结(No.8a)该处后方为脾静脉汇入
3.于肠系膜上静脉右侧可见斜行走向的副结肠右 静脉,在其根部向外上方分离,显示为结肠静 脉干,将其周围脂肪。纤维组织和淋巴结一并 清除(No.14v)。
4.向胃侧分离胃网膜右静脉,于十二指肠下前静 脉汇入处上方结扎切断胃网膜右静脉
5.向上翻起幽门,沿原分离平面向胰腺上缘分离, 显露胃网膜右动脉,于根部结扎,并清除周围 脂肪及淋巴结,至此,No.6清扫完成
远端胃癌D2淋巴结清扫术
D2根治术定义
进展期胃癌具有较高的淋巴结转移率,胃癌术
中淋巴结清扫程度的意义,不仅与术后远期生 存率密切相关,还可降低术后的局部复发率, 淋巴结清扫应按不同胃癌分期进行不同程度的 清扫。 最新颁布的日本《胃癌治疗规范》将胃癌D2根 治术称为“标准胃癌根治术”,并成为Ⅰb、 Ⅱ、ⅢA以及部分ⅢB期胃癌推荐术式。
切除范围
根据肿瘤大小、部位,切除近、远端2/3
的胃或全胃并加上清扫与肿瘤相对应的 第一站和第二站淋区域性淋巴结
腹腔淋巴结分组
根据淋巴结分站,胃窦部肿瘤的淋巴 结清扫范围如下:
手术步骤
1.进腹后,一助将横结肠向足侧牵引,二助将胃向头侧牵 拉,拉紧横结肠系膜及大网膜后叶。
2.于横结肠网膜带处剪开大网膜前叶,右至结肠 肝区,左至肝区,钝性、锐性结合分离大网膜 后叶及横结肠系膜前叶,直至胰腺上缘
肝门静脉处,注意不要损伤
最新D2胃癌根治术步骤

D2胃癌根治术步骤一、胃癌的淋巴结分组。
NO.1-贲门右淋巴结。
NO.2-贲门左淋巴结。
NO.3-胃小弯淋巴结。
NO.4sa-胃短血管淋巴结。
NO.4sb-胃网膜左血管淋巴结。
NO.4d-胃网膜右血管淋巴结。
NO.5-幽门上淋巴结。
NO.6-幽门下淋巴结。
NO.7-胃左动脉淋巴结。
NO.8a-肝总动脉前淋巴结。
NO.8p-肝总动脉后淋巴结。
NO.9-腹腔干淋巴结。
NO.10-脾门淋巴结。
NO.11p-脾动脉近端淋巴结。
NO.11d-脾动脉远端淋巴结。
NO.12a-肝十二指肠韧带内沿肝动脉淋巴结。
NO.12b-肝十二指肠韧带内沿胆管淋巴结。
NO.12p-肝十二指肠韧带内沿门静脉后淋巴结。
NO.13-胰头后淋巴结。
NO.14v-肠系膜上静脉淋巴结。
NO.14a-肠系膜上动脉淋巴结。
NO.15-结肠中血管淋巴结。
NO.16a1-主动脉裂孔淋巴结。
NO.16a2-腹腔干上缘至左肾静脉下缘之间腹主动周围脉淋巴结。
NO.16b1-左肾静脉下缘至肠系膜下动脉上缘之间腹主动脉周围淋巴结。
NO.16b2-肠系膜下动脉上缘至腹主动脉分叉之间腹主动脉周围淋巴结。
NO.17-胰头前淋巴结。
NO.18-胰腺下缘淋巴结。
NO.19-膈下淋巴结。
NO.20-膈肌食管裂孔淋巴结。
NO.110-下胸部食管旁淋巴结。
NO.111-膈上淋巴结。
NO.112-中纵膈后淋巴结最近日本胃癌研究会刚发表于新英格兰医学杂志上的研究结果,不主张行NO.16组淋巴结清扫,因为不增加生存率,反而并发症及术中出血和手术时间延长。
二、癌肿位置与淋巴结分站的关系LMU/MULMLU/UML LD/L LM/M/ML MU/UM U E+NO.1 1 2 1 1 1NO.2 1 M 3 1 1NO.3 1 1 1 1 1NO.4sa 1 M 3 1 1NO.4sb 1 3 1 1 1NO.4d 1 1 1 1 2NO.5 1 1 1 1 3NO.6 1 1 1 1 3NO.7 2 2 2 2 2NO.8a 2 2 2 2 2NO.8p 3 3 3 3 3NO.9 2 2 2 2 2NO.10 2 M 3 2 2NO.11p 2 2 2 2 2NO.11d 2 M 3 2 2NO.12a 2 2 2 2 3NO.12b,p 3 3 3 3 3NO.13 3 3 3 M MNO.14v 2 2 3 3 MNO.14a M M M M MNO.15 M M M M MNO.16a1 M M M M MNO.16a2,b1 3 3 3 3 3NO.16b2 M M M M MNO.17 M M M M MNO.18 M M M M MNO.19 3 M M 3 3 2NO.20 3 M M 3 3 1NO.110 M M M M M 3NO.111 M M M M M 3NO.112 M M M M M 3L-胃下部,M-胃中部,U-胃上部,D-十二指肠,E-食管。
胃癌开放手术:全胃切除术伴D2淋巴结清扫术

胃癌开放手术:全胃切除术伴D2淋巴结清扫术介绍
全胃切除术(Total gastrectomy,TG)是一种全胃切除术,包括贲门和幽门部的全胃切除术,是一种治疗近端胃癌的手术方法。
与远端胃切除术一样,晚期胃癌TG的淋巴结清扫范围建议在D2级,TG的D2级还包括#2(左心旁LNs包括沿左膈下动脉食管贲门支的LN)、#4sa(沿胃短动脉的左大曲率LNs),#10(脾门LNs,包括位于胰尾远端的脾动脉、胃短动脉的根部以及沿着胃网膜左动脉靠近其第一个胃支的LNs)和#11d(脾动脉远端从其起点到胰腺尾端的一半,通常从胃后动脉开始从脾动脉开始,到胰尾端)LN组伴远端胃切除术。
胃癌的TG范围比远端胃切除术宽,脾门周围淋巴结剥离术技术难度大,手术并发症如食管空肠吻合口漏、脾动脉假性动脉瘤等都是致命的。
此外,联合切除与保留邻近器官如胰腺和脾脏治疗TG的争论由来已久。
在这一章中,我们将讨论TG手术的历史变迁以及TG与LN剥离的技术方面。
开放TG后重建的详细技术将在另一章中讨论。
TG开始
1897年,瑞士苏黎世大学的卡尔·B·施拉特(Carl B.Schlater)为癌症进行了第一次全胃切除术,第一次全胃切除术是无空肠吻合术的食管空肠吻合术。
第一例病例后,重建型逐渐发展,1907年,Cesar Roux建议采用“RouxenY”吻合术与食管空肠末端吻合术。
目前最流行的TG重建方法是改良RouxenY,endtoside食管空肠吻合术,这是thomasg.Orr于1943年首次报道的。
胃癌TG淋巴结清扫范围的研究。
远端胃癌根治(D2)手术规范

切口与保护
上腹部正中左绕脐切口 上至剑突 下至脐下2cm
腹腔探查
Douglas窝→腹主动脉周围→ →脾门、胰尾区及肠系膜根部→
→肝→癌肿
垫 脾(上极后方)
防止牵拉大网膜 脾下极撕裂出血
解剖胃结肠韧带、脾结肠韧带
★手术者左手提起大网膜,助手双手握捏横结肠,分别向上、下方牵引 ★先向左侧至脾下极(切除胃网膜左动脉第二分支以远的大网膜)再向 右侧至结肠肝曲
清除肝十二指肠韧带、幽门上淋巴结
于胆总管右侧切开肝十二指肠韧带表面腹膜至肝门,于肝门处游离腹膜与 胆总管及肝固有A间隙,切断该腹膜,向下钝性剥离,显露胃右A、V, 并 于跟部结扎离断 ★主刀:左手持镊子,右手超声刀或电刀 ★一助:左手将十二指肠降部向内侧牵拉,右手持长弯或镊子
切断肝胃韧带、十二指肠
游离十二指肠降部、胰头部
十二指肠第二段外侧缘切 开后腹膜,在一个无血管 间隙非常容易地游离十二 指肠,进一步可以游离胰 头,将整个胰头、十二指 肠向左侧翻起 (Kocher,s切口)
结扎切断胃网膜右动、静脉根部
胃网膜右V根部标志(胃十二指肠静脉、胃结肠干)
【幽门下淋巴结( No.6 )、胃网膜右动脉右半( No.4d )】
剥离横结肠系膜前叶、胰体尾前包膜
★剥离结肠系膜前叶:主刀左手提起大网膜、胃结肠韧带,一助向下牵拉横结肠 ★剥离胰腺被膜时:手术者左手持镊子,右手持电刀或超声刀,第一助手左手用 纱布将胰腺向下后方牵拉,右手持镊子协助牵拉胰腺被膜 【中结肠动脉周围淋巴结(No.15)、肠系膜上静脉周围淋巴结( No.14 )】
切断胃左动、静脉(No.7)
结扎切断胃左静脉,于胃左动脉根部双重结扎切断
清除No.1、No.3淋巴结
★由贲门向下、清除胃小
腹腔镜胃癌根治术

腹腔镜胃癌根治术胃癌手术方法: 一、腹腔镜远端胃癌根治术(D2 )(2012-06-24 11:57:43)转载▼标签:杂谈一、腹腔镜远端胃癌根治术(D2 )1. 适用于胃中下部癌。
2. 肿瘤远近切缘应在3~5 cm以上。
当幽门管受侵时,十二指肠切缘应距肿瘤3 cm以上。
对于早期胃癌可保留大网膜;进展期胃癌,应切除大网膜、胃远端大部,十二指肠球部部分,清扫1, 3, 4d, 4 sb, 5, 6, 7, 8a, 9, 11p, 12a, 14v组淋巴结。
腹腔镜下完全切除横结肠系膜前叶及胰腺被膜存在一定的难度,因此对于后壁肿瘤侵犯浆膜明显者,应酌情考虑中转开腹以完成全网膜囊切除。
3. 采用气管内插管全身麻醉。
取平卧分腿位。
术者站于患者左侧或两腿之间。
4. 脐孔穿刺并建立气腹,也可采用开放式。
维持腹内压在12~15 mm Hg(1 mm Hg = 01133 kPa) 。
通常在脐孔处或在耻骨上10 mm 戳孔放置镜头,左侧腋前线肋缘下行12 mm戳孔为主操作孔,脐左5 cm 偏上行5 mm戳孔为辅操作孔,右侧腋前线肋缘下5 mm戳孔,右锁骨中线平脐偏上12 mm戳孔。
5. 腹腔探查:确定病变部位、有无淋巴结及腹腔转移。
必要时可用腹腔镜超声探查肝脏有无转移灶。
6. 淋巴结清扫顺序:常见的有以下两种: ( 1) 14v→6 →4 sb→5→12a→8a→7 /9→1→3; (2) 14v→6→4 sb→7 /9→8a→12a→5→1→3。
7. 分离大网膜:将大网膜向头侧翻起,从横结肠偏左部以超声刀或电凝钩离断大网膜,进入小网膜囊,向右侧至结肠肝曲,并在结肠系膜前叶后方分离,切除结肠系膜前叶。
8. 清扫14v组及6组淋巴结:沿结肠中动脉及其分支分离,向上暴露肠系膜上静脉、右结肠静脉、胃网膜右静脉及Henle干,在根部切断胃网膜右静脉,清扫14v组淋巴结。
向右沿胰十二指肠前筋膜深面分离至十二指肠。
沿胰腺下缘及胰头表面向上清扫,脉络化胃网膜右动脉于根部切断,裸化十二指肠下缘。
手术讲解模板:远端胃癌D2式胃次全切除术

手术资料:远端胃癌D2式胃次全切除术
手术禁忌:
1.临床已证实有远处转移,如锁骨上淋巴 结转移,直肠指诊触及直肠膀胱(子宫) 窝有肿物,B超、CT或胸片证实有肝或肺 转移者。
手术资料:远端胃癌D2式胃次全切除术
手术禁忌:
2.剖腹探查发现腹壁已有弥漫性种植转移, 肝脏有转移灶,肿瘤已侵犯胰腺实质或已 累及肠系膜上动脉,盆腔已有肿物种植, 腹主动脉旁已有淋巴结转移者。
手术资料:远端胃癌D2式胃次全切除术
概述:
按照淋巴结清除范围的不同,可将胃癌手 术方式分为根1、根2和根3三类。根是指 对胃本身癌灶的彻底切除。1、2、3是指 对淋巴结清除的范围,即清除第1站、第2 站或第3站淋巴结。根据原发癌灶所处部 位的不同(胃窦部、胃体部和胃底部), 应清除相应的第1站、第2站或第3站淋巴 结所包括的范围亦有不同(表1.5.8.11)。
手术资料:远端胃癌D2式胃次全切除术
手术步骤:
腺。检查胃周各组淋巴结的情况,重点是 腹腔动脉根部、胃左动脉、肝总动脉、脾 动脉根部及此干处的淋巴结以及腹主动脉 旁的淋巴结。根据探查结果,确定手术方 式。
手术资料:远端胃癌D2式胃次全切除术
手术步骤: 3.游离大网膜
手术资料:远端胃癌D2式胃次全切除术
远端胃癌D2式胃次全 切除术
手术资料:远端胃癌D2式胃次全切除术
远端胃癌D2式胃次全切除术
科室:普外科 部位:胃
手术资料:远端胃癌D2式胃次全切除术
麻醉: 一般采用连续硬膜外阻滞麻醉。对老年、 心血管有疾病的病人,宜采用气管插管全 身麻醉。
手术资料:远端胃癌D2式胃次全切除术
概述:
远端胃癌根2式胃次全切除术用于胃癌的 治疗。 胃癌分为早期、进展期。早期胃 癌是指癌灶仅局限在黏膜内或黏膜下层, 尚未侵及浅肌层者。病变范围的大小,有 无淋巴结转移,均不能作为判断早晚的标 准,惟一的标准是侵犯的深度。进展期胃 癌是与早期胃癌相对而言的。凡癌灶侵及 肌层以上,不论大小或有无淋巴结转移, 均属进展期胃癌。
手术讲解模板:经腹近端胃癌D2式胃大部切除术

手术资料:经腹近端胃癌D2式胃大部切除术
手术步骤:
)。
手术资料:经腹近端胃癌D2式胃大部切除术
手术步骤:
7.离断食管
手术资料:经腹近端胃癌D2式胃大部切除术
手术步骤:
将近端胃翻起向头端牵拉,在膈肌角剪开 附着之后腹膜,此处无重要血管,可锐性 分离至食管后方,将食管左前及右后之迷 走神经干切断,可将膈下之食管游离出 6~8cm(图1.5.8.2-8)。让麻醉师将胃 管退出到食管上部,用无创钳在贲门上 5cm处钳夹食管(或用荷包缝合钳在贲门 上3处钳夹食管),
手术资料:经腹近端胃癌D2式胃大部切除术
手术步骤:
动边全部插入(图1.5.8.2-11),收紧并结扎荷包缝线(图1.5.8.2-12)。
手术资料:经腹近端胃癌D2式胃大部切除术
手术步骤:
手术资料:经腹近端胃癌D2式胃大部切除术
手术步骤:
手术资料:经腹近端胃癌D2式胃大部切除术
手术步骤:
手术资料:经腹近端胃癌D2式胃大部切除术
手术资料:经腹近端胃癌D2式胃大部切除术
并发症: 3.腹腔内残留感染
手术资料:经腹近端胃癌D2式胃大部切除术
并发症:
若手术后放置的引流管引流不畅,或引流 管拔除过早,使部分渗液积存于局部,有 可能导致腹腔局部感染。表现为体温升高, 白细胞总数及中性粒细胞比例升高,可有 或无局限的腹痛或腹部压痛,一般较难确 诊。多次用B超扫描腹部,可能发现局部 有积液的暗区。一旦确诊,可通过B超引 导穿刺证实后加以引流。
术后处理: 1.保持胃管通畅,持续引流,一般在术后 48~72h排气后可拔除。
手术资料:经腹近端胃癌D2式胃大部切除术
术后处理: 2.适量给予抗生素,防止切口感染,术后 3~5d无感染迹象者即可停用。
一种远端胃癌D2整块切除手术路径的探讨

一种远端胃癌D2整块切除手术路径的探讨胃癌的D2根治术为胃癌的标准根治术,本院胃肠外科经过多年临床实践,探索出一种基于胃癌整块切除并沿血管逆行解剖顺序的D2手术路径,即Kocher 切口后整块切除横结肠系膜前叶及大网膜,清扫No6淋巴结,切断十二指肠,清扫No5、12,清扫No7、8、9,切除小网膜,清扫No1、3、4sb,整块移除标本。
自2002年应用于临床以来,取得了较好疗效。
标签:胃癌;D2根治术;手术路径越来越多的研究结果显示,胃癌的D2根治术能显著提高进展期胃癌患者的长期生存率,并且不增加术后并发症发生率和死亡率[1]。
新版的日本胃癌治疗规约及NCCN(胃癌)中国版指南已将D2根治术定为胃癌的标准根治术[2]。
本院胃肠外科经过多年临床实践并参考国内外手术经验,探索出一种基于胃癌整块切除并沿血管逆行解剖顺序的D2手术路径。
经临床观察,具有解剖清晰、便于掌握,有利于彻底的淋巴清扫、相对安全且手术时间短的特点。
现报道如下。
1 临床资料笔者所在医院自2002年基于此路径开展胃癌D2切除以来,共完成468例,其中男274例,女194例;年龄28~84岁,平均59岁;体重42~87kg,平均69kg;手术耗时150~240min,平均180min;出血量100~400mL,平均130mL。
术后病理检出淋巴结个数11~42个(平均16个)。
2 手術方法完成切除前准备工作后,开始进入D2切除路径。
2.1 Kocher 切口切开十二指肠侧韧带,向上至胆总管右侧缘,向下沿解剖层次进入十二指肠结肠肝曲间隙至结肠缘,终点方向位于大网膜横结肠附丽缘最右侧。
由此,横结肠系膜前叶最右侧边缘已被切开。
2.2 整块切除横结肠系膜前叶及大网膜沿以上间隙继续向左剥离横结肠系膜前叶及大网膜,横结肠系膜前叶头侧至胰腺下缘,左到脾下极。
此时,已将大网膜、横结肠系膜前叶于横结肠上整块切除。
2.3 清扫No6淋巴结剥离横结肠系膜前叶时看到结肠中静脉走行,沿此静脉逆行解剖,即可找到由胃结肠干发出的胃网膜右静脉,在根部结扎切断。
胃窦癌、腹腔镜辅助下根治性远端胃大部切除术(毕II式,D2式)

1.气管插管全麻后取膀胱截石位,头高脚低,常规消毒铺巾。
2.脐孔下先进气腹针,充入二氧化碳建立气腹,压力维持15 mmHg左右,穿刺孔位置:脐部为观察孔,左肋缘下锁骨中线为主操作孔,右肋缘下锁骨中线及其外上方为辅助操作孔,剑突下亦为辅助操作孔。
腹腔镜探查见腹腔内无明显腹水,盆腔、腹壁、大网膜无转移结节,肝脏质地大小正常,胆囊无肿大。
胃窦肿物位于后壁,遂决定行“腹腔镜辅助下根治性远端胃大部切除术(毕II式, D2)”。
3.用无损伤肠钳钳夹胃体轻轻向上提起,用超声刀沿横结肠断离胃结肠韧带前三页,大弯侧断扎二对胃短动静脉,清扫第四组淋巴结并剥离横结肠系膜前叶及胰腺被膜至胰腺上缘,用超声刀分离十二指肠后方,显露胃十二指肠动脉,胃网膜右动静脉根部用双重钛夹夹闭后,远端用超声刀切断,清扫第六组淋巴结。
继续分离显露肝固有、胃右动静脉、脾动脉及胃左动静脉,清扫第8、9组淋巴脂肪组织。
钛夹夹闭胃右动静脉,远端超声刀切断,清扫第五组淋巴结。
于胰腺上缘动脉夹1道钛夹2道夹闭胃左动、静脉根部,清扫第七组淋巴结。
沿肝脏边缘用超声刀切断肝胃韧带至近贲门右,清扫第三组及第一组淋巴结。
完成腹腔镜下的分离和淋巴清扫工作。
4.于剑突下延长辅助操作孔约5㎝,逐层切开进腹,于幽门下2㎝缝合器闭合切断十二指肠,于残端加固数针满意无出血。
5.于treizer韧带下15㎝对系膜侧荷包缝合置入吻合器(上海产28#)抵钉座,预计切除远端胃约2/3(上切缘距肿物约10cm),缝合器闭合胃体小弯侧,切除胃体并移除标本。
重建小弯,大弯侧置入吻合器器身,于大弯侧后壁靠拢钉座后击发吻合器,与空肠行侧侧吻合,吻合口加固数针。
吻合口通畅,可过大拇指尖。
视察吻合口无张力,无明显出血。
缝合器闭合大弯侧残端,吻合口至闭合处约2.5㎝。
6.严格止血后,冲洗腹腔,观察无活动性出血。
右上腹置引流管一条自辅助操作孔引出,清点纱布器械无误,再次用腹腔镜视察腹腔,无明显出血,逐层关腹。
D胃癌根治术步骤

D胃癌根治术步骤Document serial number【UU89WT-UU98YT-UU8CB-UUUT-UUT108】D2胃癌根治术步骤一、胃癌的淋巴结分组。
-贲门右淋巴结。
-贲门左淋巴结。
-胃小弯淋巴结。
-胃短血管淋巴结。
-胃网膜左血管淋巴结。
-胃网膜右血管淋巴结。
-幽门上淋巴结。
-幽门下淋巴结。
-胃左动脉淋巴结。
-肝总动脉前淋巴结。
-肝总动脉后淋巴结。
-腹腔干淋巴结。
-脾门淋巴结。
-脾动脉近端淋巴结。
-脾动脉远端淋巴结。
-肝十二指肠韧带内沿肝动脉淋巴结。
-肝十二指肠韧带内沿胆管淋巴结。
-肝十二指肠韧带内沿门静脉后淋巴结。
-胰头后淋巴结。
-肠系膜上静脉淋巴结。
-肠系膜上动脉淋巴结。
-结肠中血管淋巴结。
-主动脉裂孔淋巴结。
-腹腔干上缘至左肾静脉下缘之间腹主动周围脉淋巴结。
-左肾静脉下缘至肠系膜下动脉上缘之间腹主动脉周围淋巴结。
-肠系膜下动脉上缘至腹主动脉分叉之间腹主动脉周围淋巴结。
-胰头前淋巴结。
-胰腺下缘淋巴结。
-膈下淋巴结。
-膈肌食管裂孔淋巴结。
-下胸部食管旁淋巴结。
-膈上淋巴结。
-中纵膈后淋巴结最近日本胃癌研究会刚发表于新英格兰医学杂志上的研究结果,不主张行组淋巴结清扫,因为不增加生存率,反而并发症及术中出血和手术时间延长。
二、癌肿位置与淋巴结分站的关系LMU/MULMLU/UMLLD/LLM/M/MLMU/UMUE+121111M311111111M311 13111 11112 11113 11113 22222 22222 33333 222222M322 222222M322 22223,p33333 333MM 2233M MMMMM MMMMM MMMMM,b133333 MMMMM MMMMMMMMMM3MM3323MM331MMMMM3MMMMM3MMMMM3L-胃下部,M-胃中部,U-胃上部,D-十二指肠,E-食管。
M-远处转移。
E+:食管侵润后淋巴结重新分站。
肿瘤原发部位以及侵润部位一同描述。
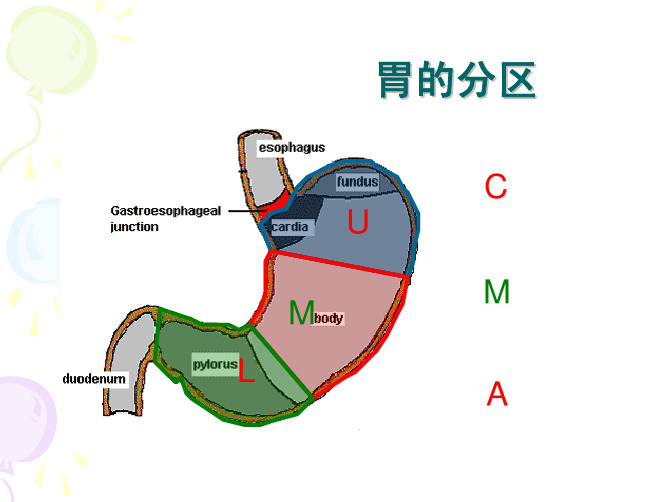
(仅供参考)D2胃癌根治术解剖学基础
No 2
19 22
沿左膈下动脉贲门食管支分布
No 1、2、3、4、5、6、7、8、9
No 4、6、8、10、11、12、13、14、17
胰头前淋巴结
胰头后淋巴结
其他组别淋巴结
• No(18) 胰下淋巴结:位于胰体尾交界部下缘 • No(20) 食管裂孔部淋巴结 • No(105) 胸上部食管旁淋巴结 • No(106) 胸部气管淋巴结 • No(107) 气管分叉淋巴结 • No(108) 胸中部食管旁淋巴结 • No(109) 肺门淋巴结 • No(110) 胸下部下食道旁淋巴结 • No(111) 膈上淋巴结 • No(112) 后纵膈淋巴结
2. 分离横结肠系膜前叶右缘
3. 游离小网膜
操作
1. 分离胃结肠韧带 2. 切除横结肠系膜前叶和胰腺前背膜 3. 清扫14v(15)组淋巴结
1. 切除横结肠系膜前叶和胰腺前背膜 2. 清扫6组淋巴结 3. 胃网膜右动脉和右静脉离断位置
1. 肝下缘切断肝胃韧带 2. 逆行游离肝固有动脉、胃右动脉、胃十二
Thank you for you attention
Thank you for you attention
No 10、11
10
11d 11p
No(10)胰尾末端与脾门之间,沿 脾门弯曲分布 与No(11)界限是胰尾末端 No(11)脾动脉干分布,包括胰后 淋巴结 11p和11d:脾动脉上行第一支胃 短动脉为界
胃左静脉 肝固Leabharlann 动脉门静脉 胆总管胃十二指肠动脉
胃的动脉
胃左动脉 脾动脉 胰腺
远端胃癌根治术
左肝动脉
右肝动脉 肝固有动脉
胃右动脉 门静脉 胆总管
胃十二指肠动脉
胃癌根治术全过程图解及手术常识1

胃癌根治术全过程图解及手术常识
胃癌根治术
近年来国外学者对胃癌及其浸润深度、淋巴转移、生物学特性等有关基础问题进行了深入研究,加之胃镜、b超、ct等新技术的发展,使早期胃癌和发展期胃癌的诊断率大为提高,根治性胃部分切除术和全胃切除术的手术死亡率降至5%以下,并发症已见减少,五年生存率也已明显提高。
图1 全胃切除术围
⑴阻断胃周血管及贲门口、幽门口
⑴阻断胃周血管及贲门口、幽门口
⑵切开横结肠浆膜与大网膜连接处
⑶分离横结肠系膜前叶
⑷分离横结肠系膜前叶
⑸切断胃网膜右动、静脉,清除第6组淋巴结
⑹清除胰后淋巴结
⑺清除肝、十二指肠韧带淋巴结
⑻切断十二指肠
⑼清除肝总动脉干淋巴结
⑽清除脾总动脉干淋巴结
⑾切断胰体尾部,单纯缝扎胰管
⑿整块分离胃及附带组织
图2 胃癌根治术
⑴吻合口后壁食管肌层空肠浆肌层褥式缝合
⑵后壁全层间断缝合
⑶前壁全层间断翻缝合
⑷前壁加固缝合,空肠侧侧吻合图3 食管空肠端侧吻合术
⑴按a线或b线选好血管弓
⑵在十二指肠悬韧带下10~15cm处夹两把无损伤直角钳
⑶切断空肠后,在横结肠系膜无血管区戳孔上拉远端空肠
⑷行近端与远端空肠端-侧y式吻合并关闭系膜间隙
⑸食管和空肠后壁间断褥式缝合,抽紧全部褥式线后逐一打结
⑹吻合口处创面腹膜化
⑺完成吻合
图4 食管空肠端端y式吻合术
⑴食管十二指肠间插三叠空肠法
⑵三叠空肠y式吻合法
图5 三叠空肠囊代胃术
图6 近全胃切除术围。
胃癌D2根治术

手术步骤流程图
编辑ppt
33
手术步骤 (3)
枣庄市立医院普外科
切 断 十 二 指 肠 , 置 入 钉 砧 头 , 备 吻 合
编辑ppt
34
手术步骤流程图
编辑ppt
35
手术步骤 (4)
清 扫 N o .8 a 、 9 组 L N
清 扫 N o.7组 LN 清 扫 N o.11p组 LN
编辑ppt
D2 (n=55)
D2+PAND (n=62)
P value
3-yr OS (%)
73.2
77.5
0.618
5-yr OS (%)
66.1
65.8
0.946
Hosp mortality (%)
1.8
0.0
NS
Conclusion
Even though the D2 plus PAND can be performed safely with an acceptable rate of complication by well-training gastrointestinal surgeons, routine performance of D2 plus PAND should not be recommended.
左边界:中结肠静脉根部
编辑ppt
26
手术步骤 (1)
肝总动脉 胰头
胃十二指肠动脉分叉
十二指肠球部与降部 夹角
循胰头右上缘与胃窦之 间的间隙切开胃胰韧带, 可见行于其内部的胃十 二指肠血管,是胃十二指 肠动脉的解剖标志。
肠系膜上静脉
胰十二指肠上前静脉
胃网膜右静脉
在胰头表面向头侧分离 胃网膜右静脉时, 必须 注意来自右后方的胰十 二指肠上前静脉, 以免 引起不必要的出血
胃癌的淋巴结清扫d2标准

胃癌的淋巴结清扫d2标准全文共四篇示例,供读者参考第一篇示例:胃癌是指发生在胃部的恶性肿瘤,是我国消化道恶性肿瘤发病率排名第三的恶性肿瘤。
随着社会的发展和生活水平的提高,胃癌的发病率也在逐渐增加。
由于胃癌的症状不特异,早期胃癌患者常常没有明显的症状,导致错过了最佳治疗时机。
对于胃癌的治疗方案和手术方式有了更多的研究和探讨。
在胃癌的治疗中,淋巴结清扫是一个非常关键的环节。
淋巴结清扫是为了检查和清除患者身体内受到侵袭的淋巴结,以便更好地确定肿瘤的扩散程度。
淋巴结清扫的范围和标准有很多种,其中D2清扫是目前较为常用的一种清扫标准。
D2清扫是指对于胃癌患者进行胃癌根治性切除手术时,必须对胃大弯侧和幽门旁淋巴结进行清扫。
D2清扫比传统的D1清扫范围更广,能够更好地控制淋巴结的转移。
D2清扫可以有效减少术后淋巴结复发的几率,提高患者的生存率。
D2清扫已经成为目前胃癌手术的标准之一。
据统计数据显示,采用D2清扫的胃癌患者的5年生存率明显高于采用传统清扫方式的患者。
D2清扫的主要外科并发症率并不高,可以说是一种安全可靠的手术方式。
采用D2清扫后患者的术后病情也会更好地得到控制,减少术后的并发症发生的几率。
需要注意的是,D2清扫虽然带来了很多优势,但并不适用于所有的胃癌患者。
对于一些晚期胃癌患者或有明显转移的患者,D2清扫可能就不太适用了。
在选择手术方式时,医生需要根据患者的具体情况,选择适合的手术方式,以达到最好的治疗效果。
D2清扫是目前治疗胃癌的一个重要手术方式,能够有效控制淋巴结的转移,提高患者的生存率。
在进行D2清扫手术时,需要选择有经验的外科医生进行操作,确保手术的安全和成功。
术后的注意事项也非常重要,患者需要按照医生的嘱咐进行定期复查和注意休息,以保证术后恢复的顺利进行。
希望通过不断的科学研究和临床实践,能够为胃癌患者提供更好的治疗方式和生存机会。
【2000字】第二篇示例:胃癌是一种比较常见的恶性肿瘤,其发展过程可能会涉及到淋巴结的转移。
D2全胃切除术

游离和翻转胰腺和脾脏
游离结肠脾曲,然后从横结肠的左侧开始游离大网膜以便进
入胰腺后方。 把胰腺充分向上方翻转以后,轻轻抓住脾脏,手指伸到胰腺 尾部的后面,切开脾脏外侧腹膜。 第二助手向下方牵引左侧肾脏后,使脾脏外侧的腹膜绷紧, 便于切开分离。 此时,以脾静脉为标志进行剥离可减少出血。此操作过程中 可以确认胰腺周围有无侵润、转移,以决定保留或切除胰腺。 进一步显露后腹膜,可以确认走向膈肌的左膈下动静脉,在 贲门部左侧有食管贲门血管支的分支,在其根部结扎、切断。
D2全胃切除术
黄河中心医院 李秋野
一般认为,D2全胃切除术是胃癌切除的标准
术式,下面介绍术式操作。
D2全胃切除术的手术适应症
1996年6月修订的胃癌处理规约(第十三版),对胃的切除大
Байду номын сангаас
小及淋巴结清扫范围有明确规定。根据肿瘤占据部位进行分 区,肿瘤不同的分区部位决定相应的淋巴结清扫范围。此外, 也规定淋巴结清扫范围大小和胃切除范围。 明确进展期胃癌标准的淋巴结清扫范围为第二站淋巴结。 U胃癌进行D2清扫时,需要全胃切除。 MU/UM区胃癌中No.2,4sa,10,11d淋巴结属第一站和第二站 淋巴结,所以不能选择远端胃切除而需要全胃切除术。 对于U区肿瘤No.4d是第二站淋巴结,所以不能选择近端胃 切除而需全胃切除。(注:第三版指南近端胃切除D2不含 No.4d,仅含No.4sa.4sb) 对于Bomann4型胃癌无论肿瘤大小和部位,均需行全胃切除 术。
开腹
采用上腹正中切口开腹。
由于大部分手术操作点在胰腺周围进行,为
了获得良好的上腹部的手术操作术野,需要 进行以下操作:上腹正中切口高达乳头连线 水平(mamillary line);切除剑突;使用肋骨 悬吊拉钩拉开肋弓。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
D2胃癌根治术步骤一、胃癌的淋巴结分组。
NO.1-贲门右淋巴结。
NO.2-贲门左淋巴结。
NO.3-胃小弯淋巴结。
NO.4sa-胃短血管淋巴结。
NO.4sb-胃网膜左血管淋巴结。
NO.4d-胃网膜右血管淋巴结。
NO.5-幽门上淋巴结。
NO.6-幽门下淋巴结。
NO.7-胃左动脉淋巴结。
NO.8a-肝总动脉前淋巴结。
NO.8p-肝总动脉后淋巴结。
NO.9-腹腔干淋巴结。
NO.10-脾门淋巴结。
NO.11p-脾动脉近端淋巴结。
NO.11d-脾动脉远端淋巴结。
NO.12a-肝十二指肠韧带内沿肝动脉淋巴结。
NO.12b-肝十二指肠韧带内沿胆管淋巴结。
NO.12p-肝十二指肠韧带内沿门静脉后淋巴结。
NO.13-胰头后淋巴结。
NO.14v-肠系膜上静脉淋巴结。
NO.14a-肠系膜上动脉淋巴结。
NO.15-结肠中血管淋巴结。
NO.16a1-主动脉裂孔淋巴结。
NO.16a2-腹腔干上缘至左肾静脉下缘之间腹主动周围脉淋巴结。
NO.16b1-左肾静脉下缘至肠系膜下动脉上缘之间腹主动脉周围淋巴结。
NO.16b2-肠系膜下动脉上缘至腹主动脉分叉之间腹主动脉周围淋巴结。
NO.17-胰头前淋巴结。
NO.18-胰腺下缘淋巴结。
NO.19-膈下淋巴结。
NO.20-膈肌食管裂孔淋巴结。
NO.110-下胸部食管旁淋巴结。
NO.111-膈上淋巴结。
NO.112-中纵膈后淋巴结最近日本胃癌研究会刚发表于新英格兰医学杂志上的研究结果,不主张行NO.16组淋巴结清扫,因为不增加生存率,反而并发症及术中出血和手术时间延长。
二、癌肿位置与淋巴结分站的关系LMU/MULMLU/UML LD/L LM/M/ML MU/UM U E+NO.1 1 2 1 1 1NO.2 1 M 3 1 1NO.3 1 1 1 1 1NO.4sa 1 M 3 1 1NO.4sb 1 3 1 1 1NO.4d 1 1 1 1 2NO.5 1 1 1 1 3NO.6 1 1 1 1 3NO.7 2 2 2 2 2NO.8a 2 2 2 2 2NO.8p 3 3 3 3 3NO.9 2 2 2 2 2NO.10 2 M 3 2 2NO.11p 2 2 2 2 2NO.11d 2 M 3 2 2NO.12a 2 2 2 2 3NO.12b,p 3 3 3 3 3NO.13 3 3 3 M MNO.14v 2 2 3 3 MNO.14a M M M M MNO.15 M M M M MNO.16a1 M M M M MNO.16a2,b1 3 3 3 3 3NO.16b2 M M M M MNO.17 M M M M MNO.18 M M M M MNO.19 3 M M 3 3 2NO.20 3 M M 3 3 1NO.110 M M M M M 3NO.111 M M M M M 3NO.112 M M M M M 3L-胃下部,M-胃中部,U-胃上部,D-十二指肠,E-食管。
M-远处转移。
E+:食管侵润后淋巴结重新分站。
肿瘤原发部位以及侵润部位一同描述。
如LD-表示肿瘤在胃下部浸润至十二指肠;LM-表示肿瘤在胃下部浸润至胃中部。
三、以下以远端胃癌根治介绍具体步骤。
手术步骤:1.游离大网膜和横结肠系膜前叶,切断胃网膜左动脉。
2.根部结扎胃网膜右静脉和动脉,清扫幽门下淋巴脂肪组织3.清扫幽门上淋巴脂肪组织,结扎胃右动脉。
4.横断十二指肠。
5.清扫肝十二指肠韧带,肝总动脉,胃左动脉,腹腔干,脾动脉,结扎胃左动脉。
6.断胃。
7.消化道重建。
具体步骤:1、切口:上腹部正中切口,上起剑突,下绕脐左侧达脐下2-3cm,必要时可切除剑突,以利于显露。
进腹后探查,由远及进的原则探查,重点是肝脏、腹膜、盆腔、肠系膜上血管根部及腹主动脉周围淋巴结。
如果以上该处有明显转移肿大淋巴结,则放弃D2淋巴结清扫,改为姑息性切除。
2、游离大网膜及横结肠系膜前叶:为了手术过程中不损伤脾脏,则在游离大网膜前用一块湿纱布垫放在脾脏后方,垫起脾脏,使其移向腹腔中部,并向上部抬起。
第一助手用湿纱布向下牵拉并展开横结肠,第二助手向上牵拉并展开大网膜,分别自结肠肝曲和结肠脾曲开始向结肠中部,沿横结肠用电刀离断大网膜及横结肠系膜前叶。
因为结肠中部的大网膜及横结肠系膜前叶最难游离。
必要时可切除脾结肠韧带。
美国Mayo Clinic和M.D. Anderson Cancer Center的专家认为横结肠系膜前叶与胰腺包膜切除没有临床意义,他们一般不切除。
美国Memorial Sloan-Kettering Cancer Center的专家则追寻日本做法,行横结肠系膜前叶及胰腺包膜的切除。
3、随着横结肠系膜前叶向上游离,到胰腺下缘时,在脾脏下极脾动脉分出胃网膜左动脉处结扎、切断胃网膜左血管,清扫NO.4sb淋巴结。
在右侧向上游离横结肠系膜前叶过程中找到副右结肠静脉(也称上右结肠静脉)和胃结肠共同干(Henle干),沿胃结肠共同干找到中结肠静脉和肠系膜上静脉,清除肠系膜上静脉周围淋巴脂肪组织(NO.14v)。
沿胃结肠共干寻找到胃网膜右静脉的起始部,在根部结扎、切断胃网膜右静脉。
在这一清扫过程中要特别注意,不要用力向下或向右牵拉结肠,因为该处静脉牵拉容易撕裂出血,且止血困难,如果盲目钳夹止血容易损伤肠系膜上静脉。
如果此处出血一般需要结扎胃结肠共干止血;如果损伤了静脉,则不要慌乱钳夹止血,否则静脉裂口越来越大,应当保持镇静,用纱布轻轻压迫血管后,不要用力压迫,否则静脉撕裂越来越大,同时,此处的静脉如果断裂,则容易缩入胰腺内,使止血更加困难。
此时,不要惊慌,压迫后,充分Kocher方法游离十二指肠和胰头,然后左手置入胰头后,用手指压迫出血点,吸尽出血,看清静脉裂口,用7个0或8个0的无创伤血管缝针、缝线缝合静脉的裂口,然后放开左手握住的胰头,使其在自然位置,然后轻轻结扎缝线,多能止血。
横结肠系膜前叶在胰腺下缘与胰腺包膜延续,进一步自胰腺下缘向胰腺上缘、自胰腺中部向十二指肠游离胰腺包膜,直到发现胃十二指肠动脉,寻该动脉向下则找到现胃网膜右动脉(该动脉是胃十二指肠动脉的末端分支),在根部结扎、切断胃网膜右动脉,清扫NO.6淋巴结。
4、胃网膜右动脉切断后,胃和大网膜进一步向上牵拉,同时轻轻向下向后牵压胰腺,沿胃十二指肠动脉向上追踪,找到肝总动脉和肝固有动脉。
然后助手把胃和大网膜向下牵拉,使小网膜、食管裂空周围浆膜及肝十二指肠韧带紧张展开,自贲门右侧开始切开小网膜,向右向下沿肝十二指肠韧带胆管左侧切开韧带浆膜到十二指肠球部上缘。
该处在十二指肠球部有发自胃十二指肠动脉的十二指肠上动脉,要仔细结扎、切断,否则不注意这些小动脉,容易损伤出血。
在切开小网膜的过程中注意有行走于小网膜的变异起源的肝左动脉,要注意尽量保护。
自球部开始清除肝十二指肠韧带淋巴脂肪组织,主要清除肝动脉周围组织。
首先找到胃右动脉(多数起始于胃十二指肠动脉或肝固有动脉),在根部结扎、切断,清扫NO.5淋巴结。
清扫NO.12a淋巴结,自下而上、自右向左清扫,上端到近肝门处。
清扫过程中用血管牵引带绕过肝固有动脉并向右向上牵拉,这样以利于清扫。
5、游离结扎、切断胰头于十二指肠之间小的血管、脂肪组织,充分游离十二指肠。
用关闭器或Kocher钳切断、关闭十二指肠。
6、肝总动脉淋巴结清扫(NO.8):把胃向左上方牵拉,用湿的纱布下压胰腺,使胰腺上缘与肝总动脉之间的组织紧张,自肝固有动脉处开始向左清扫,由于肝总动脉与胰腺上缘之间有小的血管,同时损伤胰腺容易出现胰漏,该处清扫时要仔细结扎。
用血管牵引带绕过肝总动脉并牵开,仔细清扫淋巴脂肪组织,在向左侧清扫过程中遇到胃左静脉,则在胃左静脉进入脾静脉或门静脉处,结扎、切断胃左静脉。
7、清扫腹腔干及胃左动脉周围淋巴结(NO.9,NO.7):上述清扫游离的淋巴脂肪组织与胃进一步向左上方牵拉,腹主动脉右侧的后腹膜向中线切开,显露右侧膈肌角,清除腹腔干右侧前面的神经淋巴脂肪组织,同时清除胃左动脉右侧淋巴脂肪组织,同样方法清除腹腔干左侧及脾动脉近端的神经淋巴脂肪组织,清除胃左动脉左侧淋巴脂肪组织,在根部结扎、切断胃左动脉。
腹腔干与肠系膜上动脉之间覆有坚实的神经丛,不能把该处的神经丛清除干净,否则术后腹泻、腹胀等,生活质量下降。
8、清扫脾动脉周围淋巴结(NO.11p):由于脾动脉遇曲,且部分包裹在胰腺组织内,且脾动脉下就行走着脾静脉,在清扫时不要损伤脾动脉、脾静脉和胰腺组织。
进一步把胃向左上方翻起,用纱布向下向后牵压胰腺,脾动脉近端用血管牵引带提起,清扫淋巴脂肪组织,遇到胃后动脉要结扎、切断。
一般清扫脾动脉近端,不必清扫脾动脉全程。
在清扫肝固有动脉、肝总动脉、脾动脉的过程中均应该打开动脉血管鞘清扫。
如果用Ligasure 清扫则更好,用超声刀也很好,一般用血管钳、电刀、剪刀也可。
9、清扫贲门右及小弯侧淋巴结(NO.1,NO.3):把胃向下向右牵拉,用直角钳自膈肌食管处向下清扫,首先清扫食管与胃小弯侧前壁淋巴脂肪组织,向下至胃预定切除线,同样方法清除食管、胃小弯侧后壁淋巴脂肪组织到胃预定切除线。
在清扫贲门食管周围时切断迷走神经后干。
10、断胃:一般切除胃的2/3或4/5。
一般小弯侧在距胃食管交界下2cm,大弯侧在距癌肿至少5cm,一般多在脾下极水平。
如准备行Billroth I吻合,则大弯侧留4cm-5cm与十二指肠吻合,如准备行Billroth II吻合,则大弯侧留6cm-8cm与空肠吻合。
断胃可用关闭器或Kocher钳切断,手工缝合。
11、吻合:多行Billroth II 吻合,结肠前吻合。
有的行Billroth I 吻合,有的行Roux-en-Y吻合。
一般是空肠近端对胃大弯的顺蠕动吻合,输入段长度不要太长,使吻合后输入段空肠无张力、无扭曲,同时输入段空肠不要压迫横结肠。
结肠前多为15cm-20cm,不要超过20cm,过长的输入攀容易出现内疝,如输入段不长,那么即使不缝合空肠系膜与横结肠系膜之间的空隙也无妨,很少发生内疝;可行两层吻合或单层吻合。
单层缝合,缝针间距一般3mm-5mm,边距约5mm。
胃管可放入输入段或输出段空肠或放入胃内,一般多无差别。
可行Gambee法一层缝合。
注意“危险三角”的三针包埋加强缝合目前对于胃粘膜下止血,有不同的止血方法,传统的用3-0丝线缝扎止血,现在多用电凝进行粘膜下血管止血。
术后处理:早期术后活动。
术后给予补液、电解质等,一般可给予利尿剂,利于恢复,同时减少心肺并发症。
胃管多在术后2-3天,肛门排气后拔除。
给予清流质饮食,逐渐过渡到术后每天6次的少餐饮食。
注意吻合口漏的发生,同时注意是否有淋巴漏,如果术后出现不能解释的发热、心率增快、肠麻痹等,则行CT检查,以发现是否腹腔有积液或脓肿。
