血小板输血的临床应用
血小板临床输注

半抗原机制:药物小分子与血小板膜蛋白结合,形成 新的抗原,刺激免疫系统产生抗体,从 而破坏血小板。
怀疑患者因应用药物而导致血小板减少症时,应准备相 应的药物。如果为液体剂型,可以直接使用。如果为固体剂 型,需要将其破碎、溶解于蒸馏水中。
血小板抗体检测在妇产科领域的应用
• 实验数据
血小板抗体检测在妇产科领域的应用
血小板抗体检测在妇产科领域的应用
血小板抗体检测在妇产科领域的应用
血小板抗体检测在妇产科领域的应用
• 实验结果
血小板抗体检测在妇产科领域的应用
处
区分HLA、HPA抗体
理 组
二磷酸氯喹可以破坏血小板膜上HLA抗原。
包被血小板后,处理组板条中加入2滴二磷酸氯喹;对照组 板条加入2滴生理盐水,37℃水浴30分钟,洗板三次,然后继续 检测
未处理孔 阳性 阳性 阳性 阴性 阴性
处理孔 阴性 阳性 弱阳性 阴性 阳性
抗体类型 HLA抗体 HPA抗体 HLA抗体(+ HPA抗体) 无相关抗体 重新实验,查明原因
PN
氯喹处理组 盐水对照组
邓晶、夏文杰、叶欣、徐秀章、邵媛、陈扬凯、丁浩强、罗广平、王嘉励(广州血 液中心临床
输血研究所)热带医学杂志 2012年11月第12卷第11期 • 文中观点:
通过收集22例临床上确诊为新生儿免疫性血小板减少症(NIT)的患儿为研究对象, 采用 ELISA 方法检测患儿及其父母的血小板相关抗体,应用 PCR-SSP法对患儿及父 母进行 HLA及HPA基因分型,根据相应的抗原进行抗体特异性分析。结果22例NIT患 儿中,14 例是由于同种免疫性因素引起的,其中 27.3%(6例)由 HLA抗体引起 ,13.6%(3例)由HPA抗体引起,22.7%(5例)由HLA+HPA 抗体引起 ;9.1%(2 例)由于被动免疫性因素引起;27.3%(6例 )由自身抗体引起 。其中,同种免疫性 抗体以抗 HLA-A2、19,抗-B40 及抗 HPA-3a多见。 • 结论: 在新生儿免疫性血小板减少症中,主要以父母血小板血型不合引起 新生儿同种免疫性血小板减少症为主,临床产前诊断预防和产后治疗具有重要意义。
输血在临床上应用有哪些

输血在临床上应用有哪些输血是临床医学中常见的治疗方法之一,通常用于处理失血、贫血等疾病。
输血可以有效地帮助患者维持血容量和血液成分的平衡,并改善身体机能。
在临床上,输血的应用范围广泛,涉及多个领域。
下面将重点介绍输血在临床上的几种常见应用。
一、急救和手术在急救和手术中,输血是必不可少的治疗手段。
对于严重失血的患者,及时输注血浆、红细胞等成分可以迅速恢复血容量,维持足够的氧气供应,防止发生休克等危急症状。
手术过程中,输血也常常用于补充手术中的失血量,保证手术顺利进行,减少手术并发症的发生。
二、贫血治疗贫血是由于红细胞数量、形态或功能异常引起的一组症状,输血可以有效地提高患者的血红蛋白水平,加快红细胞再生,改善贫血症状。
对于某些原发性贫血病患者,如再生障碍性贫血、地中海贫血等,经常需要定期输血以维持正常生活和工作。
三、器官移植器官移植手术是现代医学中的重要治疗方法,而输血在器官移植过程中也扮演着重要的角色。
在器官移植手术前后,患者需要接受多次输血,包括器官捐赠者和接受者。
输血可以帮助移植术后患者迅速恢复血液功能,减少排斥反应的发生。
四、恶性肿瘤治疗对于一些恶性肿瘤患者,由于肿瘤本身、抗肿瘤药物等原因,可能会出现白细胞减少、贫血等情况,此时需要输血以改善患者的血液状况。
通过输血,可以提高患者的免疫力,增强对肿瘤的抵抗力,为进一步的治疗创造条件。
五、出血性疾病在一些特定的出血性疾病中,如血友病、血小板减少性紫癜等,输血是常见的治疗方法。
通过输注血小板浆,纤维蛋白原等成分,可以有效地控制和预防出血,并改善患者的生活质量。
六、其他应用除了上述几种情况外,输血在临床上还有许多其他应用,如大面积烧伤、贫血性心脏病、新生儿窒息综合征等。
这些疾病都可能需要输血来辅助治疗,以帮助患者尽快康复。
综上所述,输血在临床上的应用非常广泛,涉及多个领域,为患者的治疗和康复提供了重要的支持。
然而,需要注意的是,输血也存在一定的风险,如传染疾病、过敏反应等。
输血技术的新进展及临床应用

·临床医学·151输血技术的新进展及临床应用当人们进行急救治疗时,输血属于临床比较有效的抢救手段。
近几年,随着医学技术持续发展,输血技术随之日益完善,逐渐迈向成分输血时代,是输血史重要改革方向,可以加快输血技术发展速度,同时还能提升医务人员输血与医疗技术水平。
除此之外,在输血技术发展中,成分输血作为其主要衡量标准,与输血技术未来发展密切相关,因此,为了促进输血治疗顺利进行,避免发生不良反应与并发症,在进行临床输血时,需要严格按照输血技术发展和监护要点进行。
1 输血技术新进展1.1 成分输血在人体血液中,其主要是由血细胞、血浆组合而成,其中血细胞表现为白细胞和红细胞等方面,其中血浆成分相对比较复杂化,包括:白蛋白和凝血因子等,成分不同通常承担不同生理功能。
对于传统输血技术来讲,其主要是以患者输全血为主,普遍存在较为显著缺陷,例如:部分患者无须输全血,极易导致血液浪费,不满足科学用血要求;输全血在对患者带来好处同时,还会造成不同副作用。
1.2 自体输血目前,自体输血已经成为临床输血技术重要发展趋势,其原因为:输血是脏器移植方法,血型不同会随之产生不同排斥作用,尽管通过筛选与数据支持,但仍然无法排除输血所导致的免疫反应,此类副作用还会威胁人们生命安全。
除此之外,我国无偿献血状况并不理想,未全面落实宣传工作,最终导致输血血液库出现严重不足,因为血液匮乏与疾病感染等,使输血技术随之发生变化,自体输血更是成为其发展新形势。
在进行自体输血的分析发现,其主要是指:对患者自身血液进行收集,尽量满足人们血液需求。
1.3 血液代用品对于血液代用品的使用,可以具备血液部分功能同时,还能避免发生病毒感染,无免疫反应,获取途径比较广泛,且具有较长保存时间。
现阶段,血液代用品主要包括:血小板与红细胞、血浆的代用品,对于血浆代用品使用,已经实现了临床广泛应用,可以更好满足人体酸碱平衡。
而红细胞替代品仍处于发展阶段,是血液代用品重点研究项目。
血小板临床应用
❖ 2、CCI(校正的血小板计数增加指数;
Corrected count index)
❖ CCI=
血小板绝 (对 19 0/增 L)体 加表 数(m 面 2) 积 输入血小 (1板 1 0)1 总数
中国人体表面积计算法: 体表面积(m2)=0.0061×身高(cm)+
0.0128×体重(kg)-
8
图7 血小板结构示意图
9
Байду номын сангаас
图8 血小板超微结构模式图
10
二、血小板功能
❖ (一)维护血管内皮的完整性; ❖ (二)粘附、聚集、释放形成血小板血栓止血; ❖ (三)促凝功能。
11
VIII:C vW f
Fbg
图9 血小板功能机制示意图
12
三、血小板制备
血小板制剂
单采血小板 浓缩血小板
13
❖ (一) 常用的血小板制剂的种类
47
❖ (二) 去白细胞单采血小板(apheresis platelets leukocytes reduced ) 去白细胞单采血小板质量控制项目和要求 按照表1执行。
48
(三) 浓缩血小板(platelets ) 1、 概念 : 采集后置于室温保存和运输的全血于 采集后6h内,或采集后置于20℃ 一24℃保存和运 输的全血于24h内,在室温条件下将血小板分离出 来,并悬浮于一定量血浆内的成分血。
23
❖ 2、治疗性血小板输注: 如果慢性血小板减少患者输注血小板是
为了控制由于血小板减少和/或血小板功能 障碍导致的活动性出血,则被认为是“治疗 性”的。
24
❖ 3、《江苏省临床合理、科学用血考核评价标 准(试行)》关于血小板输注要求:
❖ ①外科输血:血小板计数>100×109/L,可以 不输注;血小板计数<50×109/L,应考虑输 注;血小板计数在50~100×109/L之间,应根 据是否有自发性出血或伤口渗血决定;如术中 出现不可控渗血,确定血小板功能低下,输血 小板不受上述限制。
血小板临床应用

血小板临床应用血小板临床应用正文:一、概述血小板是一种细小的细胞片段,主要起到止血和血栓形成的作用。
在临床应用中,血小板可以用于治疗各种与凝血相关的疾病,并且具有广泛的应用领域。
二、血小板输注1:血小板来源a:血库供血:从献血者的全血中采集并经过处理得到。
b:自体输注:将病人自身的血液经过处理后输回体内。
2:血小板输注适应症a:凝血功能障碍:如血友病、再障性血小板减少症等。
b:外科手术:包括器官移植、心脏手术等。
c:血液系统疾病:如白血病、血小板功能障碍等。
d:大出血或止血不良的病人。
3:血小板输注注意事项a:输注前进行血型鉴定和交叉配血。
b:输注前和输注过程中监测病人的心率、血压和体温等生命体征。
c:输注后观察是否出现不良反应,包括过敏反应和感染等。
三、血小板制备及储存1:血小板制备方法a:从全血中分离:通过离心等方法将血浆和红细胞与血小板分离开。
b:人工合成:利用生物技术手段从血小板前体细胞中合成血小板。
2:血小板储存方法a:冰冻保存:将血小板在低温下保存,延长其保存时间。
b:室温保存:将血小板在室温下保存,保持其功能性。
四、其他血小板相关的临床应用1:血小板富集血浆的制备和应用a:血小板富集血浆制备方法:通过离心等方法使血浆中的血小板浓度增加。
b:血小板富集血浆的应用:治疗严重的止血不良等病症。
2:血小板功能检测方法及其临床应用a:玻璃纤维法:通过玻璃纤维接触血小板,观察其聚集情况。
b:光散射法:利用激光器照射血小板,测量其散射光的强弱。
c:血小板功能检测的临床应用:用于评估患者的血小板功能状态。
附件:本文档涉及的附件包括血小板输注流程图、血小板制备方法图示等,请参阅附件。
法律名词及注释:1:输血法:涉及输注血液及血液制品的相关法律法规。
2:献血法:涉及献血者权益保护和献血活动管理的相关法律法规。
输血指南及临床应用

依据
卫生部令第85号《医疗机构临床用血管理办法》 欧洲《严重创伤出血处理指南·新版》 美国血库协会(AABB)《临床输血规范与实践·第三版》 美国红十字会《输血实践指南·第二版》 美国麻醉医师协会血液成分治疗专业组 英国皇家血液服务中心《临床输血手册·第四版》 英国爱丁堡皇家内科医师协会
血小板输血指南
• 剖宫产术,血小板< 50×109/L • 大失血手术,血小板< 100×109/L
紧急情况下的血小板输注
• 首选ABO同型输注 • 可以ABO不同型输注,虽然升高血小板计
数不理想,但止血效果没有差异 • O型血小板及AB型血小板可以用于四种血
型的孕产妇 • 不必考虑RhD血型
Rh免疫球蛋白(抗D抗体
宫钳刮术、羊水穿刺术、剖宫产等使羊水进入母 体血液 • 激活外源性凝血系统,消耗及降解大量血小板及 凝血因子 • 迅速激活纤溶系统,大量纤维蛋白原降解血液迅 速转入低凝或不凝状态
羊水栓塞的临床表现
• 突发性呼吸困难、胸痛、抽搐,大部分病例并 无明显的前驱症状
• 创面弥漫性渗血 • 不易控制的阴道出血 • 流出的血液凝块很少或干脆无凝块
如出血不止,可能需要输血小板10U • 失血4000ml,输注红细胞、血浆、血小板、
冷沉淀各15U(1:1:1:1),如出血量 持续增加,需增加血小板及冷沉淀比例
大失血抢救成功指标
• Hb维持在100g/L以上 • PLT > 100×109/L • 体温正常。输血速度>50ml/kg/h时,应使用
手术患者Hb<80g/L
细则
1.年轻而原来健康的患者Hb <60g/L 2.重度创伤患者液体复苏后Hb <70g/L 3.出血性休克患者Hb <70g/L 4.机械通气患者Hb <70g/L 5.有稳定心脏病的重症患者Hb <70g/L 6.非手术肿瘤患者Hb <80g/L
血小板的临床应用

为有效。
血小板的临床应用
24/50
血小板输血疗效判定
血小板计数增加校正指数(CC I)计算, 计算 公式以下:
CCI = [ P I(109 /L) ×W ( kg) ×0. 07 /N (1011 )
×100 ×F ] ×100%〗 式中W =患者体重。F =矫正系数, 脾正常
血小板的临床应用
34/50
免疫性原因
白细胞同种抗体 血小板同种抗体 ABO血型不相容
血小板的临床应用
35/50
血小板表面抗原
与其它细胞共有: HLA-I、ABO、Lweis、I 和P(后三个未见与血小板输血无效相关)
缺失RH、Duffy、Kell、Kidd抗原 血小板特异性抗原HPA
血小板的临床应用
15/50
1997年, 渥太华大学医院比较了两组随机严 格控制20 109/L和10 109/L血小板输注 阈值
78位急性白血病患者, 当血小板计数低于 20 109/L或10 109/L时随机接收预防性 单采血小板制剂治疗
结果发觉两组患者上肢出血瘀斑数目标改 变未有显著差异
血小板<100×109/L需作眼部或脑部手术前后
血小板的临床应用
21/50
剂量及使用方法
血小板输注量依病情而定 1个治疗量血小板2.5×1011 机采血小板用量0.06×1011 / Kg体重, 浓缩血小板用
量2单位/10 Kg体重。 成人输10单位血小板可增高血小板 (20~30)×109/l 2~3日输一次, 连续时间视临床效果而定。 要求ABO血型同型。 22℃解聚后用标准输血器, 以病人能够耐受最快速度
血小板的临床应用
成分输血的种类及应用

成分输血的种类及应用成分输血是指将整个血液分离为不同成分,按需输注给患者的一种输血方式。
根据患者的具体需要,可以选择输注血浆、红细胞、血小板等成分,以达到最佳的治疗效果。
下面将详细介绍成分输血的种类及其应用。
1. 血浆输注:血浆是将全血离心分离后去除红细胞和血小板所得到的淡黄色液体。
血浆输注可以提供多种重要物质,如凝血因子、免疫球蛋白等。
根据血源的不同,血浆可分为新鲜血浆和冷冻血浆。
新鲜血浆适用于急需补充凝血因子的患者,如急性大出血、DIC(弥散性血管内凝血)等;冷冻血浆则主要用于长期凝血功能障碍的患者,如肝功能衰竭、家族性凝血因子缺乏等。
2. 红细胞输注:红细胞是运输氧气至身体各个组织的主要细胞成分。
红细胞输注可以改善贫血患者的氧合功能,增加氧气的输送量。
有时也可用于急性失血、贫血的矫正、外科手术等情况。
此外,红细胞还可以根据血型进行配对,以避免输血后出现血型不相容的反应。
3. 血小板输注:血小板是血液中的细胞碎片,主要负责血液凝固过程中的血小板粘附和聚集。
血小板输注适用于血小板减少或功能障碍的患者,如白血病化疗后、手术后、外伤出血等。
血小板可以来源于新鲜全血或由新鲜血浆分离而得。
4. 白细胞输注:白细胞是免疫系统中的重要组成部分,参与抗感染和免疫调节。
白细胞输注适用于严重感染或免疫缺陷患者,以帮助修复患者的免疫功能。
白细胞输注一般来源于新鲜全血。
5. 血栓凝块输注:血栓凝块是深静脉血栓形成后提取的物质。
血栓凝块输注适用于原发或继发性凝血障碍的患者,以帮助纠正凝血功能障碍。
血栓凝块输注的效果相对持久,一次输注可维持较长时间的凝血功能。
总的来说,成分输血的种类及应用有血浆输注、红细胞输注、血小板输注、白细胞输注和血栓凝块输注等。
每种成分输血都有其特定的适应症,医生需要根据患者的具体情况和需求进行选择。
在进行成分输血时,医生需要仔细评估患者的病情,选择合适的成分输注,以提高治疗效果,并注意避免输血相关的并发症的发生。
血小板输血的临床应用

医学ppt
35
(五)血小板输注的剂量和方法
机采血小板成人要输一袋或一个 治疗量(2.5×1011 /袋)。儿童输 注机采血小板, 可分成2-4袋,分次 输注。有感染、脾大或DIC时,血小 板输注剂量要适当加大, 2-3d输注 一次,直到出血停止。
医学ppt
36
血小板输注方法: 血小板输注时要用孔径170µm
验指标方面的比较。目前国际上
通常采用血小板输注的校正计数
增加值(Corrected count
increment,CCI)作为患者输注血
小板后疗效的评价标准。
医学ppt
38
输注后不同时间血小板计数有 显著变化,故至少应检测输注后 1h和24h血小板计数情况。一般 输注1h后CCI >7.5×109/L, 24h >4.5×109/L为输注有效, 否则无效。
(8.2)
(9.4)
(15.1)
(15.6)
3
140
20
410
(%) 肿瘤科
(2.0)
(9.4)
(10.4)
(15.6)
13
130
15
158
(%) 传染科
(8.9)
(8.7)
(7.8)
(6.0)
11
110
15
160
(%) 儿科
(7.5)
(7.4)
(7.8)
(6.1)
5
23
Hale Waihona Puke 878(%) 其它科
(3.4)
医学ppt
8
表1 血小板输注量(u)及科室分布的逐年情况
科别
2005年
人次
数量
2006年
人次
从临床输注血小板效果分析谈成份输血的应用

从临床输注血小板效果分析谈成份输血的应用卢春娟,李晓焕,苏 波,金 薇,李月琴,曹 艳(黑龙江省医院,黑龙江哈尔滨150001)摘要:血小板的输注在临床治疗中是一种有效的治疗方法,输注血小板前,应进行不规则抗体筛选和H LA及血小板配型,选择相容的供者,避免了血小板抗体的产生,提高了血小板输注的疗效,达到一血多用,减少了输血反应。
关键词:血小板;血型;抗体筛选;血小板抗体学科分类代码:32011120 中图分类号:R446 文献标识码:B文章编号:1004-5775(2009)01-0065-02Applica tion of Composition Trans f usion thr ough Platelet Trans f usionLU Chun-juan,LI X iao-bo,S U Bo,et al.(The Provincial Hospital o f Heilongji ang,Ha rbi n150001,Chin a)Abstract:The PT is an e ffective curative m ethod in clinic.The receptor should be selected in screen of irr egular anti2 body and platelet zygosity to prevent platelet antibody and im prove the curative e ffect of PT.There might be multi-function and decrease transfusion reaction.K ey w or ds:P latelet;Blood type;Antibody screen;Platelet antibody 目前,临床输血已经成为治疗的重要手段。
传统的输血方法是无论患者需要什么血液成分,一律输注全血。
血小板制剂的制备及临床应用

Transfusion Response: Platelet Kinetics
• circulating life span 8-10 days
循环池 60%-70%
脾脏 30%-40%
Normal Platelet Counts 10%-12% loss/day
- 80% senescence - 20% endothelial integrity est. 7 x 109 per day
• 改良法:以6%处理后,去除含有二甲亚砜 上清液,再−80°C冰冻保存,融化于0.9% 生理盐水中可使血小板回收率达到 94 ± 2 %,血小板微粒达7%。30位志愿者 的血小板其体内存活期为7天
• SDPs在5-7天内使用,美国FDA规定需进行 细菌学检测。如果配以进行病原体灭活处 理,甚至可保存达8天
Platelet Concentrates
Biggest Issues for Transfusion Service 1.Increasing Need 2.Availability
• Short storage time (5 days) • Sensitivity to low donations – Apheresis = donor recruitment – “Pooled platelets”: 4-6 whole blood / pool
• 国内:手工汇集浓缩血小板的制备,多采 用北美模式,即采用血浆作为稀释剂保存 血小板
• 制备方法、质量标准和控制以及临床效果 的评价
• 对汇集的浓缩血小板是否采用白细胞过滤 进行处理
• 对细菌污染和保存等,影响了该项目在国 内的开展
2 血小板制剂的保存和输注方式
• 血小板制剂的常规保存方式为 22℃振摇 冰冻保存方式
国内外临床输血指南及应用

国内外临床输血指南及应用临床输血指南是医疗机构规范输血操作的重要指引,旨在确保输血的安全和有效性。
国内外的临床输血指南涵盖了输血适应症、输血血液制品的选择与管理、输血相关的安全措施以及不良反应的处理等内容。
本文将概述国内外临床输血指南的一般内容,并分析其在临床实践中的应用。
临床输血指南的一般内容包括以下几个方面:1.输血适应症:临床输血指南规定了各类疾病需要输血的具体适应症,例如大出血、贫血等。
此外还明确了输血前需进行充分评估的必要条件,如血红蛋白水平、病情稳定等。
2.血液制品选择与管理:临床输血指南对不同类型的血液制品(如红细胞悬液、血小板浓缩液)的选择与管理提供了具体指导。
这包括血液制品的储存条件、交叉配型与血型鉴定等。
3.输血相关的安全措施:临床输血指南强调了输血操作中的安全措施,如输血前的身份核对、输血速度的控制、输血设备的消毒等。
此外,临床输血指南还对输血反应的监测与处理提出了具体要求。
4.不良输血反应的处理:临床输血指南对不良输血反应的处理提供了详细的步骤和方法,包括过敏反应、输血反应性低血压等。
临床输血指南在实践中的应用是非常重要的,它对医务人员的行为进行规范和统一,提高了输血操作的安全性和有效性。
具体来说,临床输血指南的应用可以达到以下几个目标:1.提高输血安全性:临床输血指南规定了输血的安全措施和操作流程,从源头上控制输血操作的风险,减少输血相关的不良事件和感染的发生。
2.优化血液制品使用:临床输血指南明确了不同类型血液制品的选择与管理,保证了血液制品的有效使用和合理调配,避免了不必要的浪费。
3.统一操作规范:临床输血指南对输血操作的每个环节都进行了规范,提供了明确的指导和操作步骤,减少了医务人员在输血过程中的主观判断,降低了人为因素引起的输血风险。
4.促进科学研究和质量管理:临床输血指南的应用可以为相关科学研究提供参考和依据,推动血液学领域的发展。
此外,临床输血指南也为临床质量管理提供了标准和指导,通过对输血过程的监测和评估,提高了质量管理的水平。
血小板的限制性输注

血小板的限制性输注(一)血小板的应用现状1.世界范围内血小板的应用现状1970年,预防性血小板输注开始用于血液病患者、肿瘤患者以及造血干细胞移植患者进行强化治疗。
之后血小板的使用逐年普及,据统计2011年4月~2012年3月期间,英国的血小板使用率上升了8.3%。
尽管有关机构加强了对血小板输注的管理,但在预防血小板减少性出血的最佳输注量、预防性血小板输注指征以及与治疗性输注相比的优势等方面仍存在争议。
各国的血小板输注指南都给出了何时输注血小板来预防侵入性操作可能引起的自发性出血的建议,以及何时输注用于治疗活动性出血。
接受血小板输注的人群绝大部分是血液病患者,占总人数的67%。
尽管如此,血小板的滥用情况依然普遍存在。
英国2012年一项调查显示,血液病患者中34%的预防性血小板输注是不符合指南的建议的,而另外10%的预防性输注都给予了双倍用量。
出现这种现象的原因还不明确,还需进一步研究。
2.我国血小板的应用现状由于血小板需求量上升太快,公民宁可捐献全血而不愿意捐献单采血小板,因为体检合格后捐献全血所需时间短(只需几分钟),而捐献血小板所需时间长。
虽然各地血液中心或采供血机构已建立一支志愿捐献单采血小板的队伍,但因人员流动性大,存在着不断建立又不断流失的被动局面。
从献出的全血中分离血小板可以缓解供求矛盾。
目前欧洲各国所用血小板50%来自单采,50%来自全血分离,有的国家全血分离血小板甚至达到80%。
我国香港的血小板90%来自全血分离。
我国今后血小板库存可能也以全血制备的浓缩血小板为主,单采血小板为辅。
单采血小板需要事先预约并难以满足临床需求。
国外专家一致认为,当使用剂量无显著差异时,全血制备的浓缩血小板和单采血小板具有相同的止血效果。
今后可望有全血制备的浓缩血小板供应临床以缓解供求矛盾。
(二)血小板的合理应用血小板输注适用于治疗或预防因血小板减少或功能障碍引起的出血,但不是所有原因的血小板减少均适合输注血小板,甚至有些血小板减少症禁忌输注血小板,在决定输注血小板之前,必须确定血小板减少的原因,且要权衡利弊,不可单纯以血小板计数判断输注需求。
机采血小板的临床输注

机采血小板的临床输注发表时间:2015-10-28T15:10:36.427Z 来源:《医药前沿》2015年第26期供稿作者:马蕾[导读] 山西省大同市中心血站反复多次血小板输注常可发生无效性,此时最好选择HLA配合的血小板或用单采一个HLA配合的血小板。
马蕾(山西省大同市中心血站 037000)【摘要】血小板输血已成为血小板减少和血小板功能障碍患者出血治疗和预防出血的重要手段。
大同市中心血站自2000年8月向临床提供机采血小板以来,临床用量逐年上升。
随着使用量的增加,由于机采血小板输注不当,临床血小板输注无效或效果不佳现象也多有发生,因此,我站相关科室协同各医疗机构摸索、总结机采血小板输注及护理的最佳方案,以提高机采血小板输注疗效。
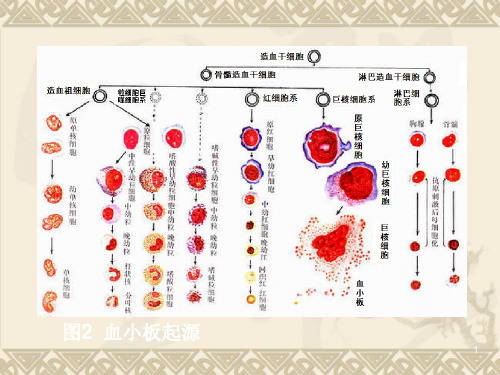
【关键词】血小板;储存;输注;护理【中图分类号】R457.1 【文献标识码】A 【文章编号】2095-1752(2015)26-0035-02血小板是止血机制中一个重要因素,它来自于骨髓巨核细胞,后者是由于多能造血干细胞经巨核系祖细胞分化而来。
血小板实际上是一个多功能的细胞,其重要功能是止血及参与血液凝固过程。
此外,还具有促使血块收缩和维护血管内皮完整性等功能。
血小板的制备方法有两种,即机采法和手工法。
由于机采血小板纯度高,有利于提高治疗效果,得到了临床医生和患者的充分肯定,临床用量迅速上升。
从2000年的全年54个治疗量上升到20014年的1416治疗量,具体见下图机采血小板的保存、输注与护理,直接影响到血小板的输注效果。
我站相关人员深入临床,摸索总结正确输注机采血小板的方法,使机采血小板的输注效果得以提高。
1.做好输血前的准备工作,为病人营造良好的输血环境1.1护士应具有良好的专业素质,衣着整洁、仪表端庄、精神饱满、面带微笑,消除病人的思想顾虑,用严谨的工作作风影响病人,解除病人的紧张感。
1.2输血护理人员要向病人及其家属做好宣传教育工作,讲解输血治疗的必要性,输血的目的,输血应注意的事项,可能出现的输血反应,以及应对处理输血不良反应的各种措施,让病人树立输血治疗信心。
血小板输注操作规程

血小板输注操作规程目前血小板制品有两种,一是从全血中分离制备的浓缩血小板;二是单采血小板。
当使用的剂量相同时,二者具有相似的止血效果。
临床上血小板输注的主要目的是预防或治疗因血小板减少或功能障碍引起的出血。
一、适应症和相对禁忌证(一)适应证是否要输注血小板应根据患者的病情、血小板的计数和功能以及引起血小板减少的原因来综合考虑。
根据血小板输注的目的不同,临床上又分治疗性血小板输注和预防性血小板输注。
l治疗性血小板输注因血小板数量减少或功能异常而导致的出血,输注血小板制品以达到迅速止血目的称为治疗性血小板输注。
主要有以下几种临床情况:(1)血小板生成障碍引起血小板减少:这是血小板输注的主要适应证,常见于各种原因引起的骨髓抑制或衰竭,使血小板生成减少,导致出血;血小板计数和出血程度是决定是否输注血小板的主要依据。
当血小板计数低于(5~20)×109/L 时,常有自发性出血,多需要进行治疗性血小板输注。
(2)稀释性血小板减少:因库存全血或红细胞中无有功能的血小板,大量输血时会引起稀释性血小板减少。
稀释性血小板减少的程度可根据患者自体血容量被替换数来推测。
一般来说,输注一个循环血量的血液,患者自体血小板约剩余35%-40%。
虽然稀释性血小板减少可能导致微血管出血,但接受1~2个循环血量的输血很少发生这种情况,只有当继续输血,血小板进一步被稀释而致血小板计数更低时,有出血倾向或伴有出血时才需要输注血小板。
(3)血小板功能异常引起的出血:有的患者,如血小板无力症、血小板病和阿司匹林类药物所致血小板功能障碍等,虽然血小板计数正常,但功能异常。
当这些患者出现威胁生命的大出血时,需要输注血小板以及时控制出血。
2预防性血小板输注预防性血小板输注是指通过输注血小板使各种血小板生成障碍患者(如恶性血液病、再生障碍性贫血、骨髓移植等)的血小板计数提高到某一安全水平,防止出血。
临床大部分血小板输注是预防性的,但血小板究竟低到什么程度才需要预防性输注,目前尚无统一的阈值。
血小板、血浆和冷沉淀的临床应用

全球在安全输血方面面临的挑战(2)
• ③由于检验人员短缺和缺少培训,检测试剂质量欠缺,血液检测技术 不完善等原因,仍有许多国家没有开展血液检测或者检测结果不可靠, 不安全输血导致感染的情况仍相当严重;
– 41个国家(41/148)没有完全筛查HBV、HCV、HIV和梅毒;
– 2002年,6百万人没有完全筛查4种病原体,2004年为1.5百万人;
输注血小板的血型问题
• 最好ABO血型同型输注,血小板膜上也有ABO血型系统抗原。
• 紧急情况下机采血小板可以不同型输注,但应相容。不同型血小板输 注会使血小板24小时回收率稍有降低。才需做交叉配血试验。
• Rh阴性患者,特别是有生育需求的女性,需要输注Rh阴性的血小板。 有生育能力的Rh阴性妇女输Rh阳性的血小板后,应当使用抗-D免疫球 蛋白(输注后72小时内),每输注1ml的红细胞注射20ugRhIG。
冷沉淀的适应证
• 血友病A及获得性因子Ⅷ缺乏症 • 血管性血友病 • 纤维蛋白原缺乏症 • 凝血功能障碍 • 获得性纤维结合蛋白缺乏症
– 在严重创伤、烧伤、严重感染、血友病、皮肤溃疡和肝功能衰竭 时,血浆纤维结合蛋白水平可明显下降。
• 局部使用促进创口、溃疡修复
剂量
• 一般常用剂量为2~3单位/10kg体重; • 由于因子Ⅷ的半衰期是8~12小时,必要时可以隔8~12
• ②缺少自愿无偿献血者,许多发展中国家还没有完全实行无偿献 血制度,仍然依赖家庭成员献血、互助献血和有偿献血;
• 全球欠发达国家的人口占80%,但只使用了约45%的血液; • 全球有80个国家(共172国家上报数据)的献血率低于1%,其中79个在
经济欠发达国家; • WHO推荐1-3%的人口献血率; • 发达国家的献血率是欠发达国家的11倍。
