OCD的治疗实践指南(APA2007,郭中孟)
精神分裂症诊断和治疗新理念

3
概述(2)
20世纪80年代以来的30多年,分子遗传 技术 ;神经生化,生理,精神药理学; CT、MRI、PET等脑影相技术以及组织 病理学等新理论新技术在分裂症病因学 研究中的广泛应用,使人们对分裂症的 认识从临床现象学水平提高到分子水平 ,对分裂症本质的认识得以逐步深入。
12
病因与发病机制-遗传学(3)
实验遗传学研究(连锁与关联分析/基因 组扫描)
连锁研究发现了基本涵盖所有染色体的区域
候选基因研究发现了包括COMT、DISC1 、BDNF 等数十个基因为易感基因
13
病因与发病机制-遗传学(4)
14
病因与发病机制-遗传学(5)
遗传和环境的 相互作用
精神分裂症
15
7
概念的历史回顾(2)
E.Bleuler(瑞士,1911):首次提出精神分裂症概 念,核心问题是人格的分裂。
“4A症状”是基本症状:
Association disorder
Apathy
Ambivalence
Autism
幻觉妄想是附加症状
★长时间在美国精神医学界占据主导地位,然而,4A症状
较难界定和把握,实际操作性差,致使其实用性大打折
扣。
8
概念的历史回顾(3)
法国学者K.Schneider提出首级症状(first-rank symptoms), 强调症状在诊断中的重要性 3项幻听:思维化声;争论性幻听;评论性幻听 7项自我意识:思维被夺;思维被插入;思维被广播或扩散; 被强加的情感;被强加的冲动;被强加的意志行为;躯体被 动体验 1项原发性妄想:妄想性知觉 ★强调阳性症状,操作性强,具有较好实用性,缺点是其他精 神障碍(如双相障碍)的出现率也高达10%~20%
超药品说明书用药目录(详细)
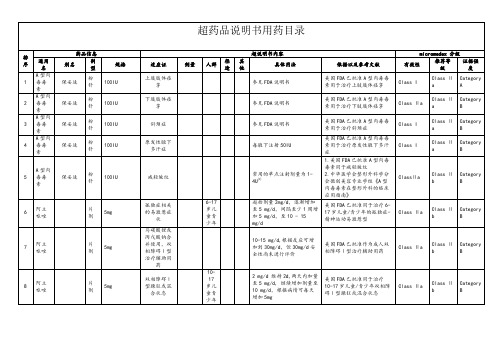
泊沙康唑
混悬液
400mg
毛霉菌
200mg,每日4次
1.美国FDA未批准泊沙康唑用于毛霉菌
2.中华医学会结核和呼吸学会《抗菌药物超说明书用法专家共识》
Class Ⅱa
Class Ⅱb
Category B
32
布洛芬
胶囊
300mg
骨关节炎
1200-3200mg/日,分3-4次服用
,一般使用不超过10天
美国FDA已批准用于治疗13-17岁儿童/青少年的精神分裂症
Class ⅡaClass Ⅱb来自Category B12
阿司匹林
拜阿司匹灵
肠溶片
100mg
预防子痫前期
对存在子痫前期复发风险和子痫前期高危因素者,在妊娠早中期(妊娠12~16周)开始服用小剂量阿司匹林(50-100mg),可维持到孕28周。
埃索美拉唑钠
耐信
注射液
40mg
急性上消化道出血
首剂量80mg iv,续以8mg/h iv 维持3~6天
1.美国FDA未批准用于急性上消化道出血
2.中华医学会内科学会《急性非静脉曲张性上消化道出血诊治指南(2009)》
Class I
Class Ⅱb
Category B
14
艾司西酞普兰
来士普
片剂
10mg
Class Ⅱa
Class Ⅱb
Category B
21
奥沙利铂
草酸铂
粉针
50mg
结肠癌,辅助性II期,与5-氟尿嘧啶/亚叶酸组合
85mg/m2
1.FDA说明书-超适应症用法
2.结直肠癌NCCN指南2016 version2
Class Ⅱa
难治性双相障碍(郭中孟译)

Treatment-Resistant Bipolar DisorderA Review of Psychotherapeutic Approaches难治性双相障碍:精神治疗方法述评James C-Y Chou, MDDepartment of psychiatry, Mount Sinai School of Medicine in New York难治性双相障碍的概念为临床所熟知但缺乏标准的定义。
这一术语是否指的是对一种或多种标准治疗无反应,在多少剂量,以及双相障碍的那个相位仍不清楚。
难治性双相障碍大概通常是基于特定的治疗相位:躁狂或抑郁与急性期或维持期。
难治性(treatment resistance)是极为普遍的。
即使在最佳的维持治疗情况下,近半数症状缓解的双相障碍患者在标准治疗下(包括药物联合治疗)将会2年内复发。
基于证据的优化特定相位的治疗是至关重要的。
这可能包括根据反应来提高起初治疗的剂量,除非受到不良反应的限制。
急性期治疗通常延续到维持期。
决定首先使用哪种药物治疗或什么药物联合,以及给药剂量问题,就每个临床医生而言都需要良好地临床判断,因为掌控这些决策的证据匮乏。
传统上,锂和抗惊厥药物已经被用作急性躁狂的一线治疗;抗精神病药物仅用于难治性,严重性,或伴有精神病性症状的双相障碍患者。
这一惯例是基于锂和双丙戊酸钠使用的长期历史,而非疗效对比试验。
得到FDA批准的非典型抗精神病药物用于双相障碍的使用范围正在扩展;这些药物当前被认为是即使对于适度躁狂患者是一线治疗。
为了快速地减少难治性和提高病情稳定性,必须关注共病,例如物质滥用。
而且,必须停用使病情不稳定的药物治疗,例如抗抑郁药物。
基于证据的加强心理治疗在维持期显然是有益的。
对于确实难治性状况,也推荐氯氮平和电休克治疗(ECT)用于急性期和维持期的抑郁和躁狂治疗。
如果这些治疗失败,有人提出许多新型疗法,而且有一些已经在安慰剂对照试验中得到研究。
干燥综合征超药品说明书用药中国临床实践指南2023版解读PPT课件

新药研发方向预测
靶向治疗药物
针对干燥综合征特定免疫通路的靶向药物,如生物制剂、 小分子抑制剂等。
免疫调节药物
探索新型免疫调节药物,以平衡干燥综合征患者的免疫系 统。
缓解症状药物
开发针对干燥综合征患者症状(如口干、眼干)的新型药 物,提高患者生活质量。
诊疗技术革新趋势
精准医学
注意事项
生物制剂和其他创新药物可能 存在较高的治疗成本和潜在风 险,需严格掌握适应症和禁忌
症。
05
安全性监测与风险防范措施
不良反应监测及处理方法
1 2
常规监测
定期监测患者的生命体征、肝肾功能、血常规等 指标,以及观察患者是否出现与用药相关的不良 反应。
及时处理
一旦发现不良反应,应立即停药并采取相应的处 理措施,如抗过敏治疗、对症治疗等。
专家经验总结与启示
专家治疗经验分享
邀请具有丰富经验的专家分享他们在治疗干燥综合征超药品说明 书用药方面的经验和心得。
临床实践中的注意事项
强调在临床实践中需要注意的事项,如患者筛选、用药监测、不良 反应处理等。
对未来临床实践的展望
展望未来的临床实践,提出改进和完善的建议,以期更好地服务于 患者。
07
应用基因组学、蛋白质组学等技术,实现干燥综合征的精准诊断和 治疗。
人工智能辅助诊断
利用人工智能技术对干燥综合征进行早期筛查和辅助诊断,提高诊 断准确率。
远程医疗
借助互联网和移动医疗技术,为干燥综合征患者提供远程诊疗服务, 方便患者就医。
患者教育和管理模式创新
患者教育平台
建立干燥综合征患者教 育平台,提供疾病知识 、用药指导、生活护理 等全方位信息。
2015《精神分裂症防治指南》第2版解读(郭中孟)

★ 阴性症状为主患者的目标治疗剂量相对较低: 氨磺必利200-300mg/d、阿立哌唑10-20mg/d、
利培酮2-4mg/d、帕利哌酮3-6mg/d、
奥氮平5-10mg/d、喹硫平100-300mg/d和齐拉西酮 40-80mg/d 的剂量范围更有利于阴性症状的改善;
或者谨慎使用小剂量氯氮平50-100mg/d。
概述
《中国精神分裂症防治指南》第一版自2003年9月起使用, 2007年正式出版,使用已有12年。在临床中推广使用已近 10 年, 成为精神分裂症最佳合理临床治疗选择的重要参 考依据。 较前一版相比,2015年第二版指南的主要变化包括: 1、增补了国内外新上市的抗精神病药物,包括氨磺必利、 帕利哌酮、洛沙平、阿塞纳平、鲁拉西酮、布南色林等, 以及一些非典型抗精神病药物的长效注射剂; 2、增加了国内外新的临床研究证据与 Meta分析结果及先 进的治疗理念; 3 、参考了包括 APA ( 2010 )、 WFSBP ( 2012 )及 NICE (2014)等机构发布的国外精神分裂症治疗指南的更新建 议和内容。
复发及多次发作患者药物治疗的注意点
★ 选药原则:抗精神病药物的选择应参照以下信息:患 者既往药物治疗的症状变化和不良反应、合并的疾病,可 能与同时使用其他药物产生的相互作用; ★ 尽快加量:药物剂量应尽快增加至可耐受的目标剂量, 同时监测患者的临床状态; ★ 不良反应:特别关注抗精神病治疗相关的不良反应; ★ 依从性问题:多次发作患者常见诱因是依从性差,治 疗不规范,应激性生活事件等;如患者治疗依从性差,应 进一步加强。
首发精神分裂症患者药物治疗的注意点
2020年美国精神医学会APA实践指南:精神分裂症的治疗(第3版)中文版第三部分

美国精神医学学会APA新版精神分裂症治疗指南中英文对照版第三部分Monitoring During Treatment With an Antipsychotic Medication抗精神病药治疗期间的监测During treatment with an antipsychotic medication, it is important to monitor medication adherence, therapeutic benefits of treatment, and treatment-related side effects. The patient’s clinical status can also be affected by changes in physical health, adjustments to other psychotropic and nonpsychotropic medications, and other factors, such as cessation or resumption of smoking.使用抗精神病药期间,监测用药依从性、疗效获益及治疗相关副作用非常重要。
患者的临床状态也可能受躯体健康状况、其他精神科药物及非精神科药物,以及停止/重新开始吸烟等因素的影响。
Adherence to antipsychotic treatment is a common problem that affects treatment outcomes. There are many barriers to treatment adherence as well as facilitators and motivators of adherence, each of which will differ for an individual patient (Hatch et al. 2017; Kane et al. 2013; Pyne et al. 2014). Thus, it is important to take a patient-centered approach in inquiring in a nonjudgmentalway whether the individual has experienced difficulties with taking medication since the last visit. (For a detailed discussion of factors related to adherence, see Statement 3.)抗精神病药治疗依从性是影响治疗转归的常见因素。
中国抑郁障碍防治指南

治疗反应 依从性
功能状况
维持期治疗——降低复发风险
• 目的——降低复发风险
• 痊愈后6个月,有20%的患者可能复发
• 50%~85%的抑郁症患者在一生中至少有一次复发
• 每人复发时间不一致,通常在2~3年内 • 每多发作一次,其复发风险增加16%
• 复发可能是与药物预防作用不佳有关
复发危险因素
• 残留症状持续存在
3.2.1 急性期治疗 3.2.2 巩固期治疗 3.2.3 维持期治疗 3.2.4 终止治疗 3.3.1 药物治疗 3.3.2 心理治疗 3.3.3 物理治疗 3.3.4 其他治疗
• CFDA批准抑郁障碍的适应 证的治疗方法 • 取消教科书式介绍 • 增加疗效评价 • 增加证据分级/推荐分级 • 简介中草药治疗 • 简介光照疗法、运动疗法 等其他治疗方法
3.3治疗方法
急性期治疗
主要治疗目标
• 临床治愈 • 症状严重程度 • 是否有残留症状,包 括社会功能及生活质 量 评估 • 对自己或他人的“危 • 症状严重程度和进展 险”程度 • 既往药物和其他治疗 • 转躁的线索 方式 • 其他精神障碍,包括 • 既往治疗的疗效 酒依赖或其他物质依 赖 • 躯体状况 • 对治疗的反应
• 之前多次抑郁发作史
• 慢性躯体疾病
作及后续发作症 状重 • 持续的心理社会应激或 功能缺陷 • 起病年龄早 • 负性的认知观念 • 共病其他精神障碍 • 持续的睡眠障碍
复发还可能是与药物预防作用不佳有关
维持期治疗选择
• 继续使用在急性期及巩固期有效的抗抑郁药,在维持期 应当继续使用足剂量的治疗(1/A) • 三环类药物或新型抗抑郁药物(1/A)
巩固期治疗目标
目的——预防复燃
【word】关于OCD睡眠时相延迟综合症的前瞻性调查

关于OCD睡眠时相延迟综合症的前瞻性调查E关于OCD睡眠时相延迟综合症的前瞻性调查①[着】JoTurner,LynneM.DrummondAbstract:Therehavebeenrelativelywstudiesexaminingsleepinpatientswit hobsessive—compulsivedisorder(OCD)andthese haveproducedcontradictoryfindings.Arecentretrospectivestudyidentified apossibleassociationbetweenOCDandacircadianrhythm sleepdisorderknownasdelayedsleepphasesyndrome(DSPS).Patientswitht hispatternofsleepinggotobedandgetupmuchlaterthannorma1.Theyareunabletoshifttheirsleeptoanearliertimeand,asaresult,suff erconsiderabledisruptiontosocialandoccupationalfunc—tioning.Inthisstudy,weexaminedthesleepofpatientswithOCDprospectivel y.WeaimedtoestablishthefrequencyofDSPSinthispopula—tionandanyassociatedclinicalordemograghicfactorswhichmightbeimplic atedinitsaetiology.Keywords:0hsessive—compulsivedisorder,delayedsleepphasesyndrome ,circadianrhythms【摘要】很少有调查强迫性神经症(OCD)病人睡眠的相关研究,也没反驳性的发现出现.近来一个回顾研究识别出OCD与生理节奏频率性睡眠障碍(即众所周知的睡眠时相延迟综合症,DSPS)间的可能关联.这种睡眠模式的病人比正常人晚睡晚起.他们不能把他们的睡眠转换到一个早一点的时间,结果,社会和职业机能都遭受到相当大的破坏.在这个研究中,我们预先调查了OCD病人的睡眠.我们旨在建立起这群人的DSPS频率,并找出有关它的病原的任何临床或人口统计学因素.【关键词】强迫性神经症睡眠时相延迟综合症生理节奏引言强迫性神经症(OCD)是一种普通的慢性失调,它会导致社会和职业机能的巨大危难和损伤.睡眠紊乱通常伴随着精神紊乱,但是很少有关于OCD中睡眠紊乱的研究.现在已有反驳性的发现出现,因为有人有睡眠紊乱,有些的睡眠模式正常.在一个FhBobdeyetal主持的研究中,非抑郁的OCD病人的睡眠模式与控制个体的模式并没有明显差异.然而,还有--d,群病人,他们比正常人晚睡晚起得多.这种延迟的睡眠模式,即众所周知的睡眠时相延迟综合症(DSPS),会导致白天昏昏欲睡,以至于工作和社会机能受到很大的破坏.这是生理节奏频率性睡眠障碍最普通的形式,它被定义作一种个人环境所要求的惯例日课表与他或她的内生生理节奏的睡眠一清醒系统间的不协调.在近来一个同顾性研究中,我们识别出OCD和DSPS间的可能关联.现在的研究旨在预先调查OCD中的睡眠模式,以建立起这群人的DSPS频率,并探究它的临床影响和有关它的病原的任何相关因素.讨论在这个研究中,42%的严重而有抵抗力的OCD病人有DSPS.有DSPS的病人绝大部分都是男性,都比睡眠时相正JI1Turner,LynneMDrummond.Aprospectivestud),ofdelayeddeepphases yndromeinpatientswithresist~nlobsessive—compulsivet|isonler.WorldPsychiatry’2007:6:4 4—47.医疗保健等县2007.9常的人年轻,OCD也更严重.除了睡眠的时间选择外,其他由PSQI或目标看护评估测量出来的睡眠参数都没有明显差异.这与Weitzman的发现一致,即DSPS的睡眠本质上是正常的,虽然时间推后.睡眠时相延迟不是由于病人难以入睡,因为由看护人员测量的睡眠潜伏期并没有明显差异.那些有DSPS的人也更不可能有固定的睡觉时间,病人自己也不把这当作晚睡的理由.这两个小组在催眠药和其他药物的使用上也类似.所有睡眠周相移位的病人都对睡眠定时表现出不满,他们也不能解释为什么会发生移位.比起那些睡眠正常的人,有DSPS的病人的社会和职业机能明显有所缺损.这是否是由于睡眠模式移位本身,又它是否反应出这组人的OCD更严重这个事实,这些都还不是很确定.DSPS在一般成人中是比较罕见的:估计只有0.17~0.72%的人有.然而,有7.3%的青少年有,而其他方面都正常的孩子中有高达10%的人有.DSPS通常是在孩童时期或青春期发作的.我们还没有发现任何性别上的差异, 44%的病人显示出家族特性.很少有调查精神紊乱病人的DSPS的相关研究.先前OCD与DSPS问的关联也没有被报导过.然而,OCD病人通常都会将他们的问题藏藏掩掩,而且一藏就是很多年.OCD 诊断也因此被忽略了.这个研究指出,DSPS是严重的慢性OCD病人的一个普通问题.一个有关类似OCD病人的回顾性研究发现,有17%的人有DSPS.在Weitzman的系列——3O个出现在失眠门诊部的有DSPS的病人中,他们发现17个病人没有精神紊乱,两个有慢性精神分裂症,一个是躁狂抑郁病紊乱,四个慢性抑郁和六个人格障碍.在对33个从某一睡眠障碍门诊部查阅到的有DSPS的病人的研究中,Regestein和Monk报导说,75%的病人是或已经是抑郁症.然而,这个结论只是基于病人当前和早先的抗抑郁病药的使用.Thorpyetal发现在22个有DSPS 的青少年中有14个存在抑郁症状,它是睡眠紊乱最主要的精神病学原因.Weitzman颠覆了这种说法,他说心理症状并不是原因,而是问题的产物,他引用了那个证据,即经过睡眠紊乱的治疗,很多DSPS病人的心理功能显示出巨大的改进. 然而,其他的研究员都支持原来的说法,即DSPS先于精神紊乱而且可能是精神紊乱的原因.Daganetal发现有DSPS的病人的人格障碍影响范围更大,并提出个体的生物钟与环境问的不协调导致了情绪和社会问题.然而,我们研究中的病人都在OCD发作后产生睡眠时相的移位.从孩童时代早期开始,不眠症和欲睡周期是由视丘下部视交叉核中的生理节奏”时钟”调节的.典型成人的内生睡眠一清醒周期稍长于24小时,因此必须每天重新安排以使它与客观的一天24小时保持一致.生理节奏时钟可通过不同的提示来调节,比如白天和黑夜的明亮一黑暗周期.明亮的光早在醒来期间就出现了,这可能引起睡眠时相提前,但是,如果出现晚了,就会引起时相延迟.社会提示(比如进餐时间和活动)也在睡眠一清醒周期的调节中起了作用,或是抵制作用或是帮助稳定时相.进食咖啡因,酒精或药物都可能导致与正常调节相冲突的结果.睡眠一清醒周期的截止是通过褪黑激素来调节的.褪黑激素分泌物是由傍晚时分El光的变暗刺激的,它在白天的强光中受到抑制.夜幕降临了,褪黑激素比欲睡发作大约早1.5—2个小时出现.不管是间接地通过褪黑激素,还是直接通过视交叉核作用,血液中的复合胺都包括在重新安排过程中.任何作用于血清素激活系统的药物都会影响睡眠一清醒周期.在一个由Hermeshetal主持的研究中,10个OCD病人在开始服用氟伏沙明后出现DSPS.在所有只服用氟伏沙明的病人中,有十分之九的病人在停止服用此药后,他们的DSPS消失了.研究员也注释说,在过去曾服用氟西汀和/或氯丙的病人中,有十分之七的病人也没有这种睡眠紊乱.研究员断定DSPS是由于氟伏沙明而不是OCD本身.造成氟伏沙明和氟西汀不同影响的可能的机制是这些药物对褪黑激素水平不同程度的影响.在我们的研究中,有DSPS的病人里面,没有人服用氟伏沙明,只有一个人服用氟西汀.有人提出说,那些出现DSPS的人这样做是因为他们不能充分地重新安排他们的生物钟.有人解释说,无法制造必E要的睡眠时相提前是因为有DSPS的个体的内生生理节奏期异乎寻常地漫长.对差不多与世隔绝的年轻人的自发性心理节奏频率的研究发现,他们大部分人的睡眠一清醒周期大约是25小时,但是一些主体的周期则长达5O个小时.个体的差异部分被基因型解释了.几种基因都包括在人类生理节奏频率的调节中,而DSPS的家族形式与或者这个或者那个时钟基因的转变相关.年龄也是一个因素.早年的内生周期较长,中年和晚年的周期慢慢缩短.这说明了为什么青少年和年轻人中有DSPS的人超乎寻常地多,我们的研究也发现有DSPS的病人都明显年龄偏小.知道了睡眠一清醒周期是怎样被调节的以后,我们可以假设一个机制,严重的OCD病人正是通过这个机制出现DSPS的.繁琐复杂的礼节致使病人们居家不出,这导致了他们不能够充分地出现在白天的日光中,这又接着导致了睡眠时相的延迟.社会的隔绝,活动的缺乏,很难规律地准备膳食等在严重的OCD病人中也很普遍,这些都是阻止平时重新安排生物钟的部分问题.也有证据证明,OCD病人的褪黑激素分泌失调.在研究13个治疗免费的OCD病人的生理节奏频率时,Monteleoneetal发现,他们的褪黑激素水平的夜间峰值明显低于控制个体,出现时间也晚了2个小时.OCD越严重的病人(Y—BOCS得分也就越高),这些差异也就越显着.褪黑激素峰值时间越后,就越容易产生睡眠时相延迟.在规则的睡眠一清醒周期中,日光和褪黑激素的重要性提出了在睡眠紊乱的OCD病人中采用外生褪黑激素治疗和/ 或日光治疗的可能性.进一步调查DSPS和OCD的生物学过程的研究已经得到批准,这使得这对两种情形进行药理学治疗成为可能.专责任编辑常海庆ghvh@163O,Om200~i9医疗保健等奥《露。
OCD的治疗实践指南APA郭中孟

2018/11/29
f. 确定治疗目标
1、减少症状出现的频率和严重程度,改善 患者的功能,以及帮助患者改善生活质 量[Ⅰ]。 2、增强患者配合照料的能力,尽管患者存 在OCD所致的恐惧认知。 3、减少治疗的不良反应(例如药物副作用) 4、帮助患者制定应对应激源的策略,对患 者和家庭进行疾病和治疗有关的教育[Ⅰ]。
9
2018/11/29
d. 提高患者和其他人的安全性
评估患者自伤自杀的可能性,因为OCD患者本 身或终身共病史比普通人群具有较高的自杀企 图发生率 。 虽然OCD按照攻击性冲动或想法而采取行动未 见报告,并且患者很少付诸于暴力,当其他人 干涉他们实施强迫性仪式动作,因此询问既往 的攻击性行为是重要的。害怕失控的OCD患者 可能努力做外在回避性仪式动作来控制这些症 状。
19
2018/11/29
当患者缺乏动力有效参加治疗时,积极性会谈 或其他心理社会干预是有帮助的[Ⅱ]。 由于治疗OCD的药物有副作用,特别是在高剂 量时,因此可以通过告知病人可能出现的副作 用,对副作用的关注的快速反应以及在药物治 疗开始或更改治疗后立即安排随访面谈,均可 提高依从性[Ⅰ]。
2018/11/29
10
2018/11/29
OCD患者对共病是无免疫力的,而共病 会增加自杀或攻击行为的可能性。当出 现共病时,重要的是给与治疗,才能提 高患者及其他人的安全性。
2018/11/29
11
e. 完成精神病学评估
通常要考虑所有传统医学评估的因素[Ⅰ] 关于共病状态精神科医师应该特别关注 既往或当前抑郁的证据,以及抑郁的频 率及其与自杀观念和行为的关系[Ⅰ]。 抗OCD药物可能诱发轻躁狂或躁狂的危 险,因此追问双相障碍共病和双相障碍 的家族史也很重要[Ⅰ]。
三氧化二砷联合全反式维甲酸治疗APL的临床观察

三氧化二砷联合全反式维甲酸治疗APL的临床观察侯开娟;牟海霞【摘要】目的:观察联合应用三氧化二砷与全反式维甲酸(ATRA)诱导治疗急性早幼粒细胞白血病(APL)的疗效及不良反应.方法:使用三氧化二砷联合全反式维甲酸双诱导治疗,对高白细胞患者加用联合化疗药物柔红霉素(DNR)或高三尖衫酯碱及阿糖胞苷,合并弥漫性血管内凝血患者予以抗凝及输注新鲜血浆/冷沉淀.结果:19例患者中17例完全缓解(CR),CR率为89.47%;2例死于颅内出血.结论:三氧化二砷联合全反式维甲酸治疗急性早幼粒细胞白血病的疗效确切,患者耐受性较好.【期刊名称】《医学理论与实践》【年(卷),期】2011(024)002【总页数】2页(P171-172)【关键词】全反式维甲酸;三氧化二砷;急性早幼粒细胞白血病【作者】侯开娟;牟海霞【作者单位】山东省莱州市人民医院血液内科,261400;山东省莱州市人民医院血液内科,261400【正文语种】中文【中图分类】R733.71我院2007年1月-2010年5月共收治急性早幼粒细胞白血病患者19例,采用全反式维甲酸(ATRA)联合三氧化二砷(AS2O3)诱导缓解治疗,取得了较为满意的治疗效果,现分析报告如下。
1.1 临床资料 19例均为初治,均经细胞形态学及免疫组化、染色体、融合基因确诊,年龄20~63岁,中位年龄39岁。
1.2 治疗方法1.2.1 一般处理:所有患者常规检查血象、肝肾功能、心电图后,于骨髓象确诊当天,给予ATRA 20mg,3次/d口服, AS2 O3注射液10m l用0.9%氯化钠注射液500m l稀释静脉滴注,1次/d,持续4~6周,治疗期间隔日查血象。
根据病情每日监测凝血指标,直至凝血功能正常,直至完全缓解(CR)后,复查骨髓象染色体及融合基因。
1.2.2 高白细胞处理:治疗前高白细胞(>100×109/L)者,同时加用羟基脲(Hu)1.0~3.0g/d,分次口服,白细胞降至30×109/L左右,加用减量的HA或DA方案化疗:高三尖衫酯碱(H):1mg/d用3d或柔红霉素(DNR):20~40mg/d用3d及阿糖胞苷100mg/d,5~7d。
双相障碍与OCD共病的治疗(江西郭中孟)

•
9. El-Mallakh RS, Hollifield M. Comorbid anxiety in bipolar disorder alters treatment and prognosis. Psychiatr Q. 2008;79:139-150.
• 重要的是准确诊断BD与OCD共病。 • 因漏诊OCD可能会增加护理的成本。 • 一旦做出双重诊断,有效的治疗可能成为 一个挑战[10]。
Treatment of comorbid bipolar disorder and OCD: a systematic review.
江西省精神病院
郭中孟 主任医师
2015.08.22第3稿交流提纲• • • • • • • 共病的定义 双相障碍共病精神障碍 BD-OCD共病流行学 BD-OCD共病的预后 BD-OCD共病的治疗问题 临床要点 小结
Findings
• 本次分析共纳入了北美、欧洲、澳大利亚、南美及亚洲的40项研究、 14,914名个体。结果显示: △ 双相障碍患者共病焦虑障碍的终生患病率为45%(95% CI 40–51); △ 来自5项研究的1,378名双相障碍个体与56,812名对照的直接比较显示, 前者罹患焦虑障碍的风险为后者的3倍以上(风险比 [RR] 3.22 [95% CI 2.41-4.29]); p<0.0001); △ 来自13项研究、4270名双相 I 型及1939名 II 型患者的比较显示,两 种双相亚型终生罹患焦虑障碍的风险并无显著差异(RR 1.07 [95% CI 0.96–1.20]; p=0.223)。 • 研究者得到结论:相比于对照人群,双相障碍患者罹患焦虑障碍的风 险显著升高。因此,除心境症状之外,双相障碍患者的焦虑症状同样 应得到评估。
《中医治未病实践指南 精神药物所致药源性代谢综合征》公开征求意见稿

目次前言 .................................................................................................................................................. I I 引言 ................................................................................................................................................. I II 1范围 .. (1)2术语、定义和中医病名 (1)2.1精神药物所致代谢综合征 (1)2.2中医病名 (1)3诊断与鉴别诊断 (1)3.1精神药物所致药源性代谢综合征高危人群标准 (1)3.2代谢综合征的诊断标准 (1)3.3鉴别诊断 (2)4辨证 (2)4.1阳明热盛证 (2)4.2 痰浊内阻证 (2)4.3脾虚湿盛证 (2)4.4气滞血瘀证 (2)5治疗 (2)5.1 治疗原则 (2)5.2 分证论治 (2)5.2.1阳明热盛证 (2)5.2.2痰浊内阻证 (2)5.2.3脾虚湿盛证 (3)5.2.4气滞血瘀证 (3)5.3中成药 (3)5.4 针灸疗法 (3)5.5 埋线疗法[6] (3)5.6心理干预治疗 (3)6主要结局指标 (3)7预防与调摄 (4)7.1 预防 (4)7.2 调摄 (4)7.3 药膳 (4)7.3.1阳明热盛证 (4)7.3.2脾虚湿盛证 (4)7.3.3痰浊内阻证 (4)参考文献 (4)本标准按照标准GB/T1.1-2009给出的规则起草。
本标准由中华中医药学会提出并归口。
本标准由首都医科大学附属北京安定医院负责起草,北京回龙观医院、湖南省脑科医院、沈阳军区总医院、沈阳市精神卫生中心、朝阳区第三医院、西安市精神卫生中心、无锡市精神卫生中心、厦门仙岳医院、郑州市第八医院、洛阳荣康医院、洛阳市第五人民医院、河北省唐山市第五医院、徐州市东方医院、北京市平谷区精神病医院参加起草。
氟伏沙明血浆浓度和成人患者的OCD症状缓解

氟伏沙明血浆浓度和成人患者的OCD症状/缓解Donatella Marazziti*, Stefano Baroni, Gino Giannaccini, Armando Piccinni, Michela Picchetti, Gabriele Massimetti, Elisa Schiavi, Lionella Palego 和Mario Catena-Dell’Osso目的本研究中,我们探讨氟伏沙明血浆浓度与成人强迫症(OCD)患者(采用该药物治疗6个月)的临床特征和/或缓解之间可能的关系。
方法本研究共纳入20例已采用氟伏沙明(平均剂量±SD:216.7±86.2)治疗至少4周的OCD 门诊男女患者。
采用Yale—Brown强迫症量表(Y-BOCS)评估OCD的严重程度。
采用高效液相色谱法分析法测定氟伏沙明血浆浓度。
所有评定均在服用氟伏沙明4周(t1)和6个月(t2)后进行。
结果氟伏沙明血浆浓度在两个评估时间点保持稳定,无性别差异。
16例患者(80%)经治疗后缓解,表现为Y-BOCS总分显著降低(>35%)。
男性强迫行为的改善程度大于女性。
t1和t2时氟伏沙明血浆浓度与t1和t2之间Y-BOCS总分和强迫行为分量表评分的差值(△)之间检测到显著正相关。
另一个显著性关联为(尽管是负相关),强迫行为分量表评分差值与t1和t2时氟伏沙明浓度差值之间检测到相关性。
结论研究结果表明评价OCD患者的氟伏沙明血浆浓度,及其与对具体症状可能与性别有关的临床缓解之间关系的潜在重要性。
关键词:氟伏沙明;强迫症;血浆浓度;药物代谢;HPLC;Y-BOCSPlasma fluvoxamine levels and OCD symptoms/response in adultpatientsDonatella Marazziti*, Stefano Baroni, Gino Giannaccini, Armando Piccinni, Michela Picchetti, Gabriele Massimetti, Elisa Schiavi, Lionella Palego and Mario Catena-Dell’OssoObjective:In this study, we explored the possible relationships between plasma fluvoxamine levels and clinical features and/or response inadult obsessive–compulsive disorder (OCD) patients treated with this drug for 6 months. Methods : Twenty OCD outpatients of both sexes who were already taking fluvoxamine (mean dose_SD: 216.7 _86.2) for at least 4 weeks were included in the study. The severity of OCD was assessed by means of the Yale–Brown obsessive–compulsive scale (Y-BOCS). The fluvoxamine plasma levels were measured by high-performance liquid chromatography analysis. All evaluations were performed after 4 weeks (t1) and 6 months (t2) offluvoxamine intake. Results: The plasma levels of fluvoxamine remained stable at the two assessment times, with no sex-related differences. Sixteen (80%) patients responded to treatment as shown by the significant (>35%) decrease of the Y-BOCS total score. Men’s compulsions improved more than those of women. Significant and positive correlations were detected between fluvoxamine plasma levels at t1 and t2 and the difference (delta) of the Y-BOCS total and compulsion subscale scores between t1 and t2. Another significant, albeit negative, correlation was measured between the difference of the compulsion subscale score and the difference of fluvoxamine levels at t1 and t2. Conclusions :These findings underline the potential importance of evaluating fluvoxamine plasma levels in OCD and their relationships with the clinical response that may be gender-related on specific symptoms. Copyright © 2012 John Wiley & Sons, Ltd.key words: fluvoxamine; obsessive–compulsive disorder; plasma levels; drug metabolism; HPLC; Y-BOCS引言氟伏沙明是一种选择性5-羟色胺(5-HT)再摄取抑制剂(SSRI),结构上与其它SSRI类药物或氯米帕明无关。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
2014-8-28
f. 确定治疗目标
1、减少症状出现的频率和严重程度,改善 患者的功能,以及帮助患者改善生活质 量[Ⅰ]。 2、增强患者配合照料的能力,尽管患者存 在OCD所致的恐惧认知。 3、减少治疗的不良反应(例如药物副作用) 4、帮助患者制定应对应激源的策略,对患 者和家庭进行疾病和治疗有关的教育[Ⅰ]。
20
2014-8-28
当患者缺乏动力有效参加治疗时,积极性会谈 或其他心理社会干预是有帮助的[Ⅱ]。 由于治疗OCD的药物有副作用,特别是在高剂 量时,因此可以通过告知病人可能出现的副作 用,对副作用的关注的快速反应以及在药物治 疗开始或更改治疗后立即安排随访面谈,均可 提高依从性[Ⅰ]。
2014-8-28
30
2014-8-28
5. 实施治疗计划
治疗开始时,患者的动机和依从性可能受 到诸如治疗费用和药物副作用的影响.对 于精神科医师来说,必须采取策略来提高 患者的依从性。
2014-8-28
31
a. 实施药物治疗
对于大多数患者来说,药物的起始剂量 是由药厂推荐的[Ⅰ]。 对于担心药物副作用的患者,可以使用 较低的起始剂量,由于许多SSRIs有液体 剂型或片剂,能被分开[Ⅰ]。
25
2014-8-28
对于严重OCD患者可能还是要考虑联合治疗或 SRI单独治疗,因为药物治疗可能充分减轻症 状的严重程度,使得患者能够参与CBT[Ⅱ]。 在妊娠或哺乳期,要确定是否开始或停用精神 药物,需要与患者及其亲属权衡风险/收益; 通过提供清晰的信息,寻求产科医师咨询以及 提供反复几次咨询来帮助患者克服风险的不确 定性[Ⅰ]。
15
2014-8-28
评估OCD对患者学习和职业成就(例如 家庭,社会和性关系)的影响[Ⅰ]。 评估患者的社会支持对促进治疗和保留 或加重症状中的作用[Ⅰ]。
2014-8-28
16
精神科医师应该考虑OCD是否为普通内科疾病 的一种表现[Ⅰ];记录目前内科疾病,相关的 住院,和脑外伤、意识丧失或癫痫史[Ⅰ];以 及记录躯体或心理症状的出现和严重程度,这 些可与药物治疗副作用相混淆[Ⅰ]。 目前治疗的药物和剂量,包括激素治疗,草药 或“自然”疗法,维生素,和其他非处方药, 应该复习来评定与精神药物治疗之间的药动学 和药效学之间的相互关系[Ⅰ]。
24
2014-8-28
推荐SRI单独治疗用于不能配合CBT治疗 的患者,对以前治疗的药物反应良好, 或愿意接受SRI单独治疗[Ⅱ]。 对于单一治疗未取得满意反应的患者应 该考虑联合治疗[Ⅱ]:对于合并其他精神 障碍的那些患者,SRI是有效的[Ⅰ],并 且对于那些希望限制SRI治疗的疗程的患 者[Ⅱ]。
22
2014-8-28
2. 选择初始治疗模式
在选择治疗模式时,临床医师应该考虑 患者的主动性和遵守药物治疗和心理治 疗的能力[Ⅰ]。 推荐CBT和5-羟色胺再摄取抑制剂(SRIs) 作为OCD的安全和有效的一线治疗[Ⅰ]。
2014-8-28
23
无论是采用CBT,SRI或联合治疗将依靠以下因 素:症状的特征和严重性,共存的精神疾病和 内科疾病的性质及其治疗,CBT的实用性,以 及患者的既往治疗史,目前治疗,能力,以及 偏好。 单独CBT治疗,包括暴露和反应预防,被推荐 作为无严重抑郁、焦虑患者的起始治疗,或合 并严重疾病的治疗,或不愿意服药的患者和愿 意接受CBT治疗的患者[Ⅱ]。
2014-8-28
c. 采用评定量表
采用量表例如10项Yale-Brown强迫量表(YBOCS) ,评定基线OCD症状的严重程度和共病 以及对患者功能的影响 . 如果不采用评定量表,可记录患者估计的每天 花在强迫和做强迫动作有几个小时,以及试图 逃避强迫观念和行为的努力程度也有帮助。记 录主动回避的情况或情景也作为一个有益的基 线变化评定[Ⅰ]。
2014-8-28
32
大多数患者在药物开始治疗4-6周之后才体验 到逐渐改善,但有些患者在治疗后10-12周才 有反应,体验到稍微有点改善。 在治疗的第1个月,按照药厂的推荐,药物剂 量可能每周向上滴定[Ⅱ],或在开始治疗的4周 之内,症状改善轻微或无改善,剂量可每周或 每2周加量到可耐受和适应的最大剂量[Ⅱ]。对 某些病例来说,最高剂量可能超过厂家推荐的 最大剂量[Ⅲ]。然后,治疗试验在这一剂量维 持最少6周[Ⅱ]。
26
2014-8-28
3. 选择特异性药物治疗
氯咪帕明,氟西汀,氟伏沙明,帕罗西汀,舍 曲林已被FDA批准治疗OCD,这些药物是 推荐的药物学治疗[Ⅰ]。 虽然安慰剂对照试验的Meta分析提示氯 咪帕明比氟西汀,氟伏沙明,舍曲林有较大 的效益,但是氯咪帕明与SSRIs直接一对 一试验的结果并不支持这一印象。
8
2014-8-28
b. 评估患者的症状
在评估患者的症状过程中其目的是采用 DSM-Ⅳ-TR标准确立诊断,重要的是将 强迫观念,强迫行为,OCD的仪式动作 与见于其他障碍的类似症状进行鉴别, 包括抑郁性思维反刍,广泛性焦虑障碍 的担忧,PTSD的闯入性思维和表象,以 及精神分裂症和躁狂性妄想。
9
13
2014-8-28
其他焦虑障碍也常见于OCD患者, 如合并 抽动障碍,可使得治疗计划更复杂。 其他更常见和可能使治疗计划复杂化的 障碍包括冲动控制障碍,神经性厌食,贪食 症、酒精使用障碍,以及ADHD。既往惊 恐发作,环性心境和物质滥用或依赖也有 关系[Ⅰ]。
14
2014-8-28
记录患者的病程和治疗史,包括精神病住院和 药物治疗试验(详细记录治疗的剂量,持续时 间,治疗反应和副作用)以及心理治疗(包括 性质,种类,强度和对所有试验的反应)[Ⅰ]。 评定患者的发育,心理社会,和社会文化史, 包括他或她主要支持系统和社会文化支持,潜 在的心理社会应激源,教育和职业史(包括兵 役史,性历史和通过发育成长的能力以及取得 稳定和满意的家庭和社会关系[Ⅰ]。
2014-8-28
2
2014-8-28
3
2014-8-28
4
2014-8-28
5
A部分 治疗推荐
Biblioteka Ⅰ. 实施概要 A. 编码系统 每一个推荐被确定为得到认可的三种类型之一, 相关的推荐是基于临床可信性,以黑体罗马字 标示。这三种类型见于如下: [Ⅰ]有肯定的临床可信性推荐 [Ⅱ]有中度临床可信性推荐 [Ⅲ]可能是基于个体情况推荐
27
2014-8-28
由于SSRI比氯咪帕明有较少的副作 用,因此推荐SSRIs作为一线药物治 疗[Ⅰ]。
2014-8-28
28
尽管所有SSRIs(包括西酞普蓝和艾司西酞普 蓝似乎有同等疗效,但是个别患者可能对某一 种药物治疗反应良好而对另一种药物疗效不佳。 在选择SSRIs的过程中,精神科医师应该考虑 安全性和患者对特殊副作用的耐受能力,包括 FDA任何警告,潜在性药物相互作用,既往的 治疗反应,以及出现的普通内科疾病的共病 [Ⅰ]。
10
2014-8-28
d. 提高患者和其他人的安全性
评估患者自伤自杀的可能性,因为OCD患者本 身或终身共病史比普通人群具有较高的自杀企 图发生率 。 虽然OCD按照攻击性冲动或想法而采取行动未 见报告,并且患者很少付诸于暴力,当其他人 干涉他们实施强迫性仪式动作,因此询问既往 的攻击性行为是重要的。害怕失控的OCD患者 可能努力做外在回避性仪式动作来控制这些症 状。
6
2014-8-28
B.实施概要
1. 精神病学处理 临床实践中所见的强迫症(OCD)通常 是慢性波动性病程。 当OCD症状影响功能或导致显著痛苦时 则需要治疗[Ⅰ]。
2014-8-28
7
a. 建立治疗联盟
建立和保持一种强有力的治疗联盟是重要的,以便治 疗是共同性的,并且因此也更有效,更有计划性和更 能完成[Ⅰ]。 朝着这一目标的步骤包括调整交流方式来满足患者的 需求和接受能力,可以通俗易懂的言语解释症状,以 及对患者进行鼓励和安慰。过分的怀疑是OCD的特征, 可能需要特殊的方法来建立治疗联盟,包括允许患者 有充分的时间来考虑治疗决定和重复解释(有限的几 次)[Ⅰ]。 在建立治疗联盟时,精神科医师还应该考虑患者对其 自身的感觉和行为,以及他们对治疗的需求和期望是 什么。
21
在进行认知行为治疗(CBT),告知所涉及的 面临恐惧的想法和情景,虽然在可忍受的范围 之内,是有帮助的[Ⅰ]。 其他实际问题例如治疗费用,保险金额以及交 通也需要加以说明。 当OCD患者拒绝或过早地终止治疗时,临床医 师可能希望推荐家庭成员和其他未受OCD影响 的人寻求治疗来帮助患者制定减轻OCD对其生 活影响的作用和鼓励患者来获得治疗[Ⅱ]
29
2014-8-28
4. 选择一种特殊类型的心理治 疗
由于CBT主要是依靠行为技术如暴露(现实暴 露或想象暴露)和反应预防(ERP,即让患者面 对恐怖情景不作出强迫反应)具有最好的证据 支持,因此,推荐CBT用于治疗强迫症[Ⅰ]。 有些资料支持采用CBT着重于认知技术[Ⅱ]。 非对照的研究证实动力性心理治疗或精神分析 对处理OCD的核心症状有效。家庭治疗可减轻 使OCD症状加重的家庭内部的紧张,或减少家 庭成员卷入症状 [Ⅲ]。
强迫症患者的治疗实践指南
强迫症工作组 LorrinM.Koran,M.D.,Chair;GregoryL.hanna,M.D.; Eric Hollander,M.D.; Gerald Nestadt,M.D.; Helen Blair Simpson,M.D.,Ph.d.
