原发性肋骨恶性淋巴瘤一例
结肠运输实验与排粪造影在诊断便秘中的临床应用_附110例分析_

收稿日期:2003-12-12;修回日期:2004-04-06作者简介:徐 毅(1962-),男,山东省青岛市人,副主任医师,医学学士。
结肠运输实验与排粪造影 在诊断便秘中的临床应用(附110例分析) 徐 毅,唐运成,刘世信 (暨南大学医学院第六附属医院 江门五邑中医院,广东 江门 529000) 摘要:目的 分析便秘的原因,并评价结肠运输实验与排粪造影对诊断便秘的价值。
方法 对110例临床诊断为便秘患者先做结肠运输实验,再做排粪造影。
结果 结肠运输实验异常者79例;排粪造影异常者53例。
综合分析结肠运输实验与排粪造影,诊断为结肠慢运输40例,功能性出口梗阻53例。
结论 结肠运输实验与排粪造影联合应用,能够更加准确区分结肠慢运输与功能性出口梗阻所致的便秘,进一步明确功能性出口梗阻的病因,为临床治疗提供可靠的依据。
关键词:便秘;结肠运输实验;排粪造影中图分类号:R442.2;R333.3;R814.43 文献标识码:A 文章编号:1002-1671(2005)01-0051-03The Clinical Application of Colonic T ransit T est and Defecographyfor Constipation Diagnosis (An Analysis of 110C ases)XU Yi ,T ANG Yun -cheng ,LIU Shi -xin(The Sixth Affiliated Hospital o f Medical College o f Jinan Univer sity ;Wuyi ,Hospital TCM ,Jiangmen ,Guangdong 529000,China ) Abstract :Objective T o analyse the cause of constipation and evaluate the diagnostic value of colonic transit test and defecography for consti 2pation diagnosis.Methods 110cases with constipation were studied with colonic transit test and defecography.R esults Abnormal colonic transit in 79cases and defecography in 53cases ,overpassing the integrated analysis for the result of colonic transit test and defecography ,the 40cases were colonic inertia and 53cases were function outlet obstruction.Conclusion The ass ociated application of colonic transit test and defecography could be m ore accurate to differentiate constipations which are colonic inertia or function outlet obstruction and m ore specific the pathogeny of function outlet obstruction ,to offer reliable foundation for the clinical cure.K ey w ords :constipation ;colonic transit test ;defecography 便秘病因复杂,其中结肠慢运输和功能性出口梗阻是引起便秘的主要原因。
孤立性肋骨浆细胞瘤1例报告

孤立性肋骨浆细胞瘤 1例报告摘要:患者,男性,59岁,体检发现右侧肋骨占位,胸部CT示右侧第4肋骨见膨胀性骨质破坏,呈灶泡样改变。
患者无明显胸痛、胸闷等临床表现,既往无外伤史,一般状况及血常规、肝肾功能未见异常,完善各项术前检查后,行单孔胸腔镜下肋骨肿瘤切除术,术后患者恢复尚可,根据术后病理明确诊断为:右侧第4肋骨浆细胞瘤。
术后随访1年,无复发及扩散征象。
关键词:骨肿瘤;浆细胞瘤;肋骨;诊断孤立性骨浆细胞瘤(solitary plasmacytoma of bone,SPB)是浆细胞克隆性增殖形成的骨恶性肿瘤【1】,占浆细胞瘤发生率的6%-7%,以累及脊柱位置多见,尤其是胸椎好发,腰椎次之【2】,发生于肋骨的较为罕见,其特征表现为一个或两个的孤立性骨病变,没有疾病传播的征象。
延边大学附属医院胸外科于2020年3月9日收治了1例右侧第4肋骨孤立性浆细胞瘤的患者,接受肋骨病灶及部分壁层胸膜的切除,现报告如下:1.临床资料患者,男性59岁,以“发现右侧肋骨占位3天”为主诉,于2020年3月9日收入院;否认肝炎、结核病史,否认重大外伤史,否认食物及药物过敏史;有吸烟史及饮酒史。
入院时体格检查见胸廓对称无畸形,胸廓皮肤未见皮疹、淤血斑及溃疡灶,呼吸规则,双肺呼吸动度及语颤均等,双肺叩诊清音,双肺呼吸音粗,未闻及明显干湿啰音。
胸部CT(2020-03-09 延边医院)示:右侧第4肋骨见膨胀性骨质破坏,呈皂泡样改变,骨皮质变薄,内可见残留骨性间隔,骨质破坏周围无明显硬化带,局部无骨膜反应(图A、B)。
结合病史、体格检查、辅助检查结果初步诊断为:右侧第4肋骨肿瘤。
经我科医师会诊后,建议手术治疗,完善各项术前检查后,于2020年3月12日在全身麻醉下行单孔胸腔镜下肋骨肿瘤切除术。
术中逐层暴露至第4肋骨,可见肿块位于第4肋骨并向胸腔内生长,连同肿瘤向两边扩大切除第4肋骨,冲洗创面,留置负压吸引管,逐层关胸。
术后给与充分镇痛、抗炎等对症支持治疗。
陶荣医生淋巴瘤的案例

陶荣医生淋巴瘤的案例陶荣医生是一位在肿瘤科工作的资深专家,他在多年的临床经验中,接触过众多不同类型的恶性肿瘤,其中包括了淋巴瘤。
下面将详细介绍陶荣医生曾经接诊的一位患有淋巴瘤的患者的案例。
患者李女士,年龄45岁,原本体格健壮,生活作息规律,精神状态良好。
但在最近几个月,她开始感到身体疲乏,食欲下降,并且出现了持续性的低烧。
她起初并未将这些症状放在心上,误以为是因为工作压力大或者天气原因所致。
随着时间的推移,李女士发现自己的颈部、腋下和腹股沟出现了一些不规则的肿块,这让她感到极度恐慌和焦虑。
在得知李女士的病情后,她的家人立即带她到医院就诊。
经过详细的检查和初步的诊断,陶荣医生发现了李女士体内存在淋巴瘤的可能性。
陶医生决定对李女士进行一系列进一步的检查,以明确诊断并制定治疗计划。
陶医生要求对李女士进行全面的血液检查,包括血常规、血生化和免疫学检测。
血常规显示李女士出现了贫血和白细胞数偏高,血生化指标中肝脏功能略有异常。
而免疫学检测则显示淋巴细胞数量明显增多,为淋巴瘤提供了初步的证据。
随后,陶医生又安排了影像学检查,包括CT和MRI检查。
这些检查清晰地显示了李女士颈部、腋下和腹股沟淋巴结的异常增大和异常密度。
PET-CT检查进一步证实了这些区域的异常代谢活跃情况,这也是淋巴瘤的重要诊断依据。
在明确诊断后,陶医生组织了多学科诊疗团队,包括外科、放疗和化疗专家,共同商讨了李女士的治疗方案。
由于淋巴瘤属于血液系统肿瘤,常规的外科手术并不能根治该病。
经过仔细考虑,医生决定采用综合治疗方案,包括化疗和放疗,以尽可能地控制病情和提高患者的生存质量。
接受治疗后,李女士出现了一些常见的化疗副作用,包括恶心、呕吐和脱发。
在医生和护士的细心护理下,她的不适症状得到了缓解,免疫功能也逐渐恢复。
经过一段时间的治疗,李女士的肿瘤得到了明显的缩小,症状得到了明显的改善,她的生活也逐渐恢复了正常。
在治疗过程中,陶医生不仅为李女士提供了专业的医疗服务,还时刻鼓励她保持良好的心态,积极配合治疗。
病理学第三节 恶性淋巴瘤

第三节恶性淋巴瘤恶性淋巴瘤(malignant lymphoma)是原发于淋巴结和淋巴结外淋巴组织的恶性肿瘤。
在世界各地均不少见。
在我国,恶性淋巴瘤的发病率在各种恶性肿瘤中居第十一位。
但在儿童和青年中所占比例较高,是儿童最常见的恶性肿瘤之一。
根据瘤细胞的特点和瘤组织的结构成分,可将恶性淋巴瘤分为何杰金病(Hodgkin disease,HD)和非何杰金淋巴瘤(non-Hodgkin lymphoma,NHL)两大类。
一、何杰金病何杰金病是恶性淋巴瘤的一个独特类型,与其他恶性淋巴瘤不同,具有以下特点:①病变往往从一个或一组淋巴结开始,逐渐由邻近的淋巴结向远处扩散。
原发于淋巴结外淋巴组织者较少。
②瘤组织成分多样,但都有一种独特的瘤巨细胞即Reed-Sternberg细胞。
瘤组织内并常有多数各种炎症细胞浸润。
本病在欧美各国发病率较同,是青年人中最常见的恶性肿瘤之一。
在我国发病率较低,大致占全部恶性淋巴瘤的10%~20%。
病理变化病变主要发生于淋巴结,以颈部淋巴结和锁骨上淋巴结最为常见,其次为纵隔、腹膜后、主动脉旁等淋巴结。
病变常从一个或一组淋巴结开始,很少开始即为多发性。
晚期可侵犯血管,累及脾、肝、骨髓和消化道等处。
肉眼观察,病变的淋巴结肿大,早期无粘连,可活动。
瘤组织浸润淋巴结包膜,并侵入邻近组织时则不易推动。
相邻的淋巴结常相互粘连,形成结节状巨大肿块。
切面灰白色呈鱼肉状,可见散在的黄色小坏死灶。
镜下,淋巴结的正常结构破坏消失,由瘤组织取代。
瘤组织内的细胞成分多样,有些是肿瘤成分,有些是非肿瘤成分。
瘤组织中有一种独特的多核瘤巨细胞,体积大,直径约15~45μm,椭圆形或不规则形;胞浆丰富,双色性或呈嗜酸性;核大,可为双核或多核,染色质常沿核膜聚集成堆,核膜厚。
核内有一大的嗜酸性核仁,直径约3~4μm,周围有一透明晕。
这种细胞称为Reed-Sternberg细胞(R-S细胞)。
双核的R-S细胞的两核并列,都有大的嗜酸性核仁,形似镜中之影故称镜影细胞(图11-1)。
淋巴瘤鉴别诊断病历书写

淋巴瘤鉴别诊断病历书写
淋巴瘤是一种常见的恶性肿瘤,通常需要通过鉴别诊断来确定其类型和严重程度。
以下是淋巴瘤鉴别诊断病历书写的例子:
主诉:患者男性,65岁。
反复出现颈部淋巴结肿大,伴有低热、乏力等症状。
现病史:患者于三个月前开始出现颈部淋巴结肿大,体积逐渐增大,质地较硬。
最近一个月内患者出现低热、乏力、食欲下降等全身症状。
曾在当地医院行颈部淋巴结活检,病理学检查提示为霍奇金淋巴瘤。
既往史:无特殊疾病史。
个人史:吸烟史20年,无饮酒史。
家族史:父母均无类似疾病史。
体格检查:患者神志清醒,面色正常,查体发现颈部淋巴结肿大,直径约3cm,质地中等偏硬,表面光滑。
血压为140/80mmHg,心率为72次/分,肺部呼吸音清晰,四肢无水肿。
辅助检查:血常规:白细胞计数为10.2×10^9/L,淋巴细胞比例为42.5%。
血清乳酸脱氢酶(LDH) 测定值为增高(380U/L)。
颈部淋巴结活检结果为霍奇金淋巴瘤。
诊断:颈部霍奇金淋巴瘤。
治疗建议:住院进一步治疗,包括化疗、放疗等综合治疗方案,并密切观察治疗效果和患者身体状况。
注意事项:应注意观察病情变化,定期随访,以评估病情和治疗效果。
同时,患者应保持营养均衡,适当休息,避免感染和其他不良事件的发生。
周四海量图片:最全的肋骨病变精美图片及详细解析!
周四海量图片:最全的肋骨病变精美图片及详细解析!展开全文按照惯例,本次主题仍然是肋骨病变,下面会奉送海量精美图片,读片哥请您耐心等待页面下载图片。
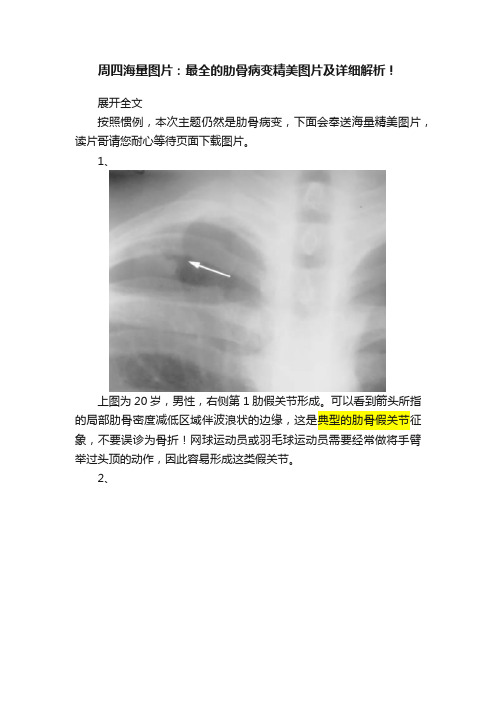
1、上图为20岁,男性,右侧第1肋假关节形成。
可以看到箭头所指的局部肋骨密度减低区域伴波浪状的边缘,这是典型的肋骨假关节征象,不要误诊为骨折!网球运动员或羽毛球运动员需要经常做将手臂举过头顶的动作,因此容易形成这类假关节。
2、上图为多发骨纤维细胞异常增生症。
肋骨呈膨胀性改变,骨皮质变薄。
3、转移瘤。
上图为肾癌转移瘤。
可见肋骨骨质破坏,呈溶骨性改变,周围有软组织肿块。
上图为34岁,女性,乳腺癌肋骨转移。
表现为散在的硬化性改变。
上图为63岁,男性,前列腺癌肋骨转移。
箭头所指处可以看到肋骨局部变细,骨皮质和骨髓腔的界限消失。
另外,仔细观察图象,还有另外一个病变!请再仔细看一下图像再看后面的文字。
箭头上方的肋骨其实也是转移瘤。
如果你不能准确地分辨上图的征象,在做出诊断的时候把握不大,那么可以建议患者进行CT检查明确诊断。
上图为前列腺癌肋骨转移。
胸部侧位片。
肋骨骨质破坏伴周围软组织肿块。
如何判断肿块来自于肋骨而不是肺?小秘诀:肿块走行和肋骨平行,这证明肿块是位于肋骨的!4、上图为内生软骨瘤。
肋骨呈膨胀性改变,但是骨皮质相对较完整,没有骨膜反应和软组织肿块。
5、以上两图为同一患者。
56岁,男性,右肩部疼痛。
X线片上右肺尖密度增高,右侧第1肋骨质显示不清。
行CT检查后,发现右肺尖软组织肿块,密度不均匀,侵犯肋骨及胸椎。
6、软骨肉瘤。
上图为软骨肉瘤。
男性,45岁,右胸壁巨大软组织肿块。
肿瘤内含有结节状和环状的钙化,提示肿瘤是软骨来源。
上图也是软骨肉瘤,发生于典型部位:肋软骨连接处。
并且,病变也具有典型的软骨肿瘤特征:结节状和环状钙化。
7、Paget 病。
以上两图为同一患者。
51岁,男性,无明确症状。
X线片示骨皮质增厚,病变较长。
CT图像示肋骨增大,骨皮质增厚。
这是Paget病的典型表现。
陶荣医生淋巴瘤的案例

陶荣医生淋巴瘤的案例陶荣医生是一位资深的肿瘤科医生,多年来一直从事淋巴瘤的临床工作。
他在医学界以其卓越的医术和严谨的治疗方法而闻名于世。
下面将介绍他在淋巴瘤治疗中的一些成功案例。
在陶荣医生的诊所中,有一个名叫小林的患者。
小林是一位四十岁的男性,他在体检时被发现患有淋巴瘤。
陶荣医生对于此病非常了解,他知道淋巴瘤是一种恶性肿瘤,会侵犯淋巴系统,并可能扩散到全身。
这种病症通常会出现非特异性的症状,如乏力、发热、盗汗等。
陶荣医生决定对小林进行全面的检查,以确定病情的严重性和扩散的程度。
通过深入详细的问诊和仔细的体格检查,陶荣医生初步确定小林患有非霍奇金淋巴瘤(NHL)。
为了进一步确认这一诊断,陶荣医生签署了一系列相关的检查,包括血液检查、淋巴结活检和核磁共振成像(MRI)。
结果显示,小林的血液检查结果正常,但MRI显示他的颈部和腹股沟淋巴结有明显的增大。
基于这些结果,陶荣医生确认了小林的NHL 诊断,并评估了疾病的严重程度和扩散程度。
在制定治疗方案时,陶荣医生充分考虑了小林的个人特点和病情。
他综合考虑了手术、放疗和化疗等各种治疗方式,并与小林进行了详细的沟通,解释了每种治疗方式的优缺点和可能的风险。
最终,陶荣医生和小林决定采用化疗为主的综合治疗方案。
陶荣医生解释说,化疗是通过药物杀死癌细胞来治疗淋巴瘤的主要方法。
他还向小林详细解释了化疗的过程和可能的副作用,如恶心、呕吐、脱发等。
并告诉小林,他会全程陪伴并检查治疗效果,以及及时调整治疗方案。
陶荣医生一开始为小林制定了一个6个月的化疗计划,每隔三周进行一次治疗。
在整个治疗过程中,陶荣医生对小林进行了密切的监测,并及时调整了治疗方案以确保最佳的治疗效果。
在完成了6个月的治疗后,小林进行了全面的复查。
结果显示,小林的淋巴结明显缩小,且没有出现其他部位的病变。
陶荣医生对小林的治疗效果非常满意,并建议他接受进一步的随访治疗,以确保病情的稳定。
通过陶荣医生的努力和专业的治疗方案,小林的淋巴瘤得到了有效的控制。
以骨浸润为首发症状的恶性淋巴瘤2例报告

× 0/。骨髓 穿刺 涂 片示 骨髓 增生 极度 活跃 , 大 量淋 巴 l L 9 见
瘤样 细胞 , 胞体大小 不一 , 态不 规则 , 核大 而畸形 , 色 形 胞 染
骨骼病损通 常是溶骨性 的, 也可能是成骨性 的。淋 巴瘤骨 但 侵犯发生率达 4 % ~6 % , 5 0 常在尸检时发现 。骨侵犯 首先表 现为 固定部位 的疼 痛和压痛 , 骨骼影 像变化通常在数月后 表 现 出来 。放射性核 素显像 可早期 发现 病变 。主要 侵犯部 位 为胸椎 、 椎 、 腰 肋骨 , 其次为骨盆 、 股骨和颈椎等 , 本组 2 分 例 别侵犯胸腰椎及骨 盆。本病 的治疗 以化疗 为主。
[]刘永 生, 2 申明峰 . 高压性小脑 出血 的外科治疗 [] J .中国实 用神 经疾病杂志 ,08 1 () 5—o 2o ,12 :96 . []吴守方 . 3 微创颅 内血肿清 除术治疗 小脑 出血 3 2例报 告 [] 中 J. 风与神经疾病杂 志 .0 82 ( )9.0 . 2o ,5 1 :91o
8 2日入院。入 院 时查体 : 月 心肺 无异 常 发现 , 肢活 动受 下
限 , 部 可 见 l m×8c 腰 0c m及 8c m×7伽 肿 块 , 韧 , 界 不 质 边
清, 轻触痛 , 腰骶 部压痛 。血常 规及 骨髓 检查 均正常 。肿块 活质 破 坏, 符合 淋巴瘤骨 浸润 。给予 c P方 案化 疗 1 疗 程 , H0 个 腰 部肿块消退 , 腰骶部疼痛 明显减轻 , 可下地 活动。 讨论 : 巴瘤骨骼侵 犯较 少见 , 淋 常来 自临近淋巴结病 变 ,
可行脑 室 内尿激 酶 注人溶 解血 凝块 , 进 引流 , 促 加快
织损伤。清除血肿后适当提高血压。若血肿破入脑
肋缘肌间恶性血管球瘤1例报道并文献复习

肋缘肌间恶性血管球瘤1例报道并文献复习杜雪梅;昌红;沈兵;张建英【摘要】目的探讨恶性血管球瘤(malignant glomus tumor,MGT)的临床病理特点、诊断和鉴别诊断.方法对1例发生在右侧第11肋弓处的MGT进行组织学和免疫组化观察,结合文献复习.结果右侧肋缘下肿物大小6 cm×7 cm,质韧,可活动,边界清晰,无压痛,放射痛.上腹部增强CT:右侧第11肋弓处可见一软组织肿块影,边界光滑,其内密度不均匀,中心可见斑片状低密度影,大小5.8 cm×4.17 cm,局部肋骨可见斑片状骨质破坏.光镜下肿瘤细胞围绕裂隙状血管弥漫性生长并浸润周围脂肪组织.瘤细胞大小较一致,圆形或多角形,胞质丰富,淡红染,细胞界限清晰.核圆形或卵圆形,染色质粗糙,核仁明显,有异型,核分裂9个/10 HPF,可见病理性核分裂.肿瘤组织间纤维间质少,有丰富扩张的小血管,可见多灶坏死和出血.免疫表型:肿瘤细胞表达SMA、h-caldesmon、vimentin、p53、BCL-2、CD99、Collagen IV和Ki-67,p63、HMB-45、CK、EMA、desmin、S-100、CD34、TTF-1、calretinin、CD68、Lysozyme、CD3、CD20、CD30为阴性.结论 MGT是罕见的软组织恶性肿瘤.确诊必须依赖于临床特点、组织形态及免疫组化结果,且需要和具有血管周上皮样细胞分化特点的肿瘤及血管外皮细胞瘤等其他肿瘤予以鉴别.【期刊名称】《临床与实验病理学杂志》【年(卷),期】2012(028)006【总页数】4页(P689-692)【关键词】恶性血管球瘤;免疫组织化学;鉴别诊断【作者】杜雪梅;昌红;沈兵;张建英【作者单位】首都医科大学附属北京世纪坛医院病理科,北京,100038;首都医科大学附属北京世纪坛医院病理科,北京,100038;首都医科大学附属北京世纪坛医院病理科,北京,100038;首都医科大学附属北京世纪坛医院病理科,北京,100038【正文语种】中文【中图分类】R738.6血管球瘤(glomus tumor,GT)是一种由类似正常血管球变异平滑肌细胞所组成的间质性肿瘤。
原发纵隔大B细胞淋巴瘤1例并文献复习

原发纵隔大B细胞淋巴瘤1例并文献复习本文报道一例原发纵隔大B细胞淋巴瘤(Primary mediastinal large B cell lymphoma, PMBCL),并结合文献进行复习。
该病例为一位29岁女性,主诉胸闷、呼吸困难2个月,胸部CT 显示纵隔肿块。
病理活检确诊为PMBCL,经过6个疗程R-CHOP化疗,病情缓解。
PMBCL是一种罕见的非霍奇金淋巴瘤,约占非霍奇金淋巴瘤的3%-10%。
该病主要发生在年轻女性,临床表现为纵隔肿块、胸闷、呼吸困难等,常合并上腔静脉症状和体重减轻。
PMBCL的病理特征为B细胞表型,属于弥漫性大B细胞淋巴瘤的一个亚型。
病理学检查通常显示恶性细胞呈现囊液性坏死和浆细胞样异质性。
免疫组化检测可发现CD20、CD30、CD23、CD79a等表达。
分子遗传学研究认为PMBCL与基因重排和基因突变有关,且与致癌基因BCL6、MYC、JAK2等的过度表达相关。
简要的治疗方案是化疗,主流的组合化疗方案为R-CHOP(环磷酰胺+多柔比星+长春新碱+激素+依托泊苷),同时如果有合并上腔静脉症状可考虑局部照射和手术切除。
哪怕是简单的CHOP方案,PMBCL的治疗结果明显优于弥漫性大B细胞淋巴瘤或其他外科治疗的结局。
在治疗方面,启动化疗至关重要,而放射治疗可以用于加速疗效,但在历史上曾被指责增加远处转移和二次恶化的发生率。
预后方面,PMBCL的相关因素有年龄、空气道梗阻、乳突病、肋骨病变、白细胞计数等。
通常来说,该疾病预后较好,生存率高。
然而,进展和复发率较高,因此,对于每位患者的治疗方案和后视监测都非常重要。
同时,PMBCL的可能转化为弥漫性大B细胞淋巴瘤的风险增加,因此国际移植方案工作组推荐在疗程后进行全身PET/CT检查,以免漏诊并早期开展治疗。
未来的治疗方案可能会应用PMBCL特异的治疗性靶向药物,并基于患者的基因特征和疾病临床表现开展个性化治疗。
2肋骨(及胸壁)的影像诊断

- Others Fibrous dysplasia, Langerhans cell histiocytosis, Paget disease, renal osteodystrophy, hemoglobinopathies-
肋骨正常解剖:
• b:剑突水平 Rib counting at CT with the xiphoid process as an anatomic landmark. Axial CT scan shows the xiphoid process , the seventh rib (7), and the relative position of the lower ribs (6–9). It is important to identify the transverse portion of the costal cartilage (arrows), at which point one stops counting down and starts counting up (ie, moves from medial to lateral). 5 = fifth rib.
肋骨(及胸壁)的病变较少见,文献以个例报 道较多。俺这种老骨头有时也不知从何下口 ! 鉴于大家对马哥系列疑难病例不太感兴趣, 俺只有给弟兄们换换口味了! 本帖病例及图片来源于国内外专业杂志、书 籍及相关网站,俺就不一一注明。谨在此致 谢!!!
欢迎大家跟帖丰富内容!!
Rib Lesions 肋骨病变分类(俺已翻译成中文)
罹患淋巴瘤:死神来了?
淋巴细胞广泛分布于全身的淋巴结和淋巴组织,是人体的“健康卫士”,淋巴细胞发生了恶变而形成的恶性肿瘤即称为淋巴瘤。
有资料显示,长期的饮食结构、生活习惯等因素造成体质过度酸化,人体免疫力下降,身体组织液酸化,淋巴组织细胞处于酸性体液中,进而形成淋巴组织细胞溶氧量下降,造成细胞的活性下降,代谢循环减慢,下降到正常值的65%时,引发染色体变异,肿瘤性状得以表达,这些细胞迅速扩增,从而形成真正的肿瘤实体。
肿瘤科专家指出,随着全国人民生活方式的改变,环境污染的加重,饮食结构的调整,恶性淋巴瘤已经逐渐成为严重威胁我国人民身体健康的一类主要肿瘤,且发病率年轻化和城市化的趋势日益加重。
面对这样严峻的现状,推动淋巴瘤规范化治疗、坚持定期随访刻不容缓。
目前尚未完全发现淋巴瘤的明确病因,较为公认的是某些感染因素可能与某些类型淋巴瘤的发病有关,例如,人类免疫缺陷病毒(艾滋病病毒)感染患者最常罹患的恶性肿瘤就是淋巴瘤。
机体免疫功能异常、自身免疫性疾病、器官移植后期大量应用免疫抑制药物、老龄化,这些很可能是近年来淋巴瘤发病率明显增加的重要原因。
总结起来,生活中可能导致淋巴瘤的因素有以下6个:1.遗传因素,研究显示淋巴瘤有明显的家族集聚性。
2.电离辐射,常在高压电缆下生活及长时间工作在高电离辐射环境下的人。
3.大气及环境的污染,比如家庭装修以后的甲醛污染。
4.某些病毒细菌的感染,导致机体免疫功能的低下。
5.有毒食品,食品中的非法添加物等。
6.饮用水污染,比如重金属超标等。
上述因素可能会导致人得淋巴瘤,但并不是说这些因素百分百让人得癌,只是有一定的概率。
从2009年央视著名播音员罗京,到青年演员李钰、香港知名实业家霍英东、香港著名作词人林振强,因淋巴瘤逝世的名人越来越多。
而最近,创新工场CEO 李开复也不幸罹患淋巴瘤,全身有20多处肿瘤,正在台湾接受化疗。
淋巴瘤,就这样一次次以如此残忍的方式闯入人们的视线。
死神来了罹患淋巴瘤院.文/本刊编辑部导致人得淋巴瘤的6大因素病理篇:防病治病10. All Rights Reserved.淋巴瘤的早期症状淋巴瘤是个很狡猾的凶手,它侵蚀人体时往往无声无息,令人难以察觉,要经过X 线检查才会发现病情。
t淋巴母细胞瘤成功案例

t淋巴母细胞瘤成功案例淋巴母细胞瘤成功案例。
淋巴母细胞瘤是一种恶性肿瘤,起源于淋巴母细胞,通常发生在淋巴结和外周血液系统。
这种病症常常给患者带来极大的痛苦和困扰,然而,随着医学技术的不断进步,越来越多的淋巴母细胞瘤成功案例出现,给患者带来了新的希望。
一位名叫张先生的患者,曾经因为淋巴母细胞瘤而备受折磨。
他的病情一度恶化,让他几乎丧失了生活的勇气。
然而,在医生和家人的鼓励下,他决定接受治疗,并且经过了一系列的治疗方案后,他成功战胜了淋巴母细胞瘤。
张先生的成功案例并非孤例,越来越多的患者通过科学的治疗方法,最终成功克服了淋巴母细胞瘤。
其中,一些关键的治疗策略和方法,对于提高患者的生存率和提高生活质量起到了至关重要的作用。
首先,早期的诊断和治疗是关键。
淋巴母细胞瘤的早期症状常常不太明显,容易被忽视。
因此,定期体检和及时就医是至关重要的。
一旦发现异常,应该立即寻求专业医生的帮助,进行全面的检查和诊断,以便尽早制定合理的治疗方案。
其次,个体化的治疗方案也是成功案例的关键。
每个患者的病情都有所不同,因此针对性的治疗方案显得尤为重要。
通过基因检测和分子靶向治疗等手段,可以更好地了解患者的病情,从而制定更加有效的治疗方案,提高治疗的针对性和有效性。
此外,良好的心理状态和积极的生活态度也对治疗起到了积极的促进作用。
淋巴母细胞瘤是一种严重的疾病,治疗过程中患者往往会面临各种各样的心理压力和困扰。
因此,患者需要保持良好的心态,树立信心,坚定治愈的决心,这对于治疗的成功至关重要。
总之,淋巴母细胞瘤成功案例的出现,为更多的患者带来了新的希望。
通过科学的治疗方案、个体化的治疗策略和良好的心理状态,越来越多的患者成功战胜了这一疾病。
相信在医学科技不断进步的今天,我们一定能够为更多的患者带来健康和希望。
恶性淋巴瘤综述

恶性淋巴瘤综述(淋巴瘤)霍奇金病、霍奇金淋巴瘤、何杰金病、淋巴网状细胞肉瘤、非霍奇金淋巴瘤、[概述]恶性淋巴癌又称“淋巴瘤”,是原发于(起源于)淋巴结或其他(结外部位)淋巴组织(淋巴网状系统)的恶性肿瘤。
是一种起源于淋巴造血组织的实体瘤。
恶性淋巴瘤是淋巴结和结外部位淋巴组织的免疫细胞肿瘤,来源于淋巴细胞或组织细胞的恶变。
定义1:属免疫系统的实体性恶性肿瘤。
发生机制尚不清,某些病毒感染或造成免疫功能低下的因素等与此病发生有关。
定义2:来源于中胚层由淋巴细胞癌变产生的恶性肿瘤。
是我国常见的十大恶性肿瘤之一。
本病多见于中、青年,男性患者多于女性。
本病按其细胞成分的不同可分为何杰金氏病和非何杰金氏淋巴瘤两大类。
其恶性程度不一,由淋巴一组织细胞系统恶性增生所引起,多发生在淋巴结内。
组织学可见淋巴细胞和(或)组织细胞的肿瘤性增生,临床以无痛性淋巴结肿大最为典型,肝脾常肿大,晚期有恶病质、发热及贫血。
淋巴瘤的细胞形态极其复杂,2008年WHO淋巴瘤新分类中,有80个亚型。
由于病变部位和范围不尽相同,临床表现很不一致,原发部位可在淋巴结,也可在结外的淋巴组织,例如扁桃体、鼻咽部、胃肠道、脾、骨骼或皮肤等。
结淋巴组织原发部变多见于NHL。
按病理和临床特点可将恶性淋巴瘤分为两大类:霍奇金淋巴瘤(HL,)霍奇金淋巴瘤(Hodgkin’s lymphoma,HL、HD、以前称Hodgkin’s disease,译为何杰金病)、霍奇金病(简称HD)、又名淋巴网状细胞肉瘤是一种慢性进行性,无痛的淋巴组织肿瘤,其原发瘤多呈离心性分布,起源于一个或一组淋巴结,以原发于颈淋巴结者较多见,逐渐蔓延至邻近的淋巴结,然后侵犯脾、肝、骨髓和肺等组织。
由于发病的部位不同,其临床表现多种多样。
本病可发生于任何年龄,5岁以前很少发病,5岁以后逐渐增多,青春期发病率明显增多,15~34岁(31~40岁)为高峰。
发病者男性多于女性,男女比例在5~11岁为3∶1,19~19岁为1.5∶1。
肿瘤案例分析

肿瘤案例分析肿瘤案例分析某男性患者,50岁,体检发现左侧颈部有一个肿块,于是前往医院就诊。
经过详细的病史询问和体格检查,发现该患者沟通和进食时有疼痛感,并且左侧颈部肿块质地坚硬,表面皮肤有轻度红肿。
血液检查显示白细胞计数略高。
经过进一步的影像学检查,发现左侧颈部肿块是一个淋巴结肿大,并且周围的组织也受到了侵犯。
根据患者的临床表现和检查结果,我们初步怀疑该患者可能患有恶性肿瘤。
针对这一情况,我们进一步开展了细胞学检查和组织学检查。
细胞学检查结果显示淋巴结中存在异常细胞,这些细胞形态不规则,核分裂象增多。
组织学检查结果进一步证实了我们的怀疑,患者患有恶性肿瘤。
根据临床表现、体格检查和检查结果,我们需要进一步确定该肿瘤的类型。
由于该肿瘤起源于淋巴结,我们首先考虑了恶性淋巴瘤这一可能性。
对于恶性淋巴瘤的确诊需要通过活检来获取肿瘤组织进行病理学检查。
我们为患者安排了淋巴结活检手术,并将组织标本送往病理科进行进一步检查。
病理学检查结果显示,该患者患有一种非何杰金淋巴瘤。
该肿瘤细胞来源于B淋巴细胞,组织学上呈现增生性病变,肿瘤细胞排列紧密。
进一步的免疫组织化学染色显示肿瘤细胞阳性表达CD20和CD79a,从而确诊该患者患有B细胞非何杰金淋巴瘤。
对于该患者的治疗,我们选择了多学科综合治疗的方式。
首先,患者接受了化疗,包括经腹腔注射化疗药物和口服化疗药物。
化疗的目的是消灭肿瘤细胞,减小肿瘤负荷。
此外,患者还接受了放疗,通过放射线照射肿瘤区域,杀死肿瘤细胞并避免转移。
最后,为了增加治疗效果和预防复发,患者还接受了单克隆抗体治疗,目的是通过靶向肿瘤细胞,起到更好的治疗效果。
经过一段时间的治疗,该患者的症状明显好转。
淋巴结肿块明显减小,疼痛感也明显减轻。
血液检查结果显示白细胞计数恢复到正常范围。
进一步的影像学检查显示肿瘤有明显的缩小趋势。
细胞学和组织学检查结果也显示恶性细胞数量明显减少。
综上所述,通过临床表现、体格检查和各种检查手段,我们对该患者的肿瘤进行了详细的分析和诊断。
原发性骨淋巴瘤有哪些症状?

原发性骨淋巴瘤有哪些症状?*导读:本文向您详细介绍原发性骨淋巴瘤症状,尤其是原发性骨淋巴瘤的早期症状,原发性骨淋巴瘤有什么表现?得了原发性骨淋巴瘤会怎样?以及原发性骨淋巴瘤有哪些并发病症,原发性骨淋巴瘤还会引起哪些疾病等方面内容。
……*原发性骨淋巴瘤常见症状:胸骨下端压痛、关节疼痛、淋巴管破裂*一、症状:1.原发性骨淋巴瘤的临床表现多种多样,一般仅表现为局部的病变,而无全身的症状。
患者多述局部的骨痛,皮肤肿胀,活动障碍,或触及肿块,肿块呈进行性增大,少数病人表现为病理性骨折。
本病的临床表现,病情的轻重,病程的发展在各例差别较大,多和病变部位,病期与并发症有关。
2.骨痛为最多见的临床表现,大部分的患者仅有骨骼系统的浸润而表现为单纯的骨痛,约1/3的病人有2处或2处以上的病变,1/3的病人只有1处病变。
部分病人既表现为骨痛,同时又有局部软组织的肿胀和疼痛。
还有一小部分的病人先有局部软组织的改变,后才有骨骼的病变。
3.长骨是病变最常见的部位。
最多发的部位为股骨,髂骨,脊椎骨,上颌骨,肋骨,下颌骨等。
二、诊断:1.本病的临床表现为非特异性,对于局部骨痛,周围软组织肿胀,或局部触及肿块,易发生病理性骨折的患者,可怀疑本病。
骨骼扫描阳性,MRI显示占位性病变,在进行骨骼活检前应考虑原发性骨淋巴瘤的可能性,以便采取足够的材料进行病理检查。
确诊需要病理活检。
但是,手术活检会增大病理性骨折的可能性。
大部分原发性骨淋巴瘤表现为IE期(60%),Ⅳ期(40%)。
*以上是对于原发性骨淋巴瘤的症状方面内容的相关叙述,下面再看下原发性骨淋巴瘤并发症,原发性骨淋巴瘤还会引起哪些疾病呢?*原发性骨淋巴瘤常见并发症:骨折*一、并发病症最常见的并发症为骨折,骨折可以因为疾病本身,也可是放疗的副作用或化疗后骨骼血管坏死等原因引起。
*温馨提示:以上就是对于原发性骨淋巴瘤症状,原发性骨淋巴瘤并发症方面内容的介绍,更多疾病相关资料请关注疾病库,或者在站内搜索“原发性骨淋巴瘤”可以了解更多,希望可以帮助到您!。
临床医学检验-案例分析题_4

临床医学检验-案例分析题1、女性,32岁,肝、脾肿大,血红蛋白69g/L,网织红细胞15%,白细胞、血小板正常,骨髓红细胞系统增生明显活跃,Coombs试验阴性;Ham试验阴性,红细胞渗透脆性试验正常;自溶试验增强,加葡萄糖不纠正,加ATP纠正,疑为遗传性溶血性贫血。
最可能诊断为()。
A.遗传性球形红细胞增多症B.珠蛋白生成障碍性贫血C.G-6-PD缺乏症D.不稳定血红蛋白病E.PK酶缺乏症2、女性,32岁,肝、脾肿大,血红蛋白69g/L,网织红细胞15%,白细胞、血小板正常,骨髓红细胞系统增生明显活跃,Coombs试验阴性;Ham试验阴性,红细胞渗透脆性试验正常;自溶试验增强,加葡萄糖不纠正,加ATP纠正,疑为遗传性溶血性贫血。
Coombs试验对哪种病的诊断有意义?()A.自身免疫性溶血性贫血B.再生障碍性贫血C.缺铁性贫血D.PNHE.珠蛋白生成障碍性贫血3、女性,32岁,肝、脾肿大,血红蛋白69g/L,网织红细胞15%,白细胞、血小板正常,骨髓红细胞系统增生明显活跃,Coombs试验阴性;Ham试验阴性,红细胞渗透脆性试验正常;自溶试验增强,加葡萄糖不纠正,加ATP纠正,疑为遗传性溶血性贫血。
网织红细胞15%,可排除哪种贫血?()A.遗传性球形红细胞增多症B.珠蛋白生成障碍性贫血C.再生障碍性贫血D.G-6-PD缺乏症E.不稳定血红蛋白病4、男性,65岁,手脚麻木伴头晕三个月,并时常有鼻出血。
体检:脾肋下3.Ocm,肝肋下1.5cm。
检验:血红蛋白量150g/L,血小板数11OO×109/L,白细胞数21.6×109/L,以中性分叶核为主,NAP积分增高。
首先考虑是下列哪一种疾病?()A.慢性粒细胞白血病B.慢性中性粒细胞白血病C.继发性血小板增多症D.原发性血小板增多症E.骨髓增生性疾病5、男性,65岁,手脚麻木伴头晕三个月,并时常有鼻出血。
体检:脾肋下3.Ocm,肝肋下1.5cm。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
#病例报告
#
图1 CT 平扫:肋骨呈溶骨性侵蚀性破坏,周围软组织包绕,其内侧近脊柱旁可见一软组织向胸腔膨凸,其临近肋骨未见破坏 图2 CT 平扫:软组织比骨破坏范围大,凸向胸腔,并推压肌肉向后外膨隆,与肌肉分界尚清晰 图3 病理:镜下见大小不等的核裂细胞和无核裂细胞,两者数量相近,呈弥漫性增生。
免疫组织化学:白细胞共同抗原(LCA)阳性,提示为恶性淋巴瘤作者单位:361004厦门大学医学院第一临床学院厦门中山医院影像科
原发性肋骨恶性淋巴瘤一例
叶锋 康江河 李怀波 王金岸
患者 男,24岁。
发现右后胸壁肿物伴右胸背疼痛2个月,疼痛呈间歇性发作,无放射痛,深呼吸时明显;无发热及盗汗症状。
体检:右肩胛下区隆起,无红肿及触痛,相当于第9肋骨后段可触及一约6cm @5cm 大小肿物,质硬,活动度差,边界不清晰。
肝脾肋下未及,全身未扪及肿大淋巴结。
B 型超声示肝脾正常,实验室检查:外周血常规及白细胞分类正常。
一、影像学表现
胸部平片示右第9后肋骨质破坏,局部软组织肿胀。
CT 平扫可见右后胸壁局部肋骨溶骨性浸润性破坏,外周局部骨硬化,周围软组织肿块包绕,肿块推压肌肉向后外侧膨隆,并凸向胸腔,边界尚清晰,其内上方近脊柱旁见一局限性软组织向胸腔内膨凸(图1,2)。
右侧胸膜腔少量积液,双肺野清晰。
二、手术病理
术中见右第9、10肋骨后段及肋间肿块,大小约为7cm @5cm @5cm,质硬,见骨质破坏,累及壁层胸膜,未侵及背阔肌、前锯肌及第8、11肋骨。
另于第9肋间脊柱旁见一3cm @2cm 肿块,质中,未累及肋骨。
病理:非霍奇金恶性淋巴瘤,裂-无裂型,中度恶性。
免疫组织化学:白细胞共同抗原(LCA)及B 细胞相关抗原(CD20)为阳性;CD3、神经元特异性稀醇化酶(NSE)、CD15、细胞角蛋白(CK)、上皮膜抗原(E MA)、结蛋白(DES)、S -100蛋白、突触素(SYN)、黑色素瘤特异性抗原(HMB45)均为阴性;甲基绿派洛宁染色(MGP)及糖原染色(PAS)阴性,网状纤维染色(RF)围绕单个细胞(图3)。
随访6个月,患者已行化疗5个疗程,一般状况良好,复查未见异常。
三、讨论
骨原发性恶性淋巴瘤少见,均为非霍奇金淋巴瘤[1],在非霍奇金淋巴瘤中约占5%。
任何年龄均可发病,多见于中年人,男B 女约为2B 1[2]。
原发者多为单骨发病,继发者则为多骨受累,好发部位为股骨、骨盆及脊柱。
原发于肋骨者罕见,Nishi yama 等[3]曾报道1例。
X 线表现为溶骨性破坏,有时可见溶骨病变中夹杂一些成骨性变化,骨膜反应少见,局部见软组织肿块。
C T 不仅能清楚显示骨破坏的特征,还可清楚地显示软组织肿块的范围及与周围结构的关系,主要表现:(1)既有不规则溶骨性破坏,又有膨胀性骨破坏,破坏区周围可见局部骨硬化;(2)骨破坏穿破骨皮质时,邻近软组织内软组织肿块较多见,且往往比骨破坏范围大;(3)有时可见少许骨膜反应。
影像诊断对确诊淋巴瘤是原发还是继发有价值[4],原发骨非霍奇金淋巴瘤的诊断标准为:(1)首诊时只有单骨受侵;(2)受侵的骨骼组织学确诊为淋巴瘤;(3)首诊时只有骨骼病变,或只有区域性淋巴结受累。
不符合上述标准者则诊断为继发性。
本例非霍奇金淋巴瘤符合上述诊断标准。
鉴别诊断:非霍奇金淋巴瘤原发于肋骨者,需同其他致肋骨破坏的病变相鉴别。
表现为胸壁肿块且伴有肋骨破坏的最常见肿瘤是转移和小圆形细胞肿瘤(多发性骨髓瘤、尤文肉瘤、成神经细胞瘤)[5]。
转移瘤常有原发肿瘤的临床症状,影像学及临床上可发现原发肿瘤,多发性骨髓瘤具有典型X 线表现及尿本-周蛋白阳性,较易鉴别;尤文肉瘤及转移性成神经细胞瘤发病年龄较小,前者多见于青少年,后者多见于儿童,临床症状均较明显,尤文肉瘤可有明显的骨膜反应,而淋巴瘤的临床症状与影像学表现多不相对应,可资鉴
别。
但原发性骨非霍奇金淋巴瘤最终需要病理确诊。
参
考
文
献
1石木兰,韦嘉湖,王正颜,主编.肿瘤影像诊断学.合肥:安徽科学技术出版社,2002.302-303.
2王玉凯,主编.骨肿瘤X 线诊断学.北京:人民卫生出版社,1995.232-234.
3Nishi yama N,Nakatani S ,Inoue K,et al.Pri mary lymphoma of bone
originating in a rib.J pn J Thorac Cardi ovasc Surg,2000,48:180-183.4卢光明,陈君坤,主编.CT 诊断与鉴别诊断.南京:东南大学出版社,1999.521.
5Reed JC,著.胸部放射学-平片表现和鉴别诊断(程家文,译).上海:同济大学出版社,1992.8-9.
(收稿日期:2002-05-28)
(本文编辑:王红剑 薛爱华)
作者单位:310009杭州,浙江大学医学院附属第二医院放射科(蒋飚、何伟良、顾卫根、徐雷鸣、蒋定尧);浙江省东阳市人民医院放射科(朱智伟)
血栓性血小板减少性紫癜一例的颅脑影像学表现
蒋飚 何伟良 顾卫根 朱智伟 徐雷鸣 蒋定尧
血栓性血小板减少性紫癜(thrombotic thrombocytopenic purpura,TTP)临床罕见,死亡率高。
笔者遇到1例,报道如下。
患者 女,14岁。
因头晕、乏力1个月,伴发热、咽痛、尿少1周入院。
近1个月来反复头晕、乏力,面色苍白,双下肢无力,1周前出现咽痛、发热(3715e ),尿量减少。
当地检查:血红蛋白60g/L,血小板30@109
/L ,尿隐血+++,尿蛋白++,当地拟诊溶血尿毒综合征予血液透析、激素、抗炎治疗后转入本院。
体检:体温3714e ,重度贫血貌,眶周及双下肢皮下散在淤点,巩膜轻度黄染,浅表淋巴结未及,胸骨左缘2~3肋间Ò~Ó级收缩期杂音,肝脾肋下未及。
实验室检查:红细胞1154@1012/L,白细胞1118@109/L,血小板70@109/L ,血红蛋白45g/L,网织红细胞01392;Coombs 检验-,血肌酐739102L mol/L,血尿素氮35169m mol/L,尿潜血++,尿蛋白++;外周血涂片破碎红细胞比例0105,点彩红细胞0104,见盔甲红细胞;骨髓增生活跃,以中晚红系增生为主,可见类巨变、核碎裂及H -J 小体,成熟红细胞畸形性明显,多见破碎红细胞,也可见点彩红细胞,未见盔甲红细胞,巨核细胞数量增多,成簇血小板易见。
临床诊断为TTP,予连续血浆置换3次,每次2000ml,皮质激素、潘生丁及对症治疗,血小板计数恢复至128@109
/L 。
治疗过程中先后出现双侧鼻衄,反复出现四肢抽搐、神志不清。
患者因经济原因放弃住院治疗,出院后一直门诊中医中药治疗。
3个月后患者症状明显缓解,实验室检查:血红蛋白112g /L,血小板198@109/L,尿潜血(+)。
影像学表现(图1~6):住院期间因出现神经症状而行急诊颅脑C T 检查,平扫示端脑实质多发低密度灶,以双侧额、顶叶为主,病变主要累及脑表脑回,以脑灰质为主,皮层下白质受累,受累脑回肿胀,右顶叶同时可见点状高密度影
(图1),深部脑白质、基底节区、中脑、脑干、小脑无明显密度异常。
增强扫描(图2)示病变部位无明显强化,病变区血管强化影弱于周围密度正常脑组织。
3d 后行MR 检查,示病变分布范围与CT 所见相仿,双侧基本对称,受累部脑回肿胀,脑灰质呈略长T 1、T 2信号,皮层下白质呈明显指样长T 1、T 2信号,与邻近脑实质界线清,不同病灶间可见正常信号脑组织相隔,右顶叶点状C T 高密度影呈短T 1、T 2信号(图3,4);液体衰减反转恢复序列(fluid attenuated inversion recovery,FLAIR),TR 9000ms,TE 108ms,反转时间(TI)2500ms,病变表现为不均匀高信号(图5),脑室系统和中线结构无明显变形、移位。
3个月后复查,原多发异常信号影基本消失,右顶叶仍可见局部长T 1、T 2信号改变,双侧顶叶原受累部位脑沟略显增深。
原受累部位信号已与正常脑回信号相仿(图6),但脑表沿脑回可见少量点状、蚓状短T 1、短T 2信号,尤以双侧颞枕交界处明显。
讨论 血栓性血小板减少性紫癜为临床上罕见的1种出血性疾病,治疗效果差,死亡率可高达95%。
该病是1种微血管血栓出血综合征,其发病主要表现为血管内皮细胞损伤、血细胞与von Willebrand 因子聚集vWF 异常大分子多聚体增多、血小板激活、血管内微血栓形成
[1]。
临床以微血管
性溶血性贫血、血小板减少性紫癜、神经系统异常、肾脏损害及发热五联征为主要表现[2],当出现神志不清、昏迷并伴有高热,则常是死亡的预兆。
TTP 病因目前尚不明,治疗首选血浆置换,治疗后血小板升高,为治疗有效的早期表现。
国内外对TTP 的报道多以个案报道为主,60%患者初发时可出现神经系统症状,而在疾病发展过程中,90%患者可出现神经系统异常,但出现脑部C T 、MRI 或脑电图(EE G )异常却很少见[3]。
TTP 颅脑影像学表现,国内尚未见文献报道,国外相关文献数量也不超过10篇。
本例报道患者具有典型五联征,实验室检查也符合TTP 诊断,在发作期和恢复
期追踪进行了CT 和MR 检查。
TTP 病理过程是在所有组织中的毛细血管和微循环内形成透明血栓,部分阻断血流,本。
