颅内血肿的演变
外伤性迟发性颅内血肿

复查CT。对入院后手术病人,无论神经系
统如何,应在24h内尽量复查CT。
• 迟发性脑内血肿病人早期CT中若出现局部
脑实质密度减低,灰白质交界不清,局部
脑占位效应及局限蛛网膜下腔出血表现均
提示该部位可能出现迟发性脑内血肿。
CT检查对骨窗的检查对发现迟发性硬膜外
血肿有重要意义。
• 外伤性迟发性颅内血肿的治疗及预后
• 外伤性迟发性颅内血肿的手术指征与颅内
血肿的手术指征基本相同,其预后主要取
决于迟发性颅内血肿发生至发现的时间,
以及手术的及时与否。
• 应对早期CT存在迟发性颅内血肿提示征象
的病人加强监护,更据病情变化在6-24h内
管内外压力差增高而破裂出血。
外伤性迟发性颅内血肿的临床特点
受伤方式:多为减速性损伤和复合伤。
年龄:以中老年为主,达70%。因为 中老年人脑血管脆性增加和弹性降低。
• 临床表现:多为非特异性。如在观察中出现 意识改变,血压进行性增高及脉搏缓慢及出 现新的神经系统体征;或术后出现一过性意 识好转,继而发生意识障碍,较术前加深, 骨窗压力增高,则强烈提示可能出现迟发性
凝血酶原,形成血管内凝血,出现局部血管
闭塞和梗死。随着纤溶系统的激活,纤维蛋 白溶解,受到损伤的闭塞血管再通而出血, 形成血肿。
3. 脑内挫伤灶的小血管由于颅内高压
的压迫,未形成血肿。当手术减压或使
用强力脱水剂后,压力填塞效应突然减
轻或消除,原已受损的血管迅速出血;
并且丧失自主调节功能的小血管也因血
外伤性迟发性颅内血肿
颜强民
湖南永州第三人民医院神经外科
外伤性迟发性颅内血肿是指伤后首次CT 扫描未发现血肿,当情况变化时再次CT检查 时发现的血肿
颅内血肿分类

颅内血肿分类颅内血肿是指在颅腔内部发生的血液积聚,根据血肿的形成原因和发展过程,可分为以下几类。
1. 外伤性颅内血肿:外伤性颅内血肿是最常见的一种类型,常见于头部外伤后。
外伤性颅内血肿根据血肿的形态和部位可分为以下几种:- 硬膜外血肿:血液积聚在硬膜与颅骨之间,常由颅骨骨折引起。
病人常有头部外伤史,出现头痛、恶心、呕吐等症状。
- 硬膜下血肿:血液积聚在硬膜下,常由植物神经系统受损引起,如副脑室破裂出血。
病人表现为头痛、意识障碍等症状。
- 蛛网膜下腔出血:血液积聚在蛛网膜下腔,常由脑血管破裂引起。
病人表现为剧烈头痛、意识障碍等症状。
2. 颅内动脉瘤破裂引起的血肿:颅内动脉瘤是颅内最常见的动脉疾病之一,其破裂可导致血肿形成。
根据动脉瘤的位置和破裂的严重程度,血肿形态各异,常见的有以下几种:- 动脉瘤周围血肿:血液积聚在动脉瘤周围组织内,常由动脉瘤破裂引起。
病人表现为剧烈头痛、意识障碍等症状。
- 动脉瘤内血肿:血液积聚在动脉瘤内部,常由动脉瘤破裂引起。
病人表现为剧烈头痛、意识障碍等症状。
3. 脑血管畸形破裂引起的血肿:脑血管畸形是指先天性血管异常,其破裂可导致血肿形成。
根据脑血管畸形的类型和破裂的严重程度,血肿形态各异,常见的有以下几种:- 动静脉畸形破裂引起的血肿:血液积聚在动静脉畸形周围组织内,常由动静脉畸形破裂引起。
病人表现为剧烈头痛、意识障碍等症状。
- 静脉畸形破裂引起的血肿:血液积聚在静脉畸形周围组织内,常由静脉畸形破裂引起。
病人表现为剧烈头痛、意识障碍等症状。
4. 出血性脑卒中引起的血肿:出血性脑卒中是指脑血管破裂导致脑内出血,形成血肿。
根据出血的部位和范围,血肿形态各异,常见的有以下几种:- 脑出血引起的血肿:血液积聚在脑组织内,常由高血压引起。
病人表现为剧烈头痛、意识障碍等症状。
- 脑干出血引起的血肿:血液积聚在脑干内部,常由脑干动脉破裂引起。
病人表现为剧烈头痛、意识障碍等症状。
5. 其他类型的颅内血肿:除了上述几类外,还有一些罕见的颅内血肿类型,如颅内感染引起的脑脓肿,脑血管炎引起的血肿等。
脑内血肿的分期及MRI表现

脑出血的演变
脑出血后血肿的病理生理演变
亚急性中期:5d~10d 血肿凝固--红细胞溶解 红细胞的细胞膜开始破裂 红细胞的破裂从血肿周边逐渐向中心发展 正铁血红蛋白溢出到细胞外 称为正铁血红蛋白细胞外期
脑出血后血肿的病理生理演变
脑出血的演变
亚急性晚期:10d~3w 红细胞皱缩、完全破裂、溶解 正铁血红蛋白释放到细胞外 血肿周围出现炎症反应,有巨噬细胞沉积 灶周水肿、占位效应减轻
黑白
超急性期 ≤6h
双黑
急性期 6h~24h
亚急性中期 5d~10d
双白
注:血肿信号因诸多因素而变化
白黑
亚急性早期 3d~5d
小结:脑出血MRI特点
影响血肿信号变化的常见因素
个体差异 出血时间难确定 病灶内有反复出血 病灶的大小有差别 场强的大小有差别
脑出血后血肿的病理生理演变
脑出血的演变
慢性期: 出血后 3w~2M 血块周围水肿消失 血管增生,血肿缩小 灶周反应性星形细胞增生 细胞外正铁血红蛋白和巨噬细胞 巨噬细胞内含有2种储铁物质,铁蛋白和含铁血黄素
脑出血后血肿的病理生理演变
脑出血的演变
残腔期: 出血后 ≥2M
血肿液化--囊变期
边缘有致密的胶原包膜 包括新生毛细胞血管 血管纤维基质、铁蛋白、含铁血黄素等
亚急性早期:正铁血红蛋白(MetHb)仍在完整的RBC内 含5个不成对电子,有很强的顺磁作用,T1缩短, 因此T1WI为高信号,首先出现在外周,向内发展,而中心部仍为等信号 T2WI上仍同急性期一样呈低信号。
脑内血肿 -- 亚急性中期
脑出血MRI表现
出血时间 血肿物理状态 红细胞 MRI信号
脑内血肿 -- 残腔期
外科学之颅内血肿概述及硬脑膜外血肿

预防再次出血
控制基础疾病
积极治疗和控制高血压、糖尿病等基础疾病,降 低再次出血的风险。
注意生活方式
保持健康的生活方式,避免过度劳累和精神紧张 ,减少情绪波动和剧烈运动。
定期复查
定期进行相关检查,如头部影像学检查和血液检 查等,以便及时发现并处理潜在问题。
05
病例分析
病例一:典型硬脑膜外血肿的诊断与治疗
总结词
及时诊断、手术治疗
详细描述
患者因头部外伤后意识障碍就诊,CT检查显示硬脑膜外血肿,量约30ml。医生迅速进行开颅手术,清除血肿, 患者术后恢复良好,无后遗症。
病例二:特殊类型的硬脑膜外血肿的治疗
总结词
个性化治疗、保守治疗
详细描述
患者为儿童,CT检查显示右侧颞顶部巨大硬脑膜外血肿,血肿量约50ml。由于患者年龄较小,医生 采取保守治疗,密切观察病情变化,及时调整治疗方案,患者恢复良好。
手术治疗
手术指征
对于有明显的颅内高压症状、血 肿量较大或伴有脑疝等严重病情 的患者,应尽早进行手术治疗。
手术方式
根据血肿的位置和大小,选择合适 的手术入路和方式,如开颅血肿清 除术、钻孔冲洗引流术等。
术中注意事项
在手术过程中要尽可能避免损伤脑 组织和血管,同时要彻底清除血肿 和止血,以降低术后并发症的风险 。
早日康复。
04
硬脑膜外血肿的预防
高血压和动脉粥样硬化的预防
保持健康的生活方式
合理饮食、适量运动、戒烟限酒,以降低高血压和动脉粥样硬化 的风险。
控制危险因素
定期监测血压、血脂等指标,及时发现并控制高血压、高血脂等危 险因素。
早期治疗
一旦发现高血压和动脉粥样硬化,应尽早接受治疗,遵循医生的建 议,按时服药,控制病情发展。
颅内血肿-概述

神经外科诊疗常规
颅脑损伤之外伤性颅内血肿
概述-治疗原则
手术治疗的适应证 有明显颅内压增高症状和体征的颅内血肿。
神经外科诊疗常规
颅脑损伤之外伤性颅内血肿
概述-治疗原则
手术治疗的适应证 CT扫描提示明显脑受压的颅内血肿。
神经外科诊疗常规
颅脑损伤之外伤性颅内血肿
概述-治疗原则
手术治疗的适应证
神经外科诊疗常规
颅脑损伤之外伤性颅内血肿
概述-治疗原则
非手术治疗 仅用于病情稳定的小血肿
无神经系统阳性体征或原有神经系统阳性体 征无进行性加重。
神经外科诊疗常规
颅脑损伤之外伤性颅内血肿
概述-治疗原则
非手术治疗 仅用于病情稳定的小血肿 无颅内压增高症状和体征。
神经外科诊疗常规
颅脑损伤之外伤性颅内血肿
神经外科诊疗常规
颅脑损伤之外伤性颅内血肿
概述-血肿分类
临床上根据血肿的来源与部位,将血肿分为:
硬脑膜外血肿。
神经外科诊疗常规
颅脑损伤之外伤性颅内血肿
概述-血肿分类
临床上根据血肿的来源与部位,将血肿分为: 硬脑膜下血肿。
神经外科诊疗常规
颅脑损伤之外伤性颅内血肿
概述-血肿分类
临床上根据血肿的来源与部位,将血肿分为: 脑内血肿。
神经外科诊疗常规
颅脑损伤之外伤性颅内血肿
概述
血肿分类
临床上根据血肿的来源与部位,将血肿分 类
根据血肿症状出现的时间分类
神经外科诊疗常规
颅脑损伤之外伤性颅内血肿
概述-血肿分类
临床上根据血肿的来源与部位,将血肿分为: 硬脑膜外血肿。 硬脑膜下血肿。 脑内血肿。 多发性血肿。
《颅内血肿-概述》课件
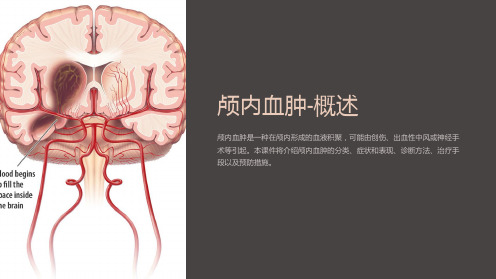
颅内血肿是一种在颅内形成的血液积聚,可能由创伤、出血性中风或神经手 术等引起。本课件将介绍颅内血肿的分类、症状和表现、诊断方法、治疗手 段以及预防措施。
颅内血肿是什么?
颅内血肿指血液在颅内部积聚的病理状态,包括硬膜下血肿、硬膜外血肿、蛛网膜下腔出血等。这些血液积聚 可能会对脑组织和功能造成压力和损害。
药物治疗
药物可能用于控制颅内血肿引起 的症状和并发症。
休息和观察
对于一些较小的血肿,医生可能 建议患者休息和观察,以便自然 吸收。
预防颅内血肿的措施
1 避免头部重创
注意个人安全,避免发生意外事故或摔倒。
2 控制高血压
保持血压在正常范围内,减少颅内出血的风险。
3 避免服用抗凝药物
避免服用会增加出血风险的抗凝药物,如阿司匹林。
颅内血肿的诊断方法
1
神经检查
医生通过检查瞳孔、肌肉力量和感觉等指标来评估颅内血肿的可能性。
2
影像学检查
头部CT扫描或MRI可以显示颅内血肿的位置、大小和形态,帮助医生做出准确的 诊断。
3
脑脉管造影
通过注射比较剂,医生可以更详细地观察脑血管和可能的异常。
颅内血肿的治疗手段
手术治疗
手术可以通过移除或减缓颅内血 肿的积聚来缓解脑组织的压力。
颅内血肿的分类
硬膜下血肿
血液在硬膜和蛛网膜之间积聚,常由头部外 Nhomakorabea引 起。
蛛网膜下腔出血
血液在蛛网膜和软脑膜之间积聚,常由脑动脉瘤 破裂引起。
硬膜外血肿
血液在硬膜和颅骨之间积聚,多因颅骨骨折引起。
脑实质内血肿
血液在脑组织内积聚,通常与脑外伤、脑动脉瘤、 中风等有关。
颅内血肿的症状和表现
老年急性颅脑损伤颅内血肿演变分析

【 关键词 】颅脑损伤 ;血肿 ;计算机断层扫描
【 中图分类号 】R6 11 5.
【 文献 标识 码 】A
Ana y i f i r c a a m a o a pr g e so f a ut r u a i l ss o nt a r ni lhe t m o r s i n o c e t a m tc
(C )o c t t u ai ba nuy ( B )i lel pt ns Meh d O e h nrd ad tev on IHP faue r m t ri ijr T I nedr a et a c n y i . to s n u de n w leyug (< 5yas n n ude n u B lel pt ns e c ddi ti rt setes d .T es i f 4 er)adoeh n rdadf r I dr ai t w r i l e s e op cv uy h mli o T e y e en u nh r i t i a—
t sa d d f r n e fte t n e e fI HP b t e r u sw r o ae , n h r g o t n u n e i n i ee c s o i a d lv lo C ewe n t g o p e e c mp r d a d t e p o n si if e c s e f h me wo c l o i e e ttp so C r n l z d Re u t T e l v lo C a o i nf a t i ee t b t e h f f r n y e fI HP we e a ay e . df sl s h e e f I HP w s n tsg i c n l df r n ewe n t e i y f
医学知识之颅内血肿

颅内血肿在脑外伤的患者当中,颅内出血是备受人们关心的一种。
每当我们接诊一个患者,家属最关心的第一个问题便是:颅内有无出血?好像在他们的心目中,颅内出血已经变成了病情轻重的一个分水岭。
诚然,颅内有血肿的患者比单纯的无出血患者危险性要大得多,也可能预后会差得多。
而且在临床中很多脑外伤的患者可能初诊的时候行头部CT并无任何发现,但却在数小时后或1~天后形成迟发性血肿,像这种情况在临床并不少见。
下面我们从一个病例来说明脑外伤后非常轻易忽略的一方面。
小艾,7岁,非常智慧活泼的一个女孩,在某一天下午下楼梯的时候被绊了一下,致头部砸中护栏。
当时无昏迷,精神状态可,并无明显呕吐及抽搐,还非常勇敢的下完了所有楼梯。
半个小时后,小艾有点睡意朦胧的样子。
她平时有午后睡觉的习惯,于是妈妈叫她去睡觉,还说等会叫她起来吃晚饭,小艾便自行回卧室睡觉去了。
一晃三个小时过去了,妈妈打算叫小艾起来,再三呼喊却毫无动静,待妈妈赶到小艾房间的时候,她已昏迷不醒,毫无知觉。
半个小时后,在市人民医院的急诊科里,医生给小艾做了简朴的体格检查后,沉重的说:“小孩的双瞳孔已经散大,希望渺茫,家属要做好心理预备。
”CT结果出来了,是右颞部硬膜外巨大血肿,将近100ml应家属的强烈要求,医院为小艾行了开颅血肿清除术,但是术后仍是昏迷不醒,最终在3天后含恨离开了人世。
妈妈至此后悔莫及,若是自己能尽早发现,小艾也不至于会变成这样的结局。
从病情角度来分析,小艾受伤的部位应是头的右颞部,她的受伤直接导致了硬脑膜中动脉的破裂,结果出血在很短时间内迅速增加,形成硬膜外血肿,引起占位效应,超过代偿的限度后直接导致急性脑疝的形成,在临床上直接表现为双瞳孔散大,最终引起脑干功能衰竭,呼吸中枢停止运行而死亡。
小艾的病是否真的无药可医呢?大错特错,从专业角度看,硬膜外血肿是颅内所有血肿里面预后相对最好的一种,因为它并无脑实质或功能区的损伤,出血完全是依靠颅骨骨折线或硬脑膜上的主要血管或分支。
颅内血肿的MRI各期表现(参考资料)

㈠.造成颅内血肿的MRI各期表现不同且错综复杂的根本原因,是由于血肿中的红细胞内的血红蛋白(Hb)的脱氧(即由氧合血红蛋白变为脱氧血红蛋白)、氧化(即氧化为高铁血红蛋白)、游离(即红细胞溶解破裂后形成游离的高铁血红蛋白)、分解(即血红蛋白分解后释放出含铁血黄素和铁蛋白)及血肿的凝固、液化、囊变(包括“含铁血黄素和铁蛋白囊腔”和“液性囊腔”)和脑出血的急性期和亚急性期的严重血管源性脑水肿的综合MRI表现的反映。
本人根据不同时期的MRI信号表现情况,习惯的分期为:超急性早期、超急性晚期、急性早期、急性晚期、亚急性早期、亚急性晚期、慢性早期、慢性晚期共8个时期,简称为:【超早-超晚-急早-急晚-亚早-亚晚-慢早-慢晚】。
分述如下:①超急性早期:氧合血红蛋白为抗磁性物质,不影响T1和T2弛豫时间,所以此期T1WI和T2WI均为等信号。
②超急性晚期:由于血凝块水分的吸收,血凝块浓缩致蛋白浓度含量增高,故T1WI为略高信号,T2WI为略高信号或高信号。
其中低磁场磁共振装置由于对蛋白质反应较敏感,使此期血肿信号改变较明显。
但此期血肿信号改变保持时间短暂,迅速转变为急性期的MRI信号表现。
③急性期的早期:由于氧合血红蛋白脱氧转变为脱氧血红蛋白,而脱氧血红蛋白为特殊的顺磁性物质,不能缩短T1弛豫时间,仅能明显缩短T2弛豫时间,故急性早期(即脱氧血红蛋白时期)的血肿MRI表现为T1WI为等信号,而T2WI低信号。
其中在高磁场的磁共振装置检查此期的血肿等T1短T2信号更明显。
④急性期的晚期:血肿周围出现明显血管源性脑水肿表现(即长T1长T2信号),故此期血肿的MRI表现综合为:T1WI为低信号的水肿带+等信号的血肿;T2WI为高信号的水肿带+低信号的血肿。
⑤亚急性期的早期:由于红细胞内的脱氧血红蛋白被氧化成正铁血红蛋白【高铁血红蛋白】,且氧化的过程是由血肿周边向血肿中心逐渐推移,而[红细胞内的-非游离的]正铁血红蛋白为强顺磁性物质,能同时显著缩短T1和T2弛豫时间,使此期的血肿MRI表现为:T1WI 为血肿周边[已被氧化]的高信号+血肿中心[未被氧化]的等信号;T2WI 为血肿周边和血肿中心均为低信号。
颅内血肿(专业知识值得参考借鉴)

颅内血肿(专业知识值得参考借鉴)一概述由于创伤等原因,当脑内的或者脑组织和颅骨之间的血管破裂之后,血液集聚于脑内或者脑与颅骨之间,并对脑组织产生压迫时,颅内血肿(Intracranialhematomas)因而形成。
颅内血肿是颅脑损伤中常见且严重的继发性病变。
发生率约占闭合性颅脑损伤的10%和重型颅脑损伤的40%~50%。
按血肿的来源和部位可分为硬脑膜外血肿(epiduralhematoma)、硬脑膜下血肿(subduralhematoma)及脑内血肿(in-tracerebralhematoma)等。
血肿常与原发性脑损伤相伴发生,也可在没有明显原发性脑损伤情况下单独发生。
按血肿引起颅内压增高或早期脑瘤症状所需时间,将其分为三型:72小时以内者为急性型,3日以后到3周以内为亚急性型,超过3周为慢性型。
二病因各种原因引起的颅内出血。
三临床表现1.意识障碍血肿本身引起的意识障碍为脑疝所致,通常在伤后数小时至1~2天内发生。
由于还受到原发性脑损伤的影响,因此,意识障碍的类型可有三种:①当原发性脑损伤很轻(脑震荡或轻度脑挫裂),最初的昏迷时间很短,而血肿的形成又不是太迅速时,则在最初的昏迷与脑疝的昏迷之间有一段意识清醒的时间,大多为数小时或稍长,超过24小时者甚少,称为“中间清醒期”。
②如果原发性脑损伤较重或血肿形成较迅速,则见不到中间清醒期,可有“意识好转期”,未及清醒却又加重,也可表现为持续进行性加重的意识障碍。
③少数血肿是在无原发性脑损伤或脑挫裂伤甚为局限的情况下发生,早期无意识障碍,只在血肿引起脑疝时才出现意识障碍。
大多数患者在进入脑疝昏迷之前,已先有头痛、呕吐、烦躁不安或淡漠、嗜睡、定向不准、尿失禁等表现,此时已足以提示脑疝发生。
2.瞳孔改变小脑幕切迹疝早期,患侧动眼神经因牵扯受到刺激,患侧瞳孔可先缩小,对光反应迟钝;随着动眼神经和中脑受压,该侧瞳孔旋即表现进行性扩大、对光反应消失、睑下垂以及对侧瞳孔亦随之扩大。
颅内血肿

脑内出血诊断与鉴别诊断
临床症状不明显的脑内出血在吸收期时CT检查可能为等密度, 需与外伤性脑出血、脑肿瘤出血鉴别。 CT应作为急性脑出血诊断的首选检查方法。 CT可以明确 诊断是脑出血还是脑梗死,MRI 对于血肿的分期较CT更敏感、 明确。
蛛网膜下腔出血
蛛网膜下腔出血(SAH)是由于颅内血管破裂,血液进入蛛网膜下 腔所致。有外伤性和自发性。自发性中颅内动脉瘤(51%)、高 血压动脉硬化(15%)和动静脉畸形最多见。可发生于任何年龄, 成人多发,其中30~50岁年龄组发病率最高。
蛛网膜下腔出血CT影像学表现
SAH的直接征象表现为脑沟、脑池密度增高,出血量大时呈铸型。 大脑前动脉破裂,血液多积聚于视交叉、侧裂前部;大脑中动脉 破裂,血液积聚于外侧裂附近;颈内动脉破裂以后,出血也以大 脑外侧裂为多;椎基底动脉破裂血液主要积于脚间池和环池。 CT可发现90%的24h内SAH,约1W后出血吸收。
女,54岁,右侧肢体活动不利
6h
14d
吸左 收侧 期基 边底 缘节 变区 模脑 糊出 血
慢性期脑出血CT影像学表现
血肿逐渐变成低密度灶,若此期内发生在出血时则表现为低密度 区中出现高密度灶,偶可呈密度高低不等的液-液平面。最后血 肿演变成囊型或裂隙状、边界清楚的低密度软化灶,约10%可见 有钙化,病灶周围常有萎缩性改变。约20%的小出血灶可逐渐吸 收消失,CT复查可无异常发现。
超急性期脑出血MR影像学表现
急性期脑出血MR影像学表现
血肿已凝为血块,红细胞内主要为去氧血红蛋白,后者为顺磁性 物质,造成T2弛豫时间明显缩短,中高场强机器T1加权像血肿 仍呈等信号,低场强机器为高信号,T2加权像表现为低信号, 血肿周围水肿带表现较前明显。
15h 1.5T
脑出血后血肿的病理演变过程为

脑出血后血肿的病理演变过程为:红细胞悬液-血液浓缩-血凝块构成和延伸-红细胞消融-低蛋白血肿液。
血肿内血红蛋白的演变过程为:氧合血红蛋白(hbo2)-脱氧血红蛋白(dhb)-高铁血红蛋白(mhb)-含铁血黄素(h-s),此中可涌现彼此重叠情形。
按照脑内血肿的病理及血红蛋白变化规律,脑内血肿的mr旌旗旗号表现规律为:颅内血肿脑出血后脑内血肿mri表现规律,1.超急性期(<24小时),血肿重要由完整红细胞内的hbo2形成,在mr上可分为三阶段:(1)ⅰ阶段(0-3小时),血肿在t1加权像上呈低旌旗旗号,在t2加权像上呈高旌旗旗号。
(2)ⅱ阶段(3-12小时),血肿在t1加权像上呈略高旌旗旗号,在t2加权像上呈高旌旗旗号;此时涌现轻度脑水肿。
(3)ⅲ阶段(6-24小时),血肿在t1、t2加权像上可呈等旌旗旗号,此时涌现中等脑水肿。
2.急性期(2-7天),血肿内hbo2逐步向dhb演变。
(1)ⅰ阶段(2-3天),完整红细胞内的hbo2已演变为dhb。
血肿在t1加权像呈等或略低旌旗旗号,在t2加权像上呈典范的低旌旗旗号,此期伴重度脑水肿。
(2)ⅱ阶段(3-4天),血肿除dhb之外,已有相当大部分转化为细胞内mbh,在t1加权像上呈典范的高旌旗旗号,在t2加权像上呈典范的最低的黑旌旗旗号,此期伴重度的脑水肿。
(3)ⅲ阶段(5-7天),此期特性是红细胞开始消融,血肿在t1加权像上仍呈典范的高旌旗旗号,在t2加权像上仍呈低旌旗旗号,(但不如ⅱ阶段黑),脑水肿加重为中度。
3.亚急性期(8-30天)。
(1)ⅰ阶段(8-15天),血肿周边已经是游离浓缩的mhb,核心部仍为未演变的dhb,在t1加权像上最有特性性。
四周为高旌旗旗号厚环,核心为dhb低旌旗旗号,在t2加权像上四周为略低旌旗旗号厚环,核心为更低旌旗旗号dhb,脑水肿从中度变为轻度。
(2)ⅱ阶段(16-30天),血肿核心的dhb逐步为游离浓缩的mhb所代替,在所有成像序列中均逐步实现高旌旗旗号,以t1加权像最明显,t2加权像演变得慢一些,血肿周边可见含铁血黄素黑线,脑水肿从轻度至流逝。
颅内血肿磁共振信号变化(附图)

颅内血肿磁共振信号变化脑出血后血肿的病理演变过程为:红细胞悬液-血液浓缩-血凝块形成和收缩-红细胞溶解-低蛋白血肿液。
血肿内血红蛋白的演变过程为:氧和血红蛋白(HB02)-脱氧血红蛋白(DHB)-高铁血红蛋白(MHB)-含铁血黄素(H-S),其中可出现互相重叠现象。
根据脑血肿的病理及血红蛋白变化规律,将脑血肿大致分为5个阶段:超急性期(<24小时),急性期(1-3天),亚急性早期(4-7天),亚急性晚期(8-14天)和慢性期(>2周)。
各期脑血肿的病理生化演变MR信号表现规律为:①超急性期,血肿初为红细胞悬液,逐渐浓缩而凝聚,红细胞内同时含有HB02和DHB,但以DHB为多,T1加权像上呈等或略高信号,T2加权像呈高信号(血肿内主要为完整红细胞内的含氧血红蛋白(HBO2),HBO2基本上属于非顺磁性物质。
该期血肿的信号主要由血红蛋白的浓度决定:出血初2~3h相当于全血,蛋白浓度较低,MRI表现为长T1和长T2信号;出血3~12h血浆渐吸收,蛋白浓度增高,产生短T1效应,MRI表现为略短T1长T2信号;出血12~24h,血浆进一步吸收,血肿的T1、T2值接近于正常脑组织,MRI可表现为等T1、等T2信号改变)②急性期,血凝块形成和收缩,红细胞内DHB占大多数(72.9%),同时有少量MHB形成,T1加权像呈等或高信号,T2加权像呈低信号(或部分高信号)(血肿主要由完整细胞内脱氧血红蛋白(DHB)组成,DHB具有顺磁性,但不具有PEDD PRE效应,由于完整红细胞内DHB分布不均匀,可引起T2PRE效应,从而使T2缩短,这种效应与外加磁场的平方成正比,所以该期血肿在高场强MRI 中T2WI呈明显低信号,在低场强的MRI中可不呈低信号。
由于氢质子密度、蛋白浓度及受损组织氧分压等因素影响,使低场强MRI中的脑血肿T2WI表现多样。
)③亚急性早期,血凝块中有部分红细胞溶解,MHB含量增多,T1加权像呈等或高信号,T2加权像呈低信号或高信号。
颅内血肿的MRI信号变化特点

• 亚急性期(8-30天) : ØⅠ阶段(8-15天),血肿周边已经是游离稀 释的MHB,中心部仍为未演化的DHB,在 T1加权像上最有特征性。周围为高信号厚环 ,中心为DHB低信号,在T2加权像上周围 为略低信号厚环,中心为更低信号DHB,脑 水肿从中度变为轻度。
• 亚急性期(8-30天) :
发病3小时
• 急性期(2-7天),血肿内HBO2逐渐向DHB演化: Ø Ⅰ阶段(2-3天),完整红细胞内的HBO2已演变为 DHB。血肿在T1加权像呈等或略低信号,在T2加权 像上呈典型的低信号,此期伴重度脑水肿。 Ø Ⅱ阶段(3-4天),血肿除DHB之外,已有相当大部 分转化为细胞内MBH,在T1加权像上呈典型的高信 号,在T2加权像上呈典型的最低的黑信号,此期伴重 度的脑水肿。 Ø Ⅲ阶段(5-7天),此期特征是红细胞开始溶解,血 肿在T1加权像上仍呈典型的高信号,在T2加权像上 仍呈低信号,(但不如Ⅱ阶段黑),脑水肿减轻为中 度。
Ø Ⅱ阶段(16-30天),血肿中心的DHB逐渐为游 离稀释的MHB所取代,在所有成像序列中均逐渐 完成高信号,以T1加权像最明显,T2加权像演变 得慢一些,血肿周边可见含铁血黄素黑线,脑水肿 从轻度至消失。
• 慢性期(1-2月)。血肿由游离稀释 的MHB组成,周围包绕着含铁血黄 素与沉积环,一个高信号血肿包绕 着一个黑色低信号环,是慢性脑内 血肿的MR特征,在T2加权像上显 影最分明。
脑出血后血肿的病理演变过程为: • 红细胞悬液→血液浓缩→血凝块形
成和收缩→红细胞溶解→低蛋白血 肿液。 血肿内血红蛋白的演变过程为: • 氧合血红蛋白(HBO2)→脱氧血 红蛋白(DHB)→高铁血红蛋白( MHB)→含铁血黄素(H-S)。( 其中可出现互相重叠现象)
脑内血肿分期

血 肿 的 变 化--Hb
Oxyhemoglobin 含氧血红蛋白 T1等,T2高 Deoxyhemoglobin 脱氧血红蛋白 T1等,T2低 Methemoglobin正铁血红蛋白(红细胞完整)
T1高,T2低 Methemoglobin正铁血红蛋白(红细胞溶解)
T1高,T2高 Hemosiderin 含铁血黄素 T1等,T2 低
病理变化
时期不同而不同 分急性期,吸收期,囊变期 急性期 新鲜血液或血块 吸收期 红细胞破坏,血块液化,周围形成肉 芽组织。 囊变期 吞噬细胞移除坏死组织,周围有胶 质细胞和胶原纤维增殖,形成瘢痕,即 囊 腔形成期。囊腔逐渐缩小。血肿完全吸收 则不再有脑水肿
CT表现
新鲜血肿表现为脑内边界清楚、密度均匀 的高密度区 CT值为60-80Hu 造成影像高密度主要是因为血红蛋白 高密度血肿周围有低密度水肿带围饶 可于出血后当天出现。因血肿与脑水肿引 起的脑室、脑池、脑沟受压中线结构移位
急性期:脱氧血红蛋白
Acute hematoma 亚急性早期
中心:脱氧血红素. 环:正铁血红素
Subacute hematoma 亚急性晚期
中心:正铁血红素 环:含铁血黄素
正铁血红蛋白(红细胞溶解)
Chronic hematoma 慢性期
Hemosiderin
含铁血黄素
出血后软化灶
鉴别陈旧出血与梗塞ቤተ መጻሕፍቲ ባይዱ
MRI表现
急性蛛网膜下腔出血的短T2作用 不明显,所以在T2加权像上信号变 化不明显,T1加权像上较脑脊液信 号高。尽管有人报告急性蛛网膜下 腔出血17h时就可在MRI显示出高信 号,但绝大多数要在出血3-4天后 才在T1加权图像上呈较明显的高信 号。(形成高铁血红蛋白)
颅内血肿之脑内血肿ppt课件

9.16 8:30意识较前改变,呈浅昏迷,左侧瞳孔较前缩小,直径 约4mm,光反迟钝。 9.17 11:00行气管切开术,经气切处吸氧、气道湿化持续。
13
术前
一次手术
二次手术
14
护师金菲菲: 1.清理呼吸道无效 :与病人昏迷 ,呼吸道分泌不能自行排出 有关 2.急性意识障碍 :与脑出血 、脑水肿所致功能受损有关 3.态等有关 4.体温过高:与颅脑损伤,蛋白质分解有关 5.有肢体废用性综合征的危险 :与右侧肢体不能活动有关。 6.有皮肤黏膜完整性受损的危险:与长期卧床等有关。 7.有感染的危险 : ①与头部手术有关②与留置导尿管有关 8.潜在并发症: ①脑疝②右下肢静脉血栓
9
患者:张秀莲 科室:ICU 床号:7床 性别:女 年龄:57岁 住院号:2015033700 责任护士:陈萍 主治医师:黄文跃 诊断:左颞脑内血肿
10
责任护士陈萍汇报病情: 患者因“不慎摔倒致伤头部数小时”于2015年9月12日 0: 35由急诊平车入我科,CT结果示:左颞脑内血肿,右锁骨骨折。 来时呈深昏迷,双瞳孔散大到边,均无光反,四肢刺激屈曲, GCS评分5分,带入一组静脉通道畅,遵医嘱予以甘露醇快速 滴注,带入保留导尿在位固定畅,色黄。测T36.6,P75次/分, R24次/分,BP 127/81mmHg,Spo2 98%.入科后医嘱立即予以吸 氧、心电监护、病危、禁食、特护,治疗上予以抗炎、脱水、 保肝、护胃、补液等对症处理,积极备皮、备血。 1:00 在全麻下行“左颞脑内血肿清除+去骨瓣减压术”。 4:50 术毕安返病房,呈深昏迷,双瞳孔不等大,左:右约 3:4mm,均光反迟钝,带入左硬膜外引流管一根在位固定畅, 引流液呈血性,带入经口气管插管在位固定,立即予以吸氧、 气道湿化。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
颅脑出血的演变过程
•(一)超急性期
•是指出血的即刻,漏出的血液尚未凝固。
实际上该期仅持续数分钟到数十分钟,临床上极少遇到。
超急性期尚未凝固的血液表现出血液的长T1长T2特性,因此在T1WI上表现为略低信号,在T2WI上呈现高信号
•(二)急性期
•一般为出血后2天内。
在这一期红细胞的细胞膜保持完整,细胞内的氧合血红蛋白释放出氧变成脱氧血红蛋白。
脱氧血红蛋白的顺磁性效应,造成局部磁场的不
均匀,加快了质子失相位,因此血肿T2值明显缩短,在T2WI或T2*WI上表现为
低信号。
细胞内脱氧血红蛋白对T1值的影响较小,因此该期血肿在TIWI上信号变化不明显,常表现为略低信号或等信号。
•(三)亚急性早期
•一般为出血后第3天到第5天:该期红细胞的细胞膜仍保持完整,细胞内开始出现正铁血红蛋白,因此该期也被称为正铁血红蛋白细胞内期,细胞内正铁血红蛋
白的出现一般从血肿周边向中心逐渐发展。
由于细胞内正铁血红蛋白具有较强的顺
磁性,使血肿的T1值缩短,因此在T1WI上血肿从周边向中央逐渐出现高信号。
该期血肿在T2WI上不表现为高信号,一般仍为低信号。
•(四)亚急性中期
•一般为出血后第6天到第10天。
该期红细胞的细胞膜开始破裂,正铁血红蛋白溢出到细胞外,因此该期也称为正铁血红蛋白细胞外期。
红细胞的破裂一般也是从
血肿周边逐渐向中心发展。
该期血肿在T1WI上仍表现为高信号,在T2WI上表现
为从血肿周边向中心逐渐蔓延的高信号。
•(五)亚急性后期
•一般为出血后10天到3周。
该期红细胞完全崩解,血肿内主要以正铁血红蛋白为主,但血肿周边的巨噬细胞吞噬了血红蛋白并形成含铁血黄素。
细胞内的含铁血
黄素具有明显顺磁性,将造成局部磁场的不均匀。
因此该期血肿在T1WI和T2WI
上均为高信号,但在T2WI上血肿周边出现低信号环。
•(六)慢性期。
•一般为出血3周仍至数月以后。
血肿逐渐吸收或液化,病灶周边的巨噬细胞内有明显的含铁血黄素沉积。
因此该期血肿逐渐演变为液化灶,在T1WI上为低信号,在T2WI上为高信号;周围的含铁血黄素在T2WI上表现为低信号环,在T1WI上
为等信号或略高信号。
•。
