房颤急诊处理流程
急诊科应急预案及流程

急诊科应急预案及流程急诊科是医院中至关重要的部门,承担着紧急救治患者的重任。
为了确保在面对各类紧急情况时能够迅速、有效地进行应对,保障患者的生命安全,特制定以下急诊科应急预案及流程。
一、心跳骤停应急预案及流程(一)应急预案1、立即呼叫医生,并迅速将患者平卧,解开衣领和腰带,保持呼吸道通畅。
2、立即进行心肺复苏,包括胸外按压和人工呼吸,按压频率至少100 次/分钟,按压深度至少5 厘米,人工呼吸时每次吹气时间约1 秒,可见胸廓起伏。
3、迅速准备除颤仪,如为室颤,立即进行除颤。
4、建立静脉通道,遵医嘱应用复苏药物,如肾上腺素、阿托品等。
5、持续进行心肺复苏,直至医生宣布患者死亡或复苏成功。
(二)流程1、发现患者心跳骤停→呼叫医生,同时将患者平卧→解开衣领和腰带,清除口鼻异物,保持呼吸道通畅。
2、进行心肺复苏(30:2),呼叫他人协助→准备除颤仪→除颤(如为室颤)。
3、建立静脉通道,遵医嘱用药。
4、持续心肺复苏,观察患者生命体征,等待医生进一步指示。
二、急性心肌梗死应急预案及流程(一)应急预案1、立即让患者卧床休息,吸氧,监测生命体征。
2、迅速建立静脉通道,遵医嘱进行心电图检查、心肌酶谱等相关检查。
3、遵医嘱应用硝酸酯类药物、阿司匹林、氯吡格雷等药物。
4、如患者疼痛剧烈,遵医嘱给予吗啡或哌替啶止痛。
5、密切观察患者病情变化,如出现心律失常、心力衰竭等并发症,及时处理。
6、做好急诊 PCI 或溶栓治疗的准备。
(二)流程1、患者出现胸痛等症状→立即卧床休息,吸氧,通知医生→进行心电图检查。
2、建立静脉通道,采集血标本,进行心肌酶谱等检查。
3、遵医嘱用药(硝酸酯类、抗血小板药物等)→疼痛剧烈者给予止痛药物。
4、观察病情变化,处理并发症→评估是否需要急诊 PCI 或溶栓治疗。
三、呼吸衰竭应急预案及流程(一)应急预案1、保持患者呼吸道通畅,清除气道分泌物,必要时进行气管插管或气管切开。
2、给予吸氧,根据病情调整吸氧浓度和方式。
2_急诊房颤的处理策略-202104(1)

心室率控制适用绝大多数房颤患者
室率控制概要
所有AF患者 背景治疗
无或症状轻微患 者首选治疗
节律控制失败
• 宽松的室率控制 • 心率<110BPM(12导链ECG)
药物复律者仅为51%-63%。
药物复律与电复律
药物转复
选择
血流动力学稳定首选
转复率
30%-83%
预防复发
有
镇静 观察时间 栓塞发生率
不需要
用药期间及用药后半个半衰期或根据药物作用 性质而定)
1%-2%
电转复
血流动力学不稳定首选 高 (90%) 无 需要 转复后,无其它异常3小时可离院 1%-2%
电复律注意事项
•维拉帕米
•地高辛
不同AADs的窦律维持疗效
最有效 较有效
无效
Heart 2010; 96: 333
•胺碘酮
•多菲利特 •氟卡尼 •普罗帕酮 •索他洛尔 •奎宁丁 •维拉帕米 •决奈达隆 •β受体阻滞剂
•地高辛
药物转复房颤
药物 率 • 维纳卡兰 (IV) • 胺碘酮 (口服) • 胺碘酮(IV) • 氟卡尼(口服) • 氟卡尼(IV) • 普鲁卡因酰胺(IV) • 普罗帕酮(口服) • 普罗帕酮(IV) • 索他洛尔(IV) • 安慰剂
急性房颤的处理策略
滨州市人民医院 心内二科 吴向军
房颤治疗总体策略
一.心室率控制-基本措施
○ 血流动力学稳定的房颤均应该控制心室率,减轻症状
二.节律控制-选择性措施
○ 转复血流动力学不稳定以及症状不能耐受的房颤,以及一过性诱因所致房颤(诱因 已去除如缺血或甲功异常)
三.抗栓治疗-必要措施
○ 对所有合并栓塞危险因素的患者均应该进行抗栓治疗
急性房颤处理4 大原则

急性房颤处理4 大原则临床工作中,心房颤动是最常见的心律失常之一。
因房颤去急诊科就诊的患者心室率通常都很快,静脉用地尔硫卓或艾司洛尔可以最快地控制心室率。
若患者血流动力学不稳定,应该立即电复律,但若房颤持续 48 小时以上,或者发作间隙不清楚且患者并未接受抗凝,那么理想的电复律应该在经食道心超排除左房栓塞后进行。
但是,在严重的心血管功能失代偿发生的时候,因为要评估是否有心房血栓而耽搁复律却也并不适当。
那么,面对急诊房颤究竟该如何处理呢?01 判断是否需要复律若患者血流动力学稳定,是否恢复窦律取决于几个因素,包括症状、房颤发作史、年龄、左房大小以及当前的抗心律失常药物治疗。
比如:一个症状已经解除的老年患者一旦心室率已得到控制,如果使用控制节律的药物后仍有房颤复发,往往就不需要进一步去追求复律;而对那些初发房颤或者在以往房颤发作中窦性间期较长的患者,我们可以积极追求复律。
02 判断早期复律 or 晚期复律若血流动力学稳定的患者发作房颤且似乎非自行转复时,我们需要考虑早期复律还是晚期复律?早期复律的优势是快速缓解症状,避免了经食道心超的必要性或者在复律前 3~4 周的治疗性抗凝,若复律是在房颤发作 48 小时内进行的,则早期房颤复发的风险更低,因为心房重构更少。
延迟复律的可能原因包括房颤发作 48 小时以上或没接受抗凝的患者,其发作间隙不明确以及没有做经食道心超,或经食道心超发现左房栓塞、怀疑房颤可能在未来几天内自行转复(基于以前房颤发作的间隙)以及可纠正的房颤原因(如甲亢)。
03 判断药物复律 or 电复律房颤早期发作准备复律时,这就要选择药物复律或电复律。
药物复律药物复律的好处在于不需要全麻或者深度镇静。
另外,房颤的即时复发率在药物复律比电复律要低。
然而,药物复律伴随药物副作用的风险,且不如电复律有效,药物复律对发作 7 天内的房颤经常是无效的。
可用于静脉复律的药物有伊布利特、普鲁卡因胺和胺碘酮。
心血管急症救治(3)快速心房颤动的急诊处理和心室率控制(续2)

心血管急症救治(3)快速心房颤动的急诊处理和心室率控制(续2)张海澄【摘要】心房颤动(房颤)是临床上最常见的持续性快速心律失常,发生率随年龄而增加.新版房颤指南明确规定,对于持续时间不到48 h的阵发性房颤患者,在复律前亦应先进行全身肝素化抗凝治疗;对于持续时间超过48 h的房颤,可以按照既往指南提出的前三后四原则(有效抗凝3周后复律,复律后再有效抗凝4周后停用),也可直接进行经食管心脏超声检查,超声未发现血栓征象则全身肝素化后转复.对于心室功能稳定(左心室射血分数0.40),无/或仅有轻微与心律失常相关症状的持续性房颤患者,建议采用宽松的心室率控制.但对于症状明显或心功能不全的患者,仍应采取严格的心室率控制,否则未控制的心动过速可导致心功能下降(尽管是可逆性的).【期刊名称】《中国循环杂志》【年(卷),期】2014(029)001【总页数】3页(P9-11)【关键词】心房颤动;急诊;处理;心室率控制【作者】张海澄【作者单位】100044 北京市,北京大学人民医院心内科【正文语种】中文【中图分类】R541心房颤动(房颤)发生后,由于心房失去了有节律的收缩,心脏排血可减少5%~15%,当心室率明显增快>120次/分时,心排血量最高可减少40%。
这时,房颤患者脑部供血量减少1/3,快速型房颤患者过速的心室率还可引起心肌耗氧量明显增加与冠状动脉供血减少,使心功能不全或心肌缺血加重,严重影响患者生活质量及其预后[1-4]。
房颤患者的心房,尤其在心耳部,血流缓慢,血流状态也明显异常,加上常常不可避免的内皮损伤,很易形成血栓附着于凹凸不平的梳状肌。
在复律时血栓容易脱落,随血流到达靶器官,形成栓塞。
研究表明,复律前抗凝可以使心房内血栓消失,减少复律后的栓塞事件[5]。
因此,对于快速房颤,急诊处理最关键的原则是一抗栓、二评估、三降率、四转复。
本文围绕快速房颤的抗栓与心室率控制进行讨论。
欧美最新指南一致认为,发现患者房颤之后,在开始临床评估之前,应当首先开始抗栓治疗,防止由血栓带来的脑栓塞等不良预后。
2024年急性心房颤动中国急诊管理指南解读课件PPT

引言
心房颤动(简称房颤)是人群发病率 最高的一类心律失常。房颤不仅可引起心悸、胸 闷不适等 症状,影响生活质量,还可损害或恶化心功能,影响心排 血量,导致或加重组 织器官的灌注不足,引发脑卒中等血 栓栓塞并发症,增加猝死风险。“急性房颤”是急 诊最常 见问题之一,包括两方面含义,其一是指阵发性房颤发作 期、持续性或永久性房 颤发生快速心室率和(或)症状明 显加重期,或是伴有血流动力学不稳定的房颤 ;其 二是 指因各种急重症在急诊或住院期间发生的或首次发现的房 颤,此类急性房颤可能代 表了之前未被识别的房颤、或是 在急性触发条件下新发的房颤 。急性房颤与患者住院时 间更长、病死率更高以及房颤复发率更高相关 ,处理是 否及时恰当,直接关乎患者预后 。
2.2 临床评估
病史询问 :询问房颤发作开始的时间、持续时间、加 重因素,特别是了解既往可能的心 电图记录以及曾得到的 医疗干预等。询问房颤相关症状,了解症状严重程度及其 对患者生 活质量的影响。如表现有黑矇、晕厥,需警惕可 能存在≥ 3 s 的心室停搏、主动脉瓣狭窄、 肥厚型心肌病、 急性栓塞并发症等。询问患者基础病症,有无高血压、糖 尿病、冠心病、心 脏瓣膜病、HF,有无脑卒中、甲状腺功能亢进症、肾功能不全、出血史等。
2.1.2 心电图(ECG) 是诊断与监测房颤的主要手段,常规 心电图记录或动态心电图 (含心电监测)描记(≥ 30 s)显示, 窦性 P 波消失,代之以频率 350 ~ 600 次 /min 的颤动波(f 波), RR 间期绝对不等。
2.1 诊断
2.1.3 临床分型 根据房颤发作特点、持续时间以及选择治 疗策略分为三种类型。 阵发性房颤(paroxysmalAF):指持续时间 <7 d 的房颤, 常≤ 48 h,可自行终止或干预后 终止。其中, 因各种急重 症在急诊与住院期间首次发现的房颤,而不清楚既往发作 情况或 其持续时间,属于新发( new-onset)房颤或首次诊 断(first diagnosed)的房颤。
突发心房颤动应急预案

一、目的为有效预防和应对突发心房颤动事件,保障患者及员工的生命安全和身体健康,提高救治效率,依据国家相关法律法规和医疗救治标准,结合本单位的实际情况,特制定本应急预案。
二、适用范围本预案适用于本单位内发生心房颤动事件的应急处置工作。
三、组织机构及职责1. 应急领导小组- 组长:单位主要负责人- 副组长:分管医疗、行政的副职- 成员:医疗部门负责人、护理部门负责人、行政管理部门负责人等职责:全面负责突发心房颤动事件的应急处置工作,制定应急响应方案,协调各部门开展救治工作。
2. 医疗救治组- 组长:医疗部门负责人- 成员:心内科医生、护士、急救人员等职责:负责心房颤动患者的诊断、救治和转运工作。
3. 后勤保障组- 组长:行政管理部门负责人- 成员:后勤保障人员、安保人员等职责:负责应急物资的筹备、现场秩序维护和应急疏散工作。
4. 信息联络组- 组长:办公室负责人- 成员:信息员、通讯人员等职责:负责应急信息的收集、上报和发布工作。
四、应急响应程序1. 发现与报告- 发现心房颤动患者后,立即启动应急预案。
- 立即向应急领导小组报告,说明患者情况、事发地点和救治需求。
2. 现场处置- 医疗救治组迅速对患者进行初步诊断和救治。
- 后勤保障组负责提供必要的医疗设备和药品。
- 信息联络组负责向上级领导和相关部门报告事件情况。
3. 救治与转运- 医疗救治组根据患者病情,决定是否进行紧急救治或转运。
- 如需转运,后勤保障组负责安排车辆和人员进行协助。
4. 后续处理- 事件结束后,应急领导小组组织相关部门进行总结和评估。
- 对救治过程中存在的问题进行整改,完善应急预案。
五、应急保障1. 物资保障- 准备充足的急救药品、医疗器械和救护车辆。
2. 人员保障- 定期组织应急培训,提高员工的应急处置能力。
3. 信息保障- 建立完善的信息沟通渠道,确保应急信息的及时传递。
六、附则本预案自发布之日起实施,由应急领导小组负责解释。
房颤治疗指南
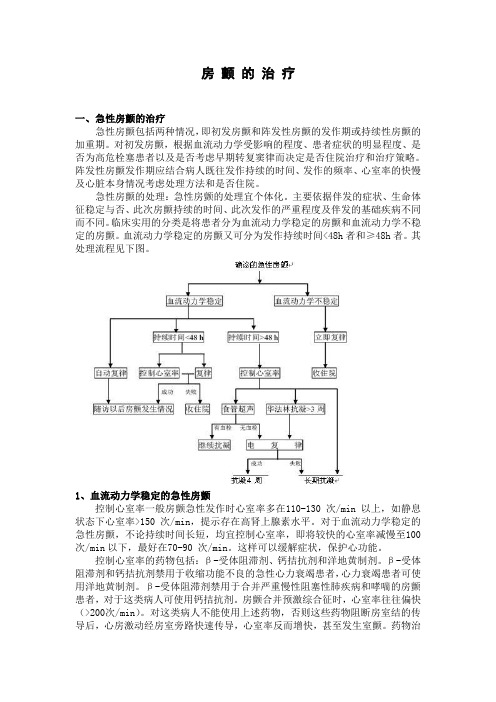
房颤的治疗一、急性房颤的治疗急性房颤包括两种情况,即初发房颤和阵发性房颤的发作期或持续性房颤的加重期。
对初发房颤,根据血流动力学受影响的程度、患者症状的明显程度、是否为高危栓塞患者以及是否考虑早期转复窦律而决定是否住院治疗和治疗策略。
阵发性房颤发作期应结合病人既往发作持续的时间、发作的频率、心室率的快慢及心脏本身情况考虑处理方法和是否住院。
急性房颤的处理:急性房颤的处理宜个体化。
主要依据伴发的症状、生命体征稳定与否、此次房颤持续的时间、此次发作的严重程度及伴发的基础疾病不同而不同。
临床实用的分类是将患者分为血流动力学稳定的房颤和血流动力学不稳定的房颤。
血流动力学稳定的房颤又可分为发作持续时间<48h者和≥48h者。
其处理流程见下图。
1、血流动力学稳定的急性房颤控制心室率一般房颤急性发作时心室率多在110-130 次/min以上,如静息状态下心室率>150 次/min,提示存在高肾上腺素水平。
对于血流动力学稳定的急性房颤,不论持续时间长短,均宜控制心室率,即将较快的心室率减慢至100次/min以下,最好在70-90 次/min。
这样可以缓解症状,保护心功能。
控制心室率的药物包括:β-受体阻滞剂、钙拮抗剂和洋地黄制剂。
β-受体阻滞剂和钙拮抗剂禁用于收缩功能不良的急性心力衰竭患者,心力衰竭患者可使用洋地黄制剂。
β-受体阻滞剂禁用于合并严重慢性阻塞性肺疾病和哮喘的房颤患者,对于这类病人可使用钙拮抗剂。
房颤合并预激综合征时,心室率往往偏快(>200次/min)。
对这类病人不能使用上述药物,否则这些药物阻断房室结的传导后,心房激动经房室旁路快速传导,心室率反而增快,甚至发生室颤。
药物治疗可选用胺碘酮(有或无器质性心脏病、心功能不良)、普罗帕酮(无器质性心脏病或无心功能不良),既有减慢心室率的作用,也可能转复窦性心律。
常用的β-受体阻滞剂有美托洛尔和艾司洛尔,美托洛尔一般用量为4 mg(国产制剂4 mg/支)或5mg(进口制剂为5 mg/支)静脉注射,间隔5 min 后重复,总量可达到12 -15 mg。
门诊急诊电除颤的使用流程

门诊急诊电除颤的使用流程一、介绍门诊急诊电除颤是一种快速、有效且安全的治疗室速室颤和室速心律失常的方法。
本文档将详细介绍门诊急诊电除颤的使用流程。
二、准备工作在进行门诊急诊电除颤之前,需要做以下准备工作: 1. 确保除颤仪器处于工作状态,电池和电极贴片已充电并可靠连接。
2. 确保患者处于平躺位置,周围无干扰物。
3. 穿戴好个人防护装备,如手套和护目镜。
三、操作步骤1.将电除颤仪器打开,并确保设定为合适的能量水平。
2.使用电极贴片,应先清洁患者胸部皮肤,并确保贴片紧贴皮肤,避免折叠或松动。
3.将电极贴片正确放置在患者胸部,一片贴在右胸骨第二肋间,另一片贴在左腋中线。
4.联接电极贴片到除颤仪器相应的接口。
5.向周围人员发出警告,确保无人接触患者,以免触电。
6.确认清楚患者的心律情况,如为室速室颤,即可进行电除颤。
7.按下除颤仪器的“电击”按钮,确保所有人员远离患者,以免受到电击。
8.观察除颤仪器显示屏上的指示,根据需要进行重复电除颤。
四、注意事项门诊急诊电除颤是一项有风险的操作,需要注意以下事项: 1. 确保操作人员熟悉电除颤仪器的使用方法和操作步骤。
2. 尽量在有心电图监护下进行电除颤,以便观察心律情况的变化。
3. 操作前应仔细核对患者身份,确保患者身体符合电除颤的适应症。
4. 电除颤时应确保周围无人接触患者,以免触电事故发生。
5. 操作后应及时清洁和消毒电极贴片,并妥善保管除颤仪器。
五、总结门诊急诊电除颤是一种有效的治疗室速室颤和室速心律失常的方法。
通过正确的准备工作和操作步骤,可以最大限度地提高电除颤的安全性和治疗效果。
同时,也需要注意操作人员的安全和操作后的清洁消毒工作,以保障患者和操作人员的健康。
急诊急救流程

一、诊断治疗总急救流程伤病员(直线)(无搏动心电活动)(心室颤动)二、电-机械分离或心脏停搏急救流程初诊为电-机械分离或心脏停搏初诊为心室颤动(无除颤器)(有除颤器)(无脉搏心电活动、心脏停搏、心室颤动)恢复自主循环(维持自主循环)五、缓慢性心律失常急救流程初诊为缓慢性心律失常(心率<50次/min )(无明显异常症状、体征)(有明显异常症状、体征)六、快速性心律失常急救流程初诊为快速性心律失常(心率>120次/min)七、休克急救流程初诊为休克(感染性)(神经性)(低血容量性)(过敏性)(心源性)八、心绞痛、心肌梗死急救流程初诊为心绞痛、心肌梗死九、急性左侧心力衰竭急救流程初诊为急性左侧心力衰竭(急性肺水肿)十、昏迷诊断急救流程血糖>4 mmol/L 血糖<4 mmol/L (>十一、急性脑血管病急救流程初诊为急性脑血管病(无颅内高压症状)(有颅内高压症状)十二、癫痫诊断急救流程初诊为癫痫十三、高血压危象急救流程初诊为高血压危象(当收缩压>29.2kPa或舒张压<16kPa时)十四、呼吸困难急救流程初诊为呼吸困难十五、哮喘发作急救流程初诊为哮喘发作十六、气胸急救流程初诊为气胸十七、大咯血急救流程初诊为大咯血十八、严重过敏反应急救流程初诊为严重过敏反应十九、上消化道出血急救流程初诊为上消化道出血二十、眩晕急救流程初诊为眩晕二十一、中毒急救流程初诊为中毒酒精、食品中毒有机磷中毒一氧化碳中毒吸毒品二十二、急腹症急救流程初诊为急腹症二十三、外伤急救流程初诊为外伤二十四、颅脑外伤急救流程初诊为颅脑外伤二十五、烧伤急救流程初诊为烧伤二十六、分娩常规急救流程初诊为分娩(顺产)二十七、胎膜早破急救流程初诊为胎膜造破二十八、中暑急救流程初诊为中暑二十九、淹溺急救流程初诊为淹溺三十、电击伤急救流程初诊为电击伤。
