2009年最新类风湿性关节炎(RA)诊断标准
类风湿关节炎功能分级标准

类风湿关节炎(RA)功能分级标准通常采用的是疾病活动性评估指标和功能状态评估指标。
其中,疾病活动性评估指标主要用于评估疾病的活跃程度,而功能状态评估指标则用于评估患者的日常功能状态。
以下是常用的类风湿关节炎功能分级标准:
1. 疾病活动性评估指标:
-疼痛评分(0-10分):评估患者关节疼痛的程度,0分表示无疼痛,10分表示剧烈疼痛。
-晨僵时间(分钟):评估患者早晨起床后关节的僵硬程度,长时间的晨僵可能表明疾病活跃性较高。
-关节肿胀评分(0-3分):评估关节的肿胀情况,0分表示无肿胀,3分表示严重肿胀。
-关节压痛评分(0-3分):评估关节的压痛情况,0分表示无压痛,3分表示剧烈压痛。
-血沉(mm/h):评估血沉的速度,增高的血沉可能反映炎症活性增高。
- CRP(C-反应蛋白,mg/L):评估血清中C-反应蛋白的浓度,增高的CRP 水平也可能反映炎症活性增高。
2. 功能状态评估指标:
- HAQ评分(0-3分):HAQ(Health Assessment Questionnaire)是评估患者日常生活功能的常用问卷,0分表示无功能障碍,3分表示严重功能障碍。
- SF-36评分:SF-36是一种常用的生活质量评估问卷,可以评估患者的身体功能、生活活动、心理健康等多个方面。
以上指标是常用的类风湿关节炎功能分级标准,医生通常会根据患者的具体情况综合评估,以确定疾病的活动性和功能状态,从而制定个性化的治疗方案。
RA新标准解读

RA新标准解读:2009年10月美国风湿病年会上,美国风湿病学会(ACR)和欧洲抗风湿联盟(EULAR)共同发布了新的类风湿关节炎(RA)分类标准,这是20多年来对RA分类标准的再次更新,也是近年来风湿学界最重要的事件之一。
一石激起千层浪,此标准一经出现,迅速引起了广泛的社会关注和深入讨论。
新标准“出炉”颇费周折近十年来,随着抗环瓜氨酸多肽(CCP)抗体等诊断新手段的出现,以及治疗观念的进步,对RA患者及早采用改善病情的抗风湿药物(DMARDs)、减少骨破坏和关节功能丧失已经成为共识。
由于1987年版的RA分类标准识别早期RA患者的能力较差,其指导临床工作的意义受到越来越多的置疑。
近年来,曾有多个工作组尝试对其进行改进,但均未得到公认。
ACR和EULAR耗时3年,联合开展了修订新标准的研究,研究流程非常严谨,业内认同度高。
该项研究综合了近年来RA临床研究的成果和专家意见,致力于早期识别需要治疗的慢性致畸性关节炎人群,及早应用改善病情的抗风湿药物,以防止患者发展成为符合1987年标准的较晚期RA人群,从而改善患者预后、减少整体医疗费用。
新标准的出炉经历了两个主要步骤。
首先,ACR/EULAR联合专家组以DMARDs治疗需求为导向,通过9个中心3115例早期关节炎(病程<3年)患者的数据库筛选出判断慢性持续性(或致畸性)关节炎的关键指标,通过统计学方法确定各个判断指标的权重。
随后,由ACR推举出的11名专家和EULAR推举的11名共同分析30个病例,在前期工作的基础上进一步筛选能判断出早期RA的核心指标。
此项目在去年EULAR会议上报告后,工作组根据反馈意见进一步细化,并在2009年10月的ACR会议上发布。
新标准特点分析这一新的分类标准将患者的临床表现分为受累关节情况、血清学检查、滑膜炎的病程和急性时相反应物等4个方面进行评分,总分在6分以上即诊为确定RA。
ACR/EULAR联合专家组下一步的工作是制定甄别“可能RA”和“不太可能RA”的判断标准,其临界分点可能被定为3或4分(见表)。
类风湿关节炎(含各种评分标准)

关节表现
部位
MCP, PIP 腕关节 膝关节 肩关节 踝关节 脚关节 肘关节 髋关节
累及率(%)
91 78 64 65 50 43 38 17
Guerne PA and Weisman MH. Am J Med 1992;16:451-460.
关节表现
典型的RA梭性肿胀(滑膜炎)
RA早期特征是PIP因肿胀产生梭性外 观,常伴有掌指关节受累,DIP很少受 累。
RA的相关评分
➢ 美国风湿病学学会(ACR20/50/70)推荐的核心标准 ➢ 疾病活动分数(DAS)计算法 ➢ 美国健康评估问卷(HAQ) ➢ Sharp评分(影像学评分)
ACR推荐的核心标准
1.压痛关节数(28个关节:PIP,MCP,腕,肘,肩和膝)
2.肿胀关节数(28个关节)
3.患者对痛的评价(1-10cm)
DAS28(4) = (0.56*sqrt(t28) + 0.28*sqrt(sw28) + 0.70*Ln(ESR) + 0.014*GH DAS28(3) = [0.56*sqrt(t28) + 0.28*sqrt(sw28) + 0.70*Ln(ESR)]*1.08 + 0.16 DAS28-CRP(4) = 0.56*sqrt(TJC28) + 0.28*sqrt(SJC28) + 0.36*ln(CRP+1) + 0.014*GH + 0.96 DAS28-CRP(3) = [0.56*sqrt(TJC28) + 0.28*sqrt(SJC28) + 0.36*ln(CRP+1)] * 1.10 + 1.15
诊断与分类-2010 ACR/EULAR
ACR2010诊断RA标准
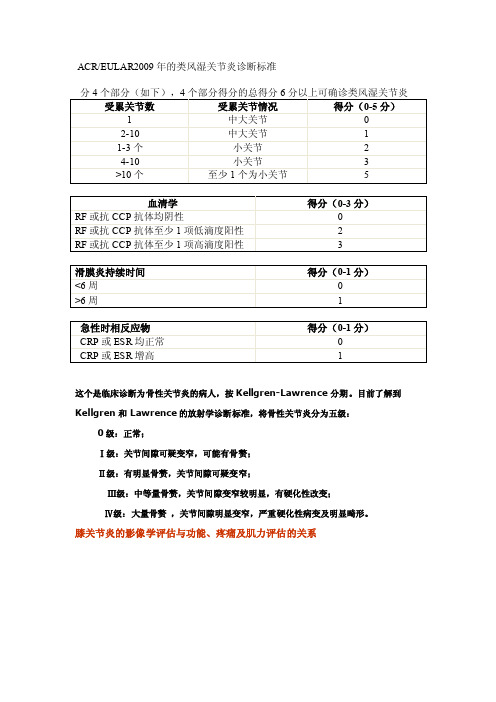
ACR/EULAR2009年的类风湿关节炎诊断标准这个是临床诊断为骨性关节炎的病人,按Kellgren-Lawrence分期。
目前了解到Kellgren和Lawrence的放射学诊断标准,将骨性关节炎分为五级:0级:正常;Ⅰ级:关节间隙可疑变窄,可能有骨赘;Ⅱ级:有明显骨赘,关节间隙可疑变窄;Ⅲ级:中等量骨赘,关节间隙变窄较明显,有硬化性改变;Ⅳ级:大量骨赘,关节间隙明显变窄,严重硬化性病变及明显畸形。
膝关节炎的影像学评估与功能、疼痛及肌力评估的关系Para Español haga clic aquí.FAST FACTS∙OA is the most common form of joint disease in humans and is a leading cause of disability among the elderly.∙It typically occurs in the hand joints, spine, hips and knees.∙It is caused by cartilage breakdown and subsequent bony changes of the joints.∙Although the joint changes are irreversible, only a small number of patients will progress to the point that requires joint replacement surgery.∙OA symptoms can vary greatly among patients. Y our rheumatologist can make the diagnosis and prescribe appropriate treatment recommendations for you.In osteoarthritis, the cartilage between the bones in the joint breaks down, and bony enlargement occurs.WHA T IS OSTEOARTHRITIS?Osteoarthritis (OA) is a slowly progressive joint disease typically seen in middle-age to elderly people. It occurs when the joint cartilage breaks down, causing the underlying bone to fail. OA symptoms include joint pain, stiffness, knobby swelling, cracking noises with joint movements and decreased function. It typically affects the joints of the hands and spine and weight-bearing joints such as the hips and knees.WHO GETS OSTEOARTHRITIS?OA typically occurs in patients age 40 and above. However, some risk factors might cause it to occur sooner (see below). It affects people of all races and gender.WHA T ARE THE RISK FACTORS FOR OSTEOARTHRITIS?∙Older age∙Family members with OA∙Obesity∙Joint trauma or repetitive use of jointsHOW IS OSTEOARTHRITIS DIAGNOSED?OA usually is diagnosed by having typical symptoms and physical examination as described above. In some cases, imaging studies may be useful to tell the extent of disease or to help rule out other joint problems.The circles on this figure indicate joints that are commonly affected by osteoarthritis.HOW IS OSTEOARTHRITIS TREATED?The goal of treatment is to reduce pain and improve function of the affected joints. This can be achieved with a combination of physical measures, drug therapy and, sometimes, surgery.Physical measures– Exercise, support devices and thermal therapy are useful in OA. Some forms of unproven alternative treatment such as spa, massage, acupuncture and chiropractic manipulation can help relieve pain for a short duration, but usually are costly and require repeated treatments.Drug Therapy– Available forms of drug therapy include topical and oral agents. Topical drugs, which include capsaicin cream, lidocaine, and diclofenac gel, can be applied directly on the skin overlying the affected joints. Oral pain relievers such as acetaminophen, and nonsteroidal anti-inflammatory drugs (NSAIDs) are commonly used as first-line treatment. For more serious pain, stronger medications, such as narcotics, may be required. Joint injections with corticosteroids or a form of lubricant called hyaluronic acid (HA) derivatives have proven effective for some patients.Surgery– Arthroscopy and/or joint replacement is considered when the joint is seriously damaged, or the patient is in intractable pain and experiencing significant loss of function.Supplements– Many over-the-counter nutritional supplements have been used for treatment of OA, but most lack good research data to support their effectiveness and safety. Among the most widely used areglucosamine/chondroitin sulfate, calcium and vitamin D, and omega-3 fatty acids. To ensure safety and avoid drug interaction, consult your doctor or pharmacist before using any of these agents, especially in combination with prescribed drugs.LIVING WITH OSTEOARTHRITISThere is no cure for OA, but you can manage how it impacts your lifestyle. For instance, giving proper positioning and support to the neck and back during sitting or sleeping; adjusting furniture, such as raising a chair or toilet seat; and avoiding trauma and repetitive motions of the joint, especially frequent bending, are great starts.Adding regular exercise to your daily activities will improve muscle strength. Exercises that increase strength of the quadriceps muscles (the front thigh muscles) also can help decrease knee pain and reduce subsequent disability associated with osteoarthritis. Working with a physical or occupational therapist can help you learn the best exercises and choose appropriate assistive devices for your joints.Weight loss in obese people can reduce pain and progression of OA. Achieving and keeping an ideal weight will make a difference in your overall comfort levels.POINTS TO REMEMBER∙OA is the most common form of arthritis and can occur together with other types of arthritis.∙Evaluation by your doctor will help confirm the diagnosis and develop an appropriate treatment plan for your condition.∙The goal of treatment in OA is to reduce pain and improve function.∙At present, there is no available therapy that can reverse the damage of OA in the joint, but many studies are underway.TO FIND A RHEUMA TOLOGISTFor more information about rheumatologists, click here.Learn more about rheumatologists and rheumatology health professionals.FOR MORE INFORMATIONThe American College of Rheumatology has compiled this list to give you a starting point for your own additional research. The ACR does not endorse or maintain these Web sites, and is not responsible for any information or claims provided on them. It is always best to talk with your rheumatologist for more information and before making any decisions about your care.Arthritis FoundationUpdated August 2009Written by Thitinan Srikulmontree, MD, and reviewed by the American College of Rheumatology Patient Education Task Force.This patient fact sheet is provided for general education only. Individuals should consult a qualified health care provider for professional medical advice, diagnoses and treatment of a medical or health condition.© 2010 American College of Rheumatology5次坐-立试验在膝骨关节炎患者功能评估中的价值。
2009年类风湿关节炎诊断标准

2009年类风湿关节炎诊断标准
2009年类风湿关节炎(RA)诊断标准是由美国风湿病协会(ACR)制定的,这是目前最广泛使用的RA诊断标准。
这个标准包括以下几个部分:
1. 晨僵:持续至少1小时。
2. 至少同时有3个关节的肿胀。
3. 对称性关节肿胀。
4. 至少持续6周的滑膜炎。
5. 放射性影像学(X光或MRI)检查显示关节破坏或骨质侵蚀。
6. 类风湿因子或抗环瓜氨酸肽抗体阳性。
如果以上6个标准中有4个或更多被满足,那么就可以被诊断为RA。
这个标准更强调滑膜炎和关节肿胀,而不是具体的生物标志物阳性。
RA活动性评估[整理版]
![RA活动性评估[整理版]](https://img.taocdn.com/s3/m/5ed0b415df80d4d8d15abe23482fb4daa58d1dc6.png)
类风湿性关节炎——疾病活动性评估全面正确地评估类风湿性关节炎病人的关节疼痛,机体功能和疾病活动性直接关系到对疾病的分级,治疗方案的选择和修改,以及疗效和预后的判断。
现有的方法和标准繁多,由于这些方法和标准多为临床研究而设计,往往过于复杂,不易掌握。
使用这些方法不但费时多,而且得到的信息常常与临床医生需要的信息相差甚远,很不实用。
遗憾的是,迄今为止,仍然没有一个令人满意的方法或标准可供临床医生在日常工作中使用。
因此,制定一些简单实用的评估方法是当前急需解决的一个重要问题。
但在这些方法还未出现之前,每一个临床医生都应该在现有方法和标准的基础上,根据自己的需要来制定一些确实可行的方法来提高自己的医疗质量。
为了达到这一目的,下面先介绍一些目前国际上最常用的方法和标准(34),然后在病例讨论时,再谈谈笔者自己的一些想法和在临床上使用的方法,供大家在制定适合自己的方法时参考。
关节疼痛评估关节疼痛是类风湿性关节炎病人的最重要的临床表现,常常和疾病活动有密切的关系,所以关节疼痛的评估在评估疾病的活动度和治疗效果时有着很重要的作用。
目前常用的病人自身疼痛评估方法有三种:1)在一个座标上显示病人的疼痛程度,称为视觉对照(Visual analog scale)法;2)以数字来记录疼痛程度,称为数字评估法;3)以文字来表达疼痛的程度,称为文字评估法。
以这三种方法记录下来的疼痛程度纯粹是病人的主观感觉,不具备任何客观性,也没有什么可比性,因此,其临床应用受到了限制。
此外,还有一种方法是为临床医生设计的,以病人的脸部表情和神态来评估病人的疼痛程度,并用视觉对照的方式表达出来,称为医生评估法。
以这种方法记录下来的疼痛程度主要是医生的感觉,很可能带有偏见,说到底,疼痛终究是病人而不是医生的感觉。
因此,有人主张应该将病人自身评估和医生评估结合起来综合评定病人的疼痛程度,才能相互弥补各自的不足,得到比较正确的信息。
视觉对照法作一个10cm长的座标,以座标的原点“0”为无痛,终点“10”为病人所能想象或者是自己一生中所感受过的最严重的疼痛(图十七)。
类风湿性关节炎RA

以关节病变引起肢体严重畸形,关节滑膜炎及浆膜、心肺、皮肤、眼、血管等结缔组织
广泛性炎症为主要表现的慢性全身性自身免疫性疾病。
类风湿性关节炎是一种以关节滑膜炎为特征的慢性全身性自身免疫性疾病。
滑膜炎持久反复发作,可导致关节内软骨和骨的破坏,关节功能障碍,甚至残废。
远侧指间关节的累及不能满足此项标准。
(6)骨隆起部或关节附近伸侧的皮下结节(为医生所看到)。
(7)标准的X线片所见(除骨质增生外,必须有受累关节附近的骨质疏松存在)。
(8)类风湿因子阳性。
(9)滑膜液中粘蛋白凝固不佳。
(10)具有下述滑膜病理学改变中的三个或更多:明显的绒毛增生;
用于初发或轻症病例,其作用机理主要抑制环氧化酶使前腺素生成受抑制而起作用,
以达到消炎为止痛的效果。
但不能阻止类风湿性关节炎病变的自然过程。
2.目前公认对类风湿性关节炎有肯定疗效。常用硫代苹果酸金钠(gold,sodium thiomalate myochrysin)
(a.晨僵;b.持续的或反复的关节压痛或活动时疼痛至少6周;
c.现在或过去曾发生关节肿大;d.皮下结节;e.血沉增快或C反应蛋白阳性;f.虹膜炎)
为可疑的类风湿性关节炎。
【病变活动分期】
①急性活动期:以关节的急性炎症表现为主,晨僵、疼痛、肿胀及功能障碍显著,
全身症状较重,常有低热或高热,血沉超过50mm/h,白细胞计数超过正常,
中度或重度贫血,类风湿因子阳性,且滴定度较高。
②亚急性活动期:关节处晨僵,肿痛及功障较明显,全身症状多不明显,少数可有低热,
血沉异常但不超过50mm/h,白细胞计数正常,中度贫血,类风湿因子阳性,但滴定度较低。
类风湿性关节炎诊疗方案

类风湿性关节炎诊疗方案概论】类风湿性关节炎(RA),强直性脊柱炎,属中医痹证范畴,俗有骨痹、历节风之称。
是一种以慢性多关节炎症为主要表现的全身性疾病,多以手足小关节起病,常呈对称性,早期症状为受累关节的疼痛、肿胀、活动困难及发僵,长久不愈的晚期症状则为关节畸形。
诊断标准】1、晨僵至少1小时,持续至少6周。
2、个或3个以上关节肿胀,持续至少6周。
3、腕、掌指关节或近端指间关节肿胀,持续至少6周。
4、对称性关节肿胀,持续至少6周。
5、手X线的改变。
6、皮下结节。
7、类风湿因子阳性,滴定度>1:32.以上7条中具备4条或4条以上即可确诊类风湿性关节炎。
【关节功能分级标准】I级:日常活动不受限。
Ⅱ级:有中等强度的关节活动受限,但能满足日常活动需要。
Ⅲ级:关节有明显的活动受限,患者不能从事大多数职业或不能很好地照料自己。
Ⅳ级:丧失活动能力或被迫卧床或只能坐在轮椅上。
X线分期】I期:正常或关节端骨质疏松。
Ⅱ期:关节端骨质疏松,偶有关节软骨下囊样破坏或骨侵蚀改变。
Ⅲ期:明显的关节软骨下囊性破坏,关节间隙狭窄,关节半脱位畸形。
Ⅳ期:除Ⅱ、Ⅲ期改变外,并有纤维性或骨性强直。
证候】1、湿热痹阻证主症:关节肿痛而热,发热,关节屈伸不利,晨僵,关节畸形。
次症:口渴,汗出,小便黄,大便干。
舌脉:舌质红,苔黄厚、腻,脉滑数或弦滑。
2、寒湿痹阻证主症:关节冷痛而肿,遇寒痛增,得热痛减,关节屈伸不利,晨僵,关节畸形。
次症:口淡不渴,恶风寒,阴雨天加重,肢体繁重。
舌脉:舌质淡,苔白,脉弦紧。
3、肾气虚寒证主症:关节冷痛而肿,肢冷不温,关节屈伸不利,晨僵,关节畸形。
次症:面色咣白,精神疲惫,腰膝酸软。
舌脉:舌质淡,苔白,脉沉细弱。
4、肝肾阴虚证主症:关节肿胀疼痛或酸痛,关节屈伸不利,晨僵,关节畸形。
次症:腰膝酸软,头晕目眩,五心烦热,咽干,潮热。
舌脉:舌质红,苔少,脉沉细弦。
5、瘀血痹阻证主症:关节肿胀刺痛,或疼痛夜甚,关节屈伸不利,晨僵,关节畸形。
类风湿性关节炎(RA)

类风湿性关节炎(RA)以慢性、侵蚀性多关节炎为主要表现的自身免疫疾病。
主要表现为手、腕、膝、踝和足等小关节受累为主的对称性、持续性、进展性多关节炎,逐渐出现关节软骨和骨破坏,导致关节畸形和功能丧失;还可出现发热、贫血、皮下结节及肺部损害等全身表现。
流行病学可发于任何年龄,高发年龄为30-60岁,女性占约75%(老年人无差异)。
病因和发病机制不清楚,但研究提示与遗传、自身免疫、环境、性激素等多种因素相关。
其中遗传背景和免疫学异常是发病主要原因,感染、吸烟等环境因素可能是促发因素,性激素增加易感性(雌激素促进发生;孕激素减缓发生),上述因素综合作用参与RA发病过程。
病理基础滑膜炎(含有滑膜结构的动关节均可受累)、血管炎、类风湿肉芽肿。
临床表现大多数呈慢性隐匿性起病,症状在数周至数月逐渐明显,表现为对称性双腕、手、踝、足等多关节疼痛、肿胀及僵硬,可伴有乏力、低热、肌肉酸痛等关节外症状。
一、关节表现1.关节疼痛及压痛:是最早出现的症状,最常见部位是近端指间关节、掌指关节、腕关节,多呈对称性、持续性。
挤压炎症关节会引起疼痛。
2.关节肿胀:炎症早期以滑膜关节周围组织水肿和炎细胞渗出为主,中后期主要表现为滑膜增生和肥厚,表现为病变关节周围囊性感或“面团样”感觉。
以双手近端指间关节、掌指关节、腕关节、膝关节最常受累。
3.晨僵:指病变关节长期静止不动后出现关节部位发紧、僵硬、活动不便或受限,尤以晨起时明显,活动后减轻。
约95%以上RA病人有晨僵。
晨僵可见于多种关节炎,但以RA最突出,持续时间往往>1h。
持续时间长短可作为衡量本病活动程度的指标之一,但主观性较强。
4.关节畸形:病变晚期由于滑膜炎、骨质破坏、关节周围支持性肌肉萎缩及韧带牵拉的综合作用出现关节半脱位或脱位、关节破坏和畸形。
手足小关节易发,最常见关节畸形有腕和肘关节强直、掌指关节半脱位、手指向尺侧偏斜、“天鹅颈”样畸形及“纽扣花”样表现。
5.关节功能障碍:关节肿痛和畸形可造成关节活动障碍。
类风湿性关节炎的影像学诊断

类风湿性关节炎早期诊断的影像学依据
国内外现有的类风湿性关节炎诊断标准中,早期 诊断的客观指标较少,影像学指标也仅以传统的 X线改变为依据。
随着近年来影像技术的迅猛发展,CT和MRI等先 进的影像设备已用于全身各系统器官病变的检查 。因此可分别根据CT对骨组织分辨率和MRI对软 组织分辨率等的特点,对类风湿性关节炎患者进 行早期检查,为其早期诊断提供客观的影像学依 据。
(1)、早期X线改变:
最早的可以看不出有X线改变,关节周围软组织 肿胀和骨质疏松很快出现。初为关节部受累,掌 骨和指骨两端关节部疏松,骨干部相对密度尚保 持正常。
早期改变是第2-5指的近端桡骨侧,相当于关节 囊附着处,呈对称性轻度的骨质边缘模糊。同时 可有骨质边缘缺损,紧靠缺损边缘下方呈局限性 脱钙,局部骨纹较细,但无囊肿区,在尺桡骨茎 突和第五掌骨近端尺侧也可发生类似早期改变。
3)、关节面骨质侵犯多见于边缘,是 滑膜血管翳侵犯的结果,也可累及临近骨 皮质,小关节,特别手骨最常见。
4)、骨性关节面模糊,中断,软骨骨 质吸收囊变,是血管翳侵入骨内所致,内 充纤维肉芽组织及滑膜呈透明影,周围有 硬化,最后为骨质充填。
5)、关节临近的情况
骨骼发生骨质各个阶段、滑膜炎及血管翳病理组织成分同,在 MRI可有不同的表现,对早期诊断类风湿性关节炎有重要 的应用意义。
在疾病的早期及活动期、滑膜内产生富含毛细血管的肉芽 组织,并且关节内液体增多,因此在T1WI下呈中等信号 ,在ST1R下未高信号,增强后T1WI强化。
在疾病的静止期,血管翳由于纤维组织成分占主要地位, 含液少,因此在T1WI呈中等信号,在ST1R亦为中等信号 ,由于造影物质的进入受限,增强后不强化。
二、鉴别诊断:
1、关节结核
RA诊断新标准

治疗
指南推荐的RA的治疗方案包括: 指南推荐的 的治疗方案包括: 的治疗方案包括 一般非药物治疗 非甾体类抗炎药 传统抗风湿药物( 传统抗风湿药物(DMARDS)治疗 ) 糖皮质激素 生物制剂
系统性红斑狼疮病情活动度 (SLEDAI积分表)
积分 :8分
癫痫发作:最近开始发作的,除外代谢、感染、 癫痫 药物所致 精神症状:严重紊乱干扰正常活动。除外尿毒 症、药物影响 器质性脑病:智力的改变伴定向力、记忆力或 其它智力功能的损害并出现反复不定的临床症 状,ቤተ መጻሕፍቲ ባይዱ少同时有以下两项:感觉紊乱、不连贯 的松散语言、失眠或白天瞌睡、精神运动性活 动↑或↓。除外代谢、感染、药物所致
积分 :2分
脱发:新出现或复发的异常斑片状或弥 散性脱发 新出现皮疹:新出现或复发的炎症性皮 疹 粘膜溃疡:新出现或复发的口腔或鼻粘 膜溃疡 胸膜炎:胸膜炎性胸痛伴胸膜摩擦音、 渗出或胸膜肥厚
积分 :1分
发热:体温大于或等于38℃,排除感染 原因 血小板减少:小于100x109/L 白细胞减少:小于3.0x109/L,排除药物 原因
小关节(可含大关节)
至少1个为小关节
关节的判断
小关节共有30个,包括手部(22个)和 足部(8个),其中腕关节记为小关节; 大关节共有10个,包括下肢6个和上肢4 个。新指南要求,如果受累关节超过10 个,至少应包括一个小关节 ; 颞颌关节、肩锁关节等记为小关节 ;
血清学
血清学(至少需要一项) 血清学(至少需要一项)
RF或抗CCP抗体均阴性
得分( 得分(0-3分) 分 0 2
RF或抗CCP抗体至少1项低滴度阳性
RF或抗CCP抗体至少1项高滴度阳性
3
血清学判断
类风湿因子(RF)或抗环瓜氨酸肽抗体(CCP) 指标>且=正常上限3倍,定义为血清学高滴度。 无论抗CCP还是RF,其检查结果阳性都不能确定 CCP RF, 或排除RA的诊断。还必须结合临床症状和体征。 抗CCP的敏感性67%、特异性69%,而RF的敏 感性虽高达95%,但特异性仅为85%。
类风湿性关节炎诊断标准

类风湿性关节炎诊断标准类风湿性关节炎的诊断标准:要想知道自己是否患了类风湿性关节炎,我们主要可以从以下的类风湿性关节炎诊断标准来判断。
类风湿性关节炎的诊断标准一、晨僵持续至1小时(每天),病程至少6周;类风湿性关节炎的诊断标准二、有3个或3个以上的关节肿,至少6周;类风湿性关节炎的诊断标准三、腕、掌指、近指关节肿,至少6周;类风湿性关节炎的诊断标准四、对称性关节肿,至少6周;类风湿性关节炎的诊断标准五、有皮下结节;类风湿性关节炎的诊断标准六、手X线片改变(至少有骨质疏松和关节间隙的狭窄);类风湿典型症状类风湿性关节炎的诊断标准七、类风湿因子阳性(滴度>1:20)。
以上是患了类风湿性关节炎的七个诊断标准,你可以这些标准来判断最近是否患上了类风湿性关节炎。
类风湿性关节炎的治疗:类风湿性关节炎的治疗,目前治疗类风湿性关节炎的最好方法就是外用药物治疗,这方面的临床专业药物有赫尔克骨痛贴,赫尔克骨痛贴是世界上唯一一个七层深入治疗的海洋生物新药,也是目前能彻底治疗好类风湿性关节炎的临床专业药物。
治疗类风湿临床治愈率高达98.5%左右。
类风湿性关节炎的临床表现症状主要有以下四个方面:1.疼痛伴发热,你可能患了感染性关节炎。
类风湿典型症状2.无论是由于创伤或未知原因,疼痛和僵硬感发展迅速,或许你正体验着类风湿关节炎发作。
3.经短暂坐立或一夜睡眠感臂、腿或后背疼痛、僵硬,你可能出现骨关节炎或其他关节蹭。
4.小儿臂凹、膝、腕、踝处出现疼痛或皮疹,或出现波动热、食欲不佳,体重下降、可能患上了幼年性类风湿关节炎。
类风湿性关节炎患者饮食需要注意的是:1.要少食牛奶、羊奶等奶类和花生、巧克力、小米、干酪、奶糖等含酪氨酸、苯丙氨酸和色氨酸的食物,因其能产生致关节炎的介质前列腺素、白三烯、酪氨酸激酶自身抗体及抗牛奶IgE抗体等,易致过敏而引起关节炎加重、复发或恶化。
2.少食肥肉、高动物脂肪和高胆固醇食物,因其产生的酮体、酸类、花生四烯酸代谢产物和炎症介质等,可抑制T 淋巴细胞功能,易引起和加重关节疼痛、肿胀、骨质脱钙疏松与关节破坏。
ACREULAR2009年的类风湿关节炎诊断标准

0□
CRP或ESR增高
1□
得分合计
分4个部分(如下),4个部分得分的总得分6分以上可确诊类风湿关节炎
ACR/EULAR2009年的类风湿关节炎诊断标准
姓名:床:住院号:
1.受累关节
大关节包括肩、肘、膝、踝;
小关节包括第二至第五跖趾关节、近端指间关节、拇指间关节和腕关节。
受累关节数
受累关节情况
得分(0-5分)
1
中大关节
0□
2-10
中大关节
1□
1-3个
小关节
2□
4-10
小关节
3□
>10个
至少1个为小关节
5□
远端指间关节,第一腕掌关节和第一跖趾关节除外。
2.血清学
血清学
得分(0-3分)
RF或抗CCP抗体均阴性
0□
RF或抗CCP抗体至少1项低滴度阳性
2□
RF或抗CCP抗体至膜炎持续时间
得分(0-1分)
<6周
0□
≥6周
1□
4.急性期反应物
急性期反应物
得分(0-1分)
风湿病诊疗规范

类风湿关节炎类风湿关节炎(rheumatoid arthritis,RA)是一种以对称性、多关节、小关节病变为主的慢性全身性自身免疫性疾病,主要表现为关节肿痛,晚期可出现强直和畸形、功能受损,好发于中青年女性。
临床表现1、一般症状常缓慢起病,低热、乏力、纳差、体重减轻。
2、关节表现⑴手关节炎累及近端指间关节、掌指关节、腕关节,手指梭形肿胀。
⑵晨僵持续时间常与病情活动程度一致。
⑶其他关节颈椎、肩、肘、膝、踝、足及颞颌关节均可受累。
⑷关节畸形双手尺侧偏斜,手指天鹅颈畸形、纽扣花畸形,关节变形。
⑸类风湿结节关节背侧韧性结节,多无痛。
⑹关节周围肌腱、滑囊受累,导致神经受压、关节周围囊肿。
3、关节外表现部分患者病情活动时有胸膜炎、间质性肺炎、心包炎、浅表淋巴结肿大、肝脾肿大等。
实验室检查1、一般检查轻、中度贫血,ESR、CRP增高。
2、免疫学检查⑴血清免疫球蛋白增高。
⑵抗核抗体10%~20%阳性。
⑶类风湿因子70%~80%阳性。
⑷ RA特异性自身抗体抗RA33抗体、抗核周因子抗体(APF)、抗角蛋白抗体(AKA)、抗聚角蛋白微丝抗体(AFA)、抗环瓜氨酸肽抗体(抗CCP抗体)。
3、滑液检查半透明,黄色,细胞数(3~5)×109/L。
4、其他检查X线检查,骨质疏松、骨质破坏、关节间隙狭窄、畸形。
B超和MRI可发现早期滑膜炎。
诊断标准表1 1987年美国风湿病学会的RA分类标准条件定义1晨僵关节及其周围僵硬感至少持续1h2≥3个以上关节区医生观察到下列14个区(两侧的近端指间关节、掌指关的关节炎节、腕、肘、膝、踝及跖趾关节)中至少3个有软组织-肿胀或积液(不是单纯骨隆起)3手关节炎腕、掌指或近端指间关节区中,至少有一个关节区肿胀4对称性关节炎左右两侧关节同时受累(双侧近端指间关节、掌指关节及跖趾关节受累时,不一定绝对对称)5类风湿结节医生观察到在骨突部位、伸肌表面或关节周围有皮下结节6RF阳性任何检测方法证明血清中RF含量异常(该方法在健康人群中的阳性率<5%)7影像学改变在手和腕的后前位相上有典型的RA影像学改变:必须包括骨质侵蚀或受累关节及其邻近部位有明确的骨质脱钙注:以上7条满足4条或4条以上并排除其他关节炎即可诊断RA,条件1-4必须持续至少6周(引自Arthritis Rheum,1988,31:315-324)2009年ACR和欧洲抗风湿病联盟(EULAR)提出了新的RA分类标准和评分系统,即至少1个关节肿痛,并有滑膜炎的证据(临床或超声或MRI);同时排除了其他疾病引起的关节炎,并有典型的常规放射学RA骨破坏的改变,可诊断为RA。
类风湿关节炎诊断和评价标准

类风湿关节炎诊断与评价标准一、诊断标准:1.ACR(美国风湿病学会,1987)诊断标准:(1)晨僵,持续至少1小时。
(2)至少三个关节区的关节炎:关节肿痛涉及双侧近端指间关节、掌指关节、腕关节、肘关节、跖趾关节、踝关节、膝关节共14个关节区中至少3个。
(3)手关节炎。
关节肿胀累及近端指间关节,或掌指关节,或腕关节。
(4)对称性关节炎。
同时出现左、右两侧的对称性关节炎(近端指间关节、掌指关节及跖趾关节不要求完全对称)。
(5)皮下结节。
(6)RF阳性(所用方法在正常人的检出率﹤5%)。
(7)手和腕关节X线片显示骨侵蚀或骨质疏松。
注:表中1-4项必须持续超过6周,符合表中7项中至少4项者可诊断为RA。
但是,不除外符合标准者合并另一种疾病的可能性。
2.国内诊断标准(全国中西医结合风湿类疾病学术会议修订,1988):①症状:以小关节为主,多为多发性关节肿痛或小关节对称性肿痛(单发者须认真与其他鉴别,关节症状至少持续6周以上),晨僵。
②体征:受累关节肿胀压痛,活动功能受限,或畸形,或强直,部分病例可有皮下结节。
③实验室检查:RF(类风湿因子)阳性,ESR(血沉)多增快。
④X线检查:重点受累关节具有典型类风湿性关节炎X线所见。
对具备上述症状及体征的患者,或兼有RF阳性,或兼有典型X线表现者均可诊断。
并有如下分期:①早期:绝大多数受累关节有肿痛及活动受限,但X线仅显示软组织肿胀及骨质疏松。
②中期:部分受累关节功能活动明显受限,X线片显示关节间隙变窄及不同程度骨质腐蚀。
③晚期:多数受累关节出现各种畸形或强直,活动困难,X线片显示关节严重破坏、脱位或融合。
3.ACR/EULAR(美国风湿病学会/欧洲风湿病防治联合会,2010)新标准:总得分6分以上可确诊RA。
注:名词解释:①受累关节数:指评价时压痛和肿胀的关节数但不包括DIP、第一腕掌关节、第一跖趾关节;②关节大小的定义:中大关节指肩、肘、膝、髋、踝;小关节指MCP、PIP、第一指间关节、跖趾关节2-5及腕;③滴度的定义:高滴度阳性指RF或抗CCP抗体中至少1项高于正常上线3倍或以上;低滴度阳性指RF或抗CCP抗体中至少1项高于正常上线但不超过正常上线3倍.二、评价标准:目前并没有统一的评估方案,因此可以说对疾病的活动性也没有统一的标准来加以衡量,但是总的原则是一致的,即炎症程度、骨侵蚀的加剧和功能的快速减低均提示病情处于活动状态。
类风湿性关节炎临床关注热点研究

综述CHINESE COMMUNITY DOCTORS类风湿性关节炎(RA)是一种自身免疫性疾病,确切发病机制不明,主要表现慢性、破坏性多关节损害,导致患者残疾、劳动力丧失,严重危害人们的身体健康。
据统计中国的患病率达0.3%~0.4%,残疾率约50.3%。
研究证实,RA 患者的预后与改善风湿病病情药物开始治疗时机早晚有很大关系,越早规范使用则患者远期结局越好。
近年来RA的研究进展丰硕,规范性指南不断更新,对临床医师更好地开展工作有重要指导意义。
以下就临床关注的热点问题做一综述。
早期诊断诊断标准变迁:1987年,美国风湿病学会制订的RA分类标准,其标准要求患者病程>6周,包括骨质侵蚀或受累关节及邻近部位有明确的骨质脱钙。
这个诊断标准临床应用简便,但要求诊断时间较长,导致临床不能对患者做出早期诊断,延误治疗。
2009年,费城风湿病学年会上发布了RA新分类标准。
新标准采用累积评分的方法,推荐评分≥6分时可以诊断RA,其摆脱了前一个标准的时间限制,可使患者在RA早期得到明确诊断,接受规范性治疗,获得更好的预后[1]。
《2018年中国类风湿关节炎诊疗指南》建议中国医师根据前2个分类标准,结合患者的临床表现、实验室和影像学检查做出诊断,指导临床诊治更细化和规范[2]。
影像学诊断:RA早期的病理改变有关节滑膜的增厚破坏、关节腔积液、血管翳形成等,病变进展可累及软骨、肌腱等周围组织。
诊断的影像学技术有X线、MRI、超声检查。
X线在反映RA早期的骨质上的变化灵敏度不高,MRI可以极早期看到骨髓水肿、滑膜增生的程度、血管翳的形成、血流灌注的情况、关节积液;以及后期关节软骨、骨破坏,累积韧带、肌腱肿胀等情况,但如果多个关节检查,费用很高。
2009年ACR提出了肌骨超声诊断滑膜炎,肌肉骨骼超声近年来得到较快发展,因其廉价、无创、诊断方便快速应用于临床。
实验室诊断:RA发病机制复杂,与遗传、免疫病理、自身抗体等紧密相关。
类风湿关节炎诊断与评价标准

类风湿关节炎诊断与评价标准(总4页)-CAL-FENGHAI.-(YICAI)-Company One1-CAL-本页仅作为文档封面,使用请直接删除类风湿关节炎诊断与评价标准一、诊断标准:1.ACR(美国风湿病学会,1987)诊断标准:(1)晨僵,持续至少1小时。
(2)至少三个关节区的关节炎:关节肿痛涉及双侧近端指间关节、掌指关节、腕关节、肘关节、跖趾关节、踝关节、膝关节共14个关节区中至少3个。
(3)手关节炎。
关节肿胀累及近端指间关节,或掌指关节,或腕关节。
(4)对称性关节炎。
同时出现左、右两侧的对称性关节炎(近端指间关节、掌指关节及跖趾关节不要求完全对称)。
(5)皮下结节。
(6)RF阳性(所用方法在正常人的检出率﹤5%)。
(7)手和腕关节X线片显示骨侵蚀或骨质疏松。
注:表中1-4项必须持续超过6周,符合表中7项中至少4项者可诊断为RA。
但是,不除外符合标准者合并另一种疾病的可能性。
2.国内诊断标准(全国中西医结合风湿类疾病学术会议修订,1988):①症状:以小关节为主,多为多发性关节肿痛或小关节对称性肿痛(单发者须认真与其他鉴别,关节症状至少持续6周以上),晨僵。
②体征:受累关节肿胀压痛,活动功能受限,或畸形,或强直,部分病例可有皮下结节。
③实验室检查:RF(类风湿因子)阳性,ESR(血沉)多增快。
④X线检查:重点受累关节具有典型类风湿性关节炎X线所见。
对具备上述症状及体征的患者,或兼有RF阳性,或兼有典型X线表现者均可诊断。
并有如下分期:①早期:绝大多数受累关节有肿痛及活动受限,但X线仅显示软组织肿胀及骨质疏松。
②中期:部分受累关节功能活动明显受限,X线片显示关节间隙变窄及不同程度骨质腐蚀。
③晚期:多数受累关节出现各种畸形或强直,活动困难,X线片显示关节严重破坏、脱位或融合。
3.ACR/EULAR(美国风湿病学会/欧洲风湿病防治联合会,2010)新标准:总得分6分以上可确诊RA。
注:名词解释:①受累关节数:指评价时压痛和肿胀的关节数但不包括DIP、第一腕掌关节、第一跖趾关节;②关节大小的定义:中大关节指肩、肘、膝、髋、踝;小关节指MCP、PIP、第一指间关节、跖趾关节2-5及腕;③滴度的定义:高滴度阳性指RF或抗CCP抗体中至少1项高于正常上线3倍或以上;低滴度阳性指RF或抗CCP抗体中至少1项高于正常上线但不超过正常上线3倍.二、评价标准:目前并没有统一的评估方案,因此可以说对疾病的活动性也没有统一的标准来加以衡量,但是总的原则是一致的,即炎症程度、骨侵蚀的加剧和功能的快速减低均提示病情处于活动状态。
类风湿关节炎诊断及评价标准

类风湿关节炎诊断与评价标准一、诊断标准:1.ACR(美国风湿病学会,1987)诊断标准:(1)晨僵,持续至少1小时。
(2)至少三个关节区的关节炎:关节肿痛涉及双侧近端指间关节、掌指关节、腕关节、肘关节、跖趾关节、踝关节、膝关节共14个关节区中至少3个。
(3)手关节炎。
关节肿胀累及近端指间关节,或掌指关节,或腕关节。
(4)对称性关节炎。
同时出现左、右两侧的对称性关节炎(近端指间关节、掌指关节及跖趾关节不要求完全对称)。
(5)皮下结节。
(6)RF阳性(所用方法在正常人的检出率<5%。
(7)手和腕关节X线片显示骨侵蚀或骨质疏松。
注:表中1-4项必须持续超过6周,符合表中7项中至少4项者可诊断为RA 但是,不除外符合标准者合并另一种疾病的可能性。
2.国内诊断标准(全国中西医结合风湿类疾病学术会议修订,1988):①症状:以小关节为主,多为多发性关节肿痛或小关节对称性肿痛(单发者须认真与其他鉴别,关节症状至少持续6周以上),晨僵。
②体征:受累关节肿胀压痛,活动功能受限,或畸形,或强直,部分病例可有皮下结节。
③实验室检查:RF(类风湿因子)阳性,ESR血沉)多增快。
④X线检查:重点受累关节具有典型类风湿性关节炎X线所见。
对具备上述症状及体征的患者,或兼有RF阳性,或兼有典型X线表现者均可诊断。
并有如下分期:①早期:绝大多数受累关节有肿痛及活动受限,但X线仅显示软组织肿胀及骨质疏松。
②中期:部分受累关节功能活动明显受限,X线片显示关节间隙变窄及不同程度骨质腐蚀。
③晚期:多数受累关节出现各种畸形或强直,活动困难,X线片显示关节严重破坏、脱位或融合。
3.ACR/EULAR美国风湿病学会/欧洲风湿病防治联合会,2010)新标准:冀节受累血淸学【至少需要1采》(0-3^)0RF和ACPA均阴性02-1M大关节1FJF和/缺(:册底漓度阳件2小天廿{椁成车伴太黄节受累)2RF和/或ACPA高橋度處过正常垃3儕以上)阳性34 7叶小黄节佛敢甲侔大黄节曼JS)3冋0牛关节【至少一节小天节哽累)ZA5益性时相反应物(至少需要1条}需裁(0-1^)龊狀持读时间CRPM ES RHjiEB0<6ffl0CRP 或ESRJfl 高11总得分6分以上可确诊RA注:名词解释:①受累关节数:指评价时压痛和肿胀的关节数但不包括DIP、第一腕掌关节、第一跖趾关节;②关节大小的定义:中大关节指肩、肘、膝、髋、踝;小关节指MCP PIP、第一指间关节、跖趾关节2-5及腕;③滴度的定义:高滴度阳性指RF或抗CCP K体中至少1项高于正常上线3倍或以上;低滴度阳性指RF或抗CCP 抗体中至少1项高于正常上线但不超过正常上线3倍.二、评价标准:目前并没有统一的评估方案,因此可以说对疾病的活动性也没有统一的标准来加以衡量,但是总的原则是一致的,即炎症程度、骨侵蚀的加剧和功能的快速减低均提示病情处于活动状态。
类风湿慢病标准

类风湿慢病标准类风湿关节炎(RA)是一种慢性、自身免疫性疾病,主要影响关节。
以下是一些可能用于评估类风湿关节炎慢病标准的要点:疾病活跃度:通过评估疾病的活跃度来确定类风湿关节炎的严重程度。
常用的指标包括红细胞沉降率(ESR)、C 反应蛋白(CRP)水平以及疾病活动评分(如 DAS28)。
关节损害:评估关节的损害程度是判断类风湿关节炎病情的重要标准。
这包括关节肿胀、疼痛、压痛、关节畸形以及影像学检查如 X 光、磁共振成像(MRI)等的结果。
功能障碍:类风湿关节炎可能导致关节功能障碍,影响日常生活活动。
评估功能障碍的程度可以使用特定的评估工具,如健康评估问卷(HAQ)或简化的疾病活动指数(SDAI)。
药物治疗:药物治疗是类风湿关节炎慢病管理的重要组成部分。
评估药物的疗效、不良反应以及患者对药物的依从性是判断治疗效果的重要标准。
并发症管理:除了关节问题,类风湿关节炎还可能导致其他并发症,如心血管疾病、骨质疏松等。
对这些并发症的管理和预防也是慢病管理的重要标准之一。
患者教育和自我管理:患者对疾病的了解、自我管理能力以及遵医嘱的程度对疾病的控制至关重要。
提供患者教育、鼓励自我管理和定期的随访是慢病管理的重要环节。
生活质量:类风湿关节炎可能对患者的生活质量产生负面影响。
评估生活质量可以使用特定的问卷或量表,如 36 项简短健康调查(SF-36)。
需要注意的是,类风湿关节炎的慢病标准可能因个体差异、疾病进展和治疗方案的不同而有所变化。
因此,医生会根据患者的具体情况进行个体化的评估和管理。
如果你或你身边的人患有类风湿关节炎,建议及时咨询医生,以获得个性化的治疗建议和慢病管理方案。
