不全肠梗阻临床路径
直肠癌(腹腔镜)临床路径说明

C20.xOO直肠恶性肿瘤行48.69002腹腔镜下直肠根治术临床路径一、C20.x00直肠恶性肿瘤行48.69002腹腔镜下直肠根治术临床路径标准住院流程(一)适用对象。
1.C20.x00直肠恶性肿瘤,行48.69002腹腔镜下直肠根治术。
2.可切除的高中位直肠癌(I期及部分H、In期患者)。
(二)诊断依据。
根据卫生部《结直肠癌诊疗规范(2010年)》等。
1.症状:便血,脓血便,排便习惯改变,里急后重,下腹坠痛等。
2..体格检查:(1)一般情况评价:体力状况评估、是否有贫血、全身浅表淋巴结肿大;(2)腹部检查:是否看到肠型及肠蠕动波、触及肿块、叩及鼓音、听到高调肠鸣音或金属音;(3)直肠指检:明确肿瘤位于直肠壁的位置,下极距肛缘的距离;占肠壁周径的范围。
肿瘤大体类型(隆起、溃疡、浸润),基底部活动度及与周围脏器的关系,了解肿瘤向肠壁外浸润情况。
观察是否有指套血染。
3.实验室检查:粪常规+粪潜血;血清肿瘤标记。
4.辅助检查:术前肿瘤定性及TNM分期,指导选择正确的术式。
(1)结肠镜取活检,病理检查明确肿瘤组织类型(腺癌、粘液腺癌、印戒细胞癌)和分化程度(高、中、低);排除同时性结直肠多原发癌。
可使用乙状结肠镜确定直肠肿瘤位置(低位、中位、高位)。
(2)术前应当明确肿瘤分期。
行盆腔MRI明确肿瘤与周围脏器和盆壁的关系,诊断肿瘤周围淋巴结是否转移。
5•鉴别诊断:(1)其他常见的结直肠疾病:胃肠道间质瘤(GIST)、炎性肠疾病、淋巴瘤、寄生虫感染、息肉等;(2)腹腔其他脏器疾病累及直肠:妇科肿瘤、子宫内膜异位症及男性前列腺癌累及直肠。
(三)治疗方案的选择。
根据卫生部《结直肠癌诊疗规范(2010年)》和NCCN《结肠癌临床实践指南中国版(2011年)》等。
1.腹腔镜下直肠癌根治术。
2.抗菌药物使用按照《抗菌药物临床应用指导原则》(卫医发(2004)285号)执行。
3.术前临床分期为cT3,或cN+的患者可接受术前放化疗(参考放疗临床路径)。
肠梗阻临床路径

肠梗阻临床路径
肠梗阻是指由于各种原因导致肠道腔内内容物通行受阻,使胃
肠腔内积存大量气液内容物,引起腹部疼痛、呕吐、腹胀等症状的
一种急性或慢性消化道疾病。
以下是肠梗阻的临床路径。
1. 初步评估和特征识别
- 采集病史信息,包括病程、疼痛性质和部位、排便情况等。
- 进行体格检查,包括腹部触诊、听诊等。
2. 鉴别诊断
- 根据初步评估结果,结合临床症状和体征,进行鉴别诊断,
排除其他腹部疾病。
- 可以采用影像学检查(如腹部X线、CT扫描等)来确定诊断。
3. 采取治疗措施
- 确认肠梗阻诊断后,根据病情轻重采取相应的治疗措施。
- 对于急性肠梗阻,可能需要进行手术治疗,包括肠道解扎、
肠切除术等。
- 对于慢性肠梗阻,可以采用药物治疗、肠道扩张术等非手术
治疗方法。
4. 进一步监测和护理
- 对于接受手术治疗的患者,需要进行术后护理,包括伤口护理、管道护理等。
- 对于采取非手术治疗方法的患者,需要定期监测病情,并根
据需要进行调整治疗方案。
5. 康复与预防
- 在病情稳定后,进行康复护理,包括饮食调节、体力恢复等。
以上是肠梗阻的临床路径,希望能对相关疾病的诊断和治疗提
供一定的指导。
肠结病(不完全性肠梗阻)中医诊疗方案(试行)

肠结病(不完全性肠梗阻)中医诊疗方案(试行)一、诊断(一)疾病诊断1.中医诊断:参照《中医急诊学》(普通高等教育“十五”国家级规划教材,中国中医药出版社,2007年)。
(1)主要症状:不同程度和性质的腹痛,腹胀,呕吐,排气排便减少或停止。
(2)影像学检查:立体腹部平片或腹部CT扫描可见小肠、结肠充气扩张,可见液平面。
具备2个主症以上,结合影像学检查结果即可确诊。
本病可见任何年龄段,以术后、年老体弱者多见,常反复发作,难以根治。
2.西医诊断:参照《临床诊疗指南-外科学分册》(中华医学会编著,人民卫生出版社,2006年),《外科学》(卫生部“十一五”规划教材. 第七版,人民卫生出版社,2008年)。
(1)主要症状:不同程度和性质的腹痛,腹胀,呕吐,排气排便减少或停止。
(2)体征:腹部改变为主,腹部可见肠型和蠕动波:可有压痛,或可触及包块;叩诊鼓音;听诊肠鸣音活跃、有气过水声或金属声,或肠鸣音减弱或消失。
(3)影像学检查:立位腹部平片或腹部CT可见小肠、结肠充气扩张,可见液平面。
(二)证候诊断1.气机壅滞证:腹胀如鼓,腹中转气,腹痛时作时止,痛无定处,恶心,呕吐,无夭气,便闭。
舌淡,苔薄白,脉弦紧。
2.实热内结证:腹胀,腹痛拒按,口干口臭,大便秘结,或有身热,烦渴引饮,小便短赤。
舌红,舌苔黄腻或燥,脉滑数。
3. 脉络瘀阻证:发病突然,腹痛拒按,痛无休止,痛位不移,腹胀如鼓,腹中转气停止,无夭气,便闭。
舌红有瘀斑,苔黄,脉弦涩。
气阴两虚证:腹部胀满,疼痛,忽急忽缓,喜温喜按,恶心呕吐,大便不通,乏力,面白无华,或有潮热盗汗,舌淡或红,苔白,脉细弱或细数。
二、治疗方案(一)辨证选择口服(或胃管注入)中药汤剂或中成药1.气机壅滞证治法:行气导滞,理气通便。
推荐方药:厚朴三物汤加减。
选用厚朴、生大黄、炒枳实、炒莱菔子、砂仁、川楝子、炙甘草等。
中成药:四磨汤口服液等。
2.实热内结证治法:泄热导泻,通里攻下。
推荐方药:大承气汤加减。
国家卫计委最新发布26个病种临床路径

国家卫计委最新发布26个病种临床路径HC3i 中国首家专注于医疗信息化、互联网医疗和移动医疗的专业网络平台。
6月12日,国家卫生和计划生育委员会正式发布了《国家卫生计生委办公厅关于实施苯丙酮尿症等26个病种临床路径的通知》(以下简称《通知》)《通知》全文如下:国卫办医函〔2016〕577号各省、自治区、直辖市卫生计生委,新疆生产建设兵团卫生局:为进一步推进深化医药卫生体制改革,规范诊疗行为,保障医疗质量与安全,我委委托中华医学会组织制定了苯丙酮尿症等26个病种的临床路径(名单附后),供卫生计生行政部门和医疗机构在医疗质量管理工作中参考执行。
上述临床路径已在中华医学会网站(网址/kjps/jsgf/)发布,请各省级卫生计生行政部门登陆网站下载,并指导医疗机构结合实际,制订具体的临床路径、细化分支路径并组织实施。
国家卫生计生委办公厅2016年5月31日苯丙酮尿症等26个病种临床路径名单:苯丙酮尿症临床路径一、苯丙酮尿症临床路径标准(一)适用对象。
第一诊断为苯丙酮尿症(PKU)(ICD-10︰E70.101)。
(二)诊断依据。
1. 临床特点:头发黄,皮肤白,鼠臭味,智能发育落后。
2. 血苯丙氨酸(Phe)浓度>120 μmol/L(>2mg/dl)及苯丙氨酸/酪氨酸(Phe/Tyr)>2.0。
3. 苯丙氨酸羟化酶基因(PAH)突变。
4. 尿蝶呤谱及红细胞二氢蝶啶还原酶(DHPR)活性正常。
(三)治疗方案的选择。
《高苯丙氨酸血症的诊治共识》[中华儿科杂志,2014,52(6): 420-425]。
1. 治疗指征:血Phe>360 mmol/L。
2. 低或无Phe特殊饮食。
3. 对症处理。
(四)进入路径标准。
1.第一诊断必须符合苯丙酮尿症疾病编码(ICD-10︰E70.101)。
2.当患者合并其他疾病,但不需要特殊处理、也不影响第一诊断的临床路径实施时可以进入路径。
(五)住院期间的检查项目。
肠结病(不完全性肠梗阻)中医临床路径(2017年版)

肠结病(不完全性肠梗阻)中医临床路径(2017年版)一、肠结病(不完全性肠梗阻)中医临床路径标准住院流程(一)适用对象中医诊断:第一诊断为肠结病(TCD 编码:BNP090)。
西医诊断:第一诊断为不完全性肠梗阻(ICD-10编码:K56.701)。
(二)诊断依据1.疾病诊断(1)中医诊断标准:参考全国中医药行业高等教育“十二五”规划教材《中医急诊学》(刘清泉主编,中国中医药出版社,2013年)。
(2)西医诊断标准:参考中华医学会编著《临床诊疗指南-外科学分册》(人民卫生出版社,2006年),卫生部“十二五”规划教材《外科学》(陈效平、汪建平主编,人民卫生出版社,2013年)。
2.证候诊断参照国家中医药管理局印发的“肠结病(不完全性肠梗阻)中医诊疗方案(2017年版)”。
肠结病(不完全性肠梗阻)常见临床证型:气机壅滞证实热内结证脉络瘀阻证气阴两虚证(三)治疗方案的选择参照国家中医药管理局印发的“肠结病(不完全性肠梗阻)中医诊疗方案(2017年版)”。
1.诊断明确,第一诊断为肠结病(西医诊断为不完全性肠梗阻,且为单纯粘连性肠梗阻)。
2.患者适合并接受中医治疗。
(四)标准治疗时间为≤14天(五)进入路径标准1.第一诊断必须符合中医肠结病、西医不完全性肠梗阻(ICD-10:K56.701)的患者。
2.合并危重症及绞窄性肠梗阻、完全性肠梗阻者,不进入本路径。
3.伴有其他疾病,但住院期间既不需特殊处理,也不影响第一诊断的临床路径流程实施时,可以进入本路径。
(六)中医证候学观察四诊合参,收集本病不同证候的主症、次症、舌、脉特点,注意证候的动态变化。
(七)入院检查项目1.必需的检查项目立位腹平片、血常规+血型、便常规+潜血、肝功能、电解质(血清钾、钠、氯)、血糖、血淀粉酶、凝血五项、尿常规、心电图、胸部正侧位片、感染性疾病筛查(感染性肝炎及艾滋病)。
2.可选择的检查项目:根据病情需要而定,如血清肿瘤标记物,血沉,肾功能,血清铁,动脉血气分析;肝胆脾胰超声,钡灌肠或结肠镜,胃肠动力检查,全腹CT等。
临床路径病种

7。弥漫大B细胞淋巴瘤
8.血友病A
9.自身免疫性溶血性贫血
六、肾内科10个临床路径病种
1。终末期肾脏病
2.狼疮性肾炎行肾穿刺活检
3.急性肾功能损伤
4.IgA肾病行肾穿刺活检
5.Ⅰ型新月体肾炎血浆置换治疗
6。腹膜透析并发腹膜炎
7.急性肾盂肾炎
8.急性药物过敏性间质性肾炎
9。终末期肾脏病常规血液透析治疗
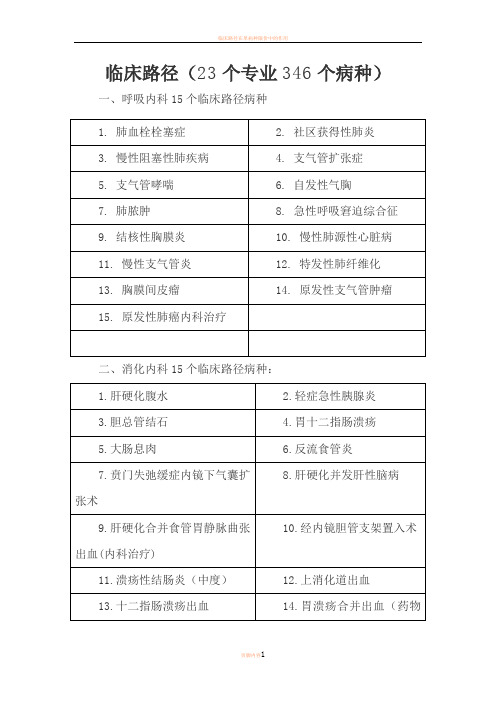
临床路径(23个专业346个病种)
一、呼吸内科15个临床路径病种
1.肺血栓栓塞症
2.社区获得性肺炎
3.慢性阻塞性肺疾病
4。支气管扩张症
5.支气管哮喘
6.自发性气胸
7.肺脓肿
8.急性呼吸窘迫综合征
9。结核性胸膜炎
10.慢性肺源性心脏病
11.慢性支气管炎
12.特发性肺纤维化
13。胸膜间皮瘤
14。原发性支气管肿瘤
13。十二指肠溃疡出血
14。胃溃疡合并出血(药物治疗)
15.内镜下胃息肉切除术
1。短暂性脑缺血发作
2。脑出血
3。吉兰—巴雷综合征
4。多发性硬化
5.癫痫
6.重症肌无力
7.病毒性脑炎
8.成人全面惊厥性癫痫持续状态
9.肌萎缩侧索硬化
10.急性横贯性脊髓炎
11。颈动脉狭窄
12。颅内静脉窦血栓
13。视神经脊髓炎
3。良性前列腺增生
4。肾结石
5.输尿管结石
6.睾丸鞘膜积液
7。精索静脉曲张
8。精索鞘膜积液
9.前列腺癌
10.肾上腺无功能腺瘤
11。肾盂癌
12.输尿管癌
十二、胸外科16个临床路径病种
肠结病(不完全性肠梗阻)中医临床路径

肠结病(不完全性肠梗阻)中医临床路径路径说明:本路径适用于西医诊断为不完全性肠梗阻(单纯性粘连性肠梗阻为主)的住院患者。
(一)适用对象中医诊断:第一诊断为肠结病。
西医诊断:第一诊断为不完全性肠梗阻(ICD-10编码:K56.701)。
(二)诊断依据1.疾病诊断(1)中医诊断:参照《中医急诊学》(普通高等教育“十五”国家级规划教材,中国中医药出版社,2007年)。
(2)西医诊断:参照《临床诊疗指南-外科学分册》(中华医学会编著,人民卫生出版社,2006年),《外科学》(卫生部“十一五”规划教材.第七版,人民卫生出版社,2008年)。
2.证候诊断参照国家中医药管理局重点专科协作组制定的《肠结病(不完全性肠梗阻)中医诊断方案(试行)》。
肠结病(不完全性肠梗阻)临床常见证候:气机壅滞证实热内结证脉络瘀阻证气阴两虚证(三)治疗方案的选择参照国家中医药管理局重点专科协作组制定的《肠结病(不完全性肠梗阻)中医临床路径(试行)1.诊断明确,第一诊断为肠结病(不完全肠梗阻)。
2.患者适合并接受中医治疗。
(四)标准治疗时间为≤10天。
(五)进入路径标准1.第一诊断必须符合肠结病(不完全性肠梗阻)的患者。
2.伴有其他疾病,但住院期间既不需特殊处理,也不影响第一诊断的临床路径流程实施时,可以进入本路径。
3.合并危重症及完全性肠梗阻者,不进入本路径。
(六)中医证候学观察四诊合参,收集本病不同证候的主症、次症、舌、脉特点,注意证候的动态变化。
(七)入院检查项目1.必需的检查项目(1)血常规+血型、尿常规、便常规+潜血。
(2)感染性疾病筛查。
(3)肝功能、肾功能、电解质(血清钾、钠、氯)、血糖、血淀粉酶、凝血功能。
(4)心电图、胸部正侧位片。
(5)立位腹平片。
2.可选择的检查项目:根据病情需要而定,如血清肿瘤标记物,血沉,血清铁,动脉血气分析;肝胆脾胰超声,钡灌肠或结肠镜,胃肠动力检查,全腹CT等。
(八)治疗方法1.辨证选择口服(或胃管注入)中药汤剂或中成药。
肠梗阻诊疗指南

肠梗阻诊疗指南【病史采集】1.腹痛:机械性肠梗阻为阵发性绞痛,腹中部较多见;绞窄性肠梗阻为剧烈的持续性腹腔痛;麻痹性肠梗阻腹痛不明显或持续性胀痛。
2.呕吐:高位肠梗阻呕吐频繁,吐出物为胃、十二指肠内容物;低位膜梗阻呕吐出现迟,吐出物可呈粪样。
绞窄性梗阻呕吐物可为棕褐色或血性。
3.腹胀:高位肠梗阻腹胀不明显,低位及麻痹性肠梗阻腹胀遍及全腹,结肠梗阻腹周膨胀显著,肠扭转等闭袢性梗阻腹隆起不对称。
4.停止排气排便:完全性肠梗阻多不再排气排便;肠套叠、肠系肠血管栓塞可排出果酱样或血性粪便。
【体格检查】1.全身检查:早期变化不明显,晚期可有脱水、酸中毒、感染和休克等表现,呼吸心脏功能障碍。
2.腹部检查:腹胀,可见肠形、肠蠕动波。
不同程度的压痛,绞窄性梗阻有明显腹膜刺激征,可触及有压痛的肿块。
肠鸣音亢进,可听到气过水音或高调金属音,绞窄性肠梗阻晚期或麻痹性肠梗阻,肠鸣音减弱或消失。
3.肛门指诊及腹股沟检查:肛诊注意有无包块、狭窄等,腹股沟有无腹外疝。
【辅助检查】1.实验室检查:血常规、尿常规、全血二氧化碳结合力和血清Na+、K+、Cl-检验,呕吐物和粪便隐血试验。
2.X线检查:直立位或侧卧位透视或拍片。
怀疑肠套叠作空气灌肠,乙状结肠扭转或结肠肿瘤时可作钡剂灌肠。
【诊断】根据腹痛、呕吐、腹胀、肛门停止排气、排便和腹部可见肠型或蠕动波、肠鸣音亢进等,一般可作出诊断,在诊断过程中需明确:是机械性还是动力性梗阻,是单纯性还是绞窄性梗阻,是什么原因引起的梗阻:粘连性肠梗阻、肠扭转、肠堵塞(肿瘤、肠蛔虫、粪便、异物、结石等)、肠套叠、腹内疝、嵌顿或绞窄性腹外疝、肠系膜血管栓塞。
【鉴别诊断】急性胃肠炎、急性胰腺炎、急性腹膜炎。
【治疗原则】解除梗阻,矫正全身生理紊乱。
1.非手术治疗:(1)适应证:1)单纯性机械性不完全性肠梗阻;2)单纯性机械性完全肠梗阻早期,如肠扭转、肠套叠等;3)麻痹性或痉挛性肠梗阻。
2.治疗方法:(1)肠减压。
临床路径病种
13.急性乳腺炎
14.慢性胆囊炎
15.胆总管结石合并胆管炎
16.胆囊结石合并急性胆囊炎
17.肛裂
18.脾破裂
19.结肠癌根治切除手术
20.直肠癌低位前切除手术
21.直肠癌腹会阴联合切除手术
22.乳腺癌改良根治术
23.乳腺癌保留乳房手术
24.胃癌根治手术
25.胃癌联合脏器切除手术
26.乳腺良性肿瘤
1.子宫腺肌病
2.卵巢良性肿瘤
3.宫颈癌
4.输卵管妊娠
5.子宫平滑肌瘤
十五、产科10个临床路径病种
1.胎膜早破行阴道分娩
2.自然临产阴道分娩
3.计划性剖宫产
4.完全性前置胎盘
5.过期妊娠
6.医疗性引产
7.阴道产钳助产
8.宫缩乏力导致产后出血
9.阴道分娩因胎盘因素导致产后出血
10.产褥感染
十六、儿科(内科)29个临床路径病种
7.颅骨凹陷性骨折
8.创伤性急性硬脑膜下血肿
9.创伤性闭合性硬膜外血肿
10.颅骨良性肿瘤
11.大脑中动脉动脉瘤
12.颈内动脉动脉瘤
13.高血压脑出血外科治疗
14.大脑半球胶质瘤
15.大脑凸面脑膜瘤
16.三叉神经良性肿瘤
17.椎管内神经纤维瘤
18.脑挫裂伤
十、骨科26个临床路径病种
1.腰椎间盘突出症
2.颈椎病
3.重度膝关节骨关节炎
4.股骨颈骨折
5.胫骨平台骨折
6.踝关节骨折
7.股骨干骨折
8.退变性腰椎管狭窄症
9.锁骨骨折
10.肱骨干骨折
11.肱骨髁骨折
12.尺骨鹰嘴骨折
肠梗阻临床路径表单
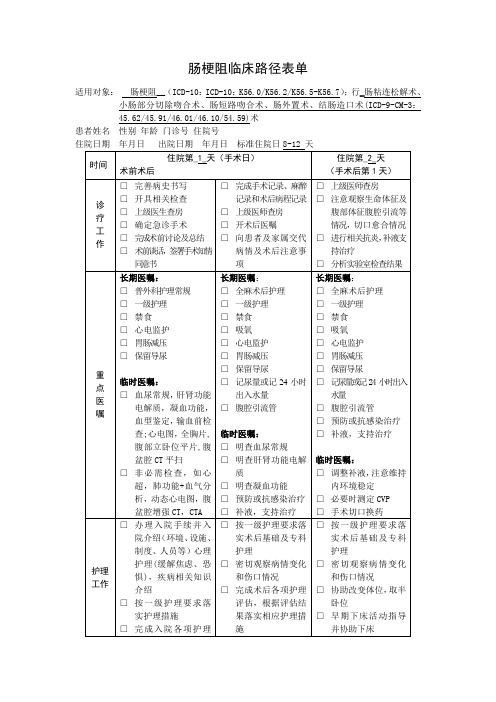
适用对象:肠梗阻__(ICD-10:ICD-10:K56.0/K56.2/K56.5-K56.7);行_肠粘连松解术、小肠部分切除吻合术、肠短路吻合术、肠外置术、结肠造口术(ICD-9-CM-3:45.62/45.91/46.01/46.10/54.59)术
患者姓名 性别年龄门诊号住院号
□密切观察病情变化和伤口情况
□协助改变体位,取半卧位
□早期下床活动指导并协助下床
□观察胃肠功能恢复情况及腹部体征
□疼痛评估并镇痛泵使用指导
□呼吸功能锻炼,协助咳嗽咳痰
□各类管路评估、护理及指导
□饮食指导:禁食禁饮
□营养支持、输液管理及用药指导
□记录24小时出入水量
□有造口者,做好造口观察,血供情况,有无回缩,有无排气排便,做好造口护理和自护指导
□一级护理
□禁食
□吸氧
□心电监护
□胃肠减压
□保留导尿
□记尿量或记24小时出入水量
□腹腔引流管
□预防或抗感染治疗
□补液,支持治疗
临时医嘱:
□调整补液,注意维持内环境稳定
□必要时测定CVP
□手术切口换药
护理工作
□办理入院手续并入院介绍(环境、设施、制度、人员等)心理护理(缓解焦虑、恐惧),疾病相关知识介绍
□营养支持、输液管理及用药指导
□记录24小时出入水量
□有造口者,做好造口观察,血供情况,有无回缩,有无排气排便,做好造口护理和自护指导
□按一级护理要求落实术后基础及专科护理
□卧位及活动:取半卧位,协助下床活动
□观察病情变化和伤口情况
□观察胃肠功能恢复情况及腹部体征
□呼吸功能锻炼,协助咳嗽咳痰
□饮食指导:流质饮食观察进食情况
肠梗阻(县医院适用版)

肠梗阻临床路径(2017年县医院适用版)一、肠梗阻临床路径标准住院流程(一)适用对象。
第一诊断为肠梗阻(ICD-10:K56.0/K56.2/K56.5-K56.7),行肠粘连松解术、小肠部分切除吻合术、肠短路吻合术、肠外置术、结肠造口术(ICD-9-CM-3:45.62/45.91/46.01/46.10/54.59)。
(二)诊断依据。
根据《临床诊疗指南-外科学分册》(中华医学会编著,人民卫生出版社),《外科学》(第8版,人民卫生出版社),《胃肠外科学》(人民卫生出版社)1.病史:腹痛、腹胀、呕吐并肛门停止排气排便。
2.查体:腹部查体可见腹胀、肠型、蠕动波,触诊可有压痛,叩诊鼓音,听诊肠鸣音活跃,可闻及气过水声及高调金属音或振水音。
绞窄性肠梗阻,可表现为腹膜炎体征,有时可有移动性浊音,全腹压痛,肠鸣音微弱或消失。
3.辅助检查:白细胞计数、血红蛋白和红细胞比容都可增高,尿比重增高,血气分析、血生化、肾功能紊乱。
影像学检查可辅助诊断。
(三)进入路径标准。
1.第一诊断必须符合ICD-10:K56.0/K56.2/K56.5-K56.7肠梗阻疾病编码。
2.当患者合并其他疾病,但住院期间不需要特殊处理也不影响第一诊断的临床路径流程实施时,可以进入路径。
(四)标准住院日。
标准住院日为8-12天。
(五)住院期间的检查项目。
1.必需的检查项目1.实验室检查:血、尿常规;肝功能、肾功能、电解质、凝血功能( D-二聚体);血型鉴定;输血前检查;2.心电图;胸部正位片;腹部立卧位片;腹部超声(肝,胆,胰,脾,双肾+输尿管);腹盆腔CT平扫2.根据患者病情进行的检查项目1.消化系统肿瘤标志物检查(CEA,AFP,CA199,CA125,CA724等);动脉血气分析等2.纤维结肠镜检查(急诊或灌肠后)3.腹盆腔增强CT,以及肠系膜上血管(SMA,SMV)CTA等4.心超,动态心电图,肺功能(六)治疗方案的选择。
治疗方案的选择要根据肠梗阻的原因、性质、部位以及全身情况和病情严重程度而定。
不全肠梗阻临床路径

不全肠梗阻临床路径不全性肠梗阻(肠结病)中西医结合临床路径一、不完全性肠梗阻临床路径标准住院流程(一)适用对象。
第一诊断为不全性肠梗阻(icd-10:k56.0/k56.2/k56.5-k56.7)(二)诊断依据。
根据《临床诊疗指南-外科学分册》(中华医学会编著,人民卫生出版社),《外科学》(第7版,人民卫生出版社),《胃肠外科学》(人民卫生出版社)。
1.病史:腹痛、腹胀、呕吐,肛门可有排气排便,多数患者有腹部手术史,且梗阻症状多次发作。
2.体征:单纯性梗阻患者早期表现为疼痛,重症患者可能出现脱水、虚弱或休克。
3.体格检查:腹部体格检查可见腹胀、肠型及蠕动波。
触诊时有触痛感,耳鸣时有鼓声,听诊时肠鸣音活跃,可听到空气通过水的声音和高调金属声或振动水声。
4.辅助检查:白细胞计数、血红蛋白和红细胞比容都可增高,尿比重增高,血气分析、血生化、肾功能紊乱。
x线检查可辅助诊断。
综合征诊断:1.腑气滞塞证:腹胀,腹胀部位不确定,疼痛时可看到肠道类型。
排便和矢状气停止,气与恶心和呕吐的方向相反。
舌头是浅红色的,苔藓是白色的,脉搏弦很紧。
2.热毒内阻证肠梗阻和坏死,腹部僵硬,拒绝按压,剧烈疼痛。
高烧、口渴,甚至发烧都会导致晕厥、头晕和四肢发冷。
红色或深红色的舌头,黄色和干燥的皮毛,微弱的脉搏计数3。
拥挤聚集综合征:腹痛剧烈,定处不移。
腹压痛、拒按,伴口渴而不欲饮。
排便矢气停止。
舌暗红,或可有瘀斑瘀点,苔厚,脉弦紧或细瑟。
(三)选择治疗方案的依据。
根据《临床诊断与治疗指南——外科学卷》(中华医学会和人民卫生出版社合编)、外科学(第七版,人民卫生出版社)、胃肠外科学(人民卫生出版社)。
(四)标准住院日为7-10天。
(五)进入路径标准。
1.第一诊断必须符合icd-10:k56.0/k56.2/k56.5-k56.7肠梗阻疾病编码。
2.当患者合并其他疾病,但住院期间不需要特殊处理也不影响第一诊断的临床路径流程实施时,可以进入路径。
不完全性肠梗阻汇报ppt课件

手术方式
根据梗阻部位和病因,选 择合适的手术方式,如肠 粘连松解术、肠切除吻合 术等。
术后处理
术后继续给予胃肠减压、 抗感染等治疗,密切观察 病情变化,及时处理并发 症。
预防措施
饮食调整
保持饮食均衡,多摄入富含纤维的食 物,避免暴饮暴食和过度摄入高脂肪 、高蛋白食物。
积极治疗原发病
对于易引起肠梗阻的疾病,如腹腔炎 症、肠道肿瘤等,应积极治疗,降低 肠梗阻的发生风险。
感染
肠坏死
肠梗阻可能导致肠道细菌移位,引发腹腔 感染、肺部感染等。
若肠梗阻持续时间过长,肠壁张力持续升 高,可能导致肠壁血运障碍加重,进而引 发肠坏死。
风险评估与监测
病史与症状评估
详细了解患者的病史、 症状及体征变化,对肠 梗阻的严重程度进行初
步评估。
实验室检查
通过血液生化检查了解 电解质、酸碱平衡情况 ,评估患者的全身状况
危害
不完全性肠梗阻可能导致肠道内容物通过受阻,引起腹胀、腹痛、恶心、呕吐等症状。 若不及时治疗,病情可能进一步恶化,导致完全性肠梗阻、肠坏死、穿孔等严重并发症 ,甚至危及生命。因此,对于不完全性肠梗阻的患者,应尽早诊断和治疗,以避免病情
恶化。
02
不完全性肠梗阻的原因
机械性原因
01
02
03
肠腔外病变
提高治疗依从性
促进身心康复
良好的心理状态有助于患者身体的康 复,心理支持能够促进患者的身心康 复进程。
通过心理支持,患者能够更好地理解 治疗方案和注意事项,从而提高治疗 依从性。
家属参与与教育
家属参与护理
家属在患者的康复过程中起着重 要作用,应鼓励家属积极参与患 者的护理工作,提供必要的情感
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
不全性肠梗阻(肠结病)中西医结合临床路径
一、不全性肠梗阻临床路径标准住院流程
(一)适用对象。
第一诊断为不全性肠梗阻(ICD-10:K56.0/K56.2 /K56.5- K56.7)
(二)诊断依据。
根据《临床诊疗指南-外科学分册》(中华医学会编著,人民卫生出版社),《外科学》(第7版,人民卫生出版社),《胃肠外科学》(人民卫生出版社)。
1.病史:腹痛、腹胀、呕吐,肛门可有排气排便,多数患者有腹部手术史,且梗阻症状多次发作。
2.体征:单纯梗阻早期患者表情痛苦,严重患者可出现脱水、虚弱或休克现象。
3.查体:腹部查体可见腹胀、肠型、蠕动波,触诊可有压痛,叩诊鼓音,听诊肠鸣音活跃,可闻及气过水声及高调金属音或振水音。
4.辅助检查:白细胞计数、血红蛋白和红细胞比容都可增高,尿比重增高,血气分析、血生化、肾功能紊乱。
X线检查可辅助诊断。
证候诊断:
1. 腑气滞塞证:
腹胀、腹胀部位不定,时痛时可见肠型。
排便、矢气停止,气上逆而恶心呕吐。
舌质淡红,苔白,脉弦紧。
2.热毒内阻证
肠管梗阻坏死,腹硬拒按,疼痛剧烈。
高热口渴,甚至热盛转厥,神昏肢冷。
舌红或绛,苔黄燥,脉细数无力。
.
3. 淤血结聚证:
腹痛剧烈,定处不移。
腹压痛、拒按,伴口渴而不欲饮。
排便矢气停止。
舌暗红,或可有瘀斑瘀点,苔厚,脉弦紧或细瑟。
(三)选择治疗方案的依据。
根据《临床诊疗指南-外科学分册》(中华医学会编著,人民卫生出版社),《外科学》(第7版,人民卫生出版社),《胃肠外科学》(人民卫生出版社)。
(四)标准住院日为7-10天。
(五)进入路径标准。
1.第一诊断必须符合ICD-10:K56.0/K56.2/K56.5- K56. 7 肠梗阻疾病编码。
2.当患者合并其他疾病,但住院期间不需要特殊处理也不影响第一诊断的临床路径流程实施时,可以进入路径。
(六)相关检查项目。
1.必需的检查项目:
(1)血常规、尿常规;
(2)肝功能、肾功能、电解质、凝血功能、血型、血淀粉酶、感染性疾病筛查(乙肝、丙肝、艾滋病、梅毒等);
(3)腹部立位片;
(4)心电图、胸部正位片。
2.其他根据病情可考虑选择:如消化系统肿瘤标记物检查、腹部超声检查、腹部CT、肺功能测定、钡灌肠或结肠镜、动脉血气分析、超声心动图等。
(七)选择用药。
1.按照《抗菌药物临床应用指导原则》(卫医发〔2004〕285号)执行。
建议使用第二代头孢菌素或头孢曲松或头孢噻肟,可加用甲硝唑;明确感染患者,可根据药敏试验结果调整抗菌药物。
2.根据患者病情,可考虑选择:
(1)静脉用制酸剂:H2受体拮抗剂或质子泵抑制剂。
(2)注射用电解质:氯化钾、氯化钠、葡萄糖酸钙、碳酸氢钠等。
(3)循环、呼吸系统用药:维持血流动力学和气体交换稳定。
(4)通便、灌肠药物
3.中医中药及特色治疗:
1)辨证论治口服中药汤剂、中成药
1. 腑气滞塞证:
治则:通腑和胃,荡涤积滞。
推荐方药:调胃承气汤加减。
大黄10g、甘草6g、芒硝10g、柴胡15g
2. 热毒内阻证:
治则:养阴通腑、泄热解毒。
推荐方药:玄参10g、生大黄4克、枳壳10克、芒硝10克、厚朴10克、麦冬10g、生地25g、柴胡15g。
3. 淤血结聚证:
治则:活血化淤,行气止痛。
推荐方药:血府逐瘀汤合柴胡疏肝散
小茴香10克、血竭5克、延胡索10克、柴胡10g、没药6克、当归
10克、川芎10克、赤芍10克、生蒲黄10克、五灵脂6克、木香10
克、香附10克。
2)针灸疗法
临床上可根据患者具体情况选用下面一种或几种方法
体针:选用足三里、内庭、天枢、中脘、曲池、合谷为主穴,得针感后强刺激,留针30-60分钟,4-6小时一次。
通过强刺激针法,以调节肠道功能,增强肠蠕
动,使梗阻肠道得以复通。
刮痧疗法:选合谷穴进行刮痧
3)特色治疗
颠簸疗法:病人取膝肘位,使上下肢距离加大,充分悬空腹部,让病人放松腹肌。
术者双掌轻托病人腹部两侧,由上而下反复颠簸或震荡,幅度由小到大,以病人能忍受为度,每次进行5-10分钟,适应于早期腹胀不显著,无腹膜刺激征的肠扭转
4)推拿按摩法
病人仰卧,屈髋屈膝,术者双手掌涂上滑石粉,轻而有力地紧贴腹壁,先行短时间顺时针或逆时针方向按摩,同时询问、观察病人的感受,以病人自觉舒服乐于接受的方向继续进行。
可多次变换体位,如左侧或右侧卧位进行按摩,这对扭转肠袢的回旋复位有帮助。
但通过按摩病人疼痛反而加剧,则应停用。
适应于早期腹胀不重,无腹膜刺激征的肠扭转、肠粘连、蛔虫性肠梗阻。
(十)出院标准。
1.患者一般情况良好,恢复正常饮食,恢复肛门排气排便。
2.体温正常,腹部无阳性体征,相关实验室检查结果和腹平片基本正常,没有需要住院处理的并发症和/或合并症。
(十一)变异及原因分析。
1.患者相关检查提示肿瘤、结核、Crohn’s病、胰腺炎等,转入相应临床路径管理。
2.经保守治疗无效,需行剖腹探查术,根据术中探查结果及手术方式,转入相应临床路径管理。
3.住院后出现其他内、外科疾病需进一步明确诊断,导致住院时间延长与费用增加。
二、不全性肠梗阻临床路径表单
适用对象:第一诊断为不全性肠梗阻(ICD-10:K56.0/K56.2/K56.5-K56.7)患者姓名:性别:年龄:门诊号:住院号:。
