川崎病诊断治疗新进展讲解学习共60页文档
川崎病的诊断和治疗进展

川崎病的诊断和治疗进展摘要】川崎病是一种好发于5岁儿童、病因未明的全身性血管综合征,1967年有日本的川崎富作医生首先描述,并命名为“皮肤黏膜淋巴结综合征”。
本文重点阐述诊断主要依据和治疗上的新进展。
【关键词】川崎病诊断治疗新进展【中图分类号】R75 【文献标识码】A 【文章编号】1672-5085(2013)49-0194-01川崎病又称皮肤黏膜淋巴结综合征,以全身性中小动脉炎性病变为主要病理改变的急性热性发疹性疾病。
最严重的危害是冠状动脉损伤所引起的冠脉扩张和冠状动脉瘤的形成,是儿童期后天性心脏病的主要病因之一。
发病年龄以婴幼儿多见,80%在5岁以下,成人罕见。
男多于女,男:女约为1.5:1。
一、川崎病的诊断标准不明原因发热5天以上,伴下列5项临床表现中4项者,排除其他疾病后,即可诊断为川崎病:(1)周围肢体的变化:急性期掌跖红斑,手足硬性水肿;恢复期指趾端膜状脱皮;(2)多形性红斑;(3)眼结合膜充血,非化脓性;(4)唇充血皲裂,口腔黏膜弥漫充血,舌乳头呈草莓舌;(5)颈部非化脓性淋巴结肿大。
本病诊断主要依据临床主要表现,除发热为必备条件外,上述其他5项主要表现中具备4项者即可诊断本病。
如5项主要表现只具备3项或3项以下,则需经超声心动图证实有冠状动脉扩张或冠状动脉瘤,亦可诊断。
二、治疗进展尽管对川崎病的某些治疗原理仍不十分清楚,但临床试验已经建立有效治疗方法。
(一)急性期治疗的目的控制全身非特异性血管炎症,防止冠状动脉瘤形成及血栓阻塞。
1.水杨酸类使用较大剂量阿司匹林:30-50mg/kg/天,分3次口服(日本)50-100mg/kg/天,分4次口服(美国心脏协会)热退后36-48小时使用小剂量阿斯匹林(3-5mg/kg/天),如冠脉正常则使用6-8周;如有冠脉损害者需服至冠状动脉内经恢复在3mm以下。
30-50mg/kg/天,分2-3次口服,热退后3天逐渐减量,约两周减量至3-5mg/kg,维持6-8周。
川崎病诊断治疗新进展讲解学习60页PPT

40、学而不思则罔,思而不学则殆。——孔子
谢谢!
36、自己的鞋子,自己知道紧在哪里。——西班牙
37、我们唯一不会改正的缺点是软弱。——拉罗什福科
xiexie! 38、我这个人走得很慢,但是我从不后退。——亚伯拉罕·林肯
39、勿问成功的秘诀为何,且尽全力做你应该做的事吧。——美华纳
川崎病诊断治疗新进展讲解学习
•Hale Waihona Puke 6、黄金时代是在我们的前面,而不在 我们的 后面。
•
7、心急吃不了热汤圆。
•
8、你可以很有个性,但某些时候请收 敛。
•
9、只为成功找方法,不为失败找借口 (蹩脚 的工人 总是说 工具不 好)。
•
10、只要下定决心克服恐惧,便几乎 能克服 任何恐 惧。因 为,请 记住, 除了在 脑海中 ,恐惧 无处藏 身。-- 戴尔. 卡耐基 。
川崎病诊断与治疗进展

川崎病诊断与治疗进展摘要:川崎病(KD),亦即皮肤黏膜淋巴结综合征,是一种急性发热红疹疾病,常见于学龄前儿童,尤其多见于一至两周岁的婴儿。
婴幼儿的全身中小血管出现炎症,容易引起冠状动脉的扩张以及动脉瘤。
病发严重时,甚至会引起缺血性心脏病,导致婴幼儿猝死。
目前,不典型川崎病和不完全型川崎病缺乏特征性诊断指标和明显的临床病症,因此难以在早期发现川崎病,尽早进行对症治疗仍有难度。
川崎病临床诊断和治疗亟需完善。
近几年来,临床上对川崎病患者进行丙种球蛋白(IVIG)以及多种激素治疗实验,目前取得了不错的效果,但是尚未进行广泛性推广。
本文是对川崎病诊断和最新的治疗进展进行简要综述。
关键词:川崎病;诊断;治疗;进展前言川崎病(KD),亦即皮肤黏膜淋巴结综合征,是一种急性发热红疹疾病,常见于学龄前儿童婴幼儿的全身中小血管出现炎症,容易引起冠状动脉的扩张以及冠状动脉瘤。
病发严重时,甚至会引起缺血性心脏病,导致婴幼儿猝死。
需要尽早确诊并对患儿进行治疗,如果治疗时机得到延误,会增加川崎病患者其他并发症的可能性。
由此可见,早期诊断对于治疗川崎病来说非常重要。
治疗手段上来看,目前丙种球蛋白(IVIG)和阿司匹林(ASA)是临床治疗的常见药物,有着较好的治疗效果。
但是,对于丙种球蛋白不敏感的患儿来说,仍然难以治疗【1】。
新的研究表明,使用丙种球蛋白联合肿瘤坏死因子以及糖皮质激素等进行治疗也具有效用,可以抑制冠状动脉瘤的产生【2】。
根据研究成果正在探究新的治疗方案,笔者将详细介绍有关川崎病诊断和治疗的新进展。
一、川崎病的临床诊断(一)完全型川崎病(CKD)的临床诊断完全型川崎病的诊断来源于二十世纪七十年代,日本的川崎病研究委员会首次制定该病的诊断标准,一直到第七次世界川崎病研讨会进行了五次修改。
每一次修改都对川崎病的诊断标准进行了改进,目前临床上通用的是第五版诊断标准。
如患儿持续发热超过5天以上(包括治疗后5天内退热)并出现:第一,婴幼儿的眼部球结膜充血(没有其他渗出物);第二,婴幼儿的嘴唇发红、舌部如草莓状、口腔黏膜弥漫性充血;第三,出现红斑、皮疹;第四,婴幼儿的手脚出现干硬肿胀、手指或脚趾末端充血或甲床皮肤移行处膜状脱皮;第五,出现颈部淋巴结肿大(非化脓性),多数为单侧,淋巴结直径>1.5 cm。
川崎病治疗新进展

川崎病治疗新进展川崎病又称皮肤粘膜淋巴结综合征,是一种以全身性中、小动脉炎性病变为主要病理改变的热性发疹性疾病。
急性期联合应用丙种球蛋白和阿司匹林是川崎病的首选治疗方案。
对于糖皮质激素的使用临床尚有争议。
恢复期治疗以抗凝,溶栓为主。
严重冠状动脉病变可采用外科及介入治疗。
标签:川崎病;治疗;新进展川崎病(kawasaki Disease,KD)是一种以全身性中、小动脉炎性病变为主要病理改变的热性发疹性疾病。
80%发生于5岁以下儿童。
1岁以下川崎病病例逐渐增多。
本病具有自限性,严重的会导致冠状动脉病变,影响患儿的预后。
现将川崎病近10年在诊断、治疗以及跟踪方面的进展综述如下。
1 急性期KD的治疗主要目的是控制全身非特异性血管炎,防止冠状动脉损害(CAL)的发生。
1.1 静脉注射免疫球蛋白(IVIG)输注IVIG的方法主要有三种:(1)5天疗法:IVIG 400 mg/(kg·d),2~3 h 内静脉输入,连用5 d;(2)IVIG 1.0 g/kg,于4~6 h内静脉输入;(3)IVIG 2.0 g/kg,于10~12 h内静脉输入。
静脉应用丙种球蛋白对KD具有很好的疗效,发病早期应用不但能够有效缓解急性症状,还可以预防和治疗冠状动脉病变,三种治疗方法均可预防CAL发生。
但在热退时间、手足症状消退时间、平均住院时间等方面,2.0 g/kg为最佳疗法[1],且在预防冠状动脉病变方面效果明显。
使用IVIG的最佳时机:应在发病后10 d内给予,如有可能,应尽量在7 d内给予疗效更好。
西班牙有文章报道[2],IVIG 2.0 g/kg,在发病的5~8 d内给予,效果更好。
如48~72 h内再次发烧或原因不明时可再给一次。
有观察研究显示,KD如不经任何治疗,其CAA发生率可高达25%[3-4]。
IVGG治疗后,尽管冠脉瘤的发生率降至3%~5%[5],但是国外最新文章表示,急性血管炎、心肌炎、心瓣膜炎有可能成为后遗症,这些后遗症造成的损害有可能在儿童发育至某一阶段后出现[6]。
小儿川崎病的诊治进展讲课文档

心肌梗塞
心血管病变的 规律和自然史
第五页,共34页。
三.临床表现
第六页,共34页。
(-)急性期:
发病~11天左右。
表现: 1. 发热:
2. 眼结膜充血:
3. 口、咽部改变:
4. 手、足硬性水肿:
5. 皮疹:
6. 淋巴结病变:
死亡多与心肌炎有关,
第七页,共34页。
(二) 亚急性期
第十三页,共34页。
超声心动图检查
冠状动脉扩张
心肌炎,心包炎
瓣膜关闭不全
血栓形成及闭塞性病变
第十四页,共34页。
五. 诊断
第十五页,共34页。
诊断指标
1.发热持续5天以上,抗生素治疗无效。
2.双侧眼结膜感染性充血。
3.口唇或口腔变化中至少有下述改变中的 一条:①口唇发红、干躁、被裂;②舌乳头 突起、杨梅舌;③口、咽粘膜充血。
1) 效果。2)适应证。 3)方法。4) 副作用。
3.皮质激素皮质激素。
4.乌司他丁:为蛋白酶抑制药。
第二十九页,共34页。
(二)急性期后治疗
抗血栓为主。
1)阿司匹林:抗血栓与剂量有关。 2)氟比洛芬:肝损害少为其特点。 3)噻氯匹定:为强力抗血小板药。 4)潘生丁:不主张单独使用。
第十七页,共34页。
六.鉴别诊断
第十八页,共34页。
(一) 渗出性多形红斑
(二) 猩红热
(三) 婴儿结节性多动脉周围 炎
(四) 幼年型类风湿关节炎 (五) 系统性红斑性狼疮
第十九页,共34页。
七.心血管的并发症
第二十页,共34页。
(一)冠状动脉瘤
第二十一页,共34页。
级别 正常
小儿川崎病的诊治进展课件
川崎病的治疗方法
川崎病的治疗主要包括高剂量的免疫球蛋白和阿斯匹林。这些药物可以减轻炎症反应、降低心脏病变风险。早 期治疗对预防并发症非常重要。
川崎病的并发症
川崎病的并发症包括冠状动脉病变、心肌炎、心力衰竭等。及时准确的诊断和治疗可以降低并发症的风险,并 提高患儿的存活率和生活质量。
川崎病的预防措施
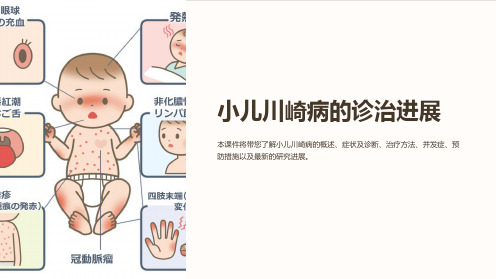
小儿川崎病的诊治进展
本课件将带您了解小儿川崎病的概述、症状及诊断、治疗方法、并发症、预 防措施以及最新的研究进展。
川崎病概述
小儿川崎病是一种常见的儿童全身性炎症性疾病。其典型症状包括高热、皮 疹、结膜炎、口腔黏膜炎等。遗传因素、感染及免疫异常被认为是其发病机 制。
川崎病的症状及诊断方法
川崎病最典型的症状是持续高热超过5天,结检查和心脏超声等辅助诊断方法也非常重要。
川崎病的预防措施目前尚无明确方法,但一些研究显示母乳喂养、充足的睡 眠、健康的饮食和生活方式可能有助于降低患病风险。
川崎病的研究进展
近年来,川崎病的研究取得了一些重要进展,如发现新的生物标志物、探索病因与免疫机制、改进治疗方法等。 这些研究为川崎病的早期诊断和治疗提供了新的思路。
结论和未来展望
川崎病是一种值得重视的儿童疾病,正确的诊断和及时有效的治疗对患儿的 健康至关重要。未来的研究将进一步深入探索川崎病的发病机制,为预防、 诊断和治疗提供更好的方法。
川崎病新共识(KawasakidiseaseKD-2022年学习资料

川崎病发病及冠脉损害的新动向-据2010第10届国际川川崎病大会报告:-1.近年KD发病不断增加-日本、美 、中国及亚欧非各地报告均日趋增多-目前被认为是引起儿童获得性心脏病最常见的原因-2.合并冠状动脉病变的比例 前降低,但巨型冠状动脉-瘤发生率无明显降低-3.因临床表现不典型而延迟诊断及对V1G治疗无反应的-川崎病可 致严重的心血管损害-及时诊断川崎病,正确合理治疗其心血管合并-症是北科医生面临的挑战
美国AHA在川崎病诊断标准中强调-发热是川崎病诊断的必须条件-具有4条以上的主要到临床表现者可在发热第4确诊崎病-因所有主要临床表现不可能在病程早期全部出-现,有时需要继续观察才能最后确诊-不明原因发热5天以上 且具有任何1条川川崎-病主要临床表现者应考虑本病可能。
常见川崎病诊断的“陷阱”-1.发热伴皮疹-通常被认为:荨麻疹、药物疹、-麻疹、手足-口或其他病毒疹-2·发 和单侧颈部淋巴结大被认为:上呼吸首-感染、颈淋巴结炎-3.结膜充血、唇红:发热或哭闹引起-4.手足肿胀被认 :打针或关节炎引起-5.其他如黄疸、抽搐、无菌性白细胞尿可能-认为是肝炎、病毒性脑炎、尿路感染。甚至是-化 症状和胆囊水肿而误认为急腹症给予手术-疗。
漏诊常见的医生原因-常见认识误区-1.少数医生不认识川川崎病或认为川崎病是罕见病-2.错误的排除诊断思维。 为有病原学感染的证-据或其他器官病变就可排除川崎病-3.错误认为心动图正常就可排除川崎病-必须明确:川崎病 在各种病原体的作用下通-过直接损害或超抗原介导导致机体免疫失衡,-起以中小动脉血管炎为主要表现的多器官损害 -床综合征。
川崎病新进展

川崎病诊治新进展马江妮 (专业:儿科)川崎病( Kawasaki disease, KD)于1967年由日本的川崎富首次报道,曾被称为皮肤粘膜淋巴结综合征(MCLS),是一种急性、自限性的全身血管炎,主要累及婴儿和年幼的儿童,易并发冠脉损害。
自1970年以来,世界各国均有发生,以亚洲人发病率为高。
在日本和韩国,KD已经取代风湿热成为儿童获得性心脏病的最常见疾病。
KD的病因目前尚不明确,尽管流行病学资料提示可能与感染有关,比如立克次体、葡萄球菌、链球菌、支原体、反转录病毒等,但均未能证实。
已经证实的是本病急性期存在以免疫活化细胞激活为主要改变的免疫调节异常。
目前,在川崎病诊断标准的制定以及治疗方案的探索方面已经积累了丰富的经验,现就近年来的研究进展总结如下:1.流行病学自日本首例报道后,我国台湾和大陆也分别于1976年和1978年报道KD。
近30年来,KD发病率有逐年上升的趋势。
研究表明,KD发病率存在明显的地区和种族差异,从高到的排列依次为:日本(2002年151.2/10万)、韩国(2002年95.5/10万)、中国台湾地区(66/10万)和中国香港地区(39/10万).中国大陆和欧美尚无全国性的调查资料。
KD具有明显的年龄、性别、季节、种族、环境因素和遗传特征。
年龄以5岁以下居多,约占84%-86%,10岁以上少见。
男性多于女性,男女比约为1.5-1.8 :1。
KD不是遗传性疾病,但具有明显地遗传易感性,在日本1999—2000年发病的14163例KD患儿中有33位父母曾患KD,而且这些父母的子女KD再发和同胞患病的发病率分别是另一组的5倍到6倍。
另外,环境因素也起着重要作用,KD患儿发病常有上呼吸道或消化道感染等前驱症状,提示可能与感染有关,但至今未发现有传染现象。
美国的地区调查显示,KD与湿度过高增加呼吸道感染的机会有关。
本病再发率约为1%-3.0%。
冠状动脉病变是KD的主要并发症。
目前,本病已成为儿童后天性心脏病的主要原因。
川崎病的诊断与治疗进展

川崎病的诊断与治疗进展关键词皮肤黏膜淋巴结综合征诊断治疗进展川崎病(KD)是一种以全身血管炎为主要病变的儿童急性发热出疹性疾病,1967年由日本学者川崎富作首先报告。
诊断标准几经修订,目前多沿用日本2002年修订的第5版诊断标准;治疗目的是控制全身血管炎性反应,防止冠状动脉瘤及血栓栓塞;阿司匹林仍为本病首选药物,静脉注射丙种球蛋白,国际上推荐单剂为2g/kg,国内有报道单剂1g/kg也可达到同样效果;关于糖皮质激素治疗,目前尚有不同看法,虽不是治疗禁忌,但也不是首选用药。
川崎病(KD)又称皮肤黏膜淋巴结综合征是自限性疾病,但预后及其严重程度取决于心血管是否受损,尤其是冠状动脉病变。
近年来,尽管在KD治疗上获得了诸多进展,但仍有众多问题有待探讨。
如KD是否必须应用糖皮质激素和KD静脉注射人血丙种球蛋白(IVIG)的剂量问题等。
病因本病病因未明,由于有发热、皮疹、淋巴结肿大,且有一定的流行性、地方性,与某些感染性疾病相似,急性期又存在明显免疫障碍,早期应用大剂量IVIG 治疗有效,推测属于感染——免疫性疾病,但尚未证实。
近年来有关细菌(葡萄球菌,链球菌)毒素介导学说[1]、感染免疫介导学说[2]等均有报道,但更趋向于感染、遗传易感及细菌超抗原介导学说[3]。
由于病因未明,给临床诊治研究及预防治疗工作带来诸多困难。
诊断日本KD研究委员会1987年修订标准:①发热持续5天以上,抗生素治疗无效;②病初手脚实性肿胀和恢复期指(趾)端膜状脱皮;③皮疹,主要为躯干多发性红斑,但无结痂及疱疹;④双眼结膜一过性充血,但无渗出物;⑤口唇鲜红、干裂、出血、口腔及目腔黏膜弥散性充血,有杨梅舌;⑥急性非化脓性颈淋巴结大,直径>1.5cm。
具备以上5项即可诊断本病,如果存在冠状动脉病变,则具备4项也可确诊。
第3届国际KD会议修订的诊断标准:发热持续5天以上;①肢体末端变化,在急性期有手足硬性水肿,掌跖及指(趾)端有红斑;在恢复期甲床皮肤移行处有膜样脱皮。
川崎病治疗新进展讲义

临床表现,轰动日本医学界,以后就将这一类疾
病命名为“川崎病”。
概述
最初该病仅在日本发现,认为可能是一个地 方病,到1974年美国夏威夷地区由Melish等报 导9例,从而打破了该病仅局限于日本国土范围 的看法,以后南朝鲜、希腊、加拿大的等先后 报道。
概述
现世界各地均有报道。我国从1975年-1977年 开始认识这种病,1976年我国首例川崎病报导由 于其最危险病变发生在心脏,现已逐渐取代风湿 热成为儿童获得性心脏病中最常见的疾病。
•小动脉瘤或扩张:局部冠脉扩张内径≤4mm。
•中等动脉瘤:冠脉管腔内径>4mm且≤8mm,≥5
岁发病的儿童,冠脉管腔内径介于正常冠脉内
径的1.5-4倍。
•巨大冠脉瘤:冠脉管腔内径>8mm,≥5岁的儿
童,管腔内径>正常冠脉内径的4倍。
KD并发冠脉损害的高危评分指标:
a. 血钠≤133mmol/L(2分);
发热5天以上,另有2-3条主征 评价患者临床特征 符合KD 评价实验室检查结果 CRP<3.0mg/dl和ESR <40mm/hr 逐日随访 继续发热2天 未出现蜕皮 不必随访 发热消退 典型蜕皮 超声检查 不符合KD 继续发热
KD可能性小 CRP≥3.0mg/dl和ESR ≥ 40mm/hr 实验室辅助指标符合≥ 3条 IVIG治疗并做超声 超声(+) 发热消退 KD可能性小 IVIG治疗
IVIG (n=40) 6(15%) 3(7.5%) 1(2.5%)
(冠脉造影)
1-2 mo 14(31%) 1-2 mo 11(24%)
冠脉瘤发生率更高,预后相对更不好。
不完全川崎病的诊断
不完全 K D 指不完全具备 K D 诊断标准条件者 , 可见 于以下 2 种情况 : ( 1 ) 诊断标准 6 项只符合 4 项或 3 项以下 ,但在病程中经 超声心动图或心血管造影证实有 冠状动脉瘤者 ( 多见于 < 6 个月的婴儿或 > 8 岁的年长儿 ) , 属重症 ( 2 ) 诊断标准中只有 4 项符合 ,但超声心动图检查可见冠 状动脉壁灰度增强 ,除外其他感染性疾病 。因其临床症 状不完全符合 K D 的诊断标准 , 故命名不完全 K D。
关于川崎病诊治的研究进展课件

Copyright © American Heart Association
诊断标准
• 注意:强调二维超声检查发现 CAA 的诊断价值。不 完全型 KD 常见于<6月小婴儿( 亦可见于>8岁者 ) ,临床不典型因而易于漏诊。应当强调不典型不等 于轻症,恰恰相反此型发生于高危人群,CAA 发生 率高,预后严重。 一旦疑为川崎病时,应尽早做超 声心动图检查。
心血管病变的特点
• 冠状动脉炎多致冠状动脉扩张,其中一部分发展为 CAA,是KD最严重的并发症。急性期后,炎症消失, 动脉瘤消退或冠状动脉瘤持续存在(巨大CAA易发生 血栓),部分病例发展成为冠状动脉狭窄、闭塞, 导致缺血性心脏病或心肌梗死,并可引发猝死。
心血管病变的特点
• CAA的临床表现常无心血管系统症状和体征,胸部X 线和心电图无特异性改变。
冠脉病变的诊断
• KD 急性阶段为自限性病程,因而决定本病的转归的 问题是是否发生心血管损害,以及这种损害的严重程 度。
• KD 心血管表现以亚急性期最为突出,但真正的损害 从急性期即已开始。
心血管病变的特点
• 冠状动脉损害( CAL )尤其是 CAA形成是最重要的心 血管损害。临床上确证的冠状动脉损害发生率约1536.1%甚至有报告高达42%。Suzuki在起病平均2年1 个月后大宗病例冠状动脉造影检查,仍发现CAL遗留 率23.8%。一般掌握未经特殊治疗者 CAA 发生率在20 %左右。
关于川崎病诊治的 研究进展
简介
• 川崎病(Kawasaki Disease,KD)又称皮肤粘膜淋 巴综合症(mucocutaneous lymph node syndrome, MCLS),已取代风湿热成为发达国家儿童后天获得 性心脏疾病的首要原因
川崎病诊断和治疗进展-PPT课件

1
川崎病(Kawasaki disease,KD),又名 皮 肤 粘 膜 淋 巴 结 综 合 征 (Mucocutaneous lymphnode Syndrome,MCLS)
日本川崎富作1967年首先报道。 病因、发病机理不明。 是以全身血管炎为主要病变急性热性发 疹性疾病,多侵犯冠状动脉,部分患儿形 成冠状动脉瘤,其中少部分患儿冠状动脉 可发生狭窄或栓塞,甚至导致心肌梗死。
5.急性非化脓性颈部淋巴结肿大,直径>1.5cm。 符合上述主要症状4项以上者即可诊断。 C:疾病不能被其他已知疾病所解释。
7
非典型KD的诊断
✓ 诊断标准6项中只有4项或3项,但在 病 程 中 UCG 或 ANGI 证 明 有 冠 状 动 脉 瘤 者(多见于<6月婴儿或>8岁年长儿) ✓ 诊断标准6项中只有4项,但可见冠 状动脉壁辉度增强(次型冠状动脉扩张 少见)。应除外其他感染疾病(病毒性 感染、溶血性链球菌感染等)
20
➢IVGG不反应者(耐药)对策 ✓重复IVGG; ✓皮质激素; ✓乌司他丁; ✓抗细胞因子疗法。
21
❖ 急期后治疗
➢ 阿斯匹林 口服剂量为5~10 mg/(kg.d),每日一次
。最近有人推荐口服剂量为2~5mg/kg,每1~2日1 次,亦有良好疗效。
➢ 双嘧达莫(潘生丁)可抑制磷酸二酯酶,使血小 板内环磷酸腺苷浓度最高,而产生抗血小板作用。 通常用量为1~2 mg/(kg.d),分2~3次服。因抗血小 板作用较弱,目前不主张单独应用。
诊断
6
第三届国际川崎病会议修订的诊断标准 (1988年12月修订)。
A:发热持续5天以上 B:1.四肢末端变化:在急性期有手足硬性水肿,掌 (跖)及指(趾)端有红斑;在恢复期,甲床被膜移 行处有膜样脱皮。
