全国二级医院原发性乳腺癌规范化诊疗
癌痛规范化治疗示范病房标准

(2022 年版)为进一步规范我国肿瘤性疾病诊疗行为,提高我国癌痛规范化治疗水平,保障医疗质量和医疗安全,改善对肿瘤患者的医疗服务,提高肿瘤患者生存质量,制定本标准。
一、科室基本标准二级以上综合医院或者肿瘤专科医院,卫生行政部门核准登记的肿瘤科、疼痛科或者晚期肿瘤治疗、临终关心相关科室。
1.三级肿瘤专科医院和三级综合医院:( 1 )开展肿瘤科临床诊疗工作 5 年以上,床位不少于 30 张,年收治中晚期肿瘤患者 800 例次以上,能够为肿瘤患者提供规范化疼痛治疗;( 2 )具有独立设置的肿瘤科门诊,能够为癌痛患者提供门诊服务,年开展癌痛治疗 240 例或者 1500 例次以上;( 3 )技术水平达到三级医院肿瘤科专业重点科室技术标准,在本省、自治区、直辖市三级医院中处于率先地位;(4)具有丰富的教学经验,具有每年培训 5 名以上癌痛治疗医师、 6 名以上癌痛治疗护士的能力。
2.二级肿瘤专科医院和二级综合医院:( 1 )开展肿瘤科临床诊疗工作 5 年以上,床位不少于 20 张,年收治晚期肿瘤患者 400 例次以上,能够为肿瘤患者提供规范化疼痛治疗;( 2 )具有独立设置的肿瘤科门诊,能够为癌痛患者提供门诊服务,年开展癌痛治疗 150 例或者 900 例次以上;( 3 )技术水平在本省、自治区、直辖市二级医院中处于领先地位;( 4 )具有培训同级医疗机构医护人员的经验和能力。
开展疼痛科临床诊疗工作 2 年以上,设置疼痛科门诊。
1.三级医院疼痛科门诊能够独立开展癌痛治疗等工作,每年开展癌痛治疗 150 例或者 1000 例次以上;或者疼痛科每年收治癌痛患者 50 例以上;具有年培训 3 名以上癌痛治疗医师、 4 名以上癌痛治疗护士的能力。
2.二级医院疼痛科门诊能够独立开展癌痛治疗等工作,每年开展癌痛治疗 80 例或者 500 例次;具有培训同级医疗机构医护人员的经验和能力。
(三)其他晚期肿瘤治疗及临终关心相关科室参照上述标准。
乳腺癌诊疗指南(2022年版)

乳腺癌诊疗指南(2022年版)
无
【期刊名称】《中国合理用药探索》
【年(卷),期】2022(19)10
【摘要】乳腺癌是女性常见的恶性肿瘤之一,发病率位居女性恶性肿瘤的首位,严重危害妇女的身心健康。
目前,通过采用综合治疗手段,乳腺癌已成为疗效最佳的实体肿瘤之一。
为进一步规范我国乳腺癌诊疗行为,提高医疗机构乳腺癌诊疗水平,改善乳腺癌患者预后,保障医疗质量和医疗安全,特制定本指南。
【总页数】26页(P1-26)
【作者】无
【作者单位】中华人民共和国国家卫生健康委员会
【正文语种】中文
【中图分类】R73
【相关文献】
1.冻伤中医诊疗指南(2022年版)
2.原发性肝癌诊疗指南(2022年版)
3.原发性肝癌诊疗指南(2022年版)
4.胰腺癌诊疗指南(2022年版)
5.原发性肝癌诊疗指南(2022年版)
因版权原因,仅展示原文概要,查看原文内容请购买。
乳腺癌诊疗规范(2021年版)

乳腺癌诊疗规范(2021年版)乳腺癌诊疗规范乳腺癌是女性常见的恶性肿瘤之一,发病率位居女性恶性肿瘤的首位,严重危害妇女的身心健康。
目前,通过采用综合治疗手段,乳腺癌已成为疗效最佳的实体肿瘤之一。
为进一步规范我国乳腺癌诊疗行为,提高医疗机构乳腺癌诊疗水平,改善乳腺癌患者预后,保障医疗质量和医疗安全,特制定本规范。
一、乳腺癌筛查乳腺癌筛查是指通过有效、简便、经济的乳腺检查措施,在无症状妇女中识别和发现具有进展潜能的癌前病变患者以及早期浸润性癌患者,以期早期发现、早期诊断及早期治疗,其最终目的是降低人群乳腺癌的死亡率。
筛查分为群体筛查和机会性筛查。
群体筛查是指在辖区或机构有组织、有计划地组织适龄妇女进行筛查;机会性筛查是指医疗保健机构结合门诊常规工作提供乳腺癌筛查服务。
妇女参加乳腺癌筛查的起始年龄:机会性筛查一般建议40岁开始,但对于乳腺癌高危人群可将筛查起始年龄提前到40岁以前。
群体筛查国内暂无推荐年龄,国际上推荐40~50岁开始,目前国内开展的群体筛查采用的年龄均属于研究或探索性质,缺乏严格随机对照研究的不同年龄成本效益分析数据。
一般风险人群妇女乳腺癌筛查策略 1.20~39岁每月1次乳腺自我检查。
每1-3年1次临床检查。
2.40~69岁适合机会性筛查和群体性筛查。
每1~2年1次乳腺X线检查。
对致密型乳腺推荐与超声检查联合。
每月1次乳腺自我检查。
每年1次临床检查。
3.70岁以上机会性筛查。
每月1次乳腺自我检查。
每年1次临床检查。
高危人群乳腺癌筛查策略建议对乳腺癌高危人群提前进行筛查,筛查间期推荐每年1次,筛查手段除了应用一般人群乳腺X线检查之外,还可以应用MRI等影像学手段。
乳腺癌高危人群符合以下3个条件,即①有明显的乳腺癌遗传倾向者②既往有乳腺导管或小叶不典型增生或小叶原位癌的患者③既往行胸部放疗。
遗传性乳腺癌-卵巢癌综合征基因检测标准如下。
具有血缘关系的亲属中有BRCA1/BRCA2基因突变的携带者。
原发性乳腺癌规范化诊疗指南

[]拼音yuán fā xìng rǔ xiàn ái guī fàn huà zhěn liáo zhǐ nán (shìxíng )《規范化診療指南(試行)》由國家衛生和計劃生育委員會于2013年4月23日衛辦醫管發〔2013〕33號印發。
本指南規定了原發性乳腺癌(簡稱乳腺癌)的診斷依據、診斷、鑒別診斷、治療原則和治療方案。
下列術語和定義適用于本指南。
乳腺癌Breastcancer全稱為原發性乳腺癌,起源于乳腺導管、小葉的。
乳腺癌保乳手術breast-conserving surgery下列縮略語適用于本指南。
ER:(Receptors, Estrogen)PR:(Receptors, Progesterone)受體CEA:(carcinoembryonicantigen)(cancerantigen 125)125CA153:(cancerantigen 153)153[]5 診斷依據病因初潮年齡和絕經年齡與乳腺癌的發病有關。
初次足月產的年齡越大,乳腺病的危險性越大。
哺乳總時間與乳腺癌危險性呈負。
有乳腺癌家族史、高脂飲食、肥胖、外源性雌過多攝入可增加乳腺癌的危險。
高危人群5.2.1 有明顯的乳腺癌傾向者。
5.2.2 既往有乳腺導管或小葉中重度不典型增生或小葉患者。
5.2.3 既往行胸部放療的患者。
臨床表現及體征5.3.1 乳腺腫塊為乳腺癌最常見的癥狀。
常為無痛性,有時伴有黏連、皮膚、樣變,皮膚潰爛等。
部分有溢液,常見于發生于大導管者或導管內癌者。
當病灶侵犯乳頭或下區時,可引起乳頭偏向腫瘤一側、扁平、回縮、凹陷、糜爛等。
5.3.2 乳頭溢液少數乳腺癌表現為乳頭溢液。
多為血性溢液,可伴有或不伴有乳腺腫塊。
5.3.3 結腫大乳腺癌可至腋窩淋巴結,表現為腋窩單發或多發淋巴結腫大。
而上及頸部淋巴結腫大為乳腺癌晚期癥狀。
乳腺癌诊疗规范2019版

乳腺癌诊疗规范(2019年版)一、适用对象第一诊断为乳腺恶性肿瘤(ICD-10:C50.900x001)二、诊断依据根据《乳腺癌诊疗规范(2018年版)》(国家卫生健康委办公厅发布,国卫办医函〔2018〕1125号)。
诊断标准:1.定性诊断:采用空芯针穿刺活检或外科手术活检及病理检查等方法明确病变是否为癌、肿瘤的分化程度以及特殊分子表达情况等与乳腺癌自身性质和生物行为学特点密切相关的属性与特征。
应对所有乳腺浸润性癌病例进行Ki-67、ER(雌激素受体)、PR(孕激素受体)、HER2免疫组化染色,HER2 2+病例应进一步行原位杂交检测。
2.分期诊断:乳腺癌的分期诊断主要目的是在制订治疗方案之前充分了解疾病的严重程度及特点,以便为选择合理的治疗模式提供充分的依据。
乳腺癌的严重程度可集中体现在肿瘤的大小、累及范围(皮肤和胸壁受累情况)、淋巴结转移和远处转移情况等方面,在临床工作中应选择合适的辅助检查方法以期获得更为准确的分期诊断信息。
3.临床表现:临床表现不能作为诊断乳腺癌的主要依据,但是在制订诊治策略时,应充分考虑是否存在合并症及伴随疾病会对整体治疗措施产生影响。
三、治疗方案的选择根据《乳腺癌诊疗规范(2018年版)》(国家卫生健康委办公厅发布,国卫办医函〔2018〕1125号)。
四、计划住院天数为9天内五、计划住院总费用为8000元内六、住院期间检查项目1.必需的检查项目(1)血常规、尿常规、大便常规+隐血;(2)肝功、肾功、电解质、血凝、肿瘤六项、CA125、CA153、传染病筛查、性激素六项;(3)胸、腹部CT、腋窝淋巴结彩超。
2.根据患者情况可选择的检查项目:乳腺超声、乳腺MRI、骨显像、头颅MRI。
七、治疗方案与药物选择1.外科手术治疗:乳房切除手术(TNM分期中0、Ⅰ、Ⅱ期及部分Ⅲ期且无手术禁忌,患者不具备实施保乳手术条件或不同意接受保留乳房手术;局部进展期或伴有远处转移的患者,经全身治疗后降期,亦可选择全乳切除术);保留乳房手术(适用于患者有保乳意愿,乳腺肿瘤可以完整切除,达到阴性切缘,并可获得良好的美容效果、同时可接受术后辅助放疗的患者);腋窝淋巴结的外科手术;乳房修复与重建;2.放射治疗:保乳术后放射治疗;改良根治术后放射治疗;新辅助化疗后术后放射治疗;乳腺重建术后放射治疗;局部区域复发后的放射治疗;3.化疗:新辅助化疗,推荐含蒽环类和(或)紫杉类药物的联合化疗方案;辅助化疗,首选含蒽环类药物联合或序贯化疗方案,以蒽环类为主的方案(如CA(E)F、A (E)C、FEC方案),蒽环类与紫杉类联合方案(如TAC),蒽环类与紫杉类序贯方案(如AC→T/P(P:紫杉醇)或FEC →T);晚期乳腺癌的化疗(常用的化疗药物包括蒽环类、紫杉类、长春瑞滨、卡培他滨、吉西他滨、铂类);4.内分泌治疗:辅助内分泌治疗(他莫昔芬、芳香化酶抑制剂),不建议与辅助化疗同时使用,一般在化疗之后使用,可以和放疗及曲妥珠单抗治疗同时使用;晚期乳腺癌的内分泌治疗(他莫昔芬、芳香化酶抑制剂、氟维司群、依维莫司联合依西美坦、孕激素或托瑞米芬、亦可考虑采用CDK4/6抑制剂联合内分泌治疗方案);5.靶向治疗:针对HER2阳性的乳腺癌患者可进行靶向治疗,国内主要药物是曲妥珠单克隆抗体,一般不与阿霉素化疗同期使用,但可以序贯使用,与非蒽环类化疗、内分泌治疗及放射治疗可同期应用;6.支持对症治疗:唑来磷酸、钙剂、奥美拉唑、氨基酸、铁剂、叶酸、维生素B12、EPO、羟考酮、吗啡、恩丹司琼、甲氧氯普胺、甲地孕酮、重组人粒细胞刺激因子、白介素-11等;4.出院医嘱:每周复查血常规,3周后再次入院化疗或内分泌治疗。
乳腺癌诊疗规范版-V1

乳腺癌诊疗规范版-V1
乳腺癌是常见的女性恶性肿瘤,其诊疗规范对患者的治疗和康复影响
非常大。
针对当前乳腺癌诊疗方面的需求,医学专家制定了“乳腺癌
诊疗规范版”,本文将对这一规范进行重新整理。
一、乳腺癌的分类
乳腺癌主要分为原发性和继发性两种类型。
原发性乳腺癌是指起源于
乳腺组织的肿瘤;继发性乳腺癌是指由原发癌病灶转移而来的乳腺癌。
二、乳腺癌的诊断
乳腺癌的诊断主要通过体检、影像学(乳腺X线摄影、彩超等)和病
理学检查(组织活检、细胞学检查等)来确定。
三、乳腺癌的治疗
乳腺癌的治疗方法包括外科手术、放疗、化疗、内分泌治疗等。
(一)外科手术
1. 保乳手术:适用于早期乳腺癌、肿瘤较小、没有转移的患者。
2. 乳腺切除术:适用于乳腺癌较大的患者,或有转移的患者。
3. 淋巴结清扫术:针对存在转移的患者,需要清理淋巴结区域。
(二)放疗
放射治疗可以扩散到乳腺、胸壁和区域淋巴结,以杀灭残留癌细胞。
(三)化疗
化疗是通过给药物破坏癌细胞的DNA,阻止癌细胞的复制,达到杀灭癌细胞的目的。
(四)内分泌治疗
内分泌治疗适用于ER/PR阳性乳腺癌患者,其主要通过使用类固醇制
剂或雌激素受体拮抗剂来防止癌细胞生长。
四、乳腺癌的康复
乳腺癌患者需要长时间的康复治疗,包括心理治疗、营养补充、运动
康复等。
综上所述,乳腺癌诊疗规范版为广大患者提供了全面规范的诊疗指导,有助于提高治疗效果和促进患者的康复。
原发性乳腺癌规范化诊疗指南_试行_
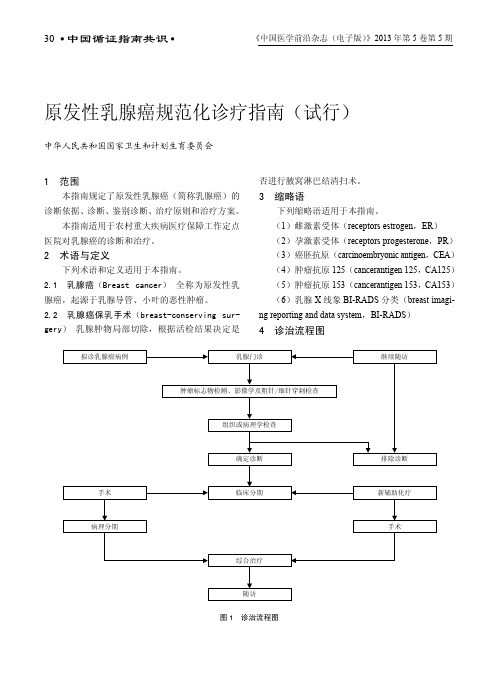
原发性乳腺癌规范化诊疗指南(试行)中华人民共和国国家卫生和计划生育委员会1 范围本指南规定了原发性乳腺癌(简称乳腺癌)的诊断依据、诊断、鉴别诊断、治疗原则和治疗方案。
本指南适用于农村重大疾病医疗保障工作定点医院对乳腺癌的诊断和治疗。
2 术语与定义下列术语和定义适用于本指南。
2.1 乳腺癌(Breast cancer) 全称为原发性乳腺癌,起源于乳腺导管、小叶的恶性肿瘤。
2.2 乳腺癌保乳手术(breast-conserving sur-gery) 乳腺肿物局部切除,根据活检结果决定是否进行腋窝淋巴结清扫术。
3 缩略语下列缩略语适用于本指南。
(1)雌激素受体(receptors estrogen,ER)(2)孕激素受体(receptors progesterone,PR)(3)癌胚抗原(carcinoembryonic antigen,CEA)(4)肿瘤抗原125(cancerantigen 125,CA125)(5)肿瘤抗原153(cancerantigen 153,CA153)(6)乳腺X线象BI-RADS分类(breast imagi-ng reporting and data system,BI-RADS)4 诊治流程图图1 诊治流程图5 诊断依据5.1 病因 月经初潮年龄和绝经年龄与乳腺癌的发病有关。
初次足月产的年龄越大,乳腺癌发病的危险性越大。
哺乳总时间与乳腺癌危险性呈负相关。
有乳腺癌家族史、高脂饮食、肥胖、外源性雌激素过多摄入可增加发生乳腺癌的危险。
5.2 高危人群 (1)有明显的乳腺癌遗传倾向者;(2)既往有乳腺导管或小叶中重度不典型增生或小叶原位癌患者;(3)既往行胸部放疗的淋巴瘤患者。
5.3 临床表现及体征5.3.1 乳腺肿块 为乳腺癌最常见的症状。
常为无痛性,有时伴有皮肤黏连、皮肤水肿、橘皮样变,皮肤溃烂等。
部分有乳头溢液,常见于发生于大导管者或导管内癌者。
当病灶侵犯乳头或乳晕下区时,可引起乳头偏向肿瘤一侧、扁平、回缩、凹陷、糜烂等。
国家卫生和计划生育委员会办公厅关于印发胃癌等五种恶性肿瘤规范

国家卫生和计划生育委员会办公厅关于印发胃癌等五种恶性肿瘤规范化诊疗指南的通知【法规类别】医务工作【发文字号】卫办医管发[2013]33号【发布部门】国家卫生和计划生育委员会【发布日期】2013.04.23【实施日期】2013.04.23【时效性】现行有效【效力级别】XE0303国家卫生和计划生育委员会办公厅关于印发胃癌等五种恶性肿瘤规范化诊疗指南的通知(卫办医管发〔2013〕33号)各省、自治区、直辖市卫生厅局(卫生和计划生育委员会),新疆生产建设兵团卫生局:为进一步推进农村居民重大疾病医疗保障工作,加强恶性肿瘤的规范化诊疗管理,规范诊疗行为,提高诊疗质量,控制诊疗费用,我们组织制定了胃癌、直肠癌、结肠癌、乳腺癌、宫颈癌等五种常见恶性肿瘤的规范化诊疗指南。
现印发给你们(请在国家卫生和计划生育委员会网站医管司主页下载),供你们在工作中参考。
附件:1.宫颈癌诊疗指南2.结肠癌诊疗指南3.胃癌诊疗指南4.原发性乳腺癌诊疗指南5.直肠癌诊疗指南国家卫生和计划生育委员会办公厅2013年4月23日附件1:宫颈癌及癌前病变规范化诊疗指南(试行)本文规范了宫颈癌的规范化诊治流程、诊断依据、诊断和鉴别诊断、治疗原则及治疗方案。
适用于农村重大疾病医疗保障工作定点医院对乳腺癌的诊断和治疗。
下列术语和定义适用于本标准。
宫颈癌前病变是指宫颈上皮内瘤变(CIN),是一组病变的统称,包括宫颈不典型增生和原位癌,为宫颈浸润癌的癌前期病变。
此类病变仍限于宫颈上皮层内,未穿透基底膜,无间质浸润。
宫颈浸润癌是指肿瘤病变穿透宫颈基底膜,发生间质浸润。
下列缩略语适用于本标准。
3.1 CA125 (carcinoma antigen)癌抗原1253.2 CEA (carcinoembryonic antigen)癌胚抗原3.3 CIN (cervical intraepithelial neoplasia)宫颈上皮内瘤变3.4 CTV (clinical target volume)临床靶区3.5 FIGO (International Federation of Gynecology and Obstetrics)国际妇产科联盟3.6 LEEP (Loop Electro-surgical Excisional Procedure)宫颈环形电切术3.7 PTV (planning target volume)计划靶区3.8 SCC (squamous cell carcinoma antigen)鳞状细胞癌抗原5.1 病因人乳头瘤病毒(HPV)感染是宫颈癌及癌前病变的首要因素。
二级乳腺病医院基本标准

(四 )至 少 配有 3名 具 有 中级 以上专业技术职务任职资格 的
护士 ;
(五 )医 技科 室至少 应具 有 2名 中级 以上专业技术职务任职
资格 的专业技术人 员;
(六 )至 少有 1名 具 有 中级 以上专业技术职务任职资格 的药
剂人员 ;
(七 )各 科 室医师结构合理 ,并 应 当能够 满足 三级 医师责任
附件
乳腺病医院基本标准 (试 行 )
(二 级医院)
-、 床位 住 院床位 10O张 以上 ; 二 、科室设置
(一 )临 床 专 业 :至 少 设 内科 、普通 外科 、整 形 外科 、妇女 保健科 、肿 瘤 科 、麻 醉 科 、康 复 医 学科 、 综 合 ICU(至 少 2张
床 )。
(二 )医 技 科 室 :至 少 设 药学部 、检 验 科 、手 术 室、输血 科
(二 )专 科设各 :至 少配各 CT、 超声、乳腺微创旋切 刀、乳
腺钼靶机 ;
(三 )信 息化设各 :有 医院信息管理 系统 ,具 各联 网运行 能
力;
(四 )病 房每床单元设各按二级综合 医院基本标准配各 ; (五 )有 与开展 的诊疗服务相适应的其 它设各 。
六、规章制度和各类人 员 岗位职责健全 ;制 定 医院感染管理
关资质 的 医疗机构提供 。 三 、人员
(一 )每 床 至少 配有 1名 卫 生技术人 员 ; (二 )每 床 至少 配 有 0.4名 护 士 ;每 个 手术 间至少 配 3名高级 以上专业技术职务任职资格 的医
师 ,每 增加 一个专业科 室至少应增加 1名 相关专业高级 以上专业
(或 血库 )、 消 毒 供 应 中心 、病 理 科 、放 射 科 、超 声 室、心 电 图 室。
二级医院临床科室基本诊疗技术标准

二级综合医院临床科室基本诊疗技术标准为有序合理使用本区域得医疗资源,学科设置与专业项目,应立足本地区常见病为主,以下所列“学科设置与专业项目”大部分引自卫生部第一周期医院评审《二级医院评审标准》中设置得《临床科室技术标准》“一般"与“重点”科室得要求。
若就是本地区非常见病,县(直辖市得区)域内已有三级综合/专科医院、100 公里范围内二级医院中已有该专业者或区域人口少于 20 万者,则为“可选”项目,非必备。
如“血液内科专业”、“烧伤整形科专业”,非常见病较多、100 公里范围内其她医疗机构已有该专业者,或人口过少、需求不足可以不设置、如有与省、自治区、直辖市卫生行政部门已发布得现行文件不一致处,以省、自治区、直辖市卫生行政部门发布得文件为准。
一、内科(学科设置与专业项目)(一)心血管内科专业1。
心脏骤停得抢救、2。
心源性休克得抢救、3、静脉临时起搏(可选)。
4.急性心肌梗塞得规范化治疗(溶栓)、5。
常见心律失常得诊治。
6。
设立心脏监护独立得护理单元(CCU)包括监测心、血压、呼吸、血氧饱与度、7。
高血压急诊抢救。
8、高血压得诊治(包括 24 小时动态血压监测、高血压规范化治疗)。
9、慢性心功能不全得规范化诊治。
10。
急性心力衰竭得抢救。
11、冠状动脉粥样硬化性心脏病得规范化诊治、(二)呼吸内科专业1、支气管哮喘与慢性阻塞性肺病(COPD)分级与规范化治疗。
2、肺炎与COPD急性加重期得病原学检查及抗感染得合理应用。
3。
支气管肺癌得早期诊断、临床分期与规范化治疗、4、大咯血得诊断与治疗。
5、自发性气胸诊断与治疗,张力性气胸得救治。
6.急性与慢性呼吸衰竭得诊断与治疗。
7.呼吸道传染病得诊断与鉴别诊断。
8、肺功能检查。
9、纤维支气管镜检查(可选)。
(三)消化内科专业1、能够正确、规范地诊断与治疗消化系统常见病多发病、2。
消化道大出血得诊治:消化道大出血得综合抢救:急诊内镜诊断及内镜下治疗(食管、胃底静脉曲张出血镜下治疗,三腔二囊管压迫止血及其她原因出血得内镜下止血治疗)。
卫生部办公厅关于开展“癌痛规范化治疗示范病房”创建活动的通知

卫生部办公厅关于开展“癌痛规范化治疗示范病房”创建活动的通知文章属性•【制定机关】卫生部(已撤销)•【公布日期】2011.03.30•【文号】卫办医政发[2011]43号•【施行日期】2011.03.30•【效力等级】部门规范性文件•【时效性】现行有效•【主题分类】正文卫生部办公厅关于开展“癌痛规范化治疗示范病房”创建活动的通知(卫办医政发〔2011〕43号)各省、自治区、直辖市卫生厅局,新疆生产建设兵团卫生局:为进一步加强我国肿瘤规范化诊疗管理,提高癌痛规范化治疗水平,改善对肿瘤患者的医疗服务,提高肿瘤患者生存质量,我部决定于2011-2013年在全国范围内开展“癌痛规范化治疗示范病房”创建活动。
现将活动方案印发给你们,请遵照执行。
各省级卫生行政部门要按照要求,切实加强组织领导,结合本地实际认真组织实施,确保创建活动顺利开展,并及时将活动有关情况报送我部医政司。
联系人:卫生部医政司邓一鸣、胡瑞荣、焦雅辉电话:************、68792097传真:************E-mail:*****************附件:2011-2013年“癌痛规范化治疗示范病房”创建活动方案二〇一一年三月三十日附件:2011-2013年“癌痛规范化治疗示范病房”创建活动方案为进一步加强我国肿瘤规范化诊疗管理,提高癌痛规范化治疗水平,提高肿瘤患者生存质量,保障医疗质量和安全,改善医疗服务,制定本方案。
一、指导思想按照深化医药卫生体制改革有关要求,进一步加强我国肿瘤规范化诊疗管理,提高癌痛规范化治疗水平,改善肿瘤患者的生存质量,提高医疗质量,保障医疗安全。
二、活动目标利用3年时间,通过开展“癌痛规范化治疗示范病房”创建活动,至2013年底,在全国范围内创建150个“癌痛规范化治疗示范病房”(以下简称“示范病房”),其中三级医院示范病房100个,地市级二级和县级二级医院示范病房50个。
通过示范病房的带动和示范作用,以点带面,不断提高我国肿瘤规范化诊疗水平,加强麻醉和精神药品临床应用管理,提高肿瘤患者生存质量。
原发性双侧乳腺癌的诊治

原发性双侧乳腺癌的诊治
郑琳;王杰
【期刊名称】《江苏大学学报(医学版)》
【年(卷),期】2006(016)005
【摘要】目的: 探讨原发性双侧乳腺癌的临床特征、治疗和预后. 方法: 回顾了我院2002年1月~2006年3月经病理组织学证实的12例原发性双侧乳腺癌患者的临床资料,结合文献复习对原发性双侧乳腺癌的诊断标准、发病率、病因及危险因素、治疗方式及预后进行讨论. 结果: 12例均符合原发性双侧乳腺癌的诊断标准,同时性2例,异时性10例, 4例(33.3%)有家族史,第一癌发病年龄较轻,绝经前9例(75%),病理类型以浸润性导管癌和特殊类型为主,有4例(33.3%)ER、HER2、p53基因表达水平有差异,首发侧病期亦较早,经综合治疗后目前生存情况良好. 结论: 应重视双侧乳腺癌的发生,单侧乳腺癌发生后应积极随访以早期发现对侧病变,并采取综合治疗措施.
【总页数】3页(P446-448)
【作者】郑琳;王杰
【作者单位】南京医科大学附属常州第二人民医院乳腺外科,江苏,常州,213003;南京医科大学附属常州第二人民医院普外科,江苏,常州,213003
【正文语种】中文
【中图分类】R737.9
【相关文献】
1.33例双侧原发性乳腺癌临床诊治分析 [J], 范苑林;徐泰;张思明;丘冬琴;李小苑;宋君凤
2.原发性双侧乳腺癌的诊治进展 [J], 龙佳丰;雷正武
3.原发性双侧乳腺癌诊治及预后35例分析 [J], 尤俊;许林;张志明;洪明
4.异时性原发性双侧乳腺癌2例诊治体会 [J], 刘海东
5.原发性双侧乳腺癌36例临床诊治分析 [J], 崔殿龙;解百宜;胡蒙;包传恩;陈玉强因版权原因,仅展示原文概要,查看原文内容请购买。
2022中国乳腺癌规范诊疗质量控制指标(全文版)

乳腺癌在 2022 年已成为全球发病率最高的恶性肿瘤,在中国女性中,其发病率亦连续多年高居首位,且仍呈持续上升趋势。
得益于筛查及早诊早治的普及,以及治疗水平的不断进步,我国乳腺癌患者 5 年生存率已大幅提升,但不同地区间诊断及治疗水平仍存在较大差异。
2022 年,国家卫生健康委员会主导领导成立了国家肿瘤质控中心,推行肿瘤诊疗质量控制,规范肿瘤诊疗行为,促进全国范围内肿瘤诊疗规范化、同质化、标准化,最终提升恶性肿瘤患者的生存率和生活质量。
为进一步推动乳腺癌规范化诊疗质控工作,国家癌症中心、国家肿瘤质控中心委托国家肿瘤质控中心乳腺癌专家委员会,依据《乳腺癌诊疗规范》、《乳腺癌合理用药指南》、《中国晚期乳腺癌规范诊疗指南》等国家级乳腺癌诊疗指南规范,结合循证医学、临床经验,在符合科学性、普适性、规范性、可操作性指导原则下,起草并制定了《中国乳腺癌规范诊疗质量控制指标(2022 版)》,具体如下。
乳腺癌患者首次治疗前完成临床 TNM 分期诊断的病例数占同期接受首次治疗的乳腺癌患者病例数的比例。
乳腺癌患者首次治疗前完成临床 TNM 分期诊断率=∑乳腺癌患者首次治疗前完成临床 TNM 分期诊断的病例数/∑ 同期接受首次治疗的乳腺癌患者病例数×100%。
治疗前全面评估病情,是肿瘤规范化治疗的基础。
TNM 分期诊断普通需在首次治疗前 30 d 内完成。
乳腺癌患者首次治疗前完成临床 TNM 分期检查评估的病例数占同期接受首次治疗的乳腺癌患者病例数的比例。
乳腺癌患者首次治疗前完成临床 TNM 分期检查评估率=∑乳腺癌患者首次治疗前完成临床 TNM 分期检查评估的病例数/∑ 同期接受首次治疗的乳腺癌患者病例数×100%。
治疗前全面评估病情,是肿瘤规范化治疗的基础。
临床 TNM分期检查符合基本策略 1 或者符合基本策略 2。
(1)基本策略 1:乳腺超声或者乳腺 X 线(钼靶)或者乳腺磁共振成像+胸部 CT+腹部超声(或者腹部 CT 或者腹部磁共振成像);(2)基本策略 2 :乳腺超声或者乳腺 X 线(钼靶)或者乳腺磁共振成像+正电子发射计算机断层扫描 TNM 分期检查普通需在首次治疗前 30 d 内完成。
全国肿瘤规范化诊疗专家委员会名单

全国肿瘤规范化诊疗专家委员会名单(各专业组专家名单按姓氏笔画排序)专业姓名单位备注顾问吴孟超第二军医大学附属东方肝胆外科医院中国科学院院士汤钊猷复旦大学附属中山医院中国工程院院士孙燕中国医学科学院肿瘤医院中国工程院院士郝希山天津医科大学附属肿瘤医院中国工程院院士陈赛娟上海交通大学医学院附属瑞金医院中国工程院院士曾益新中山大学附属肿瘤医院中国科学院院士周良辅复旦大学附属华山医院中国工程院院士郑树森浙江大学医学院附属第一医院中国工程院院士邱蔚六上海交通大学医学院附属第九人民医院中国工程院院士颅脑肿瘤于春江北京市三博复兴脑科医院朱剑虹复旦大学附属华山医院张力伟首都医科大学附属北京天坛医院张俊廷首都医科大学附属北京天坛医院陈忠平中山大学附属肿瘤医院凌锋首都医科大学宣武医院章翔第四军医大学西京医院鼻咽喉肿瘤孙艳北京肿瘤医院张秋航首都医科大学宣武医院房居高首都医科大学附属北京同仁医院罗京伟中国医学科学院肿瘤医院唐平章中国医学科学院肿瘤医院徐振刚中国医学科学院肿瘤医院郭翔中山大学附属肿瘤医院韩德民首都医科大学附属北京同仁医院食管癌于振涛天津医科大学附属肿瘤医院毛友生中国医学科学院肿瘤医院王群复旦大学附属中山医院戎铁华中山大学附属肿瘤医院韩泳涛四川省肿瘤医院赫捷中国医学科学院肿瘤医院肺癌支修益首都医科大学宣武医院王洁北京肿瘤医院王天佑首都医科大学附属北京友谊医院王长利天津医科大学附属肿瘤医院刘伦旭四川大学华西医院刘德若中日友好医院何建行广州医学院第一附属医院吴一龙广东省人民医院李单青中国医学科学院北京协和医院周清华天津医科大学总医院姜格宁同济大学附属上海肺科医院韩宝惠上海交通大学医学院附属上海市胸科医院乳腺癌王水南京医科大学第一附属医院王永胜山东省肿瘤医院孙强中国医学科学院北京协和医院张保宁中国医学科学院肿瘤医院邵志敏复旦大学附属肿瘤医院欧阳涛北京肿瘤医院曹旭晨天津医科大学附属肿瘤医院原发性肝癌毛一雷中国医学科学院北京协和医院王伟林浙江大学医学院附属第一医院刘连新哈尔滨医科大学第一附属医院朱继业北京大学人民医院邢宝才北京肿瘤医院杨甲梅第二军医大学附属东方肝胆外科医院沈锋第二军医大学附属东方肝胆外科医院陈孝平华中科技大学同济医学院附属同济医院陈敏山中山大学附属肿瘤医院周俭复旦大学附属中山医院董家鸿中国人民解放军总医院蔡建强中国医学科学院肿瘤医院樊嘉复旦大学附属中山医院戴朝六中国医科大学附属第二医院胰腺癌王春友华中科技大学同济医学院附属协和医院杨尹默北京大学第一医院赵玉沛中国医学科学院北京协和医院倪泉兴复旦大学附属华山医院郭克健中国医科大学附属第一医院胃癌刘玉村北京大学第一医院朱正纲上海交通大学医学院附属瑞金医院陈凛中国人民解放军总医院季加孚北京肿瘤医院赵平中国医学科学院肿瘤医院徐惠绵中国医科大学附属第一医院梁寒天津医科大学附属肿瘤医院结直肠癌万德森中山大学附属肿瘤医院王杉北京大学人民医院付传刚第二军医大学附属长海医院兰平中山大学附属第六医院冯奉仪中国医学科学院肿瘤医院叶颖江北京大学人民医院许剑民复旦大学附属中山医院何裕隆中山大学附属第一医院宋纯辽宁省肿瘤医院张苏展浙江大学医学院附属第二医院汪建平中山大学附属第六医院沈琳北京肿瘤医院林锋广东省人民医院秦新裕复旦大学附属中山医院顾晋北京肿瘤医院蔡三军复旦大学附属肿瘤医院潘志忠中山大学附属肿瘤医院泌外科肿瘤叶定伟复旦大学附属肿瘤医院孙光天津医科大学第二医院那彦群北京大学首钢医院李鸣北京肿瘤医院李长岭中国医学科学院肿瘤医院李汉忠中国医学科学院北京协和医院周利群北京大学第一医院周芳坚中山大学附属肿瘤医院骨肿瘤牛小辉北京积水潭医院王臻西京医院刘忠军北京大学第三医院肖建茹上海长征医院郭卫北京大学人民医院血液病王建祥中国医学科学院血液病研究所血液病医院王健民第二军医大学附属长海医院任汉云北京大学第一医院刘启发南方医科大学南方医院沈志祥上海交通大学医学院附属瑞金医院邵宗鸿天津医科大学总医院顾龙君上海交通大学医学院附属上海儿童医学中心黄晓军北京大学人民医院妇科肿瘤马丁华中科技大学同济医学院附属同济医院孔北华山东大学齐鲁医院王建六北京大学人民医院沈铿中国医学科学院北京协和医院郎景和中国医学科学院北京协和医院高国兰中航工业中心医院谢幸浙江大学医学院附属妇产科医院口腔肿瘤张志愿上海交通大学医学院附属第九人民医院张陈平上海交通大学医学院附属第九人民医院李龙江四川大学华西口腔医院俞光岩北京大学口腔医院赵怡芳武汉大学口腔医学院郭传瑸北京大学口腔医院黄洪章中山大学光华口腔医院肿瘤化疗于丁湖北省肿瘤医院巴一天津医科大学附属肿瘤医院王华庆天津医科大学附属肿瘤医院王雅杰第二军医大学附属长海医院冯继锋江苏省肿瘤医院叶胜龙复旦大学附属中山医院白玉贤黑龙江省肿瘤医院石远凯中国医学科学院肿瘤医院刘云鹏中国医科大学附属第一医院张俊上海交通大学医学院附属瑞金医院李进复旦大学附属肿瘤医院姜文奇中山大学附属肿瘤医院洪小南复旦大学附属肿瘤医院秦叔逵中国人民解放军第八一医院肿瘤放射与介入治疗于金明山东省肿瘤医院王平天津医科大学附属肿瘤医院王建华复旦大学附属中山医院卢泰祥中山大学附属肿瘤医院刘阿力首都医科大学附属北京天坛医院李槐中国医学科学院肿瘤医院李晔雄中国医学科学院肿瘤医院陆骊工广东省人民医院周云峰武汉大学中南医院修霞卫生部北京医院徐国镇中国医学科学院肿瘤医院郭志天津医科大学附属肿瘤医院章真复旦大学附属肿瘤医院蒋国梁复旦大学附属肿瘤医院滕皋军东南大学附属中大医院病理于士柱天津医科大学总医院吕宁中国医学科学院肿瘤医院孙保存天津医科大学附属肿瘤医院杜祥复旦大学附属肿瘤医院步宏四川大学华西医院陈杰中国医学科学院北京协和医院周晓燕复旦大学附属肿瘤医院梁智勇中国医学科学院北京协和医院游伟程北京肿瘤医院影像诊断叶兆祥天津医科大学附属肿瘤医院叶慧义中国人民解放军总医院刘佩芳天津医科大学附属肿瘤医院李选北京大学第三医院陈敏华北京肿瘤医院周纯武中国医学科学院肿瘤医院金征宇中国医学科学院北京协和医院彭卫军复旦大学附属肿瘤医院。
乳腺癌诊疗要求规范(2018年版)

乳腺癌诊疗规范(2018年版)乳腺癌是女性常见的恶性肿瘤之一,发病率位居女性恶性肿瘤的首位,严重危害妇女的身心健康。
目前,通过采用综合治疗手段,乳腺癌已成为疗效最佳的实体肿瘤之一。
为进一步规范我国乳腺癌诊疗行为,提高医疗机构乳腺癌诊疗水平,改善乳腺癌患者预后,保障医疗质量和医疗安全,特制定本规范。
一、乳腺癌筛查乳腺癌筛查是指通过有效、简便、经济的乳腺检查措施,在无症状妇女中识别和发现具有进展潜能的癌前病变患者以及早期浸润性癌患者,以期早期发现、早期诊断及早期治疗,其最终目的是降低人群乳腺癌的死亡率。
筛查分为群体筛查(mass screening)和机会性筛查(opportunistic screening)。
群体筛查是指在辖区或机构有组织、有计划地组织适龄妇女进行筛查;机会性筛查是指医疗保健机构结合门诊常规工作提供乳腺癌筛查服务。
妇女参加乳腺癌筛查的起始年龄:机会性筛查一般建议40岁开始,但对于乳腺癌高危人群可将筛查起始年龄提前到40岁以前。
群体筛查国内暂无推荐年龄,国际上推荐40~50岁开始,目前国内开展的群体筛查采用的年龄均属于研究或探索性质,缺乏严格随机对照研究的不同年龄成本效益分析数据。
(一)一般风险人群妇女乳腺癌筛查策略1.20~39岁(1)每月1次乳腺自我检查。
(2)每1-3年1次临床检查。
2.40~69岁(1)适合机会性筛查和群体性筛查。
(2)每1~2年1次乳腺X线检查(条件不具备时,可选择乳腺超声检查)。
(3)对致密型乳腺(腺体为c型或d型)推荐与超声检查联合。
(4)每月1次乳腺自我检查。
(5)每年1次临床检查。
3.70岁以上(1)机会性筛查(有症状或可疑体征时进行影像学检查)。
(2)每月1次乳腺自我检查。
(3)每年1次临床检查。
(二)高危人群乳腺癌筛查策略建议对乳腺癌高危人群提前进行筛查(小于40岁),筛查间期推荐每年1次,筛查手段除了应用一般人群乳腺X线检查之外,还可以应用MRI等影像学手段。
肿瘤科常见疾病分级诊疗指南 乳腺癌

肿瘤科常见疾病分级诊疗指南乳腺癌一.疾病相关情况(一)定义:乳腺癌(Breast cancer),全称为原发性乳腺癌,起源于乳腺导管、小叶的恶性肿瘤。
(二)分类:病理类型分为非浸润性癌、早期浸润性癌、浸润性特殊癌、浸润性非特殊癌和其它罕见癌。
(三)诊断1.临床诊断:乳腺位于体表,详细询问病史和临床体检,多数肿块可得以发现,进一步的辅助检查可明确诊断。
早期患者肿块微小或不明确,体检不易触及,需借助多种影像学检查方可诊断。
2.病理诊断:建议治疗前采用粗针穿刺检查,以获得病理组织学证据,并进行ER、PR、HER-2等免疫组化检测。
二.门诊分级诊疗指南(一)三级医疗机构下转标准:1.各类乳腺肿块初诊及随访;2.术后病情稳定,仅需康复医疗或定期复诊影像学(乳腺X线摄影\乳腺彩超)等检查;3.各类乳腺癌手术后恢复期病情稳定,无需继续住院或特殊治疗,但需长期管理的;4.乳腺癌术后的对症支持治疗;5.晚期乳腺癌的姑息治疗:仅需保守、支持、姑息治疗或临终关怀的。
(二)二级及二级以下医疗机构上转标准:1.各类乳腺肿块的会诊,肿块性质不能明确者;2.肿瘤标志物检测、粗针/细针穿刺、乳腺X线摄影、乳腺MRI等检查;3.进一步ER、PR、HER-2等免疫组化检测;4.术后辅助内分泌治疗;5.乳腺癌化疗后,中重度消化道反应或骨髓抑制者的对症治疗。
三.住院分级诊疗指南(一)三级医疗机构下转标准:1.完成各类乳腺肿块的初筛,对诊断明确、有手术指征的乳腺区段、象限的良性肿块可施行手术治疗;2.各类乳腺癌手术后恢复期;3.切口感染需较长时间换药或出现术后并发症需长期住院治疗者;4.晚期乳腺癌的姑息治疗:仅需保守、支持、姑息治疗或临终关怀的。
(二)二级及二级以下医疗机构上转标准:对于需要手术治疗者进行规范手术治疗,不建议市县级医院开展此类手术。
乳腺癌规范化的手术、放疗、化疗、内分泌治疗、分子靶向治疗等综合治疗,并制定长期随访及后续治疗方案。
二级综合医院临床科室基本诊疗标准

新生儿溶血病的诊治
3
新生儿传染病的诊断
4
儿童重症肺炎和支原体肺炎的诊治
5
小儿腹泻的标准化液体疗法
6
儿童出血性疾病的诊治
7
血尿的诊断和鉴别诊断
8
急慢性肾炎及原发性肾病综合征的诊治
9
急性呼吸衰竭的诊断和急救。
10
各种先天性心脏病的诊断
11
儿童甲亢、甲减、糖尿病的诊治
12
川崎病的诊断和治疗
13
心肌炎的诊断和治疗
泌尿系统感染(急性肾盂肾炎、慢性肾盂肾炎、膀胱炎)的诊治
6
急性肾功能衰竭的诊断和治疗
7
慢性肾功能衰竭的诊断和治疗
8
腹膜透析、血液透析(可选)
(6) 神经外科
序列号
诊疗项目
完成
1
神经系统危重病人抢救(包括昏迷、脑疝、呼吸肌麻痹、癫痫持续状态等)
2
脑血管病的鉴别诊断和治疗
3
颅内高压常见病原学检查及对症治疗
9
计划生育手术并发症及计划生育药物不良反应的诊治
(二)产科
序列号
诊疗项目
完成
1
围产期保健规范化管理:
(1) 胎儿产前筛查
(2)B产前诊断
(3) 胎儿宫内状况监测、胎儿成熟度监测和胎盘功能监测
2
妊娠及分娩并发症的诊治(妊娠高血压、胆汁淤积、妊娠糖尿病、胎盘前置、胎盘早剥、羊水量异常、多胎妊娠、产后出血、胎位异常、子宫破裂等)
2
各种白血病的诊断与规范治疗
3
骨髓增生异常综合征的诊断与规范治疗
4
再生障碍性贫血的诊断与规范化治疗
5
多发性骨髓瘤的诊断与规范化治疗
6
二级医院临床科室基本诊疗技术标准

二级综合医院临床科室基本诊疗技术标准为有序合理使用本区域的医疗资源,学科设臵与专业项目,应立足本地区常见病为主,以下所列“学科设臵与专业项目”大部分引自卫生部第一周期医院评审《二级医院评审标准》中设臵的《临床科室技术标准》“一般”与“重点”科室的要求。
若是本地区非常见病,县(直辖市的区)域内已有三级综合/专科医院、100 公里范围内二级医院中已有该专业者或区域人口少于 20 万者,则为“可选”项目,非必备。
如“血液内科专业”、“烧伤整形科专业”,非常见病较多、100 公里范围内其他医疗机构已有该专业者,或人口过少、需求不足可以不设臵。
如有与省、自治区、直辖市卫生行政部门已发布的现行文件不一致处,以省、自治区、直辖市卫生行政部门发布的文件为准。
一、内科(学科设置与专业项目)(一)心血管内科专业1.心脏骤停的抢救。
2.心源性休克的抢救。
3.静脉临时起搏(可选)。
4.急性心肌梗塞的规范化治疗(溶栓)。
5.常见心律失常的诊治。
6.设立心脏监护独立的护理单元(CCU)包括监测心、血压、呼吸、血氧饱和度。
7.高血压急诊抢救。
8.高血压的诊治(包括 24 小时动态血压监测、高血压规范化治疗)。
9.慢性心功能不全的规范化诊治。
10.急性心力衰竭的抢救。
11.冠状动脉粥样硬化性心脏病的规范化诊治。
(二)呼吸内科专业1.支气管哮喘和慢性阻塞性肺病(COPD)分级与规范化治疗。
2.肺炎和 COPD 急性加重期的病原学检查及抗感染的合理应用。
3.支气管肺癌的早期诊断、临床分期与规范化治疗。
4.大咯血的诊断与治疗。
5.自发性气胸诊断与治疗,张力性气胸的救治。
6.急性和慢性呼吸衰竭的诊断与治疗。
7.呼吸道传染病的诊断与鉴别诊断。
8.肺功能检查。
9.纤维支气管镜检查(可选)。
(三)消化内科专业1.能够正确、规范地诊断与治疗消化系统常见病多发病。
2.消化道大出血的诊治:消化道大出血的综合抢救:急诊内镜诊断及内镜下治疗(食管、胃底静脉曲张出血镜下治疗,三腔二囊管压迫止血及其他原因出血的内镜下止血治疗)。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
原发性乳腺癌规范化诊疗指南(试行)1 范围本指南规定了原发性乳腺癌(简称乳腺癌)的诊断依据、诊断、鉴别诊断、治疗原则和治疗方案。
本指南适用于农村重大疾病医疗保障工作定点医院对乳腺癌的诊断和治疗。
2 术语与定义下列术语和定义适用于本指南。
2.1 乳腺癌Breast cancer全称为原发性乳腺癌,起源于乳腺导管、小叶的恶性肿瘤。
2.2 乳腺癌保乳手术breast-conserving surgery乳腺肿物局部切除,根据活检结果决定是否进行腋窝淋巴结清扫术。
3 缩略语下列缩略语适用于本指南。
3.1 ER:(Receptors, Estrogen)雌激素受体3.2 PR:(Receptors, Progesterone)孕激素受体3.3 CEA:(carcinoembryonic antigen) 癌胚抗原3.4 CA125(cancerantigen 125)肿瘤抗原1253.5 CA153:(cancerantigen 153)肿瘤抗原1533.6 BI-RADS:(Breast Imaging Reporting and Data System)乳腺X线象BI-RADS分类4 诊治流程图5 诊断依据 5.1 病因月经初潮年龄和绝经年龄与乳腺癌的发病有关。
初次足月产的年龄越大,乳腺癌发病的危险性越大。
哺乳总时间与乳腺癌危险性呈负相关。
有乳腺癌家族史、高脂饮食、肥胖、外源性雌激素过多摄入可增加发生乳腺癌的危险。
5.2 高危人群5.2.1 有明显的乳腺癌遗传倾向者。
5.2.2 既往有乳腺导管或小叶中重度不典型增生或小叶原位肿瘤标志物检测、影像学及粗针/细针穿刺检查组织或病理学检查拟诊乳腺癌病例乳腺门诊继续随访临床分期 新辅助化疗手术排除诊断确定诊断 病理分期手术综合治疗 随访癌患者。
5.2.3 既往行胸部放疗的淋巴瘤患者。
5.3 临床表现及体征5.3.1 乳腺肿块为乳腺癌最常见的症状。
常为无痛性,有时伴有皮肤黏连、皮肤水肿、橘皮样变,皮肤溃烂等。
部分有乳头溢液,常见于发生于大导管者或导管内癌者。
当病灶侵犯乳头或乳晕下区时,可引起乳头偏向肿瘤一侧、扁平、回缩、凹陷、糜烂等。
5.3.2 乳头溢液少数乳腺癌表现为乳头溢液。
多为血性溢液,可伴有或不伴有乳腺肿块。
5.3.3 淋巴结肿大乳腺癌可转移至腋窝淋巴结,表现为腋窝单发或多发淋巴结肿大。
而锁骨上及颈部淋巴结肿大为乳腺癌晚期症状。
5.3.4 隐匿性乳腺癌少数病例以腋窝淋巴结肿大作为首发症状而就诊,而未找到乳腺原发灶。
5.3.5 炎性乳癌生长迅速,临床表现为乳腺广泛发红,伴有局部皮肤水肿,局部皮肤温度可有轻度升高。
本病易误诊为乳腺炎,两者鉴别要点是乳腺炎疼痛较重、局部皮肤温度升高明显,常伴有发热等全身症状。
5.4 辅助检查5.4.1 实验室检查乳腺癌的肿瘤标记物在诊断方面均只能作参考。
在术后复发和转移的监测方面可能更有价值。
常用的有CAl53、CEA、CA125等。
5.4.2 影像学检查5.4.2.1 乳腺X线摄影是乳腺癌影像诊断最基本的方法,可检出临床触诊阴性的乳腺癌。
常规摄片体位包括双侧乳腺内外侧斜位(MLO)及头足位(CC),必要时可采取一些特殊摄影技术,包括局部加压摄影、放大摄影或局部加压放大摄影,使病灶更好地显示。
不建议对35岁以下、无明确乳腺癌高危因素、或临床体检未发现异常的妇女进行乳腺X线检查。
美国放射学会(ACR)制定了乳腺影像报告及数据系统(BI-RADS)分类,见附录3。
5.4.2.2 乳腺超声检查超声成像简便、经济,无辐射,可用于所有怀疑为乳腺病变的人群,是评估35岁以下妇女、青春期、妊娠期及哺乳期妇女乳腺病变的首选影像检查方法。
可同时进行腋窝超声扫描,观察是否有肿大淋巴结。
5.4.3 细胞学及病理组织检查5.4.3.1 细胞学及组织学检查:对乳头溢液作细胞学涂片检查,乳头糜烂疑为Paget氏病时可行糜烂部位的刮片或印片细胞学检查;细针穿刺吸取细胞学检查简便易行,应用广泛,假阳性率约为1%。
针吸细胞学检查对预后无影响。
活组织检查分切除和切取活检。
除非肿瘤很大,一般均应作切除活检。
5.4.3.2 粗针穿刺组织学检查可在B超、乳腺X线像引导下进行,粗针穿刺检查可获得组织学证据,并可进行ER、PR、HER-2等免疫组化检测,为制定治疗计划提供依据。
建议有条件单位开展该项目,逐步取代开放活检及细针穿刺细胞学检查。
6 乳腺癌分类和分期6.1 乳腺癌的分类乳腺癌组织学分类(WHO2003)上皮性肿瘤浸润性导管癌,非特殊类型8500/3混合型癌多形性癌伴有破骨样巨细胞的癌伴有绒癌特征的癌伴有黑色素细胞特征的癌8022/3 8035/3浸润性小叶癌8520/3 小管癌8211/3 浸润性筛状癌8201/3 髓样癌8510/3 粘液癌和其他富于粘液的肿瘤粘液癌囊腺癌和柱状细胞粘液癌印戒细胞癌8480/3 8480/3 8490/3神经内分泌肿瘤实性神经内分泌癌非典型类癌小细胞/燕麦细胞癌大细胞神经内分泌癌8249/3 8041/3 8013/3浸润性乳头状癌8503/3 浸润性微乳头状癌8507/3 大汗腺癌8401/3化生性癌纯上皮化生性癌鳞状细胞癌腺癌伴梭形细胞化生腺鳞癌粘液表皮样癌上皮/间叶混合性化生性癌8575/3 8575/3 8070/3 8572/3 8560/3 8430/3 8575/3富于脂质的癌8314/3 分泌型癌8502/3 嗜酸细胞癌8290/3 腺样囊性癌8200/3 腺泡细胞癌8550/3 富于糖原的透明细胞癌8315/3 皮脂腺癌8410/3 炎症型癌8530/3 小叶性瘤变小叶原位癌8520/2 导管内增生性病变普通导管增生平坦上皮非典型增生非典型性导管增生导管原位癌8500/2 微小浸润癌导管内乳头状肿瘤中心型乳头状瘤外周型乳头状瘤非典型性乳头状瘤导管内乳头状癌囊内乳头状癌8503/0 8503/0 8503/2 8504/2良性上皮增生腺病及其亚型硬化性腺病大汗腺腺病盲管性腺病微腺性腺病腺肌上皮腺病放射性瘢痕/复杂性硬化性病变腺瘤管状腺瘤泌乳腺瘤大汗腺腺瘤多形性腺瘤导管腺瘤8211/0 8204/0 8401/0 8940/0 8503/0肌上皮病变肌上皮增生症腺肌上皮腺病腺肌上皮瘤8983/0 恶性肌上皮瘤8982/3间叶性肿瘤血管瘤9120/0血管瘤病血管周细胞瘤9150/1假血管瘤样间质增生肌纤维母细胞瘤8825/0纤维瘤病(侵袭性)8821/1炎性肌纤维母细胞瘤8825/1脂肪瘤8850/0 血管脂肪瘤8861/0 颗粒细胞瘤9580/0神经纤维瘤9540/0神经鞘瘤9560/0血管肉瘤9120/3 脂肪肉瘤8850/3 横纹肌肉瘤8900/3 骨肉瘤9180/3 平滑肌瘤8890/0 平滑肌肉瘤8890/3纤维上皮性肿瘤纤维腺瘤9010/0叶状肿瘤良性交界性恶性9020/1 9020/0 9020/1 9020/3导管周围间质肉瘤,低级别9020/3 乳腺错构瘤乳头部肿瘤乳头腺瘤汗管腺瘤乳头Paget氏病8506/0 8407/0 8540/3恶性淋巴瘤弥漫性大B细胞淋巴瘤Burkitt淋巴瘤9680/3 9687/3结外边缘区MALT型B细胞淋巴瘤滤泡性淋巴瘤9699/3 9690/3转移性肿瘤男性乳腺肿瘤男性乳腺发育癌浸润癌原位癌8500/3 8500/26.2 乳腺癌分期原发肿瘤(T)原发肿瘤的分期定义临床与病理一致。
如果肿瘤的大小由体检得到,可用T1、T2或T3来表示。
如果用乳腺X线摄片或病理学等其他方法测量得到,可用T1的亚分类。
肿瘤大小应精确到0.1cm。
AJCC乳腺癌TNM分期Tx 原发肿瘤无法评估T0 没有原发肿瘤证据Tis 原位癌错误!未找到引用源。
Tis (DCIS)导管原位癌Tis (LCIS)小叶原位癌Tis (Paget’s)乳头Paget’s病,不伴有肿块注:伴有肿块的Paget’s病按肿瘤大小分类。
T1 肿瘤最大直径≤2cmT1mi 微小浸润癌,最大直径≤0.1cmT1a 肿瘤最大直径>0.1cm, 但≤0.5cmT1b 肿瘤最大直径>0.5cm, 但≤1cmT1c 肿瘤最大直径>1cm, 但≤2cmT2 肿瘤最大径大>2cm, 但≤5cmT3 肿瘤最大径>5 cmT4 无论肿瘤大小,直接侵及胸壁或皮肤T4a 肿瘤侵犯胸壁,不包括胸肌T4b 乳腺皮肤水肿(包括橘皮样变),或溃疡,或不超过同侧乳腺的皮肤卫星结节T4c 同时包括T4a和T4b。
T4d 炎性乳腺癌错误!未找到引用源。
区域淋巴结(N)临床NX 区域淋巴结不能确定(例如曾经切除)N0 区域淋巴结无转移N1 同侧腋窝淋巴结转移,可活动N2 同侧腋窝淋巴结转移,固定或相互融合或缺乏同侧腋窝淋巴结转移的临床证据,但临床上发现有同侧内乳淋巴结转移* N2a 同侧腋窝淋巴结转移,固定或相互融合N2b 有内乳淋巴结转移的临床征象,而无同侧腋窝淋巴结转移的临床证据*N3 同侧锁骨下淋巴结转移伴或不伴有腋窝淋巴结转移;或临床上发现同侧内乳淋巴结转移和腋窝淋巴结转移的临床证据*;或同侧锁骨上淋巴结转移伴或不伴腋窝或内乳淋巴结转移N3a 同侧锁骨下淋巴结转移N3b 同侧内乳淋巴结及腋窝淋巴结转移N3c 同侧锁骨上淋巴结转移病理学分期(pN)pNx 区域淋巴结无法评估(例如过去已切除,或未进行病理学检查)pN0 无组织学上区域淋巴结转移。
pN1 1~3个同侧腋窝可活动的转移淋巴结,和/或通过前哨淋巴结切除发现内乳淋巴结有微小转移灶,但临床上未发现** pN1mi 微小转移(>0.2 mm, 但<2.0 mm)pN1a 1-3个腋窝淋巴结转移pN1b 通过前哨淋巴结切除发现内乳淋巴结有微小转移灶,但临床上未发现**pN1 1-3个腋窝淋巴结转移,以及通过前哨淋巴结切除发现内乳淋巴结有微小转移灶,但临床上未发现**(在阳性腋窝淋巴结阳性淋巴结>3个的情况下,内乳淋巴结阳性即被归为pN3b,以反映肿瘤符合的增加)pN2 4-9个同侧腋窝转移淋巴结转移;临床上发现内乳淋巴结转移,但腋窝淋巴结无转移pN2a 4-9个同侧腋窝转移淋巴结转移(至少一个转移灶>2.0 mm,)pN2b 临床上发现内乳淋巴结转移,但腋窝淋巴结无转移pN3 10个或更多的同侧腋窝淋巴结转移或锁骨下淋巴结转移, 或临床显示内乳淋巴结转移伴一个以上同侧腋窝淋巴结转移;或3个以上腋窝淋巴结转移和前哨淋巴结切开检测到内乳淋巴结显示微转移而临床上未显示;或同侧锁骨上淋巴结转移N3a 10个或更多的同侧腋窝淋巴结转移或锁骨下淋巴结转移N3b 临床显示内乳淋巴结转移伴一个以上同侧腋窝淋巴结转移;或3个以上腋窝淋巴结转移和前哨淋巴结切开检测到内乳淋巴结显示微转移而临床上未显示N3c 同侧锁骨上淋巴结转移注:* “临床上发现”的定义为:影像学检查(淋巴结闪烁扫描除外)、临床体检异常** “临床上未发现”的定义为:影像学检查(淋巴结闪烁扫描除外)或临床体检为发现异常M 远处转移Mx 远处转移无法评估M0 无远处转移M1 有远处转移临床分期标准0期TisN0M0I期T1N0M0IIA期T0N1M0T1N1M0T2N0M0IIB期T2N1M0T3N0M0IIIA期T0N2M0T1N2M0T2N2M0T3N1、2M0IIIB期T4N0M0,T4N1M0,T4N2M0,IIIC期任何T,N3M0IV期任何T任何N,M17 诊断和鉴别诊断7.1 诊断7.1.1 临床诊断乳腺位于体表,详细询问病史和临床体检,多数肿块可得以正确诊断,进一步的辅助检查可明确诊断。
