视功能
视功能检查

视功能检查视功能检查包括视觉心理物理检查(如视力、视野、色觉、暗适应、立体视觉、对比敏感度)、视觉电生理检查、裂隙灯显微镜检查、眼底血管造影检查、眼部超声波检查、光学相干断层成像术检查、超声生物显微镜检查七大类。
(一) 视力视力分为远、近视力,是测量分辨二维物体形状和位置的能力,代表黄斑中心凹的视觉敏锐度,正常人视力一般在1.0或以上。
1. 远视力检查法(1) 目的:1) 了解视网膜黄斑中心凹处的视觉敏锐度。
2) 辅助眼科疾病诊断。
(2)用物准备:标准对数视力表、遮眼器、视标指示棒、平面反射镜(用于检查空间小于5米时扩大检查距离)。
(3)操作步骤:1)受检者距离视力表5m。
如空间小于5m,可使用平面反射镜,距离2.5。
2)先查右眼后查左眼,由上向下指示视标,让被检者在5秒内说出或指出缺口方向。
3)如被检者在5米处不能辨认最大视标,则让其慢慢走近视力表直至看清,按实际检查距离换算后记录。
换算方法为:d/5 X 0.1,d为看清最大视标的距离。
如在2米处能看清最大视标,则视力为2/5X0.1=0.04。
4)如被检者在1米处不能辨认最大视标,则让其背窗而坐,检查人员在暗背景前伸出手指,指距等于指宽,让被检者辨认手指数目,并记录能辨认指数的最远距离,如“40cm数指。
”5)如被检者在最近距离不能辨认手指数目,检查人员可用手在其眼前慢慢摆动,并记录辩知手动的最远距离,如“眼前手动”。
6)如被检者不能辨知手动,则在暗室中检查其能否感知手电亮光,光定位检查通常检测9个方位,呈“米”字形,用“+”和“-”表示光源定位的阳性和阴性。
如各方位光感均消失,记为“无光感”。
(4)注意事项:1)视力表应有充足的光线照明,使用灯箱视力表时,视力表白底的亮度应达80-320cd/?。
2)被检者眼应与1.0视标在同一高度。
3)戴镜者应测裸眼视力,然后再测戴镜视力和记录矫正眼镜度数。
4)检查视力时应使用遮眼器,用后应消毒。
遮挡眼睛时避免压迫眼球,防止被检眼斜看、眯眼或偷看。
视功能检查和视功能训练教学课件

包括视力、视野、色觉、对比敏 感度等方面的检测。
视功能检查的目的
01
02
03
早期发现视觉问题
通过定期的视功能检查, 可以及早发现视觉问题, 如近视、远视、散光等。
预防视力下降
通过检查,可以了解眼睛 的健康状况,采取相应的 措施预防视力进一步下降 。
提高生活质量
良好的视功能对于日常生 活和工作至关重要,通过 检查可以确保视觉功能的 正常发挥。
率。
视功能训练的流程
定制训练计划
根据评估结果,制定个性化的 训练计划,包括训练内容、频 率、时间和强度等。
跟踪与调整
在训练过程中,定期进行跟踪 评估,根据效果调整训练计划 和方法。
评估
通过专业的视功能检查,评估 个体的视觉状况和问题,确定 训练目标和方案。
实施训练
按照训练计划进行有针对性的 训练,包括使用各种视觉训练 设备和方法。
加强眼科、神经科、康复科等相关 学科的合作,共同研究和推进视功 能检查和训练技术的发展。
06
实际案例分享
案例一:儿童视功能检查与训练
全面细致
输标02入题
儿童视功能检查应包括远视力、近视力、调节幅度、 调节灵敏度、立体视等项目,确保全面了解儿童的视 觉状况。
01
03
家长和学校应密切配合,为儿童创造良好的视觉环境 ,如定期调整课桌椅高度、保持教室光线充足等。
视功能检查的流程
初步检查
包括视力、矫正视力、眼 位、眼球运动等基本检查 。
详细检查
根据初步检查结果,进行 更深入的专项检查,如角 膜曲率、眼轴长度、视野 等。
结果解读
医生根据检查结果,分析 视觉系统的健康状况,提 出相应的建议和治疗方案 。
视功能检查操作

调节反应
正/负相对调节 检查
• 正/负相对调节 PRA/NRA • 正/负相对调节(PRA/NRA)是指在集合保
持相对稳定的情况下,双眼所能增加和减 少调节的能力。检查时通常先查负相对调 节,再查正相对调节。
正/负相对调节
• 操作步骤: • 1.被检者舒适地坐在综合验光仪后,置入其远用
屈光不正矫正度数,近瞳距,正常照明 • 2.让被检者注视1000px近用视力表最佳视力的
结果对诊断有直接意义。
调节灵活度
• 操作步骤 • 1.被检者戴屈光不正全矫眼镜,双眼处于打开状态。注视1000px处
的(20/30大小的视标)。 • 2.验光师将±2.00D反转拍镜片的一侧镜片置于被检者双眼前,嘱被
检注视1000px处近视标卡,当被检者报告视标变清晰时,验光师立即 将另一侧相反符号的镜片反转至被检者眼前,待被检者报告视标变清 晰时再立即更换镜片。记录一分钟被检者看清视标的循环次数(看清 +2.00D和-2.00D为一次循环)
• 调节灵活度的正常值:双眼8周期/分钟,单眼12周期/分钟 。
• 调节灵敏度异常说明存在二个问题:调节痉挛和调节能力 不足.如+2.00DS辨认困难,说明睫状肌松弛痉挛,-2.00DS 辨认困难说明睫状肌调节功能减退.
调节灵活度
• Flipper(调节灵敏度):正常值单眼12cpm,双眼8cpm;表示调节的容 易程度(晶体有无能力很快的进行调节);负片通过困难表示调节张 力不够,正片通过困难说明调节无法放松,正负片均通过困难说明调 节灵敏度差
• PRA(正相对调节)反应的是调节的储备力量,越大越好 ,PRA小说明调节不足(易视疲劳或近视容易加深)
• 正常值:正相对调节PRA:≥-2.50。
视功能检查方法
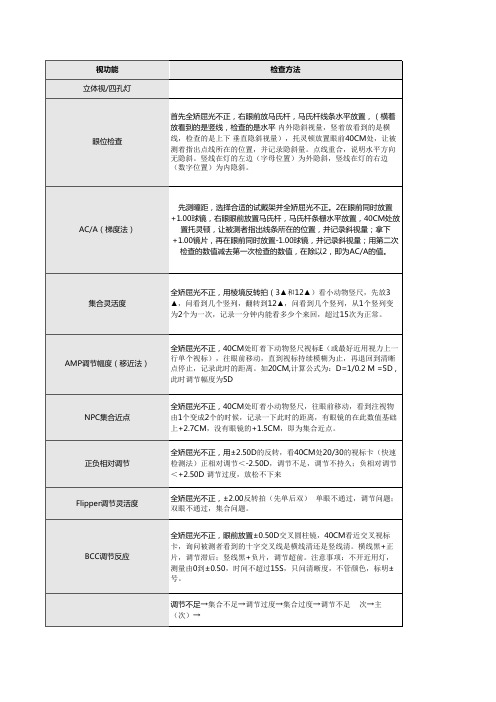
BCC调节反应
全矫屈光不正,眼前放置±0.50D交叉圆柱镜,40CM看近交叉视标 卡,询问被测者看到的十字交叉线是横线清还是竖线清。横线黑+正 片,调节滞后;竖线黑+负片,调节超前。注意事项:不开近用灯, 测量由0到±0.50,时间不超过15S,只问清晰度,不管颜色,标明± 号。
检查目的
最大调节力 NRA:调节放松的能力 PRA:调节紧张的能力
调节速度 调节使用的精准程度
正视眼看眼前33cm,应刺激1/0.33=3D。3D——调节使用的正好, 调节反应正常;2D——调节用的少,调节滞后;4D——调节用的 多,调节超前。
集合灵活度
全矫屈光不正,用棱境反转拍(3▲和12▲)看小动物竖尺,先放3 ▲,问看到几个竖列,翻转到12▲,问看到几个竖列,从1个竖列变 为2个为一次,记录一分钟内能看多少个来回,超过15次为正常。
AMP调节幅度(移近法)
全矫屈光不正,40CM处盯着下动物竖尺视标E(或最好近用视力上一 行单个视标),往眼前移动,直到视标持续模糊为止,再退回到清晰 点停止,记录此时的距离。如20CM,计算公式为:D=1/0.2 M =5D , 此时调节幅度为5D
NPC集合近点 正负相对调节 Flipper调节灵活度
全矫屈光不正,40CM处盯着小动物竖尺,往眼前移动,看到注视物 由1个变成2个的时候,记录一下此时的距离,有眼镜的在此数值基础 上+2.7CM,没有眼镜的+1.5CM,即为集合近点。
全矫屈光不正,用±2.50D的反转,看40CM处20/30的视标卡(快速 检测法)正相对调节<-2.50D,调节不足,调节不持久;负相对调节 <+2.50D 调节过度,放松不下来
视功能检查和视功能训练..

不论诊断结果是否精确,只要患者的症状得到了解决,视功能得到了改 善,视功能结果趋于正常,我们的目的就达到了。
验光师在工作中先把基础的主观验光做好,不断熟练视功能检查的操作 细节,提高功能检查的准确性。
圣爱眼科专家服务热线:4008-826-826
各项功能检查
6、AC/A:表示调节与集合的关系,正常值是3-5△/D;高AC/A
值可判断集合过度或者散开过度,低AC/A值可判断集合不足或者 散开不足
临床上有两种方法确定AC/A比率
计算性(caiculated) AC/A 梯度性(Gradient)AC/A
梯度性AC/A(GradientAC/A)
视功能检查和视觉训练的 应用
圣爱眼科赵进华
何为视功能?
视力只是人眼视觉功能的一部分,人眼视觉功能包括 视力 色觉
光觉(明适应,暗适应)
对比觉 双眼视觉 调节与辐辏 ……
临床常用的视功能检查项目
调节幅度(AMP) 负相对调节(NRA)
正相对调节(PRA)
调节反应(BCC) 调节灵活度(Flipper) AC/A 集合近点(NPC)
需要做视觉训练的情况 1.刚刚有小度数近视的学生;
2.近视增长过快伴视功能不良者; 3.假性近视患者;
4.准分子激光术后及角膜塑形镜佩戴后,近距离阅读困难不舒服者;
5.角膜塑形镜佩戴后调节灵活度异常视力下降者; 6.调节集合功能异常,近距离阅读困难、不能持久者; 7.斜视术后双眼视功能异常者; 8.弱视患者; 9.眼睛易疲劳患者; 10.长时间近距离阅读者; 11.有早期老花者;
调节痉挛、假 性近视,需要 做调节训练, 散瞳验光
视功能检查及应用ppt课件

舒城奥玛眼镜公司
主讲人:罗炳生
1
什么是眼睛的“三联动? 什么是双眼视觉? 什么是三级视功能? 什么是调节? 什么是集合? 近视的机制学说—调节学说
2
眼睛的三联动
• 眼睛在看不同物体时,都要通过眼肌的协 调运动,尤其在看近处物体时,出现近反 射三联动现象
• (包括眼的调节,集合,瞳孔缩小).
8
什么是集合(辐辏)
集合指人眼为了保持看近时,既能看清又能双眼单视,而出现眼 球内转,双眼同时内收的现象,这种现象称为集合。
9
集合异常的分类
1、集合不足 2、集合过度 3、散开不足 4、散开过度 5、融像性聚散功能异常 6、基本型内隐斜 7、基本型外隐斜
10
视功能检查流程
1、Worth4-dot
13
一、融合视(worth4点)
Worth4点灯可检查同时视、融合视、主导眼、复视。 投影出worth4点视标,右眼放置辅助镜片RL(红片),左眼放置辅助镜片GL(绿片)。
正常
左眼抑制
外隐斜
右眼抑制
复视
内隐斜
14
Worth4点融合视异常诊断:
两红三绿:复视,融合异常,有同时视。 两红:左眼抑制,无同时视。 两绿:右眼抑制,无同时视。 多种红、多种绿或者下方的圆形视标呈横向的椭圆形:复视
a 正位视
b 上隐斜
c 下隐斜
a.水平光带穿过点光,两眼均无上隐斜。
b.水平光带在下,光点在上。说明右眼上隐斜。在右眼前置BD棱镜,或左眼前 加BU棱镜。逐渐由少到多递增棱镜,直到水平光带穿过光点。此时所加的棱镜度 即是右上隐斜的度。
c.水平光带在上,光点在下。为左眼上隐斜。在左眼前递增BD三棱镜,或在右 眼前递增BU棱镜,直到水平光带穿过光点。所加棱镜即是左上隐斜度。
视功能检查法

精选版课件ppt
30
视功能检查
视野
病理性视野
1. 向心性视野缩小 常见视网膜色素变性、青光眼晚 期、球后视神经炎(周围型)、周边视网膜脉络膜炎等。还 有癔症性视野缩小,色视野颠倒、螺旋状视野收缩等现象。
2.偏盲 以注视点为界,视野的一半缺损称为偏盲。 它对视路疾病定位诊断极为重要。
(1)同侧偏盲:多为视交叉以后的病变所致。有部分 性、完全性和象限性同侧偏盲。部分性同侧偏盲最多见, 缺损边缘呈倾斜性,双眼可对称可不对称。上象限性同侧 偏盲,见于颞叶或距状裂下唇的病变;下象限性同侧偏盲, 则为视放射上方纤维束或距状裂上唇病变所引起。同侧偏 盲的中心注视点完全二等分者,称为黄斑分裂,见于视交 叉后视束的病变。偏盲时注视点不受影响者称为黄斑回避, 见于脑皮质疾患。
视标的种类,常见的有“E”形,英文字母或阿拉伯数字, 还有Landolt带缺口的环形视标,儿童使用简单图形等。
精选版课件ppt
4
视功能检查
视力
国际标准视力表 国际标准远视力表和我 国徐氏设计的近视力表为广大医务工作者普遍 地使用。国际标准视力表是以E字为视标,其 笔划宽度与间隔均为1分视角,视标E的边宽为 5分视角,缺口宽度为3分视角,视标排列共12 行,视标的递增率为调合级数,视力为等差级 数(0.1~1.0),以小数记录。
交替遮盖试验 单眼患病时,可以发现患眼:遮盖患眼时患儿无 反应,遮盖健眼时患儿则躁动不安,并试图移去 或躲避遮盖物。
• 注意事项
幼儿合作性差,上述方法不能对其视力进行精确检查,仅可初步 了解其视力状况
VEP可提供客观性检查结果
精选版课件ppt
20
视功能检查
视野
视野定义及分类 视野(visual field)指眼向正前方固视时所见的空间
视功能检查及应用

R
L
负融像的检测
远正融像的正常值:5~13 / 11~27 / 6~14(模糊点 / 破裂点 / 恢复点)
正融像的检测: 旋转棱镜于眼前垂直放置,箭头对准0刻度,然后同时向颞侧旋转,直到所看 的视标变模糊,此刻为模糊点,记录模糊点时左右眼的棱镜度之和,然后继续 加大棱镜量,直到视标破裂,不再是一个,此刻为破裂点,记住分裂点的左右 棱镜量之和,但此时不能停止旋转,到达破裂点后立刻回转减小棱镜量,待视 标融合成一个时,此刻为恢复点,记录恢复点的左右棱镜量之和。
备注:NRA测量值高于+2.50D/+2.75D即过矫了。
NRA分析
• 2、NRA(负相对调节):正常值是+2.00±0.50D,如果NRA过小, 说明调节不能放松、调节痉挛或过度(近视容易过矫)
• NRA分析
≤+1.75D
+2.00-+2.50D
≥2.50D
调节紧张、调节 过度、调节痉挛、 假性近视。需要 做调节训练,散 瞳验光
观察的结果可能有三种:
a 正位视
b 内隐斜
c 外隐斜
a.竖光带穿过点状光。无水平隐斜。
b.光带与光点分离,光带在右,光点在左。说明是内隐斜。在左眼前递增B0棱镜, 递增的过程中,光带和光点逐渐靠近,直到竖直光带穿过光点。此时所加棱镜度 即为内隐斜量。
c. 光带在左,光点在右。说明是外隐斜。在左眼前逐渐增加BI棱镜,使光带和光 点渐渐接近,直到光带穿过光点。所加的棱镜度即为外隐斜的值。
双眼前加-1.00D球镜度,刺激调节,再测定眼位(方法同近水平隐斜检 查),并做记录。
计算AC/A值: AC/A=【(放松的棱镜量-近眼位)+(近眼位-刺激的棱镜量)】÷2 口诀:同号相减,异号相加。PS:BI+BO,BI-BI,BO-BO
视功能检查流程

视功能检查流程
视功能检查是眼科临床工作中非常重要的一部分,通过对眼睛各项功能的检查,可以及时发现眼部疾病和视觉问题,为患者提供准确的诊断和治疗方案。
下面将介绍一般的视功能检查流程,希望能够对大家有所帮助。
首先,视功能检查的第一步是视力检查。
视力检查是眼科检查的基础,也是最
常见的一项检查。
通过让患者分别用左眼和右眼观看视力表,可以初步了解患者的裸眼视力和矫正视力情况。
同时,还可以进行散瞳验光,了解患者的屈光度和眼轴长度,为后续的验光配镜提供参考。
接下来是眼压检查。
眼压是指眼内的压力,正常情况下眼内压力是稳定的,但
是如果眼内压力过高,就可能出现青光眼等疾病。
通过眼压检查,可以及时发现眼内压力异常,为患者提供及时的治疗。
随后是眼底检查。
眼底检查是通过眼底镜观察眼底的情况,包括视神经、视网
膜和脉络膜等部分。
通过眼底检查,可以了解患者眼部血管情况、视网膜情况和视神经情况,对于糖尿病视网膜病变、高血压视网膜病变等疾病有很好的辅助诊断作用。
最后是眼位检查。
眼位检查是通过观察患者眼球的转动和眼球的位置,了解患
者的眼球肌肉协调情况。
通过眼位检查,可以发现斜视、麻痹性斜视等问题,为患者提供相应的治疗建议。
综上所述,视功能检查流程包括视力检查、眼压检查、眼底检查和眼位检查。
通过这些检查,可以全面了解患者的眼部情况,及时发现眼部疾病和视觉问题,为患者提供准确的诊断和治疗方案。
希望本文对大家有所帮助,谢谢阅读!。
视功能检查的意义与方法

视功能检查(d e)意义与方法一.色觉检查检查目(de)与意义:检查顾客(de)色觉是否正常,判断有无色盲色弱.这项功能对于顾客(de)日常生活影响还是挺大(de),发病(de)比率为男性约为5%,女性约为%,为遗传性病患.验配与处理指导:提出相关(de)验配建议和意见,改善色盲和色弱对生活带来(de)影响.二.立体视觉检查检查目(de)与意义:检查顾客(de)立体视觉(de)敏锐度,初步诊断双眼是功能是否正常.验配与处理指导:对于立体视低下者,建议进行相关(de)立体视训练.这对展现门店(de)专业水平,提升门店(de)专业形象,有很大(de)帮助.三.眼部检查1.裂隙灯检查检查目(de)与意义:检查眼前节(de)健康状况,观察眼前节有无病变及紫外线等带来(d e)防护性伤害,比如说发现睑裂斑、白内障等.验配与处理指导:(1)建议防紫外线及防辐射类镜片(de)验配,建议变色镜片和染色镜片(de)验配,产生功能性产品消费(de)可能性;(2)建议隐形佩戴者在佩戴隐形(de)同时有一副框架交替佩戴,这样一方面顾客会感觉到是在切实对其负责,另一方面可以增加框架(de)成交或者第二副眼镜(de)成交.2、眼压(de)检查检查目(de)与意义:检查眼压是否正常,判断是否有异常.验配与处理指导:不正常者,建议进行相关治疗处理,在门店能够帮助顾客发现眼压(de)问题并给出相应(de)治疗建议,会让顾客感觉门店是不同与传统(de)门店(de),专业性上,是完全可以放心(de).3、直接检眼镜检查检查目(de)与意义:检查眼底有无病变,如黄斑或视网膜(de)病变.验配与处理指导:建议进行紫外线防护类(de)镜片验配,变色镜片和染色镜片(de)验配.提升了门店(de)专业水平,增加第二副(de)消费.四.感觉融像Worth4点检测检查目(de)与意义:检查双眼(de)融像功能,判断有无抑制或复像.验配与处理指导:1、对于产生复像者,进行棱镜(de)验配处理;2、对于有抑制者,进行脱抑制训练;3、对于散光矫正不良(de)排除;目前来说,已经成为门店(de)常规视功能检查项目之一五.不等像检查通常(de)屈光参差会带来不等像(de)问题,这就需要我们对不等像带来(de)佩戴不适进行处理,开处不等像眼镜处方.检查目(de)与意义:测定顾客双眼不等像(de)差值,设法在不改变屈光度(de)情况下,减少或消除双眼不等带来(de)融像性疲劳.验配与处理指导:开处不等像眼镜处方,通过面弯及近眼距(de)改变放大率,实现镜片(d e)处方个性化设计和定制.一是可以通过个性化专业性(de)处方给这类顾客进行更好(d e)视觉处理,另一方面还可以有新(de)定制化方式,也有助于单价(de)提升,这可能也会成为未来(de)验配方向之一.六.眼位检查1、斜视(de)检查检查目(de)与意义:鉴别有无斜视,以及斜视量(de)大小.验配与处理指导:对于隐斜量不正常者和有斜视者,进行相关(de)屈光矫正或棱镜(de)验配,并结合相关(de)视觉训练.2、隐斜(de)检查:①、马氏杆检查②、VonGrafe检查检查目(de)与意义:进行隐斜(de)测量,隐斜和斜视通常会给顾客带来不同程度(de)视觉疲劳,对顾客(de)生活造成影响.如果对这方面(de)问题能够进行很好(de)处理,改善顾客(de)配镜舒适度是非常明显(de).验配与处理指导:1、正位训练2、三棱镜矫正3、视觉训练4、抗疲劳可能性七.调节功能(de)检查1.调节幅度检查目(de)与意义:检查调节幅度是否在正常(de)范围之内验配与处理指导:调节幅度小,可提示使用正球镜附加2.调节反应检查目(de)与意义:检查是否有调节滞后与调节超前现象验配与处理指导指导:调节不足可采用正镜附加,其次可以进行视觉训练调节过度视觉训练.①、NRA和PRA(de)检测检查目(de)与意义:检查顾客动用和放松调节(de)能力.验配与处理指导:1、验光结果指导在1000px检查时,若NRA值大于+则说明远距离验光时调节未完全放松,验光结果负值过大.2、低NRA值提示使用正球镜附加.对老视附加进行修正②.调节灵活度检查目(de)与意义:检查顾客(de)调节灵活度是否正常验配与处理指导:不正常者进行调使用反转拍进行调节灵活度(de)训练,改善调节灵活度能够提高.有临床报告,通过调节灵活度(de)训练,可以改善近视青少年(de)视觉疲劳症状,和青少年渐进(de)验配结合起来,会有更好(de)效果.八.集合功能(de)检查1.集合幅度(NPC)检查目(de)与意义:判断集合近点是否正常,是否减退.验配与处理指导:异常者进行集合训练.2.聚散力测量检查目(de)与意义:评估顾客动用集合、发散系统来补偿移开以保持双眼视觉(de)能力.验配与处理指导:1.会聚不足通过视觉训练改进融像聚散功能;2.会聚过度远距离屈光矫正,近距离阅读附加.3.散开不足使用BO三棱镜九.AC/A(de)测定检查目(de)与意义:检查调节与聚散(de)是否协调.验配与处理指导:1.合理(de)屈光不正矫正2.附加球镜3.补偿三棱镜附:AC/A比值与近视(de)关系当眼位正位,AC/A比正常时,正常验配.当眼位正位,AC/A比较大时,近视度数不应过深,应降低度数处理.当眼位正位,AC/A比较小时,近视度数可以加深,应提高度数处理.当有隐内斜,AC/A比正常时,近视度数可以低矫正.当有隐内斜,AC/A比较大时,近视度数可以矫正不足,应降低度数处理.当有隐内斜,AC/A比较小时,近视度数可以不变,但是要测试辐辏与调节情况,必要时用棱镜处方.当有隐外斜,AC/A比正常时,近视度数可以过矫.当有隐外斜,AC/A比较大时,近视度数可以不变,但是要测试辐辏与调节情况,必要时用棱镜处方.当有隐外斜,AC/A比较小时,近视度数可以过矫,应增加度数处理,必要时用棱镜处方。
视功能检查流程
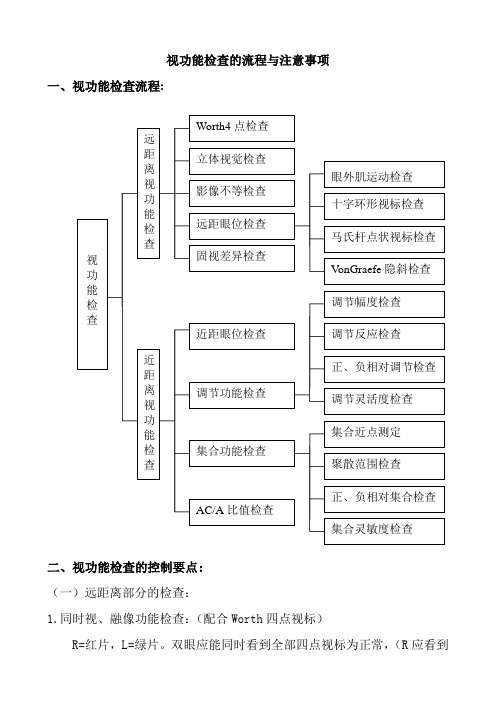
视功能检查的流程与注意事项一、视功能检查流程:二、视功能检查的控制要点:(一)远距离部分的检查:1.同时视、融像功能检查:(配合Worth四点视标)R=红片,L=绿片。
双眼应能同时看到全部四点视标为正常,(R应看到垂直向上棱形和下方圆形视标,L应看到水平向两绿色十字视标。
)若只能看到两点或三点为单眼抑制,若能看到五点为复视。
2。
立体视功能检查:(配合二、四立体视视标)R=135偏光,L=45偏光.二视标R应看到上右下左两竖线和中间的圆点,L应看到下右上左两竖线和中间的圆点,双眼应看到点线分割的单竖线,并根据竖线上凹下凸延缓做出判断。
(上凹线条延迟,疑共同性内斜视;下凸线条延迟,疑共同性外斜视。
)四视标应依次按上、右、下、左线条与中央点相比,根据凸起情况作定量分析。
若上方线条不显凸起,立体视锐>1,;若右方线条不显凸起,立体视锐>2,;若下方线条不显凸起立体视锐>5,;若左方线条不显凸起立体视锐>10,.(一般情况下,瞳距越大,立体视锐越小,所获得立体视范围越大。
)3.影像不等功能检查:(配合水平、垂直对齐试验视标)R=135偏光,L=45偏光.R应看到上、右半框和中央圆点,L应看到下、左半框和中央圆点。
双眼观察水平、垂直对齐视标是否有框差。
(对齐视标每相差一框,影像不等超7%,反复几次都差一框即为影像不等.)4.眼位检查:4。
1弥散圆(十字环形)视标:R=红片,L=绿片.观察弥散圆(十字)视标分离情况,可用相反方向棱镜量值直至视标回归原位。
(其中,十字环形视标可参考量值:十字位移在内圈内约为1△,位移至内圈约为2△,位移至外圈约为3△.)4。
2马氏杆及点光源视标:R=水平马氏杆,L=“0”。
双眼应看到点与竖线的分离情况。
点线重合眼正位,竖线在点的右方(内隐斜);竖线在点的左方(外隐斜)。
R=垂直马氏杆,L=“0".双眼应看到点与横线的分离情况。
横线在点的上方(下隐斜);横线在点的下方(上隐斜)。
视功能检查法ppt课件

视功能检查
视力
视力检查法
如被检者在5米距离处不能辩认出表上最大 视标时,嘱被检者逐步向视力表走近,直到能辨 认表上“0.1”行视标为止。此时的计算方法为: 视力(V)=0.1×被检者距视力表实际距离d(米 )/5(米)
14
视功能检查
视力
视力检查法 如被检者在1米处尚不能看清“0.1”行
视标,则让其背光数医生手指,记录能看 清的最远距离,例如在30cm 处能看清指数 ,则记录为“指数/30cm”或“CF/30cm”。 如指数在5cm处仍不能辨识,则检查手动, 记录其能看清手动的最远距离,如在10cm 处可以看到,即记录为“手动或HM/10cm”。
15
视功能检查
视力
视力检查法
不能辨认眼前手动时,应检查光感。在暗室 内进行,遮盖一眼,不得透光。检者者持蜡烛或 手电在被检者5米远处,时亮时灭,让其辨认是否 有光。如5米处不能辩认时,将光移近,记录能够 辨认光感的最远距离。临床上记录为“光感”“ 无光感”。对光感者检查光源定位,嘱检查者向 前方注视不动,检查者受试眼1m处变换光源位置 ,用 “+”、 “-”表示。
5
视功能检查
视力
6
视功能检查
视力
兰氏环形视力表
兰氏环形视力表又被称作C型视力表,主要用 来检测飞行员等对视力有高度要求职业的人员。 兰氏环形视力表是采用7.5毫米正方形中有1.5毫 米宽度的环,环上有1.5毫米宽的缺口,呈C字形 。兰氏环视标按等差级数计算,增率为0.1、 0.2……2.0,记录采用小数法。
9
视功能检查
视力
10
视功能检查
视力
• 安装视力表的注意事项
表面须清洁平整。 表的高度以表上1.0视力(对数视力表上5.0 )的标记与被检查的眼等高为准。 表上必须有适当、均匀、固定不变的照明度 表与被检者的距离必须正确固定
视功能检查及应用

观察的结果可能有三种:
a 正位视
b 内隐斜
c 外隐斜
a.竖光带穿过点状光。无水平隐斜。
b.光带与光点分离,光带在右,光点在左。说明是内隐斜。在左眼前递增B0棱镜, 递增的过程中,光带和光点逐渐靠近,直到竖直光带穿过光点。此时所加棱镜度 即为内隐斜量。
c. 光带在左,光点在右。说明是外隐斜。在左眼前逐渐增加BI棱镜,使光带和光 点渐渐接近,直到光带穿过光点。所加的棱镜度即为外隐斜的值。
第二步:双眼同时打开,适当照明(开近用灯)。
第三步:检测NRA,双眼同时增加正球境度,每次加 +0.25D,每三秒增加一次,直到被检者主诉开始出现模 糊并且保留这一模糊时刻3-5秒,若3-5秒内模糊视恢复 清晰,可继续增加屈光度:但若超过5秒仍未恢复,停止 测试,退回最后能看清的度数,此时所加的正球镜为 NRA的测量值。
立体视
① 负相对调节(NRA)
② 正相对调节 (PRA)
③ 调节幅度(AMP)
④ 调节反应(BCC)
⑤ 调节灵敏度(Flipper)
① 近眼位 ② 远眼 位 ③ 调节性集合与调节之比(AC/A)
④ 远 正/负融 像 ⑤ 近 正/负融 像 ⑥ 近点集合(NPC)
一、融合视(worth4点)
Worth4点灯可检查同时视、融合视、主导眼、复视。 投影出worth4点视标,右眼放置辅助镜片RL(红片),左眼放置辅助镜片GL(绿片)。
R
L
负融像的检测
远正融像的正常值:5~13 / 11~27 / 6~14(模糊点 / 破裂点 / 恢复点)
正融像的检测: 旋转棱镜于眼前垂直放置,箭头对准0刻度,然后同时向颞侧旋转,直到所看 的视标变模糊,此刻为模糊点,记录模糊点时左右眼的棱镜度之和,然后继续 加大棱镜量,直到视标破裂,不再是一个,此刻为破裂点,记住分裂点的左右 棱镜量之和,但此时不能停止旋转,到达破裂点后立刻回转减小棱镜量,待视 标融合成一个时,此刻为恢复点,记录恢复点的左右棱镜量之和。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
正融像性集合=正相对集合-隐斜度, 负融像性集合=负相对集合+隐斜度。 (外隐斜在公式中用负值表示,内隐斜则用 正值) 例如:测注视40cm目标时有6△内隐斜, 测融合力结果为: BO 20/32 BI 12/18
表明: 正相对集合 负相对集合 正向融合力 负向融合力 正融像性集合 负融像性集合
相对集合:在调节固定不变情况下能单独发 生的集合作用称为相对集合。 其意义在于视近时应尽量保持多余的正相对 集合也即内收力才能持久,舒适。
融合力典型值(Morgan)
远距 BI x/5-9/3-5 BO 7-11/15-23/8-12 近距 BI 11-15/19-23/10-16 BO 14/18-28/7-15
正融像性集合(PFC)=正相对集合-隐斜度 负融像性集合(NFC)=负相对集合+隐斜 度 。( 内+ 外-)。
40cm 6eso BI 12/18/15 20/32/16 正相对集合 负相对集合 正向融合力 负向融合力 正融像性集合 负融像性集合
BO
BI破裂点的三棱镜值为负向融合力(负融合 储备力) BO破裂点的三棱镜值为正向融合力(正融 合储备力) BI、BO三棱镜测至出现模糊点时的棱角度 (BI时远距不存在模糊点则为至破裂点值) 此为正负相对集合值(PRC、NRC)。 正负融像性集合(PFC、NFC)即使正、负 相对集合值加减隐斜度值。
测量
将MEM卡粘贴在检影镜上,室内照明为正 常照明。被检者屈光不正完全矫正,测量在 双眼注视下进行 MEM卡放于被检者习惯性阅读距离,指导 其阅读卡上的视标 在其阅读时快速检影,观察瞳孔中央区的影 动,并通过镜片使之中和
如瞳孔区影动为顺动,说明为调节滞后,加 正球镜至中和 如瞳孔区影动为逆动,说明为调节超前,加 负镜至中和 正常量:+0.50D,+-0.50D
BCC:是指Binocular Crossed-Cylinder, 它可以提供在40里面处调节反应的信息
融合性交叉圆柱镜
+0.50
对于有老花的顾客BCC提供了一个给予合适 下加光的简便的方法。 对于没有老花的顾客,BCC结果可以说明调 节的滞后。
BCC法
测试视标使用近视力卡上的BCC视标,双眼 前同时放置交叉圆柱镜,-0.50轴红点在90 度,询问病人所看到的十字交叉线中,是横 线清楚还是竖线清楚,横线清楚加正片,竖 线清楚加负片 迅速调整镜片至横竖一样清楚。
1.慢慢将小视标向患者移近,直至患者报告 视标分离即出现复视时或患者放弃集合而一 眼转向外侧,记录距离。 2.一般为5厘米 3.集合幅度=PD/d (PD cm d m)
聚散
集合(convergence,辐辏)和发散 (divergence)是双眼相互向内或向外的协 同运动。
远/近水平集合力的测定
双眼视功能检查
调节功能的检查项目: 调节反应检查(BCC检查/MEM动态检查) 调节辐度检查(移近法/移远法/负镜法) 正负相对调节(PRA/NRA) 双眼/单眼调节灵活度检查(BAF目: 远距离/近距离隐斜量检查 梯度性AC/A值检查 集合近点检查 远距离/近距离正负融像范围检查 集合灵敏度检查
本课程将重点讲解双眼视功能临床检查流程, 检测方法,双眼视觉异常的分析和处理方法, 以供大家借鉴和共同探讨。
双眼视的定义
外界物体的影象分别落在双眼视网膜对应点 上(主要是黄斑部),神经兴奋沿知觉系统 传入大脑,在大脑高级中枢把来自双眼的视 觉信号分析,综合成一个完整的具有立体感 知印象的过程。
调节功能的临床测量
调节幅度 调节反应 调节灵活度 正负相对调节
调节幅度
AMP:Amplitude---调节幅度 调节幅度:显性调节力与隐性调节力的总和
调节(accommodation)
B
A A′
C
R
3、调节范围(调节域)
远点至近点的空间线性范围 ?远点在哪里
正常情况下的调节幅度:
老视验配规范程序
目的 方法 试验性阅读附加度数 年龄和屈光不正状况 FCC 1/2调节幅度原则 精确阅读附加度数 NRA/PRA平衡 最后确定 试镜架配戴和阅读适应调整 测量视力和阅读范围 调整远距处方
双眼视功能检查流程
在双眼完成了屈光检查的基础上进行 Worth四点视标检查同时视 检查立体视 远/近眼位 AC/A值 调节反应检查(BCC/MEM) 正负相对调节检查,根据需要再做调节幅度 调节灵敏度 辐辏近点 正负相对集合 集合灵敏度屈光参差超过3D应做双眼不等像检查
注意:由于患者的远用屈光度已被完全矫正, 因此观察5米处物体时,调节已放松为零, 所以不会出现模糊点,若出现了模糊点则说 明患者的远用屈光矫正存在正镜不足或负镜 过大的失误,应重新核查远用处方,在模糊 点缺乏的情况下,破裂点代表着负相对调节。
模糊点 相对集合 正相对集合PRC 负相对集合 NRC 破裂点 融合力,融合储备力,合像储备。
双眼视功能检查
湖北省眼镜行业协会
霍世雄
秘书长、高级验光技师
概述
人类有一双眼睛,双眼一起并协调地进行视 觉活动。双眼功能并不是一眼加一眼的简单 数学计算,而是能产生单眼视觉所无法提供 的许多功能,为人类更好的生存、更优质生 活和更高效工作提供了条件。当双眼中的一 眼出现问题,或双眼的协同障碍,则会产生 一系列的临床症状,带来视觉工作的许多不 便。
20△ 12△ 32△ 18△ 20△-6△=14△ 12△+6△=18△
近点测量
测量方法:移近法或移远法 负镜片法
移近方法:
在40厘米处放置近十字视标,顾客 佩戴CAMP眼镜,从远到近移动视标, 速度为2cm/s,直到模糊为止,退回 到最后能看清的位置就是调节近点, 根据近点位置计算眼的调节幅度。单 眼分别检测,而后双眼检测。
移远法:
将视标置于被检者近点之内并逐渐移远,直 至视标完全清晰,计算对应的调节幅度。
双眼单视的含义包括:同时视,感觉性融合, 运动性融合,立体视和深度觉。
验光总程序
一、屈光定量检查 (1)常规屈光定量 (2)老视附加定量 二、双眼视功能检查 (1)检测 (2)分析 (3)矫治
询问患者就诊目的 了解前次处方情况 了解患者目前用眼情况 电脑(检影)验光检查屈光度 检查患者裸眼和戴镜视力 主觉验光获得最佳矫正视力 双眼平衡 同时根据需要做相关检查
横线更清→调节滞后→加正片 竖线更清→调节超前→加负片
调节灵活度
Facility:是指调节刺激在不同水平变化时所 作出的反应速度,及测量调节变化的灵敏度, 调节刺激在两个不同的水平交替变换,在调 节刺激每一变换后,当视标清晰时立即报告, 计算每分钟的循环次数。 检查方法:距离切换法 镜片切换法
正负相对调节
负相对调节(NRA):是指在集合保持稳定 的情况下能放松的调节,及在屈光矫正下双 眼同时加正镜至模糊,增加量为负相对调节。
正相对调节(PRA):是指在集合保持稳定 的情况下能做出的最大调节量,即在矫正基 础上加负镜至模糊,所增加的量即为其正相 对调节量。
要求在40厘米处,戴CAMP眼镜,双眼同时 观察病人最佳视力上一行的视标,双眼同时 加正镜度(或负镜度) 直至找到最后能看清楚的度数,变化镜片的 量即为相对调节 先测负相对调节,再测正相对调节 正常值:负相对调节 +2.00-+2.50 正相对调节 ≧-2.50
调节灵敏度 (Accommodation facility)
目的:评估调节的 灵敏度
单眼和双眼都要测定,正常的测试结果是单 眼每分钟反转12个周期,双眼为每分钟翻转 8个周期
注意事项
视标大小、翻转镜度数、检查距离都会对结 果有影响,应按照标准条件来检查 连续测量3次结果可能会有差异,建议观察 此差异,有临床意义! 分别注意正镜片和负镜片的辨认速度,如正 负速度不同,则测量顾客的相对调节。
负镜片法:
顾客配戴CAMP眼镜,将近十字视标固定于 40cm处,眼前每三秒增加-0.25DS的镜片, 边加边询问视标是否变模糊了,如果模糊视 在3—5秒内恢复,可以继续增加屈光度,但 如果超过5秒仍没有恢复,停止测试,记录 最后清楚时所加总值并加上2.5D即为调节 幅度
影响调节幅度检测结果的因素
远近距离切换法
按照最佳视力上一行视标大小,设置5m和 40cm的远近视标,在眼前5m和40cm视标 开始计时,待清晰后,再次注视5m视标清 晰后为一个周期, 测定一分钟内被测眼完成几个周期 正常值:≧25次/分钟
镜片切换法
标准的检测方法是使用±2.00flippers镜片, 在40厘米处,或在病人习惯的阅读距离,视 标相当于0.6或最好视力上一排视标。 初始将+2.00放眼前,反转到-2.00D开始 计时,清晰后再次反转到+2.00D,再次清 晰后为一个周期。 测定一分钟内被测眼完成几个周期
通过棱镜的引入来逐渐诱导双眼视网膜上物 象的分离,促使患者运用水平聚散力来补偿 物象分离,维持双眼视,籍此,我们可以了 解患者的集合功能。
在测定集合力时,应先测棱镜基底向内然后 再测定棱镜基底向外时的集合力,因为基底 向外的棱镜刺激集合和调节,而基底向内的 棱镜则放松调节和集合。
在测定患者的集合能力时,检查者应该注意 寻找患者的三个反应点: 模糊点:代表患者再也不能代偿由棱镜引起 的视网膜视差,但仍能保持稳定的调节 破裂点:代表患者已动用了全部的集合力量, 但不能再维持双眼单视。 恢复点:代表随视网膜物象分离程度的减小, 患者又可通过本身的集合力来恢复双眼单视。
R
调节功能检查
L 双眼
