人工髋关节置换术(THA)PPT课件
合集下载
《人工全髋关节置换》课件

假体选择与安放
金属对金属
适用于年轻患者,能减少 磨损,提高关节活动度。
金属对聚乙烯
适用于老年患者,聚乙烯 材料耐磨性好,能承受较 大的压力。
陶瓷对陶瓷
适用于对关节活动度要求 高或年轻患者,具有低磨 损、高强度的特点。
术后处理与康复
01
02
03
04
术后护理
密切观察患者生命体征,预防 感染,及时处理并发症。
02
人工全髋关节置换的手术方法
手术入路
01
02
03
前侧入路
适用于初次髋关节置换, 优点是手术视野好,操作 方便,对关节后侧结构损 伤小。
后侧入路
适用于髋关节发育不良或 骨盆畸形等复杂病例,能 更好地暴露髋关节后侧结 构。
侧方入路
适用于肥胖患者或需要同 时处理髋关节周围其他病 变的情况,能减少手术创 伤。
松动和下沉。
脱位与松动的原因包括手术操 作不当、术后康复不当和患者
自身条件等。
处理方法包括手法复位、手术 治疗和调整康复计划等。
血栓形成与肺栓塞
血栓形成是指在人工全髋关节置换术 后,血液在静脉内凝结形成血栓。
血栓形成与肺栓塞的原因包括术后制 动、长期卧床和手术操作等。
肺栓塞是指血栓脱落并随血液循环进 入肺部,阻塞肺动脉。
功能锻炼
根据患者情况制定个性化的康 复计划,逐步恢复关节功能。
药物治疗
使用消炎止痛药、抗凝药等, 减轻术后疼痛和预防血栓形成
。
定期复查
术后定期进行X光检查,评估 假体位置和磨损情况,及时调
整康复计划。
03
人工全髋关节置换的并发症与处 理
感染
01
感染是人工全髋关节置 换术后的严重并发症之 一,分为早期感染和晚 期感染。
人工髋关节置换术PPT课件

3、 饮食护理 加强营养,给予高蛋白、高维生素、 易消化食物。
4、睡眠护理 为病人提供整洁、安静、舒适的环境。 疼痛明显影响睡眠者,适当给予镇静剂,缓解疼 痛,促进睡眠。
5、注意保证足够饮水量,注意饮食搭配;在保证 高蛋白、高热量、高维生素基础上进食适量水果 和含纤维素多的蔬菜,以利通便。。
4
1
术后护理
2、 脱位 脱位原因与术后搬动不正确、早期功能练 习不得当及病人的自身条件等有关。采取的应对措 施有:
3、 向病人说明预防脱位的重要性,使之从思想上提 高认识,并告诉病人有关具体注意事项,以加强防 范意识。
4、 术后不宜过早行直腿抬高活动,以免引起疼痛或 脱位。术后4~7d在医护人员监护下,锻炼患肢直 腿抬高10°~15°,节次由少到多,每次一般不超过 10节,每日2~3节,应注意不要过度。
3、青少年、儿童不作此术,或80岁以 上者要慎重考虑。
4、因其他疾病估计置换术后病人也不可 以下地行走者。
3
生活护理
1、 指导病人练习有效的咳嗽,有利于预防术后感 染及呼吸道并发症,减轻术后疼痛和缓解紧张情 绪。
2、做好皮肤护理,防止压疮的发生。具体措施: 保持床铺的平整、松软、清洁、干燥、无折皱、 无渣屑;
7
复查
基于人工关节经长时间磨损与松离, 必须遵医嘱定期复诊,完全康复后, 每年复诊一次。术者随着生物医学材 料的改进和医疗技术的提高,治疗效 果会明显好转。
8
谢谢
9
2019/11/10
.
10
5、 由于坐位是髋关节最易出现脱位和半脱位的体位, 因此术后6~8周以躺、站或行走为主,每日可坐 4~6次,每次限半小时。
6
出院指导
1、 一般于术后2周拆除切口缝线。因术后恢复期较 长,应积极做好出院指导。方法为:患者出院时, 由管床护士赠送健康教育处方,并给予指导,如:3 个月内不侧卧,不盘腿,避免完全坐位,卧床时只 取平卧或半卧位。 2、6个月内避免患肢外旋内收,并逐渐增加肌肉和 关节活动的时间和强度。术后3个月患肢可逐渐负重, 适当下床拄拐活动,但必须避免屈髋下蹲,尽量不 单独活动。弃拐后可在家属的陪伴下进行全身的功 能锻炼,所进行的一切活动都应尽量减少髋的负重, 避免重体力劳动及剧烈的体育活动,注意做到“三 不”,即:不负重、不盘腿、不坐矮凳。 3、准确有效的功能锻炼和正确康复指导是全髋关节 置换术成功及尽早恢复肢体功能的关键。
4、睡眠护理 为病人提供整洁、安静、舒适的环境。 疼痛明显影响睡眠者,适当给予镇静剂,缓解疼 痛,促进睡眠。
5、注意保证足够饮水量,注意饮食搭配;在保证 高蛋白、高热量、高维生素基础上进食适量水果 和含纤维素多的蔬菜,以利通便。。
4
1
术后护理
2、 脱位 脱位原因与术后搬动不正确、早期功能练 习不得当及病人的自身条件等有关。采取的应对措 施有:
3、 向病人说明预防脱位的重要性,使之从思想上提 高认识,并告诉病人有关具体注意事项,以加强防 范意识。
4、 术后不宜过早行直腿抬高活动,以免引起疼痛或 脱位。术后4~7d在医护人员监护下,锻炼患肢直 腿抬高10°~15°,节次由少到多,每次一般不超过 10节,每日2~3节,应注意不要过度。
3、青少年、儿童不作此术,或80岁以 上者要慎重考虑。
4、因其他疾病估计置换术后病人也不可 以下地行走者。
3
生活护理
1、 指导病人练习有效的咳嗽,有利于预防术后感 染及呼吸道并发症,减轻术后疼痛和缓解紧张情 绪。
2、做好皮肤护理,防止压疮的发生。具体措施: 保持床铺的平整、松软、清洁、干燥、无折皱、 无渣屑;
7
复查
基于人工关节经长时间磨损与松离, 必须遵医嘱定期复诊,完全康复后, 每年复诊一次。术者随着生物医学材 料的改进和医疗技术的提高,治疗效 果会明显好转。
8
谢谢
9
2019/11/10
.
10
5、 由于坐位是髋关节最易出现脱位和半脱位的体位, 因此术后6~8周以躺、站或行走为主,每日可坐 4~6次,每次限半小时。
6
出院指导
1、 一般于术后2周拆除切口缝线。因术后恢复期较 长,应积极做好出院指导。方法为:患者出院时, 由管床护士赠送健康教育处方,并给予指导,如:3 个月内不侧卧,不盘腿,避免完全坐位,卧床时只 取平卧或半卧位。 2、6个月内避免患肢外旋内收,并逐渐增加肌肉和 关节活动的时间和强度。术后3个月患肢可逐渐负重, 适当下床拄拐活动,但必须避免屈髋下蹲,尽量不 单独活动。弃拐后可在家属的陪伴下进行全身的功 能锻炼,所进行的一切活动都应尽量减少髋的负重, 避免重体力劳动及剧烈的体育活动,注意做到“三 不”,即:不负重、不盘腿、不坐矮凳。 3、准确有效的功能锻炼和正确康复指导是全髋关节 置换术成功及尽早恢复肢体功能的关键。
人工髋关节置换术的护理PPT课件
• 防止各种并发症的发生,如呼吸系统、泌 尿系统感染、下肢静脉栓塞和水肿、髋关 节脱位等。
• 恢复患肢关节的活动度及肌力。
• 平稳步行方法的训练
• 日常生活活动能力的提高
火灾袭来时要迅速疏散逃生,不可蜂 拥而出 或留恋 财物, 要当机 立断, 披上浸 湿的衣 服或裹 上湿毛 毯、湿 被褥勇 敢地冲 出去
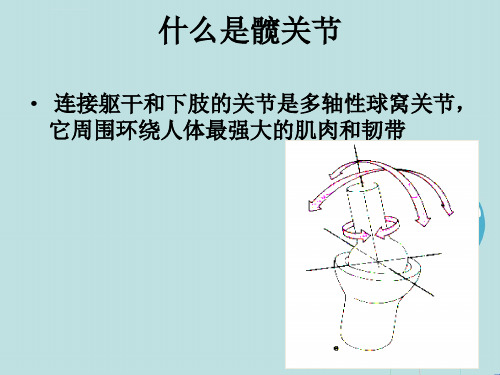
髋关节的构成
髋臼 股骨头 股骨颈 大小粗隆
火灾袭来时要迅速疏散逃生,不可蜂 拥而出 或留恋 财物, 要当机 立断, 披上浸 湿的衣 服或裹 上湿毛 毯、湿 被褥勇 敢地冲 出去
髋关节的活动形式
➢ 七种运动形式 ➢ 前屈,后伸 ➢ 外展,内收 ➢ 内旋,外旋 ➢ 环绕 ➢ 关节活动幅度在前屈和内收位时最大
• 人工关节置换术具有关节活动较好,可 早期下床活动,减少老年病人长期卧床等 并发症的优点。
火灾袭来时要迅速疏散逃生,不可蜂 拥而出 或留恋 财物, 要当机 立断, 披上浸 湿的衣 服或裹 上湿毛 毯、湿 被褥勇 敢地冲 出去
人工关节置换的原因
• 1.陈旧性的股骨颈骨折(股骨头、颈破坏疼 痛影响功能者)
髋关节解剖
股骨和骨盆共同组成髋 关节
股骨头位于髋臼内
股骨近端有大小粗隆等 骨性标志
股骨的远端是膝关节的
髋臼
脂肪 垫
外侧面
髂股韧带 月状面 髋臼唇 髋臼切迹
股骨头圆 韧带
髋臼横韧带
火灾袭来时要迅速疏散逃生,不可蜂 拥而出 或留恋 财物, 要当机 立断, 披上浸 湿的衣 服或裹 上湿毛 毯、湿 被褥勇 敢地冲 出去
疼痛的护理
评估疼痛的性质。 术后镇痛的应用。 对于术后1-2d内疼痛严重 者可适当加大止痛剂药物 的剂量。
火灾袭来时要迅速疏散逃生,不可蜂 拥而出 或留恋 财物, 要当机 立断, 披上浸 湿的衣 服或裹 上湿毛 毯、湿 被褥勇 敢地冲 出去
人工髋关节假体材料-PPT

用途:股骨头材料
3. 钛及钛合金
钛
优点:抗腐蚀性能强,弹性模量低
缺点:不耐磨损,极限强度低
现状:已淘汰
钛合金 优点:抗腐蚀性能强,良好的生物相容性,更高的强度,更适当的弹性模量
缺点:不耐磨损
用途:假体的非关节部分
4. 钽
1. 优点:具有类似骨小梁的弹性模量和骨整合性能
用途:假体涂层,假体非关节面
高分子材料
低,晶体颗粒大,密度低,脆性大 第二代: BIOLOX氧化铝陶瓷关节(1988-1994),晶体
直径降低,密度增大 第三代:BIOLOX forte (1994年至今),由微米级降为
纳米级 第四代:BIOLOX delta(2003年至今),氧化铝复合陶
瓷+纳米氧化锆+三氧化二铬+锶铝氧化铬+氧化钇), 提高断裂强度,抑制裂纹扩展 优点:耐磨损,低摩擦,组织相容性好(组织对磨 损颗粒的反应轻) 缺点:陶瓷碎裂,假体撞击 注意事项:禁忌混用不同品牌产品,植入前彻底清 洗假体接触面,禁止金属工具直接敲击
☞人工关节材料
1
金属类
2
高分子类
3
陶瓷类
金属材料
1. 不锈钢
优点:强度高(屈服强度860-1000MPa)
缺点:生物相容性差,疲劳强度低,耐磨损性能差
用途:已淘汰
2. 钴基合金
优点:在体内接近完全惰性,对裂痕内氯化物的侵蚀有抵抗能力
缺点:稍有电腐蚀,弹性模量太高(220 Gpa),应力遮挡效应高
1. 聚甲基丙烯酸甲酯(PMMA) 用途:用于骨水泥型假体的固定 2. 超高分子量聚乙烯(UHMWPE) 优点:生物相容性好,质轻,强度较高 缺点:塑型变形,表面磨损率高 用途:关节内衬 问题:⑴ 灭菌方法会影响磨损性能
《人工全髋关节置换》课件

度调查
随访时间:术后1个月、 3个月、6个月、1年、 2年
随访内容:疼痛程度、 关节活动度、步态、关 节稳定性、关节位置及 人工关节磨损情况等
原因分析:感染、 脱位、松动、磨损 等
处理措施:抗生素 治疗、复位固定、 翻修手术等
随访观察:定期复 查,及时发现并处 理问题
预防措施:加强围 手术期护理,提高 手术技巧等
术前心理支持:了解患者需求,提供心理疏导,减轻焦虑和恐惧 术后心理支持:鼓励患者积极面对康复过程,提供家庭和社区支持 康复期心理支持:帮助患者建立信心,提高生活质量,促进康复 心理教育:普及人工全髋关节置换知识,提高患者对手术和康复的认识
介绍人工全髋关节置换手术的原理和过程 说明患者心理支持的重要性 介绍有效的心理治疗方法 强调家庭和社会支持对患者康复的作用
PART SEVEN
术前准备:严 格控制手术适 应症,评估患
者身体状况
术中操作:严 格遵守无菌原 则,减少手术
时间
术后护理:定 期换药,观察 切口愈合情况, 及时处理异常
情况
预防性抗生作, 注意细节,避免损伤关节周围 软组织
术后康复指导:指导患者进行 适当的功能锻炼,增强肌肉力
量和关节稳定性
术前评估与准备:了解患者病 史和身体状况,制定个性化手 术方案
并发症预防措施:加强围手术 期护理,预防感染、血栓等并
发症的发生
处理措施:对于脱位等并发症, 及时采取复位、固定等处理措 施,减轻患者痛苦
感染:严格遵 守手术操作规 程,加强术后 护理,预防感
染
血栓形成:术 后早期活动, 使用抗凝药物 预防血栓形成
脱位:保持患 肢外展中立位, 避免过度活动,
预防脱位
骨折:注意保 护患肢,避免 外力撞击,预
随访时间:术后1个月、 3个月、6个月、1年、 2年
随访内容:疼痛程度、 关节活动度、步态、关 节稳定性、关节位置及 人工关节磨损情况等
原因分析:感染、 脱位、松动、磨损 等
处理措施:抗生素 治疗、复位固定、 翻修手术等
随访观察:定期复 查,及时发现并处 理问题
预防措施:加强围 手术期护理,提高 手术技巧等
术前心理支持:了解患者需求,提供心理疏导,减轻焦虑和恐惧 术后心理支持:鼓励患者积极面对康复过程,提供家庭和社区支持 康复期心理支持:帮助患者建立信心,提高生活质量,促进康复 心理教育:普及人工全髋关节置换知识,提高患者对手术和康复的认识
介绍人工全髋关节置换手术的原理和过程 说明患者心理支持的重要性 介绍有效的心理治疗方法 强调家庭和社会支持对患者康复的作用
PART SEVEN
术前准备:严 格控制手术适 应症,评估患
者身体状况
术中操作:严 格遵守无菌原 则,减少手术
时间
术后护理:定 期换药,观察 切口愈合情况, 及时处理异常
情况
预防性抗生作, 注意细节,避免损伤关节周围 软组织
术后康复指导:指导患者进行 适当的功能锻炼,增强肌肉力
量和关节稳定性
术前评估与准备:了解患者病 史和身体状况,制定个性化手 术方案
并发症预防措施:加强围手术 期护理,预防感染、血栓等并
发症的发生
处理措施:对于脱位等并发症, 及时采取复位、固定等处理措 施,减轻患者痛苦
感染:严格遵 守手术操作规 程,加强术后 护理,预防感
染
血栓形成:术 后早期活动, 使用抗凝药物 预防血栓形成
脱位:保持患 肢外展中立位, 避免过度活动,
预防脱位
骨折:注意保 护患肢,避免 外力撞击,预
人工髋关节置换术护理课件

。
改进阶段
20世纪70年代,出现了第二代人 工髋关节,材料为钛合金和聚乙烯 。
现代阶段
目前使用的人工髋关节多为第三代 或第四代,材料为陶瓷和金属复合 材料,具有更好的耐磨性和使用寿 命。
02 术前护理
评估患者情况
01
02
03
了解患者病史
详细了解患者的病情、用 药情况、过敏史等,以便 为患者制定合适的手术方 案。
协助麻醉师进行麻醉操作,监测患者的生命体征 。
输血与输液
根据手术需要,协助医生进行输血和输液操作。
术中监测与护理
监测生命体征
在手术过程中,密切监测患者的生命体征,如心率、血压、呼吸 等。
预防并发症
注意预防术中可能出现的并发症,如出血、感染等。
疼痛护理
根据患者的疼痛情况,采取适当的疼痛护理措施,如使用镇痛药物 。
预防措施
术前应控制基础疾病如糖尿病、高血压等,减少 感染风险;术后保持伤口清洁干燥,定期换药。
3
处理方法
如发生感染,应及时使用抗生素和抗炎药物进行 治疗,必要时进行清创引流或取出假体。
脱位与松动
总结词
脱位与松动是人工髋关节置换术常见的远期并发症,可能与术后活 动不当、假体安装不正确等因素有关。
预防措施
合理饮食与生活方式
保持健康的生活方式,包括合理饮食 、戒烟限酒、适当运动等,有助于促 进身体康复和预防并发症。
THANKS 感谢观看
按照医生建议进行康复锻炼, 逐渐恢复关节活动度和肌肉力 量。
药物与治疗
按照医嘱服用药物,定期回诊 复查,如有不适及时就医。
生活方式调整
保持健康的生活方式,包括合 理饮食、戒烟限酒、适当运动
等。
改进阶段
20世纪70年代,出现了第二代人 工髋关节,材料为钛合金和聚乙烯 。
现代阶段
目前使用的人工髋关节多为第三代 或第四代,材料为陶瓷和金属复合 材料,具有更好的耐磨性和使用寿 命。
02 术前护理
评估患者情况
01
02
03
了解患者病史
详细了解患者的病情、用 药情况、过敏史等,以便 为患者制定合适的手术方 案。
协助麻醉师进行麻醉操作,监测患者的生命体征 。
输血与输液
根据手术需要,协助医生进行输血和输液操作。
术中监测与护理
监测生命体征
在手术过程中,密切监测患者的生命体征,如心率、血压、呼吸 等。
预防并发症
注意预防术中可能出现的并发症,如出血、感染等。
疼痛护理
根据患者的疼痛情况,采取适当的疼痛护理措施,如使用镇痛药物 。
预防措施
术前应控制基础疾病如糖尿病、高血压等,减少 感染风险;术后保持伤口清洁干燥,定期换药。
3
处理方法
如发生感染,应及时使用抗生素和抗炎药物进行 治疗,必要时进行清创引流或取出假体。
脱位与松动
总结词
脱位与松动是人工髋关节置换术常见的远期并发症,可能与术后活 动不当、假体安装不正确等因素有关。
预防措施
合理饮食与生活方式
保持健康的生活方式,包括合理饮食 、戒烟限酒、适当运动等,有助于促 进身体康复和预防并发症。
THANKS 感谢观看
按照医生建议进行康复锻炼, 逐渐恢复关节活动度和肌肉力 量。
药物与治疗
按照医嘱服用药物,定期回诊 复查,如有不适及时就医。
生活方式调整
保持健康的生活方式,包括合 理饮食、戒烟限酒、适当运动
等。
人工髋关节置换术ppt课件

大粗隆术后不连接、移位,神经性病变引起外展肌 萎缩
– 术后预防措施是否得当
术后护理不当和康复失控,如过屈、过度外旋、内 收等极易后脱位,伸直位过度内收和外旋易发生前 脱位,多见于前方入路或假体位置过于前倾
髓腔内表面自干骺端至骨干的过度光滑—靠近外侧 持续存在干骺端内面的骨嵴—开口外置不足
– 3.4 为适应股骨的前弓和外侧弓,最好对髓 腔钻施加向后向外方向的力
+ 4 试模复位,术中测试
– Shuck 试验(牵开试验):软组织张力(关节间 隙5mm合适或50%股骨头半径)
– 伸直位/外旋位检查:前脱位 – 屈曲位/内旋位检查:后脱位 – Drop-Kick 试验:固定屈髋畸形 – 多数情况下,髋关节屈曲90°、内收20°及内旋
– 微创手术
后外侧、前外侧、前侧、前外侧(OCM)、DDA、前后双 入路、Super-path入路
+ 2 髋臼准备和髋臼假体的置入 技术要点:
– 2.1 应用压配技术、螺钉的使用仅限于用压配技术无法实现初始稳定 – 2.2 髋臼清理后,选择比预计将要使用的髋臼假体小6-10mm的髋臼锉
开始锉磨髋臼。 – 2.3 先垂直水平面磨锉到显露髋臼的内侧壁。
50°时都应当是稳定的
+ 5 安装假体,关闭切口
+ 骨水泥不是胶水或粘合剂,强度有赖于骨和水泥间的机械内锁 定。
常见的错误是尽可能锉到最大号,这样做对非骨水泥假体是对 的,要达到皮质接触;但对骨水泥柄非常重要的是保留较强的 骨松质缘(至少3mm内侧和前方骨松质)。
骨水泥塞以增强在髓腔内注入骨水泥的压力,深度在假体柄尖 端以远1.5-2cm,以使远端有2cm的骨水泥。
生物、股骨水泥) – 实际年龄与生物学年龄并不相符合
– 术后预防措施是否得当
术后护理不当和康复失控,如过屈、过度外旋、内 收等极易后脱位,伸直位过度内收和外旋易发生前 脱位,多见于前方入路或假体位置过于前倾
髓腔内表面自干骺端至骨干的过度光滑—靠近外侧 持续存在干骺端内面的骨嵴—开口外置不足
– 3.4 为适应股骨的前弓和外侧弓,最好对髓 腔钻施加向后向外方向的力
+ 4 试模复位,术中测试
– Shuck 试验(牵开试验):软组织张力(关节间 隙5mm合适或50%股骨头半径)
– 伸直位/外旋位检查:前脱位 – 屈曲位/内旋位检查:后脱位 – Drop-Kick 试验:固定屈髋畸形 – 多数情况下,髋关节屈曲90°、内收20°及内旋
– 微创手术
后外侧、前外侧、前侧、前外侧(OCM)、DDA、前后双 入路、Super-path入路
+ 2 髋臼准备和髋臼假体的置入 技术要点:
– 2.1 应用压配技术、螺钉的使用仅限于用压配技术无法实现初始稳定 – 2.2 髋臼清理后,选择比预计将要使用的髋臼假体小6-10mm的髋臼锉
开始锉磨髋臼。 – 2.3 先垂直水平面磨锉到显露髋臼的内侧壁。
50°时都应当是稳定的
+ 5 安装假体,关闭切口
+ 骨水泥不是胶水或粘合剂,强度有赖于骨和水泥间的机械内锁 定。
常见的错误是尽可能锉到最大号,这样做对非骨水泥假体是对 的,要达到皮质接触;但对骨水泥柄非常重要的是保留较强的 骨松质缘(至少3mm内侧和前方骨松质)。
骨水泥塞以增强在髓腔内注入骨水泥的压力,深度在假体柄尖 端以远1.5-2cm,以使远端有2cm的骨水泥。
生物、股骨水泥) – 实际年龄与生物学年龄并不相符合
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
2
•1.人工髋关节置换术的发展历程 •2.人工髋关节置换术的手术入路 •3.人工髋关节置换术的手术介绍 •4.人工髋关节置换术的科技发展
3
人工髋关节置换发展史
• 人工关节置换术从早期探索阶段至今较成熟发展阶段已有100余年历史。 • 人工关节在国外始于40年代,我国在60年代以后逐步开展,目前人工髋关
12
13
股骨颈截骨
股骨矩 10mm15mm
14
准备髋臼:磨除软骨,直至均匀点状出血
此 时
外展角:40度上下幅度10度
需
要
注
意
髋
臼
锉 的
前倾角:15度上下幅度10度
角
度
15
试杯,安装髋臼假体
16
必要时安装髋臼螺钉
17
股骨髓腔开口 髓腔探棒确定股骨髓腔
尽 可 能 靠 后 外 侧
18
髓腔钻扩髓
6
髋关节前外侧入路 Smith-Petersen入路
皮肤切口线
显露股外侧皮神经
显露股骨头、颈
7
髋关节外侧入路 Watson-Jones入路
皮肤切口线
切断臀中小肌向外上方翻起
显露关节囊前外侧
8
髋关节后外侧入路
皮肤切口线
显露股外侧神经
9
髋关节后侧Leabharlann 路皮肤切口线 切断外旋肌保护坐骨神经
显露后关节囊
26
happy new year!
27
谢谢您的聆听
28
适应人群
过去认为,60-75岁是全髋及全膝关节置换术的最合适的年龄范围。近十年来,其适应征已扩 大到高龄和年轻的患者。但由于年轻患者活动量大,术后生活时间较长,而人工关节的寿命有 限,因此年轻患者手术以后可能不得不面临进行第二次甚至第三次关节翻修手术的可能。所以, 对于年轻患者的人工关节手术应比较慎重。
4
• 1962年Charnley医生研制成由22.5 mm直径的金属股骨头与高分子聚乙烯髋 臼组成的新型人工髋关节,手术置换时,用骨水泥(聚甲基丙烯酸甲酯)固定, 称为低摩擦人工关节置换术,其成功大大促进了人工髋关节的临床应用,可 以说,现代人工髋关节工作始于Charnley的贡献。
• 60年代 人工髋关节置换术最严重的并发症是感染,Charnley人工髋关节置 换术的感染率为7%,1966年Charnley首先使用了空气层流净化手术间,个 人空气隔离系统,预防性抗生素,使术后感染率大大降低。由于Charnley对 人工关节作出的重大贡献,被公认为现代人工关节之父 。
19
髓腔锉扩髓
20
试模复位及安装最终假体
假体涂层应与 股骨截面平行
21
复位放置引流缝合切口
假体涂层与股骨截面平行 22
23
近年来微创技术的发展和微创技术观念在外科手术中的引入,把 THR提高到一个新的水平,产生了小切口全髋关节置换术(miniincisiontotalhiparthroplasty,简称MITHA)
节和膝关节置换被认为是人工关节置换中效果非常肯定的治疗方法。 • 1822年Anthony.White医生施股骨大粗隆下5cm截骨术以改善髋关节功能缓
解患者疼痛,12个月后形成假关节。 • 1840年JM.Carnochan医生使用木质衬垫植入一位髋关节强直患者体内,但
不久患者疼痛无法恢复而失败告终。但这一手术可以说是人工假体置换术的 开端。
• 小切口全髋置换的入路有3种 • ①前外侧入路 • ②后侧入路 • ③双小切口入路 • 小切口入路需要有特殊的手术器械和十分丰富熟练的常规全髋置换手术经验。
此入路有着十分诱人的前景,也存在很多需要探索的问题。手术入路的方式 虽然繁多,但采用何种入路,仍应以手术者最熟习、最熟练的入路为宜。
24
25
10
全髋关节置换与半髋关节置换
• 人工髋关节置换术就是手术置换髋关节内损伤的骨质。 • 人工髋关节置换术包括三个部分:
*用塑料关节窝置换髋关节窝(髋臼) *用金属关节头置换碎裂的股骨头 *用金属杆插入股骨干来增加人工关节的稳定性 • 半髋置换术,是用假体置换股骨头或髋关节窝(髋臼)
11
手术介绍
• 1、切口与显露,松解软组织 • 2、股骨颈截骨 • 3、准备髋臼:磨除软骨,直至均匀点状出血 • 4、试杯,安装髋臼假体 • 5、股骨髓腔开口 • 6、髓腔探棒确定股骨髓腔 • 7、股骨髓腔准备:髓腔钻及髓腔锉扩髓 • 8、确定股骨假体 • 9、股骨头颈试模 • 10、试模复位,安装最终假体,缝合
人工髋关节置换术(THA)
1
髋关节置换
髋关节置换称人工髋关节置换,是将人工假体,包含股骨部分和髋臼部分,利用骨水泥和螺 丝钉固定在正常的骨质上,以取代病变的关节,重建患者髋关节的正常功能,是一种较成熟 可靠的治疗手段。在早期只置换人工股骨头,俗称半髋置换,后发展至全髋关节置换。
手术指征
骨性关节炎是人工关节置换术的首选,其它依次为骨无菌性坏死(如股骨头坏死等)、某些髋 部骨折(如股骨颈骨折)、类风湿性关节炎、创伤性关节炎、良性和恶性骨肿瘤、强直性脊柱 炎等。只要有关节破坏的X线征象,伴有中度至重度持续性的关节疼痛和功能障碍,而且通过 其他各种非手术治疗都不能得到缓解的疾病,都有进行人工关节置换术的指征。
5
手术入路:以臀中肌为区分点
• 行人工全髋关节置换术有4种手术入路: • ①髋关节前外侧入路又称Smith-Petersen入路 • ②髋关节外侧入路:经典的是Watsen-Jenes切口 • ③髋关节后外侧入路 • ④髋关节后侧入路:此入路操作简单安全显露充分,不损伤髋关节外展装置,
利于术后功能恢复,是十分理想实用的手术入路
•1.人工髋关节置换术的发展历程 •2.人工髋关节置换术的手术入路 •3.人工髋关节置换术的手术介绍 •4.人工髋关节置换术的科技发展
3
人工髋关节置换发展史
• 人工关节置换术从早期探索阶段至今较成熟发展阶段已有100余年历史。 • 人工关节在国外始于40年代,我国在60年代以后逐步开展,目前人工髋关
12
13
股骨颈截骨
股骨矩 10mm15mm
14
准备髋臼:磨除软骨,直至均匀点状出血
此 时
外展角:40度上下幅度10度
需
要
注
意
髋
臼
锉 的
前倾角:15度上下幅度10度
角
度
15
试杯,安装髋臼假体
16
必要时安装髋臼螺钉
17
股骨髓腔开口 髓腔探棒确定股骨髓腔
尽 可 能 靠 后 外 侧
18
髓腔钻扩髓
6
髋关节前外侧入路 Smith-Petersen入路
皮肤切口线
显露股外侧皮神经
显露股骨头、颈
7
髋关节外侧入路 Watson-Jones入路
皮肤切口线
切断臀中小肌向外上方翻起
显露关节囊前外侧
8
髋关节后外侧入路
皮肤切口线
显露股外侧神经
9
髋关节后侧Leabharlann 路皮肤切口线 切断外旋肌保护坐骨神经
显露后关节囊
26
happy new year!
27
谢谢您的聆听
28
适应人群
过去认为,60-75岁是全髋及全膝关节置换术的最合适的年龄范围。近十年来,其适应征已扩 大到高龄和年轻的患者。但由于年轻患者活动量大,术后生活时间较长,而人工关节的寿命有 限,因此年轻患者手术以后可能不得不面临进行第二次甚至第三次关节翻修手术的可能。所以, 对于年轻患者的人工关节手术应比较慎重。
4
• 1962年Charnley医生研制成由22.5 mm直径的金属股骨头与高分子聚乙烯髋 臼组成的新型人工髋关节,手术置换时,用骨水泥(聚甲基丙烯酸甲酯)固定, 称为低摩擦人工关节置换术,其成功大大促进了人工髋关节的临床应用,可 以说,现代人工髋关节工作始于Charnley的贡献。
• 60年代 人工髋关节置换术最严重的并发症是感染,Charnley人工髋关节置 换术的感染率为7%,1966年Charnley首先使用了空气层流净化手术间,个 人空气隔离系统,预防性抗生素,使术后感染率大大降低。由于Charnley对 人工关节作出的重大贡献,被公认为现代人工关节之父 。
19
髓腔锉扩髓
20
试模复位及安装最终假体
假体涂层应与 股骨截面平行
21
复位放置引流缝合切口
假体涂层与股骨截面平行 22
23
近年来微创技术的发展和微创技术观念在外科手术中的引入,把 THR提高到一个新的水平,产生了小切口全髋关节置换术(miniincisiontotalhiparthroplasty,简称MITHA)
节和膝关节置换被认为是人工关节置换中效果非常肯定的治疗方法。 • 1822年Anthony.White医生施股骨大粗隆下5cm截骨术以改善髋关节功能缓
解患者疼痛,12个月后形成假关节。 • 1840年JM.Carnochan医生使用木质衬垫植入一位髋关节强直患者体内,但
不久患者疼痛无法恢复而失败告终。但这一手术可以说是人工假体置换术的 开端。
• 小切口全髋置换的入路有3种 • ①前外侧入路 • ②后侧入路 • ③双小切口入路 • 小切口入路需要有特殊的手术器械和十分丰富熟练的常规全髋置换手术经验。
此入路有着十分诱人的前景,也存在很多需要探索的问题。手术入路的方式 虽然繁多,但采用何种入路,仍应以手术者最熟习、最熟练的入路为宜。
24
25
10
全髋关节置换与半髋关节置换
• 人工髋关节置换术就是手术置换髋关节内损伤的骨质。 • 人工髋关节置换术包括三个部分:
*用塑料关节窝置换髋关节窝(髋臼) *用金属关节头置换碎裂的股骨头 *用金属杆插入股骨干来增加人工关节的稳定性 • 半髋置换术,是用假体置换股骨头或髋关节窝(髋臼)
11
手术介绍
• 1、切口与显露,松解软组织 • 2、股骨颈截骨 • 3、准备髋臼:磨除软骨,直至均匀点状出血 • 4、试杯,安装髋臼假体 • 5、股骨髓腔开口 • 6、髓腔探棒确定股骨髓腔 • 7、股骨髓腔准备:髓腔钻及髓腔锉扩髓 • 8、确定股骨假体 • 9、股骨头颈试模 • 10、试模复位,安装最终假体,缝合
人工髋关节置换术(THA)
1
髋关节置换
髋关节置换称人工髋关节置换,是将人工假体,包含股骨部分和髋臼部分,利用骨水泥和螺 丝钉固定在正常的骨质上,以取代病变的关节,重建患者髋关节的正常功能,是一种较成熟 可靠的治疗手段。在早期只置换人工股骨头,俗称半髋置换,后发展至全髋关节置换。
手术指征
骨性关节炎是人工关节置换术的首选,其它依次为骨无菌性坏死(如股骨头坏死等)、某些髋 部骨折(如股骨颈骨折)、类风湿性关节炎、创伤性关节炎、良性和恶性骨肿瘤、强直性脊柱 炎等。只要有关节破坏的X线征象,伴有中度至重度持续性的关节疼痛和功能障碍,而且通过 其他各种非手术治疗都不能得到缓解的疾病,都有进行人工关节置换术的指征。
5
手术入路:以臀中肌为区分点
• 行人工全髋关节置换术有4种手术入路: • ①髋关节前外侧入路又称Smith-Petersen入路 • ②髋关节外侧入路:经典的是Watsen-Jenes切口 • ③髋关节后外侧入路 • ④髋关节后侧入路:此入路操作简单安全显露充分,不损伤髋关节外展装置,
利于术后功能恢复,是十分理想实用的手术入路
