原发性醛固酮增多症专家共识ppt课件
合集下载
原发性醛固酮增多症疾病PPT演示课件

指导家属为患者创造一个安静、舒适 、整洁的家庭环境,减少外界不良刺 激。
饮食调整
指导家属为患者提供低盐、低脂、高 钾的饮食,避免摄入过多的钠盐和高 脂肪食物。
病情观察
指导家属密切观察患者的病情变化, 如血压、心率、尿量等,及时发现并 处理异常情况。
协助患者进行自我管理
指导家属协助患者进行自我管理,如 督促患者按时服药、定期随访等,提 高患者的治疗依从性。
动脉粥样硬化
高血压和高血糖促进动脉粥样硬 化的形成。需控制血压和血糖, 使用降脂药物,改善生活方式。
冠心病
动脉粥样硬化导致冠状动脉狭窄 或闭塞,引发冠心病。治疗包括 药物治疗、介入治疗和外科手术
等。
心律失常
长期高血压和心脏负荷过重可能 导致心律失常。需控制血压,改 善心脏功能,使用抗心律失常药
物。
05
诊断流程与标准
疑似病例筛选
根据临床表现及实验室检查结果,筛选出疑似原发性醛固酮增多症的患者。
确诊检查
对于疑似病例,需进行肾上腺CT或MRI等影像学检查,以明确肾上腺病变情况。
诊断标准
结合临床表现、实验室检查和影像学检查结果,按照相关诊断标准进行诊断。一般情况下 ,血浆醛固酮浓度升高、肾素-血管紧张素系统受抑制、肾上腺存在病变等是原发性醛固 酮增多症的诊断依据。
06
研究进展与展望
发病机制研究进展
1 2 3
基因突变
研究发现,某些基因突变可导致醛固酮合成酶的 活性异常,进而引发原发性醛固酮增多症。
肾上腺皮质增生
肾上腺皮质增生是原发性醛固酮增多症的常见病 理改变,其发生机制涉及多种因素,如遗传、环 境等。
炎症反应
近年来研究发现,炎症反应在原发性醛固酮增多 症的发病过程中发挥重要作用,炎症因子可刺激 醛固酮的合成和分泌。
饮食调整
指导家属为患者提供低盐、低脂、高 钾的饮食,避免摄入过多的钠盐和高 脂肪食物。
病情观察
指导家属密切观察患者的病情变化, 如血压、心率、尿量等,及时发现并 处理异常情况。
协助患者进行自我管理
指导家属协助患者进行自我管理,如 督促患者按时服药、定期随访等,提 高患者的治疗依从性。
动脉粥样硬化
高血压和高血糖促进动脉粥样硬 化的形成。需控制血压和血糖, 使用降脂药物,改善生活方式。
冠心病
动脉粥样硬化导致冠状动脉狭窄 或闭塞,引发冠心病。治疗包括 药物治疗、介入治疗和外科手术
等。
心律失常
长期高血压和心脏负荷过重可能 导致心律失常。需控制血压,改 善心脏功能,使用抗心律失常药
物。
05
诊断流程与标准
疑似病例筛选
根据临床表现及实验室检查结果,筛选出疑似原发性醛固酮增多症的患者。
确诊检查
对于疑似病例,需进行肾上腺CT或MRI等影像学检查,以明确肾上腺病变情况。
诊断标准
结合临床表现、实验室检查和影像学检查结果,按照相关诊断标准进行诊断。一般情况下 ,血浆醛固酮浓度升高、肾素-血管紧张素系统受抑制、肾上腺存在病变等是原发性醛固 酮增多症的诊断依据。
06
研究进展与展望
发病机制研究进展
1 2 3
基因突变
研究发现,某些基因突变可导致醛固酮合成酶的 活性异常,进而引发原发性醛固酮增多症。
肾上腺皮质增生
肾上腺皮质增生是原发性醛固酮增多症的常见病 理改变,其发生机制涉及多种因素,如遗传、环 境等。
炎症反应
近年来研究发现,炎症反应在原发性醛固酮增多 症的发病过程中发挥重要作用,炎症因子可刺激 醛固酮的合成和分泌。
原发性醛固酮增多症专家共识PPT课件
25
第25页/共29页
概况 筛查 确诊 分型诊断 治疗
醛固酮受体拮抗剂
安体舒通:可导致男性乳房发育,呈剂量相关性。 依普利酮:不拮抗雄激素和孕激素受体,不导致
内分泌紊乱。
糖皮质激素:中长效、睡前服用、最小剂量 其他降压药:阿米洛利、氨苯蝶啶、ACEI、ARB、 CCB
26
第26页/共29页
27
第27页/共29页
二、 双侧肾上腺静脉采血(AVS)
AVS重要性
被公认是原醛分型诊断的金标准。
Yes 推荐如患者愿意手术治疗且手术可行,肾上腺 CT提示有单侧或双侧肾上腺形态异常(包括增 生和腺瘤),需进一步行双侧AVS明确有无优 势分泌。
18
第18页/共29页
概况 筛查 确诊 分型诊断 治疗
No (1)年龄小于40岁,肾上腺CT显示单侧腺瘤且对侧肾
量增多,肾素-血管紧张素系统活性受抑。临床主要表现为高血压伴低血 钾。
• 研究发现,醛固酮过多是导致心肌肥厚、心力衰竭和肾功能受损的重要危 险因素,与原发性高血压患者相比,原醛症患者心脏、肾脏等高血压靶器 官损害更为严重。因此,早期诊断、早期治疗就显得至关重要 。
3
第3页/共29页
患病率
• 过去
概况 筛查 确诊 分型诊断 治疗
2.术前准备
纠正高血压、低血钾,一般术前准备2-4周。
3.术后随访
术后第1天可停用安体舒通,术后前几周应提高钠盐摄入。
24
第24页/共29页
药物治疗
概况 筛查 确诊 分型诊断 治疗
推荐特醛症首选药物治疗。 建议安体舒通作为一 线用药 , 依普利酮为二线药物。推荐 GRA 选用 小剂量糖皮质激素作为首选治疗方案。
原发性醛固酮增多症诊断与治疗PPT

原发性醛固酮增多症 诊断与治疗
汇报人:
目录 /目录
01
点击此处护理 人员
02
原发性醛固酮 增多症的诊断
03
原发性醛固酮 增多症的治疗
04
原发性醛固酮 增多症的预防 与护理
05
原发性醛固酮 增多症的康复 与预后
01
护理人员:XX医院XX科室-XX
02
原发性醛固酮增多症的 诊断
临床表现
高血压:血压升高,可能伴有头晕、头痛等症状
心理支持
心理辅导:提供心理辅导, 帮助患者缓解焦虑、抑郁等 情绪
保持积极心态:鼓励患者保 持乐观,积极面对疾病
家庭支持:鼓励家庭成员给 予患者关爱和支持,共同面
对疾病
社交活动:鼓励患者参加社 交活动,增强自信心,提高
生活质量
05
原发性醛固酮增多症的 康复与预后
康复指导
定期复查:定期 进行血液检查, 监测激素水平
惯等
预后展望:随着医学技术的 发展,预后逐渐改善
复发预防
定期复查:定期进行血液检查,监测激素水平 药物治疗:坚持服用降压药和降糖药,控制血压和血糖 健康饮食:低盐、低脂、低糖饮食,避免刺激性食物 适量运动:保持适当的运动量,增强体质,提高免疫力
随访管理
药物调整:根据病情变化调 整药物剂量和种类
定期复查:监测血压、血钾、 肾功能等指标
定期进行身体 检查,及时发 现并治疗疾病
加强体育锻炼, 提高身体素质
和免疫力
饮食调理
低盐饮食:减少钠的摄入,降低血压
低脂饮食:减少脂肪的摄入,降低血 脂
高钾饮食:增加钾的摄入,维持电解 质平衡
适量摄入蛋白质:保证营养均衡,增 强免疫力
避免刺激性食物:减少辛辣、油腻、 刺激性食物的摄入,保护胃肠道
汇报人:
目录 /目录
01
点击此处护理 人员
02
原发性醛固酮 增多症的诊断
03
原发性醛固酮 增多症的治疗
04
原发性醛固酮 增多症的预防 与护理
05
原发性醛固酮 增多症的康复 与预后
01
护理人员:XX医院XX科室-XX
02
原发性醛固酮增多症的 诊断
临床表现
高血压:血压升高,可能伴有头晕、头痛等症状
心理支持
心理辅导:提供心理辅导, 帮助患者缓解焦虑、抑郁等 情绪
保持积极心态:鼓励患者保 持乐观,积极面对疾病
家庭支持:鼓励家庭成员给 予患者关爱和支持,共同面
对疾病
社交活动:鼓励患者参加社 交活动,增强自信心,提高
生活质量
05
原发性醛固酮增多症的 康复与预后
康复指导
定期复查:定期 进行血液检查, 监测激素水平
惯等
预后展望:随着医学技术的 发展,预后逐渐改善
复发预防
定期复查:定期进行血液检查,监测激素水平 药物治疗:坚持服用降压药和降糖药,控制血压和血糖 健康饮食:低盐、低脂、低糖饮食,避免刺激性食物 适量运动:保持适当的运动量,增强体质,提高免疫力
随访管理
药物调整:根据病情变化调 整药物剂量和种类
定期复查:监测血压、血钾、 肾功能等指标
定期进行身体 检查,及时发 现并治疗疾病
加强体育锻炼, 提高身体素质
和免疫力
饮食调理
低盐饮食:减少钠的摄入,降低血压
低脂饮食:减少脂肪的摄入,降低血 脂
高钾饮食:增加钾的摄入,维持电解 质平衡
适量摄入蛋白质:保证营养均衡,增 强免疫力
避免刺激性食物:减少辛辣、油腻、 刺激性食物的摄入,保护胃肠道
原发性醛固酮增多症PPT课件PPT

THANK YOU
感谢聆听
其他治疗方式
其他治疗方式包括放射治疗、介入治 疗等,这些方法在原发性醛固酮增多 症的治疗中应用较少,主要用于辅助 药物治疗或手术治疗。
介入治疗可以通过栓塞或注射药物等 方式来抑制醛固酮的分泌,但操作复 杂且效果不确切。
放射治疗可以通过破坏肾上腺组织来 减少醛固酮的分泌,但长期使用会对 身体造成一定的损害。
02
原发性醛固酮增多症的类型
醛固酮瘤
醛固酮瘤是原发性醛固酮增多症中最常见的一种类 型,占所有病例的70%-80%。
醛固酮瘤主要发生在肾上腺皮质球状带,通常为单 侧,大小在1-2cm之间。
醛固酮瘤会导致过量的醛固酮分泌,进而引发高血 压和低血钾等症状。
特发性醛固酮增多症
特发性醛固酮增多症是一种病 因不明的原发性醛固酮增多症 ,占所有病例的10%-20%。
原发性醛固酮增多症ppt课件
目
CONTENCT
录
• 什么是原发性醛固酮增多症 • 原发性醛固酮增多症的类型 • 原发性醛固酮增多症的治疗 • 原发性醛固酮增多症的预防和护理 • 原发性醛固酮增多症的案例研究
01
什么是原发性醛固酮增多症
定义和症状
定义
原发性醛固酮增多症是一种常见的内分泌疾病,由于肾上腺皮质 分泌过多的醛固酮激素,导致体内钠离子和水分潴留,血压升高 。
药物治疗过程中,需要定期监测患者的血压、血钾等指标,以确保治疗的有效性和 安全性。
手术治疗
对于药物治疗无效或无法耐受 的患者,可以考虑手术治疗。
手术治疗主要是切除引起原发 性醛固酮增多症的肾上腺病变, 以彻底治愈疾病。
手术方式包括开放手术和腹腔 镜手术,具体选择应根据患者 的具体情况和医生的经 理机制尚不完全清楚,可能与 肾上腺皮质的某些基因突变有 关。
原发性醛固酮增多症PPT课件

1957年,国内首例原发性醛固酮增多症于瑞金 医院诊断
J Lab Clin Med 1955,45:3
4
肾上腺的解剖
肾上腺长约5cm,宽约3cm,厚约 1cm。通常左侧肾上腺比右侧的略 大。左肾上腺较长,呈月牙形;右肾 上腺较短,呈三角形
皮质 : 约占肾上腺的80—90%。由外 向内可分为球状带、束状带和网状带 三层
18
影响ARR的因素
ARR假阳性 β受体阻滞剂 中枢α2受体激动剂 非甾体抗炎药物 肾素抑制剂 年龄 高钠饮食 肾功能不全
ARR假阴性 利尿剂 二氢吡啶类CCB ACEI、ARB 低血钾 妊娠 肾血管性高血压 恶性高血压
19
原醛症确诊试验
ARR作为原醛症筛查试验有一定假阳性,必须选择一种或几种确诊 试验来避免原醛症被过度诊断。以下4项试验各有其优缺点,临床医生可 根据患者基本情况进行选择
04 中国原发性醛固酮的患病率
中国难治性高血压中原发性醛固酮增多症 患病率调查研究
2010 年由中华医学会内分泌 分会牵头在全国11 个省(黑龙江、 辽宁、山东、河南、江苏、上海、 浙江、福建、广东、海南、四川) 19 个中心对1 656 例难治性高血 压患者进行了原醛症的筛查,首次 报道其患病率为7.1%
肾功能进行性受损
醛固酮
心室异位博动
儿茶酚胺激素 & ANG II 分泌增加
高血压
心血管损伤
心衰
卒中
血管炎症反应和纤维化
血管顺应性下降 压力感受器调节异常 内皮细胞功能受损
心肌缺血
终末期肾病
13
原发性醛固酮增多症患者的心血管事件
心血管事件的相对危险度显著增加: - 卒中(4.2x) - 心肌梗塞(6.5x) - 房颤(12.1x)
原发性醛固酮增多症ppt课件

Primary aldosteronism
(n=124)
Stroke(%)
12.9
Myocardil infarc.(%) 4.0
Atrial fibrillation(%)
7.3
LVH(Echo)(%)
34
LVH(EKG)(%)
32
Essential HTN (n=456)
3.4 0.6 0.6 24 14
32
• 如确诊原发性醛固酮增多症的病人年龄在20岁以下,有原发 性醛固酮增多症或有年轻人卒中(<40岁)的家族史,更应做基 因检测以确诊或排除GRA(FH-I型),年龄更小的病人,建议检 测KCNJ5(FH-III型)。
33
04
LOREM IPSUM DOLOR LOREM
34
一、醛固酮分泌瘤 (APA)或单侧肾上腺增生 ( PAH) ,应采用手术切除 二、特发性醛固酮增多症:手术效果可能不理想,目前多主张用药物治疗,对于 青少年或中年后增生型病人,长期药物治疗有困难者,可考虑手术。 三、醛固酮癌、异位分泌醛固酮肿瘤,酌情放疗或化疗。 四、糖皮质激素可抑制性醛固酮增多症:长期小剂量应用地塞米松治疗。
• 对于自发性低血钾症、血浆肾素低于可测水平、血浆醛固酮水平 >20ng/的,建议可能不需要进一步做确诊试验。
30
指南推荐肾上腺 CT扫描为首选的无创性定位方法 ,因肾上 腺腺瘤较小 ,故应采用高分辨 CT可发现几毫米大小的肿瘤并提 高肾上腺腺瘤的诊断阳性率。核磁共振显像 (MRI )在原醛症亚 型中对较小腺瘤的分辨率低于CT扫描 ,故不推荐在原醛症中首 选 MRI检查。
Clinical Practice Guideline。2016
26
1、高血压综合征:可早于低血钾3-4年出现,大多数表现为缓慢发 展的良性高血压的经过,但随病程延长,血压逐渐增高,尤以舒 张压明显。
原发性醛固酮增多症PPT课件

2螺内酯Antisterene为醛固酮拮抗剂;螺内酯可与肾小管细胞浆以及核 内受体结合 用法:120~240mg/24h; 血钾于1~2周、血压4~8周内恢复正常 副作用:阻断睾酮合成
3钙离子阻断剂:调节Ald作用最后环节;抑制Ald分泌以及平滑 肌收缩 4糖皮质激素:对GRA有效
用法:DXM 0.5~2mg/d&3~4周后有效 5赛庚啶:针对IHA&对腺瘤无效&血清素和组织胺对醛固酮分 泌有介导作用
高血压
低血钾
低肾素活性
醛 固 酮 增 多
影像学检查
B超:显示直径>1.3cm腺瘤 CT:显示直径>5mm腺瘤 放射性碘化胆固醇肾上腺扫描照相 肾上腺血管造影:通过造影 可测两侧肾上腺血管内醛固酮 含量; 对诊断价值较大
CT:左肾上腺圆形低密度肿块结合临床符合醛固酮瘤
鉴别原醛症的病因
1 APA和IHA的鉴别诊断 立卧位试验:原理:正常人血浆Ald受ACTH昼夜节律调节& 卧位Ald为50~250pmol/L;至12am Ald下降;与cortisol波动一 致&立位4小时;刺激RASs;Ang Ⅱ增加;Ald上升
用法:20mg tid
复习思考题
1.原发性醛固酮增多症的主要病因、病理 生理要点?
2.原发性醛固酮增多症的诊断、鉴别诊断 和治疗原则?
影响RAS系统的药物和激素
许多药物可以影响RAS系统调节; 在测定血浆肾素和血 管紧张素Ⅱ以及血浆醛固酮之前;应该停用以下药物: 停用6周:
安体舒通拮抗醛固酮作用 雌二醇拟盐皮质激素样作用
▪停用 2 周: 噻嗪类利尿剂引起低钾而影响醛固酮合成 吲哚美辛;赛庚啶阻断血清素;干扰ACTH
▪停用 1 周: ACEI及钙拮抗剂减少醛固酮合成;升高血钾 拟交感神经药;肾上腺能阻滞剂减少血浆肾素活性
3钙离子阻断剂:调节Ald作用最后环节;抑制Ald分泌以及平滑 肌收缩 4糖皮质激素:对GRA有效
用法:DXM 0.5~2mg/d&3~4周后有效 5赛庚啶:针对IHA&对腺瘤无效&血清素和组织胺对醛固酮分 泌有介导作用
高血压
低血钾
低肾素活性
醛 固 酮 增 多
影像学检查
B超:显示直径>1.3cm腺瘤 CT:显示直径>5mm腺瘤 放射性碘化胆固醇肾上腺扫描照相 肾上腺血管造影:通过造影 可测两侧肾上腺血管内醛固酮 含量; 对诊断价值较大
CT:左肾上腺圆形低密度肿块结合临床符合醛固酮瘤
鉴别原醛症的病因
1 APA和IHA的鉴别诊断 立卧位试验:原理:正常人血浆Ald受ACTH昼夜节律调节& 卧位Ald为50~250pmol/L;至12am Ald下降;与cortisol波动一 致&立位4小时;刺激RASs;Ang Ⅱ增加;Ald上升
用法:20mg tid
复习思考题
1.原发性醛固酮增多症的主要病因、病理 生理要点?
2.原发性醛固酮增多症的诊断、鉴别诊断 和治疗原则?
影响RAS系统的药物和激素
许多药物可以影响RAS系统调节; 在测定血浆肾素和血 管紧张素Ⅱ以及血浆醛固酮之前;应该停用以下药物: 停用6周:
安体舒通拮抗醛固酮作用 雌二醇拟盐皮质激素样作用
▪停用 2 周: 噻嗪类利尿剂引起低钾而影响醛固酮合成 吲哚美辛;赛庚啶阻断血清素;干扰ACTH
▪停用 1 周: ACEI及钙拮抗剂减少醛固酮合成;升高血钾 拟交感神经药;肾上腺能阻滞剂减少血浆肾素活性
原发性醛固酮增多症ppt课件

17-羟化酶缺乏
不定 DOC 皮质酮 17-KS 17-OHCS
•原发性醛固酮增多症
安体舒通反应良好
23
高血压、低血钾的鉴别诊断: Liddle综合征
又称假性醛固酮增多症。常染色体显性遗传性疾病。有家族
聚集发病现象,人群中发病呈散发性。年轻人高血压考虑。
机制:肾单位远端上皮细胞钠通道异常激活, 钠重吸收过多致
高血压自发或利尿剂诱发低钾血症以及CT肾上腺异常.
10
影响RAS系统的药物和激素
测定血浆肾素和血管紧张素II以及血浆醛固酮之前,应停 以下药物4周: • 安体舒通(拮抗醛固酮), 雌二醇(拟盐皮质激素样作用); 停用2周: • 噻嗪类利尿剂(引起低钾) • 吲哚美辛, 噻庚啶(阻断血清素,干扰ACTH); 停用1周: • ACEI及钙拮抗剂(减少醛固酮合成,升高血钾) • 拟交感神经药, 肾上腺能阻滞剂(减少血浆肾素活性);
17
4.分型定位试验
2).体位试验: 测定方法是: 夜间卧位, 晨8:00点起床并保持立位至12点, 测定卧立位前后血浆醛固酮. 原理:正常人血浆Ald受ACTH昼夜节律调节. APA: 基础Ald明显增高, 立位后稍降低或保持不变或升 高<30%~33%. IHA: 基础Ald轻度增高, 立位后增高>基线值30%~33%, 升辐超过正常人). 原因: 对AngII敏感性增强.
12
3. 定位试验
影像学检查: CT扫描层厚2.5~3mm. CT诊断肾上腺腺瘤的敏感度为58~75%. APA直径通常<20mm, 常<10 mm. 平均直径12.4 mm. CT对原醛定位分型是不灵敏的, 误诊率约34%. 高分辨率CT鉴别APA和BAH的灵敏度为80~85%.
原发性醛固酮增多症PPT课件

辅助检查
辅助检查
辅助检查
辅助检查
诊断
➢ 继发性高血压3级 ➢ 原发性醛固酮增多症 ➢ 颈动脉硬化 ➢ 胆囊结石 ➢ 左肾结石
治疗
➢ 请泌尿外科会诊,择期手术,术后病理提示:醛固酮增多症。
➢ 术后血压160/100mmHg,给予
硝苯地平控释片 30mg QD
倍他乐克缓释片 47.5mg QD
46.1) ARR1.9(0.0-3.7)
辅助检查
➢ UCG:升主动脉增宽,主动脉瓣轻度返流,三尖瓣轻度返流,左室舒 张功能减低。
➢ ABP:24小时平均血压160/100mmHg,平均心率63次 /分。 ➢ 颈动脉超声:IMT=1.4mm。 ➢ 肾动脉彩超:未见异常。 ➢ 肾上腺CT:左肾上腺占位,腺瘤?胆囊结石,左肾结石。
Glu5.78mmol/L
UA301.4μmol/L Cr 74μmol/L
TG 1.57mmol/L
CHO 4.06mmol/L
HDL 1.03mmol/L LDL 2.38mmol/L
K 3.2mmol/L
ALT 21U/L CK27U/L
➢餐后2小时血糖:6.04mmol/L
➢糖化血红蛋白:5.8%
贝那普利
10mg QD结果源自生化:BUN 5.83mmol/L UA326.9μmol/L TG 1.48mmol/L HDL 1.01mmol/L K 4.1mmol/L
Glu5.32mmol/L
Cr 82μmol/L
CHO 4.21mmol/L
LDL 2.14mmol/L
ALT 33U/L
CK46U/L
原发性醛固酮增多症
筛查对象: 1、持续性血压>160/100 mmHg(1 mmHg=0.133 kPa)、难治性高血压(联 合使用3种降压药物,其中包括利尿剂,血压>140/90 mmHg)。 2、高血压合并自发性或利尿剂所致的低钾血症。 3、高血压合并肾上腺意外瘤。 4、早发性高血压家族史或早发(<40岁)脑血管意外家族史的高血压患者 。 5、原醛症患者中存在高血压的一级亲属。 6、高血压合并阻塞性呼吸睡眠暂停。
中国原发性醛固酮增多症诊治共识解读培训课件

中国原发性醛固酮增多症 诊治共识解读
11
共识提到,在进行原醛症筛查前,采取一些措施,尽量 降低各种因素对 RAS 系统的影响,提高筛查的效率和 准确性。这些措施主要包括三个方面:
中国原发性醛固酮增多症 诊治共识解读
12
(1)一般准备,如维持钠盐饮食、纠正低钾血症、不 必过于担忧避孕药对筛查结果的影响等。
重大的举措,我们临床医师更加期待嗜铬细胞瘤等疾病
指南或共识的制定,以提高对肾上腺疾病的认识和诊治
水平。
中国原发性醛固酮增多症 诊治共识解读
31
2016 年制定的《专家共识》出台背景
原醛症的诊断与治疗一直是内分泌代谢系统疾病的重要 组成部分,特别是原醛症的筛查以及确立诊断的动态试 验,由于存在一定的假阴性及假阳性,一直是临床诊断 原醛症的难点之一。
中国原发性醛固酮增多症 诊治共识解读
5
原醛症的筛查
筛查对象的确立 筛查前的准备 筛查和确诊方法
中国原发性醛固酮增多症 诊治共识解读
6
原醛症的筛查
1. 筛查对象的确立 共识的一大亮点是明确了关于原醛症筛查的对象。在高 血压病患病率高居不下的状态下,明确了在高危人群中 筛查原醛症的重要性和必要性,无疑是对提高高血压病 控制率的一大贡献。
其次,由于高血压病的高患病率,尤其是在难治性高血 压患者中, 原醛症的患病率更高, 约占难治性高血压的 7.1%。
中国原发性醛固酮增多症 诊治共识解读
32
2016 年制定的《专家共识》出台背景
中国原发性醛固酮增多症 诊治共识解读
27
总之,原醛症的诊断是复杂的,需结合临床表现、生化 检验、确诊试验、影像学资料和 AVS 等综合判断。共 识的制定,规范了筛查前的准备,强调了有 AVS 的重 要性,提到了部分人群基因检测的必要性,明确了治疗
原发性醛固酮增多症PPT课件

鉴别原醛症的病因
APA:基础Ald明显增高,立位后降低(偶有升高) IHA:基础Ald轻度增高,立位后明显增高 ( > 基础值33%,升辐超过正常人) 原因:对Ang Ⅱ敏感性增强
应行的进一步检查
卧立位试验
8AM醛固酮
立位至12N醛固酮
正常人
—
↑
立位后肾素升高,其作用超过ACTH的影响。
高血压
B超:显示直径>1.3cm腺瘤
CT:显示直径>5mm腺瘤
放射性碘化胆固醇肾上腺扫描照相
肾上腺血管造影:通过造影 可测两侧肾上腺血管内醛固酮 含量, 对诊断价值较大
影像学检查
5
CT:左肾上腺圆形低密度肿块(结合临床符合醛固酮瘤)
6
1) APA和IHA的鉴别诊断 立卧位试验:原理:正常人血浆Ald受ACTH昼夜节律调节。卧位Ald为50~250pmol/L,至12am Ald下降;与cortisol波动一致。立位(4小时),刺激RASs,Ang Ⅱ增加,Ald上升
8.肾素及血管紧张素II测定 影响肾素分泌的因素:肾小球内动脉压降低、立位、血容量减少、 血Na+降低、肾小管腔内Na+减少和低血钾时,分泌减少;反之, 分泌增多 正常人或多数原发性高血压: 肾素卧位:0.55±0.09pg/(ml•h) 激发后:3.48±0.52 pg/(ml•h) 血管紧张素II卧位:26.0 ± 1.9 pg /(ml•h) 激发后: 45 ± 6.16 pg /(ml•h)
特发性醛固酮增多症
↑
↑↑
立位后轻度肾素升高,此型对血管紧张素Ⅱ的敏感性增强
醛固酮瘤
↑↑
相对8AM不升高
过度分泌的醛同酮对RAS系统有强烈抑制作用。立位后也不能升高
APA:基础Ald明显增高,立位后降低(偶有升高) IHA:基础Ald轻度增高,立位后明显增高 ( > 基础值33%,升辐超过正常人) 原因:对Ang Ⅱ敏感性增强
应行的进一步检查
卧立位试验
8AM醛固酮
立位至12N醛固酮
正常人
—
↑
立位后肾素升高,其作用超过ACTH的影响。
高血压
B超:显示直径>1.3cm腺瘤
CT:显示直径>5mm腺瘤
放射性碘化胆固醇肾上腺扫描照相
肾上腺血管造影:通过造影 可测两侧肾上腺血管内醛固酮 含量, 对诊断价值较大
影像学检查
5
CT:左肾上腺圆形低密度肿块(结合临床符合醛固酮瘤)
6
1) APA和IHA的鉴别诊断 立卧位试验:原理:正常人血浆Ald受ACTH昼夜节律调节。卧位Ald为50~250pmol/L,至12am Ald下降;与cortisol波动一致。立位(4小时),刺激RASs,Ang Ⅱ增加,Ald上升
8.肾素及血管紧张素II测定 影响肾素分泌的因素:肾小球内动脉压降低、立位、血容量减少、 血Na+降低、肾小管腔内Na+减少和低血钾时,分泌减少;反之, 分泌增多 正常人或多数原发性高血压: 肾素卧位:0.55±0.09pg/(ml•h) 激发后:3.48±0.52 pg/(ml•h) 血管紧张素II卧位:26.0 ± 1.9 pg /(ml•h) 激发后: 45 ± 6.16 pg /(ml•h)
特发性醛固酮增多症
↑
↑↑
立位后轻度肾素升高,此型对血管紧张素Ⅱ的敏感性增强
醛固酮瘤
↑↑
相对8AM不升高
过度分泌的醛同酮对RAS系统有强烈抑制作用。立位后也不能升高
原发性醛固酮增多症医学PPT课件

精选ppt课件最新
15
诊断: - -筛查(方法)
+ 当血钾3.5mmol/L时,24小时尿钾多<2~3mmol/L
+ PHA 在血钾<3.5mmol/L时,尿钾>25mmol/L
+ PHA在血钾<3.0mmol/L时,尿钾>20mmol/L
+ 肾上腺CT理论上不应作为筛查手段 。
精选ppt课件最新
精选ppt课件最新
9
流行病学
+ 高血压患者中PA占0.5%~16%,平均10%左右,是 继发性高血压最常见的病因。
精选ppt课件最新
10
流行病学
+ 高血压患者中PA占0.5%~16%,平均10%左右,是 继发性高血压最常见的病因。
精选ppt课件最新
11
病因分类
+ 1、特发性醛固酮增多症:占60%,症状多不典型。
4、心脏功能改变:心律失常,Q-T间期延长,U 波出现。
精选ppt课件最新
13
诊断: - -筛查(人群)
+ 难治性高血压 + 不能解释的低血钾(包括利尿剂诱发) + 发病年龄早<50岁 + 早发性家族史,或脑血管意外小于40岁 + 肾上腺偶发瘤 + Pha 一级亲属高血压 + 与高血压严重程度不成比例的脏器受损(如左
精选ppt课件最新
7
定义
+ 原发性醛固酮增多症: 肾上腺皮质分泌过量的醛固酮激素,引起 以高血压、低血钾、低血浆肾素活性和碱 中毒为主要表现的临床综合征。
精选ppt课件最新
8
ARR
+ 定义:
血浆醛固酮/肾素活性比值(Aldosterone/rennin ratio,ARR):血浆醛固酮与肾素浓 度的比值。若该比值(血浆醛固酮的单位:ng/dl,肾素活性单位:ng/ml/h) ≥40,提示醛固酮过多分泌为肾上腺自主性,结合血浆醛固酮浓度大于20ng/dl, 则ARR对诊断的敏感性,特异性分别提高到90%,91% 。
原发性醛固酮增多症演示ppt课件

未来发展趋势预测
01
精准医疗的推广与应用
随着精准医疗理念的不断深入,未来原发性醛固酮增多症的治疗将更加
注重个体差异和精准治疗。
02
多学科协作诊疗模式的建立
加强内分泌科、心血管科、肾内科等多学科之间的协作,建立多学科协
作诊疗模式,为患者提供更为全面、专业的诊疗服务。
03
人工智能等技术在诊疗中的应用
随着人工智能等技术的不断发展,未来这些技术将在原发性醛固酮增多
鉴别诊断要点
继发性醛固酮增多症
由肾素-血管紧张素系统以外的因素引起,如肾动脉狭窄 、恶性高血压等,需通过病史、临床表现及实验室检查进 行鉴别。
Liddle综合征
一种常染色体显性遗传病,表现为严重高血压、低血钾及 代谢性碱中毒,但血浆醛固酮水平正常,可通过基因检测 进行鉴别。
先天性肾上腺皮质增生症
由于肾上腺皮质激素合成过程中所需酶的缺陷所致,表现 为不同程度的肾上腺皮质功能减退,可通过相关酶活性测 定及基因检测进行鉴别。
症的诊疗中发挥越来越重要的作用,如辅助诊断、治疗方案制定等。
THANK YOU
感谢观看
遗传因素
部分PA患者存在家族聚集现象,提 示遗传因素在PA发病中具有一定作 用。
临床表现及分型
临床表现:PA的典型临床表现包括高 血压、低钾血症及其相关症状(如肌无 力、周期性瘫痪、心律失常等)。长期 未治疗的患者可出现心血管、肾脏、神
经等系统并发症。
分型:根据病因和发病机制,PA可分 为以下几种类型
识别
定期监测血压,注意有无头痛、恶心、呕吐、视力模糊等高血压危象症状。
处理
立即采取降压措施,如使用静脉降压药物,保持患者安静,避免剧烈运动。
原发性醛固酮增多症诊断治疗的专家共识-PPT精品课件

Hayashi R, et al. Endocr J. 2017,30;64(5):507-513.
原醛症的分型诊断
肾上腺CT
推荐所有确诊原醛症患者必须行肾上腺 CT 以排除肾上腺巨大肿瘤
醛固酮瘤
右肾上腺腺瘤
肾上腺皮质癌
直径常>4cm
特发性醛固酮增多症
CT表现多样: ①双侧肾上腺形态和大小表现正常, 或仅仅是 密度稍致密; ②双侧或单侧肾上腺增大, 边缘饱满, 肢体较 粗, 密度不均, 或呈颗粒状; ③单侧肾上腺孤立性结节, 密度类似正常肾上 腺或稍低; ④双侧肾上腺多个小结节。
原发性醛固酮增多症诊断治 疗的专家共识
内容概要
共识制定背景 原醛的筛查及确诊 原醛的分型诊断 原醛的治疗
背景
定义
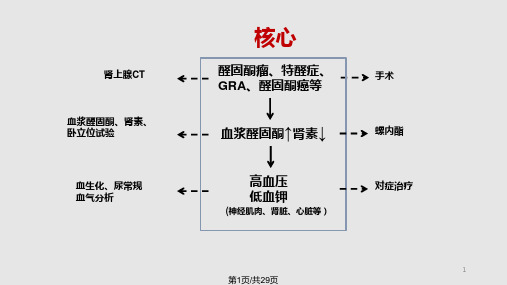
原醛症指肾上腺皮质分泌过量醛固酮, 导致体 内潴钠排钾, 血容量增多, 肾素-血管紧张素系 统活性受抑。 临床主要表现为高血压伴低血钾
患病率Βιβλιοθήκη 背景Mosso L, et al. Hypertension, 2003,42( 2) :161 -165.
原醛症筛查 筛查及确诊试验中的降压药物:
原醛症筛查
首选筛查指标:ARR(血浆醛固酮/肾素活性)
导致ARR假阳性或假阴性原因
原醛症的确诊试验
口服高钠饮食 氟氢可的松试验 生理盐水输注试验 卡托普利试验
原醛症的确诊试验
盐水输注试验阳性患者既往心脑血管事件发生率明显 高于阴性患者
基因分型
共识建议存在以下情况时,需进行基因检测: (1)年龄在 20 岁以下原醛症患者,或有原醛 症或早发脑卒中家族史的患者,以确诊或排除 GRA。 (2)对于发病年龄很轻的原醛症患者, 行 KCNJ5基因检测排除家族性醛固酮增多症Ⅲ型。
原醛症的分型诊断
肾上腺CT
推荐所有确诊原醛症患者必须行肾上腺 CT 以排除肾上腺巨大肿瘤
醛固酮瘤
右肾上腺腺瘤
肾上腺皮质癌
直径常>4cm
特发性醛固酮增多症
CT表现多样: ①双侧肾上腺形态和大小表现正常, 或仅仅是 密度稍致密; ②双侧或单侧肾上腺增大, 边缘饱满, 肢体较 粗, 密度不均, 或呈颗粒状; ③单侧肾上腺孤立性结节, 密度类似正常肾上 腺或稍低; ④双侧肾上腺多个小结节。
原发性醛固酮增多症诊断治 疗的专家共识
内容概要
共识制定背景 原醛的筛查及确诊 原醛的分型诊断 原醛的治疗
背景
定义
原醛症指肾上腺皮质分泌过量醛固酮, 导致体 内潴钠排钾, 血容量增多, 肾素-血管紧张素系 统活性受抑。 临床主要表现为高血压伴低血钾
患病率Βιβλιοθήκη 背景Mosso L, et al. Hypertension, 2003,42( 2) :161 -165.
原醛症筛查 筛查及确诊试验中的降压药物:
原醛症筛查
首选筛查指标:ARR(血浆醛固酮/肾素活性)
导致ARR假阳性或假阴性原因
原醛症的确诊试验
口服高钠饮食 氟氢可的松试验 生理盐水输注试验 卡托普利试验
原醛症的确诊试验
盐水输注试验阳性患者既往心脑血管事件发生率明显 高于阴性患者
基因分型
共识建议存在以下情况时,需进行基因检测: (1)年龄在 20 岁以下原醛症患者,或有原醛 症或早发脑卒中家族史的患者,以确诊或排除 GRA。 (2)对于发病年龄很轻的原醛症患者, 行 KCNJ5基因检测排除家族性醛固酮增多症Ⅲ型。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
2 ― 1.55
1.99
0―
正常
1级高血压 2级高血压 3级高血压
2010年在全国11个省19个中心对1656例难治性高血
压患者进行了原醛症的筛查,首次报道其患病率为 7.1%[
.
3
Hypertension 2003; 42(2):161-165.
低血钾发生率
仅9%~37%的PHA患者表现低血钾 50%的APA和17%的IHA患者的血钾水平<3.5 mmol/L。 血钾正常、高血压是早期症状,而低血钾可能是症状加重的表现。
.
14
口服钠盐试验
口服钠盐200 mmol/日(6 g/日)第三天留取24h尿醛固酮,期间注意 补钾,使其维持在正常范围 结果判断:24h 尿醛固酮< 10 μg (27 nmol)排除原醛症 确定原醛症: 24h 尿醛固酮> 12μg (33.3 nmol)Mayo Clinic 24h 尿醛固酮> 14μg (38.8 nmol)Cleveland Clinic
筛查方法
醛固酮肾素比值 (ARR)
确诊试验
口服高钠试验 生理盐水抑制试验 氟氢可的松抑制试验
卡托普利试验
分型诊断
肾上腺CT 双侧肾上腺静脉采血
.
7
J Clin Endocrinol Metab Sept 2008; 93: 3266-81
推荐下列高血压人群应行筛查试验
(1)持续性血压>160/100mmHg,难治性高血压(联合3种降压药包括利尿剂 (>140/90 mmHg),联合四种或以上降压药(<140/90 mmHg); (2)不能解释的低血钾(包括自发性或利尿剂诱发者); (3)发病年龄早者(<50岁); 早发性家族史,或脑血管意外<40岁者; (4)肾上腺偶发瘤; (5)原醛患者一级亲属高血压者; (6)高血压合并阻塞性呼吸睡眠暂停。
.
17
原醛症分型诊断
肾上腺CT
➢ 易漏诊直径<1cm肿瘤 ➢ 易将无功能瘤诊断为醛固 酮瘤 ➢ 敏感性78%,特异性75%
双侧肾上腺静脉采血
➢ 敏感性95%,特异性100% ➢ 属于有创检查 ➢ 价格昂贵 ➢ 大部分中心无法开展
.
18
.
19
立卧位血醛固酮浓度变化
立位时醛固酮瘤降低,特醛升高,70%双侧肾上腺增生者醛固酮浓度升高 50%以上,非常好的试验,但影响因素较多
口服高钠负荷试验及氟氢可的松抑制试验 操作繁琐,准备时间较长,目前在国内开展的较少
生理盐水抑制试验 比较常用的检查方法,但由于血容量的急剧增加,会诱发高血压危象及低钾血症的患 者不应进行此项检查
卡托普利试验 是一项操作简单、安全性较高的确诊试验,但据文献报道此试验存在一定 的假阴性,部分特醛症患者醛固酮水平可被抑制
.
16
卡托普利试验
试验前和口服50 mg 卡托普利后1 h或2 h 分别抽血,测PRA 、PA 和F; 正常人血醛固酮应能被抑制( 30%); 原醛症患者仍为高PA,PRA被抑制 相对其他三项试验敏感性及特异性较低,并存在一定的假阴性 可在心功能不全、严重低钾血症及难以控制的高血压患者中进行此项检查
2016年原发性醛固酮增多症 专家共识
.
1
是一组因醛固酮分泌过多,肾素-血管紧张素系统受抑制且不受钠负荷调节的 疾病。占所有高血压的 0.05-20%(10%), 发病高峰在 30-50 岁,女性稍多.
.
2
原发性高血压中原醛症患病率
14 ―
13.2
12 ―
10 ―
8.02
8―
患病率(%)
6―
4―
.
8
随机醛固酮/肾素比值
清晨起床后保持非卧位状态(可以座位,站立或者行走)至 少2小时,静坐5-15分钟后采血。保持室温
随机醛固酮/肾素 (ARR)
.
9
J Clin Endocrinol Metab Sept 2008; 93: 3266-81.
筛查试验
推荐血浆醛固酮/肾素为首选筛查试验 需标化试验条件 (直立体位、纠正低血钾、排除药物影响) 血浆醛固酮>15ng/dl,肾素活性>0.2 ng/ml/h,计算ARR有意义。
.
15
生理盐水抑制试验
操作过程 试验开始前须卧床休息1小时 试验在上午8点至9点之间开始 4小时输注2L生理盐水 输注前和输注后分别采血测定醛固酮和血钾 整个试验过程监测患者血压、心率变化 禁忌症 心功能不全、血压难以控制、严重低钾血症
血浆醛固酮<5 ng/dl 排除原醛 症; 5<血浆醛固酮< 10ng/dl 可疑, >10 ng/dl 确定
噻庚啶试验
特醛病人服8mg药后下降明显,醛固酮瘤无明显变化,实际测定时受患 者基础状态影响且很多例外
地赛米松抑制试验
临床证实糖皮质激素可抑制性原醛的唯一方法:2mg×3周
.
20
采血部位
.
21
第一步:判断插管是否成功
.
22
Was cannulation successful?
◦ per Dr. Young: ◦ AV (cortisol) should be >5 fold higher than IVC
多种药物治疗可能干扰ARR的测定: 安体舒通、β受体阻滞剂、钙通道阻滞剂、ACEI、ARB等 建议试验前至少停用安体舒通6周以上,其它上述药物2周。 α-受体阻滞剂和非二氢吡啶类钙拮抗剂等对肾素和醛固酮水平影响较小, 在诊断PHA过程中,推荐短期应用控制血压。
.
10
.
11
如何筛查原醛症?
可用于控制血压且对RASS系统影响较小的药物
.
4
原发性醛固酮增多症病因分类
.
5
40年, 原醛症病因谱发生明显的改变
1957-1985年
醛固酮瘤
70%
特醛症
30 %
1999年
醛固酮瘤
35%
特醛症
68%
.
6
Bill Young, Endocrinology, 2003
原发性醛固酮增多症指南
筛查对象
难治性高血压 自发性或利尿剂导致的低血钾患者 肾上腺意外瘤患者 早发性高血压家族史或早发(小于40 岁)脑血管意外家族史的高血压患者 原醛症患者中存在高血压的一级亲属
.
12
当醛固酮单位为ng/ dl,最常用切点是30; 当醛固酮单位为pmol/ L,最常用切点是750
根据PRA、DRC、醛固酮不同单位计算ARR 常用切点
.
13
原醛症确诊试验
所有ARR阳性患者须选择口服高钠负荷试验、生理盐水试验、氟氢可的松抑 制试验或卡托普利试验中任何一项确诊或排除原醛。这4项试验各有其优缺 点,临床医生可根据患者基本情况进行选择。
