第十章 胎儿异常与多胎妊娠
合集下载
人卫版第九版妇产科学第十章胎儿异常与多胎妊娠《精品》课件

(一)急性胎儿窘迫
胎儿缺氧
血流重新分配
无氧糖酵解增加(zēngjiā)
代谢性酸中毒
心、脑损害
(二)慢性胎儿窘迫
慢性缺氧 子宫胎盘灌注下降 肾血流减少 羊水过少
第二十七页,共五十四页。
妇产科学(第9版)
四、诊断(zhěnduàn)
(一)急性胎儿窘迫
1. 产时胎心率异常:急性胎儿窘迫的重要征象
2. 羊水胎粪污染:羊水中胎粪污染不是胎儿窘迫的征象 3. 胎动异常:缺氧初期为胎动频繁,继而减弱及次数减少 4. 酸中毒:胎儿头皮血血气(xuèqì)分析,pH<7.20
第十章
胎儿(tāi ér)异常与多胎妊娠
第一页,共五十四页。
第一节 出生缺陷 第二节 胎儿生长受限 第三节 巨大胎儿 第四节 胎儿窘迫 第五节 死胎 第六节 多胎妊娠
第二页,共五十四页。
重点难点
掌握 掌握胎儿生长受限的概念; 掌握巨大胎儿的概念; 掌握死胎的定义及处理;
掌握胎儿窘迫的诊断及治疗(zhìliáo)原则;
• 若孕周未达34周者,应促胎肺成熟后再终止妊娠,如果新生儿重症监护技术水平不足,应鼓励宫内转运。 3. 分娩方式选择
• FGR胎儿对缺氧耐受力差,胎儿胎盘贮备不足,难以(nányǐ)耐受分娩过程中子宫收缩时的缺氧状态,应适当放
宽剖宫产指征。
第十六页,共五十四页。
妇产科学(第9版)
五、预防
1. 对于有胎盘血流灌注不足疾病史(如FGR、子痫前期)的孕妇,可以从妊娠12~16周开始服 用小剂量阿司匹林(75mg/d)直至36周。 2. 存在≥2项高危因素的孕妇,也可建议于妊娠早期开始服用小剂量阿司匹林进行预防,其中高危 因素包括:肥胖、年龄>40岁、孕前高血压、孕前糖尿病(Ⅰ型或Ⅱ型)、辅助生殖技术受孕史、
胎儿缺氧
血流重新分配
无氧糖酵解增加(zēngjiā)
代谢性酸中毒
心、脑损害
(二)慢性胎儿窘迫
慢性缺氧 子宫胎盘灌注下降 肾血流减少 羊水过少
第二十七页,共五十四页。
妇产科学(第9版)
四、诊断(zhěnduàn)
(一)急性胎儿窘迫
1. 产时胎心率异常:急性胎儿窘迫的重要征象
2. 羊水胎粪污染:羊水中胎粪污染不是胎儿窘迫的征象 3. 胎动异常:缺氧初期为胎动频繁,继而减弱及次数减少 4. 酸中毒:胎儿头皮血血气(xuèqì)分析,pH<7.20
第十章
胎儿(tāi ér)异常与多胎妊娠
第一页,共五十四页。
第一节 出生缺陷 第二节 胎儿生长受限 第三节 巨大胎儿 第四节 胎儿窘迫 第五节 死胎 第六节 多胎妊娠
第二页,共五十四页。
重点难点
掌握 掌握胎儿生长受限的概念; 掌握巨大胎儿的概念; 掌握死胎的定义及处理;
掌握胎儿窘迫的诊断及治疗(zhìliáo)原则;
• 若孕周未达34周者,应促胎肺成熟后再终止妊娠,如果新生儿重症监护技术水平不足,应鼓励宫内转运。 3. 分娩方式选择
• FGR胎儿对缺氧耐受力差,胎儿胎盘贮备不足,难以(nányǐ)耐受分娩过程中子宫收缩时的缺氧状态,应适当放
宽剖宫产指征。
第十六页,共五十四页。
妇产科学(第9版)
五、预防
1. 对于有胎盘血流灌注不足疾病史(如FGR、子痫前期)的孕妇,可以从妊娠12~16周开始服 用小剂量阿司匹林(75mg/d)直至36周。 2. 存在≥2项高危因素的孕妇,也可建议于妊娠早期开始服用小剂量阿司匹林进行预防,其中高危 因素包括:肥胖、年龄>40岁、孕前高血压、孕前糖尿病(Ⅰ型或Ⅱ型)、辅助生殖技术受孕史、
【人卫九版妇产科】第十章 胎儿异常与多胎妊娠

• 妊娠期高血压疾病 • 妊娠期肝内胆汁淤积症 • 贫血 • 羊水过多
• 胎膜早破 • 宫缩乏力 • 胎盘早剥 • 产后出血 • 流产及早产
• 脐带异常 • 胎头交锁及胎头碰撞 • 胎儿畸形
妇产科学(第9版)
四、单绒毛膜性双胎特有并发症
1. 双胎输血综合征 2. 选择性胎儿生长受限 3. 一胎无心畸形:亦称动脉反向灌注序列 4. 贫血多血质序列征 5. 单绒毛膜单羊膜囊双胎(MCMA)
无并发症及合并症可期待至35~37周 需个性化制定分娩时间 32~34周
妇产科学(第9版)
(一)剖宫产 第一胎儿为肩先露、臀先露。 宫缩乏力致产程延长,经保守治疗效果不佳。 胎儿窘迫,短时间内不能经阴道结束分娩。 联体双胎孕周>26周。 严重妊娠并发症需尽快终止妊娠。
妇产科学(第9版)
(二)经阴道分娩 如果双胎妊娠计划阴道试产,无论何种胎方位,由于大约 20%发生第二胎儿胎位变化,产科医师需做好阴道助产及第 二胎儿剖宫产术的准备。 第一胎儿为头先露的双胎妊娠可经阴道分娩。 如第一胎儿为臀先露,当发生胎膜破裂时,易发生脐带脱垂; 而如果第二胎儿为头先露,有发生两胎儿胎头绞锁的可能, 可放宽剖宫产指征。
熟悉 熟悉胎儿生长受限病因、诊断及处理; 熟悉严重出生缺陷的类型及处理; 熟悉巨大胎儿的处理; 熟悉单绒双胎的特殊并发症; 熟悉双胎输血综合征的定义。
了解 了解胎儿生长受限的预防; 了解巨大胎儿对母儿的影响; 了解双胎输血综合征的分期。
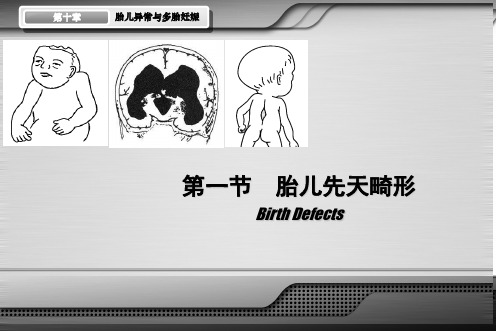
第一节
出生缺陷
妇产科学(第9版)
一 、应诊断的严重出生缺陷
妊娠16~24周应诊断的致命出生缺陷包括: 无脑儿、脑膨出、开放性脊柱裂、严重的胸腹壁缺损伴内脏外翻、单腔心、致命性 软骨发育不全等。
胎儿异常与多胎妊娠1
✓ 第一胎儿为肩先露、臀先露 ✓ 宫缩乏力致产程延长,经保守治疗效果不佳 ✓ 胎儿窘迫,短时间内不能经阴道结束分娩 ✓ 联体双胎孕周>26周 ✓ 严重妊娠并发症需尽快终止妊娠
37
第六节 多胎妊娠
3
无脑儿-处理
一经确诊,立即引产 警惕肩难产的发生
第一节 胎儿先天畸形
4
脊柱裂
5
第一节 胎儿先天畸形
隐性脊柱裂 脊髓脊膜膨出 脊髓裂
脊柱裂-诊断
第一节 胎儿先天畸形
妊娠18~20周是诊断最佳时机 B型超声 脊柱间距变宽,或形成角度呈V或W形 母血及羊水甲胎蛋白高于正常
6
脊柱裂-处理
• 定义
一次妊娠宫腔内同时有两个或两个以上胎儿
• 发生公式
1:80n-1(n代表一次妊娠的胎儿数)
29
双卵双胎
30
第六节 多胎妊娠
单卵双胎
31
第六节 多胎妊娠
双胎-诊断
第六节 多胎妊娠
病史:家族史,辅助生殖应用史 症状:早孕反应,体重,腹围,压迫症状 产科检查:子宫大于孕周,两个胎心 B型超声: 可确诊及明确胎位 绒毛膜性:妊娠6至10周判断
第二节 胎儿生长受限
左侧卧位 吸氧 均衡饮食 静脉补充氨基酸、能量合剂 药物低分子肝素、阿司匹林
21
FGR-处理
• 终止妊娠
第二节 胎儿生长受限
治疗后无改善,胎儿生长停止3周以上 有胎盘功能不良证据 有胎儿缺氧证据 有妊娠合并症或并发症危及母儿者, 以34周为界
22
FGR-处理
第二节 胎儿生长受限
34
双胎-妊娠期处理
第六节 多胎妊娠
补充足够营养 防治早产 及时防治妊娠期并发症 监护胎儿生长发育情况及胎位变化
37
第六节 多胎妊娠
3
无脑儿-处理
一经确诊,立即引产 警惕肩难产的发生
第一节 胎儿先天畸形
4
脊柱裂
5
第一节 胎儿先天畸形
隐性脊柱裂 脊髓脊膜膨出 脊髓裂
脊柱裂-诊断
第一节 胎儿先天畸形
妊娠18~20周是诊断最佳时机 B型超声 脊柱间距变宽,或形成角度呈V或W形 母血及羊水甲胎蛋白高于正常
6
脊柱裂-处理
• 定义
一次妊娠宫腔内同时有两个或两个以上胎儿
• 发生公式
1:80n-1(n代表一次妊娠的胎儿数)
29
双卵双胎
30
第六节 多胎妊娠
单卵双胎
31
第六节 多胎妊娠
双胎-诊断
第六节 多胎妊娠
病史:家族史,辅助生殖应用史 症状:早孕反应,体重,腹围,压迫症状 产科检查:子宫大于孕周,两个胎心 B型超声: 可确诊及明确胎位 绒毛膜性:妊娠6至10周判断
第二节 胎儿生长受限
左侧卧位 吸氧 均衡饮食 静脉补充氨基酸、能量合剂 药物低分子肝素、阿司匹林
21
FGR-处理
• 终止妊娠
第二节 胎儿生长受限
治疗后无改善,胎儿生长停止3周以上 有胎盘功能不良证据 有胎儿缺氧证据 有妊娠合并症或并发症危及母儿者, 以34周为界
22
FGR-处理
第二节 胎儿生长受限
34
双胎-妊娠期处理
第六节 多胎妊娠
补充足够营养 防治早产 及时防治妊娠期并发症 监护胎儿生长发育情况及胎位变化
胎儿异常与多胎妊娠PPT课件

8
二、胎儿生长受限
❖ 治疗 1、寻找病因 2、妊娠期治疗(1)一般治疗 休息、增加营养、氧
气等。(2)母体静脉营养 复合氨基酸、能量合剂、 葡萄糖等。(3)药物治疗 β-肾上腺素能激动剂、 硫酸镁、丹参等。 3、胎儿状况监测 无应激度试验,胎儿生物物理评分, 胎儿血流监测如脐动脉彩色多普勒、大脑中动脉血 流监测、静脉导管血流监测等。
9
二、胎儿生长受限
4、继续妊娠指征 (1)宫内监护情况良好。(2)胎 盘功能正常。(3)妊娠未足月、孕妇无并以症, 可严密监护下至足月,但不应超过预产期。
5、终止妊娠指征 (1)治疗后胎儿生长受限无改善, 胎儿停止生长3周以上;(2)胎盘老化,伴有羊水 过少等胎盘功能低下表现;(3)NST,胎儿生物 物理评分及胎儿血液测定等提示胎儿缺氧;(4) 妊娠并发症病情加重,继续妊娠将危害母婴健康或 生命者,均应尽快终止妊娠。
7
二、胎儿生长受限
❖ 诊断 1、病史 有引起胎儿生长受限的高危因素。 2、临床指标 (1)子宫长度、腹围连续3周测量均在
第10百分位数以下,为筛选胎儿生长受限指标,预 测准确率达85%以上。(2)计算胎儿发育指数, 胎儿发育指数=子宫长度(cm)-3×(月份+1), 指数在-3和+3之间为正常,小于-3提示胎儿生长受 限。(3)孕晚期每周体重增加小于0.5KG,考虑可 能为胎儿生长受限。 3、辅助检查 (1)B型超声胎儿生长测量 (2)彩色 多普勒超声检查站 (3)抗心磷脂抗体的测定
10
二、胎儿生长受限
❖ 6、分娩方式的选择 (1)阴道产 胎儿情况良好,胎盘功能正常,
胎儿成熟,Bishop宫颈成熟度评分大于等于7 分,羊水量及胎位正常,无其他禁忌者。 (2)剖宫产 胎儿病情况危重,产道条件欠佳, 阴道分娩对胎儿不利。
二、胎儿生长受限
❖ 治疗 1、寻找病因 2、妊娠期治疗(1)一般治疗 休息、增加营养、氧
气等。(2)母体静脉营养 复合氨基酸、能量合剂、 葡萄糖等。(3)药物治疗 β-肾上腺素能激动剂、 硫酸镁、丹参等。 3、胎儿状况监测 无应激度试验,胎儿生物物理评分, 胎儿血流监测如脐动脉彩色多普勒、大脑中动脉血 流监测、静脉导管血流监测等。
9
二、胎儿生长受限
4、继续妊娠指征 (1)宫内监护情况良好。(2)胎 盘功能正常。(3)妊娠未足月、孕妇无并以症, 可严密监护下至足月,但不应超过预产期。
5、终止妊娠指征 (1)治疗后胎儿生长受限无改善, 胎儿停止生长3周以上;(2)胎盘老化,伴有羊水 过少等胎盘功能低下表现;(3)NST,胎儿生物 物理评分及胎儿血液测定等提示胎儿缺氧;(4) 妊娠并发症病情加重,继续妊娠将危害母婴健康或 生命者,均应尽快终止妊娠。
7
二、胎儿生长受限
❖ 诊断 1、病史 有引起胎儿生长受限的高危因素。 2、临床指标 (1)子宫长度、腹围连续3周测量均在
第10百分位数以下,为筛选胎儿生长受限指标,预 测准确率达85%以上。(2)计算胎儿发育指数, 胎儿发育指数=子宫长度(cm)-3×(月份+1), 指数在-3和+3之间为正常,小于-3提示胎儿生长受 限。(3)孕晚期每周体重增加小于0.5KG,考虑可 能为胎儿生长受限。 3、辅助检查 (1)B型超声胎儿生长测量 (2)彩色 多普勒超声检查站 (3)抗心磷脂抗体的测定
10
二、胎儿生长受限
❖ 6、分娩方式的选择 (1)阴道产 胎儿情况良好,胎盘功能正常,
胎儿成熟,Bishop宫颈成熟度评分大于等于7 分,羊水量及胎位正常,无其他禁忌者。 (2)剖宫产 胎儿病情况危重,产道条件欠佳, 阴道分娩对胎儿不利。
妇产科学第八版配套课件胎儿异常与多胎妊娠

左侧卧位 吸氧 均衡饮食 静脉补充氨基酸、能量合剂 药物低分子肝素、阿司匹林
25
25
处理
• 终止妊娠
第二节 胎儿生长受限
治疗后无改善,胎儿生长停止周以上 有胎盘功能不良证据 有胎儿缺氧证据 有妊娠合并症或并发症危及母儿者,以 周为界
26
26
处理
27
27
第二节 胎儿生长受限
剖宫产
阴道分娩
原则:放宽剖宫产指征
• 镇静剂过量
42
42
第四节 胎儿窘迫
慢性胎儿窘迫
• 母体血液含氧量不足 • 子宫胎盘血管异常 • 胎儿运输及利用氧能力下降
胎儿窘迫病理生理变化
第四节 胎儿窘迫
• 急性胎儿窘迫
• 胎儿缺氧 血流重新分配 无糖酵解增加 代谢性酸
中毒 心、脑损害 •慢性慢缺性氧 胎儿子窘宫迫胎盘灌注下降
肾血流减少
羊水过少
第十章
胎儿异常与多胎妊娠
5
5
第一节 胎儿先天畸形
无脑儿
6
6
第一节 胎儿先天畸形
最常见 女胎比男胎多倍 “蛙样”面容,颈项短,无大脑 不可能存活
无脑儿—诊断
第一节胎儿先天畸形
型超声 不能探及圆形颅骨光环,头端“瘤结” 腹部扪诊 胎头较小 肛检及阴检 凹凸不平的颅底部 羊水 呈高值
7
34
第三节 巨大胎儿
第三节 巨大胎儿
屈大腿法 ( 法 ) 耻骨上加压法
经过这两种,超过的肩难产得以解决
35
第三节 巨大胎儿
旋肩法
36
第三节 巨大胎儿
牵后臂娩后肩法
37Βιβλιοθήκη 第三节 巨大胎儿四肢着地法
38
当以上方法均无效时,可采用以下方法:
25
25
处理
• 终止妊娠
第二节 胎儿生长受限
治疗后无改善,胎儿生长停止周以上 有胎盘功能不良证据 有胎儿缺氧证据 有妊娠合并症或并发症危及母儿者,以 周为界
26
26
处理
27
27
第二节 胎儿生长受限
剖宫产
阴道分娩
原则:放宽剖宫产指征
• 镇静剂过量
42
42
第四节 胎儿窘迫
慢性胎儿窘迫
• 母体血液含氧量不足 • 子宫胎盘血管异常 • 胎儿运输及利用氧能力下降
胎儿窘迫病理生理变化
第四节 胎儿窘迫
• 急性胎儿窘迫
• 胎儿缺氧 血流重新分配 无糖酵解增加 代谢性酸
中毒 心、脑损害 •慢性慢缺性氧 胎儿子窘宫迫胎盘灌注下降
肾血流减少
羊水过少
第十章
胎儿异常与多胎妊娠
5
5
第一节 胎儿先天畸形
无脑儿
6
6
第一节 胎儿先天畸形
最常见 女胎比男胎多倍 “蛙样”面容,颈项短,无大脑 不可能存活
无脑儿—诊断
第一节胎儿先天畸形
型超声 不能探及圆形颅骨光环,头端“瘤结” 腹部扪诊 胎头较小 肛检及阴检 凹凸不平的颅底部 羊水 呈高值
7
34
第三节 巨大胎儿
第三节 巨大胎儿
屈大腿法 ( 法 ) 耻骨上加压法
经过这两种,超过的肩难产得以解决
35
第三节 巨大胎儿
旋肩法
36
第三节 巨大胎儿
牵后臂娩后肩法
37Βιβλιοθήκη 第三节 巨大胎儿四肢着地法
38
当以上方法均无效时,可采用以下方法:
课件【人卫版第九版妇产科学第十章胎儿异常与多胎妊娠】

第二十八页,共五十四页。
妇产科学(第9版)
(二) 慢性(màn xìng)胎儿窘迫
1. 胎动减少或消失 2. 胎儿电子监护(jiānhù)异常 3. 胎儿生物物理评分低 4. 脐动脉多普勒超声血流异常
第二十九页,共五十四页。
妇产科学(第9版)
五、处理(chǔlǐ)
(一)急性胎儿窘迫
1. 一般处理:左侧卧位,吸氧,停用催产素,了解有无脐带脱垂(tuō chuí)等 2. 病因治疗:宫缩过强则抑制宫缩 3. 尽快终止妊娠:一般干预无法纠正,则尽快手术终止 4. 做好新生儿抢救准备
妇产科学(第9版)
一、多胎(duō 妊娠 tāi)
● 双卵双胎(shuānɡ tāi) 模式图
第三十七页,共五十四页。
妇产科学(第9版)
● 单卵双胎(shuānɡ tāi) 模式图
第三十八页,共五十四页。
妇产科学(第9版)
二、多胎妊娠(rènshēn)诊断
1. 病史及临床表现:家族史、辅助生殖应用(yìngyòng)史,早孕反应,体重,腹围,压迫症状。 2. 产科检查:子宫大于停经周数,两个胎心。 3. 超声检查:可确诊及明确胎位、筛查胎儿结构畸形。 4. 绒毛膜性判断:早期进行绒毛膜性判断非常重要。 5. 双胎的产前筛查及产前诊断:妊娠 11~13+6周超声筛查可以通过检测胎儿颈项透明层评估胎儿 发生唐氏综合征的风险;外周血胎儿DNA作为一种无创的手段也可以用于双胎妊娠的非整倍体筛 查。
第十六页,共五十四页。
妇产科学(第9版)
五、预防
1. 对于有胎盘血流灌注不足疾病史(如FGR、子痫前期)的孕妇,可以从妊娠12~16周开始服用小剂量 阿司匹林(75mg/d)直至36周。 2. 存在≥2项高危因素的孕妇,也可建议于妊娠早期开始服用小剂量阿司匹林进行预防,其中 高危因素包括:肥胖、年龄>40岁、孕前高血压、孕前糖尿病(Ⅰ型或Ⅱ型)、辅助生殖技术 受孕史、多胎妊娠、胎盘早剥病史、胎盘梗死病史。 3. 因母体因素引起的FGR,应积极(jījí)治疗原发病,如戒除烟酒、毒品等,使FGR风险降到最低。
妇产科学(第9版)
(二) 慢性(màn xìng)胎儿窘迫
1. 胎动减少或消失 2. 胎儿电子监护(jiānhù)异常 3. 胎儿生物物理评分低 4. 脐动脉多普勒超声血流异常
第二十九页,共五十四页。
妇产科学(第9版)
五、处理(chǔlǐ)
(一)急性胎儿窘迫
1. 一般处理:左侧卧位,吸氧,停用催产素,了解有无脐带脱垂(tuō chuí)等 2. 病因治疗:宫缩过强则抑制宫缩 3. 尽快终止妊娠:一般干预无法纠正,则尽快手术终止 4. 做好新生儿抢救准备
妇产科学(第9版)
一、多胎(duō 妊娠 tāi)
● 双卵双胎(shuānɡ tāi) 模式图
第三十七页,共五十四页。
妇产科学(第9版)
● 单卵双胎(shuānɡ tāi) 模式图
第三十八页,共五十四页。
妇产科学(第9版)
二、多胎妊娠(rènshēn)诊断
1. 病史及临床表现:家族史、辅助生殖应用(yìngyòng)史,早孕反应,体重,腹围,压迫症状。 2. 产科检查:子宫大于停经周数,两个胎心。 3. 超声检查:可确诊及明确胎位、筛查胎儿结构畸形。 4. 绒毛膜性判断:早期进行绒毛膜性判断非常重要。 5. 双胎的产前筛查及产前诊断:妊娠 11~13+6周超声筛查可以通过检测胎儿颈项透明层评估胎儿 发生唐氏综合征的风险;外周血胎儿DNA作为一种无创的手段也可以用于双胎妊娠的非整倍体筛 查。
第十六页,共五十四页。
妇产科学(第9版)
五、预防
1. 对于有胎盘血流灌注不足疾病史(如FGR、子痫前期)的孕妇,可以从妊娠12~16周开始服用小剂量 阿司匹林(75mg/d)直至36周。 2. 存在≥2项高危因素的孕妇,也可建议于妊娠早期开始服用小剂量阿司匹林进行预防,其中 高危因素包括:肥胖、年龄>40岁、孕前高血压、孕前糖尿病(Ⅰ型或Ⅱ型)、辅助生殖技术 受孕史、多胎妊娠、胎盘早剥病史、胎盘梗死病史。 3. 因母体因素引起的FGR,应积极(jījí)治疗原发病,如戒除烟酒、毒品等,使FGR风险降到最低。
妇产科学(第九版教材)第十章 胎儿异常与多胎妊娠 第六节 多胎妊娠 教案

一.【定义】
PPT 讲
一 次 妊 娠 宫 腔 内 同 时 有 两 个 或 两 个 以 上 胎 儿 时 称 为 多 胎 妊 娠 < muliple 授/反
pregnaney) ,以双胎妊娠(twin pregnancy)多见。近年辅助生殖技术广泛开展, 问
多胎妊娠发生率明显增高。多胎妊娠易引起妊娠期高血压疾病、妊娠期肝内胆汁
约占双胎妊娠的 70% ,与应用促排卵药物、多胚胎宫腔内移植及遗传因素有关。
两个卵子分别受精形成两个受精卵,各自的遗传基因不完全相同,故形成的两个胎
儿有区别,如血型、性别不同或相同,指纹外貌、性格类型等多种表型不同。胎盘
多为两个,也可融合成-个 ,但血液循环各自独立。胎盘胎儿面有两个羊膜腔,中
间隔有两层羊膜、两层绒毛膜。
受精卵分裂形成两个胎儿,具有相同的遗传基因,故两个胎儿性别、血型及外貌等 /对比/
均相同。由于受精卵在早期发育阶段发生分裂的时间不同,形成 4 种类型。
陈述
(1) 双绒毛膜双羊膜囊单卵双胎:分裂发生在桑椹期(早期胚泡) ,相当于受精后 3
日内,形成两个独立的胚胎、两个羊膜囊。两个羊膜囊之间隔有两层绒毛膜.
三、 [诊断] (10 分钟) 1.病史及临床表现
部分双卵双胎 有家族史,或妊娠前曾用促排卵药或体外受精行多个胚胎移植。 但体外受精-胚胎移植后双胎未必一- 定为双卵双胎。亦可能移植两个胚胎后,只 有一个胚胎存活,而该受精卵又分裂为单绒毛膜性双胎。双胎妊娠通常恶心呕吐等 早孕反应重。妊娠中期后体重增加迅速,腹部增大明显,下肢水肿、静脉曲张等压 迫症状出现早且明显,妊娠晚期常有呼吸困难,活动不便。 2.产科检查
教学目标: 一、知识目标:
1.了解多胎妊娠的定义、分型及特点等。 2.熟悉多胎妊娠病人的诊断、并发症。 3.掌握多胎妊娠病人的处理原则。 二、能力目标: (一)掌握双胎妊娠诊断及并发症,处理原则。 (二)熟悉双胎妊娠的类型及特点,对母儿的影响。 (三)了解双胎输血综合征的分期。 三、素质目标:
胎儿异常与多胎妊娠 PPT课件

馬蹄內翻 先天性心
腦積水
(9.0)
臟病(6.2) (7.1)
腦積水 (7.5)
腦積水 (7.3)
腦積水 (6.8 )
65.4 % 57.0 %
52.0%
49.4% 48.9% 45.2%
Etiology
遺傳因素; 環境因素:感染、藥物、化學物質、毒 品,有個體敏感性; 綜合因素:多基因遺產加環境不良因素 影響。
先天性心臟病
唐氏綜合征
多胎妊娠 (multiple pregnancy)
Definition
一次妊娠宮腔內同時有兩個或兩個以上胎兒 時稱多胎妊娠(multiple pregnancy) ; 不包括輸卵管多胎妊娠或子宮、輸卵管複合 妊娠。 發病率:以往1/89n-1,單卵雙胎3.5%
classification and identification
>受精13d,聯體雙胎
bifid Spine
可有羊水過多表現; 超聲在18W可發現典型病例:縱切面的脊柱平 行影響變為不規則或缺損,橫切面的閉合三角 形影響變為V或W形,脊柱裂處皮膚缺損,或 見囊腫樣結構彭出。
Clinical and B-ultrasonic manifestation
Hydrocephalus
大腦導水管不通致腦脊液回流受阻,在腦室內外大量蓄積腦 脊液,引起顱內壓升高、腦室擴張等;
單卵雙胎特有的畸形; 腹部檢查:不易與正常雙胎鑒別; B超:12W即可發現,單絨單羊雙胎;兩個 胎兒頭部或胸部或腹部相連而無法分離,甚 至可見共用一個重要器官如顱腔、肝臟等。
Management
終止妊娠 穿顱術或毀胎術 Conjoined twins: 共用重要器官時,應終 止妊娠,26周以後應行剖宮產。 預防:孕前補充葉酸等維生素;去除致病 因素
第十章 胎儿异常与多胎妊娠-PPT课件(文库推荐)

妇产科学(第9版)
绒毛膜性决定预后 • 在妊娠6~10周,可通过宫腔内孕囊数目进行绒毛膜性判断,如宫腔内有两个孕
囊,为双绒毛膜双胎,如仅见一个孕囊,则单绒毛膜性双胎可能性较大。 • 妊娠10~13+6周,可以通过判断胎膜与胎盘插入点呈“双胎峰”或者“T”字征
来判断双胎的绒毛膜性。 • 妊娠14周之后,绒毛膜性的检测难度增加,可通过胎儿性别、两个羊膜囊间隔
妊娠16~24周应诊断的致命畸形包括无脑儿、脑膨出、开放性脊柱裂、严重的胸 腹壁缺损伴内脏外翻、单腔心、致死性软骨发育不全等。
胎儿宫内生长受限并无有效的治疗方法,重点在于诊断之后的胎儿监护。 巨大胎儿分娩的选择依据由是否合并糖尿病以及预测的胎儿体重决定,适当放宽
剖宫产指征。 单纯羊水粪染不是胎儿窘迫的证据,需要结合胎儿监护进行评估。 死胎一旦确诊,尽快引产。应详细询问病史,建议尸体解剖,尽量寻找原因,做
第十章
胎儿异常与多胎妊娠
作者 : 廖凤儿 单位 : 广东药科大学附属第一医院
重点难点
掌握
掌握巨大胎儿的概念; 掌握双胎妊娠的分娩期处理原则。
熟悉 熟悉巨大胎儿的处理; 熟悉单绒双胎的特殊并发症; 熟悉双胎输血综合征的定义。
了解 了解巨大胎儿对母儿的影响; 了解双胎输血综合征的分期。
第三节
巨大胎儿
妇产科学(第9版)
双胎输血综合征Quintero分期
Байду номын сангаас分期
Ⅰ Ⅱ Ⅲ Ⅳ Ⅴ
羊水过多 / 羊 水过少
供血儿膀胱未 见
多普勒血流改 变
+
+
+
+
+
+
+
第十章-胎儿异常与多胎妊娠

问题:
胎心率是否正常? 为什么? 原因可能是什么? 将如何处理?
安徽理工大学第一人民医院妇产科 杨芳
妇产科学(第9版)
一、定义
胎儿在宫内因缺氧和酸中毒危及胎儿 健康和生命的综合症状
主要发生在临产过程中 发生率:
2.7%~38.5%
母体供氧 胎盘转运氧 胎儿运送
及利用氧
病因 (etiology)
周、新生儿重症监护水平,完成促胎肺成熟后,可考虑终止妊娠。
安徽理工大学第一人民医院妇产科 杨芳
妇产科学(第9版)
2. 终止妊娠指征 • 孕周未达32周者,使用硫酸镁保护胎儿神经系统。 • 若孕周未达34周者,应促胎肺成熟后再终止妊娠,如果新生儿重症监护技术水平不足,
应鼓励宫内转运。 3. 分娩方式选择 • FGR胎儿对缺氧耐受力差,胎儿胎盘贮备不足,难以耐受分娩过程中子宫收缩时的缺氧
初期
交感N兴奋
肾上腺儿茶酚胺↑
皮质醇分泌↑
BP↑、心率 ↑
病理生理
血O2↓
晚期
迷走N ↑
O2↓
心率↓
再次交感N兴奋
无氧糖酵解↑
丙酮酸、乳酸↑ 代谢性酸中毒
心率↓变↑
安徽理工大学第一人民医院妇产科 杨芳
羊水混有胎便
妇产科学(第9版)
四、诊断
(一)急性胎儿窘迫
1. 产时胎心率异常:急性胎儿窘迫的重要征象 2. 羊水胎粪污染:羊水中胎粪污染不是胎儿窘迫的征象 3. 胎动异常:缺氧初期为胎动频繁,继而减弱及次数减少 4. 酸中毒:胎儿头皮血血气分析,pH<7.20
一 、应诊断的严重出生缺陷
妊娠16~24周应诊断的致命出生缺陷包括: 无脑儿、脑膨出、开放性脊柱裂、严重的胸腹壁缺损伴内脏外翻、单腔心、致命性 软骨发育不全等。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
32
第三节 巨大胎儿
肩难产-处理
请求援助,会阴切开
屈大腿法 ( McRoberts法 )
耻骨上加压法 旋肩法 ( Woods法 )
牵后臂娩后肩法
四肢着地法
33
第三节 巨大胎儿
屈大腿法 ( McRoberts法 )
耻骨上加压法
经过这两种,超过50%的肩难产得以解决
34
第三节 巨大胎儿
巨大胎儿-对母儿影响
对母体:头盆不称、肩难产、宫缩乏力、产后出血
对胎儿:手术助产、颅内出血、锁骨骨折、臂丛损伤
29
第三节 巨大胎儿
巨大胎儿-诊断
没有准确预测方法,需待出生后方能确诊
病史及临床表现:孕妇高危因素,妊娠期体重增加迅速
腹部检查:宫高>35cm,跨耻征可阳性
B型超声:可预估胎儿体重,但对巨大儿预测有一定难度
双胎-妊娠期处理
补充足够营养 防治早产 及时防治妊娠期并发症 监护胎儿生长发育情况及胎位变化
58
第六节 多胎妊娠
双胎-终止妊娠指征
合症
已到预产期尚未临产,胎盘功能减退者
59
第六节 多胎妊娠
双胎-分娩期处理
多数能经阴道分娩 剖宫产指征
死胎
病因: 胎盘及脐带因素 胎儿因素 孕妇因素
定义:妊娠20周后胎死宫内
48
第五节 死胎
死胎-诊断
症状:自觉胎动停止
产科检查:听不到胎心,子宫大小与停经天数不符
B型超声:确诊
死胎在宫腔内停留过久能引起母体凝血功能障碍!
49
第五节 死胎
死胎-处理
全面、系统评估,尽力寻找死胎原因
第三十二章
妊娠滋养细胞疾病
妇产科学
1
“十二五”普通高等教育本科国家级规划教材 卫生部“十二五”规划教材 全国高等医药教材建设研究会“十二五”规划教材 全国高等学校教材 供基础、临床、预防、口腔医学类专业用
《妇产科学》(第8版) 配套课件
主编 谢幸 苟文丽
第十章 胎儿异常与多胎妊娠
编者 段涛(上海市第一妇婴保健院)
旋肩法
35
第三节 巨大胎儿
牵后臂娩后肩法
36
第三节 巨大胎儿
四肢着地法
37
当以上方法均无效时,可采用以下方法:
• 胎头复位法(Zavanelli法)
• 耻骨联合切开 • 断锁骨法
38
第十章
胎儿异常与多胎妊娠
第四节
胎儿窘迫
Fetal Distress
39
第四节 胎儿窘迫
胎儿窘迫
胎儿在子宫内因急性或慢性缺氧危及其健康和生命的
引产:米索前列醇,经羊膜腔注入依沙丫啶及催产素 胎儿死亡4周尚未排出者,行凝血功能检查
50
第十章
胎儿异常与多胎妊娠
第六节
多胎妊娠
Multiple Pregnancy
51
第六节 多胎妊娠
多胎妊娠
• 定义
一次妊娠宫腔内同时有两个或两个以上胎儿
• 发生公式
1:80n-1(n代表一次妊娠的胎儿数)
羊水AFP 呈高值
6
第一节 胎儿先天畸形
无脑儿-处理
一经确诊,立即引产 警惕肩难产的发生
7
第一节 胎儿先天畸形
脊柱裂
隐性脊柱裂
脊髓脊膜膨出 脊髓裂
8
第一节 胎儿先天畸形
脊柱裂-诊断
妊娠18~20周是诊断最佳时机 B型超声 脊柱间距变宽,或形成角度呈V或W形 母血及羊水甲胎蛋白高于正常
19
第二节 胎儿生长受限
FGR-分类
内因性均称型 病因 发育 胎盘 原发性 相称,均小 小,组织无异常 外因性不均称型 继发性 不均称,头大 体积正常,功能下降 外因性均称型 混合型 相称,均小 小,外观正常
分类有助于病因学诊断,但对预后和临床治疗评估无明显帮助。
20
第二节 胎儿生长受限
FGR-诊断
52
第六节 多胎妊娠
双卵双胎
53
第六节 多胎妊娠
单卵双胎
54
第六节 多胎妊娠
双胎-诊断
病史:家族史,辅助生殖应用史 症状:早孕反应,体重,腹围,压迫症状 产科检查:子宫大于孕周,两个胎心 B型超声: 可确诊及明确胎位
绒毛膜性:妊娠6至10周判断
55
第六节 多胎妊娠
双胎-孕妇的并发症
• 积极寻找病因
抗磷脂抗体检查
排查胎儿畸形 必要时染色体检查
23
第二节 胎儿生长受限
FGR-处理
左侧卧位
吸氧
• 综合治疗
均衡饮食 静脉补充氨基酸、能量合剂
药物低分子肝素、阿司匹林
24
第二节 胎儿生长受限
FGR-处理
治疗后无改善,胎儿生长停止3周以上
有胎盘功能不良证据
• 终止妊娠
有胎儿缺氧证据 有妊娠合并症或并发症危及母儿者,
以34周为界
25
第二节 胎儿生长受限
FGR-处理
阴道分娩
剖宫产
原则:放宽剖宫产指征
26
第十章
胎儿异常与多胎妊娠
第三节
巨大胎儿
Macrosomia
27
第三节 巨大胎儿
巨大胎儿
欧美定义为胎儿体重≥4500g,我国定义为≥4000g
国内发生率7%,国外发生率15.1%
男胎多于女胎
28
第三节 巨大胎儿
第一胎儿为肩先露、臀先露 宫缩乏力致产程延长,经保守治疗效果不佳 胎儿窘迫,短时间内不能经阴道结束分娩 联体双胎孕周>26周 严重妊娠并发症需尽快终止妊娠
60
第七版《妇产科学》配套课件
主编:乐杰 谢幸 林仲秋 苟文丽 狄 文
《妇产科学》(第 8版) 配套课件
61 61
THANKS FOR YOUR ATTENTION Thanks for Your Attention
综合症状。急性胎儿窘迫多发生于分娩期;慢性胎儿窘迫
常发生在妊娠晚期。
40
第四节 胎儿窘迫
胎儿窘迫-病因
急性胎儿窘迫
• • 前置胎盘,胎盘早剥 脐带异常 • •
慢性胎儿窘迫
母体血液含氧量不足 子宫胎盘血管异常
• 母体严重循环障碍
• • 缩宫素使用不当 孕妇应用麻醉药或 镇静剂过量
41
•
胎儿运输及利用氧能力下降
临床指标:宫高腹围、胎儿发育指数、孕妇体重增长 辅助检查:B型超声、彩色多普勒超声、抗心磷脂抗体
21
第二节 胎儿生长受限
FGR-处理
• 积极寻找病因
一般治疗
母体静脉营养 药物治疗 胎儿监测和评估
适 时 终 止 妊 娠
22
第二节 胎儿生长受限
FGR-处理
排除妊娠期高血压疾病 TORCH检查
脑积水和水脑—处理
有生机儿前诊断者建议引产。
原则是以产妇免受伤害,必要时颅内穿刺放液。
13
第一胎儿先天畸形
其他畸形
单心房单心室 腹裂 致死性侏儒 联体儿 21-三体综合征
14
第十章
胎儿异常与多胎妊娠
第二节
胎儿生长受限
Fetal Growth Restriction
15
第四节 胎儿窘迫
胎儿窘迫-病理生理变化
• 急性胎儿窘迫
胎儿缺氧 血流重新分配 无糖酵解增加 代谢性酸中毒 心、脑损害
• 慢性胎儿窘迫
慢性缺氧 子宫胎盘灌注下降 肾血流减少 羊水过少
42
第四节 胎儿窘迫
急性胎儿窘迫-诊断
产时胎心率异常 羊水胎粪污染 胎动异常 酸中毒
43
第四节 胎儿窘迫
慢性胎儿窘迫-诊断
胎动减少或消失
胎儿电子监护异常
胎儿生物物理评分低
脐动脉多普勒超声血流异常
44
第四节 胎儿窘迫
急性胎儿窘迫-处理
一般处理:左侧卧位,吸氧,停用催产素,了解有无脐带脱垂等 病因治疗:宫缩过强则抑制宫缩 尽快终止妊娠:一般干预无法纠正,则尽快手术终止 做好新生儿抢救准备
第二节 胎儿生长受限
定义
胎儿生长受限(FGR),又称胎儿宫内发育迟缓 (IUGR ),是小于孕龄儿( small for gestational age, SGA)的一种。
16
第二节 胎儿生长受限
定义
SGA指出生体重低于同 龄儿应有体重第10百分位数 以下或低于其平均体重2个标 准差的新生儿。
17
45
第四节 胎儿窘迫
慢性胎儿窘迫-处理
一般处理:定时吸氧,加强监护,积极治疗妊娠并发症
期待疗法:保守治疗延长孕周,促胎肺成熟 终止妊娠:近足月或胎儿已成熟,胎盘功能减退,胎监异常, 生物物理评分<4分,应行剖宫产终止妊娠
46
第十章
胎儿异常与多胎妊娠
第五节
死胎
Stillbirth
47
第五节 死胎
第二节 胎儿生长受限
定义
并非所有SGA均属于FGR。
25%~60%的SGA属于“健康小样儿”。
18
第二节 胎儿生长受限
FGR-病因
孕妇因素:营养、妊娠并发症与合并症等。 胎儿因素:调节胎儿生长的物质降低;基因或染色体异常。 胎盘因素:子宫胎盘血流减少,胎儿血供不足。 脐带因素:脐带过长、脐带过细脐带扭转、脐带打结等。
30
第三节 巨大胎儿
巨大胎儿-处理
妊娠期:监测血糖
分娩期:充分评估,放宽剖宫产指征 预防性引产:不支持 新生儿:预防新生儿低血糖、低血钙
31
第三节 巨大胎儿
