延髓梗死的临床特点分析
延髓梗死29例临床分析
延 髓梗 死 在 MR 出 现 前 常 被 误 诊 , 床 上 能 做 出正 确 诊 I 临 断 的 往 往 是 典 型 的 Wal b r l n eg综 合征 等 。 随 着 MR 技 术 的 e I 发 展 , 髓 内侧 梗 死 和 不 同 的 Wal b r 合 征 表 现 型 逐 渐 延 l n eg综 e 被 发 现 和 总 结 , 因学 和 I 病 临床症 状 学 研 究 也 逐 渐 丰 富 。现 对 我们发现的 2 9例 延 髓梗 死患 者进 行 l 分 析 。 临床 1 临 床 资 料 1 1 一 般 资 料 从 2 0 . 0 6年 1月 ~ 20 0 7年 2月 , 我 院 在 神 经 内 科 二 病 房 的住 院患 者 中 , 临 床 及 C 或 MR 检 查 诊 经 T I 断 为 脑 干 梗 死 者 20例 , 1 均符 合 18 9 6年 全 国脑 血 管病 的诊 断 标 准 。其 中 延 髓 梗 死 2 9例 , 1. , 展 性 卒 中 8例 占 8 进 3 (7 6 )死 亡 4例 (3 8 ) 9人 中男 性 患 者 2 2 . , 1 . 。2 3人 ( 4 ≤ 5 岁者 6 , 5岁 但 ≤ 6 人 >4 O岁 者 9人 , 6 > o岁者 8人 ) 女 性 患 ; 者 6人 ( 4 ≤ 5岁 者 1 , 4 人 > 5但 ≤ 6 0岁者 2人 , 6 > O岁 者 3 人) 平 均 年 龄 5 , 5岁 。 往 高 血 压 病 史 者 1 既 7人 (8 6 )高 脂 5 . , 血症 1 3人 (4 8 ) 糖 尿 病 1 4. , O人 (4 5 ) 冠 心 病 6人 3. , (0 1 )脑 梗 死 者 5人 (7 2 ) 有 烟酒 嗜好 者分 别 为 4 2 . , 1. 。 人
双侧延髓内侧梗死1例报道

双侧延髓内侧梗死1例报道作者:姚丽莉刘婷张国祯刘曌来源:《甘肃科技纵横》2022年第03期摘要:回顾分析1例双侧延髓内侧梗死患者的临床资料。
患者为中年女性、急性起病、快速进展性病程。
以进行性四肢麻木无力伴言语不清、呼吸困难、意识障碍为主要临床表現。
查体可见嗜睡、呼吸困难、真性球麻痹、四肢上运动神经元瘫痪、锥体束征阳性。
否认高血压、糖尿病等病史及家族史。
头颅MR 的DWI序列可见双侧延髓内侧高信号,同部位稍长T2信号,Flair序列为稍高信号。
头颈部 CTA 提示右侧椎动脉纤细,V3、V4段及远端无显影。
诊断考虑“双侧延髓内侧梗死”。
给予抗血小板、他汀类、促进侧支循环治疗后,患者构音清晰、呼吸正常、四肢肌力基本恢复正常。
临床诊疗中,双侧延髓内侧梗死的临床表现区别于常见急性脑血管病,需与吉兰巴雷综合征、多发性硬化等疾病鉴别。
双侧延髓内侧梗死的常见脑血管发病机制包括“椎动脉的小穿支阻塞和脊髓前动脉栓塞造成”。
大部分患者预后较差。
关键词:延髓内侧梗死;磁共振成像;椎动脉;脊髓前动脉中图分类号: R743.3 文献标志码:A延髓内侧梗死(medical medullary infarction,MMI)于19世纪由 Spiller最早报道。
Dejerine最初归纳了延髓内侧综合征的临床表现,包括:同侧舌下神经麻痹、对侧肢体痉挛性瘫痪及对侧肢体深感觉缺失。
1937年,Davison初次揭示MMI 的责任血管包括脊髓前动脉和椎动脉[1-3]。
MMI很少见,占缺血性脑卒中的0.5%~1.5%。
双侧MMI 比单侧MMI更为罕见,引起的神经系统症状更为多样,包括四肢瘫、偏瘫、构音障碍、眼球震颤、舌下神经麻痹、呼吸衰竭、吞咽困难、面神经麻痹、凝视麻痹、共济失调、霍纳综合征等[4-5],临床预后不佳,致残率高。
最初对双侧MMI 的诊断主要依赖于尸检,随着MRI技术的出现,双侧MMI 的确诊逐渐增多。
本论述报道联勤保障部队第九四零医院(以下简称我院)曾经收治的一例双侧延髓内侧梗死病例。
脊髓梗死

脊髓解剖
薄束、楔束-分别传递同侧下上半身深感 觉与识别性触觉
脊髓小脑前后束-传递本体感觉至小脑, 参与维持同侧躯干与肢体的平衡与协调
脊髓解剖
脊髓解剖
脊髓的血液供应 脊髓前动脉:起源于两侧椎动脉颅内段,
供应脊髓横断面前2/3,系终末支易发生 缺血 脊髓后动脉:供应脊髓横断面的后1/3 根动脉:分为根前动脉与根后动脉,分 别与脊前动脉与脊后动脉吻合
·局部出血可在T1W1上呈高信号,在T2W1上呈低信号 ·亚急性期呈轻度局灶状及斑片状增强 ·可以显示大血管异常,如动脉瘤或夹层瘤 ·椎体梗塞时,可见椎体前部或临近终板的深部髓(松 骨)质部分在T2W1上呈高信号
脊髓梗死的影像学表现
脊髓梗死的影像学表现
脊髓梗死的影像学表现
脊髓梗死的影像学表现
C3~4,T3~4和L1~2最易发生供血不足,称危险区。 横切面看,脊髓有三个供血薄弱区,即中央管部,皮
质脊髓侧索和脊髓前角。 脊髓颈段和腰段血供较胸段为佳,故胸段发病较多见。 脊髓前动脉发出沟(连合)动脉(中央动脉)时不一
定是成对的。 沟动脉系脊髓前动脉终末支,易发生缺血性病变导致
脊髓梗死的影像学表现
脊髓梗死的影像学表现
脊髓梗死的影像学表现
脊髓梗死的鉴别诊断
特发性横贯性脊髓炎 ·病灶部位为中央性 ·长度有3~4节段 ·在横断面上病灶占2/3以上面积 ·不伴颅内病灶 ·疾病不会突然发作
脊髓梗死的鉴别诊断
脊髓梗死的鉴别诊断
脊髓梗死的鉴别诊断
脊髓梗死的鉴别诊断
多发性硬化 ·病灶部位在脊髓边缘 ·长度少于两个椎体 ·少于脊髓横断面积的一半 ·90%伴有颅内病灶 ·临床过程表现为复发及缓解交替发生
1例前庭神经炎伴延髓梗死患者的中西医结合护理体会

1例前庭神经炎伴延髓梗死患者的中西医结合护理体会一、疾病概述1. 前庭神经炎- 前庭神经炎是一种常见的前庭系统疾病,主要累及前庭神经。
它是引起急性眩晕发作的常见原因之一。
前庭神经负责将内耳平衡器官的感觉信息传递到大脑,一旦发生炎症,就会导致这种信息传递出现紊乱。
这种疾病通常为单侧发病,可导致患者突然出现强烈的眩晕感,严重影响患者的平衡能力和日常生活。
- 在疾病发展过程中,如果没有得到及时有效的治疗,可能会导致患者长时间的头晕、平衡失调等问题,影响患者的生活质量,并且增加患者发生意外摔倒等风险。
2. 延髓梗死- 延髓是脑干的一部分,延髓梗死属于脑梗死的一种类型。
延髓内包含许多重要的神经核团和传导束,如呼吸中枢、心血管中枢等。
延髓梗死会导致这些神经结构受损,从而引起一系列严重的神经系统症状。
例如,可能会影响呼吸、心跳等基本生命功能,还可能导致肢体运动和感觉障碍、吞咽困难、构音障碍等。
- 当前庭神经炎与延髓梗死同时存在时,患者的病情会更加复杂,症状相互叠加,给诊断和治疗带来更大的挑战。
二、病因及发病机制(一)前庭神经炎病因及发病机制1. 病因- 病毒感染是前庭神经炎常见的病因之一。
例如,单纯疱疹病毒、带状疱疹病毒等感染后,病毒可能潜伏在前庭神经节内,当机体免疫力下降时,病毒被激活,从而引发前庭神经炎。
另外,细菌感染也可能导致前庭神经炎,虽然相对较少见,但某些特殊细菌感染,如中耳的化脓性细菌感染蔓延至前庭神经时,也可引发炎症。
- 自身免疫因素也可能在前庭神经炎的发病中起作用。
在一些自身免疫性疾病患者中,机体的免疫系统错误地攻击前庭神经,导致神经炎症。
例如,部分患有类风湿关节炎等自身免疫性疾病的患者,其发生前庭神经炎的风险可能会增加。
2. 发病机制- 当病毒或细菌感染前庭神经时,病原体及其释放的毒素会直接损伤前庭神经纤维,引起神经的炎症反应。
这种炎症反应会导致神经传导功能障碍,使得内耳平衡器官的信息不能正常传递到大脑,从而产生眩晕等症状。
图文解析延髓梗死的临床特点及预后的研究进展

图文解析延髓梗死的临床特点及预后的研究进展中外医疗神经病学医学网作者:邓青,刘佳,杨君素延髓(medulla oblongata)位于脑干下端,连接脑桥和脊髓,是人类的生命中枢,其血供较中脑、脑桥丰富。
延髓解剖结构复杂,神经纤维密集,血管血供复杂,发生缺血损害时临床表现复杂多样,且容易累及呼吸中枢导致预后差。
延髓梗死分为外侧梗死( lateral medullary infarction, LMI) 和内侧梗死( medial medullary infarction,MMI),其中延髓外侧梗死(LMI)为延髓梗死的常见类型,占延髓梗死的75%。
延髓梗死的临床表现与梗死部位相关,依据不同梗死部位及出现的不同临床表现命名为各类延髓梗死综合征,其预后差异较大,与血栓形成的部位、侧支循环的建立、临床治疗及并发症均密切相关。
近年来随着人们关注度的提升及影像学技术的发展,各类延髓梗死的报道逐渐增多,主要集中于不典型症状、少见延髓综合征及其预后的报道,对指导临床早期诊断、精准定位、个体化评估、治疗及预测预后具有重要意义。
为加深对延髓梗死的认识,该文就各延髓梗死综合征的临床特点及预后的研究进展做一综述。
延髓(medulla oblongata)含有较多密集的神经核及神经纤维,包括舌下神经、皮质脊髓束、脊髓丘脑束、疑核、前庭神经核、网状纤维、三叉神经脊束核、脊髓小脑束、内侧丘系等。
延髓主要血供来源于双侧的椎动脉、小脑下后动脉、脊髓前动脉、脊髓后动脉及其发出的分支,包括前内侧支(也称旁正中支)、前外侧支、外侧支和背侧支,且侧支循环丰富。
根据血供的分布,可将延髓分为腹内侧、腹外侧、外侧和背侧 4 部分。
在影像学矢状位可将延髓分为 3 部分: 上段为延髓脑桥沟至小脑下脚,中段为小脑下脚至下橄榄,下段为下橄榄至枕骨大孔。
延髓解剖结构复杂,神经核团及纤维分布密集,导致延髓梗死临床表现复杂多样,尤其 MMI 临床表现大多不典型,误诊率高。
延髓内侧梗死的临床特点及护理

早期有效镇静 , 降低氧耗量 , 可 术后合 理地 给患者镇 静休 息 , 室后及时做全套心 电图并留记 录 , 密切观察患者 的心率 、 心律 对 于术后恢 复至关重要 。带气管插 管呼吸机辅助 呼吸的患者 变化 , 心率最好控制在 6 8 o O次/ 分。如发 现有模拟 导联 s' 麻 醉清醒后是很痛苦 的, I 要及 时应用镇静剂治疗 。 4 J 35 康复护理 : 励患者 尽早 下床活 动 , . 鼓 冠心病 患者 的血液 段改变 , 应及时检查 全导联 心电图并通 知医生处 理。对 于心 易发生深静脉栓塞 。可轮 流抬高下肢 , 用弹力绷带 功能不全患者 , 在药物治疗效果不佳 的情 况下 , 早期使用辅助 粘滞度高 , 循环 。有 1 例患者术后出现低心排血量应用 主动脉 内气囊反
确 。合并高血压 的患者血压 应控制在 10—10 8 0 m g 2 4/0—9 m H 或不低于术前血压的 2 3m H 为宜 。气管插 管拔 除前 的 0 0m g 镇静 和应用肌松剂以及气 管插管拔 除后 的镇 痛是术后 控制高
血 压的基础措施 。对高血 压患者应将血压控制在正 常的上限 水平 以利于脑 和肾的灌 注。中心 静脉管测 压时核对 零点 , 在 腋 中线平面 。多数不停 跳冠脉搭 桥因术 中失血 , 术后患 者会 表现为血容量不 足 , 根据 压力及时给予 补液。使用血 管活 应
胰岛素静脉泵 入。对 肾功能不 全患者 , 治疗 的根本 措施 是维
持较高 的动 脉 收缩 压 , 保 肾 脏 的 L 明显的氮质血症 , / 就应 积极应 用 肾功能替 代治疗 措
施, 本组有 3 例患者术后发生肾衰 , 予以床边连续静脉- 静脉血 液滤过治疗后好转 。
参考文献
[] 1吴扬 , 高长青 , 李伯君 , 老年患者冠状动脉旁路移植术 围手术期 等. 处理策略r]解放军医学杂志 , 0 , ()60 J. 2 53 8 : . 0 0 7
延髓内侧梗死二例临床分析

PJCCPVD February 2012。 V0l。2O No.2 · 病Fra bibliotek例 报 告 ·
延 髓 内侧 梗 死 二例 临床 分 析
张 国妮 ,徐耀琳
【摘要】 目的 探讨 内侧 延髓梗死 (MMI) 的临床特 点及预后 。方 法 总结 2例 延髓 内侧梗 死的病 因、症状 、 影像学特点及治疗转归 ,分析延髓 内侧梗死的临床特点。结果 延髓 内侧梗 死病 因以动脉粥样硬化 为多,合 并有椎 动 脉形态异 常。临床 可表现为多个综合征 ,头 MRI检查可明确病 变部位。治疗时注意调控血压及使 用抗凝药物。预 后与 部位有关。结论 MMI容 易被 漏诊。颅脑 MRI可清晰显示脑干结构 ,对早期诊断 MMI非常重要 ,同时也对判 断预后有 一 定 的指 导意 义 。
病例 1,男,83岁,主 因以视物旋转,声音嘶哑 ,左侧肢 体 无 力 6d于 2010年 l0月 6 日入 院 。 患者 于 10月 1日晨 起 出 现视物旋转伴恶心 、呕吐 ,因患者既往有 内耳眩晕病史,在 当 地诊所给予盐酸异 丙嗪 25mg肌 肉注射后眩 晕稍有缓解 ,但 于 10月6日出现声 音嘶 哑。左侧 肢体无 力,当 日来我 院行 MRI 检 查 示 :延 髓 右侧 份 亚急 性梗 死灶 ,脑 内散 在 缺 血灶 及 陈 旧性 梗死灶 ,诊 断为 “脑干梗死”。入院后 查体 :意识 清楚,言语 不清,高级 智能 正常;右侧 上睑 下垂,眼球 运动 自如 ,无 眼 震 ,伸 舌偏 右 ,右侧 舌 肌 稍 萎 缩 ;左 上肢 肌 张 力低 ,左 下肢 肌 张 力稍 减低 ;左 上肢 肌 力 0级 ,左 下肢 近 端 肌 力 Ⅱ级 ,远 端肌 力 O级 ,右侧肢体肌力正常 ;浅感觉左右对称一致,未见明显 异 常;左侧肢体腱反射 活跃 ,右侧肢体反射正常 ;左侧音叉振 动觉明显减退,右侧深感觉正常 ;左侧病理征 阳性。复查 头部 MRI:右侧 延 髓 腹 内侧 长 Tl、长 信 号 。患 者 既往 有 高血 压 、 糖 尿 病 、冠 心病 、痛风 病 史。入 院后 患者发 生肺 部 感 染 ,给 予 痰细菌培养选取敏感抗 生素美 罗培 南 0.5g,1 ̄./8h,同时给 予抗凝 、抗 血小板聚集、改善脑供血等治疗 ,经治疗 1个 月, 患者病情稳 定, 自动 出院,出院时仍伸舌偏右 ,左上肢肌张力 低 。左下肢肌张力高,左上肢肌力 I 级 ,左 下肢近 端肌 力 Ⅱ 级 ,远 端肌 力 I级 ,左侧 肢 体 腱反 射 活跃 ,右 侧 肢 体腱 反 射 正 常,左侧病理征 阳性 ,左侧肢体音叉振动觉仍减退。
11例延髓内侧梗死临床分析

前, 国内尚未见有关 M I M 较大 的病例报告 。我院于 20 0 7年 4月 到 2 0 年 5月 , 登 记 经 头 颅 M I 实 08 共 R证 的 M I1 , M 例 现将其 临床特点 、 1 影像学特点、 病因及 预后 报 道 如下 :
其中 4 例为病灶对侧 , 例为病灶 同侧。吞 咽障碍 5 1 例, 构音障碍 为 6例。舌肌瘫痪 4 , 例 肢体浅感觉减 退的有 6 , 例 均为对 侧性 。出现共济失调 1 , 例 为病 灶 同侧 。1 ( 8 有深感觉障碍。l 例 5 有面 例 例 ) 例( ) 瘫 。其 中 l ( 8 出现呼吸衰竭而需 要人工辅助 例 例 ) 通气。 22 M I . M 的血管 及影 像学 特征 : 延髓 内侧 梗死 的 M I R 表现见图 12 1 、。1 例患者中 1 例在 T 、2加权 0 1, I 序 列及 D 序 列 上 均 发现 病 灶 , 例 只在 1 WI l 2加 权上 发 现病灶 。6例 病 灶 位 于 延 髓 上层 面 , 位 于延 髓 5例 中层面 , 中 1 其 例累及延髓下层面。例 7 和例 8 同时 合并有脑桥梗死 , 例合并对侧枕叶梗死 , 例合并额 l 1 叶血管瘤。2 例患者进行了 C A检查 , T 结果例 1 结果
1 资料 和 方 法
20 年 4 07 月至 20 年 5 08 月我院卒 中登记库 中共 查找 到急 性脑 梗 死 10 08例 , 中脑 干 、 其 小脑 等 后循 环 梗死 7 例 。经头 颅 M I 实 的延髓 内侧 梗 死 的患者 8 R证 共 1 例。男性 7 , 1 例 女性 4 , 例 年龄 3 ~8 岁 , 9 0 平均 6 . 岁 。所 有 患 者 均经 场 强 为 15 颅 M I 描 , 31 .T头 R扫 扫描序列 主要 包 括 T (R ] 12 s [ T 7 s ,2 1 [ T 26m 、 E ]r ) T n (R ]40 s [ T] 1 s , WI [ T]00 s [ T] [ T 40m 、 E 2m ) D ( R 50m 、 E 1 s。所有病例除详细临床病史资料 和完成血管神 r) n 经病学检查外 , 均接受了 1 导联心电图检查和经胸 2 超声心动图 ; 例完成了查颈动脉及椎 动脉彩超 ( 1 0 除 例 8 和经颅多谱勒超声检查 (C ) 除例 5 )2 外) TD ( 外 、 例( 1例 2完成了头颅 C 血管造影( T ) 例 、 ) r C A 检查 。
双侧延髓内侧梗死1例报告

MMI ) 是 临床上 少见 的 一种 脑 血 管 病 , 占所有 缺 血 性 卒 中的 0 . 5 ~1 . 5 _ 1 ] 。延 髓 从 横 断 面 上 分 为 前 内侧 区 、 前 外侧 区 、 外 侧 区及 背侧 区 , 其 中前 内侧 区和
前 外侧 区组 成 了延髓 内侧 , 延髓 内侧 的血液供 应 来 自 双侧椎 动脉 和脊髓 前 动脉及 其 深穿 支 , 其中 1 / 3由双
语流利 , 双 侧 瞳 孔 正大 等 圆 , 对 光 反 射灵 敏 。眼动 自 如 到位 、 无 眼震 , 双侧 额 纹 、 鼻 唇 沟 对称 , 示齿 口角 无
偏斜 , 伸 舌 居 中 。左 上 肢 肌 力 5 一级 , 右上肢 肌力 5 级, 双 下 肢 肌力 4级 , 四肢 肌 张 力正 常 。双 侧 面 部 及 肢体 痛觉 对 称 , 双侧腱 反射 对 称存 在 。双侧 巴宾 斯 基 征、 双划 征 阳性 。颈 软无 抵 抗 。双肺 呼 吸音 清 , 未 闻 及 明显 干 湿 性 哕 音 。心 律 规 整 。全 腹 无 压 痛 、 反 跳 痛、 肌紧张 , 双下肢 无水 肿 。初 步诊 断 : 脑 梗死 。辅助 检查 : 头颅 C T示 : ( 1 ) 双 侧基 底节 区腔 隙性梗 死 。 ( 2 ) 右 侧颞 顶 枕交 界 处 片 状 低 密 度影 , 大脑 纵 裂 及 两 侧 横 窦密 度稍 增 高 。头 颅 磁共 振示 : ( 1 ) 脑 干 及 双 侧 基 底节 区 、 放射 冠 、 胼胝 体压 部多 发腔 隙性 梗死 , 延 髓 病 变为 早期 腔 隙性 梗 死 。( 2 ) 脑 白质 稀 疏 。 ( 3 ) 脑 动
患者男 性 , 6 3岁 。主 因左 侧 肢 体 麻 木 3 d , 双 下
双侧延髓内侧梗死临床分析

•论著.双侧延髓内侧梗死临床分析温蒲圆刘宏毕喜壮邵华飞曲蕴慧褚文政【摘要】目的分析并探究双侧延髓内侧梗死(BMMI)的血管病因、临床表现、MR1特征和预后,以期提高BMMI的早期诊断率。
方法对青岛大学附属烟台毓璜顶医院诊治的14例BMMI患者临床资料进行分析:结果BMMI血管病因以动脉粥样硬化为主;临床症状表现为四肢瘫痪、舌瘫、感觉异常、头晕、构音障碍、饮水呛咳等,危重时出现呼吸衰竭°头颅DWI示双侧延髓内侧可呈特征性“心型”、“Y”字型、“V”字型或倒“八”字型高信号影。
出院NIHSS评分、卒中进展(尤其呼吸衰竭)为BMMI的预后不良因素。
结论BMMI临床少见,临床表现多样,预后较差;头颅MRI为其主要的影像学检查,有助于早期诊断:【关键词】脑梗死;双侧延髓内侧;临床表现;DWI;预后不良因素中图分类号:R743.32文献标识码:A文章标号:1006-351X(2021)03-0143-0Clinical analysis of14patients with bilateral medial medullary infarctionWen Puvuan,Liu Hong,Bi Xizhuang,Shao Huafei,Qu Yunhui,Chu WertzhengDepartment of N eurologic the Intensdive Care Un i t,the Yuhuangding of Yanta,Shandong264000,ChinaCorresponding author:Chu Wenzheng,Ernail:bzchu@[Abstract]Objective To improve the early diagnosis of BMMI by analyzing and discussing its vascularetiology,clinical manifestation,MRI features and prognosis.Methods Clinical data of14BMMI patients admitted byYuhuangding Hospital Affiliated to Qingdao University was analyzed retrospectively.Results Atherosclerosis was themain pathogenesis of BMMI;The clinical manifestations of BMMI were mainly quadriplegia,tongue paralysis,dizziness,dysarthria,drinking water cough,etc,respiratory failure in critical cases.Brain diffusing weighted imaging(DWI)showed typical"heart-"shape,"Y-"shape,"V-"shape and"reversed eight-"shape of hyperintensities.NIHSSscore at discharge and stroke progression(especially respiratory failure)were the possible poor predictors of BMMIprognosis.Conclusions BMMI is rare in clinic with diverse clinical manifestations and poor prognosis.Brain MRI isthe main imaging examination method,which is helpful for early diagnosis.[Key words]Cerebral infarction;Bilateral medial medulla oblongata;Clinical manifestation;DWI;Poorprognostic factor延髓侧支循环好,血供丰富,临床上延髓梗死较为少见,约占椎-基底动脉系统梗死的5%。
临床延髓、脑桥、中脑等脑干受累导致的临床综合征临床表现、受累部位、常见疾病和影像学表现
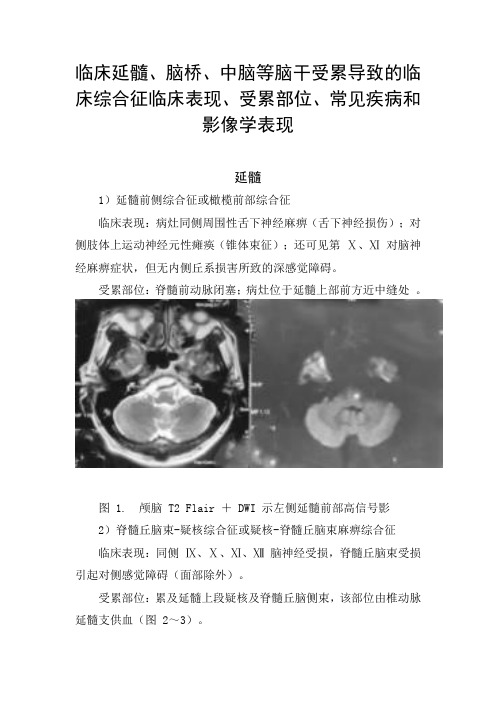
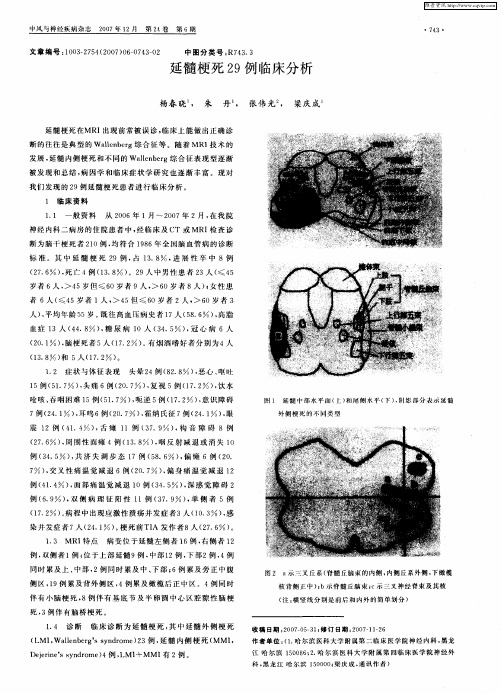
临床延髓、脑桥、中脑等脑干受累导致的临床综合征临床表现、受累部位、常见疾病和影像学表现延髓1)延髓前侧综合征或橄榄前部综合征临床表现:病灶同侧周围性舌下神经麻痹(舌下神经损伤);对侧肢体上运动神经元性瘫痪(锥体束征);还可见第Ⅹ、Ⅺ对脑神经麻痹症状,但无内侧丘系损害所致的深感觉障碍。
受累部位:脊髓前动脉闭塞;病灶位于延髓上部前方近中缝处。
图 1. 颅脑 T2 Flair + DWI 示左侧延髓前部高信号影2)脊髓丘脑束-疑核综合征或疑核-脊髓丘脑束麻痹综合征临床表现:同侧Ⅸ、Ⅹ、Ⅺ、Ⅻ脑神经受损,脊髓丘脑束受损引起对侧感觉障碍(面部除外)。
受累部位:累及延髓上段疑核及脊髓丘脑侧束,该部位由椎动脉延髓支供血(图 2~3)。
3)延髓半切综合征临床表现:同侧延髓内侧及背外侧区同时发生延髓半侧的梗死。
即 Wallenberg 综合征的基础上加上 Dejerine 综合征的表现,症状也可以不典型,但同侧舌下神经瘫被认为是诊断 Reinhold 综合征必备条件。
受累部位:椎动脉分支多支血管同时阻塞,影像学表现为延髓中线为特征的半切样征象(图 4)。
图 4. DWI 示左半侧延髓高信号影;MRA 示左侧椎动脉远端未显示、右侧椎动脉延续为基底动脉4)延髓内侧综合征(双侧)临床表现:四肢瘫痪急性起病或进展性加重,双侧深感觉障碍,双侧舌下神经麻痹,延髓功能障碍,严重患者可以出现呼吸衰竭。
受累部位:椎-基底动脉粥样硬化及深穿支小血管闭塞;双侧的脊髓前动脉起源于一侧椎动脉穿支动脉时,为双侧延髓内侧区梗死,较罕见(图 5)。
图 5. 颅脑 MRA 示右侧椎动脉远端狭窄;DWI 示双侧延髓内侧高信号影,心形外观5)中枢性肺泡低通气综合征临床表现:在睡眠中或安静状态下反复出现的呼吸困难、CO2 潴留、低氧血症及呼吸暂停,伴或不伴有意识障碍,给予机械通气后上述症状迅速改善。
受累部位:背侧呼吸中枢延髓孤束核、腹侧呼吸中枢疑核、迷走神经背核及位于低位脑干和上颈髓的延髓网状结构受损(图 6)。
36例延髓梗死临床分析

3 6例 延 髓 梗 死 临 床 分 析
赵 红领 高绚 照 刘惠 萍 马 连 萍
河 南新 乡市 中 心 医 院神 经 内科 新 乡 453000
【关 键 词 】 脑 梗 死 ;核 磁 共 振 成 像 ;延髓 【中 图 分 类 号1 R743.33 【文 献 标 识 码 】 B 【文章 编 号】 1673—5llO(2012)18—0029—02
血 缺 氧 ,清 除 自由基 等作 用 有 关 叫 。 本 研 究 表 明 ,急 性 脑 梗 死 早 期 在 常 规 治 疗 基 础 上 加 用 丁
苯 酞及 神 经 节 苷 酯 能 有 效 改 善 神 经 功 能 缺 损 症 状 ,并 能 迅 速 控 制 病 情 进 展 ,明显 优 于 对 照 组 ,亦 无 明 显 不 良反 应 ,疗 效 确 切 ,安 全 性 高 ,值 得 临 床 上 推 广 使 用 。
[J].药 学 学 报 ,1995,30(10):741—745. [4] 崔 丽英 ,李 舜 伟 ,吕传 真 ,等 .恩 必 普 软胶 囊 治疗 中 度 急 性 缺 血
性 卒 中 的 多 中心 开 放 临 床 研 究 [J].中 国脑 血 管病 杂 志 ,2005,2
(3):1l2 115.
中国实用神经疾病袈蠢 20 生 旦筮 鲞箜 塑 ! ! ! ! 翌! ! !! ! !塑苎! !: ! : !: ‘29 ‘
织 微 血 管 数 量 ,从 而 增 加 缺 血 区脑 血 流 ,改 善 脑 缺 血 区 微 循 环 ,缩 小 局 灶 性脑 缺 血 后 的 梗 死 灶 ]。(3)丁 苯 酞 通 过 直 接 作 用 于 缺 血 区脑 细 胞 内 线 粒 体 ,改 善 呼 吸 链 功 能 ,提 高 缺 血 期 呼 吸 链 复 合 酶 Ⅳ 的 浓 度 ,从 而 提 高 缺 血 脑 能 量 水 平 。 (4)丁 苯 酞 主 要 作 用 于 血 管 内 皮 细 胞 ,发 挥 保 护 神 经 元 效 应 。另 外 ,龙翠 英 等 研 究 表 明 ,丁 苯 酞 软 胶 囊 在 急 性 脑 梗 死 治 疗 中 ,于 1周 左 右 即 开 始 显 现 作 用 ,于 2~ 3周 疗 效 明 显 ,治疗 组 明 显 好 于 对 照 组 ,差 异 具 有 统 计 学 意 义 (P<
延髓梗塞要观察的内容

延髓梗塞要观察的内容临床表现延髓梗死的临床表现为延髓背外侧综合征。
延髓梗死临床症状为眩晕、恶心、呕吐和眼球震颤,表示前庭神经核受损,出现声音嘶哑、吞咽困难以及饮水呛咳,代表疑核,即舌咽迷走神经受损,患者可出现病灶侧小脑性共济失调,表示小脑或神状体受损,出现交叉性感觉障碍,即病灶同侧面部痛温觉减退或者消失,病灶对侧偏身痛、温觉减退或消失,可出现病灶同侧Horner征,也就是交感神经下行纤维受到损害。
表现与治疗病灶侧小脑性共济失调可出现交叉性感觉障碍,也就是病灶同侧面部痛和温觉减退或消失,病灶对侧偏身痛和温觉减退或消失,可出现病灶同侧的霍纳征。
延髓梗塞的治疗,以抗血小板治疗、降纤治疗或溶栓治疗为主,如果在时间窗内有溶栓适应症,而无禁忌症的患者可尽早给予溶栓治疗。
溶栓是目前最重要的恢复血流措施,如果度过时间窗无溶栓指征时,可尽早给予抗血小板治疗。
怎么治疗脑延髓梗塞的治疗和普通脑梗死的治疗原则大致相同,超急性期,如果排除禁忌证后在4.5小时内可以行静脉溶栓治疗,多选用阿替普酶。
如果超过溶栓时间窗则给予脑梗死常规治疗,予阿司匹林或者氯吡格雷抗血小板聚集,使用依达拉奉清除自由基,使用丁苯酞或者尤瑞克林来改善微循环、促进侧枝循环生成。
有动脉粥样硬化斑块形成的患者给予阿托伐他汀调脂、稳定动脉粥样硬化斑块,后期以康复治疗为主。
延髓梗死有别于普通脑梗死的地方,主要是可能存在延髓麻痹,导致饮水呛咳、吞咽困难,在治疗的同时要注意护理,防止吸入性肺炎。
如果患者不能喝水、进食,则要注意静脉营养补充和支持。
如果超过2天,患者仍旧不能进食要给予保留胃管,从胃管注入营养液,既可以保证营养供应,又可以防止吸入性肺炎,后期可以针对延髓功能专门做相应的吞咽功能训练。
20例延髓梗死的临床及预后分析

20例延髓梗死的临床及预后分析摘要】目的探讨影响延髓梗死患者临床及预后的因素。
方法回顾性分析20例延髓梗死患者的临床及影像学资料。
结果本组患者均急性或亚急性起病,以眩晕起病多见,饮水呛咳、吞咽困难者病情相对较重。
延髓部位的梗死以延髓背外侧多见,但预后均较好。
少见的双侧延髓梗死及内侧梗死预后较差。
结论延髓病变的预后与梗死部位密切相关,靠近背外侧的延髓梗死相对预后较好,双侧的延髓梗死预后不良,合并其他重要部位梗死及出现感染等并发症的患者预后较差。
【关键词】延髓梗死临床特征血管变异预后延髓梗死因其临床症状的复杂性不易早期确诊,但随核磁技术特别是DWI的广泛应用,使延髓梗死的诊断不再困难。
本文以2011年至2012年收集的20例的延髓梗死患者为研究对象,对其临床特点及预后进行分析。
1 临床资料1.1 研究对象 2011年至2012年12月本院神经内科住院患者,经临床检查和头颅MRI检查证实为延髓部位梗死,排除既往脑卒中遗留明显神经功能缺损者。
1.2 一般资料本组患者共20例,男18例,平均年龄57.1岁,女2例,平均年龄54岁。
年龄分布为42~73岁。
其中有高血压病史10例,吸烟史10例,饮酒史(大量饮酒史2例)8例,糖尿病病史2例,既往引起临床轻微症状的脑梗死病史2例,冠心病1例,甲亢病史2例(均有青霉素过敏史),头部外伤史2例,下肢静脉血栓史1例。
1.3 临床表现本组患者均急性或亚急性起病,主要症状表现有眩晕13例,恶心7例,呕吐6例,饮水呛咳、吞咽困难10例,构音障碍9例,头痛6例,复视3例。
检查体征有眼震10例,左眼外展部分受限1例,咽反射消失8例,腭肌瘫痪8例,共济失调11例,感觉障碍13例(5例交叉,8例不交叉),Horner征8例,轻偏瘫6例,四肢瘫3例,呃逆3例,病理征5例。
1.4影像学检查 19例患者于首诊当日急查头颅CT,均未发现责任病灶,有6例显示基底节区、侧脑室体旁、顶枕叶、脑干、小脑等处有腔隙性梗死灶或软化灶。
延髓半侧梗死二例临床及MRI特点分析并文献复习

²短篇论著²延髓半侧梗死二例临床及MRI特点分析并文献复习赵昊曹树刚王建张文婷王嵘峰夏明武徐文安【摘要】目的探讨延髓半侧梗死的临床表现、病因、MRI特点及预后。
方法总结2例表现为Reinhold综合征并发生急性呼吸衰竭致死的延髓半侧梗死患者的临床及MRI资料,并复习相关文献。
结果2例延髓半侧梗死患者在临床上表现为Reinhold综合征(均存在舌下神经瘫),并累及呼吸中枢,其中例2合并四肢瘫痪;病因上,例1考虑为动脉粥样硬化所致,合并椎动脉变异,例2病因不明确,不排除椎动脉夹层;MRI上,表现为以延髓中线为界的半切样征象,弥散加权成像上呈高信号;预后差,2例均于发病24 h内进展为中枢性呼吸衰竭而死亡。
复习文献发现有20例延髓半侧梗死表现为Reinhold综合征,经病理诊断3例,MRI诊断17例。
结论延髓半侧梗死罕见,常表现为Reinhold综合征,易导致中枢性呼吸衰竭,MRI上表现为以延髓中线为界的半切样征象,预后不佳,病死率高。
【关键词】脑梗死;延髓;磁共振成像;预后延髓综合征是指由延髓病变引起的以同侧颅神经受损症状合并对侧传导束型感觉障碍或偏瘫为特征的一组症候群,主要有延髓背外侧综合征(Wallenberg综合征)与延髓内侧综合征(Dejerine 综合征)[1-6]。
Wallenberg综合征在延髓梗死中最常见,其次为Dejerine综合征,而当延髓内侧及背外侧综合征同时发生(Reinhold综合征,又称延髓半切综合征)则更少见[7],国内外仅见少数病例报道,尚缺乏系统的临床研究。
笔者报道2例表现为Reinhold综合征并快速发生中枢性呼吸衰竭致死的延髓半侧梗死患者,复习相关文献,对其临床表现、病因、MRI特点及预后进行阐述。
一、病例资料例1,男,58岁。
因头晕、双下肢无力伴口齿不清10 h于2011年5月4日8时入院。
既往高血压病史10年,血压控制情况不详,有胆囊结石病史、烟酒嗜好。
延髓梗塞

原因:下丘水平旁中央动 脉闭塞。 症状:唯一表现为两侧对 称性严重的小脑性共济失 调——动作性震颤(中脑 被盖部近中线部即相当于 结合臂交叉部损伤)
中脑梗塞—常见综合症
脑桥梗塞——临床特征
1.眼球运动障碍 2.肢体瘫痪 1.凝视麻痹2.一个半综合症3.向病灶侧视缓慢, 固视减弱4.外展神经周围性瘫 占83.8%。交叉瘫占48.4%,偏瘫占25.8%,四肢瘫 占9.6%。 不能伸舌及构音障碍
脑桥梗塞—常见综合症
闭锁综合症 脑桥中部基底综合症
原因:基底动脉脑桥分支双 侧闭塞,导致脑桥基底部双 侧梗死所致。 症状:意识保持清醒,对语 言的理解无障碍,能以眼球 上下运动示意与周围的环境 建立联系。但患者不能言语, 有眼球水平运动障碍,双侧 面瘫无表情,不能耸肩转颈, 四肢全瘫,可有双侧病理征。
复合性眼球运动障碍
共济失调
嗜睡或昏睡
1.垂直注视运动 障碍 2.侧视障碍 3.一侧或双侧性 瞳孔散大伴对光 反射消失
由于中脑被盖结 合臂 或结合臂 交叉损害所致, 表现为小脑性共 济失调。
中脑网状上行 激活系统损害 可出现多眠、 昏睡、甚至昏 迷。
中脑梗塞—常见综合症
Weber综合症 红核综合症
原因:大脑后动脉脚间支或 脉络膜后动脉阻塞,或两者 均阻塞。 症状:1.同侧动眼神经麻痹2. 对侧中枢性面神经瘫痪、舌 下神经瘫痪及中枢性上下肢 瘫痪(皮质脑干束、皮质脊 髓束损伤)3.可出现对侧肌 张力增高、强直(黑质损伤) 4.对侧共济失调(皮质脑桥 束损伤)
延髓梗塞
杨宇成
脑干——解剖图
• 脑分为:大脑、间脑、小脑、脑干 • 脑干位于颅后窝内,在斜坡之上, 脊髓向颅腔内延伸的部分
• 脑干结构:延髓、脑桥、中脑、网 状系统
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
延髓梗死的临床特点分析
中国医科大学附属第一医院作者:何志义
文章号:W077315
延髓位于脑干的最下端,因其血供较脑干其他部位更为丰富,侧支循环更好,延髓发生梗死的机会少于桥脑、中脑,但正是由于延髓血供来源丰富,变异复杂,累计延髓内部组织结构不同,延髓梗死的临床表现复杂多样。
延髓综合征是由延髓病变引起的以同侧脑神经受损症状合并对侧传导束型感觉障碍或偏瘫为特征的一组症候群。
延髓梗死为延髓综合征的主要病因,现对延髓梗死的临床表现与其解剖结构的关系,鉴别诊断进行详细阐述。
1.延髓的解剖结构与血液供应
延髓上至延髓脑桥沟,下至枕骨大孔。
延髓由临近的大动脉及其穿通支供血,包括椎动脉、基底动脉、脊髓前动脉、脊髓后动脉、小脑后下动脉和小脑前下动脉。
根据延髓动脉穿通支的供血分区,从腹侧至背侧分为内侧区、前外侧区、外侧区和背侧区。
内侧区下部血供来自脊髓前动脉,上部来自脊髓前动脉和椎动脉,供应内侧锥体束、内侧丘系、内侧纵束、舌下神经核及纤维。
前外侧区下部血供来自脊髓前动脉和小脑后下动脉,上部来自脊髓前动脉和椎动脉,供应外侧锥体束、舌下纤维以及下橄榄核的腹外侧。
外侧区下部血供来自小脑后下动脉,中部来自椎动脉,上部来自小脑前下动脉和基底动脉近端,供应下橄榄核的背外侧、脊髓丘脑束、疑核、迷走纤维、三叉神经脊束核及纤维、小脑下脚、腹侧薄束、内侧楔束核、迷走神经背侧运动核、孤束核及纤维、内侧前庭核。
背侧区下部血供来自椎动脉的脊髓后动脉和小脑后下动脉,上部来自小脑后下动脉,供应背侧三叉神经脊束核及纤维、迷走神经背侧运动核、孤束核及纤维、薄束、内侧楔束、外侧楔束核及小脑下脚。
2.不同部位的延髓梗死及延髓综合征
2.1 延髓外侧梗死及延髓外侧综合征
2.1.1Avellis综合征:1891年由Avellis首先报道以吞咽困难、声音嘶哑为主要表现的病例。
延髓梗死可致Avellis综合征,但较少见。
主要临床特点为①疑核受损,出现吞咽困难,同侧软腭、喉和会厌麻痹,声音嘶哑,言语不清;②脊髓丘脑束受累而内侧丘系不受累则表现为对侧(有时为双侧)躯干和肢体痛温觉消失或不全麻痹,但触觉及深感觉仍存在,即分离性感觉障碍;③腹侧三叉神经核上行纤维(腹侧三叉丘脑束)受累出现病灶对侧面部痛温觉减退;④若病灶累及邻近网状结构中的交感神经纤维,可出现同侧Horner综合征。
病灶一般不累及锥体束及绳状体,多无肢体瘫痪及共济失调。
由于疑核位于延髓上段水平,故上
段延髓发生梗死,吞咽困难、声音嘶哑等症状明显。
2.1.2Wallenberg综合征:1895年由W allenberg报道,为最常见的脑干综合征,主要临床特点为①前庭神经核受损,表现为眩晕、恶心、呕吐、眼震;②疑核、迷走神经、舌咽神经受损,表现为病灶侧软腭、咽喉肌瘫痪,出现吞咽困难、构音障碍、发音困难、同侧软腭低垂及咽反射消失;③三叉神经脊束和核受损,表现为病灶同侧面部痛、温觉障碍;④脊髓丘脑束受损,表现为病灶对侧偏身痛温觉障碍;⑤延髓内交感神经下行纤维受损,表现为病灶同侧Honer征;⑥脊髓小脑束和绳状体受损,表现为病灶侧肢体和躯干共济失调。
然而在临床上,由于血管闭塞部位、范围不同,水肿和侧支循环的影响及椎基底动脉系统存在较大变异等因素,延髓梗死致典型的Wallenberg综合征很少见,多表现为不完全性延髓背外侧综合征。
另外,早川把此综合征的感觉障碍分为四型:I型为病灶损害三叉神经脊束核及脊髓丘脑束而表现为病灶侧面部及对侧肢体痛、温觉障碍;II型病灶损害脊髓丘脑束和三叉丘系而表现为病灶对侧半身(包括面部)痛、温觉障碍;III型病灶损害三叉神经脊束核、三叉丘系、脊髓丘脑束而表现为病灶侧面部及对侧半身(包括面部)痛、温觉障碍;IV型病灶损害脊髓丘脑束而表现为病灶对侧颈以下的上下肢和躯干痛温觉障碍。
此外,Kim等报道延髓背外侧梗死病灶同时累及部分内侧丘系核小脑下脚脊髓小脑纤维可致异常的感觉运动反馈,引起轻度肢体无力或运动控制不良而无锥体束受累的体征。
2.1.3Babinski-Nageotte综合征:该综合征由Babinski和Nageotte于1902年报道。
当延髓背外侧病损向外扩展至同侧锥体束导致对侧中枢性瘫痪时,称为Babinski-Nageotte综合征。
该综合征具有Wallenberg综合征所有的临床特点外,还包括对侧肢体瘫痪。
因此还称之为“Wallenberg叠加综合征”。
Babinski-Nageotte综合征与半侧延髓综合征(Reinhold 综合征)的鉴别点是后者具有同侧舌瘫和对侧分离性感觉减退。
2.2延髓内侧梗死及延髓内侧综合征
延髓内侧梗死以对侧面部和肢体的中枢性瘫痪(锥体束受累),深感觉减退(内侧丘系受累)以及同侧舌瘫(舌下神经核及纤维受累)为特征,少见咽部痉挛(橄榄核受累)。
根据临床表现与病灶对照研究将延髓内侧梗死分为4型:①经典型(Dejerine综合征,1914):表现为病灶侧舌下神经瘫,病灶对侧偏瘫,病灶对侧深感觉障碍三联征;②纯运动性卒中型:单纯病灶对侧偏瘫;③感觉运动性卒中型:病灶对侧偏瘫、深感觉减退、无舌瘫;④双侧延髓内侧梗死综合征:四肢轻瘫、双侧深感觉障碍、吞咽困难、发音困难及构音障碍。
另外,Jackson综合征也同样表现为同侧舌瘫和对侧锥体束征,同时可存在第X.、XI脑神经麻痹,而无内侧丘系受损所致的深感觉障碍。
有文献将Jackson综合征归为内侧综合征,即凡符合
舌下神经交叉性瘫痪的患者均诊断为Jackson综合征。
2.3 半侧延髓综合征(Reinhold综合征)
德国医师Reinhold于1894经尸检证实了Reinhold综合征,为单侧前内侧区、前外侧区、外侧区以及背侧区同时受累所致。
由于血流动力学因素,同时阻塞这4大供血区的概率极低,因此该综合征极少发生。
因其增加了同侧舌下神经核及纤维、锥体束和内侧丘系的损伤,故其临床表现除Wallenberg综合征的表现外,还包括同侧舌瘫、对侧分离性感觉障碍和锥体束征。
3 鉴别诊断
3.1 原发性延髓出血(PMH)
较少见,临床表现缺乏特异性,与延髓梗死的各种表现类似,且不是出血常见部位,一般CT因颅底骨伪影干扰,对出血量较小者,易误诊为延髓梗死,故定位延髓的病变应常规行颅脑MRI检查,避免误诊及漏诊。
3.2 肥大性橄榄核变性(HOD)
HOD是1种跨神经元/跨突触变性,绝大多数HOD病例继发于中脑、桥脑或小脑的出血、梗死、肿瘤或创伤病损后的一段时期,其结局是远隔部位的下橄榄核神经元发生顺行性空泡化变性,导致下橄榄核部位体积增大。
临床表现主要是眼震、腭肌阵挛、复视、共济失调等;MRI表现延髓腹外侧下橄榄核区孤立的局限性长T2高信号结节灶。
3.3 脑干脱髓鞘疾病
具有病灶不呈血管分布、病变范围较大、形状不规则、活动期行增强扫描病灶可有明显对比强化等特点,一般为多发病灶,结合临床上起病常相对较缓,有时有缓解复发等表现可资鉴别。
3.4 脑干肿瘤
MRI可有占位及病灶周围水肿表现,结合临床为慢性发病过程,鉴别不难。
4.结语
延髓微小部位的病变差异能引起截然不同的症候群,构成经典的延髓综合征。
熟悉延髓综合征的临床特点,早期鉴别延髓梗死及延髓的其它疾病,有助于临床医生及时采取正确的检查与治疗,更好的改善患者的预后。
