急性肾衰竭诊断及治疗
急性肾衰竭诊断标准

急性肾衰竭诊断标准急性肾衰竭(Acute Kidney Injury, AKI)是一种突然发生的肾功能异常,其特征为肾小球滤过率的急剧下降,导致体液中尿素氮、肌酐等代谢产物的积聚。
急性肾衰竭的诊断标准根据肾小球滤过率的变化、血尿素氮和肌酐的水平以及尿量的变化来确定。
根据国际肾脏病学会(KDIGO)制定的指南,急性肾衰竭的诊断标准主要包括以下三个方面的评估:肾小球滤过率(GFR)、血尿素氮和肌酐的变化以及尿量的变化。
首先,评估肾小球滤过率,可以使用GFR的计算公式,如MDRD公式或CKD-EPI公式。
GFR的减少可以根据每分钟肾小球滤过率的变化来判断,常根据尿素氮或肌酐的升高程度来评估。
其次,评估血尿素氮和肌酐的水平变化。
通常血尿素氮和肌酐的升高较为明显,且血尿素氮升高的速度常大于肌酐。
根据血尿素氮和肌酐的升高程度和速度,可以将急性肾衰竭分为三个阶段:1)血尿素氮和(或)肌酐水平升高1.5-1.9倍或GFR下降25%以上,被称为急性肾损伤(AKI)1期;2)血尿素氮和(或)肌酐水平升高2-2.9倍或GFR下降50%以上,被称为AKI 2期;3)血尿素氮和(或)肌酐水平升高3倍或GFR下降75%以上或血尿素浓度超过18mmol/L,被称为AKI 3期。
最后,评估尿量的变化,通常急性肾衰竭伴有尿量的减少,如果尿量持续低于0.5ml/kg/h或低于6-8小时内尿量小于50ml,即为少尿型急性肾衰竭。
如果尿量未减少或增加,即为无尿型急性肾衰竭。
需要注意的是,急性肾衰竭的诊断还需要排除其他可能引起肾功能损害的原因,如肾盂肾炎、输尿管梗阻等。
此外,在评估急性肾衰竭的程度时,还需要考虑其对患者的影响,如液体过多积聚、酸碱平衡紊乱、电解质紊乱等。
总结起来,急性肾衰竭的诊断标准主要包括肾小球滤过率(GFR)的下降,以及血尿素氮和肌酐的升高程度和速度。
同时,尿量的改变也是急性肾衰竭的重要评估指标。
在诊断时,还需要考虑其他可能引起肾功能损害的原因,并综合评估患者的临床表现。
急诊医学科急性肾衰竭疾病诊疗技术

急诊医学科急性肾衰竭疾病诊疗技术急性肾衰竭(ARF)是由各种原因引起的肾功能在短期内急性进行性减退而出现的临床综合征,主要以肾小球滤过率突然下降、含氮物质(如尿素氮和肌酐)堆积和水电解质酸碱平衡紊乱为特征。
但是,既往医学界对ARF的定义长期未达成共识,导致不同研究结果难以比较,一定程度上影响了ARF诊治水平的提高。
大量临床研究显示,肾功能轻度损伤即可导致ARF的死亡率明显增加。
因此,2005年9月国际肾脏病和急救医学界在阿姆斯特丹举行的ARF国际研讨会,提议将ARF改为急性肾损伤(AKI),并就AKI的定义和分期制定了统一的标准。
将AKI定义为:不超过3个月的肾脏结构或功能方面的改变,包括血、尿、组织检测或影像学方面的肾损伤标志物的异常。
近30年来,ARF的发病率不断上升。
随着人群的老龄化、住院患者并发症发生率增加,以及新的诊断和治疗技术的应用,ARF的发病率每年递增11%。
至2005年其发病率在普通人群为0.5%~1%,住院患者为2%~7%,而在ICU及术后患者则为4%~25%,且死亡率高达28%~90%。
AKI的发病机制比较复杂,目前提出的有肾小管损伤学说、肾脏血流动力学改变学说以及细胞因子网络学说等。
临床上AKI可分为广义和狭义两类。
广义上包括肾前性(容量反应性)、肾性和肾后性因素引起的AKI。
狭义的AKI是指急性肾小管坏死(ATN),也是本文讨论的重点。
一、诊断步骤(一)病史采集要点1.起病情况ATN是住院患者和ICU患者AKI的主要原因。
ATN起病急骤,常出现面色苍白、四肢厥冷、血压下降,甚至休克等。
需要仔细询问病史,结合相关临床资料,争取早期诊断,避免使用肾毒性药物,改善患者的预后。
2.主要临床表现包括尿量改变以及水、电解质、酸碱平衡紊乱和含氮废物堆积引起的全身并发症。
(1)尿量改变:尿量仍然是反映AKI的最佳临床指标之一,也是影响患者预后的重要因素。
多数患者尿量减少,甚至出现无尿。
急性肾衰竭诊断及治疗

STEP4
超声检查: 了解肾脏大 小、形态和 血流情况
CT检查: 观察肾脏结 构和病变情 况
MRI检查: 显示肾脏内 部结构和病 变情况
核医学检查: 了解肾脏功 能情况
病理学检查
01 尿液检查:尿液中蛋白质、红 细胞、白细胞等指标的异常
02 血液检查:血肌酐、尿素氮等 指标的异常
03 影像学检查:肾脏超声、CT等 检查,观察肾脏形态和结构
02
控制糖尿病:控制血糖水平, 避免血糖波动过大
03
避免肾毒性药物:避免使用 肾毒性药物,如非甾体抗炎 药、抗生素等
04
预防感染:保持良好的卫生 习惯,避免感染,如呼吸道 感染、泌尿系统感染等
生活方式调整
01
保持良好的饮食习惯, 避免高盐、高糖、高脂 肪饮食
02
保持良好的作息习惯, 避免熬夜、过度劳累
影响预后
急性肾衰竭的诊 断
实验室检查
1
2
尿液检查:尿 液颜色、尿量、 尿蛋白、尿糖 等指标
血液检查:血 肌酐、血尿素 氮、血钾、血 钙等指标
3
4
生化检查:肝 功能、肾功能、 电解质等指标
影像学检查: B超、CT、 MRI等检查, 了解肾脏形态 和功能情况
影像学检查
STEP1
STEP2
STEP3
控制危险因素: 控制高血压、糖 尿病等危险因素, 降低急性肾衰竭 的风险
谢谢
急性肾衰竭 诊断及治疗
演讲人
目录
01. 急性肾衰竭概述 02. 急性肾衰竭的诊断 03. 急性肾衰竭的治疗 04. 急性肾衰竭的预防
急性肾衰竭概述
病因和发病机制
1
病因:包括感 染、药物、创 伤、过敏等
急性肾衰竭诊断及治疗

酸中毒
高钾血症
中枢神经系统、心血管系统受抑制
5. 氮质血症(Azotemia)
血中尿素、肌酐等非蛋白含氮物质含量显著增高 (NPN> 28.6 mmol/L, 40 mg/dl),称为氮质血症
GFR↓→ 肾小管排泌NH4+↓ 蛋白分解↑→N↑ 少尿
氮质血症
尿毒症(Uremia)
多尿期: 尿量逐步增加400ml/d以上 ������ 预示肾脏开始修复,逐渐恢复功能.
狭义的ARF—急性肾小管坏死 (acute tubular
necrosis acute tubular necrosis,ATN)
*少尿型(<400ml∕d)
*非少尿型(>500ml∕d)
肾间质性 ARF (急性肾间质病变)
肾小球性 ARF ( 如急进性肾炎或重症急性肾炎) 肾血管性 ARF ( 包括肾脏小血管炎 以及肾脏微血管病等) 以上四种 ARF临床 较常见。此外, 还有急 性肾皮质坏死及急性肾乳头坏死引起的 ARF , 但 较少见。
感染性休克:48% 大手术:34% 心源性休克:27% 低血容量:26%
肾毒性药物:19%
肝肾综合征:5.7%
Definition about AKI
Acute Renal Failure (ARF,急性肾衰竭)by Homen W Smith,1951
Acute Kidney Injury (AKI,急性肾损伤)by Acute Kidney Injury Network,2005 Acute Kidney Dysfunction (AKD,急性肾功 能障碍)
“四高一低”
1.低:少尿 2.水高:水中毒 3.K+高:高钾血症 4.H+高:代谢性酸中毒 5.N高:氮质血症
急性肾衰竭

三、恢复期(多尿期) 小管细胞再生/修复/恢复 (一) 尿量增多,3000ml---5000ml /d以上 持续 1---3周,以后尿量慢慢正常 (二) 多尿早期可有高钾,Cr、BUN↑ 多尿晚期低钾、低钠、失水 (三) 各种并发症仍可存在 (四) 小球滤过功能比小管功能恢复快 (五) 少数肾功能损伤严重,可致永久性损害
1、原发病史:创伤、手术、出血、感染、 休克、心衰、肾毒性药物、毒物 2、突然少尿或无尿及临床症状。 3、血肌酐增加 > 44.2μmol/d。 4、血肌酐在 24 -- 72 小时内增加原基础25%以上 5、参考实验室其他检查结果。
二、鉴别诊断: 肾前性、肾性、肾后性
(一) ATN 与肾前性少尿鉴别
急性肾功能衰竭
acute renal failure
惠州监狱医院
讲授主要内容
概 述 病 因 发病机制 病 理 临床表现 实验室和其他检查 诊断标准 治 疗 护理措施
常用指标
血浆尿素氮 (blood urea nitrogen,BUN) 血浆肌酐 (serum creatinine, SCr)
不能进食 — 鼻饲、静脉营养
(3)监测营养状态:血浆清蛋白
护理诊断、依据
2、有感染的危险: 与机体抵抗力降低及侵入性操作
护理措施
预防感染:① 单间
② 严格无菌操作 ③ 加强生活护理 ④ 避免公共场所 ⑤ 血透病人,注射乙肝疫苗
饮食原则
高热量、高维生素、低蛋白、低钾、低钠
限制钾摄入:紫菜、菠菜、苋菜、薯类、山药、豆类、
莲子、香菇、卷心菜、榨菜、坚果、香
蕉、橘子
避免含磷高食物:全麦面包、动物内脏、干豆类、硬
壳果类、奶、抽搐 -- 多喝牛奶、补钙剂
急性肾衰竭的诊断思路ppt课件

病程 (月)
<3月
3-12月
>12月
35(87.5%)* 3(7.5%) 2(5%) 9(30%) 7(23%) 14(47%)*
P<0.01
中华肾脏,1999,2 vol 15,No 1
急性肾衰竭的诊断思 路
·CRF几乎均有贫血。 ·肾小球性及肾血管性ARF也多出现贫血。 ·肾小管性及肾间质性ARF则多无贫血或仅轻度
急性肾衰竭的诊断思 路
常见的引起肾小管坏死的药物
● 氨基糖式类 ● 头孢菌素类(第一代) ● 多肽类抗生素(万古霉素) ● 磺胺类 ● 四环素类 ● 两性毒素B ● 阿昔洛韦 ● 利福平 ● 非甾体类抗炎药 ● 造影剂
急性肾衰竭的诊断思
路
药物性肾损害的其他临床类型及引发药物
临床综合征
肾前性ARF 肾后性ARF 血栓性微血管病 慢性间质性肾炎
· 双肾体积增大者多为ARF(肾淀粉样变病或糖 尿病肾病所致CRF早期,有时双肾体积亦大, 应予鉴别),而双肾体积缩小者均为CRF 。 但是,必须注意有时ARF及CRF早期,病人肾脏 体积并无增大或缩小。
· 肾实质厚度结合肾脏大小对鉴别更有用。
急性肾衰竭的诊断思 路
急、慢性肾衰竭鉴别的化验:指甲肌酐检查。 近年又有头发肌酐检查的报道。
贫血。 ·因此不伴贫血的肾衰竭,多提示肾小管性或
肾间质性ARF。
急性肾衰竭的诊断思 路
急性肾衰贫血的可能原因
肾间质产生EPO,间质病变致ARF导致贫血 全身性疾病伴发贫血
原发性小血管炎 SLE 全身严重感染 慢性肾衰急性加重
急性肾衰竭的诊断思 路
有否夜尿多病史?
·夜尿多指夜间尿量超过全日尿量1/2。提示远端 肾小管浓缩功能障碍。有此病史者多为CRF。
急性肾功能衰竭的诊治

血常规检查 嗜酸性细胞明显增多提示有急性间质性肾炎的可能
01
血清电解质测定,pH或血浆[HCO3-]测定
03
血尿素氮和肌酐 血肌酐和尿素氮呈进行性升高,每日血尿素氮升高/L,血肌酐升高44.2~88.4μmol/L
02
01
02
03
血液检查
诊断
衬底1
1
2
与慢性肾衰竭鉴别、诊断慢性梗阻性肾脏病、检查肾血管有无阻塞 。包括平片、超声、逆行或顺行造影、血管造影、核素、CT、磁共振等。
肾性 各种原因引起的肾实质性急性损害,急性肾小管坏死是其主要形式,约占3/4。肾缺血和中毒是其主要病变。
病因
衬底1
ARF病因
广义分为肾前性、肾性、肾后性。
01
02
狭义指急性肾小管坏死(ANT)。
衬底1
肾血流动力学改变 肾血流量减少时,肾灌注压力下降,肾小球滤过率(GFR)下降。 肾灌注压力不足是ARF的起始因素
衬底1
KDIGO分级
在AKI 3期的诊断条件中增加“开始肾脏替代治疗”或“对于18岁以下患者,eGFR下降到35ml/min以下”。
衬底1
肾前性 肾血流灌注量不足,不能维持正常肾小球滤过率而引起少尿。早期阶段属于功能性改变,肾本身尚无结构损害。
肾后性 双侧肾输尿管或孤立肾输尿管完全性梗阻所致肾功能急剧下降。早期解除梗阻后肾功可恢复正常。
速尿试验:血容量纠正后尿量仍不增,静推200mg速尿,2小时内尿量增加为肾前性,不增加可在5%GS100ml中加500mg速尿、10mg多巴胺,1小时输完,尿量增加为肾前性,否则停用。
心肺功能不全者不宜。
1
2
3
4
鉴别诊断
急、慢性肾衰竭鉴别诊断及治疗原则
慢性肾衰竭治疗原则
• 控制基础疾病,如高血压和糖尿病。 • 限制蛋白摄入量和钠摄入量,以减轻肾脏负担。 • 维持水电解质平衡,使用适当的药物和饮食管理。 • 行透析治疗或肾移植手术,根据病情和病人选择合适的治疗方案。
限制蛋白和钠摄入量
蛋白控制
减少肾脏对蛋白负荷的压力,保护肾功能。
钠限制
降低体液潴留,控制高血压和水肿。
透析治疗
1
透析原理
通过机械过滤和溶质扩散去除体内毒素和废物。
2
透析类型
包括血液透析、腹膜透析和血液灌流等方式。
3
透析频率
根据病情和医生建议进行定期透析治疗。
肾移植手术
1 手术步骤
供者器官准备、接受移植 手术、移植器官后的并发 症监测。
2 免疫抑制治疗
使用免疫抑制剂控制排异 反应。
3 术后护理
维持药物治疗和定期随访, 保护新肾脏功能。
预防措施
• 控制高血压和糖尿病等基础疾病。 • 定期检查肾功能指标,早期发现问题并及时干预。 • 注意药物使用,避免使用对肾脏有损害的药物。 • 保持健康的生活方式,包括合理饮食和适度运动。
急、慢性肾衰竭鉴别诊断 及治疗原则
急性肾衰竭和慢性肾衰竭的鉴别诊断方法、治疗原则、限制蛋白和钠摄入量、 透析治疗、肾移植手术以及预防措施。
鉴别诊断
• 通过病史和体格检查确定急性或慢性肾衰竭的迹象和症状。 • 检查肾功能、尿液测试和 迅速识别和处理潜在的原发疾病。 • 控制液体和电解质平衡,监测尿量和尿液质量。 • 对症治疗,如纠正酸-碱平衡紊乱和贫血。 • 监测肾功能指标并根据需要定期调整治疗方案。
肾衰临床诊断标准

肾衰临床诊断标准
肾衰竭的诊断标准需要根据不同类型的肾衰竭疾病进行判断,可分为急性肾衰竭和慢性肾衰竭等。
对于急性肾衰竭,首先需要确定患者是否有挤压伤、烧伤、大出血,同时注意了解是否存在严重感染史,如败血症、感染性休克、感染性心内膜炎、急性胰腺炎、中毒性菌痢等。
此外,也可了解患者是否存在水肿、高血压、尿路刺激症状等肾小球肾炎、肾盂肾炎病史,一般通过病史即可确定病因进而诊断疾病。
对于慢性肾衰竭,诊断标准如下:
1. 有导致慢性肾功能衰竭的原发疾病,如肾小球肾炎、糖尿病、高血压、红斑狼疮、紫癜、多囊肾、遗传性肾炎、肾盂肾炎等。
2. 在临床上出现了肾衰的各系统表现,如恶心、呕吐,活动后心悸、气短,及肺部感染、头晕、乏力、贫血,及失眠、多梦等。
3. 化验血发现血肌酐、尿素氮明显增高,内生肌酐清除率下降。
4. 做超声检查有肾脏的体积缩小,及肾皮质变薄。
当怀疑存在肾衰竭的症状时,需要及时到医院就诊检查,进行治疗。
急性肾衰竭的诊断与治疗指南

急性肾衰竭的诊断与治疗指南一、引言急性肾衰竭是一种常见且严重的肾脏疾病,早期正确的诊断和及时的治疗对患者的预后至关重要。
本文将介绍急性肾衰竭的诊断标准和治疗指南。
二、急性肾衰竭的定义和分类1. 定义急性肾衰竭是指由于各种原因导致肾小球滤过功能突然下降,造成氮质废物积聚和水电解质紊乱的一种疾病。
2. 分类根据病理生理特点,急性肾衰竭分为前肾性、后肾性和中间型。
其中前肾性是由于有效循环血量减少导致肾灌注不足引起;后肾性是由于尿路梗阻或排尿障碍等而引发;中间型则是前两者的混合形式。
三、急性肾衰竭的诊断依据1. 临床表现急性肾衰竭患者常出现无明显原因持续或进行性恶心、呕吐、食欲不振、水肿等症状。
血尿素氮和肌酐水平升高,伴有明显的尿量减少或无尿现象。
2. 实验室检查常规实验室检查包括血常规、尿常规、肾功能(血尿素氮、肌酐)、电解质及酸碱平衡等指标。
诊断时还应注意评估患者的液体状态,如测量中心静脉压力和肺动脉楔压,并进行超声心动图及相关检查以明确病因。
3. 影像学检查腹部彩超或CT扫描可帮助确定可能的梗阻性原因。
四、急性肾衰竭的治疗原则1. 根据类型采取相应措施对前肾性急性肾衰竭,应首先纠正有效循环血量减少,并给予积极液体复苏。
对于后肾性急性肾衰竭,则需要解除尿路梗阻。
中间型急性肾衰竭则需综合考虑治疗策略。
2. 引流措施对于急性肾衰竭患者,若存在尿液潴留、排尿困难等情况,应进行引流措施。
常用的引流方式包括导尿管置入和经皮穿刺引流。
3. 病因治疗针对不同的病因,采取相应的治疗措施。
如感染性急性肾衰竭需要给予抗生素治疗,药物过敏所致者需停药并进行适当处理等。
4. 支持性治疗重视营养支持,维持水电解质平衡和酸碱平衡。
监测血压、心率和中心静脉压等指标,在必要时进行适当的产前干预。
五、急性肾衰竭的并发症与预后1. 并发症急性肾衰竭可导致一系列严重的并发症,如电解质紊乱、酸碱失衡、高钾血症、消化道出血等。
此外,有些患者可能出现多器官功能障碍,并最终进展至多脏器功能障碍综合征。
急性肾衰竭的诊断与治疗指南

急性肾衰竭的诊断与治疗指南诊断:1.评估患者的病史、临床表现和实验室检查结果。
病史中应包括患者是否有肾脏疾病、近期是否有使用肾毒性药物、暴露于肾毒性物质等。
临床表现包括低尿量、浮肿、高血压等。
实验室检查应包括血肌酐、尿素氮、尿液常规等。
2.确定肾衰竭的分期。
急性肾衰竭的分期根据病情严重程度分为三级,分别为肾功能不全、肾功能丧失和终末期肾病。
根据患者血肌酐水平、尿量和尿液成分等,确定肾衰竭的分期。
治疗:1.基础治疗:保持水电解负平衡,纠正酸碱平衡失调,纠正电解质紊乱等。
根据患者的尿量和输液量调整水的摄入量,适当限制水的摄入;针对酸碱平衡紊乱,可使用碳酸氢钠、乳酸钠等药物;纠正电解质紊乱,如高钾血症可使用钙剂、胰岛素、葡萄糖等。
2.病因治疗:根据可能的病因进行治疗。
如肾血管阻塞引起的肾衰竭,可使用血管扩张剂或介入手术进行治疗;如果是感染引起的肾衰竭,则需使用抗生素进行治疗;如果是药物引起的肾衰竭,需立即停止使用该药物。
3.肾脏替代治疗:对于严重肾衰竭患者,肾脏替代治疗是必要的。
肾脏替代治疗包括血液透析、腹膜透析和连续性肾脏替代疗法等。
根据患者的具体情况选择适当的替代治疗方式。
预防:1.合理使用肾毒性药物,并监测肾功能。
在使用可能具有肾毒性的药物时,要注意剂量的选择,定期监测患者的肾功能。
如果发现肾功能下降,要及时停用这些药物。
2.避免暴露于肾毒性物质。
一些化学物质、重金属和药物对肾脏有一定的损害作用,尽量避免接触这些物质。
3.定期体检。
及早发现肾脏疾病的征兆,有助于及时进行治疗和干预。
总之,急性肾衰竭的诊断与治疗需要综合考虑患者的病史、临床表现和实验室检查结果。
及早进行诊断并采取合理有效的治疗措施,可以减轻患者的痛苦和降低并发症的风险。
此外,预防也是很重要的,通过合理使用药物、避免接触肾毒性物质等措施,可以减少急性肾衰竭的发生率。
急性肾衰竭
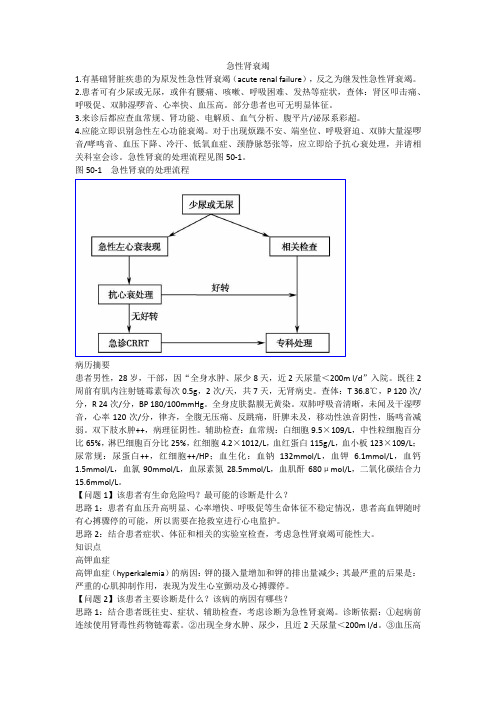
急性肾衰竭1.有基础肾脏疾患的为原发性急性肾衰竭(acute renal failure),反之为继发性急性肾衰竭。
2.患者可有少尿或无尿,或伴有腰痛、咳嗽、呼吸困难、发热等症状,查体:肾区叩击痛、呼吸促、双肺湿啰音、心率快、血压高。
部分患者也可无明显体征。
3.来诊后都应查血常规、肾功能、电解质、血气分析、腹平片/泌尿系彩超。
4.应能立即识别急性左心功能衰竭。
对于出现烦躁不安、端坐位、呼吸窘迫、双肺大量湿啰音/哮鸣音、血压下降、冷汗、低氧血症、颈静脉怒张等,应立即给予抗心衰处理,并请相关科室会诊。
急性肾衰的处理流程见图50-1。
图50-1急性肾衰的处理流程病历摘要患者男性,28岁,干部,因“全身水肿、尿少8天,近2天尿量<200m l/d”入院。
既往2周前有肌内注射链霉素每次0.5g,2次/天,共7天,无肾病史。
查体:T 36.8℃,P 120次/分,R 24次/分,BP 180/100mmHg。
全身皮肤黏膜无黄染。
双肺呼吸音清晰,未闻及干湿啰音,心率120次/分,律齐,全腹无压痛、反跳痛,肝脾未及,移动性浊音阴性,肠鸣音减弱。
双下肢水肿++,病理征阴性。
辅助检查:血常规:白细胞9.5×109/L,中性粒细胞百分比65%,淋巴细胞百分比25%,红细胞4.2×1012/L,血红蛋白115g/L,血小板123×109/L;尿常规:尿蛋白++,红细胞++/HP;血生化:血钠132mmol/L,血钾 6.1mmol/L,血钙1.5mmol/L,血氯90mmol/L,血尿素氮28.5mmol/L,血肌酐680μmol/L,二氧化碳结合力15.6mmol/L。
【问题1】该患者有生命危险吗?最可能的诊断是什么?思路1:患者有血压升高明显、心率增快、呼吸促等生命体征不稳定情况,患者高血钾随时有心搏骤停的可能,所以需要在抢救室进行心电监护。
思路2:结合患者症状、体征和相关的实验室检查,考虑急性肾衰竭可能性大。
宠物急性肾衰竭的诊断与治疗

急性肾衰竭的诊断与治疗急性肾衰竭(acute renal failure)是由各种原因引起的肾功能在短时间内急剧进行性下降而出现临床综合征。
表现为动物血液肌酐和尿素氮迅速升高,水、电解质和酸碱平衡紊乱。
急性肾衰竭会引发全身各系统的并发症,经常会导致动物快速死亡。
但是与慢性肾衰相比,急性肾衰竭在一定程度上是可逆的。
因此,正确的诊断,及时的治疗以及精心的护理,使动物渡过危险期恢复肾功能就十分重要。
1病因和分类:急性肾衰竭可在许多致病条件下(表1)发生,因为不同的病因,不同的病理在早期有不同的治疗方法,为方便诊断和治疗,一般将急性肾衰竭病因分为:肾前性、肾实质性、肾后性和慢性肾衰竭并发症。
2急性肾衰竭的诊断:根据发病的原因,肾功能的减退,结合相应的病史和临床表现以及实验室的检查,一般不难做出诊断。
⑴病史:虽然急性肾衰竭多在几天内突然发生,但多与一些潜在的诱因相关,在病史上我们应当考虑的有:是否有严重的消化道疾病(如呕吐、腹泻、厌食);是否有潜在的肾中毒病史(表2);是否发烧和虚脱;是否曾有肾功能不足的病史;心脏病史;肝脏病史;败血症等;是否存在用药过量/时间过长;近期麻醉做过手术;有少尿或尿闭的情况。
⑵体格检查:急性肾衰竭的动物与慢性肾衰竭的动物相比,多数没有极度的消瘦和被毛凌乱,但多数会表现为不同程度的脱水,粘膜再充血时间长,呕吐,精神沉郁,食欲废绝,心律失常,呼吸困难等症状,有些病例还有口腔溃疡的报导。
触诊检查双侧肾脏增大,坚硬,有疼痛反应。
在单侧输尿管堵塞的犬猫可发生一侧肾脏增大。
尿道阻塞的犬猫则表现膀胱充盈,频繁排尿状及膀胱疼痛等症状。
少尿在有些病例当中出现(﹤0.5ml/kg/h),但有些急性肾衰竭病畜即使肾的清除率很低并无少尿症,此种急性肾衰竭病例多代表肾小管损伤的较轻类型,治愈率高。
⑶实验室检查:血液全细胞计数对于肾衰的参考意义不大,但可用于急性肾衰与慢性肾衰的鉴别诊断(表3),生化检查血液的肌酐和尿素氮浓度的升高是反映肾小球滤过率改变的主要指标、同时电解质紊乱时血磷升高,血钙降低也是肾衰竭的主要指标(表4)。
肾病内科急性肾衰竭的鉴别诊断和处理

肾病内科急性肾衰竭的鉴别诊断和处理急性肾衰竭是一种常见的临床病症,其鉴别诊断和处理对于肾病内科医生至关重要。
本文将介绍一些常见的鉴别诊断方法和处理策略。
一、鉴别诊断1. 根据病史和临床表现进行初步判断。
急性肾衰竭的病因多样,包括肾小球肾炎、肾血管性疾病、急性肾小管坏死等。
了解患者的病史和主要症状,如尿量减少、水肿、高血压等,可以初步判断可能的病因。
2. 实验室检查。
血常规、尿常规、尿液电解质、血尿素氮和肌酐的测定可以提供重要的辅助诊断信息。
例如,尿液电解质异常提示肾小管功能异常,而血尿素氮和肌酐的升高则提示肾脏功能受损。
3. 影像学检查。
包括肾脏超声、肾动态显像、CT扫描等。
这些检查可以帮助评估肾脏的形态和功能,以及排除其他可能的病变。
二、处理策略1. 治疗基本病因。
根据具体的病因选择相应的治疗措施。
例如,在肾小球肾炎引起的急性肾衰竭中,应注重控制感染,降低免疫反应,并采取相应的药物治疗措施。
2. 对症治疗。
根据患者的症状,有针对性地进行治疗。
例如,通过限制水盐摄入和使用利尿药物来控制水肿;采取降压药物来控制高血压等。
3. 支持性治疗。
包括补充电解质和维持酸碱平衡,纠正代谢紊乱,维持血容量稳定等。
这些措施可以帮助恢复肾脏的功能并促进康复。
4. 血液净化治疗。
对于重度急性肾衰竭患者,如尿毒症或高钾血症的患者,血液净化治疗是必要的。
这包括血液透析和血液灌流等,可以有效清除体内的废物和毒素,维持内环境的稳定。
5. 预防并发症。
急性肾衰竭容易引起多种并发症,如电解质紊乱、感染、出血等。
及时预防和处理这些并发症,可以减轻患者的病情并提高康复率。
通过合理的鉴别诊断和处理策略,肾病内科医生可以更好地应对急性肾衰竭的挑战,提高患者的治疗效果和生存质量。
然而,需要注意的是,急性肾衰竭的诊断和处理是一个复杂的过程,需要综合考虑患者的临床情况,并严格遵守相关的治疗指南和规范。
急诊科急性肾功能衰竭临床诊疗指南

急诊科急性肾功能衰竭临床诊疗指南急性肾衰竭(ARF)是一个由多种病因引起的临床综合征,表现为肾功能急剧坏转,体内代谢产物潴留,水、电解质及酸碱平衡紊乱。
【临床表现】一、少尿期:1.大多数在先驱症状12-24小时后开始出现少尿(每日尿量50-400ml)或无尿。
一般持续2-4周。
2.可有厌食、恶心、呕吐、腹泻、呃逆、头昏、头痛、烦躁不安、贫血、出血倾向、呼吸深而快、甚至昏迷、抽搐。
3.代谢产物的蓄积:血尿素氮、肌酐等升高。
出现代谢性酸中毒。
4.电解质紊乱:可有高血钾、低血钠、高血镁、高血磷、低血钙等。
尤其是高钾血症。
严重者可导致心跳骤停。
5.水平衡失调,易产生过多的水潴溜;严重者导致心力衰竭,肺水肿或脑水肿。
6.易继发呼吸系统及尿路感染。
二、多尿期:少尿期后尿量逐渐增长,当每日尿量超过500ml时,即进入多尿期。
今后,尿量每日成倍增长,最高尿量每日3000-6000ml,甚至可达到ml以上。
在多尿期初始,尿量虽增多,但肾脏清除率仍低,体内代谢产品的蓄积仍存在。
约4-5天后,血尿素氮、肌酐等随尿量增多而逐渐下降,尿毒症症状也随之好转。
钾、钠、氯等电解质从尿中大量排挤可导致电解质紊乱或脱水,应留意少尿期的高峰阶段大概转变为低钾血症。
此期持续1-3周。
三、恢复期:尿量逐渐恢复正常,3-12个月肾功能逐渐复原,大部分患者肾功能可恢复到正常水平,只有少数患者转为慢性肾功能衰竭。
【诊断】引起急性肾功能衰竭的原因(肾前性、肾性、肾后性)一、急性肾功能衰竭的临床表现2、急性肾衰竭可按照数日至数周内肾小球滤过功能呈举行性急剧下降,血肌酐每日升高44.2~88.4umol/L(0.5~1.0mg/dl)或24~72h内血肌酐相对升高25%~100%诊断。
急性肾小管坏死可以按照原发病史,少尿和尿改变的特点作出诊断。
【治疗】早期。
急、慢性肾衰竭鉴别诊断及治疗原则(格式整齐)

*少尿型(<400ml∕d) *非少尿型(>500ml∕d) 肾间质性 ARF (急性肾间质病变) 如23床是吗? 肾小球性 ARF ( 如急进性肾炎或重症急性肾炎) 如27床许** 肾血管性 ARF ( 包括肾脏小血管炎 以及肾脏微血管病等)
减退,血清肌酐绝对值升高≥0.3mg/dl (26.5umol/L),或7天内血清肌酐增至≥ 1.5 倍基础值,或尿量<0.5ml/kg.h,持续时间>6 小时。
医院医学
2
一、病因与分类
按解剖部位 肾前性 肾性 肾后性
一般而言, 在全部 ARF中, 肾前性约占 55%~60 %, 肾性约占 35%~40%( 其中绝大多数为急性肾小 管坏死), 肾后性的仅占<5%
水中毒
低钠血症
心功能不全, 肺水肿, 脑水肿等
严密观察出入水量 严密观医院察医学出入水量 ,“量出为入2”0
3. 高钾血症
少尿 分解代谢↑→K+释放 酸中毒 医源性: 库存血, 输入K+过多
高钾血症
心律不齐,甚至心脏骤停
医院医学
21
4. 代谢性酸中毒
GFR↓→ 肾小管重吸收HCO3-↓ 肾小管分泌H+, NH4+↓ 分解代谢↑→固定酸↑
按临床特点 多尿型
按器官
功能性
少尿型 器质性
医院医学
3
肾性
肾前性
医院医学
肾后性
4
(一) 肾前性ARF (Prerenalfailure )
原因 有效循环血量减少,肾脏血流灌注不足 临床特点: ① 具有导致肾脏缺血的明确病因( 如脱水、失血、休克、
严重心衰、肝衰或严重肾病综合征等)。 ② 尿量减少,尿钠<20 mmol/L ,尿比重>1.020,尿渗透
常见疾病病因与治疗方法-急性肾衰竭

01
02
影像学检查 肾脏超声 逆行性肾造影 放射性核素 肾血管造影
肾活检
实验室检查
01
肾前性少尿:补液试验
02
BUN/Scr
03
尿液诊断指标
04
肾后性梗阻:超声显像/X线检查
05
肾性ARF: 各种原发、继发性肾小球病
06
系统性血管炎07微血管病08急性间质性肾炎
鉴别诊断
纠正可逆病因,预防额外损伤;
急性肾衰竭
单击添加副标题
Acute Renal Failure (ARF)
概 述
目录
01
02
03
04
05
06
肾前性(prerenal)
肾性(intrinsic renal)
肾后性(postrenal)
ARF的分类
有效血容量减少
01
心功衰竭
02
全身血管扩张
03
肾脏血流动力学改变 肾前性
04
ARF的病因
01
02
大体:肾脏体积增大、皮质苍白、
坏死、脱落,管腔堵塞。 肾缺血者可见基底膜断裂。 肾毒性者病变主要累及近端小管 的曲部和直部。
髓质暗红。
光镜:肾小管上皮细胞片状和灶状
病 理
起始期
A
维持期
B
恢复期
C
典型临床病程分为三期:
临床表现
常有较明确的致ATN的病因
01
01
02
03
04
此期可无明显的肾实质损伤
感染
心力衰竭
多尿的治疗
恢复期的治疗
D
C
A
B
ARF其他症状的治疗
无并发症的ATN 死亡率为7%~23%; 合并多脏器功能衰竭的ATN死亡率为50%~80%; 如能存活出院,长期存活率良好。
