巨淋巴结增生症
巨淋巴结增生症的多层螺旋CT表现

巨淋巴结增生症的多层螺旋CT表现【摘要】目的探讨巨淋巴结增生症cd的ct表现特点。
方法回顾性分析经手术或活检病理证实的7例cd患者资料,并将ct表现与病理进行对照,分析其ct表现特点。
结果局限型5例,包括胸部2例、腹膜后3例,弥漫型2例。
局限型cd病理分型均为透明血管型,ct表现为软组织密度肿块,内部可见斑点状、分叉状钙化及灶状或条状低密度区,增强后肿块中度至明显强化。
2例肿瘤周围见丰富的血管影。
弥漫型病理分型均为浆细胞型,表现多发淋巴结肿大,密度均匀,增强后轻度强化。
结论局限型cd的ct表现具有一定的特征性,尤其是肿瘤内部的钙化及增强ct表现具有重要诊断价值;弥漫型cd的ct表现缺乏特征性。
【关键词】巨淋巴结增生;体层摄影术;x线计算机doi:10.3969/j.issn.1004-7484(s).2013.08.260 文章编号:1004-7484(2013)-08-4327-02巨淋巴结增生症又名castleman病,是一种少见且原因不明的良性淋巴结增生性疾病,由castleman等于1954年首先报道而得名。
1 资料与方法1.1 一般资料本院经手术后病理证实的7例cd患者资料,男2例,女5例;年龄22-65岁,平均37.5岁。
5例经体检发现,无明显症状;2例出现乏力、颈部淋巴结肿大,无肿瘤相关症状。
6例接受手术治疗,1例行颈部淋巴结活检。
1.2 方法采用西门子64层螺旋ct扫描仪,取仰卧位,扫描范围根据扫描要求确定。
扫描参数120kv,20-160mas,层厚间隔7mm。
增强扫描使用高压注射器肘静脉团注对比剂优维显300,行动脉期和延迟期双期扫描。
2 结果2.1 临床分型及病理分型2.1.1 局限型cd 5例局限型cd,3例位于纵隔、肺门区,2例位于腹膜后。
1例术中于主病灶周围发现3个直径6cm。
肿瘤内部密度多数较均匀,部分内部伴有钙化,呈斑点状、条状、分叉状,2例内部可见小条状低密度影,腹膜后肿块周围间隙内可见索条影或絮状密度增高影。
病例随访-纵隔巨淋巴增生症

往下依次分别为8cmX6cmX5cm,4cmX3cmX2cm, 3cmX2cmX2cm,6cmX5cmX4cm大小。均凸向右 侧胸腔,压迫右上肺,基底均较宽,与胸顶、后胸 壁、右侧纵隔及胸骨右侧分界不清,最高位巨大肿 物与右上肺稍粘连,与右锁骨下动静脉粘连明显; 最低位巨大肿物基底部深入胸骨右侧,面积约
第四十九页,编辑于星期一:三点 十六分。
• 小结
第五十页,编辑于星期一:三点 十六分。
纵隔定义
指左右侧胸膜腔之间的部分,前为胸骨,后 为胸椎,上接颈部,下止膈 肌。
第五十一页,编辑于星期一:三点 十六分。
• 纵隔病变为起源于纵隔和或累及纵隔内结构的 病变,可分为肿瘤性疾病和非肿瘤性疾病
• 在 纵隔肿瘤中,除血管瘤、纤维瘤、淋巴瘤、黄 色瘤和迷走组织在纵隔内形成的肿瘤可以在纵隔的任 何部位发生外,其它肿瘤的好发部位常有一定的规律 性
第十六页,编辑于星期一:三点 十六分。
病例3男性,69岁,反复咳嗽、咳痰半年,宁德市医院查CT提示“前
纵区占位,考虑胸腺瘤可能性大;
第十七页,编辑于星期一:三点 十六分。
第十八页,编辑于星期一:三点 十六分。
第十九页,编辑于星期一:三点 十六分。
第二十页,编辑于星期一:三点 十六分。
第二十一页,编辑于星期一:三点 十六分。
• 又称为巨淋巴结增生症,是一种原因不明的罕见的淋巴组织异常增生性疾病,病理分为 Hv型即透明血管型、PC型即浆细胞型、过渡混合型。
• 青壮年发病为多。最好发于胸部,表现为生长缓慢的孤立性淋巴结肿大,确诊需要有 病理学依据。典型影像学表现为纵隔、肺门或腹腔孤立性肿块,CT平扫呈软组织密度 肿块,边缘多清晰锐利,呈中等密度,多数密度均匀,MR平扫T1WI呈等信号, T2WI呈均匀高信号,有时肿块内或其周围空间扭曲扩张的 流空血管影;增强扫 描强化均匀、明显,几乎与胸主动脉同步,延迟呈持续中度强化,可有液化、 坏死,约5%-10%的病例可有分枝状或斑点状钙化,散在或呈簇状分布于病灶 中央区。
外科治疗胸内巨淋巴结增生症10例

外科治疗胸内巨淋巴结增生症10例【摘要】目的:回顾分析胸内巨淋巴结增生症(castleman’s disease,cd)的病理特点、诊断及外科治疗方法。
方法:分析2006-2011年收治的10例胸内cd患者,局限型9例,多中心型1例,均行手术治疗。
结果:术中存在出血、低血压等并发症,全组病例术后随访12个月-60个月,术后无再发原始症状,1例术后3月发现颈部腋下复发cd,经放射治疗一次后无复发,余9例预后良好。
结论:cd的确诊依靠病理活检,ct对于术前诊断有积极意义。
胸内局限型cd经彻底手术治疗可获痊愈,术中存在发生各种并发症可能;少部分胸内多中心型cd手术治疗效果尚可,大部分因伴发其他脏器功能障碍预后不佳。
【关键词】巨淋巴结增生症;诊断;外科治疗【中图分类号】r655 【文献标识码】a 【文章编号】1004-7484(2013)01-0363-02巨淋巴结增生症(castleman’s disease,cd),又称血管滤泡性淋巴组织增生,于1956年由castleman b. 等报道并命名,是一种临床少见的,以无痛性淋巴结瘤样增生为主要表现方式的病变[1]。
临床cd可分为局灶型及多中心型两种,组织学分型以透明血管型、浆细胞型及混合型为主。
cd可发生于全身淋巴组织的任何部位,胸内cd,尤其是纵隔cd是临床最常见类型之一。
浙江大学医学院附属第一医院胸外科2006年-2011年共收治胸内cd10例,其中左肺叶间裂cd1例,纵隔cd9例,均行手术治疗。
现就其临床治疗及疗效结合文献报道做分析讨论。
1 对象与方法1.1 一般资料10例发病年龄20-48(36.2±10.45)岁。
包括局灶型9例,多中心型1例。
术前均行胸部ct、肺功能、纤支镜、肿瘤标志物等检查。
1.2 临床表现活动后咳嗽胸闷1例,反复胸水1例,乏力余3例均为体检发现。
1.3 辅助检查胸部计算机断层扫描(computerized tomography,ct)提示左肺下叶肺门区肿块1例,右后纵隔肿块3例,右前纵隔肿块1例。
巨淋巴结增生症

发病部位
任何年龄、任何有淋巴结的存在的组织都可发 病,成人多见。该病多位于胸内,特别是纵膈 区域,其中单中心型CD占60%~70%,好发部 位包括右上纵隔、右后纵隔、左上纵隔、左肺 门、右肺门、右肺上叶等。颈部及腹部次之, 其他部位并不多见。
发病率
现今为止国际上共报道500余例,国外最大例 数为85例,国内最大例数为43例。目前报道中 最常见的类型是由Castleman等人于1956年描 述的单发型CD ,而多发型则相对少见。
脂膜炎的全称是寒冷性脂肪组织炎,是血管炎 的一种。症状一般只出现在腿上。人体皮肤着 凉后,会引起血管收缩,致使表皮血流不畅, 脆弱的脂肪细胞会发生变化,很有可能患上脂 肪组织炎。
腹茧症(abdominal cocoon) 以小肠被茧状包裹 在一层异常的纤维膜内为其特征,故又名先天 性小肠禁锢症小肠茧状包裹症包膜内粘连性肠 梗阻和小肠节段性纤维包裹症群、腹腔茧状包 裹症等。本病为一种少见的、原因不明的特殊 类型的肠梗阻。
影像学诊断及鉴别诊断
CT平扫:肿块密度均匀,坏死和囊性变少见,巨大 病灶(>5 cm)中央可发生纤维化,40%的患者有子 病灶,病灶易与周围组织粘连且边缘模糊。5%~10% 患者存在钙化灶,呈分支状和斑点状中央分布。CT 增强:动脉期强化程度近似主动脉,并持续强化。 MRI:肿块信号均匀,T1WI呈中等信号、T2WI呈高信 号。肿块内或周围的扭曲扩张流空血管影为疾病典型 表现。
发病机制
1、免疫调节缺陷导致的淋巴结中B淋巴细胞及浆细 胞的过度增生(主要机制,为学术界大部认同) 2、与病毒感染有关 3、少数的病例与卡波西肉瘤的发展有关 4、人疱疹病毒 8 (human herpesvirus 8 ,HHV-8)可能 在CD的发病过程中起到了一定作用 5、与某些疾病相关,如 HIV 病毒感染、POEMS 综 合症、淀粉样变性、肾功能不全、淋巴瘤等。
皮肤巨淋巴结病性窦组织细胞增生症
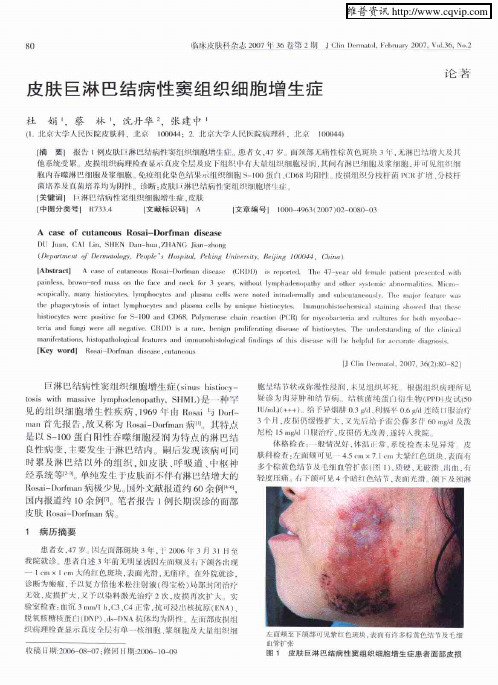
l Ii 川II i n
l 1 i】 I _ l | I[v
lra T ln i … e l l ig l
|ⅢI t l …
r h, 1 l …Ⅲl ‘ ¨ li h_ …【 r 1 l J I¨ , - l, I
I 章编号 1 l ) 文 l【 x1
f()) ( 8 3 2 7o X 0 0 X 2 )
th. 1 t E I t・ ll ^ l a k t i I B I. O f4 1 I:.l n o h Ⅲ ・’ 1 1 , r | I m 】 l | ¨ eig I M lh n j O
l 词Il 关键 淋巴}一 簦目 !I 一 。 痛 l 卸 胞增 :戍胜 } . I 图分娄 号 l I 3 中 { 3 7 4 『 标识 码 J A 文献
A c e f ut nH Ⅷ Ros -D o  ̄ n die e as o c a ai rlna s as
院 应肤刺 . 京 I 【4 I 北 o H ;2 E 0 市★ 人[ 鸵 。 .北 目 利 l 性蜜 胞增 疳 、 L{ 女. 4 7 I f l l 】 【 【 川 师 r杯 随 嘣 块 3, ^淋 巴十 】. 搜j [ I靠大学 凡 I E
l
m l n v m hl … h y
l h ”L … n I州 “ I
tmp lv H ¨ t fl Ⅲ c…… y h, ( ¨l d I
… iP… I
. nd l l l lit  ̄, ml : l …I… l HI 【 r 川 n lL v I _ … v h L J
维普资讯
临l 肤十 塾量 L I3 2 i 6巷 J nI m ¨I h m {7~ Jn l n 丌 n 2 ) n2 ¨ R 3
局灶型巨淋巴结增生症的双排螺旋CT诊断(8例报告并文献复习)

(1.乐平 市 中 医 院放 射 科 江 西 乐 平 350000 2.牡 丹 江 医 学院 附属 二 院放 射 科 黑龙 江 牡 丹 江 157000)
— 381.
4 李 为民,邢 健.纤维性骨皮质 缺损影像学诊断 [J].牡丹江 医学 院学报 ,2009,26(3):26—27.
5 徐德永 ,曹来宾 ,宫尚君 ,等.5O例纤维性 骨皮质缺 损 x线 分析 [J].中华放射学 杂志 ,2005,25(3):133—136.
6 固文学 ,段承祥 ,张瑞 鑫 ,等.骨 的非骨化性 纤维瘤 30例 x线诊 断 [J].中 华放 射 学 杂 志 ,1984,18(3):205—208.
7 Besty M ,Kupersmith LM ,Sprin eld DS.Metaphyscal fibrous defects
[J].J Am Acad Orthop Surg,2004,12(2):89—95.
收稿 日期 :2010—07—26
局 灶型 巨淋 巴结增 生症 的双 排螺 旋 CT诊 断 (8例 报告 并 文献复 习 )
干骺端纤 维性缺损 的影像学诊 断价值 (1)确定发 生部 位 :好发于股骨远端内后侧 ,其次为胫 骨近端 、股骨近端及肱 骨近端 。本组 20例 与文献” 报道大致 相同 ,提示本病 可能 与肌腱 、韧带的附着有关 。然 而,并不是所 有的 FCD均发生 于肌腱与韧带的附着 点 ,所 以 ,有关病 因学与 发生学均 有待 进 一 步 的 研 究 。 本 组 FCD 多 发 生 于 长 骨 干 骺 部 的 骨 皮 质 内,极少数位于骨骺 边缘 。(2)显 示病 灶的形 态与 局部 :病 灶呈圆形或椭 圆形 ,长径均 与长 骨一 致。病 灶最 大径 线为 0.3—3.Ocm,平 均 1.5cm。边缘多清晰、锐利并可见硬 化边。 病灶内表现为均匀 的低密度 ,均无钙化影 。全部病灶周围均 未见骨膜反应及软组织肿胀 。与文献 0 报道 基本相符 ,故 这些特点可作 为诊断本病 的依据 。(3)FCD的 CT表现 :文 献报道不多 ,仅见个案报告 。本组 7例共 l0个病灶作 了 CT 检查 ,经 与 x线平片 比较 ,笔者认 为 CT检查 可避免组 织影 像的重叠 ,对病变的定位非常 明确 ,可详 细 了解 病灶是 否位 于骨皮质内 ,是 向皮质 内凹陷还是 向髓 腔内膨 突,病灶 边缘 有无硬化 ,病灶 内部密度是 否均匀 ,骨皮质是否连续 ,有无膨 胀性及周围软组织是否肿胀 ,有无骨膜 反应 等。总之 ,CT不 但避开了影像解剖重叠 ,还具有更高的分辨率而较平片更有 价值 。(4)MRI表 现 :清 晰均 质 的低 信号 强 度。在 治愈 期 中,骨髓结构的正常表现增加 ,出现与黄髓相 同的信 号强度 , 且总是开始于骨干侧可能与其内细胞成分较多有关 ,压脂序 列其信号强度 与骨髓 比较变化不明显 ,周围硬化边 与骨皮质 相似 ,含铁血素 T1WI及 T2WI均 为低信号 H J。
巨大淋巴结增生症CT诊断分析

示右上纵隔增宽 , 边缘光整呈弧行 , 突向右侧肺野 , 与纵 隔相交 呈钝 角。胸部 C 扫( 1 : T平 图 )均可见右侧前纵隔旁软组织肿块
图 2 例 l 者 动 脉 期 增 强 患 片 , 物 明显 强 化 , 缘 更 清 肿 边
晰。C T值 +8 u 3H
图 3 例 4腹 部 平 扫 , 膜 后 腹 可 见 多 个 肿 大 淋 巴 结 聚集 成 团 , 缘清晰 , 边 推挤 胰 腺 向前 移 位
是一种慢性 淋巴组 织增 殖性疾 病 ]其 主要病 理特 点为淋 巴 。, 组织 和小血管肿瘤 样 良性 增生 , 至今 较为 罕见 , 临床 上常诊 断
困难 。我 院 于 20 02年 3月 至 20 07年 3 收 治 该 病 4例 , 以 肿 月 均
续强化。两肺 门不大 , 两肺野 内未见 异常密度影 。手术探 查示
例 1女 , . 年龄 3 ; 2 女 , 龄 4 ; 3 男 , 7岁 例 . 年 6岁 例 . 年龄 2 0 岁 。3 例患者均于数月前无 明显诱 因 出现胸 闷不适 , 进行 性加 重, 无呼吸 困难 , 咳嗽 、 无 咳痰及发 热病 史。体检 : 胸廓无畸 形 ,
胸 壁 静 脉 无 怒 张 , 管 左 移 , 、 无 异 常 发 现 。 胸 部 x线 片 显 气 心 肺
的 纵 隔 多见 (0 ~7 % )其 次 为 颈 部 (0 ~1 % )腹 部 ( % 6% 0 , 1% 4 、 5
~
床类型 中的 多 中心 型多 数 与该 型 相对 应 。C D起 病形 式 多样 化, 多数以肿块压迫症状 而就诊 。( ) 据临床 表现 临 床上根 2根 据 淋巴结累及的数 目和位置分为局灶 型和弥漫 型( 中心型 ) 多 。 局灶 型好发 于中青年 (0 0岁 )女性多 与男性 。表现 为淋 巴 2 ~5 , 结肿大及 由其 引起 的压 迫症状 , 最常 侵犯纵 隔淋 巴结 , 次是 其 颈部 , 后腹膜 、 窝及 盆腔等 部位 的淋 巴结 也可被 侵。多 中心 腋
胸腹部局灶型巨淋巴结增生症影像学表现

166中西医结合心血管病杂志Cardiovascular Disease Journal of integrated traditionalChinese and Western Medicine2019 年 1月 B 第 7 卷第 2 期Jan. B 2019 V ol. 7 No. 2胸腹部局灶型巨淋巴结增生症影像学表现提恩刚,赵培飞(沧县医院,河北沧州 061000)【摘要】目的 观察胸腹部局灶型巨淋巴结增生症的影像学表现。
方法 选取2016年11月~2017年11月本院收治的患者76例作为研究对象,将其随机分为两组,CT组患者均采用多层螺旋CT诊断疾病,MRI组患者均采用MRI诊断疾病。
结果 CT组疾病检出率97.37%、结节位于肝门者占65.8%、位于肠系膜者占15.8%、位于腹膜后者占15.8%。
单发结节占68.4%、多发结节占28.9%、结节直径(5.2±0.3)cm。
与MRI组相比,差异无统计学意义(P>0.05)。
结论 采用CT或MRI诊断胸腹部局灶型巨淋巴结增生症,检出率均较高。
且能够明确结节的位置、数目及直径。
但根据诊断技术的不同,影像学表现同样不同。
临床应联合应用平扫及增强扫描,对疾病进行诊断,进一步提高检出率。
【关键词】胸腹部;局灶型巨淋巴结增生症;CT;MRI【中图分类号】R551.2 【文献标识码】A 【文章编号】ISSN.2095-6681.2019.2.166.02巨淋巴结增生症(castleman’s disease,CD)为淋巴细胞增生样病变的一种,发病机制尚未明确。
有研究指出,CD多发于胸腹部,且多成局灶型。
采用X线、超声等方法诊断,虽灵敏度较高,但缺乏特异性。
为进一步提高胸腹部局灶型巨淋巴结增生症的检出率,本文于本院收治的患者中,随机选取76例作为样本。
阐述了疾病的CT与MRI诊断方法,并对比了诊断结果。
1资料与方法1.1 一般资料选取2016年11月~2017年11月本院收治的患者76例作为研究对象,将其随机分为两组。
后下纵隔巨大淋巴结增生症一例
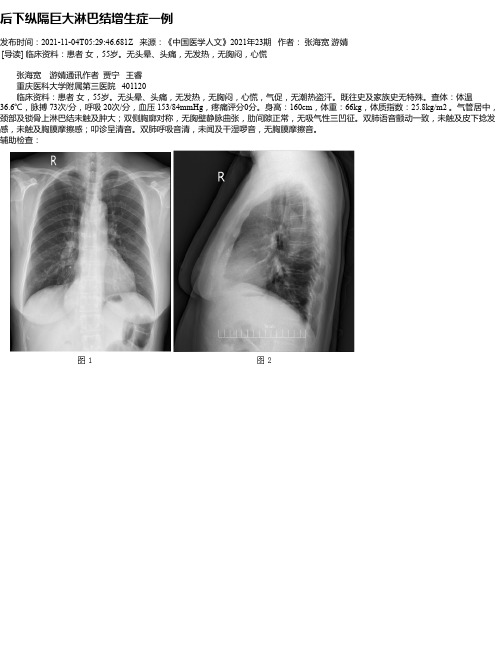
后下纵隔巨大淋巴结增生症一例发布时间:2021-11-04T05:29:46.681Z 来源:《中国医学人文》2021年23期作者:张海宽游婧[导读] 临床资料:患者女,55岁。
无头晕、头痛,无发热,无胸闷,心慌张海宽游婧通讯作者贾宁王睿重庆医科大学附属第三医院 401120 临床资料:患者女,55岁。
无头晕、头痛,无发热,无胸闷,心慌,气促,无潮热盗汗。
既往史及家族史无特殊。
查体:体温36.6℃,脉搏 73次/分,呼吸 20次/分,血压 153/84mmHg,疼痛评分0分。
身高:160cm,体重:66kg,体质指数:25.8kg/m2 。
气管居中,颈部及锁骨上淋巴结未触及肿大;双侧胸廓对称,无胸壁静脉曲张,肋间隙正常,无吸气性三凹征。
双肺语音颤动一致,未触及皮下捻发感,未触及胸膜摩擦感;叩诊呈清音。
双肺呼吸音清,未闻及干湿啰音,无胸膜摩擦音。
辅助检查:胸部DR示:胸腹交界区后下纵隔圆形软组织密度肿块影,直径约9.0cm,边界清晰,考虑占位性病变可能大,如图1、2所示。
图4腹部B超示:近第二肝门后方、腹主动脉右侧探及一混合回声团块,以高回声的脂肪为主,大小约11.4cm×6.2cm,形态尚规则,边界尚清,其内可见一范围约4.7cm×2.9cm的低回声区,内可见数个斑片状强回声,后伴声影,CDFI:其内未见明显血流信号显示,考虑:近第二肝门后方、腹主动脉右侧混合回声团块,其来源及性质待定,如图3、4所示。
图5. 图6胸部、上腹部CT平扫+增强示:后下纵隔可见团块样混杂密度影,最大截面约8.1cm×4.1cm,大部分以脂肪密度为主,其内可见团块样实性密度影,大小约4.4cm×3.0cm,其内伴多发钙化灶,平扫期CT值约37Hu,增强后实性成分明显强化。
结论:后纵隔占位,考虑肿瘤性病变,脂肪肉瘤?畸胎瘤?如图5、6所示。
手术记录:入住胸外科后完善相关检查,行“胸腔镜辅助下后纵隔肿瘤切除术”,术中可见后纵隔近膈肌处巨大肿块,与膈肌、脊柱致密粘连,触及肿瘤质地较硬,活动度差,发现肿瘤根部与后胸壁致密粘连,不易分离,且腹腔镜操作困难,故中转开胸,以便充分暴露术野,而后使用电刀逐渐剥离后完整切除后纵隔肿瘤,期间见多处滋养血管渗血,充分止血后于第4肋间切口处放置10mm皱襞管一根,常规关胸,手术顺利无意外。
巨大淋巴结增生症CT表现

2 结 果
本 组 病 例 中 ,局 限 型 4例 , 弥 漫型 1例 。 1例 弥 漫 型 发 生 在 腹 膜 后 区 ,为 多 发 结 节 ,2例 局 限 型 发 生 在 小 肠 系 膜 , 其 中 1例 腹 部 有 2个 病 灶 ,于 右 下 腹 小 肠 系 膜 和 胰 头 区 分 别 见 孤 立 光 整 肿 块 ;另 2例 发 主 在 纵 隔 ,为 单 发 局 限 性 结 节 。 局 限 型 肿块 直 径 1,8"-'4.7cm, 其 中 1例 肿 块 内 可 见 钙 化 斑 ;弥 漫 型 表 现 为 腹 膜 后 区 广 泛 的 淋 巴结 肿 大 。
【中 图 分 类 号 】 K551.2;K814.42
【文 章 标 识 码 】 A
【文 章 编 号 】 1008—1062(2002)05—0371—02
巨淋巴细胞增生症

? CT平扫病变表现为肺门、纵隔旁或腹膜 后圆形、类圆形或分叶状软组织肿块密度 影,边界多清楚锐利,呈中等密度,多数密度均 匀
? CT增强扫描示病变强化明显,强化程度几 乎与胸腹部主动脉同步,延迟持续中度强化。
? CT增强于静脉团注造影剂后早期病灶即 明显强化,CT值高达114 Hu~196 Hu,平均 133 Hu,与主动脉强化程度相当,延迟扫描仍 持续强化,CT值70 Hu~122 Hu,平均92 Hu。
? CT
? 局限型GLNH高强化机制为透明血管型病灶内丰 富的毛细血管增生和周边较多粗大的滋养动脉所 致。
? 增强CT可显示病灶内或周围粗大的滋养血管影 , 胸部多来自支气管动脉、内乳动脉和肋间动脉的 分支,腹部多来自腹主动脉分支。
? CT强化的程度还与注射造影剂的方式、注射速 率和剂量有关
? 局限型GLNH钙化较少,可见于5%~10%的 病例,且仅见于局限型透明血管型。
? 1956 年确定为良性非肿瘤性病变。
发病与病因
? GLNH自1954年发现以来,关于GLNH的病 因尚存在两种不同的学说:
? 第一种认为本病表现为反应性淋巴组织增 生,与慢性抗体刺激有关,可能为病毒感 染所致。
? 第二种理论则认为透明血管型是一种淋巴 组织的进行性生长紊乱,而浆细胞型的发 生与IL-6调节障碍有关。
? GLNH可发生于全身各部位的淋巴结, 沿全身淋巴链分布,但最好发于纵隔、肺门 和腹膜后区域。约60%~70%发生于胸部,沿 胸内淋巴链分布,最常见于中纵隔和肺门,其 次为前纵隔和后纵隔。约20%发生于腹部, 以腹膜后最常见。
? X线
? X线胸片可显示肿块的部位和形态,但对明 确诊断缺乏特异性,常表现为单发边缘清楚 的球形或分叶状肿块,类似于胸腺瘤、淋巴 瘤和神经源性肿瘤的表现,位于中纵隔和肺 门者可致邻近气管受压移位。
特殊纵隔占位性病变(巨淋巴结增生症)的影像学征象

特殊纵隔占位性病变(巨淋巴结增生症)的影像学征象目的明确纵隔占位部位起源在普通X线检查时征象及参照CT、MRI的影像学改变,明确诊断。
方法回顾分析10例疑似中纵隔内占位。
病变X线特征,经过Ct及MRI扫描后改变。
结合发病部位,病灶边界。
结果最后结合病理检查。
中纵隔内占位X线显示较差,结合Ct及MRI特殊位置占位及边界和其他直接及间接征象。
结合增强扫描后,对比与其它纵隔内疾病差异进行比较。
标签:纵隔内;占位;计算机体层成像常规纵隔内在影像学中分区中按其胸骨,血管,气管食管及脊柱特殊解剖環境分3分法,6分法及9分法。
以9分法较为规范,完整。
前纵隔病变中以胸腺/甲状腺区肿瘤及畸胎样肿瘤较为常见。
中纵隔以气管/血管类肿瘤,囊肿及淋巴类肿瘤较为常见。
后纵隔则以神经源性肿瘤较为多见。
然后根据占位的影像学特征性改变诊断而诊断病变。
本文以本院收集几例特殊不典型平片疑似纵隔或肺内病变。
结合CT及MRI影像学改变与常规纵隔内占位征象有所区别。
最终结合临床,影像学征象及病理检查,逐一排除常规及常见疾病。
1设备及检测方法1.1美国GEDR,选择胸部正侧位观察必要时行选择行食道吞钡。
1.2美国GE64排CT 胸部CT平扫,观察纵隔窗(窗宽:400 Hu,窗位:30~50Hu,FOV:180 MM 及肺窗:(窗宽:1000~2000HU,窗位:-600~-800Hu)。
选择性增强扫描。
1.3美国GEMRI(1.5T)常规FSET1WI/T2WI,对比剂灌注增强Gd-DTPA 矢状位及冠状位。
2临床资料患者10例,其中2例位平片显示为右上纵隔增宽,边缘呈分叶状改变。
结合CT及病理检查诊断为纵隔型肺癌。
2例为肺内巨大占位,与纵隔呈广基底连接。
其中1例边缘可见弧形钙化,另1例占位内可见不规则团状钙化,结合CT。
MRI观察符合畸胎样肿瘤。
特殊6例,为右肺门类圆形肿块样阴影,边缘光整。
经过CT协助观察系3例系淋巴结增生症,1例为支气管囊肿并出血,另1例为淋巴结转移。
纵隔内巨淋巴结增生症1例
[ 1] 尹心宝. 64 层螺 旋 CT 在肾 盂输 尿管 连接 部狭 窄中 的 应用 [ J ] . 岭南现代临床外科, 2008, 8: 50.
[ 2] 李永生. Anderson Zhynes 术治疗肾盂输尿管连接部梗阻[ J] . 中华全科医学, 2009, 7: 230.
[ 3] 王进峰, 吴志坚. 影像学检查预测泌尿系结石理化性质与碎石 效果的关系[ J] . 临床误诊误治, 2007, 20: 80 81.
[ 9] J inzaki M, T animot o A, Muk ai M, et al. Doub leph as e heli cal CT of small renal parenchym al neopl as ms: correl at ion wit h pat h ol ogic findin gs and t umor angiogenes is [ J] . J Com put Assi st T omogr, 2000, 24: 835 842.
[ 3] 祝兴旺, 单立平, 宋永胜, 等. 乳头状肾细胞癌的临床特征分析 ( 附 7 例报告)[ J] . 临床泌尿外科杂志, 2009, 24: 41 43.
[ 4] 吴晓华, 贺 文, 马大 庆, 等. 乳头状 肾细胞 癌的螺 旋 CT 诊 断 及鉴别诊断[ J] . 中国医学影像技术, 2009, 25: 1063 1065.
( 上接 722 页)
giofollicular lymph node hyperplasia ) , 是 一种 少 见的 淋 巴结 病[ 1] 。首 选 由 Castleman 于 1954 年 报 道, 称 为 Castleman 病, 后来沿用的名称很多, 如滤泡 性淋巴网 状瘤、血管淋 巴错 构瘤、胸内巨大淋巴 结等。其 病因 至今 不 明, 似乎 与患 者免 疫机制异常有关, 也 有认为 与慢 性抗体 刺 激有 关, 可能 是病 毒感染引起。
巨淋巴细胞增生症的影像学分析

围可 分 为局 灶 性 和 全身 性 或 多 中 心性 CD,局 灶 性 CD多 表 现 率仅 16% ,原 因 是 本 病 临 床 表 现 复 杂 多 样 ,影 像 学 征 象 无 明
为无 症状 的孤 立 性 肿 块 ,病 变 好 发 于 胸 (纵 隔 )、颈 部 ,分 别 占 显特 异 性 ,不 同 部 位 的 淋 巴结 肿 大 出现 的 压 迫 症 状 不 同 和影
巴组 织 增 生 的 良性 病 变 ,病 因 尚无 定 论 ,可 能 是 淋 巴组 织 对 某 管 影 为 其 典 型 表 现 。 MR增 强 扫 描 示 病 变 强 化 明 显 ,强 化 程
种 未 知 抗 原 的 免 疫 反 应 。 1954年 由 Castleman首 次 报 道 ,故 度 与 胸腹 主 动 脉 同 步 ,延 迟 扫 描 中 度 强 化 ,有 一 定 特 征 性 ,多
咳嗽 4例 ,发 热 3例 ,乏 力 2例 ,水 肿及 肝大 腹 胀 4例 ,无 症状 2.3 影 像 学 表 现 巨 淋 巴 细 胞 增 生 症 的 影 像 学 表 现 无 明 显
者 3例 。实 验 室 检 查 血 、尿 常 规 和 肝 功 能等 异 常 8例 ,其 余 各 特异 性 ,较 典 型 的 影 像 学 表 现 为 类 圆形 或 不 规 则 形 软 组 织 肿
维普资讯
现 代 中 西 医结 合 杂 志 Modern Journal of Integrated Traditional Chinese and Western Medicine 2008 Jun,17(16)
巨淋 巴细胞 增 生症 的影 像 学分 析
又 称 为 Castleman’s disease(CD)。本 病 可 发 生 于 任 何 年 龄 ,男 见 于 透 明 血 管 型 。 浆 细胞 MRI可 轻 度 或 中度 强 化 3 J。
Castleman 病诊疗指南【2019版】

16.Castleman 病概述Castleman 病(Castleman disease,CD)又称巨大淋巴结病或血管滤泡性淋巴结增生症。
是一种较为少见的淋巴增生性疾病。
1956 年由Benjamin Castleman 首次报道。
临床上根据肿大淋巴结分布和器官受累的情况不同,可将CD 分为单中心。
前者往往仅累及型(unicentric CD,UCD)和多中心型(multicentric CD,MCD)单个淋巴结区域,相关症状较轻,外科治疗效果良好;后者则累及多个淋巴结区域,有较为明显的全身症状,预后较差。
病因和流行病学CD 较为公认的发病机制主要包括细胞因子白细胞介素-6(IL-6)、人类疱疹病毒-8(HHV-8)以及人类免疫缺陷病毒(HIV)感染。
HHV-8 又称卡波西肉瘤疱疹病毒,最早发现于合并有人类免疫缺陷病毒(HIV)感染的卡波西肉瘤患者(对肉瘤组织标本进行测序时发现非人类基因组序列,经对比提示与疱疹病毒存在同源性)。
早期的研究人员由于观察到卡波西肉瘤与MCD 的临床相关性,从而深入研究并发现了HHV-8 与HIV 感染以及与CD 的密切关系。
HIV 感染人群的CD 发病率较高,HIV 阳性CD 患者常同时合并HHV-8 感染:一项研究发现,在14 例合并HIV 感染的MCD 患者淋巴结标本中,均检出了HHV-8 的基因序列;而在17 例未合并HIV 感染的MCD 患者中,亦有相当比例(7/17)检出了HHV-8 的基因序列。
其他可能的机制还包括系统性炎症性疾病、除白介素-6 之外的其他细胞因子、除HHV-8 外的其他病毒感染(如Epstein-Barr 病毒等)。
CD 的发病率仅约0.2/10 000,美国每年新增病例约5600 例。
中国暂无明确的发病率数据,若以美国发病率数据推测,估计每年新增病例20 000~30 000 例。
UCD 发病率相对较高,常发生于20~30 岁人群,男女发病率近似;MCD 的发病率相对较低,常发生于40~60 岁人群,男性略多。
CT病例讨论--巨淋巴结增生症和甲状腺病变

局限型巨淋巴结增生症
分布:可发生于全身各部位的淋巴结,沿全身淋巴链 分布,但最好发于纵隔、肺门和腹膜后区域。 形态:肿块大多数呈圆形、类圆形或不规则土豆状, 轮廓极为清晰,部分可有浅分叶。少数周围可见子灶。 大小:大小不一,平均4~6. 8 cm.。 CT表现:无钙化者密度均匀,密度略低于肌肉;有钙 化者病变中央区可见分支状或斑点状影,散在或簇状 致密影,为其特征性改变。增强扫描示早期病变强化 明显,强化程度几乎与胸腹部主动脉同步,延迟持续 中度强化。有时还可显示病灶内或周围粗大的滋养血 管影及引流静脉影,为其典型表现,滋养血管胸部多 来自支气管动脉、内乳动脉和肋间动脉的分支,腹部 多来自腹主动脉分支。报导动态CT扫描显示病变呈由 周围向中央渐进性增强。
平扫:盆腔内一软组 织占位,边界光整, 与周围肠管分界清。
动脉期:肿块明 显强化。
静脉期:呈稍 高密度。
鉴别诊断
巨淋巴结增生症90%以上为透明血管型,胸、颈部常 见, CT表现有一定的特征,但腹部较少见,在临床工作中容 易误诊, 应与以下病变相鉴别: ( 1)副神经节细胞瘤:与局限型很难区分,它同样有丰富的 扩张扭曲血管,但常常沿着主动脉生长,巨大淋巴结增生症 则按淋巴链分布; (2)嗜铬细胞瘤:无论发生在胸内还是在腹膜后,常与大血 管相邻,虽然强化的方式和表现可以类似巨大淋巴结增生 症,但密度常不均匀,易坏死及囊变,且临床上常有异常波 动的恶性高血压表现, 以及实验室检查有鉴别价值; (3)平滑肌瘤:位于腹膜后的平滑肌瘤可以有明显强化,但 肿块较大时可伴有囊变或坏死,而巨大淋巴结增生症则 无囊变和坏死。
甲状腺癌误诊原因分析
误诊为腺瘤最多,其次是结节性甲状腺肿。
甲状腺癌误诊原因分析
巨淋巴细胞增生症胸腹部CT诊断与分析

巨淋巴细胞增生症胸腹部CT诊断与分析目的通过研究巨淋巴细胞增生症胸腹部CT表现,提高诊断胸腹部巨淋巴细胞增生症的能力,提高对胸腹部巨淋巴细胞增生症CT表现的认知。
方法通过回顾经过手术病理证实的castleman病的21例CT表现,分析患者的胸腹部CT表现,总结CT表现进行分析。
结果病变位于胸部为15例,有3例被其他医院误诊为胸腺瘤;病变位于胰头后方1例,其CT诊断为嗜铬细胞瘤或副神经节瘤可能;病变位于腹膜后盆腔区内1例,其他医院诊断为血管平滑肌瘤;病变位于腹膜后肾门区1例,其CT诊断为嗜铬细胞瘤。
结论巨大淋巴细胞增生症的胸腹部诊断误诊率较高,CT诊断增强扫描病变强化较为明显,病变强化强度差不多痛胸腹部的主动脉保持同步。
标签:巨大淋巴结增生症;胸腹部CT;CT诊断;淋巴结增生症巨淋巴细胞增生症又称为血管滤泡淋巴结增生、Castleman病(Castleman′s disease),是一种较为少见的疾病。
巨淋巴细胞增生症的病因尚未明确,患者一般无较为明显的症状,属于血管滤泡性淋巴组织增生,是较为罕见的异源性淋巴组织增生疾病[1]。
巨淋巴细胞增生症与其他肿瘤不容易区别,一般好发于腹膜后或纵隔后区域内,正确诊断率较低。
通过对患者的胸腹部CT表现进行分析,可以提供诊断的准确度,有利于提高治愈效果。
1临床资料统计分析2003年5月~2008年7月收治的疑似病患21例。
患者不具有特异性,基本上都是肿瘤对周围的器官造成压迫等症状而前来就诊的。
其中有14例患者为单个肿块,肿块呈膨胀性进行生长,体积较大,生长较为缓慢,肿块包膜完整。
CT扫描动脉期强化较为明显,延迟期和静脉期强化明显。
有3例患者的肿瘤为多发,呈弥漫性生长,体积较小,CT增强扫描结果表明,不具有明显的持续增强特点,无法准确痛淋巴瘤进行鉴别。
2讨论2.1巨大淋巴结增生症的分型及CT表现2.1.1巨大淋巴结增生症的分型巨大淋巴结增生症是是一种良性淋巴结增生,一般常发部位为胸腔区域,其中约有60%~70%为局限性巨淋巴结增生症。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
圆形、边缘光滑、密度均匀肿块影
肺内型:很少见,可与肺门淋巴结增大共存
巨大淋巴结增生症——胸内CD
• 影像学表现:
CT表现:纵隔和/或肺门类圆形或不规则实质性 肿块,少数可见钙化。
显示位于支气管分支处的特征更直观。
增强扫描特点是明显强化(>100Hu)
血管造影:其供血动脉为扭曲纵隔或支气管动脉
静脉期肿物呈致密均匀染色。
HHV-8 (人类疱疹病毒-8 )与 CD 的发病有相关关系。 有研究显示,在 14 例合并 HIV 感染的 MCD 患者淋巴 结标本中均检出了 HHV-8 的基因序列; 而在 17 例未合并 HIV 感染的 MCD 患者中,亦有相当比例 ( 7 /17)检出了 HHV-8 的基因序列。 HHV-8感染与 CD相关的可能机制为: 病毒编码 IL-6 类似物,继而刺激 B 细胞增殖并抑制凋亡,同时诱导血管内 皮生长 因 子 的表达,促进新生血管形成。而 B 细胞增殖后 ,可进一步增加 IL-6 的表达,促进疾病发展。
巨大淋巴结增生症——发病机制
也有研究表明炎症、 免疫功能异常、EB 病 毒感染、巨细胞病毒感染与 CD 的发病有关。
巨大淋巴结增生症——病理分型
• 病理分型:
* 透明血管型,占80~90%,临床常多无症状,
呈局灶型,发病高峰40 ~ 50岁,为 以淋巴滤 泡、小血管增生及透明变性为主。 * 浆细胞型, 占10~20%,部分伴有全身症状, 临床多为多中心型,发病高峰为 60 ~ 70 岁,
临床表现: 局灶型常以无痛性淋巴结肿大就诊,以纵
隔、腋下、颈部等处好发,腹部发病较少。
多中心型多表现为分散的肿大淋巴结,常
伴发全身症状如发热、贫血、消瘦、肝脾
肿大等。
巨大淋巴结增生症——影像学表现
CT表现:
局灶型—— CT 表现具有特征性 平扫多境界清楚,密度均匀 部分病灶中央可见钙化 部分较大病灶可呈混杂密度影,中心可因纤 维瘢痕或囊变而呈低密度或囊性改变 病灶周围可伴子灶; 增强扫描动脉期显著强化,囊变或坏死部分不强 化,静脉期及延迟期持续强化。但 病灶内较少出 现坏死或囊变这与肿瘤丰富的血供有关。
巨大淋巴结增生症——影像学表现
有研究认为:增强病灶中间低密度是由于 毛细血管玻璃样变、纤维化或其内皮细胞
过度增生致血管狭窄、闭塞,使对比剂进入
延迟或不能进入; 还有学者研究病理证实病灶中间的低密度 或低信号区为纤维组织及玻璃样变性的血 管结构所致,并不是缺血坏死。
巨大淋巴结增生症——影像学表现
鉴别诊断—为纵隔的软组织肿块, 增强扫描均表现为明显均匀强化,但胸腺瘤常呈 明显不均质性强化,边界不及 CD 光滑、规则。 ②神经源性肿瘤:肿瘤位于后纵隔脊柱旁,肿瘤 呈哑铃状,椎间孔扩大,常发生囊变及坏死;而 CD 主要沿淋巴链分布,呈类圆形或椭圆形,发 生囊变坏死少见。 ③淋巴瘤:好发于中青年,可累及全身淋巴结, 表现为多发融合性肿块,包绕血管呈漂浮征,增 强方式与 CD 相似,轻至中度强化。
A:平扫,内见点状钙化灶(箭头所示);B:平扫,内见小低密度灶(箭头所示);C、 D:分别为动脉期及静脉期,病灶呈轻度强化,中间小低密度灶未见明显强化(箭 头所示),病灶周围见多发子灶,呈均匀强化,与主病灶强化类似
鉴别诊断——与病变位于颈部的 CD鉴别:
①颈动脉体瘤:主要发生于中青年男性,颈内外 动脉分叉处,多有波动感,而 CD 可以发生于任 何年龄,主要沿着淋巴链分布。 ②颈动脉血管瘤:小儿多见,病灶内静脉石样钙 化为其特征,而 CD 钙化少见。颈动脉血管瘤显 著强化,呈多灶性结节状或迂曲的管状 强化,且强化时间长。 ③颈静脉球瘤:表现为伴有颅底颈静脉窝扩大的 软组织影,呈浸润性骨破坏,增强后密度明显升 高,颈静脉孔神经部和血管部之间骨嵴变钝或消 失。
成年人,研究显示 透明血管型多发生于男
性患者,平均年龄在 40 岁;浆细胞型平均年 龄在 65 岁。 是一种少见的良性疾病,具有血供丰富特点
巨大淋巴结增生症——发病机制
目前认为 IL-6 是与 CD 发病最为密切相关的细胞因子
研究表明,CD发病与白细胞介素 ( interleukin,IL) -6 或
T2WI上在肿块边缘可见流空的血管影(白色箭头所示)C~E:可见肿块明显均匀强化,动脉期显著强化,延迟后持
续强化,病灶边缘可见增粗的供血血管影(白色箭头所示);F:病灶和同层面主动脉的时间信号曲线,两者强化方式相 同
女,63 岁,多中心型巨淋巴结增生症 图 2a 左侧颈部多发肿大淋巴结, 边缘清晰 图 2b 增强扫描呈轻中度强化
Case-base-review :CT表现
增强前后CT值变化
CT值:平扫
41.5Hu 117.8Hu
增强 79.0Hu
增强扫描前后,肿块CT值升高了76.3Hu
巨大淋巴结增生症——胸内CD
肺门型者具有位于支气管分叉处的特点:
巨大淋巴结增生症
• CT表现:明显强化
巨大淋巴结增生症——胸内CD
CT表现:
多中心型:
平扫多为稍低密度影。
增强呈轻—中度强化,延迟期持续均匀强化,原
因是肿瘤以淋巴滤泡增生为主,仅有少许毛细血
管增生。
巨大淋巴结增生症——影像学表现
MRI表现:
局灶型: T1 WI 等信号,T2WI 高信号; 增强扫描强化特点与 CT 相仿,病灶内及周围可 见增粗、迂曲的供血血管。
相关多肽 ( 例如 HHV-8 基因组编码的一段 IL-6 类似物) 有明确关系。
早在 20 世纪 90 年代,研究人员就已发现 CD患者血清标
本和淋巴结标本中 IL-6 表达上调。 更深入的机制研究表明,CD 患者存在 IL-6 受体的多态性, 且血清中可溶性 IL-6 受体表达上调。
巨大淋巴结增生症——发病机制
血管成分少而有大量浆细胞浸润。
* 混合型,兼顾二者,较少见
巨大淋巴结增生症——临床分型
• 临床分型:
根据肿大淋巴结分布和器官受累的情况:
* 局灶型——往往仅累及单个淋巴结区域,相
关症状较轻,外科治疗效果良好;
* 多中心型——累及多个淋巴结区域,有较为
明显的系统性症状,预后较单中心型病例差
巨大淋巴结增生症——临床表现
巨大淋巴结增生症( Castleman氏病CD)
巨大淋巴结增生症,是一种病因不明的慢性淋
巴组织增生性疾病。 1956 年由 Castleman 首次报道并命名,又叫以 下名称: 淋巴结错构瘤 血管性淋巴样错构瘤 良性巨淋巴瘤 血管滤泡性纵隔淋巴结增殖症
巨大淋巴结增生症
发生于淋巴结存在的任何部位,最常发生于 胸部(70%),其次是颈部(14%)、腹部 (12%)、腋部(4%)。 发生在任何年龄段,甚至婴幼儿,但多发于
多中心型——MRI表现缺乏明显特征
表现为一组或多组肿大淋巴结,信号较均匀; 增强呈轻至中度均匀强化。
巨大淋巴结增生症——胸内CD
70%以上发生在胸内,沿淋巴链分布为特点 根据其发生部位分为: 纵 隔 型(最多见)
肺门 型(次之)
肺内 型(最少见)
巨大淋巴结增生症——胸内CD
• 影像学表现:
X线表现:为检出该病的基本方法,但无特异性 纵隔型:向一侧肺内突出的半圆形或分叶(多 个融合)边缘光滑、密度均匀纵隔肿块 肺门型:肺门处、靠近叶裂或支气管分支处类
• 影像学表现:
MRI表现:
T1加权像呈中等或略低信号(信号多较均匀)
T2加权像呈中、高信号(信号多数不均匀) 病灶内部或邻近可见流空信号血管影为特点
增强MRI扫描:肿块呈明显强化
巨大淋巴结增生症-MRI表现
•MRI表现——增强检查明显强化
前纵隔见一均质的软组织肿块,肿块呈浅分叶状,边缘光整,与周围结构分界清楚,T1WI呈等信号,T2WI呈高信号,
鉴别诊断——与病变位于腹部的 CD 鉴别
①异位的嗜铬细胞瘤:肿瘤富血供,增强扫描表 现为早期显著强化,晚期进行性持续强化,强化 特征与 CD 相似,囊变坏死常见,常有高血压病 史。 ②副神经节细胞瘤:多发生于腹膜后,沿腹主动 脉周围生长,病变囊变坏死率较 CD 高,强化不 均匀。 ③神经源性肿瘤:常沿腹膜后神经链分布,坏死 囊变多见,强化不均匀,而 CD坏死囊变少见。
