中枢神经系统肿瘤分类及分级
2021版who中枢神经系统胶质瘤分类标准

2021版who中枢神经系统胶质瘤分类标准2021版WHO中枢神经系统胶质瘤分类标准在医学领域,胶质瘤是指发生在中枢神经系统中的一种肿瘤。
胶质瘤由胶质细胞形成,胶质细胞是神经系统中的支持细胞,起到营养和保护神经元的作用。
因其对人体健康的重要影响,胶质瘤的分类和诊断一直都是研究的热点之一。
随着科技的进步和医学研究的深入,2021年版的WHO中枢神经系统胶质瘤分类标准被广泛引用。
这一新的分类标准对胶质瘤的分类和诊断提供了更加全面和深入的指导。
根据2021版WHO中枢神经系统胶质瘤分类标准,胶质瘤可分为四个主要类型:星形细胞瘤、少突胶质细胞瘤、间变性星形细胞瘤和胶质母细胞瘤。
1. 星形细胞瘤星形细胞瘤是一种最常见的胶质瘤类型,占中枢神经系统胶质瘤的约50%。
它常见于年轻人,特征是细胞形状呈星状。
星形细胞瘤的良性和恶性程度取决于细胞的异常增殖和肿瘤与周围组织的侵袭性。
这一类型的胶质瘤通过分子生物学方法进行亚型分析和基因突变检测,以更准确地确定其生物学特征。
2. 少突胶质细胞瘤少突胶质细胞瘤是一种较为罕见的胶质瘤类型,常见于年轻人。
与星形细胞瘤相比,少突胶质细胞瘤的肿瘤细胞形态更为不规则,胞质内含有少量的胶质纤维。
这一类型的胶质瘤在组织学上表现为低度恶性,但在遗传分析中,某些基因突变能够与其预后相关。
3. 间变性星形细胞瘤间变性星形细胞瘤是一种较为罕见的胶质瘤类型,通常在成年人中出现。
这种类型的胶质瘤细胞形态和组织环境的变异较大,导致预后和治疗反应的不确定性。
病理学家通常需要结合分子生物学和遗传学方法来判断这种类型的胶质瘤的特征。
4. 胶质母细胞瘤胶质母细胞瘤是中枢神经系统中最常见和最恶性的胶质瘤类型。
它通常在儿童和年轻人中出现。
胶质母细胞瘤的特征是快速生长和侵袭性。
这种类型的胶质瘤需要综合病理学、分子生物学和遗传学的方法来诊断和评估预后。
2021年版WHO中枢神经系统胶质瘤分类标准是一个值得广泛应用的分类系统,它为胶质瘤分类和诊断提供了更加全面和深入的指导。
第5版who中枢神经系统肿瘤分类脑膜瘤分类解读

第5版WHO中枢神经系统肿瘤分类:脑膜瘤分类解读脑膜瘤,是指起源于脑膜组织的肿瘤,属于中枢神经系统肿瘤的一种。
在第5版WHO中枢神经系统肿瘤分类中,脑膜瘤有着详细的分类体系,这为临床诊断和治疗提供了重要的参考。
本文将对第5版WHO中枢神经系统肿瘤分类中的脑膜瘤分类进行深入解读,以便读者更全面、深刻地理解这一重要内容。
1. 脑膜瘤的分类概述脑膜瘤是一类常见的颅内肿瘤,约占颅内肿瘤的15%,多数为良性肿瘤,少数为恶性肿瘤。
根据起源位置和组织类型的不同,脑膜瘤可以分为多个亚型,如硬脑膜瘤、软脑膜瘤、蜘蛛膜瘤等。
2. 第5版WHO中枢神经系统肿瘤分类中的脑膜瘤分类在第5版WHO中枢神经系统肿瘤分类中,脑膜瘤根据其组织学特征、遗传学特征和临床表现等方面进行了详细的分类。
其中包括I级脑膜瘤、II级脑膜瘤、III级脑膜瘤和IV级脑膜瘤。
不同级别的脑膜瘤有着不同的生物学特征和临床表现,临床医生可以根据这些特征来制定相应的治疗方案。
3. 脑膜瘤的临床表现和诊断方法脑膜瘤的临床表现主要取决于其生长位置和大小,常见症状包括头痛、癫痫、感觉障碍等。
临床医生通常通过头部MRI、CT等影像学检查和组织学检查来进行诊断。
不同级别的脑膜瘤可能具有不同的影像学特征,这对于临床诊断具有重要意义。
4. 我的观点和理解在我看来,第5版WHO中枢神经系统肿瘤分类中的脑膜瘤分类系统更加完善和科学,有助于临床医生根据肿瘤的生物学特征和临床表现来进行诊断和治疗。
对于科研工作者来说,这一分类系统也为疾病的病理生物学研究提供了重要的参考依据。
总结:第5版WHO中枢神经系统肿瘤分类中的脑膜瘤分类系统详细而科学,有助于临床医生和科研工作者更全面、深刻地了解和研究脑膜瘤。
我相信随着医学研究的不断深入,这一分类系统将为脑膜瘤的诊断和治疗带来更多的进步。
脑膜瘤是一种非常常见的颅内肿瘤,其发病率在中枢神经系统肿瘤中居前。
大部分脑膜瘤是良性的,但有少数属于恶性。
中枢神经系统肿瘤疾病PPT演示课件

某些化学物质,如苯、甲醛等,可能对人体产生致癌作用,增加中枢神经系统 肿瘤的患病风险。这些化学物质可能存在于工业废气、装修材料或农药中。
其他可能原因
病毒感染
某些病毒,如EB病毒、人类乳头瘤病毒等,可能与中枢神经系统肿瘤的发生有关 。这些病毒可能通过改变细胞基因表达或引起免疫反应等方式参与肿瘤形成。
脑脊液检查
通过腰椎穿刺获取脑脊液,检查 其中的蛋白质、糖、氯化物等成 分,有助于判断是否存在颅内感
染或肿瘤。
血清学检查
检测血清中的肿瘤标志物,如癌 胚抗原(CEA)、神经元特异性 烯醇化酶(NSE)等,有助于辅
助诊断中枢神经系统肿瘤。
病理学诊断
通过手术或穿刺活检获取肿瘤组 织,进行病理学检查,可明确肿 瘤的性质、类型及恶性程度,是 中枢神经系统肿瘤确诊的金标准
应用
放射治疗在中枢神经系统肿瘤治疗中 占有重要地位,可用于术后辅助治疗 、无法手术的肿瘤治疗以及复发或转 移性肿瘤的治疗。
化学治疗策略及药物选择
化学治疗策略
通过全身或局部给予化疗药物,杀死或抑制肿瘤细胞的生长和扩散。
药物选择
根据肿瘤类型、分期和患者的具体情况,选择合适的化疗药物和方案。常用的化疗药物包括烷化剂、抗代谢药、 抗肿瘤抗生素、植物类抗癌药等。
02
发病原因与机制
遗传因素
基因突变
某些基因突变可能导致细胞异常增殖 ,进而形成肿瘤。这些基因可能与细 胞周期控制、DNA修复和细胞凋亡 等过程有关。
家族遗传
一些中枢神经系统肿瘤具有家族聚集 性,可能与遗传易感性有关。家族成 员中患有此类肿瘤的人,其他成员患 病风险增加。
环境因素
辐射暴露
长期接触电离辐射,如X射线、γ射线等,可能增加中枢神经系统肿瘤的风险。 这种辐射可能来自医疗检查、工作环境或核事故等。
中枢神经系统肿瘤的WHO分类及影像学诊断(三)
Age and sex distribution of medulloblastoma, based on 651 cases.
• 临床及神经影像
– 患者常出现共济失调、步态紊乱。由于脑脊液循 环受阻,出现高颅压症状,包括嗜睡、头痛和晨 起呕吐 – 在CT 和MRI 上,髓母细胞瘤为高密度信号影,增 强后均匀强化。约l/3 患者发生脑脊液播散,影 像学上表现为软脑膜或脑室壁上出现点状高密度 /信号影
• 特点
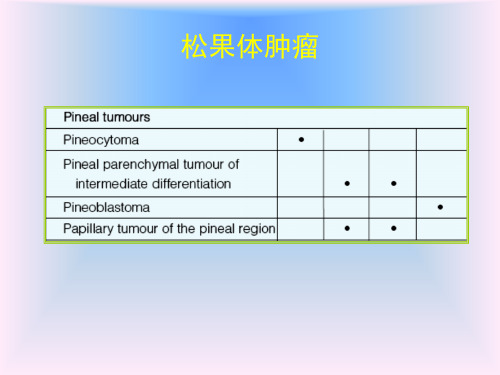
– 相当于WHOⅣ级。是颅内罕见肿瘤,占松果体肿瘤的 45%
Age and sex distribution of pineoblastoma based on 93 cases.
• 神经影像
• 肿瘤在CT 上呈大的分叶状,边界不清,密度均匀, 增强后可强化,少见钙化。MRI TlW上呈低信号或 等信号,可有不均匀增强
• 定义
– 发生于大脑或幕上的胚胎性肿瘤,由未分化的或分化 差的神经上皮细胞构成。这些细胞具有向神经元、星 形细胞、室管膜细胞、肌肉或黑色素细胞方向分化的 能力
• 特点
– 相当于WHO ห้องสมุดไป่ตู้级。位于幕上大脑和鞍上。松果体区的 PNET 为松果体母细胞瘤。发病年龄4 周~20 岁,平均 年龄5.5 岁,男女之比为2:1
On T1-weighted MRI, pineoblastoma shows homogeneous contrast enhancement.
A Large, haemorrhagic pineoblastoma.B Highly cellular pineoblastoma showing undifferentiated small cell histology.
Medulloblastoma of the cerebellar vermis compressing the brain stem.
中枢神经系统肿瘤分类及分级

WHO中枢神经系统肿瘤的分类(2007年)肿瘤分类ICD- O WHO分级一•神经上皮组织起源肿瘤1.星形细胞起源肿瘤毛细胞型星形细胞瘤9421 /1I 毛细胞黏液样型星形细胞瘤9425 /3n 室管膜下巨细胞型星形细胞瘤9384 /1I多形性黄色瘤型星形细胞瘤9424 /3ne1弥漫性星形细胞瘤9400 /3n 纤维型;肥胖细胞型;原浆型间变性星形细胞瘤9401 /3川胶质母细胞瘤9440 /3IV 巨细胞型胶质母细胞瘤;胶质肉瘤IV 大脑胶质瘤病9381 /3川2.少突胶质细胞起源肿瘤少突胶质细胞瘤9450 /3n间变性少突胶质细胞瘤9451 /3川3.少突-星形胶质细胞起源肿瘤少突-星形细胞瘤9382/3n间变性少突-星形细胞瘤9382/3川4.室管膜起源肿瘤室管膜下室管膜瘤;黏液乳头状型室管膜瘤9383 /1I室管膜瘤9391 /3n 富于细胞型,乳头状型,透明细胞型,伸长细胞型U级。
2△:因其生物学行为多变,由于缺乏足够的临床和病理资料,本次WHO 分类未对其明确分级,以往认为 该肿瘤为WHO H 〜W 级。
间变性室管膜瘤 9392 /35.脉络丛起源肿瘤脉络丛乳头状瘤9390 /0 I 非典型性脉络丛乳头状瘤 9390 /1* n脉络丛癌 9390 /36.其他神经上皮起源肿瘤星形母细胞瘤9430 /3 △2二脑室脊索瘤样胶质瘤 9444 /1 n 血管中心型胶质瘤9431 /1*I 7.神经元及混合性神经元-神经胶质起源肿瘤小脑发育不良性神经节细胞瘤9493 /0 I 婴儿促纤维增生性星形细胞瘤/神经节细胞胶 9412 /1I 质瘤胚胎发育不良性神经上皮肿瘤9413 /0I1•当核分裂》5个/10HPF 和(或)有小灶性坏死时诊断为“ 不再使用“间变性多形性黄色瘤型星形细胞瘤 WHO 山级” 有间变特征的多形性黄色瘤型星形细胞瘤” 一词;尽管这种病例预后稍差,但仍为WHO神经节细胞瘤9492 /0I神经节细胞胶质瘤9505 /1I间变性神经节细胞胶质瘤9505 /3川中枢神经细胞瘤9506 /1n脑室外神经细胞瘤9506 /1*n小脑脂肪神经细胞瘤9506 /1*n乳头状胶质神经元肿瘤9509 /1*I四脑室形成菊形团的胶质神经元肿瘤9509 /1*I副神经节瘤8680 /13 &松果体区肿瘤松果体细胞瘤9361 /1I中等分化的松果体实质肿瘤9362 /3n ~ E松果体母细胞瘤9362 /3IV松果体区乳头状肿瘤9395 /3*n ~ E9.胚胎性肿瘤髓母细胞瘤9470 /3V促纤维增生/结节型髓母细胞瘤;广泛结节型;间变性;大细胞型CNS原始神经外胚层肿瘤(PNET)9473 /3VCNS神经母细胞瘤;9500 /3VCNS神经节细胞神经母细胞瘤9490 /3V髓上皮瘤9501 /3V室管膜母细胞瘤9392 /3V 非典型性畸胎样/横纹肌样肿瘤(AT/RT)9508 /3V二.脑神经和脊神经根起源肿瘤1.雪旺氏细胞瘤(神经鞘瘤)9560 /0I富于细胞型,丛状型,黑色素型2.神经纤维瘤9540 /0I丛状型9550 /0I3.神经束膜瘤☆4神经束膜瘤,非特殊9571 /0I恶性神经束膜瘤9571 /3n ~ E4.恶性周围神经鞘膜肿瘤(MPNST)? 5上皮样型;伴有间叶细胞分化;9540 /3n ~V黑色素型;伴有腺上皮分化三.脑膜起源肿瘤1.脑膜皮细胞起源肿瘤9530 /0脑膜瘤9531 /0I脑膜皮型;纤维型(纤维母细胞型);I过渡型(混合型);砂粒体型;3★特指脊髓的副节瘤为WHO I级,颅内原发性副节瘤很少见,目前尚无确切分级。
中枢神经系统肿瘤分类

整理课件
1
• 2016版WHO中枢神经系统肿瘤诊断包括两 部分:组织病理学名称和基因特征。
• 中枢神经系统肿瘤正确命名方法:
• 弥漫性星形细胞瘤,IDH突变型,WHO Ⅱ级 • 髓母细胞瘤,WNT激活型,WHO Ⅳ级 • 少突胶质细胞瘤,IDH突变型和1p/19q联合
缺失,WHO Ⅱ级
之一 • 4.将“孤立性纤维瘤和血管外皮细胞瘤”调整为
一种肿瘤,即孤立性纤维瘤/血管外皮细胞瘤
整理课件
12
浅谈胶质瘤综合治疗
• 化学治疗
1.替莫唑胺 2.亚硝脲类:洛莫司汀(CCNU),卡莫司汀 (BCNU),尼莫司汀(ACNU) 3.丙卡巴肼 4.植物类药物:长春碱类、鬼臼毒类、喜树碱 5.铂类 6.分子靶向药胶质瘤诊断分类流程
整理课件
7
QAQ
• 1.组织学表现为星形细胞的弥漫性胶质瘤, 同时伴有IDH突变和1p/19q联合缺失
• 2.光镜下肿瘤表现类似少突胶质细胞瘤形态 但具有IDH、ATRX和TP53突变以及完整的 1p/19q
整理课件
8
IDH野生型和突变型胶质母细胞瘤
整理课件
9
整理课件
13
• STUPP方案:新诊断GBM标准治疗方案,术 后同步放化疗+辅助化疗至少6个周期。
• PVC方案:间变性少突胶质细胞瘤和间变性 少突星形细胞瘤。
谢谢!
整理课件
14
整理课件
2
常用的分子生物学标记物
• GFAP(胶质纤维酸性蛋白):胶质细胞特有的 一种中间丝蛋白,广泛存在于星形细胞中。星 形细胞胶质瘤及60-70%少突胶质瘤(+)
• IDH 1:IDH 1突变存在于(星形细胞瘤、少突胶 质细胞瘤、少突星形细胞瘤、继发性胶质母细 胞瘤)。IDH 1突变型预后明显好于野生型。在 Ⅱ、Ⅲ星形细胞瘤中,IDH检测绝大多数为突变 型
神经系统肿瘤

纤维型星形细胞瘤
核的异型性是诊断要点,无核分裂像、坏死和微 血管增生。
轻度间变时,细胞数目增多,形态一致有助于确 定细胞是肿瘤性,核常一致;反应性星形细胞很 少在同一时间同一区域呈一致性变化,核变化, 胞浆不同。
肥胖细胞型星形细胞瘤
肥胖细胞应占所有瘤细胞20%以上。细胞丰富, 毛玻璃状嗜酸性胞浆,胞体角状。
发病率
弥漫浸润型星形细胞瘤是颅内最常见的肿 瘤,占原发脑肿瘤的40%,发病率有地域 不同的特点,每年新发病人数约为5-7人/10 万。
星形细胞肿瘤
1.总述 星形细胞肿瘤是一大组具有明显异质性的肿瘤。 这里讨论的分级仅限于浸润性纤维型或弥漫型星 形细胞瘤II级、III级和IV级(多形性胶质母细胞瘤)。
2.组织类型
纤维型 毛细胞型 多形性黄色星形细胞瘤 大脑胶质瘤病 其他
3.分级
纤维型病变的分级经历了不同的阶段和分级体 系,这些体系均认识到核分裂活跃程度、坏死、血 管增生和细胞异型性在诊断上的重要性。近年来, 人们公认三级的分类体系比较合适。最早的这种分 级标准由Ringertz提出,他将这一病变划分为三级: 星形细胞瘤、中间型病变和多形性胶质母细胞瘤。 星形细胞瘤细胞较少,异型性小;中间型病变细胞增 多,核分裂更活跃,可有血管增生;胶质母细胞瘤与 中间型病变的区别主要是出现坏死。
分级的意义
能够提供肿瘤复发和对预后判定两方面的信息: II级星形细胞瘤的治疗在不同病例间变化很大,可 能采用或不用放射治疗。Ⅲ级星形细胞瘤几乎都需 要放射治疗。
弥漫型星形细胞瘤WHO II级病人生存率>5年; 间变型星形细胞瘤WHO Ⅲ级2~5年;大部分胶质 母细胞瘤病人存活率﹤1年
星形细胞瘤遗传学及衍化机制
③瘤组织坏死,周边部瘤细胞呈假栅栏状排 列. 该瘤手术、放疗、化疗效果差,预后不良。
WHO中枢神经系统肿瘤新分类

WHO中枢神经系统肿瘤新分类世界卫生组织(WHO)是一个国际性的组织,其致力于卫生领域的发展和协调。
近期,WHO发布了一份有关中枢神经系统肿瘤新分类的报告。
这一新的分类方案将有助于医生更好地了解不同类型的中枢神经系统肿瘤,从而更有针对性地制定治疗方案以提高患者的生存率。
背景中枢神经系统肿瘤是指发生在脑和脊髓内的肿瘤。
这些肿瘤通常由神经元、胶质、血管、淋巴组织和间叶组织构成。
目前,对于中枢神经系统肿瘤的分类方案一直存在争议。
各个医学界的研究者在其分类过程中,往往会面临许多问题,例如,分类的方法是否符合实际情况,是否能够有效地指导治疗等。
因此,为了更好地理解中枢神经系统肿瘤,WHO决定制定新的分类标准。
新的分类标准根据新的分类标准,中枢神经系统肿瘤将被分为以下13类:1.神经元肿瘤2.胶质细胞肿瘤3.神经外胶质细胞肿瘤4.脉管母细胞瘤和血管新生肿瘤5.细胞增生性病变6.混合型和复合型肿瘤7.间叶肿瘤8.上皮样肿瘤9.神经上皮肿瘤10.良性或不定型恶性胶质瘤(ODG)11.胚胎性肿瘤12.神经源性肿瘤13.非特定类型的原始神经外肿瘤新分类标准的优点新的中枢神经系统肿瘤分类标准较之前的分类标准更加详细,不仅有助于医生更好地诊断和治疗患者,也可以使患者及其家属了解病情,更好地应对治疗过程和后续生活,从而提高患者的生存率和治疗效果。
新的WHO中枢神经系统肿瘤分类标准为医生在面对不同类型的中枢神经系统肿瘤时提供了更加详细准确的指导方案,以便更好地进行治疗和管理患者的病情。
对患者来说,新的分类标准可以提高他们对自己病情和治疗的认识和理解,从而更好地应对治疗和后续生活,提高其生存率和治疗效果。
中枢神经系统肿瘤放射治疗课件PPT104页

少枝胶质瘤
• 放疗计划 低度恶性:肿瘤边缘外放2-2.5cm=PTV 54Gy/30f/5w, 1.8-2Gy/f. 恶性/混合恶性:肿瘤边缘外2.5-3cm=PTV 59.4-60Gy/30f/6w, 1.8~2Gy/f.
第38页,共104页。
少枝胶质瘤
• 预后:根据St.Anne-Mato system
病理
I~ II III~IV 混合型低 度恶性~
中位生存率 5年生存率 10年生存 率
9.8年
73%
49%
4.6年
45%
26%
7年
63%
33%
第39页,共104页。
脑干肿瘤
• 病理特点:局限型、 外生型—毛细胞性 颈髓型 — 星形细胞瘤 、神经节细胞性 神经胶质瘤 弥漫浸润型—恶性度高,病程短
• 治疗:局限型、囊肿形、 外生型、颈髓型 首选手术;部分局限型、弥漫浸润型难以 手术
• 诊断 CT/MRI:占位、水肿、坏死、出血、囊变、 边界不规则、
第28页,共104页。
恶性胶质瘤
• 治疗 1 手术:提供病理诊断、尽可能切除缓 解颅压、切除体积与生存时间成正比 2 立体定向活检术:难以手术 部位深在 明确复发/坏死 影像疑为进展 3 放射治疗 术后放疗 单纯放疗 挽救 放疗
第29页,共104页。
第40页,共104页。
脑干肿瘤
• 放疗:外放、SRS、组织间植人放射源 术后放疗:恶性、恶性倾向、未切净 术后复发(外生形)不能二次手术的可提 供放疗 弥漫型 活检必要 放疗为主 靶区设定:外放1cm,Dt50Gy
• 预后 弥漫型疗后70%改善 ,少于10%的患者生存超过2年
第41页,共104页。
中枢神经系统常见肿瘤的影像诊断

肺 癌 脑 转
移
左肺癌脑转移
T1WI平扫 多发脑转移癌
T2WI
男,55岁,头痛10天。
T1WI增强
脑膜瘤
影像学诊断要点: 多见于中年女性,生长缓慢,病程长 圆形、哑铃形或分叶状肿块,边界清楚、锐利,水肿
相对较轻 广基与颅骨或硬膜相连,可有颅骨反应性增生和或压
迫 增强后呈明显均一强化,部分可见硬膜尾征 位于好发部位可提示诊断。
影像学表现
MRI表现 脑中线旁的深部脑组织(脑干、丘脑及基底节
区)或脑室旁白质区多见,病灶可位于脑实 质表面。 病灶形态: 团块状、类圆形,边缘清晰但多不 规则,可见切迹、棘状突起或分叶,典型呈 握拳征。 病灶大小: 肿瘤大小不等,最大径5mm~80mm, 平均20.5mm。
影像学表现
信号: 平扫肿瘤T1WI呈等、低信号,T2WI 呈低信号、高信号或高低混杂信号,以低信 号最为特征,坏死或囊变少见;
男,42岁,椎管肿瘤术后,双侧肢体麻木半年
(L2-4椎管内)符合间变性室管膜瘤伴坏死(WHOⅢ级)。
室管膜瘤
部位:脊髓圆锥部、马尾及终丝、颈髓 形态:长圆形,球形,分叶状 信号:T2WI等低信号,T2WI高信号。 增强:实性部分明显强化 种植转移和脊髓空洞形成是其较特征改变 出血较星形细胞瘤多见。
矢状位T2WI
冠状位T2WI
矢状位T1WI--C+
冠状位T1WI--C+
病理组织片—脊膜瘤
T1WI
T2WI
T2WI
女,62岁,左下肢无力。T3-4水平椎管内髓外硬 膜下肿块,T1WI呈等信号,T2WI呈低等信号
横断面T2WI
肿块上方层面
肿块层面 平扫横断面示肿块部位蛛网膜下腔 消失,肿块上下方蛛网膜下腔增宽。 为髓外硬膜下病变的共同特征。
中枢神经系统肿瘤

Ⅰ急性放射损伤
⒈ 颅内肿瘤或头面部肿瘤照射体积内包含有部分脑 组织时,应用常规放疗的时间-剂量分次方案,出 现的急性放射损伤一般比较轻微;头部X刀大剂量 照射1次就能产生明显的急性放射损伤症状。
⒉ 在接受与几种细胞毒性药物化疗或续贯进行的全 脑或次全脑照射期间,常发生急性放射反应。这些 药物有:顺铂、阿糖孢苷、氨甲蝶呤、干扰素、白 介素-2等;
中枢神经系统构成
脊髓:31节 颈髓 8 胸髓12 腰髓5 骶髓5尾 髓1
脊髓节段与椎骨序数关系:颈,胸上段+1 ; 胸中段+2;胸下段+3;腰髓位于10-12胸椎 水平;骶髓位于12胸椎-1腰椎水平
WHO中枢神经系统肿瘤分类:
2007年第四版《WHO中枢神经 系统肿瘤分类》蓝皮书是世界 各国对中枢神经系统肿瘤进行 诊断和分类的重要依据(I级证 据)
颞叶
叶
外侧沟
脑干 brain stem
脑干由下至上分为延髓、脑桥和中脑三部分 脑干背面与小脑之间形成第四脑室 有10对脑神经与脑干相连,其中延髓4对,脑
桥4对,中脑2对。
小脑 cerebellum
位置与外形
小脑蚓 小脑半球
中间部 外侧部
十二对脑神经
Ⅰ 嗅神经 Ⅱ 视神经
一嗅二视三动眼
5、运动语言中枢—优势半球额下回后部,运动性 失语(能发声,但不能组成语言)。
6、书写中枢—额中回后部,失写症(不能书写、 绘画等精细动作)。
7、旁中央小叶—后部接受对侧足、趾的感觉,前 部支配膀胱、肛门括约肌运动、对侧小腿以下的骨 骼肌运动。
8、内脏皮质区—定位不集中,主要分布于额叶的 扣带回前部、眶回后部、颞叶前部、海马及海马钩 回、岛叶。易出现胃肠道症状(恶心、呕吐及血压、 呼吸、心率的变化)
中枢神经系统肿瘤的WHO分类

中枢神经系统肿瘤的WHO分类(1993)1.神经上皮组织肿瘤(Tumours of neuroepitheLlial tissue)1.1 星形细胞肿瘤(Astrocytic tumor)1.1.1 星形细胞癌(Astrocytoma)1.1.1.1 变型(variants) :纤维型(Fibrillary)1.1.1.2原浆型(Protoplastnic)1.1.1.3肥胖细胞型(gernistocytic)1.1.2 间变性(恶性)星形细胞瘤【Anaplasic(malignant)astrocytoma】1.1.3 胶质母细胞细胞瘤(glioblastoma)1.1.3.1 变型(variants),巨细胞胶质母细胞瘤(giant cell glioblastoma)1.1.3.2 胶质肉瘤(gliosacoma)1.1.4 毛细胞型星形细胞瘤(Pilocytic astrocytoma)1.1.5 多形性黄色星形细胞瘤(Pleomorphic xanthoastrocytoma)1.1.6 室管膜下巨细胞星形细胞瘤(结节性硬化)【subependy ma]E giant cell astrcytomama(Tuberous sclerosIs)1.2少突胶质细胞肿瘤(Oligodendroglial tumours)1.2.1少突胶质瘤(Oligodendroglioma)1.2.2 间变性(恶性}少突胶质瘤【Anaplastic(malignant)oligodendroglioma】1.3 室管膜肿瘤(EpendymaL tumours)1.3.1 室管膜瘤(ependymomal)1.3.1.1 变型(variants):J细胞型(Cellular)1.3.1.2 乳头型(papillary)1.3.1.3 透明细胞型(Clear cell )1.3.2 间变性(恶性l室管膜瘤[Anaplastic(malignant)ependymoma]1.3.3 粘液乳头状室管膜瘤(Myxopapillary ependymoma)1.3.4 室管膜下瘤(Snbependymoma)1.4 混合性胶质瘤(Mixed gliomas)1.4.1 少突星形细胞瘤(Oligo—astroeytoma)1.4.2 间变性(恶性)少突星形细胞瘤【Anaplastic(malignant)olio—astrocytoma】1.4.3 其他(other)1.5 脉络丛肿瘤(Choroid plexus tumours)1.5.1 脉络丛乳头状瘤(Choroid plexus papilloma)1.5.2 脉络丛癌(Choroid plexus carcinoma)1.6来源未定的神经上皮肿瘤(N enroepithelial tumonrs of uncertain origin)1.6.1星形母细胞瘤(Astroblastoma)1.6.2 极性成胶质细胞瘤(polar spongioblastomal)1.6.3 大脑胶质瘤病(gliomatosis cerebri)1.7神经元和混台性神经元一神经胶质肿瘤(neuronal and mixed neuronal-glial tomours)1.7.1节细胞瘤(Gangliocytoma)1.7.2 小脑发育不良性节细胞瘤(Lhermhtte-doclos)【dysplastic gangliocytoma of cerebellum(ehermhtte-doclos) )】1.7.3 多纤维性婴儿节细胞腔质瘤(Desmoplastic infantile ganglioglioma)1.7.4 胚胎发育不良性神经上皮瘤(Dysernbryoplastic neuroepithelial tumour)1.7.5 节细胞脏质瘤(Gang]ioglioma)1.7.6 间变性(恶性)节细胞胶质瘤【Anaplastic(malignant) ganglioglioma]1.7.7 中央性神经细胞瘤(Central neurocytoma)1.7.8 终丝副神经节瘤(paraganglioma of the filum terminale)1.7.9 嗅神经母细胞瘤(感觉性神经母细胞瘤)【Olfactory neuoblastoma(aestbesioneuroblastoma)】1.7.9.1 变型(Variant}:嗅神经上皮瘤(Olfactory neuroepithelioma )1.8松果体实质肿瘤(Pineal parenchyma]tumours)1.8.1松果体细胞瘤(Fineoeytoma)1.8.2松果体母细胞瘤(Pineoblastoma)1.8.3 松果体细胞与松果体母细胞混合癌(Mixed/transitional pineal tumours)1.9胚胎性肿瘤(Embryonal tumours)1.9.1髓上皮瘤(Medulloeplthelioma )1.9.2神经母细胞瘤neurobiastoma)1.9.2.1 变型(V ariant):节细胞神经母细胞瘤(Gangli oneuroblastoma)1.9.3 室管膜母细胞瘤(Ependymoblastoma)1.9.4 原始神经外胚层肿瘤(PNET)【Primitive neuroectodermal tumours(PNETs)】1.9.4.1 髓母细胞瘤(M ulloblastoma)1.9.4.1.1 变型( variants ):多纤维性髓母细胞瘤(Desmoplastie medulloblastoma)1.9.4.1.2 肌母髓母细胞瘤(Mednllomvoblastoma)1.9.4.1.3 黑素性髓母细胞瘤(Mel anotic medulloblastoma)2.脑神经及脊神经的肿瘤(Tumours of cranial and spinal nerves)2.1 施万瘤(神经鞘膜瘤,神经瘤)【Schwannomal(nenrilernmoma,neurimomal)2.1.1.1 变型(Variants):细胞型(CeLLuLar)2.1.1.2 丛状型(Plexiform)2.1.1.3 黑素型【Melanoticl2.2 神经纤维瘤(eurofihromal)2.2.1 局限型(孤立型)[circumseribed(silitary)】2.2.2 丛状型 (pleniform )2.3 恶性周围神经鞘膜肿瘤(神经源性肉瘤、间变性神经纤维瘤、恶性施万瘤”)【Malignant peripheral nervesheath tumour(MPNST)(Neurogenic sarcoma 、Anaplastic neurofihroma “Malignant schwannoma”)]2.3.1.1 娈型(Variants):上皮样型(Epithelioid)2.3.1.2 伴有问质和(或)上皮分化的MPNSTl(MPNST with divergent mesenehymal and/or epithelial differentiation )2.3.1.3 黑素瘤(Melanotic)3. 脑(脊)膜肿瘤(Tumours of the veninges )3.1 脑(肯】膜上皮细胞肿瘤(Tumours of mening othelial cells J3.1.1 脑(肯j膜瘤(Meningioma1)3.1.1.1 变型(varlants):脑膜上皮型(Meningothelial)3.1.1.2 纤维型 [Fib rou s (Fibrobl astic)]¨3.1.1.3 移行型(混合型)【Transitional(mixed)】3.1.1.4 砂粒型(Psammomatours)3.1.1.5 血管瘤型(Angiomatous)3.1.1.6 徽囊型(Microcystic)3.1.1.7 分泌型(Secretory)3.1.1.8 透明细胞型(Clear cell J3.1.1.9 脊索样型(Chordoul)3.1.1.10 淋巴浆细胞型(Lymphoplasmacyte-rich)3.1.1.11 化生型(Metaplastic)3.1.2 非典型性脑膜瘤(Atypical meningioma)3.1.3 乳头状脑膜瘤(Papillary meningioma)3.1.4 问变性(恶性)脑膜瘤[Anaplastic(Malignabt)meningeoma]3.2 脑膜间质非脑膜上皮细胞肿瘤(Meseuechymal,nonmeneningothelial tumour0良性肿瘤(benign neoplasmas)3.2.1 骨软骨瘤(Osteocartilaginous tumours)3.2.2 脂肪瘤(lipomal)3.2.3 纤维组织细胞瘤(Fibrous histiocytoma)3.2.4 其他(others)3.2.5 血管外皮细胞瘤(Homangiopericytomal)3.2.6 软骨肉瘤(Chondrosareoma)3.2.6.1 变型l(Variant ):间质性软骨肉瘤(Mesenchymal chondrnsarcoma)3.2.7 恶性纤维组织细胞瘤{Malig nant fibrous histrocytoma)3.2.8 横纹肌肉瘤(Rhabdomyosarcoma)3.2.9 脑膜肉瘤病(meningeal sarcomatosia)3.2.10 其他(Other)3.3 原发性黑素细胞病变(Primary melanoeytic lesions)3.3.1 弥漫性黑素细胞增生症l(Diffuse melanosis)3.3.2 黑素细胞瘤(Melanneocytoma)3.3.3 恶性黑素瘤(Malignant melanoma)3.3.3.1 变型(Variant):脑膜黑索瘤病(Meningeal melanomatosis)3.4组织来源未定的肿宿(Tumours of uncertain histogenesis)3.4.1血管母细胞瘤{毛细血管性血管母细胞瘤)[Haemangioblastoma(Capillaryhaemangioblastoma)]3.淋巴瘤和造血系统肿瘤(Lymphomas and Haemopoietic Neoplasms)4.1恶性淋巴瘤fMalignant eymphomas)4.2浆细胞瘤(Plasmaeytoma)4.3粒细胞肉瘤(Granulocytic sarcoma)4.4其他(others)5. 生殖细胞肿瘤(Germ Cell Tumours)5.1 牛殖细咆瘤(Germlnoma5.2 胚胎性癌(Embryonal carcinoma)5.3 卵黄囊瘸(内胚窦瘤)【Yolk sarcomar(Endoderreal sinus tumour)]5.4 绒毛膜癌(Choriateareinoma)5.5 畸胎瘤(teratoma)5.5.1 未成熟型(inmature)5.5.2 成熟型(mature)5.5.3 畸脑瘤恶变(teratoma with malignant transformation)5.6混台性生殖细胞瘤(Mixed germ cell tumours)6.囊肿及肿瘤样病变 (Cysts and Tumour—like Lesions)6.1颅颊裂囊肿(Rathke elett cyst)6.2表皮样囊肿(Epidermoid cyst)6.3皮样囊肿(dermoid cyst)6.4第二脑室胶样囊肿(colloid cyst of the third ventricle)6.5 肠源性囊肿(Enterogenous cyst)6.6 神经胶质囊肿(Neuroglial cyst)6.7 颗粒细胞瘤(迷芽瘤,垂体细胞瘤)[Granular ceil Yentricle(Choristoma,Pituieytomal0) 6.8 下丘脑神经元性错构瘤(Hypothalamic neuronal hamartoma)6.9 鼻胶质异位( Nasal glial heterotopia)7.鞍区肿瘤(Tumours of the Sellar Region)7.1垂体腺瘤(pituitary adenoma)7.2垂体腺癌(Pituitary carcinoma)7.3颅咽管瘤(craniopharyngioma)7.3.1 变型(Variants):牙蚰质型(Adamantinomatous7.3.2 乳头状型(Papillary)8.局部侵犯性肿瘤(Local Extensions from Regional tumour)8.1副神经节瘤(化学感觉器瘤)【Paraganglioma(chemodecttoma)】8.2脊索瘤(chordoma)8.3 软骨瘤(chondroma)软骨肉瘤(Chondrosarcoma)8.3各种癌肿(carcinoma)9.转移性肿瘤(Melastatle T umours)10. 未分娄的肿瘤(Unclassifted T umour)表3 世界卫生组织神经系统肿瘤的分类(2000年)神经上皮组织肿癌(Tt.NdOORS OF曼形细胞肿糟{ strocvtic tumcum)TISSUE孙漫性星形细胞瘤9400/3(Difu⋯ r0cvtoma 9400/3)纤维型星形细胞瘤9400/3(Fib⋯ill troe~10ma 9400/3 J原浆型星形细胞喧9410/3【Protoplasmie a~tl'o⋯to a 9410/3/肥胖细胞型星形细胞瘤94I1/3lGemi o⋯ti asI r0㈣to a 9411,3 J同变性星形细胞瘤9401/3IAnaplaslle asI roeytom&9401/3)胶质母细胞瘤9440/3(Glioblast0ma 9440/3 J巨细胞胶质母细胞瘤9441/3(Giant cel ]ioblast⋯ 9441/3)胶质肉瘤9442/3【Gli~ r⋯ a 9442/3)毛细胞型星形细胞喧 2l/l(Pi]ocyti⋯ I r0cv_0ma 942l/l J多形性黄色星形细胞喧9424/3lPIeomorphi⋯⋯th tro toma 9424/'3)室管膜下巨细胞星形细胞瘤9384/1fSubependYreal£iant cel⋯tro to 9384/1)少突腔质细胞肿癌{OI‘g0dend glial lumours)步突胶贡瘤9450/3(Oligodend roglioma 9450/3)问变性少突胶质瘤9451/3(Anaplastic 0】 g。
2021年WHO中枢神经系统肿瘤分类概述

2021年WHO中枢神经系统肿瘤分类概述2021年WHO中枢神经系统肿瘤分类概述引言:中枢神经系统肿瘤是指发生在大脑、脑干及脊髓等中枢神经系统中的肿瘤。
它们的发生机制非常复杂,与遗传、环境等因素密切相关。
根据最新的2021年世界卫生组织(WHO)的分类标准,我们将对中枢神经系统肿瘤的分类及其相关特征进行概述。
一、胶质瘤:胶质瘤是发生在脑组织中的最常见的肿瘤类型。
根据细胞来源和病理特征的不同,胶质瘤被分为多种类型,包括星形细胞病变、原发星形胶质瘤、间变星形胶质瘤以及弥漫性星形胶质瘤。
胶质瘤可以根据其不同的遗传改变进一步细分为亚型,如IDH基因突变、1p/19q编码区突变和TP53基因突变等。
二、脑膜瘤:脑膜瘤是起源于脑膜的肿瘤,通常是良性的。
根据病理分型,脑膜瘤可分为脊膜腺瘤、富细胞腺瘤、纤维脂肪瘤、透明细胞腺瘤等。
然而,由于其可侵犯周围组织和压迫大脑,脑膜瘤也可能对患者造成危害。
三、胚胎性肿瘤:胚胎性肿瘤是指起源于幼稚组织的肿瘤。
这类肿瘤通常发生在年幼的患者身上。
最常见的胚胎性肿瘤有毛细胞瘤、颅咽管瘤和神经胚粒瘤等。
这些肿瘤的治疗方式常常需要结合手术切除和放射治疗。
四、胶质胚胎混合瘤:胶质胚胎混合瘤是指同时包含神经胚粒瘤和胶质瘤成分的肿瘤。
此类肿瘤也多见于年幼患者,需要综合治疗方案。
五、神经元肿瘤:神经元肿瘤是指起源于神经元的肿瘤,包括脑神经鞘瘤、神经母细胞瘤和神经节细胞瘤等。
这些肿瘤通常具有侵袭性,对患者生命带来极大威胁。
六、胶质脑病:胶质脑病是由于遗传因素引起的一类严重的中枢神经系统疾病。
患者常常出现智力障碍和神经功能异常,包括脑组织发育异常和脑白质病变。
七、其他类型肿瘤:中枢神经系统中还存在其他罕见的类型肿瘤,如脉络丛乳头状瘤、边缘部脑室瘤和松果体肿瘤等。
这些肿瘤的确切发病机制和治疗方法需要进一步研究。
结论:2021年WHO中枢神经系统肿瘤的分类汇总了近年来的研究成果和新的遗传学发现。
这将为医生提供更准确的诊断和治疗方案,有助于改善患者的预后。
WHO中枢神经系统肿瘤分类总结

WHO中枢神经系统肿瘤分类总结中枢神经系统肿瘤是一类严重的疾病,它们可以发生在脑、脊髓和周围神经系统中。
对于这些肿瘤的分类和管理,世界卫生组织(WHO)制定了一套全面的分类标准。
本文将深入探讨这些分类,并总结每种类型的特点、病因、发病率、临床表现、诊断方法和预后评估。
中枢神经系统肿瘤分类根据世界卫生组织的分类标准,中枢神经系统肿瘤主要分为以下几类:胶质瘤:这是最常见的脑肿瘤,可以分为低级别(如胶质母细胞瘤)和高级别(如间变性胶质瘤)两种类型。
这些肿瘤通常起源于神经胶质细胞,并且可能在脑的各个部位发生。
神经元和混合神经元-胶质肿瘤:这类肿瘤包括各种神经元和混合神经元-胶质成分的肿瘤,例如神经节细胞瘤、室管膜瘤等。
这些肿瘤通常发生在脑和脊髓的不同部位。
垂体腺瘤:垂体腺瘤起源于垂体腺,这是一种位于大脑底部的内分泌器官。
这类肿瘤可以分为多种类型,包括功能性肿瘤(如泌乳素瘤、生长激素瘤等)和非功能性肿瘤。
松果体肿瘤:松果体位于大脑的后上部,松果体肿瘤可以是恶性的也可以是良性的。
这类肿瘤通常比较罕见。
颅底肿瘤:颅底肿瘤可以发生在头骨和脑的交界处,包括良性和恶性肿瘤。
这类肿瘤通常需要多学科联合治疗。
临床表现和诊断中枢神经系统肿瘤的症状取决于肿瘤的类型和位置。
一些常见的症状包括头痛、视力障碍、感觉异常、运动障碍等。
对于这些症状,医生通常会进行一系列检查,例如CT、MRI等影像学检查,以及血液检查和病理活检等。
随着医疗技术的不断进步,越来越多的新技术和治疗方法被应用于中枢神经系统肿瘤的诊断和治疗中。
例如,免疫治疗和基因治疗等新型治疗方法已经在临床试验中显示出令人鼓舞的结果。
一些新的影像学技术也为医生提供了更准确的诊断工具。
预后评估对于中枢神经系统肿瘤的治疗,预后评估是至关重要的。
根据世界卫生组织的分类标准,不同类型的肿瘤具有不同的预后特点。
患者的年龄、身体状况和其他因素也会影响预后。
在预后评估中,医生通常会综合考虑患者的病情、肿瘤的分级和分子标记物等因素。
第5版WHO中枢神经系统肿瘤分类胚胎性肿瘤解读

第5版WHO中枢神经系统肿瘤分类胚胎性肿瘤解读摘要2021年第5版WHO中枢神经系统肿瘤新分类,将中枢神经系统胚胎性肿瘤(CNS embryonal tumours,CET)分为髓母细胞瘤和其他CET两个亚类;做了髓母细胞瘤分子亚分型,WNT 活化型分为α和β亚型,SHH活化/TP53野生型和TP53突变型分为SHH-1~-4亚型,非WNT/非SHH活化型分为1~8亚型;将其他CET由原先8型整合为6型,并增加或确定了一些新肿瘤类型及原有肿瘤的新分子亚型。
本文对以上变更作简要解读。
正文2016年WHO中枢神经系统肿瘤分类,首次尝试按分子遗传学特征相似性原则对中枢神经系统肿瘤重新分类,但引入分子分型者仅为胶质瘤和胚胎性肿瘤,远不能满足临床对中枢神经系统肿瘤精准病理诊断的实际需要。
故2021年第5版WHO 中枢神经系统肿瘤新分类(简称第5版分类),纳入大量新分子遗传学和表观遗传学(DNA甲基化谱)诊断指标及更详细的临床和随访数据,据此制定了中枢神经系统肿瘤分类、亚分类、分型、亚分型及分级的新方案,新增了许多肿瘤类型和分子亚型,其中变动最大者仍是胶质瘤和胚胎性肿瘤。
第5版分类将中枢神经系统胚胎性肿瘤(CNS embryonal tumours,CET)分为髓母细胞瘤(medulloblastoma,MB)和其他CET两个亚类,本文将介绍第5版分类CET的主要变更。
一、第5版分类MB的主要变更(一)MB分型和分级及变化概况第5版分类的MB分子分型未变,但按DNA甲基化谱和转录组差异做了MB分子亚分型(表1);将MB定义为单一组织学分型,将原组织学分型(经典型、促纤维增生/结节型、广泛结节型、大细胞/间变性)降格为亚型,但各组织学亚型的形态学诊断标准及常对应的分子分型未变;不再单列“MB,NOS(无分子信息)”分型;仍将全部MB定为中枢神经系统WHO 4级,但级别改用阿拉伯数字表示。
表1 第5版WHO分类髓母细胞瘤(MB)的分子分型及分子亚型(二)MB各分子分型及亚型的特征与意义1.WNT活化型MB及亚型的特征:该型MB预后最好,均有WNT 通路活化,其活化原因之一CTNNB1基因突变为该型MB特有;该型MB被分为α和β两个分子亚型;WNT-α亚型见于儿童,均呈第6号染色体单体;WNT-β亚型见于年长儿童和年轻成人,常呈第6号染色体二倍体。
第五版《世界卫生组织中枢神经系统肿瘤分类指南》下成人胶质瘤诊断及预后

第五版《世界卫生组织中枢神经系统肿瘤分类指南》下成人胶质瘤诊断及预后第五版《世界卫生组织中枢神经系统肿瘤分类指南》下成人胶质瘤诊断及预后胶质瘤是中枢神经系统最常见的原发肿瘤之一,其分类和诊断标准对于确定患者的预后以及制定治疗策略起到至关重要的作用。
世界卫生组织(World Health Organization,简称WHO)发布了第五版《世界卫生组织中枢神经系统肿瘤分类指南》,对成人胶质瘤的诊断和预后进行了更新和精细化。
根据第五版指南,成人胶质瘤主要分为三类:星形细胞瘤(astrocytoma)、少突胶质细胞瘤(oligodendroglioma)和混合星-突细胞瘤(mixed astrocytoma-oligodendroglioma)。
这三类胶质瘤在组织学上具有不同的特征和标志物,对于不同类型的胶质瘤需采用不同的诊断方法和治疗策略。
在诊断星形细胞瘤时,需要观察细胞的增生情况和形态学特征。
根据细胞的核分裂象数目、细胞异型性以及新生血管的形成情况,可将星形细胞瘤分为三个级别:低级别星形细胞瘤(grade II)、中级别星形细胞瘤(grade III)和高级别星形细胞瘤(grade IV)。
低级别星形细胞瘤术后预后较好,而高级别星形细胞瘤则预后较差。
少突胶质细胞瘤是一种较为罕见的胶质瘤,常见于颞叶和额叶。
在诊断上,少突胶质细胞瘤需要观察细胞核的形态学特征,如核分裂象数目和核异型性。
对于带有1p/19q基因失配的少突胶质细胞瘤,其预后较好;相反,对于未带有基因失配的少突胶质细胞瘤,其预后较差。
混合星-突细胞瘤是由星形细胞和少突胶质细胞混合组成的肿瘤。
在诊断上,需要观察细胞的形态学和分子遗传学特征。
近年来,分子遗传学检测在胶质瘤的诊断和预后评估方面发挥了越来越重要的作用。
例如,对于混合星-突细胞瘤中的IDH (isocitrate dehydrogenase)突变和1p/19q基因失配的检测,可以帮助确定患者的预后和治疗策略。
2016年WHO中枢神经系统肿瘤分类(适合打印)-新版.doc

非典型畸胎样/横纹肌样肿瘤(AT/RT)
中枢神经系统胚胎性肿瘤伴横纹肌样特征
9、颅内和椎旁神经肿瘤
施旺细胞瘤
细胞型施旺细胞瘤
丛状型施旺细胞瘤
黑色素型施旺细胞瘤
神经纤维瘤
不典型型神经纤维瘤
丛状型神经纤维瘤
神经束膜瘤
混合型神经鞘肿瘤
恶性周围神经鞘瘤(MPNST)
上皮样MPNST
胶质肉瘤
上皮样胶质母细胞瘤
胶质母细胞瘤,IDH突变型
胶质母细胞瘤,NOS
弥漫性中线胶质瘤,H3K27M突变型
少突胶质细胞瘤,IDH突变型和1p/19q联合缺失
少突胶质细胞瘤,NOS
间变性少突胶质细胞瘤I,DH突变型和1p/19q联合缺失
间变性少突胶质细胞瘤,NOS
少突星形细胞瘤,NOS
间变性少突星形细胞瘤,NOS
MPNST伴神经束膜分化
10、脑膜肿瘤
脑膜瘤
脑膜上皮型脑膜瘤
纤维型脑膜瘤
过渡型脑膜瘤
砂粒型脑膜瘤
血管瘤型脑膜瘤
微囊型脑膜瘤
分泌型脑膜瘤
淋巴细胞丰富型脑膜瘤
化生型脑膜瘤
脊索样型脑膜瘤
透明细胞型脑膜瘤
非典型性脑膜瘤
乳头型脑膜瘤横Biblioteka 肌样型脑膜瘤间变性/恶性脑膜瘤
11、间质,非脑膜上皮性肿瘤
孤立性纤维性肿瘤/血管外皮细胞瘤**
软骨瘤
软骨肉瘤
骨瘤
骨软骨瘤
骨肉瘤
12、黑色素细胞肿瘤
脑膜黑色素细胞增生症
脑膜黑素细胞瘤
脑膜黑色素瘤
脑膜黑素瘤病
13、淋巴瘤
中枢神经系统弥漫大B细胞淋巴瘤
免疫缺陷相关的中枢神经系统淋巴瘤
神经肿瘤分级标准2021

神经肿瘤分级标准2021全文共四篇示例,供读者参考第一篇示例:神经肿瘤是一种常见的恶性肿瘤,其中一种分类方法是根据肿瘤的组织学特征和临床特征对其进行分级。
神经肿瘤的分级有助于医生确定肿瘤的恶性程度和预后,为患者提供更准确的治疗方案。
2021年,根据世界卫生组织(WHO)最新发布的《中枢神经系统肿瘤分类标准》,对神经肿瘤进行了全面的分类和分级,以便更好地指导临床医生进行诊断和治疗。
根据新的神经肿瘤分级标准,肿瘤分为四个等级:I级至IV级。
每个等级与其恶性程度和治疗难度有关。
以下是对每个等级的简要介绍:I级肿瘤:良性肿瘤,通常生长缓慢,局部侵袭性低,易于手术切除。
患者通常有很好的预后,预后较好。
II级肿瘤:低级恶性肿瘤,有些侵袭性,并可能会重新生长。
有一定的治愈可能,但复发的风险较高。
III级肿瘤:高级别肿瘤,侵袭性较强,通常需要较激烈的治疗,如手术、放射治疗和化疗等。
复发的风险更大,患者的预后较差。
神经肿瘤的分级标准为医生提供了指导方针,帮助他们确定最佳的治疗方案。
对于I和II级肿瘤,通常采用手术治疗为主,通过完全切除肿瘤来提高患者的生存率。
对于III和IV级肿瘤,常常需要联合放射治疗和化疗等综合治疗手段,以有效控制肿瘤的生长和扩散。
除了分级标准,神经肿瘤的诊断和治疗还需要结合肿瘤的组织学类型和分子生物学特征等综合考虑。
通过对肿瘤的详细病理学分析和分子生物学检测,可以更准确地确定肿瘤的类型和特点,为患者提供更个性化的治疗方案。
在治疗方面,神经肿瘤的治疗通常需要由多学科团队共同参与,包括神经外科医生、放射治疗医生、肿瘤学家、放射科医生和护士等。
他们将共同制定最佳的治疗计划,以确保患者获得最好的治疗效果。
神经肿瘤分级标准为医生提供了一个清晰的诊断和治疗指南,有助于提高患者的生存率和生活质量。
未来,随着科学技术的不断进步,神经肿瘤的治疗将越来越个性化和精准化,为患者带来更好的预后和生活质量。
神经肿瘤患者也需要积极配合医生的治疗方案,保持乐观的心态,与疾病抗争,共同赢得这场艰难的战斗。
WHO-CNS肿瘤分类

WHO中枢神经系统肿瘤分类列表
中枢神经系统肿瘤分类发展情况
●WHO-CNS肿瘤分类1979年公布第一版
●1988、1990两次在休斯敦和苏梨士召开会议进行修改,于1993年发布第二版
●2000年WHO组织21个国家的106位专家,再次修订,并发布第三版
●2007年6月,国际癌症研究机构IARC,根据临床病理学、免疫组化、分子生物学等,与
国际肿瘤分类相接轨,公布第四版
中枢神经系统肿瘤分级标准
●St.Ann-Mayo改良法
●I级,增值指数很低,单纯手术可治愈。
●II级,有一定侵袭性,增值指数不高,但常复发。
●III级,出现间变特征及显著的核分裂相,生存期2-3年。
●IV级,出现血管生成、坏死,生存期明显缩短。
最新标准中中枢神经系统肿瘤共分七大类
●神经上皮组织起源的肿瘤
●颅神经及脊柱旁神经的肿瘤
●脑膜肿瘤
●淋巴造血系统肿瘤
●生殖细胞肿瘤
●鞍区肿瘤
●转移性肿瘤。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
矿产资源开发利用方案编写内容要求及审查大纲
矿产资源开发利用方案编写内容要求及《矿产资源开发利用方案》审查大纲一、概述
㈠矿区位置、隶属关系和企业性质。
如为改扩建矿山, 应说明矿山现状、
特点及存在的主要问题。
㈡编制依据
(1简述项目前期工作进展情况及与有关方面对项目的意向性协议情况。
(2 列出开发利用方案编制所依据的主要基础性资料的名称。
如经储量管理部门认定的矿区地质勘探报告、选矿试验报告、加工利用试验报告、工程地质初评资料、矿区水文资料和供水资料等。
对改、扩建矿山应有生产实际资料, 如矿山总平面现状图、矿床开拓系统图、采场现状图和主要采选设备清单等。
二、矿产品需求现状和预测
㈠该矿产在国内需求情况和市场供应情况
1、矿产品现状及加工利用趋向。
2、国内近、远期的需求量及主要销向预测。
㈡产品价格分析
1、国内矿产品价格现状。
2、矿产品价格稳定性及变化趋势。
三、矿产资源概况
㈠矿区总体概况
1、矿区总体规划情况。
2、矿区矿产资源概况。
3、该设计与矿区总体开发的关系。
㈡该设计项目的资源概况
1、矿床地质及构造特征。
2、矿床开采技术条件及水文地质条件。
