胰腺脂肪浸润
代谢综合征患者腹部脏器改变的MSCT观察

代谢综合征患者腹部脏器改变的MSCT观察MSCT obser vation of the changes of abdominal organs on metabolic syndr ome李晓阳,邢国凤,赵林,张德江(河北省唐山市人民医院C T室河北唐山063001)关键词代谢综合征;肝脏;胰腺;肾脏;脂肪浸润;体层摄影术,X线计算机中图分类号:R589;R814.42文献标识码:B文章编号:10069011(2011)05077603本文报告代谢综合征(metabolic syndrome,MS)50例,旨在探讨MS与腹部脏器改变的关联性,为临床早期诊断、早期治疗、疗效判定以及预防保健提供可靠的依据。
1材料与方法1.1临床资料患者50例,男性26例,女性24例,年龄25~60岁。
临床表现:腹型肥胖、胸闷、气短、头晕以及多饮、多食、多尿。
对照组50例,男性25例,女性25例,年龄23~60岁。
MS病例收集标准:采用中华医学会糖尿病学分会关于MS的诊断标准(2004年)[1]:具备以下4项组成成分中的3项或全部者:超重(或)和肥胖:体质指数(BMI)25kg/m2;高血糖:空腹血糖(FP G) 6.1mmol/L(110mg/ dl)及(或)2hpg7.8mmol/L(140mg/dl),及(或)已经确诊为糖尿病并治疗者;高血压:SBP/DBP140/90mm H g (1mm H g=0.133kP a),及(或)已经确认为高血压并治疗者;血脂紊乱:空腹血三酰甘油(TG) 1.7mmol/L(150mg/ dl),及(或)空腹高密度脂蛋白胆固醇(H DL C)<0.9 mmol/L(35mg/dl)(男)或<1.0mmol/L(39mg/dl)(女)。
1.2CT检查方法采用P hilips Brilliance16CT扫描机,扫描前患者空腹,扫描范围膈顶至脐下缘;采用容积扫描,电压120kV,层厚、层距均为0.2cm轴位扫描,部分病例冠状位重建。
超声检查中胰腺回声增强的临床意义

超声检查中胰腺回声增强的临床意义发表时间:2012-02-02T09:31:51.010Z 来源:《中外健康文摘》2011年第38期供稿作者:粟志华郑文[导读] 本文总结120例60岁以下超声显示胰腺回声增强患者,结合其血糖、血脂情况进行分析。
粟志华郑文(广西南宁市第一人民医院广西南宁 530022)【中图分类号】R445【文献标识码】A【文章编号】1672-5085(2011)38-0299-01【关键词】胰腺超声检查糖尿病高血脂脂肪肝在以往胰腺超声检查中,回声增强的多为老年性胰腺,近年来胰腺回声增强在超声检查中越来越常见,且有年轻化趋势。
本文总结120例60岁以下超声显示胰腺回声增强患者,结合其血糖、血脂情况进行分析,结果如下:1 资料方法1.1一般资料 120例均为南宁市第一人民医院2009年5月至12月门诊或住院患者,年龄35~60岁,男69例,女51例,B超检查均显示胰腺回声增强,其中头晕38例,上腹隐痛2例,均排除胆道疾病。
1.2仪器、方法采用PHILIPS iu22、PHILIPS HD7彩色多普勒超声诊断仪,探头频率3.5MHz,患者仰卧位,配合左右侧卧位、坐位检查,检查前禁食8h以上,多切面扫查以清晰显示胰腺为准,如胃内气体较多,胰腺显示不满意的,可饮水500ml让胃内充满液体作为透声窗进行检查。
以横切图像测量胰腺头、体、尾前后径,以下腔静脉前方测量胰头,主动脉前方测量胰体,在主动脉和脊柱左缘测量胰尾。
观察胰腺大小、形态、回声强度(与自身肝脏对照比较)。
1.3正常胰腺大小、形态、回声胰头厚<2.0cm、胰体、尾厚<1.5cm,边缘光滑,内部回声呈散在均匀的细光点,相当于或比肝脏回声稍强,主胰管内径<0.3cm。
正常胰腺分3种类型:哑铃型、蝌蚪型、腊肠型。
2 结果120例中,糖尿病59例(占49.17%),脂肪肝98例(占81.67%),高脂血症73例(占60.83%),慢性胰腺炎3例(占2.5%)。
初步探讨超声诊断脂肪胰的临床意义
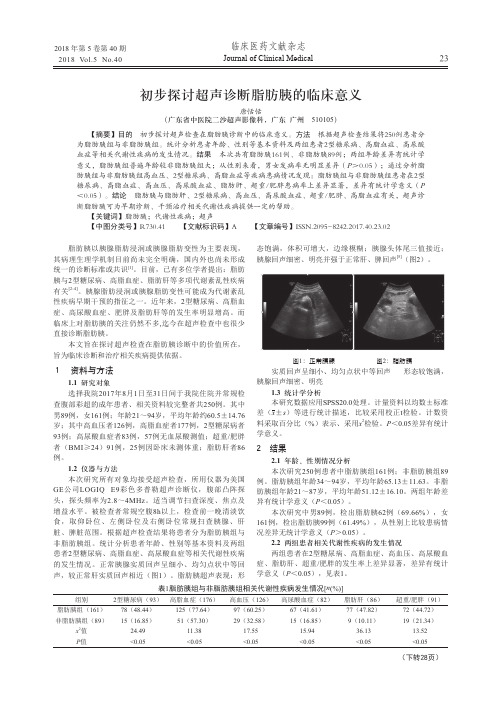
临床医药文献杂志Journal of Clinical Medical2018 年第 5 卷第 40 期2018 Vol.5 No.4023初步探讨超声诊断脂肪胰的临床意义唐恬恬(广东省中医院二沙超声影像科,广东 广州 510105)【摘要】目的 初步探讨超声检查在脂肪胰诊断中的临床意义。
方法 根据超声检查结果将250例患者分为脂肪胰组与非脂肪胰组。
统计分析患者年龄、性别等基本资料及两组患者2型糖尿病、高脂血症、高尿酸血症等相关代谢性疾病的发生情况。
结果 本次共有脂肪胰161例、非脂肪胰89例;两组年龄差异有统计学意义,脂肪胰组普遍年龄较非脂肪胰组大;从性别来看,男女发病率无明显差异(P >0.05);通过分析脂肪胰组与非脂肪胰组高血压、2型糖尿病、高脂血症等疾病患病情况发现:脂肪胰组与非脂肪胰组患者在2型糖尿病、高脂血症、高血压、高尿酸血症、脂肪肝、超重/肥胖患病率上差异显著,差异有统计学意义(P <0.05)。
结论 脂肪胰与脂肪肝、2型糖尿病、高血压、高尿酸血症、超重/肥胖、高脂血症有关,超声诊断脂肪胰可为早期诊断、干预治疗相关代谢性疾病提供一定的帮助。
【关键词】脂肪胰;代谢性疾病;超声【中图分类号】R730.41 【文献标识码】A 【文章编号】ISSN.2095-8242.2017.40.23.02脂肪胰以胰腺脂肪浸润或胰腺脂肪变性为主要表现,其病理生理学机制目前尚未完全明确,国内外也尚未形成统一的诊断标准或共识[1]。
目前,已有多位学者提出:脂肪胰与2型糖尿病、高脂血症、脂肪肝等多项代谢紊乱性疾病有关[2-4]。
胰腺脂肪浸润或胰腺脂肪变性可能成为代谢紊乱性疾病早期干预的指征之一。
近年来,2型糖尿病、高脂血症、高尿酸血症、肥胖及脂肪肝等的发生率明显增高。
而临床上对脂肪胰的关注仍然不多,迄今在超声检查中也很少直接诊断脂肪胰。
本文旨在探讨超声检查在脂肪胰诊断中的价值所在,旨为临床诊断和治疗相关疾病提供依据。
非酒精性脂肪性胰腺病的研究现状 袁贝贝

列酮和奥曲肽)[2]。由于胰脂肪变性也发生在非肥胖个体, 2 NAFPD 的发病机制
Smits 和van Geenen 提出“NAFPD”应保留用于说明胰腺脂肪变 与肥胖和代谢综合征相关,并且这种脂肪变性可能通过减轻体
2. 1 慢性炎症 Lumeng 等[8]研究表明,肥胖者全身处于慢性低 度炎症状态,脂肪组织巨噬细胞(adipose tissue , macrophages
质量或适当的药物治疗逆转。“脂肪替代”应该用于导致腺泡
ATM)的浸润程度随着脂肪细胞中的脂质分子通量而发生动态 改变,并且抑制脂肪分解,当趋化因子或脂肪分解被触发并且可
收 基 作 通doi稿 金 者 信:1日 项 简 作0.期 目 介 者39::::62陕 袁 戴90/1西 贝 光j8. i省 贝 荣s-s1n社(,1.电11会9-0子900发216信-;展-修箱)5科,2回:男5d技6日a,.i攻主g2期u0关a要1:n92项g从.0r0o1目事n59g.(6-慢0285001性22106-@肝S0Fs病3in。-的a1.2诊c0n)。疗研究。
促进脂质从头合成。Sandberg 等[10]发现,血糖浓度≥10 mmol/ 化。包括光谱学和其他多种不同成像方法,如早期着力于化学
L 时将显著上调胰岛β 细胞内SREBP -1c 的表达,使其活性增 位移成像并发展为光谱空间脂肪选择性、多点狄克逊和质子密
强,与促进脂质从头合成有关。
度脂肪分数映射技术。MR 无电离辐射,重复性好,且可安全地
一条信号通路,是脂肪合成有关基因转录的决定因子,故又称 敏禁忌,因此其在临床中的应用受到一定限制。
脂肪细胞决定和分化因子1。SREBP - lc 作为脂肪酸代谢的关 3. 2. 3 磁共振(MR)检查 MR 信号中的水和脂肪中的质子在
胰腺癌的综合风险因素

胰腺癌的综合风险因素一、胰腺癌的流行病学调查现状2020年全球癌症数据库(GLOBOCAN)的统计显示,全球新发胰腺癌(PC)495773例,死亡466003例;与2018年相比分别增长了8.03 %和7.81%,居癌症发病率的第十四位,是第七大癌症死亡原因。
2022美国胰腺癌新发病例62210例,死亡病例49830例,仍呈逐年上升趋势。
且低生存率在近40年中没有显著变化。
我国国家癌症中心发布的2021年中国癌症报告显示,2020年较2015年我国胰腺癌的发病率(12.5万人VS 9.5万人)、死亡率(12.2万人VS 8.5万人)均称上升趋势,且发病率位居第九位,死亡率位居第六位。
因此,关注胰腺癌的综合发病风险因素,早期诊断胰腺癌意义重大。
二、个体不可控风险因素年龄01PC通常发生在老年人中,30岁以下的年轻人患该病的情况较罕见。
约90%的新诊断患者年龄在55岁以上,其中大多数在70~80岁之间。
在美国,大多数PC患者的诊断年龄在40~80岁之间,诊断PC的中位年龄为71岁。
早期PC的平均年龄比晚期癌症患者年轻约2.3岁,表明癌症从早期进展到晚期需要约1~2年。
性别02PC在男性中的发病率比女性高30%。
经年龄调整的PC总发病率男性为13.9/10万,女性为10.9/10万。
发达国家的男性发病率为8.5/10万,女性发病率为5.6/10万。
而在欠发达或发展中国家,男性发病率分别为3.3/10万和2.4/10万;例如印度,男性的患病率是女性的1.5~2倍。
有研究显示,生殖因素与女性PC的发生无关。
以上表明,尽管可能还有未发现的遗传因素影响男性和女性的癌症发病率和死亡率,但男性和女性PC 发病率的差异可能与吸烟、环境等因素有关。
地区032018年全球PC患者中,年龄标准化发病率(ASR)最高的是欧洲(7.7/10万)和北美(7.6/10万),大洋洲(6.4/10万)。
非洲的发病率最低,估计发病率为2.2/10万。
采用磁共振化学位移成像技术检测健康男性胰腺脂肪比例

四川大学学报(医学版)J Sichuan Univ(Med Sci Edi)2011;42(4):527-530采用磁共振化学位移成像技术检测健康男性胰腺脂肪比例谢 屹1,李 静1,袁 放2,唐承薇11 四川大学华西医院消化内科(成都610041);2 四川大学华西医院放射科(成都610041)摘要 目的 探讨健康男性胰腺脂肪比例,以及脂肪在胰腺各部位的分布。
方法 首先通过标准脂水混合物模型建立校正曲线,然后随机抽取83名健康成年男性,将受试者按年龄分为A组(20~30岁,29例),B组(31~ 40岁,27例),C组(41~50岁,27例)。
采用磁共振化学位移成像技术对其胰头、胰体、胰尾及整个胰腺的脂肪含量进行测定。
结果 磁共振化学位移成像法对标准脂水混合物模型的检测结果与真实值之间具有良好的线性正相关关系(r=0.996,P<0.01);健康成年男性脂肪在胰腺各部位分布差异无统计学意义(P>0.05);胰头、胰体、胰尾及整个胰腺组织脂肪比例的95%可信区间分别为:1.25%~4.83%,1.58%~4.35%,1.41%~4 75%,1.87%~4.19%。
各年龄段之间差异无统计学意义(P>0.05)。
结论 磁共振化学位移成像技术对人体脏器含脂病变的定量检测准确性高、安全无创,可用于临床上胰腺组织脂肪比例的测定。
20~50岁健康男性胰腺脂肪分布均匀,且与年龄无关。
关键词 磁共振 化学位移成像 胰腺 脂肪比例Pancreatic Fat Fraction in Healthy Men Measured with MRI Chemical Shift Imaging X I E Yi1,LI J ing1,Y UA N Fang2,T A N G Cheng-w ei1 . 1.Dep ar tment of Gastr oenterolo gy,West China H osp ital,Sichuan Univers ity, Chengdu610041,China;2.D ep ar tment of Rad iology,W es t China H osp ital,Sichuan Univers ity,Chengdu 610041,ChinaCo rr esponding author,E-mail:cwt ang@medmail.co Abstract Objective T o det ect the range of pancreatic fat fr action in healthy men,and the distr ibut ion of fat in pancreas.Methods A calibr ation curve w as established by standar d fat-w ater mix tur e model.T hen,83healthy men w ere select ed r andomly.T he par ticipants w ere divided into three g ro ups by age:gr oup A20-30y ear s(29 cases),gr oup B31-40year s(27cases),gr oup C41-50year s(27cases).T he fat co ntent in pancreas o f the par ticipants w er e quantified w ith do uble-echo chemical shift g radient-echo M R.Results A perfect corr elation betw een t he M RI measurements and the tr ue value of fat-wat er m ixt ur e w as found(r=0.996,P<0.01).T here w as no signif icant differ ence in the fat content of3differ ent pancr eat ic r egions(P>0.05).T he95%confidence inter val of fat fraction r ang ed fro m1.25%-4.83%, 1.58%-4.35%, 1.41%-4.75%,and1.87%-4.19%in pancreat ic head, bo dy,nail and whole pancreas,r espectiv ely.N o sig nificant differ ences wer e found betw een t he ag e gr oups(P>0 05).Conclusion Chem ica-l shift M R imag ing is a reliable and safe noninvasiv e t echnique for the det ection andquantificatio n o f fat.It can be useful in quantify ing the fat fr act ion of pancreas.T he fat co ntent in healthy men o f 20-50years does no t var y w ith age and in differ ent pancreatic r eg io ns.Key words M RI Chemical shift imaging Pancreas Fat f ractio n胰腺脂肪浸润指大量中性脂肪在胰腺腺泡细胞及胰岛细胞内蓄积的病理状态,其与胰腺内、外分泌功能障碍、肥胖、2型糖尿病、囊性纤维化、慢性酒精性胰腺炎关系密切[1-3]。
胰腺灶性脂肪浸润的CT表现

虫国塞旦匡刊!Q!Q生!旦筮i!鲞筮!翅垡煎豇蜊.熊.鼬鲤鲤些型堡丛些:垫!Q:!!!:!!:№:鱼’89·的心理压力。
②对已确诊的患儿应常规监测心电图,以获取更多信息,便于对心肌损伤严重性及预后作出正确评价和及时治疗,避免严重后果发生。
参考文献[1]中华医学会儿科学分会心血管学组.儿科杂志编辑委员会.病毒性心肌炎诊断标准(1999年昆明会议修订)[J].中华儿科杂志,2000,38(2):75.[2]中国生物医学工程学会心脏起搏和生理学会儿科学组.小儿过早搏(动期前收缩)的诊断治疗建议[J].中国实用儿科学杂志,200l,16(5):309-310.胰腺灶性脂肪浸润的C T表现张斯佳[3]马景林,陈金书,智光,等.心电图诊断与临床[M].北京:科学技术文献出版社,1995:90.[4]潘同国,陈宝芳,李涛,等.儿童心肌炎经食道心房调搏检查36例报告[J].临床儿科杂志,1998,16(3):161—162.[5]姜建斌.血清学和影像学检查在儿童心肌炎诊断的应用进展[J].国外医学儿科学分册,2001,28(5):228-231.[6]梁翊常,王乃坤.实用小儿心电图学[M].2版.北京:人民卫生出版社,1998:313-315.(收稿日期:2009—11—10)(本文编辑:方华玲)【摘要】目的探讨胰腺灶性脂肪浸润的C T表现以及与胰腺含脂肪肿瘤的鉴别价值。
方法分析3例胰腺灶性脂肪浸润患者的影像学及临床资料并复习文献,对病变的分布、C T特征等进行总结。
结果3例患者胰腺头部、体部、尾部均出现不同程度的脂肪浸润,灶性脂肪块分布在胰头腹侧、上缘,胰头背侧、胆总管区未见明显脂肪替代。
结论腹部C T可清楚显示胰腺的脂肪异常,识别浓的灶性分布的脂肪块并与合脂肪肿瘤鉴别,减少误诊的发生。
【关键词】胰腺;脂肪过多症;体层摄影术;x线计算机各种胰腺脂肪含量异常均可由腹部cT显示,常见的有肥胖和成人不同程度的胰腺被脂肪替代,而有关灶性分布的胰腺脂肪块的报道不多。
定量CT诊断胰腺脂肪沉积及与2型糖尿病的相关性分析

116·中国CT和MRI杂志 2023年06月 第21卷 第06期 总第164期【第一作者】高爱军,男,副主任医师,主要研究方向:CT影像。
E-mail:**********************【通讯作者】白煜,女,主治医师,主要研究方向:内分泌基础研究。
E-mail:****************Quantitative CT Diagnosis of Pancreatic Copyright ©博看网. All Rights Reserved.·117CHINESE JOURNAL OF CT AND MRI, JUN. 2023, Vol.21, No.06 Total No.164(HDL-C)、尿酸与游离脂肪酸。
由两名临床工作经验丰富,且经过定量CT软件脂肪测量培训的医师对患者的定量CT检测结果进行处理与分析,根据横截面图像对患者的胰腺脂肪沉积情况进行检测(图1)。
将患者的胰腺头、胰腺体与胰腺尾设置为感兴趣区(ROI),同时避开相近血管、胰管与周边脂肪组织,各区域分别测量3次,取3次测量的平均值。
将肝左叶、右前叶与右后叶设置为ROI,避开肝内血管与胆管,各区域分别测量3次,取3次测量平均值。
ROI均为100mm 2。
取患者L2/3椎间隙水平图像,勾画出内脏脂肪轮廓,计算出L2/3椎间隙水平内脏脂肪面积、总脂肪面积、皮下脂肪面积以及内脏脂肪面积与总脂肪面积比值。
1.4 统计学方法 研究数据经SPSS 23.00分析处理,计量资料采用t检验,计数资料采用χ2检验。
P <0.05表示差异有统计学意义。
以Logistic回归分析对2型糖尿病相关影响因素展开分析。
2 结 果2.1 生化指标对比 对比结果显示,两组患者的总胆固醇水平与LDL-C水平均无明显差异(P >0.05),研究组患者的甘油三酯水平、尿酸水平与游离脂肪酸水平均高于对照组,而HDL-C水平低于对照组(P <0.05),如表1所示。
胰腺脂肪定量的CT和MRI研究进展

国际医学放射学杂志InternationalJournalofMedicalRadiology2018Mar 鸦41穴2雪:185-189胰腺脂肪定量的CT 和MRI 研究进展张钦和刘爱连*【摘要】近年来,越来越多的研究证实胰腺脂肪浸润与肥胖、高血压、糖尿病、高血脂以及胰腺癌、胰腺癌淋巴结转移、术后胰瘘等疾病有关。
胰腺脂肪定量对这些相关疾病的预防、早期诊断、治疗、疗效评价以及预后评估等都具有重要的临床价值。
CT 和MRI 是准确、安全、快速地诊断和定量成人及儿童胰腺脂肪浸润的影像方法。
就胰腺脂肪浸润的影像诊断及胰腺脂肪定量的CT 和MRI 研究进展予以综述。
【关键词】胰腺;脂肪定量;体层摄影术,X 线计算机;磁共振成像中图分类号:R576;R445.2;R445.3文献标志码:ACT and MRI advance in the pancreatic fat quantificationZHANG Qinhe,LIU Ailian.Department of Radiology,the First Affiliated Hospital of Dalian Medical University,Dalian 116011,China【Abstract 】Recently,more and more studies confirm that pancreatic fat infiltration is related to the obesity,high blood pressure,diabetes,hyperlipoidemia,pancreatic cancer,lymphatic metastasis,and postoperative pancreatic fistula.The pan 鄄creatic fat quantification has important clinical value in the prevention,early diagnosis,treatment,therapeutic evaluation,and prognostic evaluation of the related diseases.CT and MRI are the accurate,safe and quick methods to diagnose and quantify pancreatic fat infiltration in adults and children.In this paper we reviewed the CT and MRI advance of pancreatic fat quan 鄄tification and imaging diagnosis of pancreatic fat infiltration.【Keywords 】Pancreas;Fat quantification;Tomography,X-ray computed;Magnetic resonance imagingIntJMedRadiol,2018,41(2):185-189作者单位:大连医科大学附属第一医院放射科,大连116011通信作者:刘爱连,E-mail :cjr.liuailian@ *审校者DOI:10.19300/j.2018.Z5401综述腹部放射学胰腺脂肪浸润是指胰腺腺泡或胰岛细胞中三酰甘油沉积过多或胰腺实质被脂肪组织所代替。
胰腺常见病变的CT诊断

急性胰腺炎
• 急性胰腺炎是常见的急腹症之一。按病理可分为 急性水肿型胰腺炎,主要病理改变为间质水肿; 另一类型为严重的急性出血性胰腺炎,也有称为 急性出血坏死性胰腺炎,病情凶险,死亡率高。 本病好发年龄为20-50岁,女性较男性多见。
急性单纯性胰腺炎
• 轻型病人,CT可无阳性表现 • 多数胰腺体积不同程度弥漫性增大 • 胰腺密度正常或轻度不均匀下降 • 胰腺轮廓模糊,左侧肾前筋膜常增厚增强 • 胰腺均匀增强,无坏死区域
犹太人>其他人群 家族性
病理
• 发病部位 胰头部 体部 尾部 弥漫性或多灶性
60% 25% 5% 10%
胰腺癌的CT表现
• 诊断率75%~88%左右 • 非侵入性显影技术 、能较清晰地观察胰腺的位置、
轮廓、肿瘤等
• 表现:胰腺局部增大,低密度肿块,增强后强化 程度低。胰头部肿块、邻近的体、尾部水肿;由 于癌肿坏死或胰管阻塞而继发囊样扩张,呈局灶 性密度减低区 ;侵犯/压迫胆管,致以上胆道扩 张,胰管扩张。
胰腺肿瘤
• 常见的外分泌肿瘤:
良性—浆液性囊腺瘤,黏液性囊腺瘤,导管内乳 头状粘液腺瘤等。
交界性—实质性假乳头状瘤等。
恶性—导管腺癌,浆液性/黏液性囊腺癌,导管 内乳头状粘液腺癌,腺泡细胞癌,胰母细胞瘤, 实性-假乳头状癌,混合性癌等。
• 常见的内分泌肿瘤: 胰岛细胞瘤,无功能腺瘤,胃泌素瘤等。
• 少见:单纯性囊肿 遗传性多囊胰腺 囊实性肿瘤 淋巴管瘤 囊性转移 胆总管囊肿
* 胰腺囊肿
• 胰腺假性囊肿:胰腺炎的并发症 • 先天性胰腺囊肿:胰管发育异常,多合并肝肾囊
肿 • 潴留性囊肿:胰管阻塞的结果,多位于胰尾,多
正常胰腺及9种胰腺常见疾病的CT诊断知多少

正常胰腺及9种胰腺常见疾病的CT诊断知多少人体的胰腺主要分为外分泌腺与内分泌腺这两大部分。
它们都能够较好地促进人体对蛋白质和脂肪的消化。
然而,部分人由于生活习惯不健康,逐渐出了胰腺组织病变,被胰腺炎,胰腺癌症等疾病侵袭。
这就需要进行进一步的检查。
虽然胰腺部位的医学检查方式也很多,比如B超、血尿淀粉酶、CT磁共振等,都可以确定患者的胰腺疾病。
而就准确率来讲,最好应用CT检查。
下面,我们就来详细了解下正常胰腺及9种胰腺常见疾病的CT诊断知识吧!一、正常胰腺CT诊断正常胰腺在CT检查中一般呈弓形或带状,边缘光滑或者呈小分叶形。
经常是凸面向前,横跨在人体腰部1、2椎体前面。
一般自头部至尾部逐渐变细。
而且大多是胰头位置相对偏低,胰尾位置偏高。
同时在胰头下方位置存在向内延伸的楔形状钩突。
正常胰腺的胰头通常是被十二指肠圈包绕起来的,外侧紧贴十二脂肠降段,下侧紧邻十二指肠水平段。
并且实质密度比较均匀,比人体肝实质要低。
有些老年人胰腺因为长期受脂肪浸润,出现了一些分散的小灶性脂肪密度。
并且在增强扫描之后,密度均匀也将随之增高。
此外,识别胰腺还有一个重要标志就是脾静脉随着人体胰腺体尾端后缘部位行走。
且在高分辨CT下,主胰管直径通常能够达到5mm,呈现出细线状低密度影像。
而那些比较肥胖的人群,他们的胰腺有的可能呈现出羽毛状结构。
同时随着年龄的不断增长,而缓慢发生萎缩。
二、胰腺炎的CT诊断胰腺炎是人体胰腺部位经常出现的一种疾病。
依据临床症状的不同,胰腺炎又可分为急性胰腺炎与慢性胰腺炎这两种。
不同类型的胰腺炎,其CT表现也存在一些差异。
(一)急性胰腺炎急性胰腺炎,一般起病比较突然,患者会出现持续性的上腹部疼痛,并伴有发烧、恶心以及呕吐等常见胃肠道疾病症状。
同时患者腹肌紧张,血白细胞计数、以及血尿淀粉酶也随之升高。
急性单纯性胰腺炎。
部分轻型患者,在CT下,并没有出现明显的阳性表现。
但伴有多种胰弥漫性增大症状。
胰密度变得稍低,部分患者的胰腺轮廓出现模糊,有的还存在少量渗液现象。
无症状重度胰腺脂肪浸润的ct诊断(附1例报告)

234 影像研究与医学应用 2019年9月 第3卷第17期脂肪组织沉积在某些特定的器官、组织内部,例如肝脏、胰腺、心脏,即“异位脂肪沉积”。
过多脂肪组织沉积于胰腺实质中,即为胰腺脂肪浸润(pancreatic fatty infiltration),又称为脂肪胰腺、胰腺脂肪变性或非酒精性胰腺脂肪浸润疾病。
影像学检查是其主要诊断方法。
已有报道显示,胰腺脂肪浸润发生与年龄增加、男性、高BMI、酒精使用、内脏脂肪组织(visceral adipose tissue,VAT)沉积、胰岛素抵抗、高甘油三酯水平、丙氨酸氨基转移酶水平、β细胞功能障碍、2型糖尿病(type 2 diabetes mellitus, T2DM)、脂肪肝和种族(西班牙裔)均有一定相关性,但尚未达成共识,有待于进一步明确。
1 病例资料患者,男,59岁。
2018年例行体检。
查体:既往体健,无肿瘤病史,常规体检及实验室检查(血常规、肝肾功能、血脂、部分肿瘤标志物检测等)无异常。
彩超检查:肝脏、胆囊、脾脏等未见异常。
胰腺实质回声均匀弥漫性增强,回声强于正常肝脏回声,主胰管未见扩张。
诊断意见:胰腺脂肪浸润。
CT平扫检查:肝脏、胆囊、脾脏大小、形态、密度未见异常。
胰腺外形轮廓无缩小,见脂肪替代的胰腺组织呈低密度灶,广泛分布于胰腺内,于胰腺小叶内或小叶之间;存留的胰腺实质呈点状、短细条状略高密度灶。
腹腔内脂无症状重度胰腺脂肪浸润的CT诊断(附1例报告)夏文骞,管 迪,赵伟国(青岛市胶州中心医院CT室 山东 青岛 266300)【摘要】常规体检患者血液,B超显示胰腺实质性回声均匀弥漫性增强,通过CT诊断为胰腺脂肪浸润,文献报道尚少。
本文报道1例无任何症状患者重度胰腺脂肪浸润的CT诊断。
结合文献探讨其机制。
【关键词】重度;胰腺脂肪浸润;CT诊断;病例报告【中图分类号】R445.2 【文献标识码】A 【文章编号】2096-3807(2019)17-0234-02且二者差异显著,可以进行统计学研究(P<0.05)。
胰腺脂肪浸润与胰腺癌关系的研究进展

中华膜腺病杂志 2020年丨2月第 20卷第 6期C h i n J P a n r r e a t d,D e c e m b e r 2020,Vol. 20,N o. 6•473 .胰腺脂肪浸润与胰腺癌关系的研究进展•综述与讲座•刘星辰蒋慧郑建明海军军医大学附属长海医院病理科,上海200433通信作者:郑建明,Email:jmzhengl%2@163. com【提要】P D A C是一种恶性程度极高、预后极差的消化系统肿瘤研究发现有胰腺脂肪浸润的人群罹患P D A C的风险增加,其机制可能是脂肪浸润导致组织纤维化、慢性炎症以及免疫抑制微环境等,促进了 P U A C的发生发展。
本文旨在总结近年来胰腺脂肪浸润与P D A C关系的研究进展,为P D A C的预防和治疗提供新的策略【关键词】胰腺脂肪浸润;胰腺导管腺癌;纤维化反应基金项目:国家自然科学基金面上项目(81972282,81772577,8丨972683 )D0I:10. 3760/c m a. j. c n l 15667-20191119-00101P D A C是一种恶性程度极高的消化系统肿瘤,其预后差,患者的5年总体生存率仅为8%M1,,由于胰腺的解剖位置较 深,P D A C的早期临床症状不明ffi,加之缺乏特异性的肿瘤标 志物,患者被确诊时往往已处于中晚期c•临床上仅有15% ~ 20%的P D A C患者在确诊后能够进行手术治疗,即使进行了 根治性手术,患者的5年生存率也<25%,并且极易复发12_31。
1926年,S c h a e f e r等首次提出了胰腺脂肪浸润的概念,随后O s l e n的研究进一步发现胰腺脂肪含量和体重显著 相关。
201丨年,S m i t s和van G e e n e n 4将胰腺脂肪浸润定义 为由肥胖和代谢综合征引起的胰腺脂肪堆积…由于氧化应 激和脂质过氧化,脂肪浸润的胰腺组织会发生炎症坏死和纤 维化反应,导致胰腺功能减退,出现胰岛功能抵抗,甚至引发 血糖异常以及糖尿病5匕近年来,越来越多的研究表明,胰 腺脂肪浸润在P D A C的发生发展过程中也起着重要作用。
胰腺脂肪浸润的护理PPT课件

刀客特万
目录
01. 胰腺脂肪浸润概述 02. 护理要点 03. 护理措施 04. 护理教育与培训
胰腺脂肪浸润概述
病因和病理
病因:肥胖、高 脂血症、糖尿病
等
病理:脂肪组织 浸润胰腺,导致
胰腺功能受损
症状:腹痛、腹 胀、恶心、呕吐
等
并发症:胰腺 炎、糖尿病等
临床表现
黄疸:皮肤、巩膜黄 染,尿液呈深黄色
4
增加蛋白质摄入:增加优质蛋白质摄入,如瘦肉、鱼、豆腐等
5
保持饮食规律:定时定量,避免暴饮暴食,避免刺激性食物
6
保持水分摄入:每天保证充足的水分摄入,促进新陈代谢
运动护理
01
运动方式:选择合适的运动方式,
如散步、瑜伽、游泳等
02
运动强度:根据个人身体状况,选
03
运动时间:每次运动时间不宜过长,
择适当的运动强度
以30-60分钟为宜
04
运动频率:每周至少进行3-5次运动
05
运动注意事项:运动前热身,运动
后拉伸,避免剧烈运动,注意安全
心理护理
保持乐观心态,树立战 A
胜疾病的信心
保持良好的人际关系, C
与家人、朋友保持沟通Байду номын сангаас
定期进行心理评估,及 E
时发现并解决心理问题
B 学会自我调节,避免焦
虑和抑郁
D 培养兴趣爱好,转移注
05
02
运动指导:鼓励 患者进行适当的 运动,提高身体 素质
04
健康教育:普及 胰腺脂肪浸润的 相关知识,提高 患者自我管理能 力
护理教育与培训
培训目标
提高护理 人员对胰 腺脂肪浸 润的认识 和了解
胰腺脂肪浸润的CT诊断与临床相关性分析

胰腺脂肪浸润的CT诊断与临床相关性分析发表时间:2016-06-21T10:54:28.070Z 来源:《心理医生》2015年24期作者:车伶[导读] 进一步重视胰腺脂肪浸润相关疾病的严重程度,积极采取有效措施治疗疾病,可促使患者的生活质量逐渐提高车伶(山西省晋中市第一人民医院山西晋中 030600)【摘要】目的:分析胰腺脂肪浸润的CT诊断结果,并对胰腺脂肪浸润的临床相关性因素进行分析,以此为胰腺脂肪浸润患者疾病的治疗提供依据。
方法:2014年6月至2015年6月,同期选取50例健康体检者为对照组,60例胰腺脂肪浸润患者为观察组,观察胰腺脂肪浸润的CT影像学结果,并对两组高血压、血脂异常、糖尿病及血糖异常的发生情况进行对比,分析胰腺脂肪浸润的CT诊断结果与临床相关性。
结果:观察组患者高血压、血脂异常、糖尿病及血糖异常发生率的80.0%、86.7%、66.7%、73.3%与对照组患者的24.0%、14.0%、16.0%、20.0%相比具有统计学差异(P<0.05)。
结论:CT诊断胰腺脂肪浸润的准确性较高,而胰腺脂肪浸润的发生与高血脂、高血压、高血糖及糖尿病呈显著相关,采取措施积极对相关疾病进行治疗,可促使胰腺脂肪浸润患者预后改善及生活质量提高。
【关键词】CT;胰腺;脂肪浸润;临床相关性;影像学诊断【中图分类号】R445 【文献标识码】A 【文章编号】1007-8231(2015)24-0123-02社会生活水平的提高以及人们日常生活方式的改变造成高血脂、脂肪肝、高血压、肥胖等一系列慢性疾病逐渐增加,一定程度上严重影响人们的健康及正常生活。
CT检查在诊断胰腺脂肪浸润方面具有突出优势,而胰腺脂肪浸润的发生与相关疾病的严重程度密切相关,但此类问题的临床研究报道相对较少[1]。
为进一步促使胰腺脂肪浸润患者健康的恢复,本研究以2014年6月至2015年6月收治的胰腺脂肪浸润患者为对象,通过与健康体检者的比较,对胰腺脂肪浸润的CT诊断与临床相关性问题进行了分析,进一步证实胰腺脂肪浸润的发生与高血压、高血脂、高血糖以及2型糖尿病密切相关。
胰腺解剖变异与相关疾病

b MRCP示Santorini管突向CBD右侧(箭尖,部分胰头向侧方突出的间接征象)。
胰腺异常突起
张某某(F,64,072223,080312):胆囊炎就诊。
胰头向前方、侧方突起。
胰头形态异常
球形
三叶草形
不规则增大形
胰颈异常突起
(193730,M42),040609
(193730,M42),041108
胰尾增宽
胰尾增宽(147617)
胰尾增宽
胰尾异常增宽(199275,F50):体检就诊。
胰尾增宽
胰腺变异(212572,M38):因反复尿黄就诊。
胰腺发育不全(Agenesis of Pancreas) 病因:不明,可能与发育中局部缺血有关。 发病率与类型:
极其罕见
罕 见
腹胰发育不全,胰腺完全不发育(新生儿早期死亡)。
胰腺质地变异胰腺正常发育胰腺形态变异胰腺位置变异不均匀脂肪沉积unevenlipomatosis胰周脂肪嵌入胰腺脂肪裂胰腺假性破裂胰旁肠管嵌入腹胰背胰脂肪含量明显不同背胰脂肪含量更多常与胰腺分裂有关
胰腺解剖、变异与相关疾病
上海长征医院影像科 王俭(wangjian_su@) 63610109-73685,13701800236
内脏转位 胰腺扭曲
胰腺分叉
胰腺走行
胰腺走行:A:尾高型/上升型(49%);B:体高型/马蹄型(16%);C:水平型/横型(12%); D:头高型/下降型(2%); E:波浪型/”S”型(6%);F:尾后型。
胰尾后位
脾脏及左肾切除术后:胰位位置异常(白箭)和小的副脾(黑箭尖)。
胰尾高位
1.位于左肾上腺区的胰尾(易误诊为肿大淋巴结);2. 胰体上缘;3. 肝门肿大淋巴结;4. 左肾上 腺血管;5. 左肾上腺;6. 膈肌脚;7. 肝左外叶肿瘤。
脂肪浸润

病因
病理变化
原因和发生机理
结局和对机体的影 响
常见于老龄和肥胖动物,可能是老龄动物的间叶细胞处理循环脂肪功能降低的缘故。
主要发生在心脏、胰腺、骨骼肌和淋巴结缔组织内。例如在心脏,蓄积的脂肪细胞可以浸润通过心壁,肉眼 可见心内膜下方的脂肪组织沉着区。镜检心肌纤维间出现脂肪组织。
脂肪浸润一般不影响功能,但生命重要器官的脂肪浸润,即便程度较轻,也会累及该器官功能的正常发挥, 甚至容易引起器官的功能衰竭。
脂肪浸润
介绍
01 病因
03 于正常情况下不含脂肪细胞的组织器官间质中。主要发生于心脏、胰腺、骨骼肌 等组织内。例如,心肌发生脂肪时,脂肪可浸润通过心壁至心内膜下。光镜下可见,脂肪细胞排列于心肌细胞之 间,成片或条状分布,心肌纤维可因受压迫而发生萎缩,而心脏在外观上则出现假性肥大。脂肪浸润常发生于老 龄及肥胖动物。
鉴别
对脂肪肝和慢性肝炎伴脂肪浸润的治疗,截然不同。慢性肝炎应给予保肝药物及抗肝炎病毒的药物,若服用 中药应根据病情进行辨证论治,方能取得疗效。如果按脂肪肝进行治疗,限制饮食减少热量摄人,增加活动量, 则有害无益。即使是对单纯性脂肪肝,也不是千篇一律地去节食和运动,而是要区别是何原因引起的,去除病因 是关键。 单纯脂肪肝和慢性肝炎伴脂肪浸润具有不同之处。慢性肝炎不论是慢性迁延性肝炎,还是慢性活动性 肝炎,都可伴有肝内脂肪浸润,其原因可能是这类病人进食多些,活动少些之故。鉴别脂肪肝和慢性肝炎非常重 要,因为它们的治疗截然不同,预后也不一样。如果病人是单纯性脂肪肝,由肥胖所致,一般仅需调整饮食,减 少热量摄入,增强体力活动,病情便可好转;如果是慢性肝炎,则一般不宜过分活动,否则反而会加重病情,同时 还必须给予保肝,甚至应用抗肝炎病毒药物。
