左束支传导阻滞患者行胸外科手术的麻醉处理.
胸外科手术麻醉方法

胸外科手术麻醉方法1.2开胸手术患者术前做好肺部感染预防性治疗,以减少术后肺部感染并发症的发生。
需处理以下几个问题:吸烟者禁吸烟2周;有慢性肺部疾患,如慢性支气管炎或慢性阻塞性肺疾病(COPD)者,术前应作有效治疗,使病情基本控制再做手术;控制支气管痉挛,应用氨茶碱和皮质激素治疗;做好麻醉器械、插管导管、吸痰管等消毒工作;做好深呼吸及咳痰的训练。
2.麻醉处理2.1麻醉的特点胸腔剖开后形成开放性气胸致肺萎陷、反常呼吸、纵隔移位或扑动等改变。
所以该类手术的麻醉必须行气管内插管全麻,术中行控制性机械呼吸。
2.2麻醉药和肌松剂选择2.2.1静脉麻醉药:异丙酚、芬太尼、氟哌啶、安定、氯胺酮、普鲁卡因复合全麻,不抑制缺氧性肺血管收缩(HPV),不引起支气管痉挛,可应用胸科手术麻醉。
但手术后期不宜应用氯胺酮,以免引起苏醒延迟[2]。
2.2.2吸入麻醉药:如异氟醚、安氟醚对呼吸道无刺激性,并有舒张支气管作用,同时可吸纯氧,排出又迅速,可以选择。
但对缺氧性肺血管收缩(HPV)有一定程度抑制,增加单肺通气时低氧血症发生,因此单肺通气时应慎用。
2.2.3肌松剂:可选用泮库溴铵、维库溴铵、司可林等,它的应用便于术中呼吸及管理,减少全麻药用量,术后可早期苏醒,更重要的是消除自主呼吸,避免纵隔移动造成对呼吸和循环的不利影响。
2.3术中呼吸管理2.3.1消除开胸带来的呼吸功能紊乱,维持良好的气体交换和氧合。
2.3.2机械通气:VT7~10mL/kg,F12~14次/min;气道压力0.98~1.57kPa(10~16cmH2O),吸呼比1:2。
2.3.3行单肺通气时,每小时以手法吹张双肺1~2次。
2.3.4监测:维持气道压力不高于2.45kPa(25cmH2O),单肺通气时则<2.94kPa(30cmH2O),时刻关注SPO2值变化,避免低氧血症和CO2蓄积发生。
2.4单肺通气绝对适应证:①支气管胸膜瘘和支气管断裂,可确保健侧肺的通气。
胸外科手术的麻醉

胸外科手术的麻醉术前准备及对病情的估计术前准备与术后并发症的估计1、病史、体格检查:除了解病人以前所患疾病、药物治疗情况及目前维持状态以外,还需了解呼吸和循环功能状态,及其代偿能力。
2、开胸手术病人术后肺部并发症明显增加,其原因:(1)术前吸烟;(2)术前即有慢性阻塞性肺部疾患(copd);(3)术中对健侧肺的损伤;(4)开胸术后伤口疼痛,病人不敢咳痰致肺不张、分泌物滞留。
3、术前准备:(1)停止吸烟2-3周。
(2)肺内原发疾病的控制与治疗(如肺内分泌物的引流及控制感染)。
(3)copd患者:①控制肺内感染;②控制支气管痉挛:以氨茶碱及茶碱(theophylline)治疗;③加强咳痰的训练。
实验室检查与术后评估1、拟行较大的胸科手术者,或(及)估计病情较重者,术前需行肺通气功能测定及动脉血气分析,当fev1.0/fvc<70%,paco2>6kpa(45mmhg),表明病人有轻度阻塞性通气功能障碍,提示术后早期(2-3天)可能需行机械通气治疗。
2、拟行全肺切除术者,如以下任一项异常则术后呼吸衰竭的发生率明显增加:(1)吸空气时paco2>6kpa(45mmhg);(2)fev1.0/fvc<50%或fev1.0<2l;(3)mmv(最大通气量)/预计值<50%。
3、分侧肺通气功能及肺血流量测定:对双侧肺通气功能异常者应进行分侧肺功能及血流量的测定。
即以133xe或99tc行单肺血流测定,当分流至患侧的肺血流>70%或健侧肺的fev1.0<0.85l时,表明病人难以耐受一侧全肺切除。
麻醉处理及术中监测麻醉的特点胸腔剖开后易引起肺塌陷、纵隔摆动及矛盾呼吸等生理改变。
应于全麻下施行控制或辅助呼吸。
肌松药的应用1、便于术中呼吸管理,并可减少全麻药的用量,术后可迅速清醒。
2、减弱或消除自主呼吸,避免纵隔摆动、矛盾呼吸及其对循环的干扰,便于手术操作。
呼吸管理1、目的:减轻或消除由肺塌陷所致的矛盾呼吸及纵隔摆动,维持满意的气体交换和氧合。
老年胸科手术麻醉—麻醉选择与术中管理案例分享

麻醉选择 麻醉方法与药物选择
右美托咪定因其具有甚强的加强镇静、镇痛而对呼吸 抑制轻微的独特作用,也较多应用于老年胸外科手术 中。应避免在严重心动过缓及传导阻滞的患者中应用 ,并宜在手术前期使用。
老年胸科手术麻醉—麻醉选择与 术中管理
汇报人: 2023-11-28
contents
目录
• 麻醉选择 • 术中管理
01 麻醉选择
麻醉选择 麻醉方法与药物选择
胸外科手术的麻醉方法,从患者的安全及便于手术操作(术 侧肺萎陷)考虑,全身麻醉、气管内插管(双腔支气管导管 或支气管阻塞导管实施肺隔离)、单肺通气(OLV)仍为首 选,联合硬膜外阻滞或椎旁神经阻滞。
OLV虽有利于明确病变范围 ,创造安静的手术野,减轻 手术区域肺的机械性损伤。 但肺萎陷毕竟是非生理状态 ,除了涉及潜在的低氧血症 ,还要注意防治肺萎陷-复张 所致的肺损伤解侧卧位、 OLV对呼吸功能的影响,是 实施OLV呼吸管理的生理学 基础。
胸腔镜下手术治疗可以达到与传统手术相同的治疗效 果,而胸腔镜下手术又可以避免较大的手术切口、肋 骨及胸壁肌肉的撑开甚至离断等重大的手术创伤,降 低患者围术期的并发症、发病率和死亡率。
常规胸外科手术结束后需要快速苏醒、拔管,因此, 在老年患者宜选用短效麻醉药物。右美托咪定因其具 有镇静、镇痛、呼吸抑制轻微等独特作用,在需要保 持自主呼吸下气管插管的患者中镇静更具有优势。
THANKS FOR WATCHING
感谢您的观看
CVP监测可以指导肺部手术中的液体 管理,也便于在紧急抢救时,为药物 快速起效提供给药途径。对心功能异 常患者,可用唯捷流或肺动脉漂浮导 管等方法测定心排出量,以帮助术中 血流动力学的监测,而对于肺水监测 ,PICCO监测仪的监测经验还有待积 累。
胸科手术的麻醉管理

• 血气分析:PaO2<6.67kPa(50mmHg)或有高碳酸血症即PaCO2 >6.0kPa(45mmHg)提示有慢性呼吸衰竭,不宜行肺切除手术。
完整的心血管病史,详细的体 格检查和相关实验室检查结果的综 合分析,对胸外科手术前评估非常 重要。表中所列出的危险因素,凡 具有任何一个因素,都要高度怀疑 有心血管方面的病变,并做进一步 检查评估。
胸外科患者的心血管危险因素
(2)心血管系统的评估
有助于判断心肌缺血及心 功能状态的检查:
a.静息心电图;
(5)抗癌治疗的肺毒反应
术前放疗< 14Gy(100rad)者对肺功能 无损。放疗加化疗或多次放疗,可发生放射性 肺炎。放疗反应出现于放疗2~6个月后。因此 术前放疗者,争取在1个月内手术。许多化疗 药可引起肺的毒性反应,出现在化疗后1~2个 月。在反应期麻醉,容易发生氧中毒。故疑有 肺毒性反应者,麻醉中忌吸纯氧,术中监测血 气,维持Pa02在10.7~9.33kPa(80~70mmHg) 即可。
• 非常规肺功能检查:对肺功能低于正常标准者,还须进一步行 非常规肺功能检查。包括分侧肺功能测定、支气管舒张试验、 放射性核素定量肺扫描(RQLS)、心肺运动试验等,其中RQLS 和心肺运动试验的临床意义较大。
(2)心血管系统的评估
虽然胸外科术后呼吸系统最常 发生并发症,但实际上,死亡率最 高和病情最严重的是心血管系统并 发症。在原有心脏病的患者中,全 身麻醉及开胸手术将会加重循环系 统的负担,使心血管并发症的严重 程度和发生率显著增加。因此要仔 细评估心脏对开胸手术的耐受能力, 权衡利弊,在治疗期间严密监护, 采取防护措施,使心血管并发症的 危险性降到最低限度。
胸外科手术的麻醉

<#>
病例1
患者,男性,62歲,既往體檢。 因“咳嗽咳痰伴胸悶2月餘”入院。 擬行左肺上葉切除術。
1
病例1
麻醉前未使用術前用藥,麻醉方法採用全麻加 硬膜外阻滯聯合麻醉。
全麻誘導次序為地塞米松10mg,芬太尼0.2mg, 丙泊酚3ug/ml靶控輸注,羅庫溴銨40mg誘導, 順利插入37號左側雙腔氣管導管。
右側呼吸音(+),左側(-),表明導管位置良好;
左側(-),右側(-),表明導管可能進入過深 (右側開口也進入左側),應將插管退出1-2cm再 行聽診。
1
(3)證實右側開口的位置:
在證實左支氣管插入位置良 好後再進行。 ①鉗夾雙腔導管的右側管; ②聽診雙肺呼吸音,此時左側 (+),右側(-),表明導管 的右側開口位置良好。
1
二、麻醉處理及術中監測
(一)麻醉的特點 (二)肌松藥的應用 (三)呼吸管理 (四)麻醉藥的選擇 (五)術中監測
1
二、麻醉處理及術中監測
(一)麻醉的特點
胸腔剖開後易引起肺塌陷、縱隔擺動及矛盾呼吸 等生理改變。應於全麻下施行控制或輔助呼吸。
(二)肌松藥的應用
1、便於術中呼吸管理,並可減少全麻藥的用量, 術後可迅速清醒。
因夜間咀嚼無力,夜間憋氣2月收住入院。
患者入院前於外院診斷重症肌無力,給予溴比 斯的明等藥物治療,藥量逐漸加重才能維持療 效。
1
病例4
CT提示前縱膈2cm×3cm大小占位,考慮胸腺 瘤
擬行胸腺瘤切除術
1
病例4
入院後4天於全身麻醉下行正中切口胸腺瘤切除 術,無麻醉前用藥。
全麻誘導次序為地塞米松10mg,阿托品0.5mg, 芬太尼0.2mg,丙泊酚140mg,維庫溴銨8mg。
胸科手术麻醉管理的十二个要点

单肺通气时发生低氧血症的处理对策
3、如果发生严重的低氧血症: (1)用纤维支气管镜检查双腔管的位置; (2)检查血流动力学状态; (3)上侧肺CPAP或间断高频通气; (4)下侧肺PEEP; (5)间歇双肺通气; (6)夹闭肺动脉越快越好(全肺切除时)。 (7)必要时双肺通气。
谢谢观看
术前方式需要注意的关键点
▪ 需要注意的症状: 1、有无呼吸困难。 2、有无哮喘,其发作及治疗情况。 3、有无咳嗽咳痰。 4、是否有心血管疾病的症状。 5、吸烟史以及术前是否戒烟及戒烟时间。
术前方式需要注意的关键点
▪ 需要注意的临床体征: 1、有无紫绀或杵状指。 2、有无气管移位。 3、有无头后仰障碍、牙槽外凸致插管困难。 4、有无喘鸣和干、湿啰音。 5、有无感冒、发烧。
▪ 理想状态下,如果通气良好且血流动力学稳定,在全麻吸入氧浓 度100%的情况下,氧分压应在在150~250 mmHg,此数据对麻醉 中管理有指导意义,实际临床中因为肺功能以及分流等的影响氧 分压数据多在100~150 mmHg之间。
开胸后心排量降低的原因
▪ 原因: 1、胸膜腔负压消失致腔静脉回流减少,右室前负荷降低。 2、心脏随纵膈摆动,腔静脉入口处扭曲,阻碍腔静脉回流。 3、萎陷肺血管床阻力增加,左心回心血量减少,左室前负荷降低。 4、V/Q比例失调。 5、呼吸管理不善致缺氧和二氧化碳蓄积影响肺血流量。 6、手术操作直接压迫心脏及大血管。
呼吸道吸引应当注意的问题
1、保证一定程度的麻醉深度; 2、吸引时间不宜过长10~15 s; 3、吸引管不宜过粗,负压不宜超过25 cmH2O; 4、要及时吸引,单肺变双肺通气前尽量吸引干净; 5、必要时借用纤支镜检查、冲洗、吸引。
保持PaO2和PCO2的水平
完全性左束支传导阻滞病人的麻醉培训课件

• 4:完全性左束支传导阻滞一般认为是病理性的,最 终影响心室射血,有可能发展为心脏完全阻滞。但 除非PR延长,预防性安装起搏器无益。
本文档所提供的信息仅供参考之用,不能作为科学依据,请勿模仿;如有不当之
本文档所提供的信息仅供参考之用,不能作为科学依据,请勿模仿;如有不当之 处,请联系网站或本人删除。
• 1、CLBBB合并显著电轴左偏 往往年龄偏 大,QRS时间较宽,多在140ms以上,提示 左室内存在着弥漫性传导障碍。
• 2、CLBBB合并1度AVB 实际上这是CLBBB 合并不完全右束支传导阻滞的心电图表现,提 示三条分支都有问题,广泛的心肌或心传导系 统病变,高危!
• 3、CLBBB有时可以掩盖心梗或左室肥厚的 心电图表现,要注意辨别。
• 3. 有无应对措施?
如通过评估,发生完全性房室传导阻滞的几率小,仅
准备异丙肾上腺素等增快心室率的药物即可。
本文档所提供的信息仅供参考之用,不能作为科学依据,请勿模仿;如有不当之
•
处,请联系网站或本人删除。
本文档所提供的信息仅供参考之用,不能作为科学依据,请勿模仿;如有不当之
再来一张处,--请-联解系网剖站或还本人是删除解。 剖!!
• EKG示完全性左束支传导阻滞。
本文档所提供的信息仅供参考之用,不能作为科学依据,请勿模仿;如有不当之
请问: 处,请联系网站或本人删除。
• 1、如何补充诊断,还须做何检查? • 2、如何评估完全性左束支传导阻滞病
人的围术期风险? • 3、该病例应该如何选择麻醉及术中的
注意事项?
本文档所提供的信息仅供参考之用,不能作为科学依据,请勿模仿;如有不当之
心脏传导阻滞及麻醉处理
传导时间延长)
1. 每个P波之后都有一个QRS波群 2. P-R间期固定,在正常范围心率时,P-R间期 ≥0.21s。
一度房室传导阻滞
▪ 临床意义:
一过性P-R间期延长可见于正常人迷走神经兴奋 时,若持续性延长则多为病理状态,可见于心肌 炎、心肌梗死、服用洋地黄类药物或β受体阻滞 剂
阈值,从而减弱起搏效果;另一方面,缺氧和低钾血症 可降低心肌起搏阈值而诱发室颤 ▪ 3. 术中尽量不要使用电灼,以免干扰起搏器 ▪ 4.若术中一定要使用电灼,应注意: ▪ 1)使用非同步心脏起搏VOO或VVI ▪ 2)接地板尽量远离发生器 ▪ 3)缩短每次使用电刀时间 ▪ 4)尽可能降低电刀的电流强度 ▪ 5)发生器不能位于作用电极和电刀接地板之间 ▪ 6)备好异丙肾上腺素,以防止起搏器失效
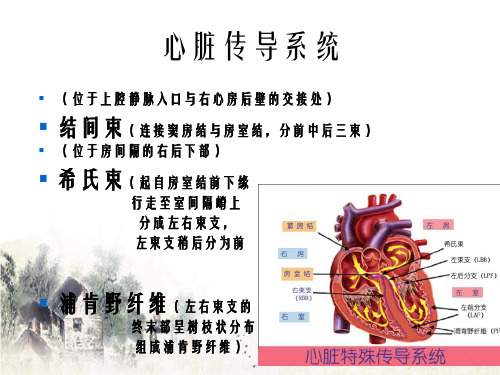
心脏传导系统
▪ (位于上腔静脉入口与右心房后壁的交接处)
▪ 结间束(连接窦房结与房室结,分前中后三束)
▪ (位于房间隔的右后下部)
▪ 希氏束(起自房室结前下缘
行走至室间隔嵴上 分成左右束支, 左束支稍后分为前
▪ 浦肯野纤维(左右束支的
终末部呈树枝状分布 组成浦肯野纤维)
心脏激动正常传导顺序
▪
窦房结
波宽阔 4.T波与QRS主波方向
相反
右束支阻滞
▪ 临床意义 § 一些正常人可出现右束支阻滞 § 右侧心脏受累的疾患可引起右束支阻滞,
如房缺、慢阻肺伴有肺动脉高压 1. 传导系统的退行性变
左束支传导阻滞
▪ 心电图表现 § QRS时限≥0.12s § V5-6导联R波宽大,
顶部有切迹或粗顿, 其前方无q波, T波与QRS主波相反 3. V1-2导联呈宽阔的QS波形
胸外科手术麻醉方法,你要知道

龙源期刊网 胸外科手术麻醉方法,你要知道作者:巫韧来源:《健康必读(上旬刊)》2020年第01期【中图分类号】R197;;;;; 【文献标识码】A;;;;; 【文章编号】1672-3783(2020)01-0007-01麻醉是胸外科手术中的重要组成部分,麻醉是指通过药物等方式使患者产生中枢神经以及周围神经可逆性功能抑制,来帮助患者实现痛觉丧失,进而实现术中操作无痛的目的。
通过进行科学的麻醉,是确保胸外科患者手术安全和顺利进行的重要基础,麻醉之所以能够消除患者手术中的疼痛感,是因为麻醉药物的应用对于患者术中痛觉信号传输进行了有效的阻断,此时大脑无法接受疼痛信号或者产生暂时性的大脑麻痹,因此手术过程中通过麻醉患者是无法感觉到疼痛的。
现阶段临床中所应用的各类麻醉药物均具有较高的安全性,特别是对于青壮年人来说大脑完全发育成熟,手术中应用麻醉药物是并无任何影响的。
而针对中枢神经尚处于发育或者退化的人群,例如儿童与老年人手术麻醉可能存在一定影响。
通常老年人在进行大手术后,其记忆能力和学习能力会出现短暂性的下降,然而数日后即可自行恢复,仅有极少数患者出现数月或者永久性的无法恢复。
1 术前的麻醉准备与病情评估在胸外科手术麻醉前需要进行常规的术前检查和准备工作通常需要进行病史了解以及体格检查,主要目的是能够掌握患者的心肺功能和代偿能力,以便于为胸外科手术的麻醉方案制定提供参考依据。
除此之外,接受开胸手术的患者在手术前还需要进行肺部感染的相关预防性治疗,其目的是降低术后发生肺部感染等并发症的风险,通常手术前需要做好以下的准备性工作。
对于吸烟的患者来说需要严格禁止吸烟并维持两周。
患有各类慢性疾病的患者,例如慢性阻塞性肺疾病以及慢性支气管炎等疾病,则在手术之前需要进行相应的治疗,当患者的病情得以有效控制后方可进行麻醉和手术。
对于术前存在支气管痉挛的患者,还需要进行积极有效的控制,通常可应用皮质激素类药物以及安茶碱类药物进行治疗。
左束支传导阻滞患者行胸外科手术的麻醉处理

左束支传导阻滞患者行胸外科手术的麻醉处理【摘要】目的探讨左束支传导阻滞(LBBB)患者行胸外科手术的麻醉处理方法。
方法回顾性分析64例LBBB患者行胸外科手术的麻醉处理。
依据LBBB程度及有无合并右束支传导阻滞(RBBB)将患者分为3组:完全性LBBB组(CLBBB组)11例,左前分支传导阻滞组(ALBBB组)39例,ALBBB+RBBB组14例。
所有患者均在有创动脉压监测下予麻醉诱导行双腔气管导管插管,并建立中心静脉压监测,以丙泊酚、芬太尼等维持麻醉。
观察各组手术与麻醉的相关情况、手术与麻醉最终结果及并发症、围术期心血管事件,并与同期本院胸外科手术整体情况进行对比研究。
结果 64例患者无住院死亡,3组间手术与麻醉并发症、术中循环状况差异无显著性。
手术并发症率与死亡率不高于同期所有胸外科手术。
结论在完善有创监测、选择合适麻醉方法、维持围术期循环平稳的基础上,CLBBB和ALBBB合并RBBB的患者可安全进行胸外科手术。
【关键词】胸外科手术;麻醉;左束支传导阻滞Abstract: Objective To explore the anesthetic management in thoracic surgery for patients with left bundle-branch block (LBBB). Methods 64 patients with LBBB undergoing thoracic surgery were analyzed retrospectively with respect to the management of anesthesia. Based on their degrees of LBBB as well as presence or absence of accompanied right bundle-branch block(RBBB), these patients were divided into 3 groups: complete left bundle-branch block (CLBBB) group (n=11), anterior left bundle-branch block (ALBBB) group (n=39) and ALBBB+RBBB group (n=14). All the patients were anesthetized with double lumen tube, artery and central vein catheterized for continuous invasive blood pressure and central venous pressure monitoring. The perioperative cardiac events, surgical and anesthesia results and complications as well as mortality were recorded and compared with all the other thoracic cases in our hospital within the same period.Results There was no mortality in all of these patients and there was no significant difference of major complications in three groups. Conclusions With continuous invasive hemodynamic monitoring, proper anesthesia techniques and stabilized intraoperative hemodynamics, patients with CLBBB or ALBBB accompanied with RBBB can undergo secured thoracic surgery.Key words:thoracic surgery; anesthesia; left bundle-branch block左束支传导阻滞(LBBB)在人群中的发生率很低,多数LBBB被认为是由病理性因素引起,而完全性左束支传导阻滞(CLBBB)在临床上多见于老年患者,多伴有心脏器质性病变,心电图常合并电轴左偏、ST-T 波改变或房室传导阻滞(AVB)。
频发室早病人麻醉处理

频发室早病人麻醉处理1.1 一般资料回顾性分析我院住院患者1例,性别女,年龄58岁,诊断急性胆囊炎、胆囊结石入院。
术前EGE示窦性心律,完全性左束支传导阻滞伴频发室早,胸片示;肺气肿,左室增大,肺功能测验:呈阻塞性通气障碍。
1.2 方法病人的准备麻醉医师于诱导前接触病人时,可通过问候致意、听取主诉和具体要求等方式使病人获得安全感,对手术和麻醉树立起信心。
对紧张不能自控的病人可经静脉滴注少量镇静药。
检查病人有无将假牙、助听器、人造眼球、隐性镜片、首饰、手表、戒指等物品带入手术室,明确有无缺牙或松动牙,并做好记录。
复习最近一次病程记录,包括:①手术当日的体温脉搏;②术前用药的执行情况及效果:③最后一次进食进饮的时间、内容和数量;④已静脉输入的液体种类和数量;⑤最近一次实验室检查结果;⑥手术及麻醉协议书的签署意见。
此外,还应根据病情及手术需要,开放合适的静脉通路。
术前30min肌注阿托品0.5mg,苯巴比妥钠0.1g。
入手术室后静注氟哌啶2.5mg,芬太尼0.05mg,以2.5%硫喷妥钠10ml,利多卡因100mg,司可林100mg诱导,肌颤后1-1.5min气管插管,接国产杨州凯泰RY-ⅡB型多功能麻醉机控制呼吸,安氟醚紧闭循环吸入,以1%普鲁卡因500ml加琥珀胆碱500mg维持麻醉,术中常规心电图监护,术始后20min室早呈三联律,静点利多卡因2-4mg/min,15min恢复术前心律,胆囊探查时出现室速,血压为12/9kPa,静注利多卡因100mg,多巴胺20mg,地塞米松10mg,室速消失,血压上升至16/12kPa术毕20min呼吸循环稳定,静注利多卡因50mg送回病室。
2体会用药的目的在于防治疾病,凡符合用药目的或能达到防治效果的作用叫做治疗作用。
由于药物作用的广泛性,不符合用药目的的、甚或给病人带来痛楚的反应统称为不良反应。
在某些情况下,这两种后果会同时出现,这就是药物作用的两重性。
不良反应包括副作用、毒性作用、后遗效应、变态反应及特异质反应等。
束支传导阻滞病人围麻醉期处理策略

不完全右束支阻滞
束支传导阻滞病人围麻醉期处理策略
左束支传导阻滞
1. 左束支粗短 ,由双侧冠状动脉供血, 不易发生传导阻滞。
2. 病因 大多见于器质性心脏病。
3. 特征 心室除极明显延长,QRS主波增宽、粗钝或有切
迹。
束支传导阻滞病人围麻醉期处理策略
完全左束支阻滞
束支传导阻滞病人围麻醉期处理策略
束支传导阻滞病人围麻醉期处理策略
1. 束支粗滞的类型
左束支阻滞 > 右束支阻滞 完全阻滞 > 不完全阻滞 束支阻滞 > 分束支阻滞 三束支阻滞> 双束支阻滞> 单束支阻滞
束支传导阻滞病人围麻醉期处理策略
2. 病史及临床表现
⑴ 无特异性 ⑵ 三支同时完全阻滞,可造成房室各自心律,出
现: 胸闷、心悸或停搏。
束支传导阻滞病人围术期管理 策略
束支传导阻滞病人围麻醉期处理策略
束支传导阻滞
束支传导阻滞病人围麻醉期处理策略
一、心脏的传导系统
束支传导阻滞病人围麻醉期处理策略
正常心脏传导 窦房结→结间束→房室结→希氏束→
束支传导阻滞病人围麻醉期处理策略Fra bibliotek希氏束→
右束支 → → → → → 右室浦肯野纤维
左束支
4. 处理策略和措施
⑴ 麻醉方法和麻醉药物
神经阻滞 椎管麻醉 瑞芬太尼避免大剂量
全身麻醉
⑵ 维持稳定的血流动力学
加强监测:有创动、静脉压 血管活性药物
束支传导阻滞病人围麻醉期处理策略
⑶ 预防心肌缺血 增加心肌氧供:循环稳定,扩冠 降低心肌氧耗:降低前后负荷 , 降低心率
⑷ 备用异丙肾上腺素 ⑸ 术中安装临时起搏器
束支传导阻滞病人围麻醉期处理策略
完全性左束支传导阻滞病人的麻醉

回到这个病例:
• 在病情的评估中有必要弄清以下几个问题:
• 1、病史中的“晕厥”到底是由脑缺血发作还是 阿斯导致,这点对我们选择处理很重要,但事实恰 恰是病人及家属不能提供更详尽的描述。 2、单纯的完全性左束支传导阻滞并不是安装心 脏起搏器的指征,但却已提示较严重的器质性心脏 病的存在,结合病史应高度怀疑冠心病的存在,到底 冠脉分支的血供如何、心肌的功能状况如何,应该 进一步检查了解。不应该只注重完全性左束支传导 阻滞的存在而更应该关注目前基础性心脏病的严重 程度。 3、最顾虑的问题是在手术期间完全性左束支传 导阻滞有无可能加重导致多束支阻滞或完全性房室 传导阻滞,引起血流动力学的急剧波动,对药物不 敏感,甚或心搏停止?
请问:
• 1、如何补充诊断,还须做何检查? • 2、如何评估完全性左束支传导阻滞病 人的围术期风险? • 3、该病例应该如何选择麻醉及术中的 注意事项?
• 1. 完全性左束支传导阻滞 病人我们最担心发 生什么问题?
• 最担心的问题是发生完全性房室传导阻滞
• 2. 发生的几率有多大?
• 要根据病史判断。如有无心悸、胸闷等症状,有无晕 厥史,是否新近发生等。如该病人很久以前心电图就 有此诊断,而又无以上病史,发生完全性房室传导阻 滞的几率 就很小。
•
所以一般完全性左束支传导阻滞是要看 病因,如冠心病,高血压,心肌病等,然后针 对病因治疗,如果左右束支同时发生阻滞,则 将引起完全性房室传导阻滞,这是因为心室的 起搏点的位臵低,其频率较慢,易致AdamsStokes综合征发作,应考虑及早安装人工心脏 起搏器。 因此对于该病人,如果排除了心脏的器质 性病变,无其他临床表现,无需安装起搏器。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
左束支传导阻滞患者行胸外科手术的麻醉处理
[ 10-10-29 11:15:00 ] 作者:吴东进,徐美
英编辑:studa20
【摘要】目的探讨左束支传导阻滞(LBBB)患者行胸外科手术的麻醉处理方法。
方法回顾性分析64例LBBB患者行胸外科手术的麻醉处理。
依据
LBBB程度及有无合并右束支传导阻滞(RBBB)将患者分为3组:完全性LBBB组(CLBBB组)11例,左前分支传导阻滞组(ALBBB组)39例,ALBBB+RBBB组14
例。
所有患者均在有创动脉压监测下予麻醉诱导行双腔气管导管插管,并建立
中心静脉压监测,以丙泊酚、芬太尼等维持麻醉。
观察各组手术与麻醉的相关
情况、手术与麻醉最终结果及并发症、围术期心血管事件,并与同期本院胸外
科手术整体情况进行对比研究。
结果 64例患者无住院死亡,3组间手术与麻醉并发症、术中循环状况差异无显著性。
手术并发症率与死亡率不高于同期所有
胸外科手术。
结论在完善有创监测、选择合适麻醉方法、维持围术期循环平稳的基础上,CLBBB和ALBBB合并RBBB的患者可安全进行胸外科手术。
【关键词】胸外科手术;麻醉;左束支传导阻滞
Abstract: Objective To explore the anesthetic management in thoracic surgery for patients with left bundle-branch block (LBBB). Methods 64 patients with LBBB undergoing thoracic surgery were analyzed retrospectively with respect to the management of anesthesia. Based on their degrees of LBBB as well as presence or absence of accompanied right bundle-branch block (RBBB), these patients were divided into 3 groups: complete left bundle-branch block (CLBBB)
group (n=11), anterior left bundle-branch block (ALBBB) group (n=39) and ALBBB+RBBB group (n=14). All the patients were anesthetized with double lumen tube, artery and central vein catheterized for
continuous invasive blood pressure and central venous pressure monitoring. The perioperative cardiac events, surgical and anesthesia results and complications as well as mortality were recorded and compared with all the other thoracic cases in our hospital within the same period.Results There was no mortality in all of these patients and there was no significant difference of major complications in three groups. Conclusions With continuous invasive hemodynamic monitoring, proper anesthesia techniques and stabilized
intraoperative hemodynamics, patients with CLBBB or ALBBB accompanied with RBBB can undergo secured thoracic surgery.
Key words: thoracic surgery; anesthesia; left bundle-branch
block
左束支传导阻滞(LBBB)在人群中的发生率很低,多数LBBB被认为是由病理性因素引起,而完全性左束支传导阻滞(CLBBB)在临床上多见于老年患者,多伴有心脏器质性病变,心电图常合并电轴左偏、ST-T波改变或房室传导阻滞(AVB)。
就单纯CLBBB而言,对机体最大的影响在于可能促发急性左、右心室失同步继而引发严重的血流动力学紊乱,造成循环衰竭而危及生命。
因此,进行重大手术前有必要预防性安置心脏起搏器,以避免心脏意外[1]。
但对于限期手术患者安置何种类型的起搏器及安置起搏器的时机、必要性并没有明确的处理方案。
为此,我们通过本科室麻醉信息系统及住院病历回顾性分析我院近年来连续10 935例择期胸外科手术中64例LBBB患者的麻醉处理经验,现将结果报道如下。
1 资料和方法
1.1 研究对象本科室麻醉信息系统记录2006年8月—2009年12月择期胸外科手术共10 935例,检索出LBBB患者64例。
按LBBB的程度及有无合并右束支传导阻滞(RBBB)将以上64例患者分为3组:CLBBB组11例,左前分支传导阻滞组(ALBBB组)39例,ALBBB+RBBB组14例。
3组患者一般情况比较见表1。
3组年龄、体重、身高、麻醉时间和手术时间差异无显著性(P>0.05)。
64例患者中部分患者术前行心脏超声心动图、运动平板试验或冠状动脉造影检查。
CLBBB组4例术前诊断为高血压病(36.4%),1例2型糖尿病(9.1%);ALBBB组有8例术前诊断为高血压病(20.5%),1例肾移植术后(
2.6%),1例术前心房纤维性颤动(房颤,2.6%),1例超声心动图示轻度肺动脉高压、左心室舒张功能减退(2.6%),1例2型糖尿病(2.6%);ALBBB+RBBBB组1例诊断为高血压病
(7.1%)。
表1 3组患者一般情况比较
1.2 麻醉方法所有患者均未予术前麻醉用药,实施全身麻醉。
麻醉诱导予丙泊酚、维库溴铵或罗库溴铵、芬太尼或舒芬太尼,辅以咪达唑仑;麻醉维持以丙泊酚为主,辅以芬太尼或舒芬太尼,部分患者辅以七氟烷或地氟烷加强术中麻醉效果;术中根据患者情况给予心血管活性药物维持循环平稳;所有患者均行双腔气管导管插管,常规监测心电图(ECG)、氧饱和度(SpO2)、连续有创动脉压(IBP)、连续中心静脉压(CVP)、呼气末二氧化碳分压(PetCO2)和体温。
64例患者均未于术前经静脉预防性安装临时或永久性心脏起搏装置。
1.3 观察指标将各组患者手术及麻醉相关情况、手术与麻醉最终结果及并发症、围术期心血管事件进行比较,并与我院同期胸外科手术整体情况进行对比研究。
1.4 统计学处理计量资料数据以±s表示。
采用SPSS 11.0统计软件进行统计学处理。
计量资料组间比较采用方差分析和两两比较的q检验,计数资料采用Fisher精确检验。
P<0.05认为差异有显著性。
2 结果
2.1 麻醉与手术情况 CLBBB组10例行单纯全麻,1例全麻复合椎旁阻滞;组内5例行常规开胸肺叶切除术,3例行胸腔镜辅助下肺叶切除术,1例胸腹两
切口食管癌根治术,1例三切口食管癌根治术+脾切除术,1例正中切口纵隔肿瘤切除术。
ALBBB组中34例行单纯全麻,5例全麻复合椎旁阻滞;组内20例行常规开胸肺叶切除术,5例行常规开胸全肺切除术,2例行胸腔镜辅助下肺叶切除术,4例食管手术,5例纵隔肿瘤切除术,2例纵隔镜检,1例剖胸探查。
ALBBB+RBBB组14例患者共进行15例次手术,其中1例患者相隔19个月分别进行原发肺癌根治术与原发食管癌根治术,14例次行单纯全麻,1例次全麻复合椎旁阻滞;组内11例次行常规开胸肺叶切除术,2例次行胸腔镜辅助下肺叶切除术,1例次行左胸弓下食管癌根治术,1例次行食管拔脱术。
2.2 术中心血管事件 CLBBB组中4例患者(36.4%)术中需要应用血管活性药物以维持循环平稳,1例(9.1%)术中心室率长时间低于60次/min,但未影响循环平稳。
ALBBB组中1例(2.6%)术中手术刺激诱发房颤,1例(2.6%)术中频发房性期前收缩。
ALBBB+RBBB组1例(7.1%)术中手术刺激诱发房颤,自动恢复窦性心律,2例(14.3%)术中频发房性期前收缩。
CLBBB组术中血管活性药物使用明显多于其余2组(P<0.05),而ALBBB+RBBB组术中心律失常发生率高于其余2组(P<0.05)。
2.3 术后相关情况 64例患者无住院死亡,CLBBB组1例胸腔镜辅助肺叶切除患者因胸腔内活动性出血于术后第1天急诊进行剖胸探查止血术;ALBBB组无严重并发症;ALBBB+RBBB组1例食管拔脱术患者术后双侧喉返神经损伤,术后早期因呼吸衰竭在重症监护病房进行呼吸辅助治疗,后呼吸衰竭康复出院。
合并LBBB的患者手术总体死亡率及并发症与同期我院胸外科手术患者总体水平差异无显著性(2007—2009年胸外科患者住院死亡率为0.56%,总体并发症发生率为1.67%)(P>0.05)。
