人肾脏尿酸转运机制及影响因素的研究进展
高尿酸血症治疗的研究进展

近年来高尿酸血症治疗研究的主 要方法与成果
基因治疗是近年来高尿酸血症治疗研究的热点之一。研究发现,一些基因如 URAT1、OAT1等与尿酸代谢相关,通过针对这些基因进行治疗可以起到调节尿酸 水平的作用。例如,针对URAT1基因的治疗研究,一些药物如利尿剂和氯沙坦钾 等被证实可以促进尿酸排泄,降低血尿酸水平。
高尿酸血症是一种常见的代谢性疾病,是由于体内尿酸排泄减少或合成增多 而引起的尿酸水平升高。近年来,随着人们生活水平的提高和饮食结构的改变, 高尿酸血症的发病率逐年上升,成为心血管疾病、糖尿病、高血压等疾病的危险 因素。因此,高尿酸血症研究进展受到广泛。本次演示将探讨高尿酸血症研究现 状、方法、成果与不足以及未来研究方向。
中医药治疗高尿酸血症的研究方 法
中医药治疗高尿酸血症的研究方法主要包括随机对照试验和系统评价。随机 对照试验是评价药物疗效的主要方法,其优点在于能够较好地控制实验误差,确 保研究结果的可靠性;系统评价是对相关研究进行综合评价的方法,能够全面评 估中医药治疗高尿酸血症的疗效和安全性。然而,这些研究方法也存在一定的不 足之处,如样本量较小、研究质量参差不齐等。
高尿酸血症研究现状
高尿酸血症的定义是指正常嘌呤饮食下,非同日两次空腹血清尿酸水平男性 高于420μmol/L,女性高于360μmol/L。高尿酸血症的原因主要包括尿酸排泄减 少、合成增多、饮食因素、疾病或药物因素等。高尿酸血症的危害主要包括诱发 痛风、肾结石、慢性肾炎等疾病,同时也是心血管疾病、糖尿病、高血压等疾病 的危险因素。
目前高尿酸血症研究的主要争议和不足包括:
1、尿酸阈值问题:不同地区和种族的高尿酸血症阈值存在差异,因此需要 进一步研究确定适合中国人群的尿酸阈值。
2、尿酸排泄与合成机制:尿酸的排泄和合成涉及多种因素,其机制尚未完 全明确,因此需要深入研究相关因素对尿酸代谢的影响。
尿酸盐转运蛋白1在高尿酸血症/痛风中的研究进展

尿酸盐转运蛋白1在高尿酸血症/痛风中的研究进展刘璐(综述);青玉凤;周京国(审校)【摘要】尿酸盐转运蛋白介导的尿酸排泄障碍是高尿酸血症和痛风的主要病因。
人体内主要有3种转运蛋白调节尿酸盐在内环境的平衡,包括两种重吸收转运蛋白———尿酸盐转运蛋白1( URAT1)和葡萄糖转运体9以及一种介导尿酸盐分泌的蛋白———ABC转运蛋白2。
研究尿酸盐转运蛋白对揭示高尿酸血症/痛风的发病机制、疾病防治有重要意义。
该文主要介绍负责尿酸盐重吸收的 URAT1的结构、组织分布、生理功能、基因组学及与其他转运体的相互作用等方面的研究进展。
%The main reason of hyperuricemia and gout is the disorder of uric acid excretion , which is mediated by urate transporters( URAT) .There are three main transporters regulating the balance of uric acid in internal environment of the body,including two reabsorption transporters—URAT1 and glucose transporter 9,as well as one kind of secretion transporter—ABC transporter protein 2.The study of these transporters is of great significance for revealing the pathogenesis,prevention and treatment of gout/hyperuricemia.Here is to intrudce the research progress of the reabsorption transporter URAT1 about its structure,tissue distribution, physiological function,genomics,and its interaction with other URAT.【期刊名称】《医学综述》【年(卷),期】2016(022)006【总页数】4页(P1070-1073)【关键词】高尿酸血症;痛风;尿酸盐转运蛋白1【作者】刘璐(综述);青玉凤;周京国(审校)【作者单位】川北医学院附属医院风湿科,四川南充637000;川北医学院附属医院风湿科,四川南充637000;川北医学院附属医院风湿科,四川南充637000【正文语种】中文【中图分类】R573人体尿酸的排泄存在两个途径:肾脏排泄途径为主要途径,约占总排泄量的2/3;肠道、皮肤、呼吸道排泄途径为次要途径,约占总排泄量的1/3。
肾脏酸化机制

肾脏酸化机制
肾脏是人体内最重要的排泄器官之一,其功能是通过尿液排出体内多余的水分和代谢产物。
肾脏酸化机制指的是肾脏维持酸碱平衡的生理过程。
人体内产生的代谢产物和饮食中的酸性物质会使体内的pH值下降,进而导致酸中毒。
肾脏可以通过调节尿液的酸碱性来维持体内的酸碱平衡。
肾脏酸化机制主要分为两种类型:肾小管酸化和血液酸化。
肾小管酸化是指肾小管细胞通过分泌H+离子和重吸收碳酸氢盐来调节尿液的酸碱性。
血液酸化是指肾脏通过调节血液中碳酸氢盐和氢离子的浓度来维持酸碱平衡。
在肾小管酸化过程中,肾小管细胞通过分泌H+离子和重吸收碳酸氢盐来调节尿液的酸碱性。
H+离子和碳酸氢盐在肾小管细胞内反应生成二氧化碳和水,然后二氧化碳通过肾小管上皮细胞膜的通道进入细胞内,并在细胞内水合成碳酸酐酶。
碳酸酐酶将碳酸氢盐分解为二氧化碳和水,然后二氧化碳再次通过细胞膜通道进入肾小管腔。
在血液酸化过程中,肾脏通过调节血液中的碳酸氢盐和氢离子的浓度来维持酸碱平衡。
当血液中的碳酸氢盐浓度过高时,肾脏会分泌H+离子,将其转化为碳酸氢盐,然后转移到肺部通过呼吸排出体外。
当血液中的碳酸氢盐浓度过低时,肾脏会分泌碱性物质,将其转化为碳酸氢盐,从而增加血液中的碳酸氢盐浓度。
总之,肾脏酸化机制是维持人体酸碱平衡的重要过程,通过调节
尿液和血液的酸碱性来维持体内的正常代谢。
理解肾脏酸化机制的原理和调节方式可以帮助人们更好地维护自身健康。
维生素种类及其降尿酸机制的研究进展

维生素种类及其降尿酸机制的研究进展目录一、维生素种类及其降尿酸机制的研究进展概述 (2)二、维生素A (3)1. 维生素A对尿酸转运体的调节作用 (4)2. 维生素A对尿酸排泄的促进作用 (5)三、维生素B族 (6)1. 维生素B族对尿酸氧化酶的调节作用 (7)2. 维生素B族对尿酸排泄的促进作用 (8)四、维生素C (9)1. 维生素C对尿酸转运体的调节作用 (11)2. 维生素C对尿酸排泄的促进作用 (11)五、维生素D (13)1. 维生素D对尿酸转运体的调节作用 (14)2. 维生素D对尿酸排泄的促进作用 (15)六、维生素E (16)1. 维生素E对尿酸转运体的调节作用 (17)2. 维生素E对尿酸排泄的促进作用 (18)七、维生素K (20)1. 维生素K对尿酸转运体的调节作用 (20)2. 维生素K对尿酸排泄的促进作用 (21)八、维生素B1 (23)1. 维生素B1对尿酸转运体的调节作用 (24)2. 维生素B1对尿酸排泄的促进作用 (25)九、维生素B2 (26)1. 维生素B2对尿酸转运体的调节作用 (27)2. 维生素B2对尿酸排泄的促进作用 (28)十、维生素B3 (29)1. 维生素B3对尿酸转运体的调节作用 (30)2. 维生素B3对尿酸排泄的促进作用 (31)一、维生素种类及其降尿酸机制的研究进展概述维生素A:维生素A具有促进尿酸排泄的作用。
摄入适量的维生素A能降低痛风患者血尿酸水平,并减少痛风发作频率。
这主要得益于维生素A在肾脏促进尿酸结合蛋白的合成,从而增加尿酸的排泄。
维生素B族:维生素B族中的一些成员,如维生素BBB6和B9,都对尿酸代谢产生积极影响。
它们参与黄嘌呤氧化酶的活性调节,加速尿酸的分解,从而降低血尿酸浓度。
维生素B族还能改善肾脏功能,增加尿液排尿酸的能力。
维生素C:维生素C是一种抗氧化剂,具有潜在的降尿酸作用。
摄入高剂量的维生素C可以帮助降低痛风患者的血尿酸水平。
高尿酸血症研究进展

4、提高生活质量:中西医结合治疗可以更好地控制病情,减轻疼痛症状, 提高患者的生活质量。
六、中西医结合诊疗注意事项
1、强调早期干预:对于高尿酸血症患者,应尽早采取干预措施,预防急性 关节炎发作和痛风石形成。
2、个体化治疗:根据患者的具体情况,制定个体化的中西医结合治疗方案。
3、监测病情变化:定期监测患者的血尿酸水平、肾功能等指标,及时调整 治疗方案。
4、注重生活调护:在药物治疗的同时,患者应保持良好的生活习惯,如低 嘌呤饮食、适量运动、控制体重等。
5、避免过度用药:中药和西药都有一定的副作用,切忌盲目加大剂量或长 期使用,以免引起不良后果。
总之,痛风及高尿酸血症的中西医结合诊疗指南强调了早期干预的重要性, 主张采用综合治疗方法,提高治疗效果和生活质量。对于有需求的患者来说,应 尽早到正规医疗机构寻求专业医生的治疗和建议,避免病情加重和私自用药。
高尿酸血症的中医病因病机
中医学认为,高尿酸血症的病因主要包括饮食不节、疲劳过度、肾虚等。饮 食不节可导致脾失健运,湿邪内生,聚湿生痰,影响尿酸排泄;疲劳过度可损伤 肾脏功能,影响尿酸排泄;肾虚则可导致肾气不足,影响尿酸排泄。现代医学研 究也发现,高尿酸血症与代谢综合征、糖尿病等疾病密切相关。因此,在中医药 治疗高尿酸血症时,应注重调理脏腑功能、改善体质,以达到标本兼治的效果。
高尿酸血症研究进展
目录
01 高尿酸血症研究现状
02 高尿酸血症研究方法
03
高尿酸血症研究成果 与不足
04 结论
05 参考内容
高尿酸血症是一种常见的代谢性疾病,是由于体内尿酸排泄减少或合成增多 而引起的尿酸水平升高。近年来,随着人们生活水平的提高和饮食结构的改变, 高尿酸血症的发病率逐年上升,成为心血管疾病、糖尿病、高血压等疾病的危险 因素。因此,高尿酸血症研究进展受到广泛。本次演示将探讨高尿酸血症研究现 状、方法、成果与不足以及未来研究方向。
人体是怎样产生尿酸的原理

人体是怎样产生尿酸的原理人体产生尿酸的过程主要涉及腺嘌呤核苷酸代谢通路以及肝脏、肾脏等器官的功能。
下面将详细介绍人体产生尿酸的原理。
尿酸是嘌呤代谢的产物,而嘌呤是人体核酸和核蛋白的组成元素之一。
嘌呤可以通过新陈代谢产生,其中一部分摄入食物中,一部分由体内RNA和DNA的降解产生。
嘌呤代谢的过程可以分为两个途径:肌苷途径和酪氨酸途径。
1. 肌苷途径:嘌呤核苷酸通过一系列酶的作用被降解为尿酸。
该过程包括以下几个关键酶的参与:- 黏液酶和核苷酸脱水酶将核苷酸降解为黏液酸;- 黏液酸乙酰转移酶将黏液酸转化为黏液酸酯;- 黏液酸酯酶使黏液酸酯转化为肌苷;- 肌苷脱氨酶使肌苷脱胺生成次黄嘌呤;- 次黄嘌呤氧化酶使次黄嘌呤氧化为尿酸。
2. 酪氨酸途径:酪氨酸是由体内和食物中的氨基酸苯丙氨酸合成的。
酪氨酸代谢的一部分会经过嘌呤代谢通路产生尿酸。
具体步骤如下:- 酪氨酸在苯丙氨酸羟化酶的催化下转化为酪氨酸酮酸;- 酪氨酸酮酸经过一系列酶的作用转化为肌酸;- 肌酸通过一系列酶的作用转化为次黄嘌呤;- 次黄嘌呤氧化酶使次黄嘌呤氧化为尿酸。
尿酸在体内的浓度受到多个因素的影响,包括饮食、遗传因素、药物、体内酶系统和肾脏功能等。
尿酸的排泄主要通过肾脏完成。
肾小球滤过血浆中的尿酸,约90%的尿酸经过肾小管近曲小管从尿液中重吸收回到血液中,只有约10%的尿酸通过尿液排出体外。
尿液中的尿酸浓度受到肾小管的重吸收和分泌的调节。
当尿酸排泄增加或重吸收减少时,尿酸浓度就会升高,反之则会降低。
肾脏调节尿酸排泄的机制主要涉及尿酸转运蛋白的参与。
尿酸在肾小管中主要通过URAT1和OAT4两种尿酸转运蛋白的协同作用来实现重吸收和分泌。
URAT1主要参与尿酸的重吸收,而OAT4主要参与尿酸的分泌。
这些转运蛋白的状态和功能受到多种因素的调节,包括血液酸碱度、体内尿酸浓度、药物的作用等。
总结起来,人体产生尿酸主要涉及嘌呤代谢通路以及肝脏、肾脏等器官的功能。
肾调节酸碱平衡的机制

肾调节酸碱平衡的机制
肾脏是维持人体内酸碱平衡的重要器官之一。
人体内的酸碱平衡是指血液及细胞内液体中酸性物质和碱性物质的平衡状态。
这种平衡对于维持许多生理过程的正常进行至关重要。
如果酸碱平衡失调,会导致各种疾病,包括酸中毒或碱中毒。
肾脏通过调整酸性和碱性的排泄来维持酸碱平衡。
肾脏主要通过三种机制来调节酸碱平衡:
1. 离子交换机制:肾脏可以通过交换氢离子(H +)和钠离子(Na +)来调节酸碱平衡。
如果血液中的氢离子过多,肾脏会排出氢离子并保留钠离子。
如果血液中的碱性物质过多,肾脏会保留氢离子并排出钠离子。
2. 碳酸酐酶机制:肾脏中的碳酸酐酶可以将碳酸酐分解成水和二氧化碳。
这个过程会释放出氢离子,从而使血液和细胞内液体变得更加酸性。
如果血液过于酸性,肾脏会减少碳酸酐的分解,从而减少氢离子的释放。
3. 氨基酸代谢机制:肾脏中的氨基酸可以与氢离子结合成为氨根离子(NH4 +)。
这个过程可以将血液中的氢离子排出体外。
总之,肾脏通过这些机制来维持酸碱平衡,以确保身体内各种生理过程的正常进行。
如果肾脏功能不良,酸碱平衡可能会失调,导致各种健康问题。
- 1 -。
尿酸代谢和相关代谢疾病的分子机制研究

尿酸代谢和相关代谢疾病的分子机制研究尿酸代谢是人体内一个重要的生化过程,与痛风、高尿酸血症等代谢疾病密切相关。
在生理情况下,尿酸水平维持在一定范围内,但当代谢出现异常时,就会导致尿酸水平升高,引发一系列代谢性疾病。
因此,探究尿酸代谢的分子机制及其相关因素,对于预防和治疗尿酸相关代谢疾病具有重要意义。
一、尿酸的生物合成与代谢尿酸是由嘌呤代谢产物氧嘧啶通过多个酶的作用而合成的(图1)。
在嘌呤鸟嘌呤基转移酶(APRT)的作用下,腺嘌呤被转化为鸟嘌呤,再经过黄嘌呤氧化酶(XO)和尿酸氧化酶(UOX)的作用,最终转化为尿酸。
尿酸主要通过肝脏和肾脏进行代谢。
在肝脏中,尿酸经过尿酸氧化酶的作用,被氧化成为4-羟基-2,5,6-三氨基嘌呤(4-HU),然后转化为5-羟基-2,4,6-三氨基嘌呤(5-HU),最终转化为3-羟基-2,4,6-三氨基嘌呤(3-HU)并被排出体外。
在肾脏中,约90%的尿酸通过肾小球滤过并在肾小管中被重吸收,另外10%的尿酸被肾小球排出体外(图1)。
图1 尿酸的生物合成与代谢二、尿酸代谢异常与代谢性疾病尿酸代谢异常是尿酸相关代谢性疾病的主要诱因。
高尿酸血症是指血液中尿酸浓度高于正常值,导致尿酸结晶大量沉积在关节、肾脏等器官中,引起痛风、尿酸性肾病等疾病。
另外,近年来研究证实高尿酸血症还与心血管疾病、糖尿病等代谢性疾病密切相关。
因此,深入了解尿酸代谢异常与代谢性疾病的分子机制,将有助于发展更有效的治疗方法。
三、尿酸代谢异常的影响因素(一)饮食因素饮食中高嘌呤食物的摄入是导致尿酸代谢异常的一个重要因素。
高嘌呤食物包括内脏肉类、海鲜等,这些食物会产生大量的尿酸,促进尿酸结晶,增加尿酸在体内的积累。
同时,患有高尿酸血症和痛风的人应减少饮酒和摄入高糖、高脂食物,避免诱发病情加重。
(二)遗传因素研究发现,尿酸代谢与遗传基因密切相关。
单核苷酸多态性(SNP)是影响尿酸代谢的主要遗传因素之一。
XO基因、UOX基因、Solute Carrier Family 22 Member 11 (SLC22A11)基因等多种基因的SNP会导致尿酸水平升高,增加高尿酸血症和痛风的发病风险。
尿酸相关疾病及尿酸转运蛋白功能研究进展

基金项 目: 广东省科技计划项 目(0 9 00 0 2 7 ; 东省 中医药局 2 0 B 3 8 17 ) 广
建 设 中 医 药 强 省 立 项 课 题 (0 9 8 ) 广 州 市 科 技 计 划 项 目 (0 0 N 2027 ; 21G —
内皮损 伤和 功能失 调 。
男性 体 内尿 酸水 平 超 过 4 0I lL 正 常 为 28~ 2 mo ( x / 3
3 7I o L 、 性超 过 3 0 i o L 正 常 为 18~ 5 z l ) 女 , / m 5 z l ( , / m 7
值 得 一提 的是 , 有研 究 发 现尿 酸 除 了对 以上 疾
道指 出尿 酸具有 清 除羟 基 自由基 、 负 离子 和 单 态 氧 氧 的功能 , 以防止细 胞外超 氧 化物歧 化 酶的 降解 , 可 保 护 血—脑 脊液 屏 障 和血 一脊 髓 屏 障 的 完 整性 , 阻 止炎 性细胞 对 中枢 神经 系统 的损 害 , 而抑 制 活 性 从
氧 引发 的一 系列 氧化 应激损 伤 。 2 尿 酸在 肾脏 中的转运 及相 关转 运蛋 白
此外 , 血尿 酸浓 度增 高还是 炎症反 应 、 内皮 细胞 损 伤 的一个 重 要 的 预 报 因子 。 尿 酸 是 心 力 衰 竭 患 者心脏 炎症 反应 的一 种炎 症 因子 , 酸 水平 可 以 尿
人体 内尿 酸来 源主 要 有 两个 : 是体 内合 成 或 一 内源 性核 酸 的 分 解 , 占 8% ; 是 嘌 呤 或 核 蛋 白 约 0 二 含量 丰 富 的食 物 的分解 ( 源性 ) 约 占 2% 。尿 酸 外 , 0
期 加 深对 尿酸 和 H A的认识 。 U
1 尿 酸及 与其 相关 的疾病
临床低尿酸血症原因、肾性低尿酸血症、基因突变影响肾小管对尿酸转运机制及低尿酸血症治疗原则
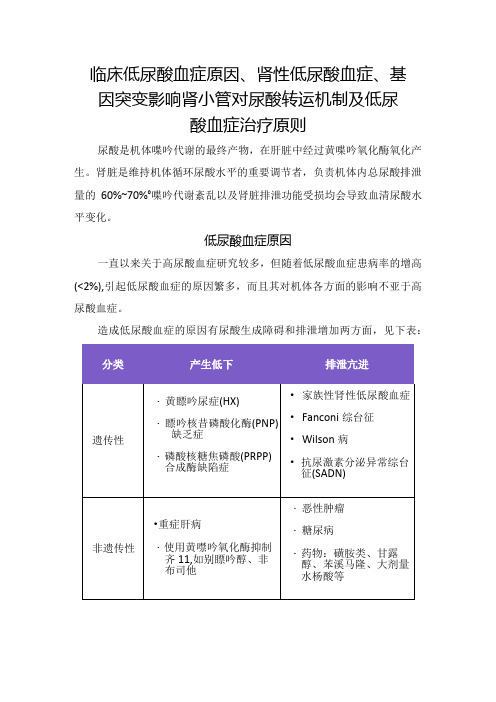
临床低尿酸血症原因、肾性低尿酸血症、基因突变影响肾小管对尿酸转运机制及低尿酸血症治疗原则尿酸是机体喋吟代谢的最终产物,在肝脏中经过黄喋吟氧化酶氧化产生。
肾脏是维持机体循环尿酸水平的重要调节者,负责机体内总尿酸排泄量的60%~70%°喋吟代谢紊乱以及肾脏排泄功能受损均会导致血清尿酸水平变化。
低尿酸血症原因一直以来关于高尿酸血症研究较多,但随着低尿酸血症患病率的增高(<2%),引起低尿酸血症的原因繁多,而且其对机体各方面的影响不亚于高尿酸血症。
造成低尿酸血症的原因有尿酸生成障碍和排泄增加两方面,见下表:肾性低尿酸血症由于肾小管对尿酸重吸收障碍和(或)分泌亢进,尿酸排泄增加所致的低尿酸血症称之为肾性低尿酸血症(RHUe。
RHUC是一种遗传异质性肾小管疾病,发病率为0.12%〜0.72%,其特征是肾小管重吸收尿酸受损,血清尿酸水平<2mg∕L(119μmol)和尿酸清除率异常增加(FE∪A>12%)oRHUC患者临床上通常无症状,或仅表现为血尿,部分可能会出现肾结石、运动诱发的急性肾损伤(EIAKI)和慢性肾脏病等并发症。
血尿酸低于120μmol/L伴有FEUA>12%即可诊断RUHC,但需排除Wilson's病、FanCOni综合征、药物导致的肾小管损伤等。
基因突变影响肾小管对尿酸转运机制尿酸由肾小球完全滤过后,98%在近端小管Sl段主动重吸收,50%在S2段分泌,40%〜44%在S3段分泌后重吸收,除了滤过外,其余代谢过程均需要尿酸转运蛋白参与。
尿酸盐转运蛋白1(URATl)和葡萄糖转运蛋白9(GLUT9)均属于尿酸重吸收转运蛋白,且均在肾近端小管表达,通过对尿酸的重吸收发挥作用。
目前,已经明确两种与肾性低尿酸血症相关的基因突变:1)RHUCl型:由编码URATl的SLC22A12基因突变引起,影响肾小管管腔与上皮细胞中的尿酸转运;2)RHUC2型:编码GLUT9的SLC2A9基因缺陷引起,患者肾近端小管细胞的顶膜和基底外侧膜均处于病理状态,从肾小管腔吸收的尿酸盐即使可以由顶膜上的转运蛋白转运,但尿酸不能从基底膜外流尿酸重吸收功能几乎完全丧失。
肾小管排酸保碱机制

肾小管排酸保碱机制肾脏是人体内重要的排泄器官之一,起着维持体内酸碱平衡的重要作用。
在肾脏中,肾小管是酸碱平衡的主要调节器官之一,通过肾小管排酸保碱机制,调节体内酸碱平衡,保持内环境的稳定。
肾小管排酸保碱机制主要包括肾小管重吸收和分泌两个方面。
在肾小管重吸收过程中,肾小管对碱性物质具有较高的重吸收能力,而对酸性物质的重吸收能力相对较低。
这样一来,碱性物质在尿液中被减少,从而起到保碱的作用。
而在肾小管分泌过程中,肾小管对酸性物质具有较高的分泌能力,而对碱性物质的分泌能力相对较低。
这样一来,酸性物质被排出体外,从而起到排酸的作用。
肾小管排酸保碱机制主要涉及到肾小管上皮细胞的运输通道和转运蛋白。
在肾小管上皮细胞中,有丰富的酸碱转运通道,包括碳酸酐酶、钠氢交换体、氯酸盐共转运体等。
这些通道和转运蛋白负责肾小管对酸碱物质的重吸收和分泌过程。
在肾小管排酸保碱机制中,碳酸酐酶是一个重要的酶。
碳酸酐酶能够催化二氧化碳和水生成碳酸,并进一步分解为氢离子和碳酸氢盐。
在肾小管上皮细胞中,碳酸酐酶主要分布在近曲小管和远曲小管细胞的细胞质和膜上。
通过碳酸酐酶的作用,肾小管上皮细胞能够产生大量的氢离子,从而增加尿液的酸度。
钠氢交换体也是肾小管排酸保碱机制中的重要组成部分。
钠氢交换体位于肾小管上皮细胞的膜上,能够将细胞内的氢离子与细胞外的钠离子进行交换。
当尿液中的酸性物质进入肾小管上皮细胞时,钠氢交换体会将细胞内的钠离子排出,同时将细胞外的氢离子进入细胞内,从而增加尿液中的酸度。
氯酸盐共转运体也参与了肾小管排酸保碱机制的调节过程。
这种转运体能够将尿液中的氯离子和酸性物质共同转运到肾小管上皮细胞内,进而排出体外。
这样一来,尿液中的酸性物质得以排出,从而起到排酸的作用。
总体而言,肾小管排酸保碱机制通过肾小管上皮细胞的运输通道和转运蛋白,调节体内酸碱平衡。
通过肾小管对酸碱物质的重吸收和分泌过程,使体内酸碱平衡得以维持。
肾小管排酸保碱机制的正常功能对维持人体内酸碱平衡至关重要,一旦发生障碍,就会导致酸碱平衡紊乱,出现一系列酸碱平衡失调的病理改变。
有机阴离子转运蛋白1和3的研究进展

壶鱼堕堂垒查!!!!堡!旦蔓!!鲞箜!塑坚塑!鱼!!!!垒竖!!!;塑!:!!!:;!:型旦:!・371‘doi:lO.3969/j.issn.1008—0341.2009.04.041有机阴离子转运蛋白1和3的研究进展吕森森。
李长贵(青岛大学医学院附属医院内分泌科,山东青岛266003)尿酸是嘌呤代谢的终末产物,主要在肝脏产生,通过肾小球滤过,在近端肾小管重吸收后再排泌到尿液中。
尿酸的排泌主要依靠近端肾小管上皮细胞中的转运因子[1]。
人有机阴离子转运蛋白1(hOATl)和人有机阴离子转运蛋白3(h0AT3)是体内主要的尿酸一阴离子转运因子,对这些转运因子进行研究,不仅可进一步了解高尿酸血症的发生机制,并可为未来的药物研制提供实验依据。
1OATl与OAT3的作用现已证实,hURATl在近端肾小管上皮细胞管腔侧对尿酸的晕吸收过程中起重要作用,而近端肾小管基底侧的尿酸转运机制仍不甚清楚L2“】。
hOATl(SLC22A6)和hOAT3(SLC22A8)是可溶性载体家族SLC22成员。
在近端肾小管的基底侧细胞膜表达,介导内源性和外源性代谢物质的交换。
JENNIFER等[5]研究发现,hOATl和hOAT3有几个共同的结构特点,包括:SLC22基因编码形成12个穿膜结构,包括5个胞内环结构和6个胞外环结构,其N、C端均位于细胞内,第一和第二穿膜结构间的胞外环具有多个糖基化位点,第六和第七穿膜结构间的胞内环具有多个磷酸化位点。
在肾小管基底侧的尿酸转运中,bOATl和hoAT3将管周隙的有机阴离子通过基底膜转运到近曲肾小管上皮细胞中,再由此排泌到尿液中[1’3J.6]。
2OATl相关研究原位杂交显示,OATl主要在肾脏皮质表达,在脑内有微弱的表达,但主要表达于肾近端小管基底膜。
作用底物广泛,包括环核苷酸、二羧酸盐、Bz内酰胺酶抗生素、血管紧张素转换酶抑制剂、叶酸及抗肿瘤药甲氨喋呤。
hOATl从管周隙摄取尿酸盐入肾小管上皮细胞,是尿酸盐分泌的第一步。
尿酸转运蛋白功能的研究进展

尿酸转运蛋白功能的研究进展李懋【摘要】尿酸在肾脏的代谢需要依赖转运蛋白.有机阴离子转运蛋白(OATs)主要位于肾近曲小管,其介导众多带负电的代谢产物(包括尿酸、酸性神经递质、甾体激素、前列腺素等)和药物的跨膜转运,对药物排泄和药代动力学有重要影响.尿酸阴离子转运体1(URAT1)是有机阴离子转运家族的新成员,表达于近端肾小管上皮细胞刷状缘,主要负责尿酸在肾小管的重吸收和人类遗传性疾病的产生.该文将对OATs和URAT1的生理特性、功能调节及其在疾病中的作用等进行综述.【期刊名称】《医学综述》【年(卷),期】2015(021)001【总页数】3页(P32-34)【关键词】有机阴离子转运蛋白;尿酸阴离子转运体1;尿酸【作者】李懋【作者单位】甘肃中医学院临床医学系,兰州730000【正文语种】中文【中图分类】R589;R966有机阴离子转运蛋白(organic anion transporters,OATs)属于溶质转运体超家族(superfamily of solute carriers,SLC),表达于肾小管上皮细胞,主要负责内源性和外源性有机阴离子的重吸收和分泌。
已有研究证实,OATs在肾脏处理药物及其代谢产物时发挥重要作用,并与临床药物相互作用及不良反应密切相关[1]。
2002年,Enomoto和Endon[2]发现尿酸阴离子转运体1(urate transporter1 URAT1)编码的SLC22A12基因(OATs家族的新成员),与其他OATs相比具有独特的底物特异性。
URAT1主要介导尿酸的重吸收并参与一些遗传性疾病的发生。
现就OATs和URAT1的生理学意义、功能调节及其在某些尿酸相关性疾病中的作用进行综述。
1.1 OATs的表达与功能肾脏的近端和远端小管扮演了两个重要角色,将血液中的代谢产物排出体外,同时调节血液中分子的平衡。
而肾小管的这些重要功能是通过一群分布于顶端和基膜细胞的转运蛋白和特殊通道完成的。
高尿酸血症流行病学及危险因素的研究进展

继续医学教育 2017年12月 第31卷 第12期 93流行病学调查··综述·高尿酸血症流行病学及危险因素的研究进展基金项目:北京市西城区卫生和计划生育委员会青年科技人才培养项目(XWKX2016-27)作者简介:李盼(1982-),女,主治医师,研究方向:全科医疗相关。
作者单位:北京市西城区白纸坊社区卫生服务中心全科,北京 100054李盼【摘要】 随着经济的发展,在全球范围内高尿酸血症的患病率呈逐年升高的趋势,因此,对于高尿酸血症的研究也日益增多。
研究主要就高尿酸血症的流行病学(年龄分布和性别分析、种族及地区分布、遗传等)和危险因素(包括:肥胖、饮酒、高嘌呤饮食、体育锻炼、高血压、糖代谢紊乱、脂代谢紊乱、肾功能减退、用药史、疾病史)进行了简要分析,为了更好的促进对该病的治疗,提高临床医师对该病的重视程度及治疗水平。
【关键词】高尿酸血症;流行病学;危险因素【中图分类号】R18 【文献标志码】A 【文章编号】1004-6763(2017)12-0093-03doi :10.3969/j.issn.1004-6763.2017.12.048Research Progress on Epidemiology and Risk Factors of HyperuricemiaLI Pan (General Medicine Department, Baizhifang Community Health Service Center of Xicheng District, Beijing 100054, China)[Abstract] With the development of economy, the prevalence of hyperuricemia in the world is increasing year by year, so the research on hyperuricemia is increasing. Research mainly is high uric acid hematic disease epidemiology (age distribution and the analysis of gender, race and region distribution, genetic, etc.) and risk factors (including: high purine diet, exercise, alcohol consumption, obesity, high blood pressure, sugar metabolic disorder, lipid metabolic disorders, renal function impairment, medical history, history of disease) were analyzed briefly, in order to better promote the treatment of the disease, improve clinicians on the importance of the disease and treatment level.[Keywords] hyperuricemia; epidemiology; risk factor尿酸由饮食摄入和体内分解的嘌呤化合物在肝脏中产生。
urat1基本单位

urat1基本单位urat1是一种重要的蛋白质,它在人体中发挥着关键的功能。
本文将从六个方面阐述urat1的基本单位。
1. urat1的基本结构1.1 urat1是由单个蛋白质分子组成的urat1是一种单个蛋白质分子,它由多个氨基酸残基组成。
这些氨基酸残基通过肽键连接在一起,形成了urat1的基本结构。
1.2 urat1的分子量约为55千道尔顿urat1的分子量约为55千道尔顿,这使得它能够在细胞膜上进行有效的转运。
urat1的分子量适中,既不太大以致无法通过细胞膜,也不太小以致无法稳定地存在于细胞内。
1.3 urat1的结构具有多个跨膜区域urat1的结构中包含多个跨膜区域,这些跨膜区域使urat1能够嵌入细胞膜,并与细胞内外的物质进行交互。
这些跨膜区域的存在使urat1能够有效地进行尿酸转运。
2. urat1的功能2.1 urat1在肾脏中起到重要的尿酸转运作用urat1主要存在于肾脏中,它在尿酸转运过程中起到关键的作用。
urat1能够将尿酸从尿液中重新吸收到肾小管细胞内,从而减少尿酸的排泄。
2.2 urat1在细胞内调节尿酸浓度urat1不仅能够将尿酸从尿液中重新吸收到肾小管细胞内,还能够将尿酸从细胞内转运到尿液中。
这使得urat1能够在细胞内调节尿酸的浓度,保持尿酸在适当的水平上。
2.3 urat1与痛风的关系urat1在尿酸代谢中的异常功能与痛风的发生密切相关。
痛风是由于尿酸在体内积累过多而引起的疾病,而urat1的功能异常会导致尿酸的排泄减少,从而增加尿酸在体内的积累,进一步加剧痛风的发生。
3. urat1的调控机制3.1 urat1的表达受多种因素的调控urat1的表达受多种因素的调控,包括遗传因素、激素水平、药物等。
这些因素能够影响urat1的表达水平,从而进一步调节尿酸的转运和代谢。
3.2 urat1的磷酸化调控urat1的功能和表达还受到磷酸化的调控。
磷酸化是一种常见的蛋白质修饰方式,能够改变蛋白质的结构和功能。
尿酸生物学功能及研究进展

赖性; 同时发现尿酸可 明显促进 V MC由 G1 向 D A合 成 S 期 N
期 S期转 化 , 而 使 得 细 胞 增 殖 , 性 增 加 。 从 活
尿酸刺激血管平滑肌细胞增殖 的具体机制 目前仍不十分 清
楚 , 究 发现 尿酸 刺激 血管 平滑 肌 细胞增 殖 是通 过血 管平滑 肌 有研
疾 病 。但 现 有 研 究 表 明 , 酸 是 主 要 的 内 源 性 水 溶 性 抗 氧 化 尿
3 1 尿酸与炎 症 高尿酸血症 中尿酸钠 ( U 结晶 脱落进 . MS )
入 关节 腔 , 起 炎症 级 联 反 应 。MS 结 晶也 可 以 刺 激 巨 噬 细 引 U 胞 直 接 或 间 接产 生 金 属 蛋 白酶 , MM 一( 如 P9 间质 金 属 蛋 白 酶 ) ,
尿 酸 生 物 学 功 能 及 研 究 进 展
颜海 燕 , 兰 兰 周
( 徽 医科 大 学 药理 学教 研 室 , 徽 合 肥 安 安 关键词 : 酸 ; 氧化 ; 尿 抗 自由 基 203 ) 30 2
酸 重 吸收 机 制 ?考 虑 到 在 近 曲 肾 小 管 上 皮 细 胞 上 存 在 严 格 的 U A 1 调 节转 运 机 制 , 么 U A 1 导 的 尿 酸 转 运 的 目的 RT 的 那 RT介
同时, 尿酸钠结晶介导 的炎症反应涉及到信 号传导通路 , 它可
以 激 活 Sc家 族 酪 氨 酸激 酶 、y 氨 酸 激 酶 及 E K / 、3 K有丝分裂原激活蛋 白激酶( A K)在急性痛风发作期 N M P , 调节细胞的反应 。可溶性尿酸也可 以促炎症反应 , 尿酸通过 激活 p8 P激 酶, 3 MA 核转录 因子 N .B及 A FK P一1刺激单 核细
转运体介导的药物相互作用及其与肾脏转运体关系的研究进展

第47卷第4期2021年7月吉林大学学报(医学版)Journal of Jilin University(Medicine Edition)Vol.47No.4Jul.2021DOI:10.13481/j.1671‑587X.20210436转运体介导的药物相互作用及其与肾脏转运体关系的研究进展Research progress in transporter-mediated drug interactions and their relationships with renal transporter赖思含,刘俊彤,付东兴,金立方,刘金平,李平亚(吉林大学天然药物研究中心,吉林长春130021)[摘要]许多药物已被证明是转运体的底物或抑制剂,由于转运体具有广泛的基质选择性,当2种药物由同一种转运体转运时,转运体被诱导或抑制将会影响药物在体内的跨膜运输过程以及药物在组织、器官、靶点部位的吸收、分布、代谢和排泄过程,对特征底物的血药浓度和组织分布产生一定影响,从而改变药物的药效或不良反应。
转运蛋白自身存在的遗传多态性已被确定为药物动力学、药效学和毒性反应的主要影响因素,对临床上所使用药物的药代动力学影响具有重要意义。
肾脏是体内重要的靶器官和排泄器官之一,转运体在肾脏中表达广泛,对许多内外源性物质的肾脏分泌及重吸收起关键作用,了解肾脏转运机制有助于获得药物在肾脏的排泄动力学、蓄积毒性机制及影响排泄的因素等信息。
有关转运体种类、特征和作用方式等研究的大量报道,为阐明药物在体内作用机制和临床用药中提高药物的生物利用度、减少药物相互作用提供了新的思路和理论依据。
为了避免由转运体导致的不良相互作用,促进临床合理联合用药,现主要分析药物转运体介导的小肠吸收、肝脏分布及肾脏排泄过程中可能出现的药物相互作用的机制,并对临床上使用较广泛的几种药物与重要肾脏转运体之间的关系进行概述,为临床上多药物联合使用提供一定的依据,并对转运体基因多态性在临床治疗疾病中的作用进行展望。
尿酸诊治进展PPT课件

01
02
03
尿酸酶法
利用尿酸酶将尿酸氧化为 尿囊素,通过检测尿囊素 的含量来推算尿酸的含量。
质谱法
利用质谱仪对尿液中的尿 酸进行检测,能够更准确 地测定尿酸的含量。
高效液相色谱法
通过高效液相色谱技术分 离尿酸和其他代谢物,再 通过紫外检测器测定尿酸 的含量。
尿酸正常值范围
成人
男性为149-416μmol/L,女性为89-357μmol/L。
新生儿
出生后第一天为310-441μmol/L,第三天为238377μmol/L。
儿童
2-12岁为119-356μmol/L。
尿酸升高的原因与诊断
原因
尿酸升高可能是由于体内尿酸生成过多或排泄减少所致,常 见的原因包括嘌呤代谢异常、肾功能不全、药物影响等。
诊断
尿酸升高可能导致痛风、肾结石等并发症,因此需要及时诊 断和治疗。医生会根据患者的病史、临床表现和实验室检查 结果进行综合分析,以确定尿酸升高的原因和制定相应的治 疗方案。
提高尿酸诊治水平的建议
加强基础研究
加大对尿酸代谢及相关疾病的机制研究,为临床诊治提供理论支 持。
推广新理念
积极推广尿酸异常早期防治的理念,提高公众对尿酸异常的认知。
完善诊治规范
制定更为完善的尿酸异常诊治指南,规范临床诊治流程。
感谢您的观看
THANKS
新型药物研发
针对尿酸代谢关键酶,研发副作用 更小、疗效更佳的尿酸药物。
尿酸诊治的未来发展趋势
个体化诊治
根据患者的具体情况,制定个体 化的尿酸异常防治方案。
预防为主
加强尿酸异常的早期筛查和预防, 降低尿酸异常相关疾病的发生率。
跨学科合作
加强内分泌科、肾脏科、心血管 科等相关学科的合作,共同推进
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
人肾脏尿酸转运机制及影响因素的研究进展作者:曲颖
来源:《中国现代医生》2012年第36期
[摘要] 体内嘌呤的代谢产物之一就是尿酸,尿酸具有很强的抗氧化性,能够有效保障细胞正常运行,但是如果尿酸过多,那么就往往会导致患者出现肾脏功能异常、心血管异常、痛风等问题。
本文首先分析了肾脏尿酸的转运机制,其次,重点探讨了人肾脏尿酸转运的影响因素,提出了自己的观点和看法,具有一定的参考价值。
[关键词] 人体;尿酸;转运;影响因素
[中图分类号] R34 [文献标识码] A [文章编号] 1673-9701(2012)36-0007-02
体内嘌呤的代谢产物之一就是尿酸,尿酸具有很强的抗氧化性,能够有效保障细胞正常运行,但是如果尿酸过多,那么就往往会导致患者出现肾脏功能异常、心血管异常、痛风等问题。
只有极少部分的尿酸才从肠系膜细胞分泌进入肠腔,这是由于人体内缺乏尿酸酶,而尿酸酶恰恰可以降解尿酸。
故绝大多数的尿酸是从肾小球滤过,再通过肾小管进行再分泌和重吸收,然后以尿液形式排出体外。
而血浆尿酸水平的高低直接由尿酸在肾脏的转运来进行调节控制的[1],因此,探讨尿酸在体内的代谢及转运具有重要意义。
本文就人肾脏尿酸转运机制及影响因素的研究进展进行探讨。
1 肾脏尿酸的转运机制
人肾脏内尿酸主要有2个来源,一是外源性来源,这部分约占体内总尿酸的10%,是从核苷酸分解富含核蛋白或嘌呤的食物获得的。
二是内源性来源,这部分约占体内总尿酸的90%,由核酸分解代谢或者体内核苷酸、氨基酸及其它小分子化合物合成而来。
对于脊椎动物而言,嘌呤代谢的中间产物即是尿酸,尿酸被氧化成水溶性的尿囊素;而对于如人类之类的高等灵长类动物,尿酸却是嘌呤代谢的最终产物,这是由于尿酸氧化酶的活性随着基因突变而消失掉了[2]。
众所周知,尿酸的溶解度较低,如果在血液中积聚过多,常导致出现高尿酸血症,继而还会引发心血管、高血压、痛风等一系列疾病,对人的身体健康造成严重危害,所以,深入了解肾脏尿酸的转运机制极为重要。
另外,由于不同的种属群体,尿酸的代谢都是不同的。
如在家兔、猪体内,通过肾小球滤过的尿酸要远远少于排出的尿酸,而对于人类而言,正好相反,90%以上的尿酸都是通过肾小球滤过后重吸收,只有不到10%的尿酸被分级排泄,所以,与其它哺乳动物相比,人类血尿酸的浓度要高得多,大概在300 μmol/L左右。
2 人肾脏尿酸转运的影响因素
2.1 底物的影响
NSAIDs、苯溴马隆、磺吡酮、丙磺舒之类的尿酸排泄剂主要是与URAT1相互结合来有效地发挥排泄尿酸功能,同时对尿酸的重吸收进行干扰。
与此同时,可以采用URAT1与氯沙坦等受体阻滞剂相互结合来大幅度降低血尿酸水平,同时也使得尿酸排泄增加。
而内酰氨类抗生素、烟酸、吡嗪酰胺等抗尿酸排泄作用的药物可以通过提高小管腔与胞内之间的电位梯度和有机阴离子浓度来增强URAT1重吸收尿酸的功能。
另外,酒精在体内能够代谢为乳酸,而乳酸又能够和尿酸一起竞争OAT3和OAT1,促进尿酸重吸收,抑制尿酸分泌,大幅度增加有机阴离子梯度,产生高尿酸血症。
MRP4、
OAT3、OAT1作为尿酸转运蛋白,包含了外源性的内酰氨类抗生素、ACEI、利尿剂等和内源性的尿毒症毒素、尿酸、环核苷酸、PAH等,底物广泛[3]。
2.2 冠状动脉病变和血清尿酸的关系
冠心病常见的危险因素主要有高脂血症、糖尿病、吸烟,另外,高血压也是其主要的因素。
随着广大人民群众的饮食结构和营养条件得以改变,高尿酸血症在我国的发病率也呈现出上升的趋势。
按照许多专家学者的看法,在相关治疗、发病机制、流行病学上,心血管疾病、高血压与高尿酸血症息息相关。
根据洪权、吴镝、陈香美等研究表明[4]:240例的冠心病组患者与168例的冠脉正常组患者在PBG、LDL、FBG、LP(a)、LDL、HDL、UA等方面比较有较为明显的差异,特别是对照组的PBG、LP(a)、LDL、UA明显低于冠心病组。
而240例的冠心病组患者与168例的冠脉正常组患者在TCh、DBP、SBP、吸烟、年龄上无显著性差异(P > 0.05)。
有研究认为[4-5],心血管疾病的主要危险因素依据被认为是高尿酸血症,如果患者的血尿酸水平大于416.5 μmol/L,那么就说明患者很容易得脑卒中,如果患者的血尿酸水平大于357.0 μmol/L,那么就说明患者很容易得冠心病。
高血压患者中有10.14%~27.13%伴有高尿酸血症,从临床实践中我们也可发现病程长并且接受利尿剂治疗的高血压病患者,其高尿酸血症的发病率很高。
对于高血压病合并高尿酸血症患者,积极应用降低尿酸水平的药物可能有助于延缓或减轻冠状动脉病变。
2.3 基因突变的影响
根据国内外临床医学研究表明,目前已经在那些患有肾性低尿酸血症疾病的患者身上找到了SLC22A12基因突变十多处,分别包括点突变、无义突变、错义突变等。
最为常见的是核苷酸G突变为A,位置处于4号外显子区的第774位。
有研究表明,人肾脏尿酸转运活性与OAT1分子上第36位上的苏氨酸、第30位上亮氨酸有关。
而OAT3分子和OAT1分子的第1、2跨膜区间的糖基化位点,可能与底物识别和膜结合有关。
2.4 年龄因素、性别因素的影响
青春期到绝经期前的女性血中尿酸浓度明显要低于男性,而老年男性的高尿酸血症患病率明显要大于同年龄段女性。
与女性相比,男性的尿酸分泌和尿酸重吸收都要明显大于女性。
但是目前还没有强有力的研究证据来彻底阐明尿酸肾转运机制和转运过程与性别有多少关联。
同时,儿童很少出现高尿酸血症,而中老年患者却很容易出现高尿酸血症。
但是年龄是否与尿酸在肾脏的分泌和重吸收有关,也没有明确的阐明[5]。
2.5 激素的影响
Kusuhara H,Sekine T,Utsunomiya-Tate研究认为[7-8]:激素对URAT1功能及尿酸水平
也有显著影响,男性比女性更易患痛风,血尿酸水平有性别依赖性,尿酸水平性别差异是内分泌数据库中典型的性别差异之一,与肾脏内丙磺舒敏感的尿酸重吸收有性别依赖性的差别有关。
3 结语
随着医学研究的逐步深入,会有越来越多的肾小管尿酸转运途径和转运体被发现。
目前对于人肾脏尿酸转运机制及影响因素的研究,正在逐步地转为对于对其调控基因的研究,如何来调控基因,使之达到对尿酸的转运进行调节,是值得深入探讨的领域。
另外,血尿酸浓度与尿酸在肾小管的转运密切相关,这样可以为临床上治疗遗传性低尿酸血症、高尿酸血症、痛风等疾病提供新的研究思路[9-10]。
[参考文献]
[1] Cheong HI,Kang JH,Lee J H,et al. Mutational analysis of idiopathic renal hypouricemia in Korea[J]. Pediatr Nephrol,2005,20(7):886-890.
[2] Miyazaki H,Anzai N,Ekaratanawong S,et al. Modulation of renal apical organic anion transporter 4 function by two PDZ domain-containing proteins[J]. J Am Soc Nephrol,2005,16(12):3498-3506.
[3] 吴镝,张萍,陈香美,等. 人肾尿酸转运蛋白1基因克隆、抗体制备及其在肾小管上皮细胞中的定位[J]. 解放军医学杂志,2005,30(5):397.
[4] 洪权,吴镝,陈香美,等. 高血压病患者冠状动脉病变和血清尿酸水平的相关性研究[J]. 中华肾脏病杂志,2012,21(9):527.
[5] 刘梅,施有为. 尿酸相关疾病及尿酸转运蛋白功能研究进展[J]. 广东医学,2012,13:2023-2026
[6] You G,Kuze K,Kohanski RA,et al. Regulation of mOAT-mediated organic anion transport by okadaic acid and protein kinase C in LLC-PK1cells[J]. J Biol Chem, 2000, 275(14):10278.
[7] 刘若霞,臧路平,吴新荣. 尿酸相关疾病及尿酸转运蛋白功能研究进展[J]. 山东医药,2012,28:94-96.
[8] Kusuhara H,Sekine T,Utsunomiya-Tate N,et al. Molecular Clonin and Characterization of a New Multispecific Organic Anion Transporter from Rat Brain[J]. J Biol Chem,1999,274(19):13675-13680.
[9] Li T,Walsh J R,Ghishan F K,et al. Molecular cloning and characterization of a human urate transporter(hURAT1) genepromoter[J]. Biochim Biophys Acta,2004,1681(1):53-58.
[10] 陆明旸,张岭,王茵. 高尿酸血症的发病机制以及黄酮类膳食对其干预作用[J]. 中国预防医学杂志,2012,632-634.
(收稿日期:2012-10-17)。
