心力衰竭抢救常规流程图
急性左心衰竭救治流程图

紧急评估
有无气道阻塞 有无呼吸,呼吸的患者出现周围灌注不足和(或)肺水肿征象,考虑为急性左心功能衰竭 清除气道异物,保持气道通畅:大管径管吸痰镇静
利尿剂
呋塞米,液体潴留量少者20~40mg 静脉推注,重度液体潴留者40~100mg 静脉推注或5~40mg/h 静脉滴注,持续滴注呋塞米达到靶剂量比单独大剂量应用更有效 可用双氢克尿塞(25~50mg Bid )或螺内脂(25~50 mg QD );也可加用扩张肾血管药(多巴胺或多巴酚丁胺)。
小剂量联合比单独大剂量应用一种药物更有效、副作用少 取坐位,双腿下垂 大流量吸氧,乙醇除泡,保持血氧饱和度95%以上
正性肌力药物(有外周低灌注的表现或肺水肿者适用,根据平均血压使用)
多巴酚丁胺,2~20µg/(kg·min)静脉滴注
多巴胺,3~5µg/(kg·min)静脉滴注具有正性肌力作用,过大或过小均无效,反而有害
寻找病因并进行病因治疗
侵入性人工机械通气只在上述治疗和(或)应用无创正压机械通气无反应时应用。
急性左心衰的抢救护理_流程图

•
↓
• 吸氧(4-6L/min),有粉红色泡沫痰者,予20%~30%乙醇 湿化吸氧
•
↓
•
安慰患者,保持情绪稳定,必要时,根据医嘱予以镇
静
↓
根据医嘱给予强心、利尿、扩血管治疗
知识回顾 Knowledge Review
危重病人的抢救护理流程
内三 方娟
急性左心衰的抢救流程
• 一.定义 • • 急性左心衰是急性左心心功能不全的简称,有
劳累后呼吸困难或夜间阵发性呼吸困难的病史, 有高血压、肺炎、过度输液等诱因。临床表现为 严重呼吸困难、发绀、咳粉红色泡沫样痰,强迫 坐位、大汗、口唇轻微发绀、两肺底可听到水泡 音等,病情危急,可迅速发生心源性休克、昏迷 而导致死亡。
• 14、 控制静脉补液速度:20~30滴/分;
• 15、 密切观察病情变化:a、生命体征、紫绀及 肺内体征变化;b、洋地黄类药物的毒性反应。
• 评估症状:心律快、呼吸困难、咳嗽、发绀、烦躁等症状
•
↓
• 抬高床头,半卧位或坐位,立即减慢液体输液速度
•
↓
•
给予心电、血压、氧饱和度监测
•
↓
• 通知医生,同时准备好急救车、负压吸引装置等
疾病病因
• 1、与冠心病有关的心肌梗死,特别是急性广泛前 壁心肌梗死、乳头肌和腱索断裂、室间隔破裂穿 孔等;
• 2、感染性心内膜炎引起的瓣膜穿孔、腱索断裂所 致瓣膜性急性反流;
• 3、其他:高血压血压急剧升高,原有心脏病基础 上快速性心律失常或严重缓慢性心律失常;输血、 输液过多、过快等。
病情评估
• 8、氨茶碱:250mg 加于5%葡萄糖液20ml 内缓 慢静注,或500mg 加于5%葡萄糖液250ml 内静 滴,尤适用于有明显哮鸣音者,可减轻支气管痉 挛和加强利尿作用。
新12种急诊抢救流程图2
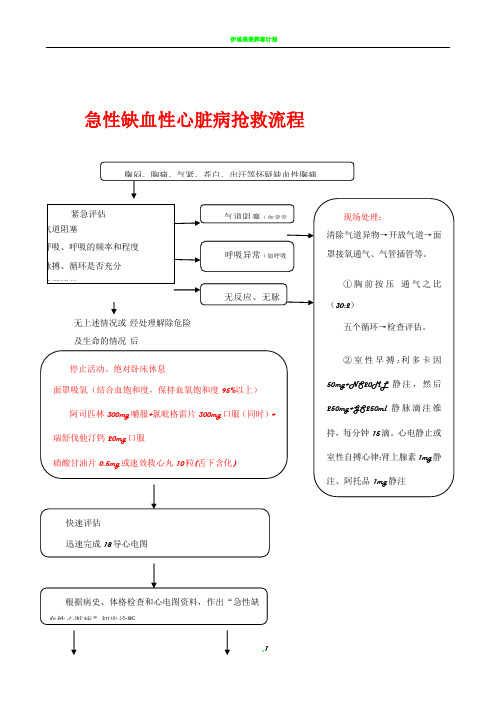
急性缺血性心脏病抢救流程
过敏反应性休克抢救流程
无上述情况 或经处理 解除危及生命的情况后
高血压危象抢救流程
是
重症哮喘抢救流程
无上述情况或经处理解除
危及生命的情况后
急性左心功能衰竭抢救流程
无上述情况 或经处理解除 危及 生命的情况后
急性喉梗阻抢救流程
全身性强直-阵挛发作持续状态(癫痫持续状态)抢救流程
无上述情况或经处理解除
危及生命的情况后
咯血抢救流程
致命性快速心律失常抢救流程
无
低血糖症抢救流程
小儿惊厥抢救流程
心律失常紧急救治流程
心动过缓,血流动力学是否稳定 心动过速 ,血流动力学是否稳定
1. 是
2.否 1.是 2否。
心力衰竭抢救预案 及流程

急性心力衰竭抢救预案及流程一、诊断要点及检查项目1症状:发病急剧,患者突然出现严重呼吸困难、端坐呼吸、烦躁不安,呼吸频率达3040次/分,频繁咳嗽,严重时咳白色泡沫状痰或粉红色泡沫痰,患者有恐惧和濒死感。
2.体征:患者面色灰白、发给、大汗、皮肤湿冷。
心率增快、心尖部第一心音减弱、舒张期奔马律(S3),P2亢进。
开始肺部可无哆音,继之双肺满布湿啰音和哮鸣音。
或有基础心脏病的相关体征。
心源性休克时血压下降(收缩压<90mmHg,或平均压下降>30mmHg)、少尿(尿量<17m1/h)、神志模糊。
急性右心衰主要表现为低心血量综合征,右心循环负荷增加,颈静脉怒张、肝大、低血压。
3.心电图:主要了解有无急性心肌缺血、心肌梗死和心律失常,可提供急性心衰病因诊断依据。
4.X线胸片:心衰患者可显示肺门血管影模糊、蝶形肺门、重者弥漫性肺内大片阴影等肺淤血征。
5.超声心动图:边超声心动图有助于评价急性心肌梗死的机械并发症、室壁运动失调、心脏的结构与功能、心脏收缩/舒张功能的相关数据,了解心包填塞。
6.脑钠肽检测:检查血浆BNP和NTPrOBNP,有助于急性心衰快速诊断与鉴别,阴性预测值可排除AHF,诊断急性心衰的参考值:NT-proBNP>300pg∕m1,BNP>100pg∕m1o7,心肌标志物检测:肌肌钙蛋白(CTnT或CTnD和CKfB异常有助于诊断急性冠状动脉综合征。
8.有创的导管检查:安置SWAN-G≡漂浮导管进行血流动力学监测,有助于指导急性心衰的治疗(见FOrreSter分级)。
急性冠状动脉综合征的患者酌情可行冠状动脉造影及血管重建治疗。
9.其他实验室检查:动脉血气分析:急性心衰时常有低氧血症;酸中毒与组织灌注不足可有二氧化碳储留。
常规检查:血常规、电解质、肝肾功能、血糖、高敏C-反应蛋白(hs-CRP)。
二、抢救原则及措施1、原则急性心衰发作是基础病因或诱因引发的血流动力学异常,治疗目的应当包括立即纠正血流动力学异常、去除诱发急性心衰的诱因、尽早针对引发急性心衰的病因治疗,最大限度的挽救生命,降低病死率。
急性左心衰服务流程
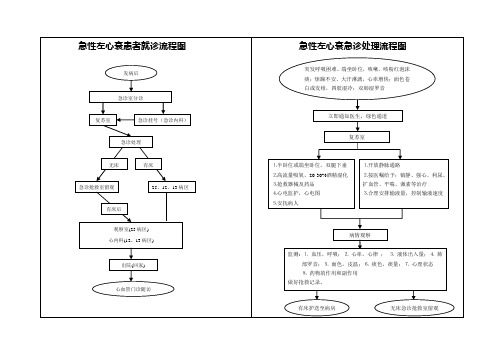
心血管门诊随访
有床护送至病房
无床急诊抢救室留观
诊处理流程图
⒈开放静脉通路 ⒉按医嘱给予:镇静、强心、利尿、 扩血管、平喘、激素等治疗 ⒊合理安排输液量,控制输液速度急 Nhomakorabea抢救室留观
25、12、13 病区 病区
有床后
观察室(25 病区)
病情观察
心内科(12、13 病区)
监测: ⒈ 血压,呼吸;⒉ 心率,心律 ; ⒊ 液体出入量;⒋ 肺
出院(回家)
部罗音;⒌ 面色,皮温;⒍ 痰色,痰量;⒎ 心理状态 ⒏ 药物的作用和副作用 做好抢救记录。
急性左心衰患者就诊流程图
发病后
急性左心衰急诊处理流程图
突发呼吸困难、端坐卧位,咳嗽、咳粉红泡沫 痰;烦躁不安、大汗淋漓,心率增快;面色苍 白或发绀,四肢湿冷;双肺湿罗音
急诊室分诊
复苏室
急诊挂号(急诊内科)
立即通知医生,绿色通道
急诊处理
复苏室
无床
有床
⒈半卧位或端坐卧位,双腿下垂 ⒉高流量吸氧,20-30%酒精湿化 ⒊抢救器械及药品 ⒋心电监护,心电图 ⒌安抚病人
(急诊科)急性左心衰的急救流程(共30张PPT)

第二十页,共三十页。
打五针
第七页,共三十页。
二. 临床表现★
第八页,共三十页。
第九页,共三十页。
第十页,共三十页。
三. 查察(chákàn)★
第十一页,共三十页。
第十二页,共三十页。
四. 急救( jíjiù)流程★
第十三页,共三十页。
护士夜间巡视病房时,发现一位72岁 男病人突然坐起,气喘、呼吸困难、大 汗淋漓、烦躁不安、咳嗽、咳粉红色泡 沫样痰。检查:两肺充满湿啰音、哮鸣 音,房颤心室率136次/分,呼吸34次/ 分,心尖部闻及舒张(shūzhāng)期奔马 律。
❖
缓慢心律失态;输液过多过快等。
第四页,共三十页。
病因与发病(fā bìng)体制
❖2 发病体制 ❖ 心脏缩短力突然严重减弱,或左室瓣
膜急性反流,心排血量急剧减少,左室舒张 末压快速高升,肺静脉回流不畅,以致肺静 脉压快速高升,肺毛细血管压随之高升使血 管内液体浸透到肺间质和肺泡内,形成急性 肺水肿。肺水肿早期可因交感神经 (jiāogǎn-shénjīng)激活,血压高升,但 随病情连续进展,血管反响减弱,血压逐渐 下降。
打五针
(2)洋地黄制剂: 特别适应于快速心房抖动或已知居心
脏增大(zēnɡ dà)伴左心室缩短功能不全 的病人。可用毛花苷甙丙(西地兰)静脉注 射,首剂0.4~0.8mg,2h后可再给 0.2~0.4mg. (3) 快速利尿剂:如呋塞米20~40毫克 静注,4h后可重复一次。
2021年内科住院部常用流程图

内科住院部常用流程图1、过敏性休克抢救流程图过敏反应抢救流程2、急性心力衰竭抢救流程图急性左心功能衰竭抢救流患者出现周围灌注不足和(或)肺水肿征象,考虑为急性左心功能衰竭●呼吸困难●粉红色泡沫样痰●强迫体位●紫绀、苍白●大汗烦躁●少尿●皮肤湿冷●双肺干湿罗音●脉搏细速●血压变化●意识障碍●取坐位,双腿下垂●大流量吸氧,乙醇除泡,保持血氧饱和度95%以上●建立静脉通道,控制液体入量●进一步监护心电、血压、脉搏和呼吸●心理安慰和辅导镇静●吗啡3~10mg静脉注射或肌肉注射,必要时15分钟后重复利尿剂●呋塞米,液体潴留量少者20~40mg静脉推注,重度液体潴留者40~100mg静脉推注或5~40mg/h静脉滴注,持续滴注呋塞米或托拉塞米达到靶剂量比单独大剂量应用更有效→可用双氢克尿塞(25~50mg Bid)或螺内脂(25~50 mgQd);也可加用扩张肾血管药(多巴胺或多巴酚丁胺)。
小剂量联合比单独大剂量应用一种药物更有效、副作用少扩血管药物(平均血压>70mmHg)●硝酸甘油,以20µg/min开始,可逐渐加量至200µg/min●硝普钠,0、3~5µg/(kg·min)正性肌力药物(有外周低灌注的表现或肺水肿者适用,根据平均血压使用)●多巴酚丁胺,2~20µg/(kg·min)静脉滴注●多巴胺,3~5µg/(kg·min)静脉滴注具有正性肌力作用,过大或过小均无效,反而有害●米力农,25~75µg/kg,缓慢静脉注射,继以0、375~0、75µg/(kg·min)静脉滴注●氨力农,0、25~0、75mg/kg,缓慢静脉注射,继以1、25~7、5µg/(kg·min)静脉滴注●左西孟坦,12~24µg/kg,缓慢静脉推注,继以、0、05~0、2µg/(kg·min)静脉滴注●去甲肾上腺素,0、2~1、0µg/(kg·min)静脉滴注●肾上腺素,1mg静脉注射,3~5分钟后可重复一次,0、05~0、5µg/(kg·min)静脉滴注洋地黄(适用于伴有快速心室率的心房纤顫患者发生的左室收缩性心衰)●西地兰,0、2~0、4mg静脉缓推或静脉滴注,2小时后可重复一次其他可以选择的治疗●血管紧张素转换酶抑制剂●氨茶碱;β-受体激动剂(如沙丁胺醇或特布他林气雾剂)✓寻找病因并进行病因治疗✓侵入性人工机械通气只在上述治疗和(或)应用无创正压机械通气无反应时应用✓有条件时,对难治性心衰或终末期心衰病人给予主动脉内球囊反搏✓可能会使用除颤或透析3、医务人员职业暴露处置流程图医务人员职业暴露、锐器伤处理及报告流程44、医院废物管理流程图医院废物管理流程图55、医疗废物处置流程图医疗废物处置流程6交长沙市医疗废物处置中心处置(保存转运三联单)6、三查八对一注意内容三查:操作前查、操作中查、操作后查。
急性心力衰竭的急诊处理策略和流程PPT课件

• 院前阶段的AHF,首要的是紧急评估循环和呼吸状 态,并给予适当的生命支持。
-
6
流 程
-
7
AHF的诊断
• 仔细询问AHF相关病史、症状和本次发作的心源性或非心源性促发因素
• 全面评估淤血和(或)低灌注的表现。
• 常规进行利钠肽检查,辅助快速诊断(有条件者最好行床旁即时检验 [POCT])
• 常规进行肌钙蛋白I/T(cTnI/T)等生物学标记物、心电图、胸部X 线或者CT检查
-
8
AHF的分型与分级
• AHF的“冷暖湿干”临床分型简洁,与血流动力学相对 应,便于快速应用。
• 基于患者临床特征进行个体化临床分型以评价病情和决 定治疗措施
• 根据是否存在淤血和周围组织第灌注的临床表现将AHF快 速分为四型,其中暖而湿最为常见。
• 分级:AMI和Killip分级
-
9
AHF的监测
• AHF为常见急症,5年病死率60%,多在急因素
• 新发AHF最常见的病因包括由急性缺血、感染和 中毒等所致的急性心肌细胞损伤或坏死、急性瓣 膜功能不全和急性心包压塞。ADHF可以无诱因, 但更多地是由一个或多个诱发因素所引发,常见 病因和诱发因素见表1。
•
-
3
-
4
AHF的初始评估和处理流程
• AHF的临床表现:以肺淤血、体循环淤血以及组织器 官低灌注为特征的各种症状、体征
• 肺循环淤血的症状和体征 • 体循环淤血的症状和体征 • 低灌注的临床表现 • 心源性休克和呼吸衰竭四肢皮肤湿冷、少尿[尿量
<0.5ml(kg.h)]、意识模糊
-
5
AHF的初始评估与处置
-
10
一般处理
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
26.心力衰竭抢救常规
原发病表现
诊
断
体循环淤血表现
肺循环淤血表现
心力功能障碍表现
烦燥多汗,心脏扩大,心动过速,第一心音低钝,严重者舒张期奔马律
气促、呼吸困难与发绀、吃奶中断,肺部湿锣音及哮鸣音,咳泡沫血痰
肝脏肿大(尤短时间内增大)伴触痛,颈静脉怒张,肝颈回流征阳性,头皮静脉怒张,眼睑水肿,体重增加
一般治疗
治
疗镇静
给氧
咪达唑仑:
0.1~0.3mg/(kg•次),iv
笨巴比妥:
5~10mg/(kg•次),iv
吗啡:
0.05mg/(kg•次),iv或皮下注射
慎重给氧,在主动脉闭锁、主动脉缩
窄、主动脉弓离断、大动脉转位、左
心发育不良综合症、三尖瓣闭锁等先
天性心脏病的新生儿,动脉导管开放
是生存所必需的,而血氧增高可促使
动脉导管关闭
再次检查病人确定昏迷的原因
原发性病因继发病因(1)脑血管意外
(2)颅脑外伤
(3)占位病变
(4)颅内感染
(5)脑病、癫痫相
应
治
疗
①脑缺氧缺血;②肝性昏迷;③心脏疾
病;④低渗高渗性昏迷;⑤酮症酸中毒;
⑥感染性休克;⑦尿毒症;⑧中毒;
⑨各种危象。
