梅毒的诊断要点和报告要求
梅毒实验室诊断方法

梅毒实验室诊断梅毒的实验室诊断方法主要有显微镜检查法和血清学检测法。
一、显微镜检查法(一)暗视野显微镜检查【基本原理】梅毒硬下疳、扁平湿疣、黏膜斑等皮损的渗出液涂片,以及淋巴结穿刺液涂片等,在暗视野显微镜下,光线从聚光器的边缘斜射到涂片上的梅毒螺旋体而发出亮光,从而可根据其特殊形态和运动方式进行检测。
【仪器材料】1.暗视野显微镜。
2.钝刀(刮勺)、载玻片、盖玻片、注射器具、无菌生理盐水。
【标本采集】1.皮肤黏膜组织液:无菌生理盐水浸湿的棉拭子擦去皮损表面的污物,钝刀轻刮、挤压皮损表层,取渗出液与预先滴加在载玻片上的生理盐水混合后加盖玻片镜检。
2.淋巴液:无菌操作下穿刺淋巴结,注入生理盐水并反复抽吸2~3次,取少量的淋巴液直接滴于载玻片上,加盖玻片镜检。
【操作步骤】1.加镜油:在暗视野显微镜的聚光器上滴加镜油。
2.聚光:将标本玻片置载物台上,上升聚光器使镜油接触载玻片底面。
3.镜检:在镜下观察,寻找有特征形态和运动方式的梅毒螺旋体。
【结果判读】梅毒螺旋体在暗视野显微镜镜下表现为纤细、白色、有折光的螺旋状微生物,长5~20μm,直径小于0.2μm,有6~12个螺旋,具有旋转、蛇行及伸缩等三种特征性的运动方式。
暗视野显微镜下发现有上述特征的螺旋体为阳性结果。
【结果报告】1.阳性:见到上述特征的梅毒螺旋体。
2.阴性:未见到上述特征的梅毒螺旋体。
【临床意义】1.暗视野显微镜检查阳性,可确诊梅毒。
2.螺旋体检查是诊断早期现症梅毒的最好方法,世界卫生组织指定为性病实验室必备项目之一。
3.如未见到梅毒螺旋体,并不能排除患梅毒的可能性,应复查和血清学检查。
【注意事项】1.取材时尽量避免出血,以免影响镜下观察。
2.取材后应立即置暗视野显微镜下观察。
3.镜下观察时应注意与其他螺旋体相鉴别。
(二)镀银染色检查【基本原理】梅毒螺旋体具有亲银性,可被银溶液染色,从而可以在镜下观察到梅毒螺旋体。
【仪器材料】1.显微镜。
2.罗吉氏固定液、鞣酸媒染剂、Fontana氏银溶液。
梅毒及其他性病的诊断及报告

乙类传染病是指:传染性非典型肺炎、艾滋病、病 毒性肝炎、脊髓灰质炎、人感染高致病性禽流感、麻 疹、流行性出血热、狂犬病、流行性乙型脑炎、登革 热、炭疽、细菌性和阿米巴性痢疾、肺结核、伤寒和 副伤寒、流行性脑脊髓膜炎、百日咳、白喉、新生儿 破伤风、猩红热、布鲁氏菌病、淋病、梅毒、钩端螺 旋体病、血吸虫病、疟疾。
37
精选ppt
谁需要了解与掌握性病诊断标准
医疗机构--医生 医疗机构--实验室检验人员 医疗机构--防保人员/报卡录入人员 疾病控制机构--网络疫情信息审核人员 疾病控制机构--性病疫情管理人员 卫生监督机构--传染病疫情执法人员
38
精选ppt
梅毒的诊断标准与病例报告
首先区分:疑似病例 和确诊病例
http://1.202. 129.170:81
中国CDC 性病控制
中心
省级疾病 预防控制
机构
地市级疾病 预防控制机构
县级疾病 预防控制机构
精选ppt
国家卫生部
省级卫生 行政部门
地市级卫生 行政部门
县区级卫生 行政部门
15
目前报告中存在的问题
不报:主要为民营、个体医疗机构 漏报:主要为基层医疗机构 过度报告:疫情管理严格的医疗机构,主要是隐性梅
二期梅毒
48
精选ppt
49
精选ppt
二期梅毒病例报告要求
✓ 无二期梅毒临床表现者不能报告为二期梅毒 ✓ 仅分实验室诊断病例与疑似病例 ✓ 无临床诊断病例 ✓ 无病原携带病例 ✓ 无阳性检测病例 ✓ 复诊病例不报告 ✓ 随访病例不报告 ✓ 跨年度随访血清检查阳性者不报告 ✓ 不能将胎传梅毒报告为二期梅毒
29
精选ppt
性病诊断标准与病例报告要求

性病诊断标准与病例报告要求(2022年)一、梅毒病例:(一)、关于梅毒病例诊断与报告要求及相关事项:1.梅毒诊断与报病复杂,应根据既往梅毒诊疗史、临床表现、实验室检测结果综合分析,而不是仅依据实验室检测结果。
2.报告首诊病例,首次诊断的疑似病例、确诊病例均须报告。
对于疑似病例,应随访,尽快补充另一试验,及时订正。
3.既往有梅毒诊疗史者、梅毒疗后复查评价疗效者(包括年度内、跨年度、跨地区、跨机构)不报告,须详细记录病史证据。
4.梅毒血清筛查时发现的特异性试验阳性、非特异性试验阴性者,无梅毒诊疗史,无梅毒症状与体征,暂不报病,1个月后随访再次检测,如非特异性试验仍阴性不报病,如转阳则报病。
5.隐性梅毒无发病日期,规定传染病报告卡的“发病日期”栏填写实验室检测日期。
6.对于二期与一期梅毒皮损重叠者,报二期梅毒。
7.对于一期或二期梅毒病例,检测有脑脊液异常或有神经系统、视力、听力损害症状,仍报告为一期或二期梅毒;对于无症状无体征的隐性梅毒,检测有脑脊液异常但无任何神经系统症状,仍报告为隐性梅毒;对于有神经系统症状、视力、听力损害的神经梅毒、眼梅毒、耳梅毒,无一期或二期梅毒临床表现,报告为三期梅毒。
8.梅毒再次感染者需要报告(如梅毒血清治愈后再次感染出现硬下疳;有证据表明,梅毒治疗有效或血清固定后再次感染,非特异性抗体试验滴度升高4倍)。
9.由于梅毒病情进展而致诊断变更,需要重新报告(如原一期、二期或隐性梅毒发展为三期梅毒等);但如果是原分期诊断错误,则在原报卡上订正诊断与订正报告,不重新报卡。
10.医生填写梅毒报卡时,应在“备注”栏填写诊断依据,包括:既往梅毒诊疗史、临床特征、实验室检测结果、报告科室。
11.医生做出梅毒诊断,以及在门诊、住院病历登记时均应分期,不能简单诊断与记录为“梅毒”。
(二)、关于梅毒血清学检测方法1.梅毒血清学试验方法分为两类:①.特异性抗体试验:包括 TPPA、TP-ELISA、TP-化学发光法(CLIA)、快速免疫层析法(RT)等;②.非特异性抗体试验:包括 RPR、TRUST、VDRL 等。
梅毒诊断标准要点

梅毒诊断标准要点梅毒诊断应根据流行病学史、临床表现和实验室结果进行诊断。
对于一期、二期与三期梅毒,具备流行病学史、临床表现和实验室结果中的非梅毒螺旋体抗原血清试验及确证试验均阳性者(对于一期梅毒也可非梅毒螺旋体抗原血清试验阴性),为确诊病例,即实验室诊断病例;具备流行病学史、临床表现和实验室结果中的非梅毒螺旋体抗原血清试验阳性,未做确证试验,为疑似病例。
注意:梅毒分期一定要根据临床表现进行分期,如果无临床表现则无法分期。
对于一期梅毒,须要有硬下疳的临床表现;对于二期梅毒,其临床表现多样,包括多形性皮损、扁平湿疣、梅毒性脱发等。
对于三期梅毒,其病期较长,在2年以上,临床表现有:皮肤粘膜损害,如结节性梅毒疹、树胶肿损害;骨与关节损害;眼损害;内脏损害、神经梅毒与心血管梅毒等。
对于隐性梅毒,具有流行病学史(有性接触史或性伴梅毒感染史、既往无梅毒诊断史、无梅毒治疗史)、无任何临床表现、实验室结果中的非梅毒螺旋体抗原血清试验及确证试验均阳性者,为确诊病例,即实验室诊断病例;具备流行病学史、无任何临床表现和实验室结果中的非梅毒螺旋体抗原血清试验阳性,未做确证试验,为疑似病例。
对于胎传梅毒,具有流行病学史(生母为梅毒患者或感染者)、临床表现、实验室结果中的非梅毒螺旋体抗原血清试验及确证试验均阳性者,非梅毒螺旋体抗原血清试验滴度等于或高于母亲4倍(但低于该值并不能排除胎传梅毒),为确诊病例,即实验室诊断病例;具备流行病学史、临床表现和实验室结果中的非梅毒螺旋体抗原血清试验阳性,其滴度等于或高于母亲4倍(但低于该值并不能排除胎传梅毒),未做确证试验,为疑似病例。
确证试验包括:梅毒螺旋体暗视野检查、梅毒螺旋体抗原血清试验等。
非梅毒螺旋体抗原血清试验包括RPR、TRUST等。
1。
2024版梅毒诊断标准及处理原则(GB15974

通过腰椎穿刺术采集脑脊液标本。
检测项目
结果判断
包括脑脊液常规、生化检查、梅毒螺旋体暗 视野显微镜检查、非螺旋体抗原血清试验和 螺旋体抗原血清试验等。
若脑脊液中检测到梅毒螺旋体或其相关抗体 阳性,提示梅毒已侵犯中枢神经系统,需进 行相应治疗。
04
CATALOGUE
临床诊断标准及处理原则
疑似病例判定标准
05
CATALOGUE
预防与控制策略
加强宣传教育,提高公众认知度
普及梅毒防治知识
通过各类媒体和宣传渠道,广泛传播 梅毒的危害、传播途径、预防措施和 治疗方法等基本知识。
倡导健康生活方式
积极倡导健康性行为方式,避免不洁 性行为,减少梅毒传播的风险。
提高重点人群认知度
针对青少年、育龄妇女、流动人口等 重点人群,开展有针对性的宣传教育 活动,提高其梅毒防治意识和能力。
高危人群及影响因素
高危人群
性活跃人群、多个性伴侣者、性工 作者、同性恋者、HIV感染者等是 梅毒的高危人群。
影响因素
不洁性行为、多个性伴侣、性伴侣 感染史、免疫力低下、吸毒等因素 均可增加感染梅毒的风险。
02
CATALOGUE
临床表现与分型
早期梅毒(一期、二期)
一期梅毒
通常在感染后2-4周出现单个无痛性溃疡(硬下疳),可伴有局 部淋巴结肿大。
总结与展望
当前存在问题和挑战
诊断标准不统一
目前梅毒的诊断标准在不同地区和医疗机构间存在差异,导致诊 断结果的不一致性和误诊率的增加。
早期梅毒识别困难
梅毒的早期症状不典型,容易被忽视或误诊为其他疾病,从而延 误治疗。
耐药性问题
随着抗生素的广泛使用,梅毒螺旋体对常用抗生素的耐药性逐渐 增强,给治疗带来挑战。
梅毒确诊诊断标准

梅毒确诊诊断标准
梅毒的确诊诊断通常根据以下标准:
1. 医疗历史和症状:患者可能有接触梅毒性接触源的途径,如性传播、母婴传播等,以及梅毒感染的常见症状,如无痛性潮红、溃疡、疹子等。
2. 实验室检测:常用的实验室检测方法包括暗视野显微镜检查(Dark-field microscopy)、血清特异性抗体检测(如血浆透
明法或酶联免疫吸附试验ELISA法)以及血液检查等,这些
检查可帮助确认体内是否存在梅毒螺旋体。
3. 阴道分泌物和尿液检查:这些检查通常用于检测女性生殖道是否感染,通过检查分泌物或尿液中的梅毒螺旋体来诊断梅毒。
4. 组织检查:在一些病例中,可能需要进行皮肤或黏膜活体活检或切片来确定梅毒的确诊。
请注意,这些标准仅供参考,实际的诊断应由医生根据患者的病史、症状和实验室检查结果综合判断。
梅毒疫情报告要求

50
报告卡填写的注意事项
梅毒、淋病、生殖道衣原体 感染病例均不得报告“临床 诊断病例”
51
报告卡填写的注意事项
尖锐湿疣及生殖器疱疹 可以报告“临床诊断病
例”
52
报告卡填写的注意事项
同一个病人患有多种性病 时,需每一种性病填写一 张报告卡
53
报告卡填写的注意事项
梅毒、淋病的“疑似病 例”报告,在没有得到 确证或排除时,应长期 保留
29
隐性梅毒诊断标准
确诊病例-实验室诊断病例
• 病史:性接触史/性伴感染史 • 临床表现:无任何梅毒症状与体征 • 实验室检查
• 非梅毒螺旋体血清学试验RPR/TRUST阳性;和 • 梅毒螺旋体血清学试验TPPA/TPHA/TP-ELISA阳性;和
• 脑脊液检查(WBC、蛋白量)无异常
疑似病例-疑似病例
31
32
33
34
35
36
疫情报告规范要求
37
疫情报告规范要求
病例报告的概念
指提供性病诊疗服务的医疗机构,其工 作人员在日常诊疗工作中,每诊断一例新 发或初发性病病例或新诊断病例,在规定 的时限内向指定疫情管理机构报告病例或 进行网络录入的过程。
38
疫情报告要求
病例报告的本质
• 本质属性:医疗机构的就诊病例报告 • 管理核心:本级皮肤病防治机构
54
55
56
谢 谢!
57
母亲:TP阳性、TRUST 1︰ 2 新生儿:TP阳性、TRUST 1︰ 8
诊断:胎传梅毒疑似病例
9
没有分期分型
诊断:梅毒 没有分期分型
10
分期分型错误
陈旧性梅毒
国家5种监测性病报病要求

国家5种监测性病报病要求国家对监测性病进行报告要求是为了及时了解疾病的流行趋势、有效预防和控制疾病的传播,保障公众的健康。
下面将介绍国家对5种常见性病的监测和报告要求。
1.梅毒监测和报告要求:梅毒是一种由梅毒螺旋体引起的性病,其监测和报告要求主要包括以下几个方面:(1)定点医疗机构要确诊并报告梅毒患者的基本信息,包括性别、年龄、职业等;(2)对于已经感染梅毒的人员,要进行相关的流行病学调查,了解感染途径、传播方式等;(3)要采集梅毒患者的血样进行实验室检测,确诊患者的梅毒感染情况。
2.淋病监测和报告要求:淋病是由淋球菌引起的性传播疾病,其监测和报告要求主要包括以下几个方面:(1)医疗机构要及时报告淋病患者的基本信息,包括性别、年龄、职业等;(2)对于已经感染淋病的人员,要进行流行病学调查,了解感染途径、传播方式等;(3)要进行淋球菌的分离培养和鉴定,确诊患者的淋病感染情况。
3.艾滋病监测和报告要求:艾滋病是由人类免疫缺陷病毒(HIV)引起的一种严重的免疫系统疾病,其监测和报告要求主要包括以下几个方面:(1)定点医疗机构要报告艾滋病患者的基本信息,包括性别、年龄、职业等;(2)对于已经感染HIV的人员,要进行艾滋病病毒的检测,了解感染途径、传播方式等;(3)对艾滋病患者进行随访,及时了解患者的病情,提供相关的医疗服务。
4.妇科感染监测和报告要求:妇科感染包括阴道炎、宫颈炎、附件炎等,其监测和报告要求主要包括以下几个方面:(1)医疗机构要报告妇科感染患者的基本信息,包括性别、年龄、职业等;(2)对于已经感染妇科感染的人员,要进行相关的流行病学调查,了解感染途径、传播方式等;(3)进行宫颈涂片、阴道分泌物的实验室检查,确诊患者的妇科感染情况。
5.生殖道感染监测和报告要求:生殖道感染主要包括滴虫病、衣原体感染等,其监测和报告要求主要包括以下几个方面:(1)医疗机构要报告生殖道感染患者的基本信息,包括性别、年龄、职业等;(2)对于已经感染生殖道感染的人员,要进行相关的流行病学调查,了解感染途径、传播方式等;(3)进行分泌物、尿液等样本的实验室检查,确诊患者的生殖道感染情况。
性病诊断要点和病例报告要求

3. 以下情况的新生儿出生时不报病, 不随访:
①如果生母在妊娠前患有梅毒,经正规治疗(使用 苄星青霉素或头孢曲松药物治疗),在妊娠前已达 到梅毒血清学治愈(即非特异性抗体试验阴性), 或梅毒 血清固定,排除了再感染。新生儿梅毒血清 特异性抗体试验与非特异性试验均阴性。
例
疑
似
病 例
其他病例
婚或 婚内),或性 物; 女性宫颈粘液
伴(配偶 感染史, 脓性分泌 物。肛交
患者也可能不 提供 者直肠粘液脓 性分
真实病史或无法询 泌物。新生儿眼结
问到病史
膜脓性分泌物
实验室检测 无
●临床疑似患者取分泌物 ,涂 片,做革兰染色镜 检,可见典 型的多形核 白细胞内革兰阴性 双球 菌。
体细胞培养阳性
无临床症状(多数女性 无症 状)
生殖道沙眼衣原体感染病例报告要 求
硬下疳(性接触部位软骨样硬度 的无 痛性溃疡),可伴有近卫淋
巴结无痛性 肿大
●梅毒血清非特异性抗体试验阳性,未做特异性试验;或●梅毒血清特异性 抗 体试验阳性,未做非特异性试验(或非特异性试验阴性)
确诊病例
疑似病例
二期梅毒
同上
性接触史(包括非婚或婚内 ), 或性伴(配偶)感染 史,患者也 可能不提供真 实病史或无法询问 到病史
或不 明
无或有胎传梅毒症 状与 体征(婴 幼儿)
TPPA阳性(18月龄及以上婴幼儿)
(一)胎传梅毒诊断与报病要求
1. 报告首诊病例,首次诊断的胎传梅毒疑似 病例、确诊病例均须报告。对于胎传梅毒疑 似病例,应随访,根据随访结 果做出订正。 有证据表明的已明确诊断的胎传梅毒病例复 诊、多处就诊、随访检测者(包括年度内、跨 年度、跨地区) 不报告。
梅毒诊断及疫情报告

• TPPA/TPHA
• 应取婴儿静脉血,而非脐带血检测
• 以下情况不做胎传梅毒诊断,
•
也不作为胎传梅毒病例报告
• 生母患过梅毒,经过合适的、规范的长效青霉 治
• 疗, RPR/TRUST阳性,但滴度很低(在1︰4及以
• 下);
• 所生婴儿没有任何症状与体征, RPR/TRUST 阳性,
• 但滴度很低(在1︰4及以下), TPPA/TPHA阳性,
• 关于胎传梅毒的诊断 • 50%以上的胎传梅毒出生时没有临床症状 • 过去认为在孕妇怀孕的4个月内孕妇不会将梅毒传 • 染给胎儿,现在发现,在怀孕的任何时期均有可 • 能传染给胎儿 • 在哺乳期仅当哺乳妇女乳头有梅毒皮损时会将梅 • 毒传染给新生儿或婴儿 • 胎传梅毒诊断应根据其生母的病史、临床表现、 • 实验室检测结果,新生儿或婴儿的病史、临床表 • 现、实验室检测结果进行诊断
• 隐性梅毒病例报告要求 • 有梅毒临床表现不能报告为隐性梅毒 • 仅分实验室诊断病例与疑似病例 • 无临床诊断病例 • 无病原携带病例 • 无阳性检测病例 • 复诊病例不报告 • 随访病例不报告 • 跨年度随访血清检查阳性者不报告 • 不能将无症状的胎传梅毒报告为隐性梅毒
• 关于胎传梅毒的诊断 • 怀疑感染梅毒的新生儿或婴儿应在出生时、生后3个月、6 • 个月、12个月、18个月做梅毒血清学检查 • 检查RPR滴度很重要,母亲与新生儿或婴儿最好在同一个 • 实验室进行检测,如果新生儿或婴儿的滴度高于母亲提示 • 有胎传梅毒 • 如果抗体来源于母亲,一般地,婴儿在3个月RPR滴度开 • 始下降,在6个月成为阴性。如果6个月后RPR仍然阳性, • 应做进一步检查 • 如果出生后18个月,TPPA检测结果为阳性,可诊断为胎 • 传梅毒 • 出生时梅毒血清检测阴性时不能排除为胎传梅毒,因有窗 • 口期。如果怀疑婴儿感染梅毒,在出生后3个月应重复做 • 梅毒血清检测
梅毒诊断与报告

治疗与预防的注意事项
规范治疗
治疗梅毒需要到正规医院接受规范治疗,避免滥 用抗生素导致耐药性的产生。
定期随访
治疗后需要定期随访,及时发现并处理病情变化 。
心理支持
梅毒感染者需要接受心理支持,减轻因疾病带来 的心理压力和困扰。
04
梅毒报告的目的与要求
报告的目的和意义
1
监测和评估梅毒疫情和流行趋势,为制定预防 和控制策略提供依据。
案例二:梅毒的预防与控制
总结词
该案例探讨了如何预防和控制梅毒在社区中的传播。
详细描述
在一个大型城市中,由于性病传播的普遍性,梅毒病例不断增加。当地卫生部门采取了多项预防和控 制措施,包括加强宣传教育、提供免费的性病检查服务、推广使用安全套等。这些措施有效地控制了 梅毒在该地区的传播,降低了发病率。
疗效评估
治疗后,需要对病情进行定期检查,以评估治疗效果。一般情况下,血清学检测 可以反映治疗效果。
预防措施及实施
健康教育
01
加强有关梅毒的宣传教育,提高公众对梅毒的认知和预防意识
。
安全性行为
02
提倡安全性行为,使用避孕套等措施可以降低感染梅毒的风险
。
孕产妇筛查
03
对孕产妇进行梅毒筛查,阳性者及时治疗,以避免母婴传播。
骨关节表现
关节疼痛、肿胀等。
淋巴结肿大
常常出现在全身各个部位,尤其是腹股沟 和腋窝。
实验室诊断
暗视野显微镜检查
在显微镜下观察活的梅毒螺旋体。
非螺旋体抗原血清学试验
检测血清中的抗心磷脂抗体。
螺旋体抗原血清学试验
检测血清中的抗梅毒螺旋体抗体。
脑脊液检查
检测脑脊液中的细胞计数、蛋白定 量等指标。
梅毒诊断和报告标准

确诊病例: 符合诊断条件之一者 1.A+B1+B2+B3+B4+C1+C2+C3+C4。 2.B1+B2+C2+C1。 3.B1+B3 +C2+C1。 4. B1+B4+C1+C2。 5. B1+B2+C2+C3+C4; 或B1+B3+C2+C3+C4; 或B1+B4+C2+C3+C4。 6.A+B1+B2+C2;A+B1+B3+ C2;或A+B1+ B4+C2。无条件开展脑脊液检查。 7.B1+B2+C4。
三期梅毒的诊断报告标准
疑似病例: 符合诊断条件之一者 1.A+B1+B2+B3+B4+C1。无条件开展梅毒螺 旋体抗原血清试验、脑脊液检查和组织病理检查。 2.A+B1+B2+C1。无条件开展梅毒螺旋体抗原 血清试验、脑脊液检查和组织病理检查。 3.A+B1+B3+C1。无条件开展梅毒螺旋体抗原 血清试验、脑脊液检查和组织病理检查。 4.A+B1+B4+C1。无条件开展梅毒螺旋体抗原 血清试验、脑脊液检查和组织病理检查。 5.B1+B2+C1;或B1+B3+C1;或 B1+B4+C1。 无条件开展梅毒螺旋体抗原血清试验、脑脊液检 查和组织病理检查。
二期梅毒的诊断条件:
C.实验室检查: C1:暗视野显微镜检查:二期皮损尤其扁平 湿疣、湿丘疹及黏膜斑,易查见梅毒螺旋体。 C2:非梅毒螺旋体抗原血清学试验阳性。 C3:梅毒螺旋体抗原血清学试验阳性 二期梅毒的血清学试验诊断原则:非梅毒螺 旋体抗原血清学试验RPR/TRUS,梅毒螺旋体抗原 血清学试验TPPA/TPHA/TP-ELISA必须同时检测, 结合检测结果做诊断。
一期梅毒的血清学试验诊断原则:非梅毒螺旋 体抗原血清学试验(RPR或TRUS),梅毒螺旋体 抗原血清学试验(TPPA或TPHA或TP-ELISA必须同 时检测,结合检测结果做诊断。
梅毒的诊断要点和报告要求
梅毒诊断和汇报执行标准
梅毒诊断标准依据WS273-202X。
梅毒诊断分为一期、二期、三期、隐性和胎传梅毒。
梅毒诊断原则应依据流行病学史、临床表现及实验室检查等进行综合分析。
1. 梅毒螺旋体抗原血清试验包含TPPA、ELISA、快速免疫层析法等;非梅毒螺旋体抗原血清试验包含RPR、TRUST、VDRL等。
2. 梅毒血清学检测结果的临床意义:
TPPA〔-〕,RPR/TRUST〔-〕排解梅毒,〔一期梅毒的早期〕;
TPPA〔-〕,RPR/TRUST〔+〕生物学假阳性;
TPPA〔+〕,RPR/TRUST〔-〕早期梅毒经医治后;
TPPA〔+〕,RPR/TRUST〔+〕现症梅毒〔梅毒孕妇所生的婴儿除外〕。
3. 病例汇报要求:
①应汇报的病例:首诊病例;再次新发感染的病例;未曾汇报过的病例。
②不应汇报的病例:复诊病例;随访复查病例;术前、孕产妇、献血人员梅毒筛查阳性者,不马上作为隐性梅毒诊断与汇报,应做进一步确证。
淋病的诊断要点和汇报要求。
梅毒诊断和报告标准

一期梅毒的诊断条件
A.流行病学史 有多性伴,不安全性行为,或性伴有梅毒感
染史。 B.临床表现:
硬下疳:潜伏期一般为2~4周。一般为单发, 但也可多发;直径约1cm~2cm,圆形或椭圆形浅 在性溃疡,界限清楚、边缘略隆起,疮面清洁; 触诊基底坚实、浸润明显,呈软骨样的硬度;无 明显疼痛或触痛。多见于外生殖器部位。 (诊断要 点:硬下疳)
3.既往有梅毒病史,经过长效青霉素规范治疗,且通过足 够时间随访后判为治愈者,本次就诊时明确有新的性接触史 而再次感染,出现二期梅毒皮损表现,在本医疗机构被诊断 的
4.既往有生殖器部位溃疡(硬下疳)病史,但未被诊断为 一期梅毒,经病情发展后出现皮损被诊断为二期梅毒的。
5.既往被诊断为一期梅毒,经过治疗,但治疗不恰当,而 出现二期梅毒皮损,诊断为二期梅毒的。
2.如果就诊病例生殖器部位有溃疡表现(疑似硬下 疳),非梅毒螺旋体抗原血清试验阳性,而梅毒螺旋体 抗原血清试验阴性,此时,需要再次进行梅毒螺旋体抗 原血清试验,或在不同试验室进行检测,以防技术性假 阴性;或进行随访复诊,间隔一定时间(如1~4 周)后 再次检测。如果多次梅毒螺旋体抗原血清试验阴性,或 间隔一定时间开展梅毒螺旋体抗原血清检测结果仍为阴 性,在没有治疗的情况下,可排除梅毒感染。
害状况,不具确诊作用;通过检测滴度评估治疗效果, 不能依据滴度对梅毒进行诊断,认为滴度高(1:8以上) 就是梅毒,滴度低(1:8以下)就不是梅毒。
梅毒血清检测方法
梅毒的血清学检测项目 二、梅毒螺旋体抗原血清试验(特异性试验)包括: TPPA:梅毒螺旋体颗粒凝集试验(金标准) TPHA:梅毒螺旋体血凝试验 FTA-ABS:荧光螺旋体抗体吸收(试验) TP-ELISA:梅毒螺旋体酶联免疫吸附试验 意义: ----检测梅毒特异性抗体; ----如果阳性,表明曾经感染过梅毒,但无法识别是过去感染,还
梅毒诊断标准及疫情报告

a.查阅资料:门诊病(日志)历登记本性病诊 断依据(如病史的记录、临床表现记录、实验室 结果时等)诊断的病例分类、传染病报告卡的填 写的情况特别是梅毒分期的填写及是否有梅毒填 写逻辑错误。必要时到所在医疗机构报病科室核 对传染病登记本。
亦可阴性,梅毒螺旋体抗原试验为阳性。 b. 组织病理检查:有三期梅毒的组织病理变化 c. 脑脊液检查:神经梅毒:淋巴细胞≥10×10(上标
始)6(上标终)/L,蛋白量>50mg/dL,VDRL试验阳性。 疑似病例:具备4.3.1及4.3.2为疑似病例。 确诊病例:疑似病例加4.3.3任何一项为确诊病例。
梅毒核查工作完结后,立即将相关 数据输入到中国疾病预防控制中心 性病控制中心网络上,并写好核查 总结上报
b. 口腔可发生粘膜斑,尚可出现眼损害、骨损害、内脏及神经系 统损害等。
c. 全身可出现轻微不适及浅表淋巴结肿大。 3.实验室检查:
a. 暗视野显微镜检查:二期皮疹尤其扁平湿疣、湿丘疹及粘膜斑, 易查见梅毒螺旋体。
b. 梅毒血清学试验(非梅毒螺旋体抗原试验及梅毒螺旋体抗原试 验)为强阳性。
疑似病例:具备1及2为疑似病例。 确诊病例:疑似病例加3任何一项为确诊病例。
b.访谈相关科室(如皮肤性病科、泌尿科、 妇产科等)医生,是否接受过省级培训查看 培训证、是否掌握国家性病诊断标准与报告 病历类要求、实验室常用的梅毒筛查方 法),报病过程中存在的问题。
c.实验室记录核对:访谈实验室工作人员, 了解核查病种的实验室检测方法、使用的试 剂与仪器设备,并将下载的病例与实验室日 志记录结果进行核对。对于胎传梅毒,需核 对其生母梅毒实验室检测结果。
梅毒实验室诊断标准

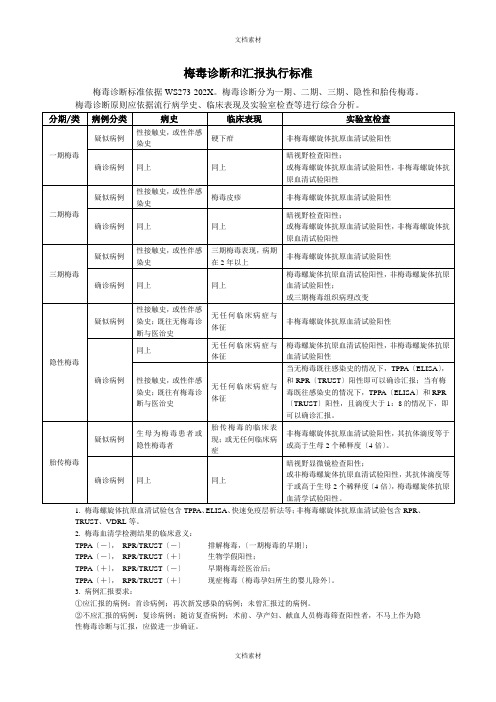
一、梅毒分类诊断标准(一)一期梅毒的诊断标准。
1、病史:有性接触史或性伴感染史。
2、临床表现:具有符合相应特征的硬下疳、腹股沟淋巴结肿大。
3、实验室检查:硬下疳组织渗出液或淋巴结节穿刺液:TP暗视野检查阳性;或RPR(或TRUST)阳性和TPPA(或TPHA或TP-ELISA)阳性。
同时符合1、2、3为确诊病例。
同时符合1、2,以及实验室检查RPR(或TRUST)阳性,未做TPPA(或TPHA或TP-ELISA或TP暗视野检查)或结果为阴性的为疑似病例。
(二)二期梅毒的诊断标准1、病史:有性接触史或性伴感染史或输血史。
2、临床表现:病期2年内,多为无症状性、暗红色、符合相应特征的多形性皮损,尤其掌趾部位的暗红斑或鳞屑性丘疹,也可出现其它损害(关节、眼、内脏等)。
3、实验室检查:皮损如扁平湿疣、湿丘疹、粘膜斑等:TP暗视野检查阳性;或RPR(或TRUST)阳性,同时TPPA (或TPHA或TP-ELISA)阳性。
同时符合1、2、3为确诊病例。
同时符合1、2,以及实验室检查RPR(或TRUST)阳性,未做TPPA(或TPHA或TP-ELISA)的为疑似病例。
(三)三期梅毒的诊断标准。
1、病史:有性接触史或性伴感染史或输血史或一、二期梅毒史。
2、临床表现:病期2年以上。
有如下特征中的任一项表现,包括皮肤黏膜损害如结节梅毒疹、树胶肿,上腭、鼻中隔等穿孔性损害;骨、眼损害,其它内脏损害;神经梅毒;心血管梅毒。
3、实验室检查:RPR(或TRUST)阳性,同时TPPA (或TPHA或TP-ELISA)阳性;或脑脊液检查:WBC≥10×106/L,蛋白>500mg/L,并排除其它引起这些异常的原因。
或三期梅毒组织病理变化。
同时符合1、2、3为确诊病例。
同时符合1、2,以及实验室检查RPR(或TRUST)阳性,未做TPPA(或TPHA或TP-ELISA)脑脊液检查或组织病理检查的为疑似病例。
(四)隐性梅毒的诊断标准。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
梅毒诊断和报告执行标准
梅毒诊断标准根据WS273-2007。
梅毒诊断分为一期、二期、三期、隐性和胎传梅毒。
梅毒诊断原则应根据流行病学史、临床表现及实验室检查等进行综合分析。
1. 梅毒螺旋体抗原血清试验包括TPPA、ELISA、快速免疫层析法等;非梅毒螺旋体抗原血清试验包括RPR、TRUST、VDRL等。
2. 梅毒血清学检测结果的临床意义:
TPPA(-),RPR/TRUST(-)排除梅毒,(一期梅毒的早期);
TPPA(-),RPR/TRUST(+)生物学假阳性;
TPPA(+),RPR/TRUST(-)早期梅毒经治疗后;
TPPA(+),RPR/TRUST(+)现症梅毒(梅毒孕妇所生的婴儿除外)。
3. 病例报告要求:
①应报告的病例:首诊病例;再次新发感染的病例;未曾报告过的病例。
②不应报告的病例:复诊病例;随访复查病例;术前、孕产妇、献血人员梅毒筛查阳性者,不立即作为隐性梅毒诊断与报告,应做进一步确证。
淋病的诊断要点和报告要求。
