真菌性角膜炎(角膜真菌病)
真菌性角膜炎护理查房PPT

第五部分:真菌性角膜炎的治疗进展
研究现状:真菌性角膜炎的研究进展中 ,新技术、新药物和新方法的应用正在 被广泛探索,但目前为止,治疗仍然是 困难的。
谢谢您的观赏 聆听
第四部分:真菌性角膜炎的并发症
眼球炎:角膜炎症会波及到眼球的其他 部位,如巩膜、虹膜和眼内等。 视力下降:真菌性角膜炎是导致视力下 降的主要病因之一。
第四部分:真菌性角膜炎的并发症
角膜穿孔:在重症真菌性角膜炎患者中 ,角膜穿孔是可能存在的并发症之一。
第五部分:真菌性角膜炎的 治疗进展
第五部分:真菌性角膜炎的治疗进展
第三部分:真菌性角膜炎的预防
定期检查:近视、糖尿病、类固醇使用 、免疫力低下等人士需要进行眼部检查 。 防护措施:避免与患者分享眼部用品、 注意卫生防护等,有助于预防交叉感染 。
第三部分:真菌性角膜炎的预防
生活习惯:注意眼部清洁,使用干净的 洁面用品等,有助于预防感染的发生。
第四部分:真菌性角膜炎的 并发症
病因:真菌性角膜炎通常由病原真菌感 染引起,与开放性眼部损伤、角膜移植 和长期应用激素药物等因素有关。
第一部分:什么是真菌性角膜炎
检查诊断:确诊真菌性角膜炎需要进行 眼部检查和眼部真菌培养。
第二部分:真菌性角膜炎的 护理
第二部分:真菌性角膜炎的护理
物理治疗:干净湿润的温布湿敷和热敷 可能有助于减轻症状。 药物治疗:局部使用抗真菌药物可有效 控制真菌的繁殖,如氟康唑、伊曲康唑 等。
第二部分:真菌性角膜炎的护理
个人防护:注意眼部清洁和避免与患者 分享眼部用品等,有助于避免交叉感染 。 注意事项:使用药物时需要遵守医嘱、 注意药品的质量和保质期、避免频繁换 药等。
真菌性角膜炎的护理

杨阳
一、定义
是由致病真菌引起的感染性角膜病
二、病因及发病机制
1、常发生于植物引起的角膜外伤后,如农民 在温热潮湿环境收割农作物时外伤;有的则 发生于长期应用广谱抗生素、糖皮质激素和 机体抵抗力下降者。 2、常见的致病菌有镰刀菌和曲霉菌,还有念 珠菌属、青霉菌属、酵母菌等。
皮 质 激 素 的 药 物 史 。 和 糖 素 生 抗 谱 广 用 应 期
3、辅助检查
1、角膜刮片可发现真菌菌丝,为早期诊断提 供依据。 2、病变区角膜活检,可提高培养和分离真菌 的阳性率。
4.心理-
ቤተ መጻሕፍቲ ባይዱ
长 叶 擦 伤 ; 了 解 病 人 有 无
枝 角 膜 被 谷 粒 弹 伤 、 植 物
如 价 病
评
⒈
人 有 无
健 康
植 物 外 伤 史
史
⒉身体状况
⑴症状:病程进展相对缓慢,呈亚急性,直 觉症状较轻,有轻度畏光、流泪,伴视力下 降。 ⑵体征:体征较重,眼部充血明显,角膜病 灶呈灰白色或黄白色,表面微隆起,外观干 燥而欠光滑,似牙膏样或苔垢样;
真菌性角膜炎诊疗体会论文

真菌性角膜炎的诊疗体会【摘要】目的:探讨真菌性角膜炎的临床治疗方法及效果。
方法:对2008 -2013年我院收治的32例真菌性角膜炎患者的临床资料进行回顾性分析。
结果:在早期正确诊断的基础上,经过局部及全身联合用药。
32例真菌性角膜炎病灶小于4mm*4mm无前房积脓或少量积脓4-12周不等而全愈,患者遗留不同程度的角膜薄翳、斑翳或白斑。
其中视力在4.7以上的8例,在4.3-4.6的10例,在4.0-4.2的8例,数指到4.0者4例。
另有两例因病程长、病情重治疗无效,行眼内容物剜除术,半年后随访无一例复发。
结论:真菌性角膜炎能够早期诊断、尽早应用抗真菌药物,是缩短疗程、提高疗效的关键。
【关健词】真菌性感染;角膜炎;治疗及疗效【中图分类号】r772 【文献标识码】a 【文章编号】1004-7484(2013)05-0781-02真菌性角膜炎是一种由致病真菌感染所致的致盲率非常高的感染性角膜疾病。
由于近年来广谱抗生素、糖皮质激素、免疫抑制剂等药物的广泛应用及隐形眼镜的不当使用,aids ,糖尿病,系统性免疫缺陷病等免疫低下人群的增加使真菌性角膜炎的发病率不断升高(1)。
本文收集我院2008年至2013年收治的32例真菌性角膜炎患者的临床资料进行回顾性分析,现将其结果报告如下。
1 资料和方法1.1 一般资料收集我院2008 年9 月~2013 年04月经我院病灶刮片染色镜检找到真菌菌丝或孢子或镜检未找到但经共焦显微镜到真菌菌丝断的32 例(33只眼)真菌性角膜炎患者。
31 例为单眼发病,1例为双眼发病,男23例,女9 例;年龄最大72岁,最小25岁;农民30例,无业者2例;植物划伤23例,异物造成角膜外伤5例,原因不明者4 例,合并细菌感染者6例,当地医院延误诊断使病情加重者20例;病程最长34d,最短5d。
患病早期均表现为轻微的患眼痛、异物感、畏光、流泪分泌物增多。
眼部检查:患眼视力0.4 者3 例,0.2、0.3 者各8 例,数指到0.1 者10 例,手动1例,光感2例。
真菌性角膜炎患者的临床特征及病原菌分布

真菌性角膜炎患者的临床特征及病原菌分布田甜;田鹏鹏【摘要】目的::分析真菌性角膜炎的临床特征及病原菌的分布,为临床诊疗提供依据。
方法:回顾性分析2012-01/2015-07在长江大学附属第一医院诊治的98例98眼真菌性角膜炎患者的临床资料。
结果:真菌性角膜炎最主要由植物外伤引起,其次是糖皮质激素的应用及隐形眼镜的不当使用。
几乎所有患者出现菌丝苔被、伪足、免疫环、卫星灶等体征,少数患者出现内皮斑和前房积脓。
真菌性角膜炎的致病菌主要以镰刀菌属为主(73.5%),其次为曲霉属(13.2%)、念珠菌属(9.2%),其他菌属4.1%。
65例65眼患者在选择5%那他霉素滴眼液后治愈,15例15眼患者病情明显好转,其余18例18眼患者病情无明显好转,联合伏立康唑后13例13眼病情好转,5例5眼病情继续恶化,最终3例3眼羊膜遮盖,2例2眼眼球摘除。
结论:真菌性角膜炎在荆州地区的主要流行菌种为镰刀菌。
那他霉素眼液可作为临床预防和治疗真菌性角膜炎首选药物。
临床医师应加强对真菌性角膜炎的了解,以便早期诊断和及时治疗。
%AIM: To investigate the cIinicaI characteristics and distribution of pathogens in patients with fungaI keratitis and to provide evidence for diagnosis and treatment of this disease. METHODS:The cIinicaI data of 98 cases (98 eyes) with fungaI keratitis from January 2012to JuIy 2015 in the First AffiIiated HospitaI of Yangtze University were retrospectiveIy reviewed. RESULTS:The main cause for fungaI keratitis was corneaI injury by pIants. The inappropriate use of contact Ienses and gIucocorticoids therapy were the next cause. AImost aII of the patients had hyphae moss, pseudopodia, immune ring, and sateIIite signs. A few of patients had endotheIiaI pIaque and anterior chamber empyema. Themajority pathogens of fungaI keratitis was Fusarium spp(73. 5%),foIIowed by Aspergillus spp (13. 2%),Candida spp(9. 2%) and others(4. 1%). Sixty-five patients (65 eyes) treated with 5% natamycin were cured. The condition of 15 patients was improved. Eighteen patients were invaIid, in which 13 patients became better and 5 patients became worse after voriconazoIe was added into the therapy, Ieading to amniotic membrance cover in 3 patients and eyebaII removaI in 2 patients at Iast. CONCLUSION: Fusarium genus is the predominant pathogen for fungaI keratitis in Jingzhou. Natamycin can be used as the preferred drug for the prevention and treatment for fungaI keratitis. The cIinicians shouId pay attention to the fungaI keratitis, in order to earIy diagnosis and timeIy treatment.【期刊名称】《国际眼科杂志》【年(卷),期】2016(000)001【总页数】3页(P124-126)【关键词】真菌性角膜炎;病原菌;那他霉素;回顾性分析【作者】田甜;田鹏鹏【作者单位】434000 中国湖北省荆州市,长江大学附属第一医院眼科;434000 中国湖北省荆州市,长江大学附属第一医院检验科【正文语种】中文·临床报告·Citation:Tian T, Tian PP.Clinical characteristics and distribution ofpathogens in fungal keratitis.GuojiYankeZazhi(IntEyeSci) 2016;16(1):124-126目的:分析真菌性角膜炎的临床特征及病原菌的分布,为临床诊疗提供依据。
真菌性角膜炎诊疗论文

真菌性角膜炎的诊疗体会摘要:目的:探讨真菌性角膜炎的诊断与治疗。
方法:对23例真菌性角膜炎患者的病例进行整理和分析。
结果:治愈19例,占83%,好转4例,占13%,无效1例,占4%。
结论:详细询问病史,及早行涂片镜检,氟康唑多途径给药辅以角膜营养,取得比较好的疗效。
关键词:角膜炎;真菌;诊疗【中图分类号】r772.21【文献标识码】b【文章编号】1672-3783(2012)11-0185-01真菌性角膜炎是一种由致病菌引起的致盲率极高的感染性角膜病。
真菌性角膜炎在临床上起病相对缓慢、病程迁延不易早期诊断而且容易误诊,常因诊断不及时和治疗不当而造成角膜穿孔失明,严重时导致眼球摘除。
自20世纪以来随着发病率的逐年增高,危险性也越来越受重视。
在我国常见的致病菌主要是镰孢菌属、曲霉菌属、青霉菌属、念珠菌属、酵母菌等[1]。
发病情况南方多于北方,夏秋农忙季节较多,农民占多数。
1资料与方法1.1临床资料:本组23例,男16例、女7例,年龄16-58岁,均为单眼发病,其中农民20例、城市居民3例,发病前曾有较明显的植物性外伤18例,戴角膜接触镜者2例,3例原因不明。
1.2眼部情况:右眼15例、左眼8例患眼视力:光感至0.1不等。
临床表现:所有病例均有一定程度的眼痛、畏光、异物感、流泪等刺激症状,角膜呈灰白色,欠光泽,外观干燥而粗糙,表面微隆起,溃疡周围因胶原溶解而出现浅沟,或因真菌抗原抗体反应形成免疫环,有的可见“伪足”或“卫星灶”,其表面的坏死组织无粘性易于刮除。
角膜后可出现斑块状沉着物,且伴有粘稠的前房积脓。
1.3临床诊断:根据角膜外伤史,结合角膜病灶的特征,作出初步诊断,确诊需要实验室检查。
作者采用涂片法,具体操作是表面麻醉后,用无菌园刀片刮除角膜表面的坏死组织后刮取溃疡边缘和底部的坏事组织,将刮取组织经10%koh涂片在显微镜下检查真菌菌丝或/和孢子,阳性即可诊断真菌感染。
对镜检阴性者结合角膜外伤史,典型的临床症状及抗真菌药物治疗有效可帮助诊断。
真菌性角膜炎读书笔记

《真菌性角膜炎》读书笔记一、当前研究热点和进展概述致病真菌的鉴定与分型:随着病原学诊断技术的进步,对真菌性角膜炎的致病真菌进行更为精确的分类和鉴定已成为研究的重要方向。
这有助于理解不同真菌菌株对角膜感染的特异性,从而制定更为针对性的治疗方案。
新型抗真菌药物的研发:针对真菌性角膜炎,新型抗真菌药物的研发是当前研究的重点之一。
包括针对特定真菌靶点的新型抗生素、抗真菌肽等,这些新型药物在提高疗效、减少副作用、避免耐药性的产生等方面具有潜在优势。
早期诊断技术的改进:真菌性角膜炎的早期诊断对于预后至关重要。
研究者正在探索更为快速、准确的诊断方法,如分子生物学技术、生物标志物检测等,以期在疾病早期就进行准确诊断,从而及时采取治疗措施。
免疫疗法与联合治疗的探索:除了传统的抗真菌药物治疗,免疫疗法和联合治疗策略也日益受到关注。
通过调节机体的免疫反应,增强宿主对真菌感染的抵抗能力,结合药物治疗,可能提高治疗效果,加速角膜的愈合。
预防措施和疫苗研究:在真菌性角膜炎的研究中,预防措施和疫苗的开发也是重要的研究方向。
通过疫苗预防真菌感染,将有望降低真菌性角膜炎的发病率,减轻社会和个人负担。
对于《真菌性角膜炎》当前主要集中在致病真菌的鉴定、新型药物的研发、早期诊断技术的改进、免疫疗法与联合治疗的探索以及预防措施和疫苗研究等方面。
随着研究的深入,对于真菌性角膜炎的认识将更为深入,治疗策略也将更为丰富和精准。
二、未来研究方向及发展趋势预测对于《真菌性角膜炎》未来研究及发展趋势呈现出多样化且具有实际意义的前景。
针对此病的防治策略,新兴技术的应用和更深入的病理机制研究将成为重点方向。
在治疗方法上,新的抗真菌药物及其与现有药物的联合应用将是研究焦点,特别是针对耐药菌株的治疗策略。
随着药物研发技术的进步,预期将会有更多高效、低副作用的抗真菌药物问世,提高治愈率并减少并发症的出现。
随着生物技术、分子生物学和遗传学等领域的快速发展,真菌性角膜炎的发病机制将更为深入地被探索。
真菌性角膜炎PPT.

健康指导——心理
真菌性角膜炎的病程较长,容易复发,大多数 最大的难题是什么
运用心理学进行销售时,我们要本着以客户为中心的顾问式销售的原则,本着对客户的需求进行分析,本着对客户的购买负责任的态
度,本着给客户提供一款适合客户需求的汽车的目的,绝不能运用心理学欺骗客户。
患者情绪焦虑、抑郁。患者应树立信心积极配 了解客户的需求是一种崭新的观念,是以客户为中心的基础,以这种观点和理念进行销售,你会取得更长远的、更好的效果。在与客
手术效果图
健康指导——饮食
宜多进含有丰富蛋白质、维生素类和易消化食 物,如瘦肉、鸡蛋、鱼、牛奶等。多吃水果、 蔬菜促进角膜上皮生长及保持大便通畅。另外 应戒烟酒,不要吃煎炸、辛辣、肥腻和含糖分 高的食品。
健康指导——生活
应注意眼部卫生,不用脏手或脏毛巾擦眼睛。 眼中进入了异物千万不要用手揉眼,注意个人 卫生,修建指甲、头发、勤洗手、保持患者床 位整齐清洁,特别注意保持枕头清洁。
户接触的时候,一方面是问,还有一方面就是听。可能有的人会说,听有什么难的?要知道听也有讲究。你会不会听,你自己没感觉
合治疗 ,客户知道。如果你在很好地听他讲,客户认为你很尊重他;如果客户在讲,你三心二意,客户会认为你不尊重他。我们的目的是让
客户尽快地购买,所以每一个环节你都要处理好,其中之一就是要会聆听。 【案例】 2、知道晕厥的症状。 第二课时 摔伤碰破后的救护 智商测试主要用来测试学龄儿童的智力。作为面试者,可以使用各种专门用于工作的测试来考核应聘者的口头表达、抽象思维和数据 推理能力,通常这些测试比较复杂。国际上普遍看好的工商管理类研究生入学考试成绩(GMAT),已成为进入名牌商学院的必要条 件。 乘船要做到二要三不要: 性格测试的种类很多,包括口头表达、眼力测试和笔试在内的所有测试。进行性格测试是基于这样一种观点,性格的许多方面是可以 测量的,应聘者具备某些性格特征与否直接与他或她是否适合某工作、能否成功相关。为了真正有效地利用这种测试,需要首先明确 工作岗位的具体要求和适合该岗位的性格特征。 在3号位主要应介绍的是后排座的空间和它的舒适性。
眼科真菌性角膜炎诊疗技术

眼科真菌性角膜炎诊疗技术真菌性角膜炎(funga1keratitis)是严重的致盲性眼病,由于发病与植物外伤有关,中国是农业大国,目前真菌性角膜炎已成为我国部分地区首位的感染致病菌。
一、真菌的一般特性真菌是一种真核细胞微生物,细胞结构比较完整,有细胞壁和完整的核,少数为单细胞,大多为多细胞,由丝状体和抱子组成。
真菌种类繁多,有10余万种,引起人类疾病约200余种,有报道70余种可引起角膜的感染。
二、真菌的生物学特性真菌与细菌在结构、形态及组成上有很大的差别。
真菌比细菌大几倍至几十倍,体外有一层坚硬的细胞壁,一般由四层不同结构组成,最外层是糖菌类;第二层是糖蛋白;第三层是蛋白质;第四层是几丁质的微原纤维。
各种真菌细胞壁的结构不完全相同,菌丝与抱子外的细胞壁结构也不相同。
单细胞真菌呈圆形或卵圆形,称酵母菌。
多细胞真菌大多长出菌丝与电子,交织成团,称丝状菌或霉菌。
有些真菌可因环境条件的改变,两种形态可以互变。
酵母菌的形态与结构,外形与细胞很相似,以出芽方式繁殖,芽生抱子成熟后脱落成独立体。
角膜很少有酵母菌感染。
丝状菌能长出菌丝,菌丝延伸分枝,长出抱子,各种丝状菌长出的菌丝与泡子形态不同,是鉴别的重要标志。
(一)菌丝真菌的泡子以出芽方式繁殖,逐渐延长至丝状,按菌丝的功能可分为营养菌丝,为部分向下生长深入被寄生的组织或培养基中,吸取和合成养料的菌丝。
按菌丝的结构分为有隔和无隔菌丝两类。
(二)抱子是真菌的繁殖器官,一条菌丝上可长出多个泡子。
在环境适宜的条件下,泡子又可发芽伸出芽管,发育成菌丝体。
电子又分;①分生抱子:由生殖菌丝末漏细胞分裂或收缩形成,也可在菌丝侧面出芽形成;②叶状抱子:由菌丝内细胞直接形成;③抱子囊泡子:为菌丝末漏膨大成抱子囊,内含许多抱子。
三、致病性(1)致病性感染:主要是一些外源性真菌感染,角膜感染以外源性为多见,通过机械刺激和代谢产物作用,引起局部的炎症和病变。
(2)条件致病性真菌感染:常见于眼科长期应用广谱抗生素和糖皮质激素后继发感染。
真菌性角膜炎护理查房PPT

眼部清洁护理
清洁方法:使用无菌棉签或纱布蘸取生理盐水,轻轻擦拭眼部周围皮肤和睫毛
清洁频率:每天至少清洁两次,早晚各一次
注意事项:避免用力擦拭,以免损伤眼部皮肤和睫毛
清洁后护理:使用无菌棉签或纱布蘸取眼药水,轻轻涂抹在眼部周围皮肤和睫毛上,保持眼 部湿润和清洁。
药物治疗护理
药物选择:根据病情选择合适的抗真菌药物 药物剂量:根据患者体重、年龄等因素确定药物剂量 药物使用方法:按照医嘱正确使用药物,注意用药时间、次数等 药物不良反应:观察患者用药后的反应,及时处理不良反应 药物疗效评估:定期评估药物疗效,调整药物治疗方案
视力变化:询问患者视力 变化情况,判断炎症程度
角膜损伤:观察角膜是否 有损伤,判断炎症程度
眼部过敏反应:询问患者 是否有眼部过敏反应,判 断炎症程度
并发症风险评估
评估患者病情:了解患者病情的严重程 度和进展情况
评估患者年龄:年龄较大的患者并发症 风险较高
评估患者免疫状况:免疫功能低下的患 者并发症风险较高
护理效果评价方法
观察患者症状和体征的变化,如疼 痛、红肿、分泌物等
定期进行眼科检查,如角膜厚度、 角膜曲率等
评估患者生活质量,如视力、日常 生活能力等
收集患者反馈,如满意度、舒适度 等
结合临床经验和文献资料,综合评 估护理效果,调整护理方案
护理方案调整建议
根据患者病情变化,调整用药剂量和频率 观察患者眼部症状,调整护理措施 定期评估护理效果,调整护理方案 加强患者教育,提高患者自我护理能力 加强与患者沟通,了解患者需求,调整护理方案
患者及家属教育指导
教育内容:介绍真菌性角膜炎的病因、症状、治疗方法、注意事项等
教育方式:采用口头讲解、书面资料、视频演示等多种方式
真菌性角膜炎

概述
▪ 近20年来真菌性角膜炎的患者不断增加,已经成为重要的致盲性角膜 疾病。目前,认为真菌性角膜炎的增加,主要是由于抗生素及糖皮质 激素的广泛应用,改变了眼局部的微环境,以及农药的大量使用导致 土壤真菌生态平衡破坏所致。同时与眼科工作者对真菌性角膜炎的深 入研究及不断认识,提高了临床诊断水平也有关系。
真菌性角膜炎典型的角膜病变 ▪ 1.菌丝苔被 表现为角膜感染病灶呈灰白色
轻度隆起,外观干燥无光泽,有的为羊脂 状与下方炎症组织粘连紧密
▪。
▪ 2.伪足 在感染角膜病灶周围有伪足,像树 枝状浸润
▪ 3.卫星灶 为角膜大感染灶周围,出现与病 灶之间没有联系的小的圆形感染灶。
▪ 4.免疫环 常表现为感染灶周围的环形浸润 此环与感染灶之间有一模糊的透明带
治疗浅表的角膜感染灶 ▪ 那他霉素难溶于水,临床常用5%混悬液 ▪ 对视网膜有严重的毒性作用
▪ 2.手术治疗 ▪ (1)板层角膜移植术
▪ (2)穿透性角膜移植
其他治疗
▪ 溃疡搔刮清除 碘酊烧灼 ▪ 阿托品散瞳 ▪ 继发青光眼或有角膜穿孔危险时,应用降眼
压药物 ▪ 不能局部应用皮质激素
▪ 本病若能早期诊断早期给予合理的治疗对于轻、中症病例可取得满意 效果。但往往由于误诊、误治,错过时机,导致角膜基质坏死、前房 积脓、眼内炎及青光眼发生,严重者丧失眼球。本病的预后和转归如
流行病学
▪ 真菌性角膜炎在我国的发病呈逐年上升趋 势,这在以农业人口占主要成分的省份更 显得突出。患者中以青壮年男性居多,达 75%以上。农民患者所占比例多达70%以 上。
病因
▪ 1.一般特性 真菌是一种真核细胞微生物, 细胞结构较完整,有细胞壁及完整的核真 菌分为单细胞与多细胞两类。单细胞真菌 呈圆形或卵圆形,常见于酵母菌类,以出 芽方式繁殖多细胞真菌大多长出菌丝与孢 子。有些真菌可因环境条件的改变,两种 形态互相转变称二相性真菌,如球孢子菌 等。各类真菌都可侵犯角膜。丝状菌是角 膜的主要致病菌,各种多细胞真菌的菌丝 与孢子形态不同,是鉴别真菌的重要标志
真菌性角膜炎
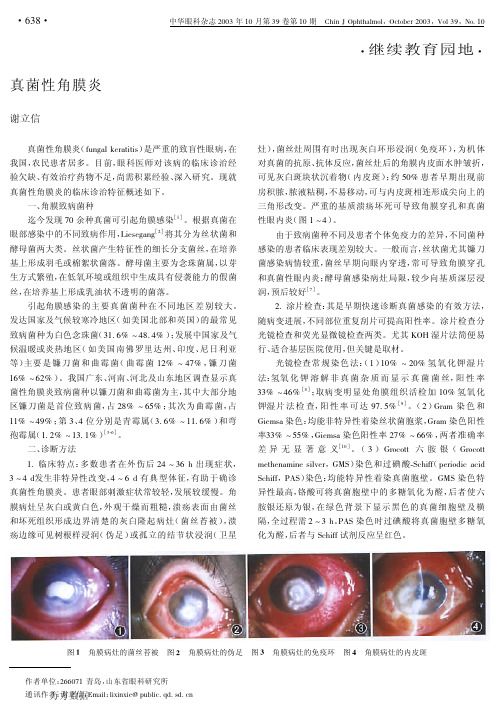
中华眼科杂志 "$$> 年 &$ 月第 >D 卷第 &$ 期! RG*- S I0G<G)+(L+,I3<L2.; "$$>,TL+ >D,ULE &$
·继续教育园地·
真菌性角膜炎
谢立信
! ! 真菌性角膜炎( 81-9)+ :.;)<*<*7)是严重的致盲性眼病,在 我国,农民患者居多。目前,眼科医师对该病的临床诊治经 验欠缺、有效治疗药物不足,尚需积累经验、深入研究。现就 真菌性角膜炎的临床诊治特征概述如下。
;6 培养:角膜刮片或组织培养阳性是诊断真菌感染的 最可靠依据,同时可鉴定真菌菌种。大多数角膜感染的真菌 ; < 内即能生长,部分为 = > ? <,约 ! @ A 真菌需 % 周以上时间 才能生长,因此真菌培养基应保存 ; 周时间[%]。B’C)+,’+< 培养基、血琼 脂 培 养 基 和 巧 克 力 培 养 基 比 较 常 用。 在 室 温 下,加入庆大霉素、不含放线菌酮的 B’C)+,’+< 培养基是最敏 感的眼部真菌分离培养基,阳性率 =%7 > ?D7[E,!5]。血琼脂 培养基适于分离念珠菌、双相菌及部分丝状菌。
·F;D·
荧光显微镜染色 法:( ! )吖 啶 橙 染 色 法:可 快 速 检 测 真 菌,吖啶橙染料与真菌 "#$ 结合,在黑色背景下显示橙绿 色真菌。(%)二苯乙烯荧光增白剂( &’(&)*(+), -./01,234) 染色:234 与真菌胞壁的几丁质和纤维素紧密结合,使真菌 呈现强烈发亮的淡绿色,若加入 56 !7 891: 蓝,则在橘红色 背景上可更清晰地识别发亮的淡绿色真菌。
《真菌性角膜炎》PPT课件

《真菌性角膜炎》ppt课件
汇报人:可编辑 2024-01-11
contents
目录
• 真菌性角膜炎概述 • 真菌性角膜炎的诊断与鉴别诊断 • 真菌性角膜炎的治疗 • 真菌性角膜炎的预防与护理 • 真菌性角膜炎的病例分享
01
真菌性角膜炎概述
定义与特点
定义
真菌性角膜炎是一种由真菌引起 的角膜感染,通常与角膜外伤或 长期使用抗生素滴眼液有关。
真菌性角膜炎的症状与体征
01
02
03
症状
眼痛、畏光、流泪、视力 下降等。
体征
角膜上皮混浊、浸润、溃 疡等,严重者出现角膜穿 孔和眼内炎。
并发症
如虹膜睫状体炎、青光眼 等。
02
真菌性角膜炎的诊断与鉴 别诊断
诊断方法
临床表现观察
观察患者的眼部症状,如 疼痛、畏光、流泪等,以 及角膜病灶的特征,如溃 疡、糜烂等。
定期清洁眼部,保持眼部卫生。可用生理 盐水或温开水清洗眼部,注意不要使用刺 激性强的化学清洁剂。
遵医嘱使用抗真菌药物和抗炎药物,不要 随意停药或更改药物。
眼部休息
病情监测
适当休息,避免长时间用眼。可进行眼部 热敷或按摩,缓解眼部疲劳。
定期到医院复查,监测病情变化,及时调 整治疗方案。
注意事项
01
02
特点
病程较长,容易反复发作,治疗 难度较大,如不及时治疗可能导 致角膜穿孔和失明。
真菌性角膜炎的发病机制
真菌感染
真菌通过角膜外伤或长期使用抗 生素滴眼液等途径进入角膜组织
,引发感染。
免疫反应
感染后,机体的免疫系统会试图清 除真菌,但过度的免疫反应可能导 致炎症反应加重,影响角膜愈合。
真菌性角膜炎的早期诊断与临床治疗

①角膜外伤史: 麦秆、 玉米叶、 树枝扎伤较多。②裂 隙灯
检查 : 角膜 表 面 干性 溃 疡 、 根 状 卫 星灶 、 界沟 、 疫 反应 树 分 免 环、 内皮斑 、 房积 脓 。症 状 体 征 分 离 , 前 自觉 症状 轻 , 灶严 病
涂 片发现 真菌 菌丝 或孢 子者 , 确诊 为 F 病 灶< m者 , K; 2m 即用 无 菌小 棉签沾 2 %碘 酊烧 灼病灶 2 3次 ,再 用生 理盐 水 ~
我们 对 2 0 ~ 0 6年 在 我 院 门诊 涂 片检 查 发 现 真 菌 菌 03 2 0
丝而 确诊 的 2 0例 2 0眼 真菌 性 角膜 炎患 者 , 为早 期轻 症 患 均
・
临床研究 ・
28 1 第 卷 3 0年1 5第3 0 月 期
真菌性角膜炎 的早期诊断与临床治疗
薛梦 霞 , 耀真 赵
(. 1河南省 漯河 市 郾城 区人 民医 院 , 南 漯河 河
4 2 0 ; . 省 漯河 市第 二人 民 医院 , 6 3 0 2河南 河南 漯河
42 0 ) 630
1 . 效 判 断 标 准 3疗
口服药 不静 脉输液 。
2结 果
显效 : 用药 后 角膜 炎症 病 灶愈 合 , 房积 脓 吸收 , 光 素 前 荧
染色 ( ; 一) 有效 : 膜炎 症 病灶 缩 小 , 角 前房 积 脓 消 失或 大 部 分
l 8例显效 , 病程 为 1 ~ 5d, 均 2 。 5 3 平 5d 2例效 果差 , 病情
【 关键 词1 菌性 角膜 炎 ; 期诊 断 ; 真 早 治疗
真菌性角膜炎的早期诊断与临床治疗

真菌性角膜炎的早期诊断与临床治疗目的:探讨真菌性角膜炎的早期诊断与治疗方法。
方法:角膜炎患者首诊常规涂片检查,将临床确诊为真菌性角膜炎(fungal keratitis,FK)的20例轻症患者进行局部清创、碘灼、结膜下注射0.2%氟康唑0.5 ml,酮康唑及两性霉素B眼水点眼,qid,口服斯皮仁诺0.2g,qn。
视病情轻重及变化调整用药种类、数量及给药方法。
结果:18例痊愈,2例恶化手术治疗。
结论:FK的首诊涂片检查是FK明确诊断的捷径。
清创、碘灼及抗真菌药物的联合应用可使绝大多数早期轻症FK患者临床治愈。
标签:真菌性角膜炎;早期诊断;治疗真菌性角膜炎是一种由致病真菌引起的致盲率极高的感染性角膜病变,我国从事农业人口多,眼角膜农业性外伤是真菌性角膜炎(FK)的主要病因。
FK在我国占化脓性角膜感染的46.7%[1],占穿透性角膜移植(PK)原因的33.2%[2]。
我们对在我院确诊的20例轻症FK患者的诊治进行回顾分析,现报道如下:1资料与方法1.1一般资料我们对2003~2006年在我院门诊涂片检查发现真菌菌丝而确诊的20例20眼真菌性角膜炎患者,均为早期轻症患者,男13例,女7例,年龄最小26岁,最大56岁,平均41岁,均为单眼。
农民15例,其他人员5例;植物性外伤16例,非植物性外伤3例,不明原因1例。
1.2诊断依据①角膜外伤史:麦秆、玉米叶、树枝扎伤较多。
②裂隙灯检查:角膜表面干性溃疡、树根状卫星灶、分界沟、免疫反应环、内皮斑、前房积脓。
症状体征分离,自觉症状轻,病灶严重。
③涂片发现真菌菌丝或孢子。
1.3疗效判断标准显效:用药后角膜炎症病灶愈合,前房积脓吸收,荧光素染色(-);有效:角膜炎症病灶缩小,前房积脓消失或大部分消失;无效:用药后病灶无变化或扩大,前房积脓不吸收或有并发症发生。
1.4检查方法首次患者均在裂隙灯下检查,若发现角膜溃疡灶呈“白苔”样改变,在表面麻醉后,无菌操作,刮取溃疡病灶进行缘组织,做直接涂片检查,玻璃片要用酒精灯烧灼灭菌后使用,病灶2 mm的用无菌圆刀片轻轻刮除病灶坏死组织并取标本。
真菌性角膜炎的科普知识PPT

演讲人:
目录
1. 什么是真菌性角膜炎? 2. 如何预防真菌性角膜炎? 3. 如何治疗真菌性角膜炎? 4. 真菌性角膜炎的并发症 5. 真菌性角膜炎的常见真菌
什么是真菌性角膜炎?
什么是真菌性角膜炎?
定义
真菌性角膜炎是一种由真菌感染引起的角膜炎症 ,主要由霉菌、酵母菌等真菌引起。
什么是真菌性角膜炎? 症状
疼痛、眼红、视力下降、异物感、流泪等。
什么是真菌性角膜炎?
传播途径
接触感染、手部不洁、使用受污染的眼药水或眼 镜。
如何预防真菌性角膜炎?
如何预防真菌性角膜炎?
保持卫生
勤洗手、避免触摸眼睛、定期清洁眼镜等。
如何预防真菌性角膜炎?
避免使用受污染的眼药水
注意购买正规药店的产品,避免使用过期或 受污染的眼药水。
如何预防真菌性角膜炎?
正确使用隐形眼镜
遵循医生建议的佩戴时间和清洁方式,避免 过度使用何治疗真菌性角膜炎? 就医
及时就医,接受眼科医生的诊断和治疗。
如何治疗真菌性角膜炎? 药物治疗
使用抗真菌药物眼药水或口服药物进行治疗。
如何治疗真菌性角膜炎? 手术治疗
严重病例可能需要角膜移植手术。
真菌性角膜炎的并发症
真菌性角膜炎的并发症
角膜溃疡
严重感染可能导致角膜溃疡,进一步影响视 力。
真菌性角膜炎的并发症
角膜瘢痕
炎症引起的角膜瘢痕可能导致视力永久损害 。
真菌性角膜炎的并发症
复发
真菌性角膜炎有可能复发,需定期复诊。
真菌性角膜炎的常见真菌
真菌性角膜炎的常见真菌 白色念珠菌
常见的真菌之一,易感染人体。
真菌性角膜炎的常见真菌 曲霉菌
真菌性角膜炎30例临床分析

并 非越 大越好 。真菌性鼻窦炎多单窦发病 , 以上颌 窦发病率 最高 , 变态反应性真菌性鼻 窦炎对手 术和局部激素联合 反应
良好( S i mme n等 , 1 9 9 8 ) 。在术前给予伊 曲康唑 3周 , 可有效
地 逆转大部 分黏膜 病变 , 减 少手术量 l _ 2 ] , 类 似 的术后处 理能
够降低复发的几率 , 最 好避免 全身性 的激 素治疗 , 因为这会 使 非侵 袭性 的或变态反应性真菌病变转 为侵袭病变 。通 常 ,
大 的中鼻道上颌窦造 口, 特别是 真菌性 上颌窦 炎 , 创 造鼻 窦
总之 , 经鼻 内镜行双进路治疗上颌 窦病变与传统上颌 窦
根治术相 比有着疗效好 、 并发症少 、 术 中损伤小 、 术后反应轻 等诸多优点 , 值得在基层医院推广。
参 考 文 献
[ 1 ] 孙彦 , 李娜 , 杨松凯. 耳鼻咽喉头颈外科手术技巧E M] . 北京 : 科
学技术文献出版社 , 2 0 0 6 : l 1 5 — 1 2 0 .
中图分类号 : R 7 7 2 . 2 1 文献标识码 : B 文章编号: 1 0 0 1 — 7 5 8 5 ( 2 0 1 3 ) 0 8 — 1 0 5 2 — 0 2
真菌性角膜炎是一 种致 盲率 较高 的感染 化脓性 炎症疾
病, 发病缓慢 ] 、 病程 长 、 易复发 , 严 重危 害着患者 的视 觉功
宽敞 的通气 和引 流, 上颌窦乳 头状瘤 手术切 除彻底 , 进一 步 提高治愈率 , 减 少并发症 。
真菌性角膜炎患者的护理

常见的护理措施
提供适当的药物治疗:使用抗 真菌药物来控制或消灭真菌感 染,根据医生的嘱咐正确使用 抗生素眼Байду номын сангаас水或口服药物。
保持眼部清洁:教育患者使用 温水清洗眼睛,并告知不要用 手触摸眼睛或擦眼睛,以避免 感染的扩散。
常见的护理措施
减少眼部刺激:避免使用化妆品或使用 有刺激性的眼部产品,如睫毛膏和眼线 笔,以减少眼部刺激和感染的风险。 提倡良好的卫生习惯:鼓励患者经常洗 手,保持个人卫生,并避免与他人共用 个人用品,如毛巾和枕头。
预防措施
预防措施
提醒患者注意个人护理:经常 洗手,避免触摸眼睛、鼻子和 口腔,以减少真菌感染的风险 。
使用适当的防护措施:在外界 环境中,如强光、灰尘和有污 染的水中,必须使用眼部防护 措施,如太阳镜和泳镜。
预防措施
遵守医嘱:患者需要严格按照医生的嘱 咐来执行治疗计划,并定期回诊进行检 查和治疗。
维持健康的生活方式:保持充足的睡眠 、均衡的饮食和适度的运动有助于增强 免疫功能,降低疾病的发生风险。
谢谢您的观 赏聆听
真菌性角膜炎患者的护 理
目录 患者的背景信息 常见的护理措施 预防措施
患者的背景信 息
患者的背景信息
角膜炎是一种常见的眼科疾病 ,真菌性角膜炎是其中一种类 型。 真菌性角膜炎通常由真菌感染 引起,可能导致视力丧失甚至 失明。
患者的背景信息
患者在治疗过程中需要特殊的护理和关 注。
常见的护理措 施
真菌性角膜炎的治疗体会

真菌性角膜炎的治疗体会摘要:目的:探讨真菌性角膜炎(fungal keratitis,fk)的早期诊断与治疗。
方法:回顾性分析2007年8月~2010年8月我科治疗的17例角膜炎患者的临床资料。
结果:16例痊愈,1例水痘带状疱疹病毒角膜炎并发真菌感染患者无效转院治疗。
结论:fk的首诊涂片检查是fk明确诊断的捷径。
加强局部联合应用抗真菌药物可使绝大多数早期轻症fk患者临床治愈。
关键词:真菌性角膜炎治疗体会【中图分类号】r4【文献标识码】b【文章编号】1671-8801(2013)02-0062-01目前,真菌性角膜炎仅次于白内障成为感染性角膜炎中最主要的致盲性眼病之一,对该病的早期诊断与早期治疗至关重要。
2007年8月~2010年8月我科收治了17例fk患者,现将早期诊治情况总结报告如下。
1资料与方法1.1一般资料。
本组患者17例17眼,经涂片检查发现真菌菌丝和/或孢子而确诊,均为早期轻症患者。
男12人,女5人;年龄19~73岁,均龄46.5岁;均为单眼;农民15例,其他2例;植物外伤13例,非植物外伤4例。
1.2诊断依据。
①角膜外伤史,特别是植物(农作物)致伤史。
②裂隙灯检查见角膜表面干性溃疡、伪足、卫星灶、分界沟、免疫反应环、内皮斑、前房积脓。
症状体征分离:自觉症状轻,病灶感染情况严重。
③刮片细胞学染色或真菌培养发现真菌菌丝或孢子。
1.3检查方法。
首诊患者患眼表面麻醉后,采用5ml注射器无菌针头侧刃或无菌圆刀片于溃疡病灶进行缘处刮取标本,裂隙灯显微镜下无菌操作完成,切忌在溃疡深处取标本。
然后制成生理盐水涂片和10%氢氧化钾涂片进行真菌、细菌、棘阿米巴原虫检查。
1.4治疗方法。
涂片发现真菌菌丝或孢子者,确诊为fk,给予1%氟康唑眼液1次/h,0.25%二性霉素b或5%那他霉素混浊液点眼1次/4h;前房反应严重者给予托品酰胺散瞳和口服里素劳100mg2次/日;至溃疡完全愈合、角膜上皮完整,基质仍有炎性浸润时加用0.1%双氯芬酸钠眼液4次/d;溃疡基本愈合、角膜上皮尚不完整时加用重组人表皮生长因子滴眼液4次/d。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
真菌性角膜炎(角膜真菌病)【病因】(一)发病原因一般情况下,真菌不会侵犯正常角膜,但当眼外伤、手术或长期局部使用抗生素、皮质类固醇以及机体抵抗力下降或角膜炎症后及干眼症等,可使非致病的真菌变为致病菌,引起角膜继发性真菌感染;或当角膜被真菌污染的农作物如谷物、枯草、树枝等擦伤及角膜异物挑除后引起真菌感染。
常见的致病菌以曲霉菌多见,其次是镰刀菌、白色念珠菌、头芽孢菌及链丝菌等。
1.一般特性真菌是一种真核细胞微生物,细胞结构较完整,有细胞壁及完整的核。
真菌分为单细胞与多细胞两类。
单细胞真菌呈圆形或卵圆形,常见于酵母菌类,以出芽方式繁殖。
多细胞真菌大多长出菌丝与孢子。
有些真菌可因环境条件的改变,两种形态互相转变,称二相性真菌,如球孢子菌等。
各类真菌都可侵犯角膜,丝状菌是角膜的主要致病菌。
各种多细胞真菌的菌丝与孢子形态不同,是鉴别真菌的重要标志。
真菌培养的要求不高,常用Sabouraud培养基就可生长,一般1~2周就可形成典型菌落。
2.致病性真菌感染角膜有3种途径:(1)外源性:常有植物、泥土外伤史。
(2)眼附属器的感染蔓延。
(3)内源性:身体其他部位深部真菌感染,血行扩散。
大多数学者认为真菌是一种条件致病菌,因为正常结膜囊内可以培养出真菌,检查阳性率高达27%,但不发病,只有长期使用抗生素,致结膜囊内菌群失调或长期应用糖皮质激素,使局部免疫力低下以及角膜的外伤等情况下,才引起真菌性角膜炎。
3.正常角膜即使将培养的真菌液滴入眼内,也不会引起FK,只有在角膜上皮遭到损伤或眼部免疫功能低下的情况下,才会引起真菌机会感染。
常见的发病危险因素有以下几种:(1)植物性眼外伤:以稻谷伤最常见,其次是植物枝叶擦伤和尘埃、泥土、砂石等异物所致。
(2)糖皮质激素滴眼:长期应用不但可引起角膜表层点状糜烂,促进结膜囊内真菌异常增殖,还可导致眼部免疫功能低下,引起真菌的机会性感染。
(3)广谱抗菌药应用:长期局部和全身应用抗菌药,可引起结膜囊内菌交替症发生,促进真菌生长。
(4)配戴角膜接触镜(软性角膜接触镜和0K镜)可直接因为角膜上皮糜烂或上皮擦伤引起真菌感染,也可以通过被真菌污染的保存液或清洁液引起感染。
(5)长期抗癌药和免疫抑制药的全身应用可造成宿主免疫功能低下,导致真菌的机会感染发生。
(二)发病机制1.目前对真菌在角膜内感染的发病机制缺乏系统深入的研究。
一些研究表明真菌本身的毒力即侵袭力和机体防御异常是真菌感染发生的两大因素。
目前认为真菌的黏附,特别与宿主上皮的黏附是真菌感染角膜的第1步。
最近的研究结果表明不同感染真菌对角膜上皮有不同的黏附力。
一些研究还发现真菌在感染宿主的过程中,通过分泌一些特异性酶降解破坏宿主细胞膜,达到侵袭和扩散的目的。
病原性真菌分泌的酶类目前研究较多的有磷酸酯酶和降解肽类的金属蛋白酶。
对几种常见致病真菌的蛋白酶进行研究,发现不同真菌在感染的不同时期分泌蛋白酶的量是不一样的。
2.真菌的生长方式与临床特征的关系(1)角膜病变组织表层为菌丝苔被,似地毯样覆盖在角膜的表层,中间为炎症坏死组织,并无真菌菌丝长入,内层为完全正常的角膜组织。
这些患者在临床上表现为角膜表层的病灶,面积较大,病程缓慢,角膜基质水肿轻,一般没有卫星灶和免疫环,前房反应轻,角膜刮片易找到菌丝。
(2)病变角膜组织内显示真菌为灶性板层生长,菌丝只在病灶处垂直和水平扩散,病灶周围组织炎症细胞浸润,离病灶越远,角膜组织越接近正常。
临床上为单个溃疡,常达角膜基质深层,表面常为脂样脓液覆盖,周围卫星灶明显,一般没有伪足,穿透性角膜移植术易切除病灶。
角膜刮片阳性率较低,采用角膜活检阳性率明显提高。
(3)病变角膜组织为全层可见真菌菌丝,菌丝垂直嵌在组织间,且呈杂乱无章生长,有的已伸入到后弹力层,炎症严重处为凝固性坏死,炎症反应轻处为炎症组织与正常组织相间。
临床上患者表现为炎症反应明显,病灶范围广,常为全角膜炎症反应,溃疡周围有明显卫星灶、伪足,病程短而猛,均伴前房积脓。
3.根据真菌性角膜炎的临床表现结合相应的病理学改变,目前可以把真菌性角膜炎大体上分为2种形式:(1)水平生长型:真菌为表层地毯式生长,对抗真菌药物效果好,刮片阳性率高,是板层角膜移植的适应证。
(2)垂直和斜行生长型:为临床较严重的真菌感染,有特异的真菌感染伪足、卫星灶等,抗真菌药物往往无效,板层移植为禁忌。
PKP时要尽可能切除病灶外0.5mm范围以上,才能有把握控制炎症。
【症状】症状1.起病缓慢、病程长,常在伤后数天内出现角膜溃疡,病程可持续达2~3个月。
刺激症状较轻。
2.角膜溃疡因致病菌种不同,其形态不一致。
早期溃疡为浅在性,表层有点状结节样浸润,呈灰白色或乳白色混浊;形状不规则,表面粗糙不平,有干性感,与健康角膜界限清楚。
坏死组织无粘性,易取掉。
深在型溃疡,除自觉症状较重外,表现形似“匐行性角膜溃疡”,溃疡面平而粗糙,呈“舌苔”或“牙膏”状,高起于角膜表面。
基质有菌丝繁殖,浸润较为致密。
因菌丝伸入溃疡四周而形成伪足,或在溃疡外围呈现出所谓“卫星”病灶。
有时在溃疡边界处可出现浅沟。
在溃疡向深部发展时,坏死组织脱落,角膜穿孔,或出现“露水”现象,可推测前房已消失。
有时在坏死的角膜中,夹杂有虹膜组织,表示溃疡已穿孔。
相对于细菌感染性角膜炎,真菌性角膜炎发病和进展缓慢。
早期的临床特征多表现为角膜上相对静止的病灶,但目前临床上滥用抗生素、抗病毒及糖皮质激素类药物后,典型病程的真菌性角膜炎已少见,而常见到的真菌性角膜炎的浸润、溃疡发展已较快,有的1周内可感染到全角膜。
所以不能以病程作为一个主要临床指标来判断是否为真菌感染。
真菌性角膜炎典型的角膜病变有:(1)菌丝苔被表现为角膜感染病灶呈灰白色轻度隆起,外观干燥,无光泽,有的为羊脂状,与下方炎症组织粘连紧密。
(2)伪足在感染角膜病灶周围有伪足,像树枝状浸润。
(3)卫星灶为角膜大感染灶周围,出现与病灶之间没有联系的小的圆形感染灶。
(4)免疫环常表现为感染灶周围的环形浸润,此环与感染灶之间有一模糊的透明带。
(5)内皮斑约有50%患者可见到角膜内皮面有圆形块状斑,常见于病灶下方或周围。
(6)前房积脓判断角膜感染深度的一个重要指标,有前房积脓时说明感染已达角膜基质层,有的甚至是部分菌丝已穿透后弹力层。
前房的脓液在角膜穿孔前,只有15%~30%脓中有菌丝,大部分为反应性积脓。
当出现角膜穿孔,前房脓液中高达90%有真菌菌丝存在。
早期积脓呈白色,发展至严重阶段时,则呈淡黄色,质地粘稠不易移动,很难分清溃疡、脓肿或积脓,脓液内常含真菌。
角膜后沉降物常为棕灰色粉沫状、颗粒状或淡黄色浆糊状。
根据对不同感染真菌性动物模型的研究,不同感染真菌在角膜的感染方式不同,也存在不同的临床表现,如白色念珠菌性角膜炎早期显示浅层角膜病变,轻度隆起,病情发展缓慢,病变区呈灰白色,可见伪足和卫星灶,病变周围有明显的细胞浸润。
镰刀菌性角膜炎显示毛玻璃样增厚,呈现表面隆起的干燥的灰白色病灶,病灶周围浸润不明显。
曲霉菌性角膜炎时角膜病灶显示徽章样改变,周边病变浓密而中央稍淡,病情发展迅速,3天时即出现前房积脓。
诊断1.病史角膜常伴有植物性、泥土等外伤史,眼部及全身长期应用糖皮质激素及广谱抗生素史。
2.典型的临床表现,主要是眼部的典型体征。
3.根据实验室检查及组织病理学检查结果可助于诊断。
【饮食保健】【护理】【治疗】眼角膜外伤及药物的滥用是真菌性角膜炎发病的主要相关因素;避免眼角膜外伤,禁止滥用抗生素及皮质类固醇等激素类药物,对于长期局部需要应用激素的患者应做好监测,是预防本病的关键.。
【检查】诊断比较困难,必须与细菌性角膜溃疡进行鉴别。
有农业性眼外伤史,典型的临床表现,是诊断的主要依据。
再者,疑为真菌感染时,应作角膜病变处刮片。
将取下的坏死组织放于玻片上,滴5%氢氧化钾一滴,覆盖破片,立即镜检,寻找真菌菌丝。
有条件时应进行真菌培养。
1.刮片检查(1)取材:表面麻醉(最好应用0.5%丙氧苯卡因,因该药较其他表面麻醉剂的抑菌作用轻)后,用圆刃刀片从病灶深部或边缘刮取组织。
(2)染色法:常用的方法有革兰染色法、Giemsa染色法及KOH湿片法,有时也可采用特殊真菌染色法(Gomori mefhenamine),其染色的阳性率分别为55%、66%、33%及85%。
革兰染色最为简单,真菌呈革兰阳性(深紫色),其他组织为阴性(红色)。
KOH湿片法是利用KOH溶解刮片中的非真菌杂质而显示菌丝,有报道同时加入亮绿、甲绿或墨水染色(10%氢氧化钾和墨汁以9∶1的比率混合而成的混合液)能增加对比度,光镜下可见真菌细胞壁有墨水或绿色小颗粒附着,而胶原纤维及炎性细胞则未着染,对比强烈,容易识别。
缺点为易出现假阳性或假阴性。
最近有人采用caleofluor-white染色(CFW染色),此染色剂能与真菌细胞壁的壳多糖和纤维素紧密结合,在荧光显微镜下真菌显示强烈的深绿色。
2.真菌培养刮片检查简单而迅速,但只能确定是真菌,而不能鉴别真菌菌种及进行药敏试验,因此,还必须进行真菌培养。
常用的培养方法及培养温度如下。
(1)血琼脂(blood agar),25℃及37℃下培养。
(2)sabouraud葡萄糖琼脂,25℃及37℃下培养。
(3)马铃薯葡萄糖琼脂,25℃及37℃下培养。
多数酵母菌易在血琼脂中生长,丝状菌易在sabouraud琼脂和马铃薯葡萄糖琼脂生长(注意镰刀菌在37℃时,2~3天即可生长,而其他真菌在37℃时,则需要1周以上时间才能生长)。
3.聚合酶链反应技术(polymerase chain reaction,PCR) 国外已有将临床分离出的真菌进行体外培养,并应用PCR技术进行分型诊断,认为PCR技术对于角膜真菌的快速诊断有良好的应用前景,但需要解决假阳性结果的问题。
4.应用几丁质鉴别真菌 Lamps(1995)指出几丁质是在真菌和节肢动物中含有的多糖结构,而在哺乳动物中缺乏。
真菌细胞壁的几丁质成分随着菌种的不同而不同,因此具有很高的特异性,不同荧光标记的凝集素可以与不同几丁质特异性结合,发出特异荧光,以快速诊断并鉴别菌种。
国外目前认为此技术为快速特异的真菌诊断手段,国内尚未见报道。
5.角膜活检当刮片和培养均为阴性结果,临床仍然怀疑真菌感染时除应反复多次进行检查外,还应做角膜活检。
用尖刀片切取病灶组织,或用穿透性角膜移植术钻取的病灶组织,石蜡包埋固定后作病理切片,然后染色镜检。
光镜检查的染色法有:PAS染色,HE(苏木精-伊红)染色及抗酸染色等;荧光显微镜检查有吖啶橙(acridine orange)染色及CFW染色。
组织学上所见:(1)“菌丝苔被”是由大量中性粒细胞浸润、角膜基质层的凝固性坏死及胶原纤维肿胀所构成,很少见到完整的真菌。
(2)菌丝苔被病灶周围有大量菌丝,菌丝沿角膜板层平行蔓延,也可垂直穿通角膜小板向前向后生长,并穿过后弹力膜到达前房或后房引起炎症反应。
