抗血小板药物的临床应用汇总
抗血小板聚集药物在临床中的应用ppt课件

参考文献:李彦胡永芳周宏灏 北京大学第药学院药事管理与临床药学系,北京100191
4
用法与用量
波立维的推荐剂量为每天 75mg,心血管疾病 症状不是很明显,可2-3天服一次,就餐结束 前与食物同服可减少对胃的刺激程度。 伯基 抑制血小板聚集一次 0.1g( 粒) 一日1 次 或遵医嘱
11
参考文献:陈雪英《门诊》杂志2012-03-12 医学编辑
谢
12
谢 !
参考文献 :陈雪英2012-03-12 《门诊》杂志 医学编辑
10
停药标准
阿司匹林可使血小板环氧化合酶发生不可逆性乙酰化,抑制该酶 活性从而抑制花生四烯酸合成血栓素A2,而抑制血小板凝集。 这个作用是不可逆的,药效维持时间依赖于血小板的寿命,血小 板的寿命为10天左右,经骨髓持续产生而补充血小板,故阿司匹 林的抗血小板作用维持时间约为7天。所以行冠脉旁路术时需术 前7天停用阿司匹林。 氯吡格雷抗血小板作用为不可逆,同样药效维持时间依赖血小板 寿命,美国的冠脉支架试验附加文件指明为5天;日本的则是14 天。
2
我科常用的抗血小板聚集的 药物
氯吡格雷
阿司匹林
3
作用机制
抗血小板药物能够抗血小板粘附性和聚集性,防止血栓形成,有 助于防止动脉粥样硬化和心肌梗塞。常用的有①阿斯匹林:抑制 TXA-2的生成,较少影响PGI-2的产生而起作用。阿斯匹林的乙 酰基与环氧化酶结合后,可通过抑制花生四烯酸而阻止血小板产 生TXA-2。TXA-2 有强大的促血小板聚集作用。
5
药理作用
氯吡格雷通过抑制ADP介导的血小板活化和聚集,
能够有效地预防动脉粥样硬化血栓形成事件.然而, 氯吡格雷的抗血小板疗效具有明显的个体差异,遗 传因素是其中的重要原因.将基因检测应用于服用 氯吡格雷的患者,是指导个体化治疗的可行途径.
抗血小板药物临床应用

☺新进展——新型P2Y12拮抗剂
P2Y12受体抑制剂之比较
氯吡格雷 分类 可逆性 激活 起效时间 持续时间 噻吩并吡啶 不可逆 普拉格雷 噻吩并吡啶 不可逆 替格瑞洛 P2Y12受体抑 制剂 可逆 活性药物 30min 3-4天 5天
药物前体,受代 前体,不受代 谢限制 谢限制 2-4h 3-10天 30min 5-10天 7天
大手术前停 5天 药
2011欧洲心脏病学会非ST段抬高型急性冠脉综合征处理指南更新解读.中国医学前沿杂 志.2011,第3卷第5期: 97-99
普拉格雷安全性:显著增加严重出血
既往有TIA/卒中的患 者(n=518) 氯吡格雷 0% P=0.03 普拉格雷 2.3% 对有脑血管疾病 对有脑血管疾病 (卒中 /TIA) 的患者,普拉格雷显著增加出血( HR=1.54, (卒中 /TIA) 的患者,普拉格雷显著增加出血( HR=1.54, p=0.04),列 RRI (p=0.02) 32%
Serebruany et al. Prasugrel claims and achievements, 2009 Schattauer GmbH, Stuttgart
替格瑞洛: 一个口服、可逆性 P2Y12 抑制剂
替格瑞洛是一种环-戊基-三唑 嘧啶 (CPTP)
直接发挥作用
不是前药,无需体内代谢 快速达到峰值(1.5-3h) 个体差异小 与氯吡格雷相比,更强效
目 录
1 2
PCI与血小板 抗血小板药物新指南 新抗血小板药物地位的评价 CYP2C19基因多态性和氯吡格雷反应性 氯吡格雷与PPI
3 4 5
抗血栓药物
抗凝药
抗血小板药
溶栓药
阿司匹林
噻氯匹啶 氯吡格雷
抗血小板药的临床应用

抗⾎⼩板药的临床应⽤抗⾎⼩板药的临床应⽤⼀、动脉⾎栓形成的危害性动脉⾎栓形成主要发⽣在动脉粥样硬化的基础上,动脉⾎管⾎栓形成在临床上可导致⼼绞痛、⼼肌梗死、缺⾎性脑卒中和周围⾎管闭塞症等常见多发病。
⼼脑⾎管栓塞是常见的病死原因,在我国⼈⼝的死因中约占半数。
⼆、⾎⼩板激活和动脉⾎栓形成⾎⼩板是由巨核细胞⽣成的⾎液中3种有形成分之⼀。
⾎⼩板在初期⽌⾎作⽤中占有重要地位。
正常⾎管内⽪细胞有抗⾎栓形成作⽤,⾎管受损破裂后⾎⼩板可黏附聚集于⾎管裂⼝处,形成⽌⾎栓⼦⽽达到初期⽌⾎。
在动脉粥样硬化时,由于斑块破溃从⽽激活⾎⼩板,⾎⼩板在破溃处黏附、聚集,并可黏附⽩细胞形成⽩⾊⾎栓。
因此,⽩⾊⾎栓和⽌⾎栓⼦的形成机制是相似的,不同之处是⽩⾊⾎栓发⽣于内⽪受损但⾎管未破裂,⽽⽌⾎栓⼦是形成于⾎管裂⼝处。
⾎⼩板黏附是通过其膜糖蛋⽩Ⅰb与⾎管性⾎友病因⼦(vWF)结合,进⽽与内⽪下组织结合⽽发⽣的。
激活的⾎⼩板膜糖蛋⽩IIb和IIIa形成复合体,通过纤维蛋⽩原与另⼀⾎⼩板的膜糖蛋⽩IIb/IIIa 复合体结合⽽出现⾎⼩板聚集体。
激活的⾎⼩板还释放多种活性物质,如ADP,TXA2,PF3等,可促进聚集体进⼀步发展,增⼤并且为凝⾎过程提供反应平台。
粥样硬化斑块和⽩⾊⾎栓使⾎管腔狭窄并影响⾎流,从⽽在局部可使⽣成的凝⾎酶积蓄达到有效浓度,使纤维蛋⽩原转变为纤维蛋⽩,并⽹络红细胞等形成红⾊⾎栓。
因此,动脉⾎栓的结构特点是⽩⾊⾎栓的头部和红⾊⾎栓的尾部。
从动脉⾎栓的形成过程可见,⾎⼩板的激活是动脉⾎栓形成的始动物,若能控制⾎⼩板不被激活即可阻⽌或延缓动脉⾎栓的形成。
三、抗⾎⼩板药的作⽤机制60年代初发现⼆磷酸腺苷(ADP)可以引起⾎⼩板聚集,因此建⽴了⽐浊法测定⾎⼩板聚集性,为体外分析⾎⼩板功能开辟了新途径。
当时,发现了不少可以促进⾎⼩板聚集的物质,如肾上腺素、凝⾎酶、⾎清素(5羟⾊胺)和胶原等。
随后,由于分⼦⽣物学、分⼦免疫学的发展,对⾎⼩板黏附聚集机制有了深⼊的了解。
抗血小板药预防脑卒中的应用总结

抗血小板药预防脑卒中的应用总结以阿司匹林为代表的抗血小板药已被证实在对脑卒中预防有确实的疗效。
阿司匹林、氯吡格雷等抗血小板药物作为脑卒中预防的基础用药,其疗效确切并已经列入相关脑卒中预防指南。
替卡格雷、西洛他唑、三氟柳、沙格雷酯等新型抗血小板药物在部分地区的临床试验中也已经取得了令人满意的脑卒中预防结果。
但是多年来,阿司匹林的最佳预防剂量仍在商榷中,在患者应用抗血小板药物的过程中,存在一定比例的出血并发症。
当两种抗血小板药物合用更可能导致出血并发症的发生比例增高。
寻求抗血小板药的疗效及出血并发症间的平衡点,促进抗血小板药物的进步与发展。
文中就抗血小板药物在预防脑卒中的应用进展作介绍。
近年来,随着社会人口老龄化的加速,脑血管疾病对于社会人类的危害已逐渐加剧。
美国2010年的统计数据表明,2000至2010年,每年约有610 000新发脑卒中病例,2010年脑卒中导致的死亡占所有死因的5.26%,平均每40 s就有1例脑卒中新发病例,每4 min就有1例患者病死于脑卒中。
阿司匹林(aspirin)、氯吡格雷(clopidogrel)等抗血小板药物作为脑卒中预防的基础用药,其疗效确切并已经列入相关脑卒中预防指南。
但是,在使用抗血小板药物的过程中,存在一定比例的出血并发症,两种抗血小板药物合用更是可能导致出血的比例增高。
为寻求抗血小板效果及出血并发症之间平衡点,促进抗血小板药物的进步与发展,就阿司匹林、氯吡格雷、普拉格雷(prasugrel)、双嘧达莫(dypyridamole)替卡格雷(ticagrelor)、西洛他唑(cilostazol)、三氟柳(triflusal)、沙格雷酯(sarpogrelate)和Atopaxar在预防脑卒中的应用进展作一概述。
脑卒中是由各种诱发因素引起(脑内动脉狭窄、闭塞、破裂等)的急性脑血液循环障碍,脑内动脉管壁血栓形成及脑外形成的栓子栓塞于脑内动脉是其中两个主要因素。
常用6种抗血小板药物机制、临床应用及注意事项
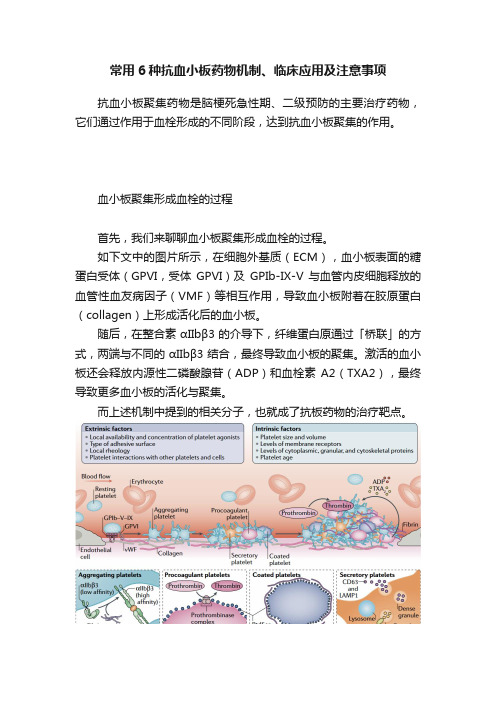
常用6种抗血小板药物机制、临床应用及注意事项抗血小板聚集药物是脑梗死急性期、二级预防的主要治疗药物,它们通过作用于血栓形成的不同阶段,达到抗血小板聚集的作用。
血小板聚集形成血栓的过程首先,我们来聊聊血小板聚集形成血栓的过程。
如下文中的图片所示,在细胞外基质(ECM),血小板表面的糖蛋白受体(GPVI,受体GPVI)及GPIb-IX-V 与血管内皮细胞释放的血管性血友病因子(VMF)等相互作用,导致血小板附着在胶原蛋白(collagen)上形成活化后的血小板。
随后,在整合素αIIbβ3 的介导下,纤维蛋白原通过「桥联」的方式,两端与不同的αIIbβ3 结合,最终导致血小板的聚集。
激活的血小板还会释放内源性二磷酸腺苷(ADP)和血栓素A2(TXA2),最终导致更多血小板的活化与聚集。
而上述机制中提到的相关分子,也就成了抗板药物的治疗靶点。
图 1. 血小板聚集形成血栓的过程不同抗血小板聚集药物作用机制接下来,我们看一下不同抗血小板聚集药物的作用靶点及机制。
图 2. 不同抗血小板聚集药物作用靶点及机制6 种抗血小板聚集药物作用特点1. 阿司匹林1)机制:作为最经典的抗血小板药物,阿司匹林可以不可逆的抑制血小板环氧化酶(COX-1),导致TXA2 生成减少,从而抑制血小板的聚集。
2)起效时间:阿司匹林的达峰时间约为0.3~2 小时,清除半衰期与剂量相关;肠溶片较普通片吸收时间可延长 3~6 小时。
因此,快速起效时可选择嚼服。
3)功能恢复时间:由于阿司匹林不可逆的抑制环氧化酶活性,因此,血小板功能的恢复需要等待血小板的再生,即完全停药后7~10 天。
4)代谢途径:阿司匹林经由肾脏代谢,因此,使用时需考虑肾功能情况。
禁用于合并氨甲蝶呤时,可能会减少其肾清除。
5)合并用药:同样作用于水杨酸的NSAID,如布洛芬等,合并时也需要谨慎。
此外,促进尿酸排泄的药物,如苯磺唑酮等,也可能需要谨慎。
6)注意事项:阿司匹林还可能导致支气管痉挛并引起哮喘发作,因此,也需要考虑患者是否合并哮喘。
抗血小板药物的临床应用

阿司匹林如无禁忌症,所有PCI手术患者均应首选并持续服用。
阿司匹林服用后30-40分钟血浆峰值即可出现,服药1小时出现抑制血小板聚集作用,生物利用度为40%-50%。
但如服用肠溶片,则血浆峰值于服药后3-4小时出现。
阿司匹林可以胃吸收。
因此,若为达到速效,而且在用肠溶片时,应嚼碎服用。
噻氯匹定作用机制:1、选择性地与血小板表面ADP受体P2Y12结合,而不可逆地抑制由胶原和凝血酶诱导的血小板聚集。
2、抑制由胶原和凝血酶诱导的血小板聚集。
临床评价:A 抗血小板作用等于或略大于阿司匹林;B 起效慢, 偶可引起粒细胞减少和血栓性血小板减少性紫癜(TIP)等严重不良反应。
其适应证和阿司匹林相似。
噻氯匹啶剂量为250mg,每日1次或2次。
由于它可抑制骨髓,引起中性粒细胞减少等,因此逐渐被氯吡格雷代替。
后者一般先采用300-600mg负荷剂量,然后每日75mg。
氯吡格雷的抗血小板作用呈现量效关系,在不同个体中有明显差异。
氯吡格雷300mg vs 600mg vs 900mg氯吡格雷对ADP诱导的最大血小板聚集率的影响:600mg优于300mg,但900mg与600mg相似。
目前不支持对稳定型心绞痛患者联合应用氯吡格雷和阿司匹林,通常在冠状动脉支架术后或急性冠脉综合征初期内联合应用。
血小板GPⅡb/Ⅲa受体拮抗剂单克隆抗体:ReoPro (abciximab 阿昔单抗)肽类:KGD环肽Integrelin(eptifibatide,依替非巴肽)非肽类衍生物:Tirofiban(替罗非班)作用机制阻断或妨碍血小板GPⅡb/Ⅲa受体与纤维蛋白原等配体的特异性结合,有效的抑制各种血小板激活剂诱导的血小板聚集,防止血栓形成,从而达到抗血栓的目的。
临床评价:直接抑制血栓形成的关键和唯一通路,作用最强,最直接[糖蛋白Ⅱb /Ⅲa是血小板聚集的最后的共同途径,因此糖蛋白Ⅱb / Ⅲa拮抗剂是最强的抗血小板药]。
GPⅡb/Ⅲa受体拮抗剂共识1.能使PCI术后急性缺血事件的发生率下降15%-50%,急性事件包括急性心梗,死亡,紧急血管重建术等。
抗血小板药物的临床应用

抗血小板药物的临床应用抗血小板治疗是指通过药物抑制血小板活化从而阻止血小板参与血栓形成。
理想的抗血小板药物应具有:(1)在体外及体内均有抑制血小扳黏附、聚集和释放的作用;(2)能抑制血小板血栓形成;(3)能延长病理状态下寿命缩短的血小板的生存时间;(4)能延长出血时间但不引起过度出血;(5)口服有效,无明显副作用。
抗血小板药物可以从多步骤干扰血小板的激活,抑制血小板聚集的过程,包括附着、释放和/或聚集,在治疗和预防动脉栓塞方面的作用已很明确。
抗血小板药物种类较多,但有些药物因为其安全性、有效性和可行性等问题限止了它们的临床应用。
抗血小板药物在应用过程中的预防动脉栓塞的作用与增加出血的风险是密不可分的。
1 抗血小板药物1.1 抑制血小板A-A而阻止血小板聚集药物阿司匹林(Aspirin)又名乙酰水杨酸(acetylsalicacid,ASA)是应用和研究最多的抗血小板药物,它的抗血小扳机制包括3个方面: (1)抑制PG合成酶,从而减少PGI 2 与TXA 2 的合成;(2)抑制环氧化酶1(COX-1);(3)抗炎作用。
ASA的抑制作用是不可逆的,由于每日均有新的血小板产生,而当新的血小板占到整体的 10%时,血小板功能即可恢复正常,所以ASA需每日持续服用。
口服单剂量ASA其抗血小板作用可持续7天,接近血小板平均生存期(7~10)天。
ASA 口服生物利用度为70%左右,1~2h内血浆浓度达高峰,半衰期随剂量增加而延长。
有学者研究发现,早晨服药组的PGI 2 水平夜间高于白天,晚间服药则低于白天。
夜间为心脑血管事件高发时段,为保证夜间PGI 2 处于较高水平,ASA早晨服较晚间服有助于预防心脑血管事件的发生。
由于ASA主要是抑制COX-1而发挥作用,所以较大剂量的ASA虽然能抑制血小板的TXA 2 生成而降低血小板聚集,但同时也使血浆中PGI 2 浓度下降,然而内皮细胞的COX-1对ASA的敏感度较血小板弱50~200倍,采用小剂量ASA(50~75mg/d)就能充分抑制TXA 2 的生成,而对PGI 2 几乎无影响。
抗血小板药物及临床应用

血栓形成定义
循环血液中的有形成分在心脏或血管内形成 异常血凝块的过程,生成的血凝块即血栓。 血栓局部脱落流至前方血管内堵塞部分或全 部管腔,导致血栓栓塞。
血栓组成成分:血细胞 纤维蛋白
动脉血栓
高流速下形成,主要由血小板聚合物、微纤维包 裹组成,也称为白色血栓。
静脉血栓
血流淤滞区形成,由散在或夹杂的纤维蛋白和大 量的红细胞组成,血小板含量相对较少,也称为 红色血栓。
血小板生理特性
—— 聚集
粘连蛋白介导的血小板之间的粘附反应
血小板 +
血小板 GPIIb/IIIa
Ca2+ 粘连蛋白
粘连蛋白
血小板 GPIIb/IIIa
诱导剂:ADP、Adr、TXA2、AA、Thr、Coll
(二)聚集:血小板相互粘连的现象。
血小板生理特性
—— 释放
血小板释放颗粒内容物和活化中产生 的代谢物:
1、二磷酸腺苷(ADP) 2、血栓烷A2 (TXA2 ) 3、 5-羟色胺(5-HT) 4、组胺 5、切应力的改变 6、部分前列腺素(PG) 7、其它因素
抑制血小板聚集因素
1、cAMP(环磷酸腺苷) 2、部分前列腺素(如PGI2) 3、ADP、TXA2、5-HT抑制剂等
目前临床常用的抗血小板药物
血小板结构
外周区:合酸性粘多糖、糖蛋白,可特异吸附血浆蛋 白,与粘附、聚集有关
溶胶凝胶区:相当于胞浆,含微丝、微管 细胞器区:包括多种颗粒,与分泌、释放有关
致密颗粒(含ADP、ATP、5-HT、CA等) α颗粒(β-TG、PF4、凝血因子I等) 溶酶体(含水解酶) 线粒体(ATP代谢库) 小管系统:致密小管(AA代谢部位) 开放小管(物质交换通道)
抗血小板药物在肿瘤临床治疗中的作用及其研究进展

抗血小板药物在肿瘤临床治疗中的作用及其研究进展一、抗血小板药物的作用机制抗血小板药物主要通过抑制血小板的功能和数量,从而影响凝血系统,发挥其治疗作用。
目前常用的抗血小板药物主要包括阿司匹林、氯吡格雷、替格瑞洛等。
这些药物通过不同的机制干预血小板的凝血功能,从而抑制肿瘤的生长和转移。
二、抗血小板药物在肿瘤治疗中的作用1. 抗血小板药物对肿瘤生长的抑制作用研究表明,血小板在肿瘤的生长和转移过程中起着重要的作用。
抗血小板药物可以通过抑制血小板的凝血功能,干扰肿瘤的血液供应,从而阻断肿瘤的生长和扩散。
抗血小板药物还可以影响肿瘤细胞的黏附和迁移,进而抑制肿瘤的转移和浸润。
3. 抗血小板药物对肿瘤治疗的辅助作用除了直接抑制肿瘤的生长和转移外,抗血小板药物还可以作为其他肿瘤治疗手段的辅助药物。
研究发现,抗血小板药物可以增强放疗和化疗的疗效,提高肿瘤对治疗的敏感性,有助于提高肿瘤治疗的成功率。
三、抗血小板药物在肿瘤治疗中的研究进展1. 抗血小板药物的联合应用目前的研究表明,抗血小板药物与其他肿瘤治疗手段的联合应用具有很大的潜力。
抗血小板药物与免疫治疗、靶向治疗的联合应用,可以有效提高肿瘤治疗的效果,降低肿瘤对治疗的耐药性。
2. 抗血小板药物的个体化治疗随着肿瘤治疗的个体化趋势,抗血小板药物的个体化治疗也备受关注。
研究发现,不同患者对抗血小板药物的反应存在差异,因此个体化的用药方案可以更好地发挥抗血小板药物在肿瘤治疗中的作用。
3. 抗血小板药物的新型研究进展除了已有的抗血小板药物外,目前还有许多新型的抗血小板药物正在不断研究和开发中。
这些新型抗血小板药物可能具有更好的抗肿瘤效果,同时减少了不良反应和耐药性等问题,有望成为未来肿瘤治疗的重要手段。
四、结语随着对肿瘤治疗机制的不断深入研究,抗血小板药物在肿瘤治疗中的作用逐渐受到关注。
目前的研究表明,抗血小板药物通过影响肿瘤生长、转移和治疗的辅助作用,具有重要的临床应用前景。
抗血小板药物的临床应用进展ppt课件

(Am J Cardiol 2007;100:331–336)
MPA降低的初始速率
23%/hr
203%/hr
P<0.001
(Am J Cardiol 2007;100:331–336)
抗血小板药物起效速度与作用强度
抗血小板治疗 抑制血小板聚集
速率
新生血小板 7-10天为一个成熟周期
氯吡格雷更优
<75岁
≥75岁
<60 kg
<75岁
≥75岁
≥60 kg
<60 kg
<75岁
≥75岁
合计
≥60 kg
<60 kg
<75岁
≥75岁
*
安全性研究队列 (N=13,457)出血事件
事件 率(%)
ARD 0.6% HR 1.32 P=0.03 NNT=167
ARD 0.5% HR 1.52 P=0.01
600mg负荷剂量在服药2小时后即达到300mg5小时后的血小板抑制率
Montalescot G et al.ABION study. JACC 2006;48:931-8
50
40
30
20
10
0
0
1
2
3
4
5
6
*
*
*
*
*
*
相对于标准剂量,加倍负荷剂量(600mg)氯吡格雷可显著降低主要终点事件
RRR 14% P=0.039
ARD 0.2% P=0.23
ARD 0% P=0.74
ARD 0.3% P=0.002
既往有卒中/TIA 病史的患者中发生脑内 出血的例数 (N=518)
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
二磷酸腺苷P2Y12受体抑制剂
ADP P2Y12受体抑制剂
二磷酸腺苷(ADP)存在于血小板细胞的高密度颗粒内,当血小板发生聚 集反应时ADP被释放,并与血小板膜上的ADP受体对血小板的形状及动力学 产生影响,最终结果为加速血小板的聚集。 血小板含有三种ADP受体:P2Y1、P2Y12和P2X1。 ADP与P2Y1 受体结合后,P2Y1受体与Gq蛋白藕连,激活磷酯酶C导致 Ca2+从细胞外流入细胞内,细胞内Ca2+浓度的升高激活了蛋白激酶C引起血 小板变形和聚集。
环氧酶抑制剂
阿司匹林的药代动力学: ➢口服后经胃肠道完全吸收,之后迅速降解为主要代谢产物水杨酸。 ➢阿司匹林和水杨酸血药浓度的达峰时间分别为10-20分钟和0.3-2小时。二 者均能与血浆蛋白紧密结合并分布于全身,起到全面的抗血小板聚集作用。 ➢水杨酸主要经肝脏代谢,由于肝酶代谢能力有限,水杨酸的清除为剂量依 赖性,因此清除半衰期可从低剂量的2-3小时到高剂量的15小时。 ➢水杨酸及其代谢产物主要从肾脏排泄。
环氧酶抑制剂
阿司匹林的不良反应: ➢常见胃肠道反应,如腹痛、腹泻、恶心、呕吐等。 ➢可加剧出血风险,如牙龈出血、鼻出血、皮下瘀点、瘀斑及消化道出血如 便血、黑便。 ➢小剂量阿司匹林长期应用能减少尿酸排泄,增加血尿酸水平,对易感者可 引起痛风发作。 ➢少见特异体质患者出现荨麻疹、黏膜充血、哮喘等过敏反应,严重者可危 及生命。
抗血小板药物的临床应用汇总
前言
血小板在血液循环中主要参与止血过程,同时血小板还贮存和分泌血 管活性胺类,吞噬异性颗粒、病毒和细菌等,还可能参与炎症反应及血管 通透性或张力的改变及免疫过程。
正常血液循环中的血小板不黏附在血管内皮上,而当血管壁损伤时血 小板可与内皮破损后暴露的胶原纤维等物质接触,血小板互相聚集(第一 相聚集),并释放出二磷酸腺苷(ADP),它使更多的血小板发生更致密 的聚集(第二相聚集),形成牢固而不能解聚的团块,即血栓。
环氧酶抑制剂
禁忌症: ➢有阿司匹林或其他非甾体抗炎药过敏史,尤其出现哮喘、血管神经性水肿 或休克者; ➢活动性溃疡病或其他原因引起的消化道出血,血友病或血小板减少症; ➢严重心、肝、肾功能衰竭; ➢禁止与甲氨蝶呤(剂量15mg/周或更多)合用; ➢妊娠后三个月禁用。
环氧酶抑制剂
药物相互作用: ➢阿司匹林可增加以下药物的作用:抗凝血药、甲氨蝶呤、胰岛素、磺酰脲类 降糖药、地高辛、巴比妥类、抗炎和抗风湿药等。 ➢阿司匹林可减弱以下药物的作用:降压药、促尿酸排泄药等。 ➢阿司匹林与糖皮质激素合用,阿司匹林消除加快。
ADP P2Y12受体抑制剂
氯吡格雷: ➢氯吡格雷是前体药物,经CPY450酶代谢,生成 能抑制血小板聚集的活性代谢物。 ➢在治疗剂量下,氯吡格雷从给药当天即开始明显 抑制ADP 诱导的血小板聚集,之后其抑制血小板 作用逐步增强并在3-7天达到稳态。
目录
环氧酶抑制剂 二磷酸腺苷P2Y12受体抑制剂
磷酸二酯酶抑制剂 糖蛋白(GP)Ⅱb/Ⅲa受体抑制剂
环氧酶抑制剂
环氧酶抑制剂
环氧酶(COX)是一种双功能酶,具有环氧化酶和过氧化氢酶活性,COX 是催化花生四烯酸(AA)转化为前列腺素(PG)的关键酶,而PG具有调节 血小板的聚集和释放的作用。 血管内皮损伤后可刺激血小板释放大量AA,AA在COX的作用下生成的PG 中包含PGG2和PGH2,二者的代谢产物血栓素A2(TXA2)具有强烈的诱导 血小板聚集的作用。 环氧酶抑制剂可通过抑制COX活性的途径来减少AA合成PG,最终能够减 少TXA2的生成,达到抗血小板聚集的作用,代表药物为阿司匹林。
环氧酶抑制剂
临床用药监护要点: ➢用药期间注意监护患者各部位的出血情况,发现有出血及时停药,服用期 间若患者受伤且有致继发性出血的危险时,也应暂停服药; ➢阿司匹林可加剧消化道黏膜损伤的危险,对高危人群可联合PPI治疗; ➢用药期间应定期监测血常规,最初3个月内每2周监测1次; ➢乙醇可使阿司匹林所致的出血时间延长,服药期间患者应戒酒; ➢12岁以下的儿童服用阿司匹林有发生瑞氏综合征的危险,尤其是儿童在水 痘或流感病毒感染时间更易诱发。
前言
前言
除直接参与生成血栓外,血小板还能释放5-羟色胺、肾上腺素、组胺等 物质,这些物质对血小板的聚集有重要的促进作用,加快了血栓形成的速 度和程度。
因此,抗血小板治疗对于动脉血栓性疾病具有重要意义,是确保缺血性 心脑血管疾病治疗有效性的基石。临床上常用的抗血小板药物有阿司匹林、 氯吡格雷、替格瑞洛和替罗非班等,这些药物根据药理作用机制的不同可 分为以下四类:
ADP P2Y12受体抑制剂
ADP与P2Y12受体结合后,P2Y12受体与Gi蛋白藕连,抑制血小板的腺苷 酸环化酶的活化,降低了血小板中环磷酸腺苷(cAMP)的水平,使游离 Ca2+增多,激活血小板,诱发血小板的聚集。 氯吡格雷、噻氯匹定和替格瑞洛能通过与P2Y12受体结合,抑制血小板膜 ADP受体的表达、结合及活性,升高cAMP水平,从而抑制血小板的聚集达 到抗血小床应用: ➢降低短暂性脑缺血发作及其继发脑卒中、急性心肌梗死及疑似心肌梗死、稳 定性和不稳定性心绞痛患者及心脑血管危险因素者的发病风险。 ➢动脉外科手术或介入手术如经皮冠脉腔内成形术、冠状动脉旁路术、颈动脉 内膜剥离术、动静脉分流术后抗血小板治疗。 ➢预防大手术后深静脉血栓和肺栓塞。
环氧酶抑制剂
阿司匹林(乙酰水杨酸): ➢阿司匹林是一种历史悠久的药物,具有解热镇痛、 消炎抗风湿、抗血小板聚集等功效,至今仍在临床上 广泛应用。 ➢是最早被应用于抗栓治疗的抗血小板药物,是缺血 性心脑血管疾病一、二级预防的经典用药。
环氧酶抑制剂
阿司匹林(乙酰水杨酸): ➢在抗血小板治疗剂量下,阿司匹林可使血小板COX乙酰化,减少TXA2的生 成,对TXA2诱导的血小板聚集有不可逆的抑制作用,可抑制血小板的释放 反应和第二相聚集。 ➢阿司匹林还可使血小板膜蛋白乙酰化,并抑制血小板膜酶,通过上述作用 抑制血小板聚集。
