原发性颅底凹陷症的CT、CTM、MR特征及检查方法的选择解读
颅底凹陷症的检查程序

颅底凹陷症的检查程序
一、概述
夏夏的外婆出现身体不适的时候,家人并没有及时发现,后来查出患的是颅底凹陷症。
听夏夏说,她的外婆曾出现吞咽困难、舌肌萎缩等,还有上肢麻木,无力。
幸好做过手术后现在已经好很多了。
今天为大家分享一下该疾病的检查程序。
二、步骤/方法:
1、
家人将夏夏的外婆送到医院的时候,在向医生介绍她的症状后。
医生让他们去做了一系列的检查,首先是X线平片,这个检查是诊断颅底凹陷症最基本的方法。
2、
骨畸形是颅底凹陷症的基本病理改变,CT是显示其骨结构的最佳方法。
因此,X线平片筛选出的枕骨大孔区骨畸形病人应行常规CT检查,
3、
如平片能显示颅底凹陷症的骨改变并有脊髓空洞症的临床表现可直接行MR检查。
4、
部分病人的CT图像可显示延脑与小脑扁桃体间的蛛网膜下腔,如延脑后缘形态正常,病人又无相应的临床症状及体征即可停止检查。
否则应进一步行CTM或MR检查,MR在检出及确定脊髓空洞症的范围方面优于CTM,因此常规CT难以确定延髓的受压情况并出现脊髓空洞症的临床症状及体征时,可直接行MR检查,不必行CTM检查。
5、
CTM在显示神经组织的受压方面与MR无明显差异,如病人无脊髓空洞症的表现,CTM检查后可不必行MR检查,否则应进一步行MR检查,明确脊髓空洞的存在及范围。
三、注意事项:
术后要关注患者的后期发展,术后曾出现过病情严重甚至死亡的,因此要谨遵
医嘱。
颅底凹陷症影像学诊断(医疗医学)

T1增强见团状明显强化
(血管母细胞瘤,伴脊髓空洞)
医疗课件
32
2、颈椎病:颅底凹陷症常被误诊为颈椎病,临床症状相似。但颈椎病空
洞小而局限,且颅底结构多正常。
(颈椎病伴脊髓空洞)
医疗课件
33
治疗:
对于没有或仅有轻微症状而无进行性神经损害 的颅底凹陷患者不需治疗,定期随访 。有学者主 张早期治疗,以免脊髓空洞加重。有神经压迫症 状患者则需手术治疗。手术原则是解除延髓压迫 和重建颈部稳定性。主要手术方式有:
正常
医疗课件
异常
异常
25
脊髓空洞:枕骨大孔狭窄,脑脊液回流阻力增加,造成脑脊液在脊髓中
央管集聚,空洞形成。
T1WI低信号
T2WI高信号
医疗课件
T2压脂信号无降低 T1增强无强化
26
环枕融合、颈椎分节不全畸形:环椎与枕骨大孔完全或部分融合,
齿状突上移。颈椎融合,造成病人短颈外貌。
正常
医疗课件
异常
27
齿状突脱位,环枕融合畸形,环枢关节面倾斜
齿状突向后上移位进行性加重
医疗课件
30
鉴别诊断:
1、颈髓肿瘤。 2、颈椎病。
医疗课件
31
1、颈髓肿瘤:囊实性肿瘤临床症状和影像表现与颅底凹陷症合并脊髓空
洞相似,可用MRI增强鉴别。肿瘤病人缺乏头颈特征外貌及颅底结构异常的 影像表现。
T1 低信号
T2高、等信号
正常齿状突与此线的距离为41±4mm。
医疗课件
15
病例一:女,44岁。左头部及颈后部阵发性胀痛,双手小指末端麻木、左鼻 前庭间歇性异痒感2月。
齿状突均高于钱氏线以上3mm,约5.6mm左右。
医疗课件
颅底凹陷症

颅底凹陷症什么是颅底凹陷症?颅底凹陷症是一种颅骨畸形,通常发生在颅底或颅顶,导致颅骨凹陷,并可能给患者带来一系列症状。
这种疾病通常由遗传、生长异常或外伤等因素引起。
颅底凹陷症在临床上比较罕见,但一旦发病,可能影响患者的外观和生活质量。
颅底凹陷症的症状颅底凹陷症的症状可能因患者的年龄、病因和病程而有所不同。
一般来说,患者可能出现以下症状:•头部外观异常•颅骨局部凹陷•头痛•头晕•视力问题•咬合异常当患者出现以上症状时,应及时就医,并做出正确的诊断和治疗方案。
颅底凹陷症的诊断诊断颅底凹陷症通常需要通过以下方法:1.临床体格检查:包括观察患者的头部外观和症状表现。
2.影像学检查:如X射线、CT或MRI等,可以清楚显示颅骨的结构和凹陷情况。
3.实验室检查:如血液检查,排除其他疾病的可能性。
综合以上检查结果,结合患者的临床症状,医生可以做出准确的诊断。
颅底凹陷症的治疗治疗颅底凹陷症的方法主要包括保守治疗和手术治疗。
具体的治疗方案需要根据患者的具体情况而定。
1.保守治疗:对于轻微的颅底凹陷症,可以采取保守治疗,如观察和定期复查。
2.手术治疗:对于严重的颅底凹陷症,可能需要手术矫正颅骨凹陷,恢复头部外观和功能。
在进行手术治疗前,医生会充分评估患者的整体情况,制定详细的手术方案,以减少手术风险并达到最佳疗效。
颅底凹陷症的预后颅底凹陷症的预后取决于患者的年龄、病因、症状严重程度以及治疗效果。
对于一些轻度的颅底凹陷症,经过治疗后患者可能可以得到很好的恢复;但对于一些症状严重的患者,可能需要长期的康复和随访。
综上所述,颅底凹陷症是一种颅骨畸形疾病,造成颅骨局部凹陷和一系列症状。
正确的诊断和治疗对于患者的康复至关重要,建议患者及时就医,并遵医嘱进行治疗。
如果您或您的家人怀疑患有颅底凹陷症,务必及时就医,请勿延误诊治。
祝您健康!。
CT及MRI对于原发性颅底凹陷诊断价值

CT及MRI对于原发性颅底凹陷诊断价值摘要】目的:总结近5年来我科诊断的25例颅底凹陷病例,分析CT及MRI对于颅底凹陷及其并发症的诊断。
方法:利用TOSHIBA Aquilion 4 螺旋CT机及GE 0.5T 磁共振机对25例疑有颅底凹陷的病人进行对比研究。
结果: MRI与CT对于原发性颅底凹陷的检出的差别无显著性(p>0.05),MRI与CT对于原发性颅底凹陷并发症的检出的差别有显著性(p<0.05,p<0.01)。
结论: MRI对于颅底凹陷并发症的检出优于CT,对于临床怀疑颅底凹陷的患者应首选MRI检查。
【关键词】颅底凹陷 CT MRI原发性颅底陷凹症是一种先天性畸形,是指枕骨大孔四周骨质内陷入颅腔,多表现为枕骨髁和斜坡向颅内陷入,造成枕骨大孔狭窄,小脑、脑干及脊髓受压,通常合并颅颈交界处的其他畸形[1],过去的X线诊断对于本病检出率较低,本文选取了我科自2003年以来25例颅底陷凹征病例,通过CT及MRI检查与对比分析,现报告如下:1 材料与方法1.1 试验对象本组25例,男12例,女13例,均为初诊病例。
年龄29~53岁,平均35.4岁。
均无外伤史及类风湿病史。
病程25天到2年,平均4个月。
1.2 临床表现所有患者病程中均有头晕、头痛症状,其中18例出现肢体无力,单侧肢体无力13例,双侧肢体无力5例,出现感觉障碍者12例,其中8例单侧肢体感觉障碍,4例双侧肢体感觉障碍,出现颈痛不适者9例,1例出现呼吸困难。
1.3 影像学检查 CT应用TOSHIBA Aquilion 4 螺旋CT机,采用1mm层厚,螺旋扫描,螺距1mm,并行矢状位重建。
MRI应用GE 0.5T 磁共振机,颈椎表面线圈,自旋回波(SE)序列,矢状位及轴位图像,T1加权图像TR/TE(500/20),T2加权图像TR/TE(4000/120),层厚5mm,层距2mm。
1.4 测量方法1.4.1 Boogard夹角:枕骨斜坡与枕骨大孔前后缘连线所成的夹角,正常119°~136°,原发性颅底凹陷此角度增大。
颅底凹陷症应该做哪些检查?

颅底凹陷症应该做哪些检查?*导读:本文向您详细介颅底凹陷症应该做哪些检查,常用的颅底凹陷症检查项目有哪些。
以及颅底凹陷症如何诊断鉴别,颅底凹陷症易混淆疾病等方面内容。
*颅底凹陷症常见检查:常见检查:头颅正侧位片、颅底片、头颅平片、颅脑MRI检查、颅脑CT检查*一、检查血、尿、便常规检查正常;脑脊液检查一般无异常。
放射学检查以枕骨大孔区为中心的颅-颈正侧位片、体层摄片、前后位开口摄片(检查寰、枢椎)、颅底摄片(检查斜坡、齿状突)等颅脑平片。
通常颅-颈侧位片即可确诊,是诊断颅底凹陷症最简单的方法。
必要时可行CT扫描、矢状面重建,则对枕骨大孔区的畸形观察更为清楚。
另外可根据病情选择脊髓造影、气脑造影、脑室造影和脑血管造影等。
1.颅骨平片利用颅骨平片诊断颅底凹陷需要进行各种测量,由于枕骨大孔区局部正常解剖变异较大,尽管测量方法较多,但还没有一种理想的方法对诊断本病十分可靠,因此,至少需要根据以下方法2种明显异常的测量结果才能做出诊断。
(1)钱氏线(Chamberlain’s line):亦称腭枕线。
头颅侧位片上,由硬腭后缘向枕大孔后上缘作一连线,即为钱氏线,正常人齿状突在此线的3mm以下,若超过此限,即为颅底凹陷症。
(2)麦氏线(Mc Gregor’s line):也称基底线。
由硬腭后缘至枕骨鳞部最低点连线,即麦氏线。
正常齿状突不应高出此线6mm,若超过即为颅底凹陷症。
(3)Bull角:硬腭平面与寰椎平面所成的角度,正常小于13°,大于13°即为颅底凹陷症。
(4)基底角:由鼻根部至蝶鞍中心和蝶鞍中心至枕大孔前缘两线形成的角度,正常为109°~148°,平均132.3°,颅底凹陷症时此角增大。
(5)克劳指数(Klaus’s index):齿状突顶点到鞍结节与枕内隆突间连线的垂直距离。
正常为40~41mm,若小于30mm即为颅底凹陷症。
(6)二腹肌沟连线(fishgold线):在颅骨前后位断层片上,作两侧二腹肌沟的连线,从齿状突尖到此线的距离,正常为5~15mm,若齿状突顶点接近此线,甚至超过此线,即为颅底凹陷。
颅底凹陷症影像学诊断

颅底凹陷症影像学诊断目录:1.引言2.颅底凹陷症的定义和分类2.1 定义2.2 分类3.颅底凹陷症的病因与发病机制4.临床表现5.影像学诊断5.1 X射线5.2 cT扫描5.3 MRi6.影像学特征6.1 X射线表现6.2cT扫描表现6.3 MRi表现7.鉴别诊断8.治疗方法9.结论10.参考文献1.引言引入颅底凹陷症的背景和重要性,介绍本文档的目的和内容。
2.颅底凹陷症的定义和分类解释颅底凹陷症的定义,阐述其不同的分类方法。
2.1 定义详细描述颅底凹陷症是什么,并对其特征进行阐述。
2.2 分类分类详细介绍不同类型的颅底凹陷症,包括分类标准和具体的临床表现。
3.颅底凹陷症的病因与发病机制探讨颅底凹陷症的病因和发病机制,包括遗传因素、结构异常等。
4.临床表现详细描述颅底凹陷症的临床表现,包括神经系统和身体其他系统的症状和体征。
5.影像学诊断介绍影像学在颅底凹陷症诊断中的重要性,并详细讲解不同影像学技术的原理和应用。
5.1 X射线描述X射线在颅底凹陷症诊断中的应用,包括常用的摄影姿势和影像学表现。
5.2 cT扫描介绍cT扫描的原理和在颅底凹陷症诊断中的应用,包括常见的cT表现和解读要点。
5.3 MRi详细阐述MRi在颅底凹陷症诊断中的优势和应用,包括不同MRi序列和脉冲参数的选择。
6.影像学特征具体描述不同影像学技术的颅底凹陷症表现,包括X射线、cT和MRi。
6.1 X射线表现细致解读颅底凹陷症在X射线上的特征,包括骨骼结构和密度的异常。
6.2 cT扫描表现详细分析颅底凹陷症在cT扫描上的特征,包括颅底骨质的异常和颅底器官的位置改变。
6.3 MRi表现详述颅底凹陷症在MRi上的特征,包括信号强度和结构异常。
7.鉴别诊断详细解释颅底凹陷症与其他疾病的鉴别诊断要点,包括常见的混淆诊断和区别特征。
8.治疗方法介绍颅底凹陷症的治疗方法和策略,包括手术和保守治疗的选择。
9.结论总结颅底凹陷症的影像学诊断方法和特征,强调其临床应用的重要性和问题。
颅底凹陷症诊断标准

颅底凹陷症诊断标准颅底凹陷症是一种颅内疾病,通常是由于颅底骨折或者颅底骨骼发育异常导致的。
颅底凹陷症的诊断对于及时治疗和预防并发症非常重要。
下面将介绍颅底凹陷症的诊断标准,以便临床医生和患者能够更好地了解和识别这一疾病。
一、临床表现。
颅底凹陷症的临床表现多种多样,常见的症状包括头痛、头晕、视觉障碍、听力减退、面部麻木等。
在诊断时,医生需要仔细询问患者的病史和详细了解症状,以便进行全面的评估。
二、影像学检查。
颅底凹陷症的诊断离不开影像学检查,常用的检查方法包括X线片、CT和MRI。
X线片能够初步了解颅底骨折的情况,CT和MRI则能够更清晰地显示颅底凹陷的范围和程度。
三、神经系统检查。
神经系统检查对于诊断颅底凹陷症也非常重要。
医生可以通过检查患者的视觉、听力、面部感觉和运动功能等来评估神经系统的状况,从而判断颅底凹陷是否对神经系统造成了影响。
四、其他辅助检查。
除了上述常规检查外,有时候还需要进行其他辅助检查来帮助诊断,比如颅内压监测、眼底检查等。
这些检查能够更全面地了解患者的病情,为诊断提供更多的信息。
五、诊断标准。
根据上述的临床表现、影像学检查、神经系统检查和其他辅助检查的结果,医生可以综合判断患者是否患有颅底凹陷症。
一般来说,诊断颅底凹陷症需要满足以下条件,1)有明显的颅底骨折或者骨骼发育异常的病史;2)影像学检查显示颅底凹陷的表现;3)神经系统检查和其他辅助检查结果支持诊断。
六、诊断注意事项。
在诊断颅底凹陷症时,医生需要注意排除其他颅内疾病的可能性,比如颅内肿瘤、脑血管疾病等。
此外,还需要全面评估患者的全身情况,比如是否有其他系统疾病或者并发症。
总之,颅底凹陷症的诊断需要综合临床表现、影像学检查、神经系统检查和其他辅助检查的结果,以便做出准确的诊断。
只有准确诊断,才能及时进行治疗,预防并发症的发生,提高患者的生活质量。
希望本文能够帮助医生和患者更好地了解颅底凹陷症的诊断标准,促进临床实践的进步。
颅底凹陷症影像表现

颅底凹陷症 可能导致头 痛、头晕、 视力障碍等 症状。
01
02
03
04
脑神经受压
01
颅底凹陷症可能 导致脑神经受压, 如视神经、动眼 神经、滑车神经 等。
02
影像表现可能包 括脑神经受压部 位的肿胀、变形、 信号异常等。
03
脑神经受压可能 导致相应的神经 功能障碍,如视 力下降、眼球运 动障碍、面部感 觉异常等。
04
影像表现可能因 个体差异和病情 程度而异,需要 结合临床症状和 病史进行综合分 析。
脑脊液循环障碍
脑脊液循环受阻,导致 颅内压升高
脑组织受压,导致神经 功能障碍
脑室扩张,脑积水形 成
影像学检查可见脑室系 统扩张,脑实质受压, 脑脊液循环受阻等表现
影像诊断方法
1
颅底CT扫描:观察颅底凹陷 程度和范围
脑神经症状:如面神经麻痹、听力下降、吞咽困 难等
内分泌紊乱:由于垂体受压,可能导致内分泌功 能紊乱,如生长激素缺乏、甲状腺功能减退等
颅底凹陷
颅底凹陷症 是一种颅底 骨结构异常, 导致颅底凹 陷。
影像学检查 可以发现颅 底凹陷症, 如CT、 MRI等。
颅底凹陷症 的影像表现 包括颅底骨 结构异常、 脑组织受压、 脑脊液循环 障碍等。
2
颅底MRI扫描:观察颅底凹陷 程度和范围,以及周围组织情
况
3
颅底血管造影:观察颅底血管 情况,判断颅底凹陷症对血管
的影响
4
颅底三维重建:观察颅底凹陷 程度和范围,以及周围组织情
况,为手术治疗提供参考
治疗方案
01
手术治疗:通过手术修复颅底凹陷,
改善脑脊液循环
02
药物治疗:使用抗炎、止痛、脱水等
颅底凹陷症影像学测量方法(最牛的汇总)
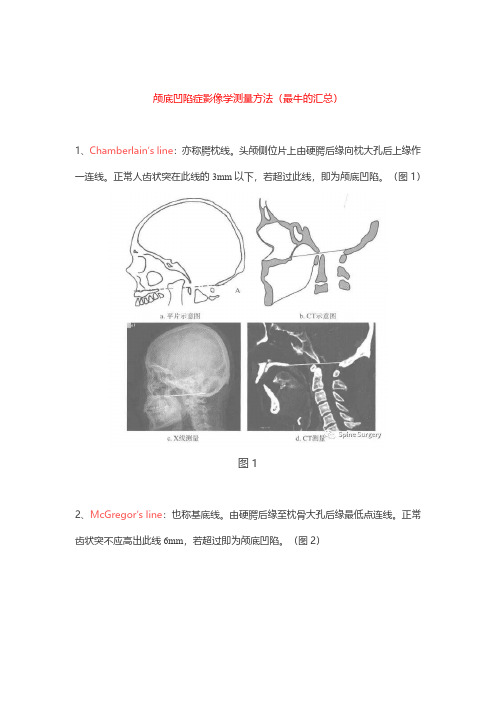
颅底凹陷症影像学测量方法(最牛的汇总)1、Chamberlain’s line:亦称腭枕线。
头颅侧位片上由硬腭后缘向枕大孔后上缘作一连线。
正常人齿状突在此线的3mm以下,若超过此线,即为颅底凹陷。
(图1)图12、McGregor’s line:也称基底线。
由硬腭后缘至枕骨大孔后缘最低点连线。
正常齿状突不应高出此线6mm,若超过即为颅底凹陷。
(图2)图23、McCrae’s line:又叫枕骨大孔线,为连接枕骨大孔前下缘与后上缘的连线。
正常情况下,齿状突顶端不超过此线;如超过此线6.6mm可诊断为颅底凹陷症。
(图3)图34、Redlund-Johnell法(R-J距离):为枢椎体下缘中点到McGregor线的垂线。
正常值男性大于34mm,女性大于29mm。
小于此值即为异常,提示寰枢椎间关节破坏。
(图4)图45、Wackenheim line:为颅底斜坡的延长线。
正常时,该线与齿突尖部相切。
若齿突尖超过此线,提示颅底凹陷。
(图5)图56、Height index of Klaus(克劳斯高度指数):指齿状突顶点到鞍结节与枕内隆突连线的垂直距离。
正常为44-45mm,30-40mm为颅底扁平,若小于30mm为颅底陷入。
(图6)图67、外耳孔高度指数:头颅侧位片,外耳孔中心点或两侧外耳孔连线中点至枕骨大孔前后缘连线的垂直距离,即外耳孔高度指数。
正常为13-25mm,平均17.64mm,小于13mm即为颅底凹陷。
(图7)图78、Boogaard角:指枕骨大孔前后缘连线与蝶骨斜坡所形成的角度。
该角度正常为119.5°-136°,若大于148°,可诊断为扁平颅底。
(图8)图89、Bull角:是硬腭水平线与寰椎平面的夹角,正常时该角度小于13°,若大于13°,可诊断为扁平颅底。
(图9)图910、Martin角(基底角或颅底角):侧位像,鼻根、蝶鞍中心和枕骨大孔前缘三点连线所形成的夹角。
颅底凹陷症诊断标准

颅底凹陷症诊断标准颅底凹陷症是一种颅骨发育异常导致颅底凹陷的疾病,临床上常见于儿童和青少年。
其临床表现多样,诊断较为困难。
因此,制定准确的诊断标准对于早期诊断和治疗至关重要。
一、临床症状。
颅底凹陷症患者常见头痛、视力模糊、眩晕、耳鸣等症状。
头痛可能伴随恶心、呕吐,严重者可出现视野缺损。
眩晕和耳鸣则常常伴随头位变化而加重。
此外,患者还可能出现面部畸形、颅神经损害等症状。
二、影像学表现。
颅底凹陷症在影像学上表现为颅骨发育异常,颅底凹陷,颅底骨质薄弱。
常见的影像学表现包括颅底骨质薄弱区域的骨质疏松、骨折、骨缺损等。
此外,还可见颅底软组织结构的异常,如脑膜膨出、脑脊液漏等。
三、实验室检查。
颅底凹陷症的实验室检查并无特异性表现,但对于排除其他疾病具有一定帮助。
常规血液检查和生化指标一般无异常。
脑脊液检查可见轻度异常,但并不具有诊断意义。
四、诊断标准。
根据患者的临床症状、影像学表现和实验室检查结果,结合病史和家族史,可作出颅底凹陷症的诊断。
一般而言,满足以下条件可作出诊断:1. 有头痛、视力模糊、眩晕、耳鸣等颅底凹陷症典型症状;2. 颅底影像学检查显示颅底凹陷,颅底骨质薄弱;3. 排除其他疾病导致的类似症状。
五、治疗。
对于确诊的颅底凹陷症患者,早期治疗至关重要。
一般而言,手术治疗是首选。
手术目的是减轻颅底凹陷对颅内结构的压迫,恢复颅内压力平衡,改善症状。
手术方法包括颅底重建术、颅底扩大术等。
六、预后。
颅底凹陷症的预后与病情严重程度、治疗及时性等因素有关。
一般而言,早期诊断和治疗的患者预后较好,但对于病情严重、治疗不及时的患者,可能会出现严重的并发症,甚至危及生命。
总之,颅底凹陷症是一种临床表现多样的疾病,诊断较为困难。
临床医生在诊断时需综合考虑患者的临床症状、影像学表现和实验室检查结果,制定合理的诊断标准,以便早日发现和治疗患者,提高治疗效果和预后。
颅底凹陷测量方法

颅底凹陷测量方法
颅底凹陷测量方法是指通过对颅底凹陷的形态和尺寸进行测量,以评估颅底凹陷的严重程度和病变的类型。
常用的颅底凹陷测量方法包括以下几种:
1. 三维头颅CT扫描:利用计算机断层扫描技术获取头颅的三维图像,通过软件工具对颅底凹陷的形态和尺寸进行测量。
2. X线摄影:通过X线摄影技术将头颅的影像转化为二维图像,然后使用测量工具对颅底凹陷的形态和尺寸进行测量。
3. 磁共振成像(MRI):利用磁场和无线电波的相互作用,获取头颅内部的详细图像,通过对颅底凹陷的形态和尺寸进行观察和测量。
4. 声像图:通过超声波技术对头颅进行检查,对颅底凹陷进行形态和尺寸的评估。
在进行颅底凹陷测量时,通常会测量以下几个方面:
1. 凹陷的深度:指凹陷与正常颅底凹陷之间的距离,可以通过测量离骨质最近的凹陷点到颅底的最大距离来确定。
2. 凹陷的面积:指凹陷在横截面上所占的空间面积,可以通过测量凹陷区域的长度和宽度,然后计算出面积。
3. 凹陷的形态:包括凹陷的形状、位置、边缘的清晰程度等,通过观察影像图像来评估。
除了以上的测量方法外,还可以结合其他临床症状和体征进行综合评估,以获取更准确的诊断结果。
原发性颅底凹陷症的影像学诊断进展

·219·
肺癌和结肠癌原癌基因Kras中,都发现甲基化与基因表达有 负相关。反之,肿瘤抑制基因(p16 INK4A)、肿瘤转移抑制基 因(E·eadherin)、DNA修复基因等启动子区的高甲基化都可 使相应基因表达降低或不表达,进而促进肿瘤的形成。
原发性颅底凹陷症的影像学诊断进展
刘金有
【关键词】颅底凹陷症;磁共振成像;x线计算机
原发性颅底凹陷症由先天性枕骨和寰枢椎骨骨质发育不 良及畸形所致,是枕大孔区最常见的畸形,占位90%以上¨o。 主要是以枕大孔为中心的枕骨基部、颏部、鳞部及颅底组织内 翻,寰椎向颅内陷入,枢椎齿状突高出正常水平进入枕大孔, 枕大孔前后径缩短和颅凹缩小向上凹陷及齿状突上移畸 形心]。由于在胚胎发生学上,神经管在寰枕部闭合最晚,所
·220·
空国塞厦医堑!Q塑堡!!旦筮兰鲞箜!!塑£堕塑堕!丛鲤:盟!!!Q塑。!!!:堡:盟!:丝
要机制。由于枕骨髁与斜坡畸形、内陷,齿状突上移,斜坡、齿 状突成角畸形等因素导致斜坡齿状突组成的骨径缩短,延、颈 髓长度相对延长,被迫顺应骨支架结构的变化而屈曲后弓。 延、颈髓屈曲后弓致使脑干腹侧组织自身挤压,而背侧组织受 牵拉,同时延、颈髓屈曲与小脑扁桃体相互挤压,甚至形成小 脑扁桃体疝,疝入椎管内的小脑扁桃体又压迫延、颈髓,加重 了其临床症状及体征。 1.2颅底凹陷症合并寰枢枕融合畸形的病理机制 寰枕融 合畸形表现为寰枕间隙消失,寰椎侧块上缘及枕骨髁下缘骨 皮质缺如,二者为外侧骨皮质相连的单一骨块,伴或不伴有寰 椎前后结节与枕大孔前后唇融合。笔者根据寰椎、枕骨髁的 发育情况将寰枕融合畸形分为枕髁型和寰椎型:①枕髁型是 以枕骨髁发育不良为主,寰椎大小、形态基本正常,此型的特 征为多不伴有寰枢椎脱位,症状较轻,其原因可能为寰椎高度 基本正常,寰齿关节面及十字韧带附着面不缩小,齿状突不易 向后脱位。尽管寰枕高度缩短,由于合并斜坡内陷,齿状突的 位置仍位于斜坡下方,而不突入枕大孔内。此型软组织的改 变主要是由于颅底凹陷症的斜坡畸形、内陷齿状突上移、斜 坡、齿状突成角畸形所致。其病理机制与单纯颅底凹陷症相 似;②寰椎型是指以寰椎发育不良为主,伴或不伴有枕骨髁发 育不良。此型的特征为常伴有寰枢椎脱位,症状较重,其原因 是因为寰椎发育短小,齿状突相对过长而突入枕大孔内,势必 导致齿状突后移。另外,寰椎高度缩短,寰齿关节面缩小,横 韧带附着面也缩小,使寰枢椎更易脱位,脱位严重者导致横韧 带断裂,突人枕大孑L的齿状突直接压迫脑干,脑干腹侧面出现 明显压迹。 1.3其他因素所致病理机制①斜坡内陷对椎动脉及延脑 的压迫:枕髁、斜坡内陷、变形可直接压迫椎基底动脉,也间接 压迫延髓腹侧及外侧,且椎动脉处于狭窄的蛛网膜下腔内活 动受限制,必然导致后颅窝脑组织供血性症状;②蛛网膜粘连 及其并发症:枕大孔区骨结构内陷,颅腔狭窄及长期的颅颈交 界区的异常活动,必然导致此区的软组织结构如覆膜、蛛网膜 等增厚、粘连,加剧对延、颈髓的压迫和损害。同时由于蛛网 膜粘连导致脑脊液循环障碍而出现脑积水、蛛网膜囊肿、脊髓 空洞症等并发症,更加剧了疾病的复杂性p J。 2颅底凹陷症的临床表现
颅底凹陷症影像表现PPT

二腹肌线:两侧二腹肌沟(乳突根部内侧)之间连线,如齿状突至此线 的距离小于1cm, 提示颅底凹陷症。
正常齿状突至此线距离大于1cm
双乳突尖连线:齿状突超过此线1-2mm,为异常,提示颅底凹陷征。
正常齿状突不超过此线2mm
克劳指数:齿状突至鞍结节与枕内粗隆连续的垂直距离。小余3cm,提示 颅底凹陷症。
枕骨大孔前后径变短,后颅窝容积变小 ,从而压迫延髓、小脑及牵拉神经根产生一 系列症状。
可分为先天型、继发型。继发性常见于 成骨不全、佝偻病、甲旁亢等。近年来有人 发现本病有遗传倾向。
颅底凹陷症是枕骨大孔区畸形中较为常 见的一类,也是引发脊髓空洞的常见原因之 一,发现后经手术治疗可获得较好的临床治 愈率。但因发病率较低,易造成漏诊。
正常测量线展示:
钱氏线:硬腭后缘与枕骨大孔后上缘的连续。齿状突超过此线3mm,可 诊断颅底凹陷症。
正常齿状突位于钱氏线以下
斜坡延长线:如此线相交于齿状突基底部或枢椎,表明枕颈区脱位,如齿 状突脱位。
正常齿状突位于斜坡延长线下方
BULL角(波氏角):硬腭平面与环椎平面所形成夹角,大于13°,提示颅底 凹陷征。
5mm(儿童)。MRI齿状突前间隙见高低混杂信号填充。
正常
异常
异常
齿状突脱位患者常合并枢椎关节面倾斜,会进一步加重齿状突脱位。
正常
异常
异常
小脑扁桃体下疝畸形:小脑扁桃体下部超过枕骨大孔以下5mm。小脑扁
桃体下缘变尖,进入椎管。
正常
异常
异常
脊髓空洞:枕骨大孔狭窄,脑脊液回流阻力增加,造成脑脊液在脊髓中
正常齿状突与此线的距离为41±4mm。
病例一:女,44岁。左头部及颈后部阵发性胀痛,双手小指末端麻木、左鼻 前庭间歇性异痒感2月。
颅底凹陷症影像学诊断

颅底凹陷症影像学诊断颅底凹陷症是一种颅骨发育异常的疾病,其特征是颅底骨缺损或凹陷,常伴随颅底神经的受压或损伤。
影像学诊断是颅底凹陷症的重要手段,可以帮助医生判断病情的严重程度并制定合理的治疗方案。
影像学方法常用的影像学方法包括颅骨X线摄影、计算机断层扫描(CT)和磁共振成像(MRI)。
这些方法可以提供准确的颅骨结构和颅底凹陷症的信息,帮助医生进行准确的诊断。
颅骨X线摄影颅骨X线摄影是一种简单而常用的影像学方法,可以观察颅骨结构的异常情况。
对于颅底凹陷症的诊断,颅骨X线摄影可以显示颅底骨缺损或凹陷的情况,但不能提供更多的详细信息。
计算机断层扫描(CT)CT扫描是一种通过连续切片的方式获取图像的方法。
对于颅底凹陷症的诊断,CT扫描可以清晰地显示颅底骨缺损或凹陷的形态和位置,并可以观察凹陷区域的软组织情况。
CT扫描还可以评估颅底神经的受压或损伤情况,有助于确定病情的严重程度。
磁共振成像(MRI)MRI是一种利用磁场和无线电波来影像的方法。
对于颅底凹陷症的诊断,MRI可以提供更为详细的信息。
颅底骨缺损或凹陷的形态和位置可以清晰地显示出来,并且可以观察到凹陷区域的软组织结构如脑组织、动脉和静脉。
MRI还可以评估凹陷区域的血液供应情况以及颅底神经的受压或损伤情况。
影像学诊断要点在进行颅底凹陷症的影像学诊断时,以下几个要点需要特别注意:1. 观察颅底骨缺损或凹陷的形态和位置。
通过颅骨X线摄影、CT扫描或MRI可以进行准确的判断。
2. 观察凹陷区域的软组织情况,如脑组织、动脉和静脉。
这些信息可以通过CT扫描或MRI得到。
3. 评估颅底神经的受压或损伤情况。
通过CT扫描或MRI可以观察到颅底神经的解剖变化以及受压或损伤的表现。
,影像学诊断是颅底凹陷症的重要手段,可以提供准确的病情信息,帮助医生制定合理的治疗方案。
颅骨X线摄影、CT扫描和MRI是常用的影像学方法,在诊断中各有其优势,医生应根据具体情况选择合适的方法进行诊断。
颅底凹陷症诊断标准

颅底凹陷症诊断标准
颅底凹陷症是一种高度可变的临床病理病症,是由颅底及其附近的组织及骨骼结构的
异常产生的。
它可以提示婴儿有潜在的脑损伤及其它多种病理,是许多内分泌、遗传和神
经疾病的发病原因。
一、影像学表现:常用磁共振成像(MRI)检查能够显示出颅底凹陷及其形态上的特征
性异常,特别是磁共振影像可以显示出颅底凹陷的深度、宽度及其周边组织的变化。
CT扫描对观察颅底凹陷的深度及颅底脑室的大小也有帮助。
二、病理学表现:颅底凹陷需要前侧颅底骨膜的变化,以及颅底脑室和大脑半球两侧
长头叶大脑池水肿等周边病变。
三、临床表现:患儿可出现多种症状,主要表现为头痛、抽搐、头晕恶心、月经不调、乳房发育以及智力障碍等。
四、实验室检查:根据患者的临床表现,可做相应的检查,包括血常规、尿常规、血
生化、电解质、肝功、肾功、血糖以及风湿免疫等检查。
五、分子生物学检测:可以采用染色体常规检测,鉴定颅底凹陷症的可能遗传机制;
对于一些明确性诊断,还可以采用基因分析等技术鉴定,以帮助进行精确的判断。
虽然颅底凹陷症患者的表现有千差万别,但上述五点依据可以综合作出正确定性诊断,及时为患者提供正确的治疗方案和保健措施,保证患者获得良好的治疗效果。
颅底凹陷症诊断标准

颅底凹陷症诊断标准颅底凹陷症是一种颅底解剖结构异常的疾病,临床上常见于颅底骨折、颅底肿瘤和颅内压增高等疾病。
对于颅底凹陷症的诊断,临床医生需要全面了解患者的临床表现、影像学表现和实验室检查结果,以制定合理的诊断标准。
本文将详细介绍颅底凹陷症的诊断标准,以便临床医生更好地诊断和治疗该疾病。
一、临床表现。
1.头痛,颅底凹陷症患者常常出现头痛症状,特别是在头部受到外伤后。
2.视觉障碍,部分患者可能出现视力模糊、视野缺损等视觉障碍症状。
3.神经系统损伤,颅底凹陷症可导致颅神经损伤,表现为面部麻木、听力下降、眼球运动障碍等症状。
二、影像学表现。
1.颅底CT,颅底CT检查是诊断颅底凹陷症的重要手段,可显示颅底骨折、颅底骨折愈合不良等情况。
2.颅底MRI,颅底MRI检查有助于观察颅底软组织结构的情况,对于颅底肿瘤和颅底骨折后软组织损伤的诊断有重要意义。
三、实验室检查结果。
1.血常规,血常规检查可发现贫血、白细胞增高等炎症指标,对于判断颅底凹陷症合并感染具有重要意义。
2.生化指标,检查血清中的生化指标,如C-反应蛋白、降钙素原等,有助于判断颅底凹陷症的炎症反应程度。
四、诊断标准。
根据患者的临床表现、影像学表现和实验室检查结果,结合以下诊断标准进行判断:1.符合颅底凹陷症的典型临床表现;2.颅底CT或MRI检查显示颅底骨折、颅底软组织损伤等特征;3.实验室检查结果提示炎症反应明显。
五、诊断注意事项。
1.临床医生在诊断颅底凹陷症时,应该全面了解患者的病史和临床表现,结合影像学和实验室检查结果进行综合判断。
2.对于疑似颅底凹陷症的患者,应及时进行进一步的检查,以明确诊断并制定合理的治疗方案。
六、结语。
颅底凹陷症的诊断需要全面、综合地分析患者的临床表现、影像学表现和实验室检查结果。
只有准确诊断,才能制定合理的治疗方案,提高患者的治疗效果和生存质量。
因此,临床医生在诊断颅底凹陷症时,应该严格按照诊断标准进行判断,避免漏诊和误诊,为患者的健康保驾护航。
原发性颅底凹陷症的CT、CTM、MR特征及检查方法的选择

原发性颅底凹陷症的CT、CTM、MR特征及检查方法的选择巩若箴;柳澄;吕京光
【期刊名称】《中国医学影像技术》
【年(卷),期】2000(016)004
【摘要】无
【总页数】1页(P269)
【作者】巩若箴;柳澄;吕京光
【作者单位】无
【正文语种】中文
【相关文献】
1.原发性颅底凹陷症的CT-病理再研究 [J], 巩若箴
2.术中即时牵引与后路复位枕颈固定治疗原发性颅底凹陷症 [J], 黄伦海;涂洪波;刘鹏;赵建华
3.原发性颅底凹陷症的影像学诊断进展 [J], 刘金有
4.原发性颅底凹陷症平片、CT、CTM对照分析 [J], 胡令安;陈颉;卢春山;巩若箴
5.原发性颅底凹陷症的临床特征 [J], 肖其华;黄思庆;毛伯镛;刘建民;雷町;李进;宫达森;李国平;鞠延
因版权原因,仅展示原文概要,查看原文内容请购买。
颅骨陷窝症CT、MRI诊断探讨

颅骨陷窝症CT、MRI诊断探讨林飞飞; 干芸根; 曹卫国; 叶文宏; 曾伟彬【期刊名称】《《中国CT和MRI杂志》》【年(卷),期】2014(000)003【摘要】目的探讨新生儿颅骨陷窝在64排螺旋CT和1.5T MR的影像学表现及特点。
方法用GE optima 64排螺旋CT对17例颅骨陷窝症患儿行头颅CT横轴位扫描、多平面重建(multiple planar reconstruction,MPR)和表面遮盖法重建(surface shaded display,SSD),检查前后2天内行GE Signa MR头颅扫描,并且均于6个月后CT随访,其中6例患儿分别于6个月及1年后随访,对头颅CT影像表现进行分析。
结果本组17例头颅CT横轴位及重建冠状位、矢状位示颅骨有较多的卵圆形骨密度减低区,周围局部颅骨密度增高,主要累及内板、板障,外板骨质变薄,病变部位位于顶骨、枕骨,其中2例尚累及额骨,3例累及颞骨。
并有颅缝增宽、轻度脑积水及脑膜脑膨出各1例。
SSD示颅骨遍布大小不等的类圆形骨密度减低区,呈蜂窝状。
结论本病的螺旋CT影像学表现有特征性,结合MR颅脑影像表现及临床表现,可做出诊断及鉴别诊断。
【总页数】4页(P18-20,120)【作者】林飞飞; 干芸根; 曹卫国; 叶文宏; 曾伟彬【作者单位】广东省深圳市儿童医院放射科广东深圳 518026【正文语种】中文【中图分类】R682.1+1【相关文献】1.颅骨陷窝症合并脑发育不全、多发畸形一例 [J], 杨惠泉;黄玉柱;苏锋;周征兵;陈红;李丽丽2.颅骨骨纤维异常增殖症的CT和MRI诊断 [J], 陈晓丽;王振常;鲜军舫3.颅骨孤立性浆细胞瘤的CT、MRI诊断与鉴别诊断 [J], 唐钢琴;赵振华4.颅骨凹陷症59例CT和MRI表现 [J], 黎艳;李玉民;刘向华;黄志明5.颅骨陷窝症伴脑膜膨出一例报告 [J], 孙一纯因版权原因,仅展示原文概要,查看原文内容请购买。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
原发性颅底凹陷症的CT、CTM、MR特征
及检查方法的选择
[摘要]目的研究经颅多普勒超声对诊断糖尿病性脑血管病的价值。
方法39例糖尿病患者进行经颅多普勒检查。
结果89.7%患者表现有脉动指数增高等脑动脉硬化的脑血液流动力学改变。
结论经颅多普勒超声检查对糖尿病性脑血管病有重要价值。
[关键词]经颅多普勒超声检查;糖尿病;脑动脉硬化
[分类号]R445.1 R587.1 [文献标识码] A
[文章编号]1003-3289(2000)04-0265-02
Diabetic Cerebrovascular Disease Diagnosed by Transcranial Doppler
Ultrasound
WANG Ru-ying, CAO Xiang-hong
(Department of Ultrasound,Shanxi Provincial People's Hospital, Taiyuan
030012,China)
[Abstract]Purpose To investigate the usefulness of trans-cranial color Doppler in the diagnosis of diabetic cerebrovasculer disease. Methods39 patients underwent the examination of transcranial Doppler ultrasound. Results The dynamic changes of cerebral blood flow with higher pulsatility index like as cerebral arteriosclerosis were found in 89.7% of the patients. Conclusion Transcranial color Doppler has important usefulness in the diagnosis of diabetic cerebrovascular disease. [Key words]TCD; Diabetic; Cerebroartery sclerosis
本文对接受经颅多普勒超声(TCD)检查的39例糖尿病(DM)患者进行了回顾性研究,对DM患者的TCD表现进行讨论。
1 资料与方法
将1996年5月至1997年5月接受TCD检查的39例DM患者作为本研究对象,其中男25例,女14例,年龄30~83岁,DM病史2月至10余年。
全部病例被确诊为糖尿病前均无高血压及脑疾患史。
使用仪器为西德EME TRANS-SCAN 经颅三维多普勒扫描仪,探头频率2MHz。
检查前三天禁用一切影响脑血管舒缩的药物,静卧10~15分钟,平卧位经颞窗检查大脑中动脉(MCA),大脑前动脉(ACA)及大脑后动脉(PCA),坐位头略前倾经枕窗探查椎动脉(VA)及基底动脉
(BA)。
沿各血管走行仔细探测各动脉血流方向、流速及频谱形态,辨听多普勒声音并记录收缩期峰速度(Vs)、舒张末期流速(Vd)、平均血流速度(Vm)及脉动指数[PI=(Vs-Vd)/Vm用于血管顺应性的观察指标]。
2 结果
89.7%病人均有不同程度的脑血流动力学异常,TCD检查结果如表1~4所示。
由表1~4可见,受检糖尿病患者PI明显异常并伴血流速异常。
具体表现为:①DM患者各检测动脉PI均增高,P<0.05~0.01;②MCA,PCA,BA的舒张末期血流速降低,P<0.05~0.01。
MCA的收缩峰速度较正常升高,ACA,PCA及BA的收缩期峰速度较正常降低,但无统计学意义。
ACA及PCA的平均血流速度较正常降低,P<0.01;③在频谱形态方面,各检测动脉表现有收缩峰高位转折波、平顶波及舒张波低平等动脉硬化改变。
表1 正常组与DM组MCA血流速、PI的比较
表2 正常组与DM组BA血流速、PI的比较
表3 正常组与DM组ACA血流速、PI的比较
表4 正常组与DM组PCA血流速、PI的比较
3 讨论
糖尿病是一常见代谢病。
由于代谢紊乱,可导致广泛的血管病变。
糖尿病性脑血管病变不仅影响大血管而且涉及到微血管。
本研究中,糖尿病患者脑内动脉PI增大,反映了糖尿病患者脑血流异常,提示脑血管管腔狭窄及弹性降低。
总之,糖尿病患者经颅三维多普勒超声出现脑动脉硬化改变对诊断糖尿病性脑血管病变具有重要价值。
此外,糖尿病患者动脉硬化,往往在病程较早期即出现,且血管病变程度较重。
因此,在临床尚未诊断为糖尿病的患者,经颅三维多普勒超声出现脑动脉硬化表现时,应考虑糖尿病的可能性并进行有关检查,以便最后确诊。
作者简介:王如瑛(1956—),女,山西五台人,学士,副主任医师。
王如瑛(山西省人民医院超声科,山西太原030012)
曹向红(山西省人民医院超声科,山西太原030012)
[参考文献]
[1]焦明德,等.实用经颅多普勒超声学[M].北京医科大学中国协和医科大学联合出版社,1995.
[2]钟学礼,等.临床糖尿病学[M].上海科学技术出版社,1989.
[3]王如瑛,等.TCD对糖尿病、高血压病动脉硬化的脑学流动力学研究[J].中国医学影像技术,1995,9(5):387。
