超声胡桃夹现象
胡桃夹综合征的超声诊断标准(一)

胡桃夹综合征的超声诊断标准(一)胡桃夹综合征的超声诊断标准胡桃夹综合征是一种外科常见疾病,常常通过超声诊断进行检查和确定。
以下是一些常用的超声诊断标准。
1. 胸锁乳突肌胸锁乳突肌的压迫可能会引起胸锁关节和锁骨的疼痛。
通过超声,可以观察到胸锁乳突肌的位置和形态,如果发现它在肩胛骨下方方案,即显示为向内突起的结构,则可能存在胡桃夹综合征。
2. 纵隔血管纵隔血管是一种与胡桃夹综合征有关的结构。
如果在胸导管和颈总动脉之间发现一个弯曲的管道,且该管道显示为在胸壁下方,那么就可能存在胡桃夹综合征。
3. 神经束胡桃夹综合征可能会压迫神经束,导致手臂的麻木和疼痛。
通过超声,可以检查神经束的位置和形态,如果发现它经过胸锁乳突肌和肋间隙的过程中被压迫,则可能存在胡桃夹综合征。
4. 静脉血流超声还可以检查在肱静脉中的血流速度和流量,如果静脉血流受到压迫,那么就可能存在胡桃夹综合征。
通常可以通过彩色多普勒超声来观察血流情况。
5. 压迫测试超声检查可以帮助医生进行压迫测试。
医生会用手指轻推患者的胸锁乳突肌和其他受影响的神经束,如果患者感到疼痛或不适,那么就可能存在胡桃夹综合征。
通过超声可以更加清晰地观察到受压迫的神经束和静脉血流,从而确诊。
以上就是一些胡桃夹综合征的超声诊断标准,如果您怀疑自己存在这种疾病,应该尽快到医院进行检查。
6. 患者症状除了超声检查,医生还会考虑患者的症状。
胡桃夹综合征常常会导致手臂麻木、疼痛、肩部疼痛和感觉异常。
如果患者有这些症状,并且超声检查结果显示存在胡桃夹综合征相关结构的异常,那么就可以确诊此病。
7. 综合分析胡桃夹综合征的确诊不仅仅依赖于超声检查或患者症状,而是需要综合分析。
医生会根据患者症状、超声结果和其他相关检查来判断是否存在胡桃夹综合征,以及如何进行治疗。
因此,正确的诊断非常重要,有助于避免不必要的手术和治疗。
总结超声检查是诊断胡桃夹综合征的一个重要方法,可以检查胸锁乳突肌、纵隔血管、神经束和静脉血流等相关结构的异常。
胡桃夹超声诊断标准

胡桃夹超声诊断标准
胡桃夹超声诊断是一种常见的非侵入性诊断方法,用于评估子宫内膜异位症等妇科疾病。
胡桃夹超声诊断标准是指根据超声影像的特征来判断病灶是否为胡桃夹病变。
以下是一些常见的胡桃夹超声诊断标准:
1. 子宫内膜异位症灶呈囊性结构,形状通常为圆形或椭圆形,直径多在2-3 cm之间。
2. 胡桃夹病变位于子宫外部,通常与子宫壁有不明显的分界,并且与子宫卵巢间的韧带相连。
3. 胡桃夹病变通常在超声图上呈低回声,边界清晰,内部均匀或稍不均匀。
4. 胡桃夹病变的排列方式多样,可以单发或多发,可以分散在子宫周围区域,也可以附着在膀胱、直肠或盆腔壁上。
需要注意的是,胡桃夹超声诊断标准是一种辅助诊断方法,个别病例可能存在诊断困难或误诊的情况,因此还需要结合临床表现、病史和其他检查结果进行综合判断。
最终的诊断还需要由医生根据相关临床资料做出。
胡桃夹彩超诊断标准

胡桃夹彩超检查一般是检查左肾静脉内径扩张段和狭窄段的大小情况。
1、胡桃夹现象检查:临床上怀疑胡桃夹现象需要进行检查,通常使用彩超,彩超方便、无创而且简洁。
通过彩超来进行确诊,一般认为左肾静脉B段前后径变小,B段是彩超中的术语,A段扩张,A段比B段大于2就有诊断意义,可以怀疑是胡桃夹现象;
2、左肾静脉内径:左肾静脉远端的内径明显扩张,是由于左肾静脉在回流进入下腔静脉过程中,需要穿行腹主动脉和肠系膜上动脉,由于上述动脉挤压或由于腹主动脉压迫。
会导致左肾静脉血流速度下降,造成受压远端静脉扩张。
如果彩超检查左肾静脉内径扩张段大于狭窄段三倍以上,就可明确诊断为胡桃夹综合征。
彩色多普勒超声对诊断“胡桃夹现象”的实用价值

彩色多普勒超声对诊断“胡桃夹现象”的实用价值目的运用彩色多普勒血流显像(CDFI)及脉冲多普勒(PWD)观察扩张段和狭窄段的血流信号及血流频谱。
方法无需特殊准备,但最好于空腹时检查,先用二维超声找到腹主动脉(AO)和肠系膜上动脉(SMA)分支时所形成的夹角及横跨其的左肾静脉(LRV),估测其夹角及左肾静脉扩张段和狭窄段的内径。
结果肠系膜上动脉与腹主动脉之间的夹角<9°可作为诊断参考,左肾静脉内径扩张段/狭窄段>2~3有诊断学意义。
结论彩色多普勒血流显像能较客观地体现此三只血管的解剖关系及血流动力学的相关指数,应作为诊断此病的首选方法之一。
[Abstract] Objective To observe blood flow and blood flow spectrum of the expansion and stenosis segments using color Doppler flow imaging(CDFI)and pulse wave Doppler(PWD). Methods No special preparation was needed, but should check on an empty stomach. Firstly two-dimensional ultrasound was used to find the angle formed by branching of abdominal aorta(AO)and superior mesenteric artery(SMA)and the left renal vein(LRV)acrossing the angle, and estimated the angle and the diameters of expansion and stenosis segments of the left renal vein. Results The angle between the superior mesenteric artery and abdominal aorta <9°could be used as diagnostic reference, and diameter ratio of expansion and stenosis segments of the left renal vein >2 to 3 had diagnostic significance. Conclusion Color Doppler flow imaging can more objectively reflect the relationship between the three vascular anatomy and hemodynamics related index, should be the preferred method of diagnosis of the disease.[Key words] Nutcracker phenomenon;Color Doppler ultrasound;Pulse wave Doppler本文应用二维超声及彩色多普勒超声和脉冲多普勒技术对多见于傍晚或运动后的或发作性或持续性肉眼或镜下无症状性、直立性血尿或蛋白尿的31例患者做了回顾性分析、总结,现报道如下。
胡桃夹现象的诊断与治疗

胡桃夹现象的诊断与治疗胡桃夹现象(NCP)又称左肾静脉压迫综合征,是指走行于腹主动脉(AAO)和肠系膜上动脉(SMA)之间的左肾静脉(LRV)受到挤压而引起的血尿、蛋白尿、腹痛等一系列临床症状。
1972年Schepper首次报道NCP引起左肾出血,此后国内外发表多篇相关报道,现已引起医学界的广泛关注。
解剖学基础解剖学上LRV较右肾静脉(RRV)长,RRV直接汇入下腔静脉(IVC),其行程短而直,而LRV则需穿行于AAO与SMA之间形成的夹角后注入IVC。
正常情况下此夹角为45°~60°,被肠系膜脂肪、淋巴结等充塞使LRV不致受挤压。
但在某些情况下,如青春期身体增长过快、脊椎过度伸展或淋巴结肿大以及肿瘤压迫等,LRV受到挤压,回流受阻,内压增高、扩张,形成左肾瘀血,瘀血的静脉系统与尿收集系统间发生异常交通,或因肾盏穹隆部静脉窦壁变薄破裂而引起相应的临床表现。
检查方法尿红细胞(RBC)形态检查:NCP时尿RBC为正常形态即非肾性血尿;24小时尿钙定量测定,若>4mg/(kg·日)为高钙尿症性血尿。
肾静脉造影:被用于直接观察LRV受压及扩张,同时可直接测量IVC内压及LRV内压,当两者压差≥3mmHg时,可考虑LRV高压。
但肾静脉造影因受血液动力学及某些技术因素的影响可引起假阴性,同时不易观察侧支循环。
动脉数字减影血管造影(DSA):能清晰显示LRV受压及扩张的远端LRV,同时可显示侧支循环情况,对NCP的诊断较为准确和全面。
在左肾动脉期,造影表现还可除外其他血管畸形、肿瘤病变。
CT:对NCP亦有一定的诊断价值,在相应平面增强扫描常能显示AAO和SMA与受压的LRV三者的解剖关系,有时能发现卵巢或精索静脉曲张。
B型超声:是诊断NCP首选的无创性非侵袭性检查。
价格较CT便宜,方法简单,可复性强,能清晰地观察到LRV受压时的解剖关系,作出LRV扩张诊断,同时还可除外先天性肾畸形外伤、肿瘤、结石、感染性疾患及血管异常造成的血尿。
胡桃夹诊断标准

胡桃夹诊断标准
一、症状
1. 腰痛:胡桃夹综合征患者可能会出现腰部疼痛,通常表现为慢性钝痛或剧烈绞痛。
2. 尿频、尿急、尿痛:部分患者可能会感到尿频、尿急、尿痛,或排尿困难等症状。
3. 血尿:部分患者可能会出现血尿,通常为显微镜下血尿或肉眼血尿。
4. 蛋白尿:胡桃夹综合征患者可能会出现蛋白尿,通常表现为轻度蛋白尿,偶有大量蛋白尿。
二、体征
1. 腹部压痛:在腹股沟区或腰背部可能会有压痛。
2. 腹股沟淋巴结肿大:部分患者可能会出现腹股沟淋巴结肿大。
3. 胡桃夹现象:在超声检查中可能会发现胡桃夹现象,即肠系膜上动脉压迫左肾静脉。
三、影像学检查
1. B超:B超检查可以显示胡桃夹现象和左肾静脉受压程度,是诊断胡桃夹综合征的重要手段。
2. CT和MRI:CT和MRI检查可以进一步评估病情,包括观察左肾静脉受压程度、是否有血栓形成等。
四、尿液检查
1. 尿液分析:尿液分析可以显示尿液中的红细胞、白细胞和蛋白质等成分,有助于诊断胡桃夹综合征。
2. 24小时尿蛋白定量:24小时尿蛋白定量可以评估患者的蛋白尿程度。
五、其他检查
1. 血液检查:血液检查可以显示患者的肾功能、电解质和肝功能等,有助于了解患者的整体状况。
2. 肾活检:对于一些难诊断的病
例,医生可能会建议进行肾活检以明确诊断。
以上是胡桃夹诊断标准的主要内容,医生会根据患者的具体情况进行综合评估,以确定是否患有胡桃夹综合征。
如果您有相关症状,建议及时就医并接受专业医生的建议和治疗。
胡桃夹超声表现及其诊断标准

胡桃夹超声表现及其诊断标准
胡桃夹综合征的超声表现主要包括以下几点:
1. 仰卧位左肾静脉狭窄前扩张部位近端内径比狭窄部位内径宽2倍以上。
2. 脊柱后伸位15-20分钟后,其扩张部位内径比狭窄部位内径宽4倍以上。
3. 左肾静脉扩张近端血流速度≤/s。
4. 肠系膜上动脉与腹主动脉夹角在9度以内。
综合以上超声表现,结合患者的临床表现,如年轻患者体格消瘦、血尿以及活动后加重等,就可以作出诊断。
需要注意的是,正常情况下腹主动脉与肠系膜上动脉之间的夹角为40-60度,当各种原因导致夹角变小,影响左肾
静脉血流受压后出现症状,在剧烈运动后会出现症状,主要是腰痛和血尿。
以上信息仅供参考,如有需要,建议咨询专业医生。
胡桃夹综合症超声诊断标准

胡桃夹综合症超声诊断标准胡桃夹综合症(HNS)是一种罕见的先天性疾病,又称为胡桃夹综合症。
该疾病是由于下肢感应神经分布异常而引起的,主要侵犯人口比例较小且多发于女性。
胡桃夹综合症的超声诊断是通过超声波技术来确定疾病的存在和严重程度。
以下是胡桃夹综合症的超声诊断标准:1.下肢神经分布异常表现:胡桃夹综合症的一大特点是下肢神经的分布异常。
超声图像会显示下肢神经的异常分布情况,表现为神经分布范围较窄或较宽。
2.下肢肌肉囊变性:胡桃夹综合症会导致下肢肌肉囊的异常变性。
超声图像会显示下肢肌肉囊膨胀或变形的情况,同时还可以观察到囊内液体的积聚。
3.下肢神经根与椎管的异常关系:胡桃夹综合症的超声图像可以显示下肢神经根与椎管的异常关系。
通常情况下,下肢神经根应该在椎管内自由移动,但在胡桃夹综合症患者中,神经根常常受到椎管的压迫,无法自由运动。
4.骨骼异常:胡桃夹综合症还可以导致患者骨骼的异常变形。
超声图像会显示骨骼的异常形态,如脊柱侧弯、髋关节畸形等。
5.神经血管异常:胡桃夹综合症还会引起患者神经和血管的异常。
超声图像会显示下肢神经和血管的畸形情况,如神经血管纠缠、血管狭窄等。
胡桃夹综合症的超声诊断标准主要依靠超声图像的观察和分析。
超声波技术可以提供高分辨率的图像,帮助医生确定病变的位置、形态和严重程度,从而进行病情的评估和治疗的规划。
需要注意的是,胡桃夹综合症的超声诊断标准只是其中之一,并不能单独作为确诊的依据。
医生还需要结合患者的症状、体征和其他检查结果来全面评估患者的病情。
因此,在进行胡桃夹综合症的超声诊断时,医生需要综合考虑多个因素,准确判断患者是否患有该疾病,并给予相应的治疗措施。
胡桃夹综合征的超声表现
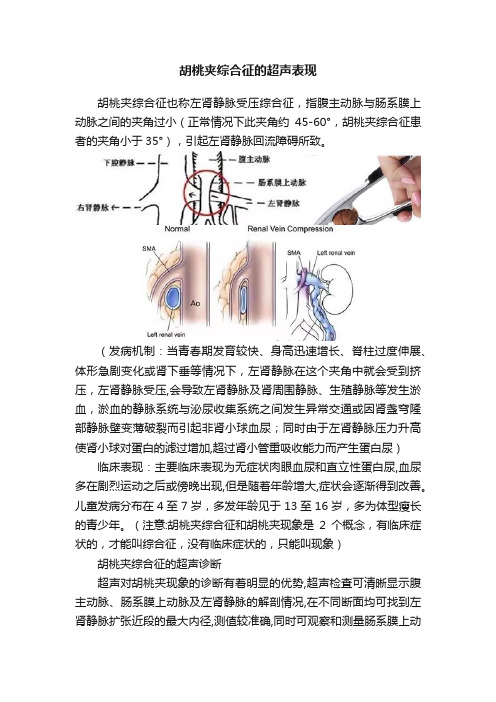
胡桃夹综合征的超声表现胡桃夹综合征也称左肾静脉受压综合征,指腹主动脉与肠系膜上动脉之间的夹角过小(正常情况下此夹角约45-60°,胡桃夹综合征患者的夹角小于35°),引起左肾静脉回流障碍所致。
(发病机制:当青春期发育较快、身高迅速增长、脊柱过度伸展、体形急剧变化或肾下垂等情况下,左肾静脉在这个夹角中就会受到挤压,左肾静脉受压,会导致左肾静脉及肾周围静脉、生殖静脉等发生淤血,淤血的静脉系统与泌尿收集系统之间发生异常交通或因肾盏穹隆部静脉壁变薄破裂而引起非肾小球血尿;同时由于左肾静脉压力升高使肾小球对蛋白的滤过增加,超过肾小管重吸收能力而产生蛋白尿)临床表现:主要临床表现为无症状肉眼血尿和直立性蛋白尿,血尿多在剧烈运动之后或傍晚出现,但是随着年龄增大,症状会逐渐得到改善。
儿童发病分布在4至7岁,多发年龄见于13至16岁,多为体型瘦长的青少年。
(注意:胡桃夹综合征和胡桃夹现象是2个概念,有临床症状的,才能叫综合征,没有临床症状的,只能叫现象)胡桃夹综合征的超声诊断超声对胡桃夹现象的诊断有着明显的优势,超声检査可清晰显示腹主动脉、肠系膜上动脉及左肾静脉的解剖情况,在不同断面均可找到左肾静脉扩张近段的最大内径,测值较准确,同时可观察和测量肠系膜上动脉与腹主动脉夹角变化,是临床首选的影像学检查方法。
检查方法:•病人应禁食但补充充足水分。
这能够消除肠道气体,同时保持静脉充盈•超声检查者应在肠系膜上动脉水平的横断面和纵断面上检查主动脉,这是为了排除任何可能压迫左肾静脉的占位性病变•在纵切面上测量主动脉和肠系膜上动脉之间的角度超声表现:胡桃夹综合征的超声表现为腹主动脉与肠系膜上动脉之间的夹角变小,当夹角小于35度,左肾静脉受压变窄、远心段增宽。
仰卧位左肾静脉扩张处与狭窄处管腔前后径比值大于3,或脊柱后伸位20分钟后此比值大于4,扩张的静脉内偶尔可探及血栓。
注意:在扫查的时候应注意:对身体消瘦的患者,若用力加压探头,容易出现类似胡桃夹征象的声像图,因此检查时避免用力加压探头,还应仔细观察左肾静脉的狭窄部和扩张部。
胡桃夹综合征的超声诊断标准

胡桃夹综合征的超声诊断标准胡桃夹综合征(Walnut syndrome),又称为锤子脉综合征、松果体综合征,是一种罕见的神经精神疾病,以松果体功能异常为特征。
超声检查是一种常用的无创性检查手段,可以帮助医生进行胡桃夹综合征的诊断。
下面将详细介绍胡桃夹综合征的超声诊断标准。
1. 松果体增大:胡桃夹综合征的超声诊断标准之一是松果体的增大。
松果体通常位于间脑中部,在胡桃夹综合征中,松果体的尺寸明显增大。
一般来说,松果体的横径在7.8 mm以下被视为正常,超过8.0 mm被视为异常。
2. 松果体钙化:胡桃夹综合征的另一个超声诊断标准是松果体钙化的存在。
松果体钙化在超声图像中呈现为强回声点或片状回声。
松果体内有钙化可以提示胡桃夹综合征的可能性。
3. 松果体病变:在超声检查中,松果体病变的存在也可以作为胡桃夹综合征的诊断标准之一。
松果体病变包括囊性病变、实性病变等。
囊性病变在超声图像中呈现为囊性结构,实性病变则呈现为均匀低回声。
4. 松果体血流改变:超声检查可以帮助评估松果体的血流情况,从而判断胡桃夹综合征的严重程度。
正常情况下,松果体的血流信号较弱,呈低回声。
而在胡桃夹综合征中,血流信号增强,呈高回声。
此外,超声还可以检测到松果体内动静脉短路循环等改变。
5. 松果体位置异常:在超声检查中,松果体位置异常也可以作为胡桃夹综合征的超声诊断标准之一。
正常情况下,松果体位于第三脑室的后上部。
在胡桃夹综合征中,松果体位置可能向前倾斜或后倾斜,与正常位置存在明显的差异。
总的来说,胡桃夹综合征的超声诊断标准主要包括松果体增大、松果体钙化、松果体病变、松果体血流改变以及松果体位置异常等。
超声检查可以提供有关松果体尺寸、形态、内部结构、血流情况等方面的信息,对胡桃夹综合征的诊断具有一定的帮助。
然而,超声检查仅作为辅助手段,最终的诊断需要综合考虑临床症状、家族史以及其他影像学检查结果。
因此,在进行超声检查时,医生应该综合分析患者的各项信息,结合临床表现来进行诊断。
胡桃夹的超声诊断标准

胡桃夹的超声诊断标准超声检查是一种非常常见的医学影像学检查方法,它通过超声波的传播和回波来获取人体内部器官的影像,从而进行诊断。
在胡桃夹的超声诊断中,医生可以通过超声波的特点来判断病变的位置、大小和性质,为临床诊断和治疗提供重要依据。
首先,超声检查胡桃夹时,医生需要对胡桃夹的位置和形态进行全面的观察。
通过超声波的传播和回波,医生可以清晰地看到胡桃夹的大小、形状和位置,从而判断是否存在肿块、囊肿或其他异常情况。
同时,医生还可以观察胡桃夹周围的组织和血管情况,为诊断提供更多的信息。
其次,医生需要对胡桃夹的内部结构进行详细的分析。
通过超声波的特点,医生可以清晰地看到胡桃夹的内部结构,包括囊壁的厚度、内部的分隔情况、囊内的液体或固体成分等。
这些信息对于判断胡桃夹的性质和病变程度非常重要,可以为临床诊断和治疗提供重要的参考依据。
此外,医生还需要对胡桃夹的血流情况进行评估。
通过超声检查,医生可以清晰地观察到胡桃夹周围血管的情况,包括血流速度、血管的通畅程度、是否存在异常血管新生等情况。
这些信息对于判断胡桃夹的血液供应情况和可能的并发症非常重要,可以为临床治疗提供重要的参考依据。
最后,医生需要将超声检查的结果与临床症状和其他影像学检查结果进行综合分析。
通过将超声检查的结果与临床症状相结合,医生可以更准确地判断胡桃夹的性质和病变程度,为临床诊断和治疗提供科学依据。
同时,医生还需要将超声检查的结果与其他影像学检查结果进行比对,以确保诊断的准确性和可靠性。
综上所述,胡桃夹的超声诊断标准包括对其位置和形态的观察、内部结构的分析、血流情况的评估以及结果的综合分析。
通过全面、准确地进行超声检查,医生可以更好地了解胡桃夹的情况,为临床诊断和治疗提供重要的依据。
希望本文能够对相关医护人员有所帮助。
胡桃夹综合征(Nutcrackersyndrome)

胡桃夹综合征(Nutcrackersyndrome)
胡桃夹现象描述了腹主动脉和上肠系膜动脉之间左肾静脉的受压迫。
胡桃夹综合症是指胡桃夹现象引起的临床表现。
文献显示女性的发病率较高,高峰出现在30-40岁之间。
主要临床表现
检查方法:
❶病人应禁食但补充充足水分。
这能够消除肠道气体,同时保持静脉充盈
❷超声检查者应在肠系膜上动脉水平的横断面和纵断面上检查主动脉,这是为了排除任何可能压迫左肾静脉的占位性病变
❸在纵切面上测量主动脉和肠系膜上动脉之间的角度。
角度小了
❹然后评估左肾静脉是否受压?如果阳性,测量压迫点、远心段直径
❺测量左肾静脉远心段和受压段的流速。
流速比大于5:1为阳性。
❻评估两个肾脏,寻找任何病理状况
❼评估腹股沟区域的静脉系统是否功能不全?如果怀疑,测量静脉直径,超过3毫米为阳性
❽男性精索静脉曲张及女性卵巢静脉功能不全的评估。
左精索静脉曲张
小结:
主要超声表现
特别提醒:临床上要全面查肾脏功能,以防因为胡桃夹综合征而忽略了肾炎,造成延误治疗
附:巷有烟雨千古秀,心无霜雪四时春。
几十年变迁,平江路情结永不忘怀,这里留下我童年的足迹,这里留下年少的余韵。
胡桃夹综合症超声诊断标准

胡桃夹综合症超声诊断标准
1.胡桃夹综合症(Walnut Clip Syndrome),也被称为下肢动脉压迫综
合征或距骨外侧动脉压迫综合征,是指距骨外侧动脉受到周围组织的压迫导致下肢血液供应受阻的病症。
超声诊断是一种常用的方法来评估和诊断胡桃夹综合征。
以下是胡桃夹综合症超声诊断的一般标准:
2.发现距骨外侧动脉:通过超声检查,定位并确认距骨外侧动脉的
位置。
3.动脉受压:观察距骨外侧动脉是否受到周围组织的压迫。
通常,
这种压迫发生在胡桃夹肌(popliteus muscle)和腓骨小头(fibular head)之间。
4.血流变化:观察距骨外侧动脉内血流的变化。
在正常情况下,血
流应该是连续、均匀且无明显的阻塞。
而在胡桃夹综合征中,可能会出现血流受限、窄化或完全阻塞的情况。
5.血流速度:测量距骨外侧动脉内血流的速度。
胡桃夹综合征时,
血流速度可能降低。
6.长度和位置:评估距骨外侧动脉受压的程度、长度和位置。
这有
助于确定狭窄或闭塞的范围。
超声诊断可以提供关于血管结构和血流情况的详细信息,帮助医生判断是否存在胡桃夹综合征。
然而,具体的超声诊断标准可能因医生的经验和设备的不同而有所变化。
因此,在具体的临床情况下,应该依
靠专业医生的评估和判断来进行准确的诊断。
胡桃夹现象

诊断标准
• 肉眼血尿 • 实验室检查:非肾小球性尿红细胞、尿蛋白
阳性 • 膀胱镜:左侧输尿管口喷血或血性尿 • 超声或CT:LKV扩张
超声诊断标准
• 仰卧位:b/a ≥2、血流流速>1m/s
• 背伸位15~20min后、b/a ≥4、血流流
胡桃夹现象
左肾静脉综合征 (nutcrackersyndrome,NCS)
超声医学科 张华
发病时间
• 青春期至40岁左右男性 • 儿童4~7岁 • 多发年龄见于13~16岁
“胡桃夹”角
• 腹主动脉与肠系膜上动脉夹角
•Hale Waihona Puke 正常:40~60度•
小于35(30)度时:易导致胡桃夹现象
临床症状
• 血尿 蛋白尿 • LKV受压→LKV高压→LKV与肾集合系统异
•
速<0.09m/s
• (a指狭窄处内径,b指扩张处内径)
• 保守治疗: • 手术治疗:
治疗方法
关于胡桃夹现象夹角具体测量方式

关于胡桃夹现象夹角具体测量方式
左肾静脉压迫综合征的诊断以及标准,一直都有多个版本,需要结合患者的年龄、症状体征与实验室检查。
我查阅了一些资料发现了一共有三种的测量方法,诊断学说的角度也有两种不同的讲法。
为了更好的表达,我把三种方法都画了出来。
诊断方法的角度有以下两种:第一种来源于《腹盆部疾病彩色多普勒超声诊断图谱》(林礼务、薛恩生主编),这里面是说到夹角在9度以内为参考值。
我看到很多文章里面也写的是9度。
接下来第二种的诊断说法,我也在其他的一些文章里面看到,这种说法的角度比较大,一般都在几十度左右。
在其他的一些文章里面也有提到30度以下是怀疑。
因为这种说法里面的这些文章提到的度数都比九度大很多,所以我把这些说法都归为一类。
7.14°↑↑↑
10.9°↑↑↑
按照我画的那一张图来说,所测量出的角度1应该是最大的,而角度2大小应该居于中间,角度3应该是最小的。
本人实践或者说最终用的最多的测量方式是3,并认为3测量的结果最能代表腹主动脉和肠系膜上动脉的夹角。
标准各异,最终会形成自己判断后的一个标准。
学习各版本、教材后,一直采用的是15度,小于15度,增加诊断信心。
胡桃夹现象及其超声检查

胡桃夹现象及其超声检查疾病基础左肾静脉在汇入下腔静脉的行程中,走行于腹主动脉与肠系膜上动脉之间的夹角中,该角度正常为40°--60°,当一些原因使该夹角变小,压迫左肾静脉,导致左肾静脉血流回流受阻,引起血流变化及相应的临床表现,称之为胡桃夹现象(胡桃夹综合征、左肾静脉压迫综合征)。
红色圆圈所示即为该夹角好发群体小儿及青少年,13--16岁多见,男性居多,多见于体型偏瘦长者。
临床表现(1)无症状单侧(左侧)肉眼血尿;(2)生殖静脉综合征,即左肾静脉的属支睾丸(卵巢)静脉淤血出现腰腹痛,直立或行走时加重;(3)男性精索静脉曲张;(4)直立性蛋白尿超声表现超声显示肠系膜上动脉与腹主动脉之间的左肾静脉管腔明显变小,其远心端管腔增宽,脊柱后伸位时表现更为明显且肠系膜上动脉与腹主动脉之间夹角变小。
诊断标准:仰卧位左肾静脉狭窄远心端扩张部位内径是腹主动脉和肠系膜上动脉之间的狭窄部位内径的3倍以上,脊柱后伸位15--20min后,左肾静脉受压明显,其扩张部位内径是狭窄部位内径的4倍以上。
模式图:1---左肾静脉受压段;2---左肾静脉远心端扩张段LKV--左肾静脉(标准注释:LRV)彩色多普勒及频谱多普勒显示左肾静脉扩张处血流明显低于右肾静脉,左肾静脉受压狭窄段血流速度加快,且频谱呈与心搏同步的脉动性血。
舒张期血流速最慢,收缩期流速加快。
狭窄段流速可达80--100cm/s,脊柱后伸位min后,流速可大于100cm/s,其远心端左肾静脉扩张段流速≤9cm'/s。
治疗:对于胡桃夹现象引起无症状血尿和直立性蛋白尿的患儿无需特别治疗,只需随访,一般随患儿年龄增长,肠系膜上动脉与腹主动脉夹角处脂肪和结缔组织的增加或侧支循环的建立,淤血状态得以改善而症状缓解。
只有个别表现为持续血尿伴有疼痛的患儿需要行左肾静脉分流术。
对一些严重持续反复血尿、出血疼痛,精索静脉曲张的成人患者,保守治疗效果差,才考虑手术治疗。
胡桃夹超声该如何测量?

胡桃夹超声该如何测量?
横切测量左肾静脉近段和远段内径
纵切肠系膜上动脉后壁与腹主动脉前壁的角度
肠系膜上动脉和腹主动脉夹角变小,为11.4°
测量标准
测量穿越腹主动脉和肠系膜上动脉夹角处的左肾静脉(受压处)内径(a)及近肾门处左肾静脉内径(b),再用脉冲波多普勒测量此二处血流速度。
让受检者站立15分钟后再次于站立位测量以上参数。
计算最宽和最窄处的左肾静脉内径比值(b/a)、受压处(Va)和近肾门处(Vb)血流速度比值。
诊断标准
肠系膜上A与腹主A夹角小
夹角处左肾静脉受压变窄
静脉远端扩张、宽2倍以上
远端血流速度减慢
(胡桃夹现象)
肾脏血管的测量和正常值
1.用二维超声经腹横切,在胰腺平面下方可探测到左右肾动静脉。
2.肾动脉起自腹主动脉,有波动,内径约5-6mm,管壁平滑整齐,宽度一致。
3.肾静脉位于肾动脉前方,汇入下腔静脉,宽度差异较大。
肾脏血管的测量和正常值
二个重要值
阻力指数(RI,Resistance Index )=(Vmax-Vmin)/ Vmax
搏动指数(PI, Pulsatility Index )=(Vmax-Vmin)/ Vmean 正常肾各段肾动脉的阻力指数(RI)
胡桃夹超声该如何测量?
1腹部探头还是浅表探头?
2测量径线测量规范,内——内外——外外——内?
3测量有无坐标参考,还是随意测量?
4是否探头加压影像测量?。
胡桃夹现象(左肾静脉压迫综合征)的超声检测

2、生殖系症状:
左侧精索静脉曲张:
对左侧精索静脉曲张患者应常规排 查胡桃夹征
女性生殖静脉曲张:
出现不同程度的腰痛、盆腔不适和 月经增多等症状。
17 / 22
3、妊娠可加重左肾静脉的压迫,出现
血尿症状或血尿加重。妊娠出现血尿
者可考虑到胡桃夹征的排查。
18 / 22
4、儿童蛋白尿也可以是左肾静脉
压迫综合征的一种临床表现。
LK-V受压及远端扩张
8 / 22
LK-V血流缓慢
9 / 22
并左侧精索静脉明显曲张
10 / 22
正常者 - 胡桃夹征阴性
11 / 22
正常者
12 / 22
胡桃夹征阳性
13 / 22
六、超声诊断标准
胡桃夹征阳性:
◇ 仰卧位左肾静脉受压,在腹主
动脉左侧缘,扩张部位近端内径
比受压狭窄部位内径宽2倍以上;
21 / 22
谢谢!
19 / 22
5、左侧腰痛、上腹部不适等。
20 / 22
八、治疗
◇ 保守、手术治疗和介入治疗
◇ 随着外科微创化,介入治疗左肾静脉压迫综
合征越来越受到重视
◇ 探索思路:选择病例(如左侧精索静脉曲
张者)- 设计、制作外置支架或固定物(可申请 专利)- 腹腔镜下放置 - 超声多普勒实时监控
精索静脉压力 – 并定期随访疗效
生,多见于儿童及青春期少年,发病年龄4~
20岁,男女比例约为24∶5。
2 / 22
一、
解剖学基础
肠系膜上A
左肾V
腹主A
3 / 22
三、
左肾静脉受压迫的原因
◇ 肠系膜上动脉与腹主动脉夹角或者间距太小 ◇ 肠系膜上动脉起源位置过低 ◇ Treitz韧带过短,悬吊位置过高 ◇ 获得性肾静脉压迫综合征:包括消瘦、体重迅速下降,
彩色多普勒超声对胡桃夹现象的评价

彩色多普勒超声对胡桃夹现象的评价目的:探讨彩色多普勒超声对胡桃夹现象的诊断意义和临床价值。
方法:经临床实验室初步排除其他疾病的15例患者,观察左肾静脉夹角段与左肾静脉扩张段两者直径比值,小于30%为阳性。
结果:左肾静脉夹角段直径范围为0.10~0.25 cm,平均0.15 cm;左肾静脉扩张段直径范围为0.64~1.24 cm,平均0.75 cm。
左肾静脉扩张处血流速度明显低于右侧肾静脉,血流频谱包络不整,呈动脉性血流频谱,舒张期出现平台状改变。
结论:彩色多普勒超声诊断胡桃夹现象经济、方便,为反复血尿、蛋白尿而无法用实验室检查确诊的病人提供了较有意义的临床指导意义。
标签:彩色多普勒超声;胡桃夹现象;左肾静脉;肠系膜上动脉胡桃夹(nut cracker phenomenon or left renal vein entrapment syndrome,NCP )现象又称左肾静脉受压综合征(NCP),是血尿及蛋白尿的病因之一。
左肾静脉通过腹主动脉与肠系膜上动脉之间狭窄的间隙时受压变窄,当卧位及立位时,肠系膜上动脉压迹在左肾静脉前使之更窄。
Keilling认为左肾静脉受压造成肾及周围静脉系统淤血,又在静脉窦与肾盏之间形成异常交通引起血尿,还会引起蛋白尿。
我院自2000年共收住NCP15例,现报道如下:1资料与方法1.1一般资料本文共15 例,其中,男9 例,女6 例,年龄11~32岁,平均21 岁。
临床表现均有不同程度的腹痛,以反复血尿为主,个别有蛋白尿,血尿多在剧烈运动之后和傍晚出现,有时左侧有腹痛和腰痛,其中排除肝肾功能异常,抗PPD 抗体、尿肌酐比值测定均在正常范围,尿红细胞形态学检查正常。
1.2方法使用lojiq900、lojiq7超声诊断仪,探头频率为2.5~5.0 MHz。
病人晨起空腹,采取仰卧位、坐位或立位。
于腹正中做横断面探查,充分显示腹主动脉(AO)、肠系膜上动脉(SMA),找到两者夹角间通过的左肾静脉(LRV)。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
• (a指狭窄处内径,b指扩张处内径)
• 保守治疗: • 手术治疗:
治疗方法
胡桃夹现象
左肾静脉综合征 (nutcrackersyndrome,NCS)
超声医学科 张华
发病时间
• 青春期至40岁左右男性 • 儿童4~7岁 • 多发年龄见于13~16岁
“胡桃夹”角
• 腹主动脉与肠系膜上动脉夹角
•
正常:40~60度
•
小于35(30)度时:易导致胡桃夹现象
临床症状
• 血尿 蛋白尿 • LKV受压→LKV高压→LKV与肾集合系统异
常交通或壁薄静脉破裂→非肾小球性血尿, 腹痛,精索静脉曲张,蛋白尿,不规则月经出 血,高血压等。
诊断标准
• 肉眼血尿 • 实验室检查:非肾小球性尿红细胞、尿蛋白
阳性 • 膀胱镜:左侧输尿管口喷血或血性尿 • 超声或CT:LKV扩张
超声诊断标准
• 仰卧位:b/a ≥2、血流流速>1m/s
• 背伸位15~20min后、b/a ≥4、血流流
