2020临床常用的干燥综合征分类诊断标准
干燥综合征诊疗指南及药物应用指南

如JAK抑制剂等,通过阻断细胞内 信号传导通路,抑制炎症反应和
自身免疫反应。
02
新型药物
04
非药物治疗手段
人工泪液和唾液替代品
人工泪液
使用人工泪液可以缓解眼干症状,保 持眼球表面湿润。需根据病情选择合 适的人工泪液,如聚乙烯醇、玻璃酸 钠等。
唾液替代品
对于口干症状,可使用唾液替代品来 改善口腔湿润度。常见的唾液替代品 有口腔喷雾剂、口腔凝胶等。
。
神经系统并发症
02
如出现头痛、失眠、记忆力减退等症状,及时就医检查和治疗
。
皮肤并发症
03
保持皮肤湿润,使用保湿霜和润肤剂,避免过度洗浴和使用碱
性肥皂。
06
患者教育与自我管理
提高患者对疾病的认识
干燥综合征的基本知识
向患者解释干燥综合征的定义、症状、病因和治疗方法,帮助患 者全面了解疾病。
疾病的严重性和影响
随访与调整治疗
01
定期随访
评估治疗效果及病情变化情况 。
02
调整治疗方案
根据随访结果及时调整治疗方 案,以达到最佳治疗效果。
03
并发症的预防与处理
及时发现并处理可能出现的并 发症,如口腔感染、角膜炎等
。
04
患者教育与心理支持
提供疾病相关知识教育,给予 患者心理支持,提高患者生活
质量。
03
药物治疗原则及方法
泪液和唾液流量测定
评估泪腺和唾液腺功能。
诊断标准
根据症状、体征及实验室检查结果综合 判断。
治疗目标与方案制定
治疗目标
缓解症状,保护外分泌腺功能,减少并 发症。
一般治疗
改善生活方式,如保持室内湿度、避免 吸烟等。
干燥综合征

干燥综合征干燥综合症即干燥综合征(干燥综合征)。
本词条由好大夫在线特约专家提供专业内容并参与编辑何菁(主治医师)北京大学人民医院风湿免疫科干燥综合征(Sjogren’s syndrome,SS)是一个主要累及外分泌腺体的慢性炎症性自身免疫病。
由于其免疫性炎症反应主要表现在外分泌腺体的上皮细胞,故又名自身免疫性外分泌腺体上皮细胞炎或自身免疫性外分泌病。
临床除有唾液腺和泪腺受损功能下降而出现口干、眼干外,尚有其他外分泌腺及腺体外其他器官受累而出现多系统损害的症状。
其血清中存在多种自身抗体和高免疫球蛋白。
目录1疾病分类2发病原因3临床表现4诊断鉴别5疾病治疗6疾病护理1疾病分类本病分为原发性和继发性两类,前者指不具另一诊断明确的结缔组织病(CTD)的SS。
后者是指发生于另一诊断明确的CTD,如:系统性红斑狼疮(SLE)、类风湿关节炎(RA)等的SS。
本指南主要叙述原发性干燥综合征(pSS)。
[1]2发病原因干燥综合征的病因和发病机制尚不清楚。
动物模型的研究提供了关于该病免疫发病机制的一些认识:(1)SS有较强的免疫遗传因素;(2)炎性浸润主要是由T细胞驱动;(3)病毒感染能促发自身免疫性唾液腺炎;(4)产生相对特异性的自身抗体;(5)调节凋亡的基因影响了慢性淋巴细胞浸润。
[2]3临床表现好发人群pSS属全球性疾病,在我国人群的患病率用不同的诊断标准为0.29%~0.77%,在老年人群中患病率为3%~4%。
本病女性多见,男女比为1:9~1:20。
发病年龄多在40岁~50岁,也见于儿童。
疾病症状本病起病多隐匿,大多数患者很难说出明确起病时间,临床表现多样,病情轻重差异较大。
多数会有局部表现(1)口干燥症:因唾液腺病变,使唾液粘蛋白缺少而引起下述常见症状:①有70%~80%患者诉有口干,但不一定都是首症或主诉,严重者因口腔黏膜、牙齿和舌发粘以致在讲话时需频频饮水,进固体食物时必需伴水或流食送下,有时夜间需起床饮水等。
干燥综合症及检查方法

23
眼干燥症检查方法
角膜荧光染色:1%玫瑰红或荧光素滴入结膜 囊,随即用生理盐水洗去,在裂隙灯下检查 角膜和球结膜,有点状或撕状着色为阳性。 根据着色程度计分:1分:散在点状;2分: 密集点状;3分:融合成片状。 临床意义:鼻侧和颞侧结膜及角膜三个部位 的得分相加为RBS,RBS>4或角膜染色斑点 >4提示有干燥性角膜结膜炎。
17
泌尿系统损害
肾脏表现:肾损害占50%,多为临床型或亚临床型 的Ⅰ型肾小管性酸中毒。 尿液酸化障碍可引起泌尿系结石、骨软化、肾钙化 致肾功能衰竭。 临床表现为不同程度的蛋白尿、低血钾、低钙、肾 性尿崩、肾性糖尿、氨基酸尿等。
18
神经系统损害
约20~30%有神经系统的损害。 周围神经和中枢神经都可有损害,但以周围神经损 害多见。 与血管炎有关。
30
31
32
口干检查方法
腮腺闪烁扫描和放射性核素测定 静脉注射同位素造 影剂,观察唾液腺对造影剂摄取及排泌状况。 临床意义:唾液腺摄取及排泌低于正常时提示唾液 腺功能低下。
33
血清学检查
常规检查 免疫球蛋白:90%增高,多克隆性。 自身抗体包括: 抗a-胞衬蛋白抗体、 抗M3受体抗体、ANA、抗SS-A、抗 SS-B、类风湿因子等
干燥综合症及检查方法
概述
干燥综合征(Sjö gren syndrome,SS) 是一以外分泌腺高度淋巴细胞浸润为特征 的自身免疫病,最常见症状是口眼干燥, 但其临床表现远不限于此,任何系统、任 何器官都可能受到累及。
2
流行病学
本病90%为女性,年龄多>40岁。 1993年国内流行病学调查SS患病率为 0.33%~0.77%,抗SSA、抗SSB抗体的阳性率 为0.3%。 按照2002年的诊断标准,SS发病率不低于类 风湿关节炎。
鉴别干燥综合征的诊断标准

鉴别干燥综合征的诊断标准
干燥综合征是一种常见的自身免疫性疾病,主要累及外分泌腺,如唾液腺和泪腺等。
为了确诊干燥综合征,医生会根据患者的症状、实验室检查和病理学检查等方面进行综合评估。
以下是鉴别干燥综合征的诊断标准:
1.口腔干燥症状:干燥综合征患者可能会出现口腔干燥、口腔黏膜疼痛、口腔溃疡等症状。
2.眼部干燥症状:干燥综合征患者可能会出现眼部干燥、异物感、灼热感、畏光等症状。
3.自身抗体检测:干燥综合征患者可能会出现自身抗体阳性,如抗SSA抗体、抗SSB抗体等。
这些抗体有助于诊断和鉴别诊断。
4.病理学检查:通过唇腺活检,观察病理学改变,有助于确诊干燥综合征。
在唇腺活检中,医生会取一小块唇腺组织进行病理学检查,观察其是否符合干燥综合征的病理特征。
5.其他症状:干燥综合征患者还可能出现其他症状,如关节疼痛、肌肉疼痛、乏力、低热等。
这些症状可能与干燥综合征有关,但也可能与其他疾病相似,需要进行鉴别诊断。
综上所述,鉴别干燥综合征的诊断标准主要包括口腔干燥症状、眼部干燥症状、自身抗体检测、病理学检查和其他症状等方面。
通过综合评估这些方面,医生可以确诊或排除干燥综合征,并为患者制定合适的治疗方案。
干燥综合症诊断标准
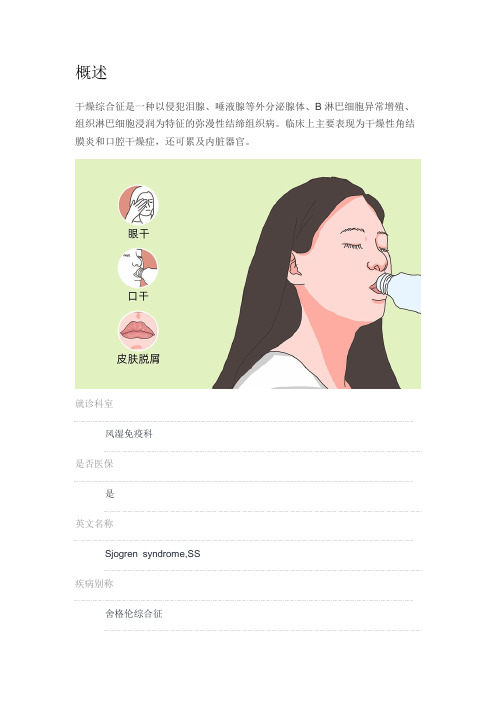
概述干燥综合征是一种以侵犯泪腺、唾液腺等外分泌腺体、B淋巴细胞异常增殖、组织淋巴细胞浸润为特征的弥漫性结缔组织病。
临床上主要表现为干燥性角结膜炎和口腔干燥症,还可累及内脏器官。
感染EB病毒、逆转录病毒和丙型肝炎病毒者,直系亲属有干燥综合征病史常用药物糖皮质激素、环磷酰胺、硫唑嘌呤、羟基氯喹常用检查血液生化检查、免疫血清学检查、眼科检查、唇腺活检疾病分类根据病因学分型体系,将干燥综合征分为以下两大类:原发性干燥综合征指单纯性干燥综合征,病因不明,目前认为与遗传因素导致的免疫功能紊乱有关,常表现为眼干、眼痒、口干等症状。
继发性干燥综合征指继发于另一诊断明确的结缔组织病或其他疾病者,干燥综合征合并其他自身免疫性疾病。
病因干燥综合征的病因极为复杂,至今未完全阐明。
不同类型的干燥综合征病因不尽相同,即使在同一类型中也存在异质性。
总的来说,遗传、感染、环境等多因素均可参与发病。
主要病因原发性干燥综合征绝大多数是自身免疫性疾病,遗传因素和环境因素共同参与其发病。
遗传因素原发性干燥综合征患者多为HLA-DR3遗传素质,提示遗传因素在原发性干燥综合征发病中起重要作用。
病毒感染已知与原发性干燥综合征发病有关的病毒包括EB病毒、逆转录病毒和丙型肝炎病毒等。
继发性干燥综合征继发性干燥综合征是由遗传因素、环境因素、自身免疫因素共同作用而引起的多基因遗传性复杂病,是一组异质性疾病。
遗传因素与环境因素继发性患者与HLA-DR4密切相关,提示遗传因素在原发性干燥综合征发病中起重要作用。
环境因素包括年龄增长、现代生活方式、体力活动不足、子宫内环境等与继发性干燥综合征的发生密切相关。
自身免疫已发现外周血T细胞减少、B细胞过度增殖是继发性干燥综合征病人免疫异常的最突出特点。
异常增殖的B细胞分化为浆细胞,产生大量免疫球蛋白及自身抗体,尤其是抗SSA和SSB抗体。
诱发因素病毒感染与自身免疫异常感染可能直接或间接地通过激发自身免疫反应而损伤外周组织或肺部组织等,进而易导致干燥综合征。
干燥综合征(幻灯)

局部表现
(3)间歇性腮腺肿痛
(4)舌面干裂,舌乳头萎缩
局部表现
(5)反复发作口腔溃疡
局部表现
眼干:眼干涩,有异物感,泪少,严重者无泪, 眼睑缘反复化脓性感染,结膜炎,角膜炎等。
局部表现
鼻、硬腭、咽、气管、阴道干涩。
系统表现
患者自感全身疲乏无力或伴有低热。 1、皮肤:(1)过敏性紫癜样皮疹;
系统表现
5、消化系统:因粘膜层外分泌腺体病变而出现萎缩性胃 炎,胃酸减少,消化不良,慢性胰腺炎,或肝脏损害。
6、神经:以周围神经损害多见。
7、血液系统:可出现血小板减少,严重者可有出血现象, 白细胞减少,血红蛋白降低,或发生淋巴瘤。
诊断标准
1、口腔症状: (1)每日感口干燥持续三个月以上。 (2)成人期后有腮腺反复肿大或持续肿大 (3)吞咽干性食物需饮水帮助
(2)结节红斑
(3)雷诺氏现象
系统表现
2、骨骼肌肉:关节痛较为常见,多不严重。 3、肾脏损害导致:①低血钾性麻痹②肾性尿崩③肾性软 骨病④尿系结石⑤亚临床型肾小管性酸中毒。
4、肺:大部分无明显呼吸道症状,轻者有干咳,重者出 现气短,主要病理表现为肺间质性病变或出现弥漫性肺间 质纤维化。
辨证治疗
分析:燥邪所害日久,阴津耗伤,经脉失充, 气血运行涩滞瘀阻,燥瘀互结,蕴于脏腑,阻滞 气机,不能升发津液,燥象愈炽,《血证论》 “有瘀血,则气为血阻,不得上升,水津因不得 随气上升”,气血津液不能上承、内养、外布, 肌肤孔窍失养则干而色暗,四肢关节失于温煦濡 养,则疼痛麻木而出现肢端白紫交替等。
辨证治疗
治法:活血化瘀,滋阴润燥
方药:桃红四物汤合增液汤加减 当归 生熟地 赤芍 桃仁 红花 鸡血藤 麦冬 元参 石斛 丹参 牛膝 女贞子
原发性干燥综合征诊疗规范(2020完整版)

原发性干燥综合征诊疗规范(2020完整版)摘要干燥综合征(SS)是一种以淋巴细胞增殖和进行性外分泌腺损伤为特征的慢性、系统性自身免疫病。
在我国,SS的规范化诊断和治疗落后于其他常见的风湿性疾病,如类风湿关节炎和系统性红斑狼疮。
中国医师协会干燥综合征协作组联合口腔科和眼科专家,在借鉴国内外诊治经验和指南的基础上,制定了《原发性干燥综合征诊疗规范》,旨在规范SS诊断中关键指标(如血清抗SSA抗体和唇腺病理学)的检测和解读、建议采用公认的疾病活动度指标评价疾病、规范局部和全身受累患者的合理诊治。
原发性干燥综合征(primary Sjögren′s syndrome,pSS)是一种以淋巴细胞增殖及进行性外分泌腺体损伤为特征的慢性炎症性自身免疫病,患者血清中存在多种自身抗体。
除有涎腺、泪腺功能受损外,可出现多脏器多系统受累[1]。
不合并其他结缔组织病的干燥综合征(Sjögren′s syndrome, SS)称为pSS。
pSS属全球性疾病,在我国人群中的患病率为0.33%~0.77%,是最常见的中老年人的自身免疫性结缔组织病,女性多见。
本病的诊断除口眼干的表现外更有赖于免疫学的检测,治疗亦需结合个体临床情况。
在中国,SS的规范化诊断和治疗落后于其他常见的风湿性疾病,如类风湿关节炎和系统性红斑狼疮。
中国医师协会干燥综合征协作组在借鉴国内外诊治经验和指南的基础上,制定了《原发性干燥综合征诊疗规范》(以下简称本规范)。
本规范旨在对诊断本病的关键指标,血清抗SSA抗体和唇腺病理的检测及解读给予规范,以减少漏诊和过度诊断;对患者局部及系统损害的治疗给予建议并采用SS的疾病活动指数以评价疗效。
一、临床表现pSS多隐匿起病,临床表现轻重不一。
部分患者仅有口眼干的局部症状,就诊于口腔科、眼科,而部分患者则以重要脏器损害为首发症状。
80%以上的患者会出现干燥、疲乏和疼痛等表现。
(一)局部表现1.口干:因唾液分泌减少、唾液黏蛋白缺少所致。
干燥综合征

(六)神经系统 各水平的神经组织可 受损,中枢神经累及为25%、周围神经为 10%~43%。前者从脑膜到脑实质和各个 部位的脊髓都可受累,周围神经的部位广 泛,包括神经根、轴索、髓鞘、感觉和运 动支均可累及;临床表现多样,包括精神 障碍、抽搐、偏盲、失语、偏瘫、截瘫, 共济失调等。机理为神经组织的炎症性血 管病变导致缺血或失血或由于单核细胞浸 润所致。
(七)肌肉 累及占2%左右,表现为肌 痛,肌无力,由间质性肌炎造成,间质小 血管周围有淋巴细胞和单核细胞浸润,也 可出现继发于肾小管酸中毒、低血钾造成 的周期性麻痹。
(八)关节 约10%病例累及关节,呈 现肿痛,常为非侵犯性关节为。
(九)皮肤粘膜 干燥如鱼磷病样,有 结节性红斑、紫癜,雷诺现象和皮肤 溃疡;阴道粘膜亦可干燥和萎缩。
谢 谢
(二)眼 呈干燥性角结膜炎,眼觉干燥、 痒痛,可有异物或烧灼感,视力模糊,似 有幕状物,畏光,角膜可混浊,有糜烂或 溃疡,小血管增生,严重时可穿孔。可合 并虹膜脉络膜炎;结膜发炎,球结膜血管 扩张;泪液少,少数泪腺肿大,易并发细 菌、真菌和病毒感染。偶见有突眼为首发 症状的。
(三)呼吸道 鼻粘膜腺体受侵引起鼻腔 干燥,鼻痂形成,常有鼻衄和鼻中膈炎, 欧氏管堵塞可发生浆液性中耳炎,传导性 耳聋;咽喉干燥,有声音嘶哑,痰液稠粘, 并发气管炎、支气管炎、胸膜炎、间质性 肺炎和肺不张,临床无明显肺部病变的患 者可有限制性换气障碍和气体弥漫功能下 降。
临 床表现
(一)口腔
轻度病变常被病人忽视,较重时唾液 少,食物刺激和咀嚼不能相应增加唾液分 泌,舌红、干裂或溃疡,活动不便,舌系 带底部无唾液积聚,咀嚼和吞咽困难。龋 齿和齿龈炎常见,牙齿呈粉末状或小块破 碎掉落,唇和口角干燥皲裂,有口臭。约 半数病人反复发生腮肿大,重度时形成松 鼠样脸,颔下腺亦可肿大。
中国干眼专家共识2020定义和分类解读

定义更新点解析
多因素
导致干眼的发病因素较多,即使同一个 病人也可能由多种因素联合引起,体现 干眼病因的复杂性,因而在诊断中找出 病因及在治疗中对因治疗十分重要。
神经异常
指眼表的感觉神经异常,是临床上一些 干眼患者症状与体征分离的重要原因, 比如有些糖尿病等因素造成角膜神经功 能障碍,使得干眼体征明显而症状较轻 或缺如等。
考虑临床治疗及疗效判断的需要,进行干眼的分类有利于临床的诊断与治疗
发病原因 与危险因素分类
泪液主要成分
2
或功能异常分类
3
严重程度分类
发病原因与危险因素分类
干眼病因复杂:
• 全身性因素 • 眼局部性因素 • 环境性因素 • 生活方式相关性因素 • 手术相关性因素 • 药物相关性因素 • 其他因素
• 干眼是多因素导致或在病情进展过程 中另有一些因素加入,有些病人很难 用一种原因完全解释。
DEWS I:第一次国际干眼工作小组报告
干眼定义(2020年)
干眼为多因素引起的慢性眼表疾病,是由泪液的质、量及动力学异 常导致的泪膜不稳定或眼表微环境失衡,可伴有眼表炎症、组织损 伤及神经异常,造成眼部多种不适症状和/或视功能障碍。
干眼定义(2020年)解析
核心特征
多因素疾病 泪膜不稳定或眼表微环境失衡
临床表现
眼部多种不适症状 视功能障碍 眼表组织损伤
中国干眼定义更新
2013年
干眼是由于泪液的量或质的异 常引起的泪膜不稳定和(或) 眼表损害,从而导致眼部不适 症状及视功能障碍的一类疾病
2020年
干眼为多因素引起的慢性眼表 疾病,是由泪液的质、量及动 力学异常导致的泪膜不稳定或 眼表微环境失衡,可伴有眼表 炎症、组织损伤及神经异常, 造成眼部多种不适症状和/或 视功能障碍
干燥综合征临床表现及诊断

干燥综合征临床表现及诊断一、概述干燥综合征(SS)是一种侵犯外分泌腺体尤以唾液腺和泪腺为主的慢性自身免疫病,故又被称为自身免疫性外分泌腺体病。
它可同时累及其他器官造成多种多样的临床表现。
本病可以单独存在称为原发性干燥综合征(Primary sjogren's symdrome,SS),亦可出现在其他已肯定的自身免疫病如类风湿关节炎、系统性硬化病、系统性红斑狼疮等,称为继发性干燥综合征(secondary sjogren's sydrome,SS)。
本病病因可能与遗传(HLA-DR3,HLA-B6为易感基因)、免疫、性激素、内分泌和病毒感染(如EB病毒、逆转录病毒、HIV 等)等因素有关。
其病理改变主要为腺组织受淋巴细胞和浆细胞浸润而有进行性破坏,导致唾液和泪液分泌减少,出现口、眼干燥症状。
本病90%以上为女性,30~40岁发病占大多数。
中医学无此病名,根据其发病及临床特征,将之归属祖国医学“燥证”、“燥痹”范畴。
《素问·阴阳应象大论》首次提出了“燥胜则干”的论点,认为其病机以伤津液为特征。
金元时期,刘河间对燥证作了进一步的补充和阐述,他在《素问玄机原病式·燥类》中指出:“诸涩枯涸,干则皴揭,皆属于燥。
”并创立麦门冬饮子以治之。
明清以后,各家对燥证已论述颇多,他们从不同角度对燥证进行了较系统的探讨和研究。
最具代表性的是清·喻嘉言,他谨遵“燥胜则干”的特点,认为除燥伤于外则皮肤皴揭之外,燥伤于内而致的精血枯涸亦属于燥证范畴。
并根据刘河间“风热胜湿为燥”的理论提出了辛凉甘润法治疗燥证,代表方剂为著名的清燥救肺汤。
清·叶天士在继承前贤学术思想的基础上,结合个人的临床经验,从证、治两方面予以阐发,提出“上燥治气,下燥治血”的原则,给后人以深刻启迪。
石芾南著《医原》,立“燥气论”专篇,首次为内燥立论,并详述内燥之病因,一是“阴血虚而营养乏资”,二是“气结则血亦结,血结则营运不周”。
从干燥综合征分类诊断标准演变看 ACR EULAR 干燥综合征分类诊断标准

2016 ACR/EULAR 干燥综合征分类诊断标准
注:口眼干燥症状及SSB抗体阳性删除
纳入标准
AECG问卷 • 1)是否每日感到不能忍受的眼干持续3个
• 分析显示2012 ACR 干燥综合征分类标准与 2002 AECG标准 高度一致。
• 2002 AECG标准包括可替换的检查及主观 症状, 2012 ACR只采用客观检查,主观症 状只作为分类诊断标准适用人群的纳入标 准。
新标准制定背景
• 因为更好的临床试验纳入标准及终点的设 定,有利于试验结果的评价。为了满足干 燥综合征新的治疗药物临床试验的需要, 有必要制定更好的、国际公认的干燥综合 征分类诊断标准。
哥本哈根标准
• 哥本哈根标准产生于1986年的第一次国际SS讨论 会。该标准未纳入患者的主诉,而强调了眼科和 口腔科的客观检查。
• 首次提出用放射性核素造影来评估所有唾液腺的 功能。
• 要求干燥性角膜炎和口干燥症的诊断需要满足三 项客观检查中至少两项异常。
• 还使用了“原发性”和“继发性”SS的术语。
• 过于复杂,不利于临床实践。 • 含有主观症状,客观性较差,如“口干3个月以
上”。 • 部分客观指标重复性不好,如Schirmer 试验。 • 强调必须有自身抗体或阳性唇腺活检,可能导致
漏诊活检阴性或自身抗体阴性的患者。 • 对于随访患者无任何明确的预后意义,预后不良
因素不包含在标准中。
2012干燥综合征ACR分类标准
日本标准
• 1977年提出最初的日本标准,1999年颁发了修改 的SS日本分类标准。
原发性干燥综合征实验室诊断研究进展

·108·干燥综合征是一种主要累及外分泌腺的结缔组织病,属于自身免疫性疾病。
分为原发和继发两种类型,以原发性干燥综合征最为常见。
该病主要累及唾液腺、泪腺和汗腺等具有分泌功能的腺体,患者常见口干、眼干、皮肤干燥等典型症状[1],该病可导致多系统损害:常见周围神经系统受累,致远端感觉和感觉运动神经病变[2];亦可累及呼吸系统,临床表现为呼吸困难、咳嗽、胸痛和发热等症状[3];该病经久不愈对泌尿系统亦有影响,常见以肾小球肾炎为主要特征的病变;此外,该疾病也可累及消化系统,导致便秘、便血。
原发性干燥综合征多起病隐匿,临床表现复杂,一旦发病则较难治愈。
其患者为中老年女性,临床早期表现易与更年期综合征混淆。
因此,对该疾病进行早期诊断具有很重要的意义。
本文主要围绕原发性干燥综合征的发病机制与临床实验室诊断方法如组织活检法、血液学检查法与免疫学检查法等进行综述,并提出对原发性干燥综合征早期诊断的未来展望。
1原发性干燥综合征发病机制1.1 自身免疫调节原发性干燥综合征的发病机制尚未完全阐明。
目前学术界普遍认为上皮细胞作为靶细胞参与免疫激活[4],促使B淋巴细胞、T淋巴细胞、NK细胞的异常活化是原发性干燥综合征的重要机制。
其他机制如病毒感染:EB病毒、巨细胞病毒、HPV6、人型T淋巴细胞病毒、柯萨奇病毒等,导致I型IFN水平升高[5],继而形成正反馈导致B淋巴细胞活化而引起疾病。
此外,自身抗体如抗SSA和(或)抗SSB抗体水平升高及细胞因子BAFF的升高也在原发性干燥综合征中起关键作用。
还有研究发现,Th1、Th17和Tfh的数目升高也与原发性干燥综合征的发病有关,此三种细胞分别通过升高Th1型细胞因子如IFN-γ、TNF-α,增强促炎作用,表达CD154和分泌细胞因子促进B细胞分化增殖导致原发性干燥综合征的发病[6]。
1.2 遗传因素遗传因素也不可忽视。
一项针对原发性干燥综合征的全基因组关联研究发现,以我国汉族人群为研究对象时,发现GTF2I基因与原发性干燥综合征相关性最高,另外STAT4、TNFAIP3和一些HLAII类基因位点与原发性干燥综合征的发病有关;而在以欧洲本土人群作为研究对象时发现,HLA区域与原发性干燥综合征的发病更为相关,而STAT4与该疾病也有较高相关性。
干燥综合征 辨证来施治

干燥综合征辨证来施治作者:暂无来源:《家庭医学(上半月)》 2020年第11期申金贤(阜阳市中医医院安徽阜阳 236000)干燥综合征是当前发病率较高而又很难根治的疑难杂症。
一年四季都可发生,但以秋冬时节多见。
这种病是一种自身免疫性疾病,主要表现为干燥性角膜、结膜炎,口腔干燥症或伴发类风湿性关节炎等风湿性疾病,还可能导致消化系统、泌尿系统疾病。
现代医学对于此症尚缺乏有效的治疗药物。
使用激素类药物的副作用很大。
医生建议患者平常多注意口眼的卫生,尽量避免熬夜,多吃蔬菜瓜果,坚持每天喝水不低于2 000毫升。
在急性期可以用0.5%甲基纤维素滴眼;平时以枸橼酸溶液漱口,以刺激唾液腺分泌及代替部分唾液,以2%甲基纤维素餐前涂抹口腔也可改善症状。
但这些举措并不能根治此病。
其实,干燥综合征古已有之,我们的祖先对此有明确的认识和较好的治疗方法。
《内经》有云:“燥胜则干。
”元代刘河间在《素问玄机原病式》中指出:“诸涩枯涸,干燥皴揭,皆属于燥。
”燥邪致病最有季节性,秋分以后,燥金主事,人经夏月炎蒸,液为汗耗,致使水竭津枯,易于感燥,此为外燥;人身素体之阴液不足,或久病劳伤、术后、产后,阴精受损加之年高体弱或失治误治等,均可导致津伤液燥,诸窍失却濡养,而生内燥。
燥邪致阴虚液亏,精血不足,清窍失于濡润,病久瘀血阻络血脉不通,累及皮肤黏膜、肌肉关节,深至脏腑而成本病。
据此,古人把干燥综合征归为以下类型,予以辨证施治。
燥邪犯肺症见口鼻干燥,干咳无痰或痰少黏稠,难以咳出,常伴有胸痛、发热、头痛等,舌质红,苔薄黄而干,脉细数。
方药宜选养阴清肺汤加减。
生地15克,麦冬12克,玄参12克,白芍12克,丹皮9克,贝母6克,石斛15克,甘草3克。
水煎服。
五心烦热、少眠溲赤者,加黄连3克,知母10克,以清心泻火益阴。
湿热蕴结症见双手发胀,近端指间关节和掌指红肿,胸闷纳差,渴不多饮,溲赤灼热,大便干或坚或黏腻不爽,舌质红,舌苔黄腻,脉滑数。
干燥综合征 病情说明指导书

干燥综合征病情说明指导书一、干燥综合征概述干燥综合征(Sjögren syndrome, SS)是累及多种外分泌腺体为主的慢性炎症性自身免疫病。
临床上主要表现为口、眼干燥症,还可累及呼吸系统、消化系统等外分泌腺。
本病分为原发性和继发性两类,后者指继发于另一诊断明确的结缔组织病或其他疾病者。
疾病局限于唾液腺、泪腺者预后一般较好,但部分未得到及时治疗导致病情恶化者,可有生命危险。
英文名称:Sjögren syndrome, SS。
其它名称:无。
相关中医疾病:暂无资料。
ICD疾病编码:暂无编码。
疾病分类:暂无资料。
是否纳入医保:部分药物、耗材、诊治项目在医保报销范围,具体报销比例请咨询当地医院医保中心。
遗传性:与遗传有一定关系。
发病部位:口腔,头部,皮肤,眼,鼻。
常见症状:眼干、口干、舌干、皮肤干燥、龋齿、肌肉痛、腮腺肿痛。
主要病因:确切病因不明,跟遗传、感染、环境等多因素有关。
检查项目:血常规、自身抗体检查、泪腺功能检测、涎腺功能测定、唇腺活检、脑脊液检查、头颅核磁共振、腓肠神经活检、裂隙灯检查。
重要提醒:出现相关症状后应及时就诊,以免耽误病情而造成严重后果。
临床分类:可分为继发性干燥综合和原发性干燥综合征(pSS)。
二、干燥综合征的发病特点三、干燥综合征的病因病因总述:病因和发病机制不明,遗传、感染、环境等多因素参与发病。
基本病因:1、遗传因素近年研究,SS患者主要组织相容性复合体基因频率增高,HLA-B8,DR3和DRw52基因阳性率显著高于正常人群,SS患者的亲属患该病的危险性高于正常人群。
原发性和继发性SS患者的HLA抗原显示出不同频率,国内原发性SS患者多为HLA-DR3遗传素质,继发性患者与HLA-DR4密切相关。
2、感染因素易感人群在感染某些病毒如EB病毒、逆转录病毒和丙型肝炎病毒后,可以诱发自身免疫反应,进而导致SS的发生。
3、雌激素由于SS多发于女性,故雌激素水平高可能参与了SS的发生和病情进展。
干燥综合征诊治

0
5
10
15
20
25
30
一般情况 腺体表现 腺外表现 免疫学异常
皮肤:汗腺
眼:泪腺 – KCS 消化道:(1) 口腔:唾液腺, (2)胃肠:萎缩性胃炎/ 肠炎 (3) 胰腺 (4) 肝胆 呼吸道:干燥性鼻炎/鼻窦炎,慢性咽炎,反复感 染(慢支,支扩) 泌尿生殖系:(1) 肾小管:低血K,软瘫(RTA), 骨软化,结石 (2) 膀胱输尿管 (3) 干燥性外阴阴道 炎
肾小管酸中毒 周期性低钾性麻痹 肾结石,肾性软骨病,肾钙化 亚临床型
近端肾小管损害 肾性糖尿 氨基酸尿
肾性尿崩 2微球蛋白尿 肾小球肾炎
31% 21% 4% 56%(5/9) 15% 0.1% 15% 13% 86% 1%
一般情况 腺体表现 腺外表现 免疫学异常
全身性症状 乏力 发热
皮肤:汗腺
眼:泪腺 – KCS 消化道:(1) 口腔:唾液腺, (2)胃肠:萎缩性胃炎/ 肠炎 (3) 胰腺 (4) 肝胆 呼吸道:干燥性鼻炎/鼻窦炎,慢性咽炎,反复感 染(慢支,支扩) 泌尿生殖系:(1) 肾小管:低血K,软瘫(RTA), 骨软化,结石 (2) 膀胱输尿管 (3) 干燥性外阴阴道 炎
6 LSGs, ~85 foci, 35 mm2, LFS = 10 foci / 4 mm2
PBC与SS
• 均在中年女性多见 • 二者相互高伴发率 • 均主要累及腺体上皮的自身免疫病 • 均可伴发其它自身免疫病
SS肝脏,淋巴细胞浸润
pSS PBC
pSS
• 80%PBC合并SS(国外) • 50%PBC合并SS(国内) • 至少20%的SS合并PBC
唾液分泌减少
同其它CTD,如SLE:
• 血液系统异常 • CK升高 • 急性肺泡炎 • 中枢病变 • 肾小球病变
干燥综合征【27页】_169

老年人的眼干和口干 — 干燥症状远比SS常见,老年人中患病率较高,该人群中约30%存在眼干和/ 或口干症状
三、干燥综合征的病因和发病机制(1)
免疫介导损伤的机制 ➢ 腺体炎症 — SS患者唾液腺和外周血单核细胞内IFN诱导基因过表达(称为IFN signature),表明固有免疫
七、干燥综合征的诊断和鉴别诊断
1.原发性干燥综合征 无任何潜在疾病的情况下,符合下述任1条则可诊断: a. 符合上述4条或4条以上,但必须含有条目Ⅳ(组织学检查)和(或)条目Ⅵ(自身抗 体) b . Ⅲ、Ⅳ、Ⅴ、Ⅵ 4条中任3条阳性 2.继发性干燥综合征 患者有潜在的疾病(如任一结缔组织病),而符合上述Ⅰ和Ⅱ中任 1条,同时符合条目Ⅲ、Ⅳ、Ⅴ中任2条
三、干燥综合征的病因和发病机制(2)
确切病因和发病机制不明。遗传、感染、环境等多因素参与发病。 ➢ 遗传易感性:HLA-DRB1 * 0301、DQA1 *0501、DQB1 * 0201单倍体型 ➢ 病毒感染: 如EB病毒 ➢ 免疫异常: T细胞减少,B细胞过度增值;异常增值的B细胞产生自身 抗体(尤其是抗SSA和抗SSB抗体)和球蛋白;细胞因子和炎症因子造 成组织损伤
七、干燥综合征的诊断和鉴别诊断
诊断标准 — 有眼干和/或口干客观表现的患者,若确切证据表明基础自 身免疫导致了外分泌腺功能障碍,则可确诊SS。存在持续性眼干和/或口 干症状、腮腺肿大、不明原因龋齿增加,或特定血清学检测异常(如,抗 Ro/SSA抗体伴或不伴抗La/SSB抗体、类风湿因子和高球蛋白血症)的患者 ,应怀疑SS。
础代谢全套检查、尿液分析和随机尿尿蛋白/尿肌酐比值)。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
2020临床常用的干燥综合征分类诊断标准
干燥综合征(Sjögren's syndrome,SS)是一种主要累及外分泌腺体的慢性进行性自身免疫性疾病,主要侵犯唾液腺和泪腺而出现口眼干燥,此外尚有其它外分泌腺及多系统损害的症状。
不合并其他结缔组织病的SS称为原发性干燥综合征(pSS)。
随着人们对SS 认识的不断深入,其分类诊断标准也在不断地被提出和完善,以求达到更高的诊断准确性。
目前科研和临床上应用最广泛的是欧美共识小组(AECG)在2002年制定的AECG分类标准和2016年正式发表的欧洲抗风湿病联盟(EULAR)-ACR 分类标准。
关于儿童pSS,还有1999年的儿童pSS诊断标准建议(1999年)。
2002年AECG分类标准
Ⅰ. 口腔症状:下述3项中有1项或1项以上
(1)每日感口干持续3个月以上;
(2)成年后腮腺反复肿大或持续肿大;
(3)吞咽干性食物需要用水帮助。
Ⅱ. 眼部症状:下述3项中有1项或1项以上
(1)每日感到不能忍受的眼干持续3个月以上;
(2)有反复的沙子进眼或磨砂感觉;
(3)每日需用人工泪液。
Ⅲ. 眼部特征:下述检查任意1项或1项以上阳性
(1)Schirmer Ⅰ试验(+)(≤5 mm/5 min);
(2)角膜染色(+)(≥4 Van Bijsterveld计分法)。
Ⅳ. 组织学检查:唇腺病理示淋巴细胞灶≥1(指4 mm2组织内至少有50个淋巴细胞聚集于唇腺间质者为一个灶)
Ⅴ. 唾液腺受损:下述检查任意1项或1项以上阳性
(1)唾液流率(+)(≤1.5 ml/15 min);
(2)腮腺造影(+);
(3)唾液腺放射性核素检查(+)。
Ⅵ. 自身抗体:抗SSA抗体/抗SSB抗体(+)
上述条目的具体判定标准如下:
1.pSS:无任何潜在疾病情况下,按下述两条诊断:
A.符合上述Ⅰ、Ⅱ、Ⅲ、Ⅳ、Ⅴ、Ⅵ条中的4 条或4 条以上,但Ⅳ(组织学检查)和Ⅵ(自身抗体)需至少有一项阳性;
B.条目Ⅲ、Ⅳ、Ⅴ、Ⅵ4条中任意3条阳性。
2.继发性SS:患者有潜在的疾病(如任一结缔组织病),符合Ⅰ、Ⅱ中任意1条,同时符合Ⅲ、Ⅳ、Ⅴ中任意2条。
3.除外:头颈面部放疗史、丙型肝炎病毒感染、艾滋病、淋巴瘤、结节病、移植物抗宿主病、抗乙酰胆碱药的应用(如阿托品、莨菪碱、溴丙胺太林、颠茄等)。
Tips
2002年的AECG标准要求必须具备自身免疫表现,即小唾液腺活检阳性或血清学抗体阳性,才能诊断SS。
此外,标准将丙型肝炎病毒感染、艾滋病等列入排除标准,该类患者可表现口眼干燥症状,需与pSS辨别。
2016年EULAR-ACR pSS分类标准
1.纳入标准:
至少有眼干或口干症状之一者,即下述至少一项为阳性:
(1)每日感到不能忍受的眼干,持续3个月以上;
(2)眼中反复砂砾感;
(3)每日需用人工泪液3次或3次以上;
(4)每日感到口干,持续3个月以上;
(5)吞咽干性食物需频繁饮水帮助。
或在EULAR的SS疾病活动度指数(ESSDAI)问卷中出现至少一个系统阳性的可疑SS者。
2.排除标准:
患者出现下列疾病,因可能有重叠的临床表现或干扰诊断试验结果,应予以排除:
(1)头颈部放疗史;
(2)活动性丙型肝炎病毒感染;
(3)艾滋病;
(4)结节病;
(5)淀粉样变性;
(6)移植物抗宿主病;
(7)IgG4相关性疾病。
3.适用于任何满足上述纳入标准并除外排除标准者,且下述5项评分总和≥4者诊断为pSS:
(1)唇腺灶性淋巴细胞浸润,且灶性指数≥1个灶/4mm2,为3分;(2)血清抗SSA抗体阳性,为3分;
(3)至少单眼角膜染色计分(OSS)≥5或Van Bijsterveld评分≥4分,为1分;
(4)至少单眼泪液分泌试验(Schirmer试验)≤5 mm/5min,
为1分;
(5)未刺激的全唾液流率≤0.1 ml/min(Navazesh 和Kumar测定法),为1分。
常规使用胆碱能药物者应充分停药后再行上述(3)、(4)、(5)项评估口眼干燥的检查。
4.该标准敏感性为96%,特异性为95%,在诊断标准的验证分析及临床试验的入组中均适用。
Tips
ACR/EULAR 标准ESSDAI条目作为入选标准,使干燥症状不明显而以系统症状为主的患者得以分类。
在排除标准中,明确定义了丙型肝炎病毒感染需聚合酶链反应证实。
若患者先诊断淋巴瘤亦可分类为干燥综合征,因为干燥综合征可合并淋巴瘤,但干燥综合征的诊断可能会晚于淋巴瘤。
1999年儿童pSS诊断标准
1.临床症状
(1)口腔:复发性腮腺炎或者腮腺肿大
(2)眼部:复发性结膜炎而没有明确过敏或感染因素;干燥性角膜结膜炎
(3)其他黏膜表现:复发性阴道炎
(4)系统性症状:a 不明原因发热;b 非炎症性关节痛;c 低钾麻痹;
d 腹痛
2.免疫学异常:以下4类自身抗体中至少有1项为阳性:抗SSA、抗SSB、高滴度ANA(斑点型)、类风湿因子
3.其他实验室或检查:
(1)生化检查:血清淀粉酶升高
(2)血液系统:白细胞降低,红细胞沉降率增快
(3)免疫学指标:高球蛋白血症(多克隆性)
(4)肾脏:肾小管酸中毒
(5)组织病理学证据提示唾液腺或其他器官(如肝脏)淋巴细胞浸润
(6)客观记录有眼干症状(如孟加拉红染色阳性或Schirmer实验阳性)
(7)客观记录有腮腺受累(涎管造影术)
排除其他自身免疫性疾病。
Tips
值得注意的是,由于儿童pSS出现腺体和器官损害时间较晚,儿童pSS可以看做是成人pSS的最佳治疗窗口期,这就需要制定更加敏
感和特异的儿童pSS诊断标准,才能在重要器官受累之前,甚至在儿童时期仅有特异抗体出现时进行早期诊断和干预,从而阻止疾病后期出现器官损伤和预防淋巴瘤的发生。
