冠脉分叉病变支架术式
冠状动脉分叉病变双支架术式

首先将导引钢丝送入较难进的血管 第二根导丝进入时尽量减少旋转,避免大 幅度或单方向过度旋转 操作台上两根导引钢丝不要相互缠绕,且 应作记号(不同颜色的转动器或不同类型的导丝
)
球囊选择
穿越支架网眼的球囊建议选用尖端病变入 口外径及球囊通过外径较小,整体穿越性 能好的球囊
支架选择
1,开放网孔设计 2,侧孔网眼大小
Classic Crush
Crush技术的优缺点
优点 确保分叉病变血管的立即开通 支架对分支开口覆盖率高 缺点 主支内三层支架钢梁贴壁不良 再次通过多层支架网眼施行球囊对吻扩张费 时费力
DK Crush
DK crush与Classic crush比较
6F指引导管即可完成操作 提高对吻成功率 提高对吻质量
I D I 型A 111
Duke 分型
Safian分型
Medina分型
投照体位的选择
左主干末端分叉:RAO10-15+CAU20结合蜘蛛位 前降支-对角支: LAO30+CRA30结合蜘蛛位 回旋支-钝缘支: CAU30结合蜘蛛位 右冠后三叉: CRA30
工欲善其事,必先利其器
随机临床试验和注册研究结果
确立了单支架技术或必要时边支支架技术 在分叉病变介入治疗中的地位 目前在双支架技术中尚缺乏证据能够证明 其中一种双支架技术要优于其他技术 双支架技术中所有患者应当尝试最终对吻 扩张
支架的输送与释放均独立进行 分支置入支架并突出主支数mm 主支植入球囊并跨过分叉口 释放分支支架,造影满意撤出分支导丝 主支球囊挤压突出主支部分的支架 主支置入支架 其余步骤同标准Crush
分叉病变Provisional术式介绍及支架选择

分叉病变Provisional术式介绍及支架选择分叉病变(bifurcation lesion)是冠状动脉疾病中常见的一种类型,其中冠状动脉血管分叉处存在狭窄或闭塞。
治疗分叉病变的主要方法之一是经皮冠脉介入术(percutaneous coronary intervention,PCI),利用支架植入来扩张狭窄的血管。
分叉病变的治疗较为复杂,所以对术式选择和支架选择有一定的要求。
在处理分叉病变时,有几种不同的PCI术式可供选择,包括Provisional术式、2叶术式和Provisional 分屈支架术式等。
其中Provisional术式是最常用的一种。
Provisional术式的操作步骤如下:1. 首先,导丝(guide wire)通过冠状动脉分叉处的狭窄或闭塞段,进入较大的主动脉血管。
2. 随后,一根扩张球囊导管(balloon catheter)通过导丝进入分叉处的狭窄或闭塞段,将球囊扩张,扩张血管。
3.接下来,扩张球囊导管被撤回,测量它的直径,以便选择合适尺寸的支架。
4. 此时,选择一根合适尺寸的支架导管(stent catheter)放置在主动脉血管的主干或较大分支内。
然后,支架释放,使之植入狭窄或闭塞的血管分支。
5.最后,撤回支架导管,完成手术。
在选择支架时应当根据冠状动脉解剖结构、病变类型以及患者特点等因素进行综合考虑。
目前,常见的支架类型有药物洗脱支架和自膨胀支架。
药物洗脱支架(drug-eluting stent,DES)是一种涂有药物的金属支架,通过药物释放来抑制新生血管内膜增生,减少再狭窄几率。
DES通常是首选的支架类型,因为它能够减少后续再狭窄可能性,有较好的长期效果。
自膨胀支架(self-expanding stent)是一种金属支架,采用形状记忆合金材料,可自行膨胀支撑起血管,不需要球囊扩张。
自膨胀支架适用于分叉病变中较小的支架通道,因为它可以更好地顺应分叉处的形状。
冠状动脉分叉病变介入治疗策略与方法的选择

冠状动脉分叉病变介入治疗策略与方法的选择在药物洗脱支架时代,究竟是采用简单的单支架还是采用复杂的双支架策略治疗分叉病变极具争议。
现有的研究结果显示,单支架术处理分叉病变有略优的临床疗效,且前者有手术操作简单、曝光时间短、并发症发生率低、材料和费用低的优势,故现行指南或共识倾向于简单策略。
然而,对一些分叉病变如严重真分叉病变、主要血管分叉病变等,为规避术中重要血管的闭塞丢失、提高PCI术的安全性,双支架术仍然是不可或缺的选项。
那么,何时选择单支架术?何时需要双支架术?这是医生常需面对的艰难抉择。
一、决定单或双支架术的重要因素:哪些边支血管不容丢失?如果边支丢失与否都不在术者的考虑范围内,那么就不存在分叉病变了。
只有术者不想丢失的边支,才有分叉病变。
那么,什么样的边支是术者不想丢失的呢?1.供血范围较大的边支:供血范围大小主要取决于血管的直径和长度。
因长度较难测量且血管直径越大长度越长,故主要考虑边支血管直径。
此外,向重要部位供血的边支(如房室结、窦房结等)均是不容丢失的。
一般认为,边支血管直径≥2.0 mm需要保护、≥2.25mm应考虑支架植入。
2.狭窄程度较重的边支:包括狭窄的位置、程度和长度。
开口狭窄程度与边支闭塞风险相关。
狭窄越重,越易闭塞,单支架风险越大;边支病变越长,边支闭塞风险越高,越需支架覆盖。
一般认为,边支直径≥2.25 mm、开口狭窄≥50%、且病变长度≥10 mm需考虑支架植入。
3.斑块负荷较重的分叉:分叉部斑块负荷较大,尤其是斑块分布于边支同侧或逼近边支开口者,术中发生斑块推移导致边支闭塞的机会高。
4.分叉夹角极端的边支:分叉远角大('T'型病变)不容易发生嵴移位及斑块推移;而分叉远角小('Y'型病变)则容易发生嵴移位及斑块推移。
因此,'T'型病变更适合单支架术,'Y'型病变更需要双支架术。
然而,主支支架植入后,'T'或超大远角'T'型病变(边支倒钩状发出)一旦发生边支闭塞则拯救十分困难,故应综合其它因素可考虑是否先在边支植入支架,以防止边支丢失。
分叉病变双支架术:穿网眼导丝的选择、塑形与操作

冠脉分叉病变
冠脉分叉病变是介入治疗的难点之一
普遍性(4%-16%) 风险较高 挑战性 成功率 再狭窄高(21%-57%)
单支架术式若边支受挤压导致狭窄或闭塞,需要扩张边支 开口或植入边支支架时,需要GW穿支架网眼
双支架术式(Crush、 Culotte等)常规均需要GW穿支架 网眼进入边支进行对吻
导丝尖端曲度要参考病变近段角度
分支成钝角自主干发出,导丝尖端塑形为相应的角度 主干和分支呈锐角关系,导丝尖端45~90°
穿网眼导丝的操作
从主支血管近段进入支架内时,导丝旋转幅度要大,避免 进入近端支架网眼。可先行POT。
进入边支内时,操作导丝要轻、柔、慢、小。 边支导丝穿越支架网眼的位置非常重要
病例1
76岁男性 突发胸痛1月余,外院诊断ACS
转院,造影示三支病变,已处 理回旋支及右冠病变,再次入 院处理前降支分叉病变
7F EBU 3.5 guiding,1.5mm旋磨头
前降支Sion钢丝,对角支Sionblue钢丝,Maverick 2.0*15mm球囊扩张
对角支Excel 2.5*24mm、Partner 2.5*21mm支架,前降支Partner 2.5*36mm支架
由于双支架术式分支开口可能存在多层支架钢梁,对术者 选择和操作GW有一定的挑战
穿网眼导丝的选择
首先尖端较软的非Polymer涂层的Coil导丝
BMW,Runthrough NS等
通过困难时可选择较软的Polymer涂层超滑GW,但易进入 夹层
Fielder FC,Whisper,Pilot 50等
Quantum 3.0*15mm球囊后扩张前降支支架
分叉病变支架植入方式分类

分叉病变支架植入方式分类目前分叉病变支架植入的方式繁多,常用的类型包括必要时支架术、T型支架术、裙裤型支架、V型支架术和Crush 支架术,在上述各种类型支架植入方式的基础上,还有很多改良的方式。
(1)必要时支架术(provisionalstenting)又称跨越性支架术、必要时T支架术,即首先在主干植入支架,再根据情况决定是否在分支内植入第二枚支架(图23-4A)。
当主干植入支架后,分支出现急性闭塞或濒临闭塞时,则分支植入支架,分支支架植入前先行把主干支架网孔打开,己便让分支支架通过。
该类型支架术的优点是相对简单、避免不必要的分支支架、有较好的远期疗效和较低廉的费用,缺点为需要再通过,个别患者主干支架后分支闭塞,导引钢丝再通过失败,导致心肌梗死或将来有心绞痛发作。
少数患者会出现球囊导管或支架再通过失败。
该类型支架术主要用于分支开口末受累的非真分叉病变。
(2)T型支架技术该处理方式的操作方法为:首先植入分支内支架,再植入主支内支架,最后进行对吻扩张(图23-4 B)。
这种处理方式主要用于真分叉病变(主支和分支均受累),主支与分支成角较大(T形分叉)且分支血管极其重要时。
其优点为很适合分支开口和主血管成90度的情况,可很好覆盖主血管;缺点为定位较困难,有可能不能充分覆盖分支开口。
其技术要点是要进行分支支架精确定位,力求完全覆盖分支开口。
(3)裙裤型支架技术又称Y型支架技术,在主干和分支血管内分别植入支架,两支架近端相互重叠(图23-4C)。
具体操作为:导引钢丝送进主干血管,先植入主干支架,第二根导引钢丝通过支架网孔,球囊导管把网孔打开,送进第二枚支架从主干跨到分支。
抽出主干导引钢丝,释放第二枚支架,导引钢丝通过第二枚支架网孔到主干血管远端。
球囊导管把网孔打开,最后进行高压后扩张和对吻球囊扩张。
Y型支架技术的优点是完全覆盖病变,缺点是操作复杂,技术要求较高,个别患者会出现再通过困难。
裙裤型支架技术适用于主干与分支夹角<70度的分叉病变(Y型分叉)。
分叉病变支架术式讲义

Reverse Crush技术
Reverse Crush技术:Reverse Crush技术 也称Inner Crush技术,主要用于必要性支 架术。当MB置入支架后SB情况不理想时可 选择Reverse Crush技术。首先释放MB支 架,将导丝沿MB支架侧孔送入SB,沿导丝 送入SB支架且支架近端突入MB3~5mm, 暂不释放;再将球囊送至MB并覆盖SB支架 突入MB部分;释放SB支架并回撤支架球囊 ;随后MB球囊高压扩张挤压SB支架;交换 导丝后分别送球囊至MB、SB行对吻扩张。
率。
标准Crush-Stent
主分支先后放入导丝,给PTCA主分狭窄血管,留 置主支支架与主支狭窄远段,进入边支支架,边 支支架突入主支血管内3-4mm,先释放边支支架 ,退出边支球囊及导丝,再释放主支支架挤压边 支支架贴壁,交换导丝,主支导丝通过主支架网 眼进入边支,引入小球囊进入主支网眼扩张,再 更换边支球囊,后撤的边支导丝再进入主支,选 择好合适球囊进行final kissing。
TAP式支架
TAP技术操作相对简单,在边支支架释放 后,只需将原支架球囊部分回撤至主支后 即可与主支预置球囊完成对吻扩张,因此 相比于Crush技术省去了再次送入边支导 丝的操作,而且能够明显地提高球囊对吻 扩张的成功率。
TAP式支架
TAP技术在确保支架完全覆盖边支开口的基 础上能够避免多层支架局部重叠的问题,此 理论上讲TAP技术应该具有较好的术后效果 。根据多中心的经验,应用TAP技术处理冠 脉分叉病变具有操作简单、手术成功率高的 特点,术后效果尚有待于正在进行的随访研 究来评。
Balloon Crush技术
也称Step Crush技术,与标准Crush技术的唯一区别在于 支架的输送与释放均独立进行。首先在边支血管(SB) 预置支架并突入主支血管(MB)3~5mm,MB放置球囊 并覆盖SB支架突入MB部分;随后释放SB支架回撤பைடு நூலகம்囊及 导丝,扩张MB球囊挤压分支支架突入MB部分;将导丝通 过支架侧孔送入SB,沿导丝送球囊至SB开口部扩张;送 入MB支架并完全覆盖SB支架突入MB部分,随后释放支 架;再次送导丝通过MB支架侧孔入SB,沿导丝送入球囊 扩张SB开口部MB支架网眼;最后分别送球囊至MB、SB 行球囊对吻扩张。Balloon Crush技术仅要求指引导管能 同时容纳1个球囊和支架,因此可经6F导引导管完成。 Balloon Crush技术与标准Crush技术相比,MB支架植入 后导丝再次进入SB相对容易,且降低开口部再狭窄率。
冠脉分叉病变支架术式

分叉病变双支架术式介绍冠脉分叉病变并非少见,约占所有PCI的10%~15%。
与非分叉病变比较,分叉病变PCI成功率低,手术并发症明显增加,围术期心肌梗死增加,远期再狭窄发生率显著增高。
在BMS时代,分叉病变PCI再狭窄率甚至高达60%。
即便进入DES时代,临床和造影再狭窄率仍居高不下,而且双支架技术是支架内血栓的重要危险因素。
多个临床研究显示,采用单支架或Provisional策略处理分叉病变,其效果优于双支架策略。
但是,并非所有分叉病变均适合单支架策略。
对于边支血管直径≥2.5 mm,边支开口病变负荷重且涉及近段5 mm 以上,边支难于再次进入的情况下,包括Medina分型(1,1,1)、(0,1,1)、(1,0,1)等真性分叉病变,不可避免需要采用双支架策略,以保护边支血管,避免急性闭塞。
一、常用分叉支架术式按照边支开口覆盖情况,主要的双支架术式包括:T或TAP(T and Protrusion)、Crush或mini-Crush、Culotte、SKS(Simultaneous Kissing Stent)(图1)。
T或改良T技术不能保证边支开口的充分覆盖。
标准T技术,先置入边支支架,然后置入主支支架;而改良T技术,则先置入主支支架,然后通过网眼,置入边支支架。
TAP技术的要点是边支支架定位时,比标准T技术略为回拉支架,部分突入主支,以确保边支覆盖。
T支架常用于主支和边支夹角大于70度时,能较好的覆盖分支开口。
采用Provisional策略时,常选择此技术。
但是,无论是标准或改良T 支架,还是TAP技术,边支开口残余狭窄和再狭窄问题仍未解决。
在过去10年中,Crush支架技术被广泛采用,包括标准Crush、reverse-Crush、mini-Crush、DK-Crush等。
适用于主支和边支夹角小,且血管直径不匹配。
同步置入主支和边支支架,先扩张边支支架,然后撤出边支球囊和导丝,主支支架挤压边支支架,并进行对吻扩张。
分叉病变术式选择课件

边支直径和重要性:需要保护的边支没有明 确的直径界限,直径为2.0~2.2mm的边支 一般列入考虑之内,直径<2mm的边支一般 不需要保护。是否需要保护应结合边支供血 范围和重要性具体分分叉病析变术,式选估择 计边支闭塞会有
在采用保留导丝技术时或回撤球囊时指引导管容易深插,应密切注意指引导管位置。对吻球 囊扩张后回撤球囊更易导致指引导管深插;另外回撤球囊时指引导管内因虹吸作用会出现气 泡,因此应开放Y接头。
分叉病变术式选择
分叉病变PCI基本技术
边支保护基本原则
边支保护指在处理主支之前在边支放置 导丝,是否保护边支取决于边支直径、处理 主支时边支闭塞的可能性和边支闭塞后果的 严重性。一般遵循以下原则:
分叉病变术式选择
主要参考体位 边支植入支架时正交参照体位 常规体位 核对边支开口位置
常规体位 常规体位
分叉病变PCI基本技术
指引导管的选择
定向旋切、使用2.15以上的旋磨头、三分叉病变同时球囊扩张等极个别情况需选择8F指引 导管。
现有5F导引导管不兼容对吻扩张。
选择合适外形的指引导管,以便提供足够的支撑力。Lefevre主张首选后座支撑力较好的指 引导管(尤其是前降支-对角支分叉),但根据术者经验也可选择AL(Amplatz left)。 右冠首选JR4.0,需要强力支撑时可选择AL。Extra back-up (XB) 4指引导管对左冠、尤其 是LAD-对角支分叉病变首选。Amplatz left (AL 2)指引导管:有时用于回旋支分叉病变。
分叉病变术式选择
分叉病变分对叉病吻变术式支选择架方法模式图
冠脉分叉病变介入技巧

冠脉分叉病变介入技巧首先,冠脉分叉病变的介入治疗需要通过冠状动脉导管放置来进行。
在介入治疗前,需要进行冠脉造影来了解病变的程度和位置,确定介入治疗的方案。
在冠脉分叉病变介入治疗中,常用的技术是双支架技术。
这种技术可以同时治疗两个分支的狭窄或阻塞,恢复心肌的血供。
在操作时,首先需要放置一个主支架,然后在分支出口放置一个分支架。
放置支架时,需要注意支架的选择和大小适配,保证支架能够覆盖病变部位,并且保持血流通畅。
支架可以选择药物洗脱支架,可以减少血管内再狭窄的风险。
另外,对于一些复杂的冠脉分叉病变,可能会采用多支架技术。
这种技术可以同时治疗多个分支的狭窄或阻塞。
在操作时,需要放置多个支架来覆盖各个分支的病变部位。
放置多支架时,需要注意支架的交叠和排列,保证各个支架之间的血流通畅,并且避免支架嵌塞。
在冠脉分叉病变介入治疗中,还可以采用球囊扩张技术。
这种技术可以通过球囊扩张病变部位,打破狭窄或阻塞的血管壁,恢复血流通畅。
在操作时,需要选择合适大小和长度的球囊,并且确保球囊扩张的压力和时间适当,避免血管的损伤和血流受阻。
此外,冠脉分叉病变的介入治疗还可以采用药物洗脱技术。
这种技术可以在支架表面涂覆药物,通过药物的释放来防止再狭窄的发生。
在操作时,需要选择合适的药物,根据病变部位和严重程度来确定药物的用量和时间。
最后,冠脉分叉病变的介入治疗后,还需要进行术后抗血小板治疗。
这种治疗可以通过抗血小板药物的使用,来防止血栓的形成和再狭窄的发生。
在术后抗血小板治疗中,常用的药物有阿司匹林和氯吡格雷等。
总之,冠脉分叉病变的介入治疗是通过导管放置、支架植入等技术来恢复冠脉血流通畅,保护心肌功能。
在介入治疗中,可以采用双支架技术、多支架技术、球囊扩张技术和药物洗脱技术等方法。
术后还需要进行抗血小板治疗。
这些技术和治疗措施的选择和操作,需要根据病变的特点和患者的具体情况来确定,以达到最佳的治疗效果。
冠状动脉分叉病变术式演变与进展(全文)

冠状动脉分叉病变术式演变与进展(全文)冠状动脉叉病变(简称叉病变)约占经皮冠状动脉介入治疗(PCI)术中所有病变的15%~20%。
分叉病变的介入治疗手术成功率低、存在远期心血管事件、靶病变再血管化、再狭窄以及支架内血栓形成等。
在分叉病变术式改良的过程中,出现了T支架系列术式、CRUSH系列术式、Culotte 系列术式等等,本文就分叉病变术式的演变及进展做一阐述。
1.分叉病变的定义与分型欧洲分叉病变俱乐部(EBC)对分叉病变的定义:冠状动脉病变邻近或累及较大分支开口处,该分支血管对于患者有明显的功能价值。
分支血管与缺血部位相关。
其支配大量存活心肌,提供侧支循环等,在PCI治疗过程中不可以丢失。
根据冠状动脉造影中,斑块的具体解剖位置及延续范围,目前对于冠状动脉分叉病变,已有多种不同的分型,如Duke分型、Lefevre 分型、Safian分型、Medina分型、Movahe分型、陈氏分型等从临床角度看分叉病变应分为两类:即病变累及分支开口部的真分叉病变和病变不累及分叉开口部的非真分叉病变,前者在主支支架后分支急性闭塞风险大,故适宜双支架策略和技术,后者则分支急性闭塞风险小,PCI宜采用单支架策略。
冠状动脉分叉病变的再狭窄率仍较高。
主要原因有:(1)支架在分叉病变血管开口处贴壁不良,未能完全覆盖开口。
(2)侧支血管的斑块“铲雪效应”或嵴移位导致其闭塞或明显狭窄。
(3)分叉部位的金属重叠,内皮覆盖缓慢,易出现晚期血栓事件。
NORDIC等临床研究的结果表明:相对于复杂的介入治疗策略,采用必要时支架置入术处理冠脉分叉病变具有操作简单、术后效果好的特点,因此对于边支开口部受累较轻或边支直径较小的分叉病变,目前主张首选必要时支架置入术治疗,但是对于主支和分支血管直径均≥2.5mm的真性分叉病变或预计主支置入支架后分支发生闭塞或严重狭窄者,应选择复杂治疗策略。
2.单支架技术单支架技术操作简单、对于适合的病变,近、远期疗效不劣于甚至优于双支架技术。
分叉病变Provisional术式介绍及支架选择

EuroIntervention 2016;12:38-46
术式要点 4.1、主支支架近端优化技术(POT)
POT应作为分叉病变处理的标准操作
应选用稍大号的短球囊
从支架近端边缘至嵴的近端
MV Stenting with POT
POT可以重构分叉病变的生理学特性,方便交换导丝并避免导丝通过 支架与血管之间进入分支,增加分支开口部位பைடு நூலகம்结构性支撑
危险因素有:
斑块分布 主支支架置入前TIMI血流 分叉核直径狭窄程度 分叉角度,主支/分支直径比 主支支架置入前分支狭窄程度
Dou K, Zhang D, Xu B, et al. JACC Cardiovasc Interv. 2015;8(1):39-46.
CN01-0036-01-03/17
术式要点 4.5、氟化共聚物涂层的XIENCE也比BP-DES更 加安全(涂层可降解DES)
基于一项RCT网络荟萃分析确定 ARC明确支架内血栓形成:XIENCE对比可生物降解聚合物DES
RCT NMA
研究规模
时间点
优势比/比值比 (95% CI)
Bangalore等人 n=106,427 (BMJ,2013年11月)1 (126项RCT)
CN01-0036-01-03/17
主要内容
分叉病变处理概述 Provisional术式要点及对支架的要求 总结
CN01-0036-01-03/17
分叉病变概述
分叉病变 约占整个PCI的
15-20%
在即刻手术成功 率及远期心脏事 件方面,仍然是 最有挑战的冠脉 病变之一
单支架策略选择 Provisional术式, 双支架仍有很多 术式选择
浅析冠状动脉分叉病变类型与术式分析

浅析冠状动脉分叉病变类型与术式分析冠状动脉分叉病变约占介入治疗的冠脉病变15%~20%。
冠状动脉分叉病变介入治疗策略是每个术者首要面临的问题。
每一个分叉病变都有其独特的分叉角度、血管尺径、斑块分布等特征,因此“没有两个分叉病变是完全一样的”。
冠状动脉分叉病变需要个体化介入处理,表现在治疗策略上就是必要性支架术或双支架术的选择。
一、分叉病变的分类如果想处理好分叉病变,我们应该首先理解和明白分叉病变,顾名思义,分叉就是主支发出分支,且主支被分支分为:主支近端、主支远端。
依据不同的分类标准,可分为:1. Duke 分型A型:病变只涉及主支近侧。
B型:只累及分叉后的主支。
C型:病变涉及主支近侧和远侧,分支未涉及。
D型:最常见,占40%,病变累及主支近侧和远侧及分支开口,形成倒“Y”形。
E型:只累及分支。
F型:累及主支近侧和分支开口处。
2. Lefevre分类1型:病变涉及主支近侧和远侧及分支开口。
2型:累及主支,但未累及分支开口。
3型:病变位于主支的分叉近侧。
4型:病变累及分叉的各分支开口,而不累积主支分叉的近侧。
4a型:是病变累及主支的分叉远侧。
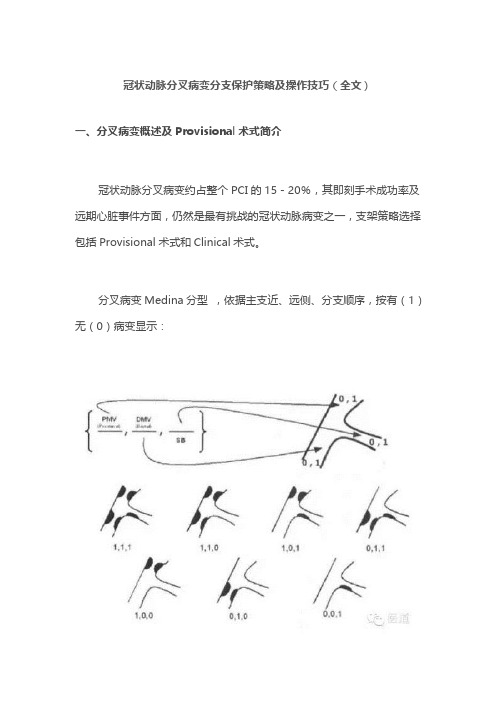
4b型:是病变累及分支开口处。
3. Medina分类依据主支近、远侧及分支顺序,按有(1)无(0)病变显示,如1,0,1即为主支近侧和分支有病变,主支远侧无病变。
这种方法简单易记被多数人采用。
4. 其他,如Movahed分类,Safian分类,陈氏分类等等。
二、冠状动脉分叉病变介入治疗临床现状冠状动脉分叉病变需要个体化介入处理,依据分叉病变分型标准,可确定为真性分叉病变和非真性分叉病变,表现在治疗策略上就是简单支架策略(单支架crossover或必要性provisional支架术)或复杂支架策略(双支架术)的选择。
㈠、冠状动脉分叉病变单支架术式——单支架或必要性双支架术多个随机、对照、临床试验——Nordic、CACTUS、BBC-ONE 等研究结果提示必要性支架术临床结果优于双支架术,冠状动脉分叉病变处理越简单越好。
分叉病变的分型和术式选择

Outer wall
Inner wall
Case 2: classical crush
Pre-
Post-
8-m F/U
Thanks for your attention!
三、计算血管直径
m
d1
d3 d2
Dmother3
=
Ddaughter
3 1
+
Ddaughter
3 2
+
…
Murray's law
Dmother = 0.67* (Ddaughter 1+ Ddaughter 2+ … )
G. Finet
Finet et al. Eurointervention 2023; 490-8
4、是否需要对吻扩张
(1)NORDIC-III:单支架术--不对吻更加好 (2)对吻旳问题:
分支没有支架时,分支球囊小、压力低 (3)对吻旳质量:没有定义
KUS 分支球囊旳选择
KUS: 20% residual stenosis and /or the presence of wrist during FKBI
先交替膨胀,最终高压对吻
SKS 支架术
技术要点:突入主干长度3-5mm 先交替后对吻
改良旳SKS技术
八、Culotte 技术
适于:分叉角度<70 两侧直径差<0.8mm
S1:先交替扩张两侧血管
S2:先释放分支(难度大旳一侧),第三根导丝穿支架进入分 支,交替和第一次对吻扩张
S3:释放分支支架后,最终对吻 改良旳裙裤支架术式
Different types of distal LM Stenosis
冠状动脉分叉病变分支保护策略及操作技巧(全文)
冠状动脉分叉病变分支保护策略及操作技巧(全文)一、分叉病变概述及Provisional术式简介冠状动脉分叉病变约占整个PCI的15-20%,其即刻手术成功率及远期心脏事件方面,仍然是最有挑战的冠状动脉病变之一,支架策略选择包括Provisional术式和Clinical术式。
分叉病变Medina分型,依据主支近、远侧、分支顺序,按有(1)无(0)病变显示:欧洲分叉病变俱乐部(EBC)对于分叉病变处理策略的推荐—对于绝大多数分叉病变推荐的策略是:主支支架置入+近端优化技术,必要时分支支架置入(MV Stenting with POT and Provisional SB Stenting )。
主支支架置入后分支血管存在一定几率发生闭塞的风险。
其危险因素包括:斑块分布、主支支架置入前分支TIMI血流、分叉核直径狭窄程度、分叉角度、主支/分支直径比、主支支架置入前分支狭窄程度。
分支闭塞的机理包括:主支支架置入后,斑块的铲雪效应、分支开口痉挛、分支开口斑块出现夹层、主支斑块出现夹层。
分支闭塞是PCI围术期MI最常见的原因,而围术期MI将增加患者死亡率。
所以,Provisional术式分支血管需要保护。
二、分支保护技术—导丝保护EBC专家共识推荐:分支导丝保护应作为分叉病变的常规操作,除非术者认为分支即使闭塞也不会有任何影响。
操作时应注意(1)导丝头端塑形,做好交换导丝的准备,(2)第二根导丝进入时,尽量减少旋转以避免导丝缠绕影响后续操作。
但分支导丝有时进入困难,影响因素包括:(1)主支近端严重狭窄,(2)分支开口部位狭窄,(3)分叉钝角且TIMI<3。
如果分支导丝进入困难,可使用特殊导丝技术:(1)可考虑使用亲水涂层导丝,但会增加夹层的风险,(2)特殊的导丝头端塑性,包括“导丝反转技术”,(3)可考虑使用单腔或双腔微导管,(4)如果导丝仍无法进入分支,可考虑使用球囊重塑斑块或者使用旋磨技术(最后使用,慎重使用)。
陈良龙:冠脉分叉病变介入治疗策略与术式优化

陈良龙:冠脉分叉病变介入治疗策略与术式优化尽管现行的专家共识及PCI指南都倾向于采用单支架术治疗冠脉分叉病变,但对于严重真分叉病变、主要血管分叉病变等,为了避免术中重要血管的闭塞丢失、提高PCI术的安全性,双支架术治疗策略依然是临床医生的常用选项。
目前,主要双支架术式可概括为“CCTV”:C挤压系列支架术(经典crush、DK-crush、mini-crush、stepcrush)及C裤裙系列支架术(经典及改良裤裙支架术)、T系列支架术(经典及改良T支架术)、V系列支架术(经典及SKS支架术))—•双支架术式及技术要领一旦临床上需要并采用了双支架术,就务必要将其做细做好。
为此,掌握下列各种双支架术式及其技术要领就尤为重要。
要点1.根据病变解剖特点,区别选择最优术式毫无疑问,目前尚无—种双支架术式可适应所有分叉病变的PCI治疗。
无论采用何种双支架术,都要考虑到不同分叉病变的解剖特点,个性化地选择最优术式。
其中,影响术式选择最主要的因素是血管分叉成角及分支血管口径差异。
术式选择原则是:两分支血管成角较大、大于70°、血管大小差别较大者T系列支架术;两分支血管成角较小、小于70°及接近平行、血管大小差别较小者——C 裤裙系列支架术;两分支血管成角较小、血管内径差别较大者C挤压系列支架术如DK-crush术、改良裤裙式支架术ModifiedDK-culottes术(图1)。
要点2.精确操纵指引钢丝,准确穿越支架网孔娴熟的钢丝操作技术特别重要。
术者应做到能按术式需要,操纵钢丝准确穿越所需的支架网孔:T系列支架术——钢丝应穿越主支支架中心网孔进入边支支架,再行最终球囊对吻;C裤裙系列支架术——首个支架释放后,操纵钢丝穿越首个(边支。
支架下缘网孔进入另一分支(主支。
,然后植入第个二支架,第二个支架释放后操纵钢丝穿越第二(主支。
支架中-下缘网孔进入分支,再完成最终球囊对吻;C挤压系列支架术——植入第个二支架(主支。
分叉病变

第一部分:冠状动脉分叉病变介入治疗临床现状据ARTS、SYNTAX等研究统计,冠状动脉分叉病变约占介入治疗的冠脉病变15%~20%。
冠状动脉分叉病变介入治疗策略是每个术者首要面临的问题。
每一个分叉病变都有其独特的分叉角度、血管尺径、斑块分布等特征,因此“没有两个分叉病变是完全一样的”。
冠状动脉分叉病变需要个体化介入处理,表现在治疗策略上就是必要性支架术或双支架术的选择。
一、冠状动脉分叉病变——双支架术式进入药物洗脱支架时代后,既往的一些术式有些被淘汰,有些又焕发新生,同时也涌现一些针对药物洗脱支架的新术式。
T支架术是一项较为“古老”的术式,由于该术式存在边支开口覆盖不完全的缺点,因此只能应用在一些分叉角度较大的病变中。
Culotte术式很好弥补了T技术的缺陷,边支开口覆盖完全,适用范围广泛。
但此术式血管内支架金属负荷较重,且操作较为繁琐,在金属裸支架时代其6个月TLR事件发生率可高达24%,因此此术式应用较少。
应用药物洗脱支架后,Culotte术式其结果产生极大改善,Hoye等研究显示MACE 事件5.3%、TLR15.4%。
不仅如此,Culotte术式在和T支架术、Crush技术比较时也毫不逊色。
Nordic bifurcation Ⅱ研究评价了药物支架时代Culotte技术处理冠脉分叉病变方面的临床效果。
与Crush技术作对比,研究显示术后8月造影显示节段内狭窄方面Culotte技术占优,支架再狭窄方面此优势仍然存在,且有统计学意义。
造影显示Crush技术边支开口再狭窄率高于Culotte技术(9.8%vs. 3.8%,P=0.04)。
SKS双支架术式目前也得到广泛应用,其操作简便,手术成功率高,疗效可靠。
但此术式在主支内两支架对吻处所形成的金属嵴是一个支架血栓形成的隐患,对此还需要进一步长期的研究。
Crush技术是为药物洗脱支架处理分叉病变所发明,该术式通过边支支架突入主支内3~5 mm以达到充分覆盖边支开口目的。
如何做好分叉病变单支架术式_2022年学习资料

如何做好分叉病变单支架术式?
>61岁男性->反复胸痛8年余->造影提示前降支及回旋支严重狭窄,-已处理前降支,为处理回旋支病变-入院
1、判断单支架术式是否合适->若病变符合下列条件中的3项以上,应首先考虑双支架-真性分叉病变Medina ,X,1-1分支病变长度至少在5mm以上-▣-分支直径在2.25mm以上,并且供应心肌重要区域的血供-主支 架释放后,分支处理非常困难-▣分支情况难以明确判断
分叉病变的治疗策略->单支架-▣支架跨越Cross-over->单或双支架-▣必要时Provisional 架术->双支架-▣V支架术、同时对吻支架Simultaneous Kissing Stents,SKS-术 T支架术、挤压Crush支架术、裤裙Culotte支架术以-及各种变型
分叉病变的治疗策略->治疗目的:优化处理主支病变,避免分支血管闭塞->单支架术式,尤其是Provision l支架术式逐渐成为多数分-叉病变的首选方案-▣直径小或者临床意义不大的分支-▣直径大但没有明显病变的分支有重要功能的、闭塞风险大的分支,应当考虑直接双支架
如何做好分叉病变单支架术式
冠脉分叉病变->冠脉分叉病变是介入治疗的难点之一-▣普遍性4%-16%-▣风险较高-口挑战性-口成功率-▣ 狭窄高21%-57%
>冠脉分叉病变的分类-口Duke分型-0,1-PMB-▣Sanborn分型-01-▣Safian分型-▣L fevre分型-0.-0.1.1-▣Medina分型-L0.0-010-00.1
基于循证证据的分叉病变治疗流程图-真性分叉病变-否-是-SB太小或者-不适宜置入支架-Provisiona -策略-SB非常重要-无论如何,-LM分叉,SB较大-SB都需要置入支架-仅存的单支血管-复杂策略-置入双 架-NG AK,Jim MH.Clin Cardiol.2016 Aug 24.doi;10.1002/c c.22581.
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
分叉病变双支架术式介绍冠脉分叉病变并非少见,约占所有PCI的10%~15%。
与非分叉病变比较,分叉病变PCI成功率低,手术并发症明显增加,围术期心肌梗死增加,远期再狭窄发生率显著增高。
在BMS时代,分叉病变PCI再狭窄率甚至高达60%。
即便进入DES时代,临床和造影再狭窄率仍居高不下,而且双支架技术是支架内血栓的重要危险因素。
多个临床研究显示,采用单支架或Provisional策略处理分叉病变,其效果优于双支架策略。
但是,并非所有分叉病变均适合单支架策略。
对于边支血管直径≥2.5 mm,边支开口病变负荷重且涉及近段5 mm 以上,边支难于再次进入的情况下,包括Medina分型(1,1,1)、(0,1,1)、(1,0,1)等真性分叉病变,不可避免需要采用双支架策略,以保护边支血管,避免急性闭塞。
一、常用分叉支架术式
按照边支开口覆盖情况,主要的双支架术式包括:T或TAP(T and Protrusion)、Crush或mini-Crush、Culotte、SKS(Simultaneous Kissing Stent)(图1)。
T或改良T技术不能保证边支开口的充分覆盖。
标准T技术,先置入边支支架,然后置入主支支架;而改良T技术,则先置入主支支架,然后通过网眼,置入边支支架。
TAP技术的要点是边支支架定位时,比标准T技术略为回拉支架,部分突入主支,以确保边支覆盖。
T支架常用于主支和边支夹角大于70度时,能较好的覆盖分支开口。
采用Provisional策略时,常选择此技术。
但是,无论是标准或改良T 支架,还是TAP技术,边支开口残余狭窄和再狭窄问题仍未解决。
在过去10年中,Crush支架技术被广泛采用,包括标准Crush、reverse-Crush、mini-Crush、DK-Crush等。
适用于主支和边支夹角
小,且血管直径不匹配。
同步置入主支和边支支架,先扩张边支支架,然后撤出边支球囊和导丝,主支支架挤压边支支架,并进行对吻扩张。
其要点在于边支开口可以确保充分覆盖,但是其主要缺陷也在于边支开口多层支架覆盖、边支支架变形,导致再次钢丝通过和对吻扩张困难。
文献报道,未能完成最终对吻扩张者,再狭窄率和支架内血栓发生率显著增加,而对吻扩张成功率为80%左右。
Culotte技术,又称裤裙技术,适用于主支和边支夹角小,但血管直径匹配时,建议先于角度大的血管置入支架,常为边支,第一个支架覆盖边支和边支开口近段的主支血管,然后穿过支架网眼,置入第二个支架,覆盖主支血管远段和近段,钢丝再次通过第二个支架网眼,完成对吻扩张。
操作步骤繁琐,需要2次通过支架网眼,存在钢丝不能通过,甚至主支或边支闭塞风险,有术者采用球囊深埋方法,确保血管通畅。
优点在于边支开口完全覆盖,且边支开口无过多金属覆盖。
缺点在于主支近段2层支架覆盖,支架难以充分贴壁,存在再狭窄和支架内血栓风险。
在BMS时代,由于再狭窄率过高,Culotte技术基本被废弃。
但是,进入DES时代,多个研究比较Culotte和Crush 技术,认为其再狭窄和复合终点事件更优。
2004年,Sharma等报道了SKS技术处理分叉病变的研究结果。
于主支和边支血管同步置入2个支架,分别高压释放后,再同步低压扩张,并对吻扩张。
与其他分叉病变双支架技术比较,SKS技术操作简单,手术时间短,并发症少。
其要点在于主支血管直径必须能受纳
2个支架,同时形成一个人工界嵴。
顾虑在于支架是否能充分膨胀,人工界嵴是否能再内皮化,再次手术时支架变形甚至毁损风险。
二、双支架术式选择和评价
分叉病变处理策略一直是冠心病介入治疗的焦点问题,而Dedicated 分叉支架尚处于研究阶段。
在现有的器械条件下,Provisional策略仍然是最佳选择。
相对于双支架技术而言,单支架操作更为简单,复合终点事件少,再狭窄率降低,得到多个研究支持。
研究表明,BMS 时代,单支架策略降低复合终点事件,包括再狭窄率、靶病变重建和围术期心肌梗死。
近年来研究显示,DES时代,双支架策略不优于单支架策略。
荟萃分析表明,单支架策略降低围术期心肌梗死和支架内血栓。
采用双支架策略,意味着手术时间延长,对比剂和曝光时间增加。
来自分叉病变的研究显示,使用DES与BMS比较,其造影再狭窄率和靶病变重建率显著降低。
但是,仅证明在分叉病变使用DES更为有效,而非支持强制性采用双支架策略。
尽管多数情况下,采用Provisional策略更为有利,但在一些特殊病变条件下,双支架策略成为必然选择。
边支血管直径小于1.5 mm时,不需要过多考虑保护措施。
而边支血管直径2 mm~2.75 mm时,多采用Provisional策略,仅在边支血管结果不理想时置入双支架,包括内膜撕裂限制血流、残余狭窄超过70%、TIMI血流低于2级。
当边支血管直径大于2.75 mm,而且开口至近中段病变时,应考虑双支架策略。
实际工作中,我们经常需要采用双支架策略处理的不外乎以下几种分叉病变:左主干分叉、前降支/对角支分叉、回旋支/钝缘支分叉。
而右冠状动脉极少考虑双支架策略,如右冠脉/锐缘支、右冠脉/右室支、后三叉等。
过去,左主干病变被视为PCI禁区。
随着DES的广泛使用,逐渐开始尝试左主干PCI。
多个研究显示,包括SYNTAX研究在内,对于左主干病变治疗,PCI显示出不劣于CABG的效果。
通过使用DES,心脑血管终点事件无显著差异,CABG组脑卒中发生率高,而PCI
组靶血管再次血运重建率高。
目前相关指南建议,SYNTAX积分低于32分的左主干病变,可以考虑PCI,为Ⅱa或Ⅱb推荐。
实际上,左主干分叉病变是比较特殊的分叉病变,双支架技术选择取决于主干近端(Parent vessel)直径、前降支/回旋支直径(Daught vessel)和夹角。
多数情况下,前降支/回旋支夹角均超过70度,TAP、改良T等T支架技术等可以优先考虑。
如果夹角小于70度,可以使用mini-Crush、DK-Crush等技术。
如左主干体部直径超过5 mm时,T、Crush、Culotte等双支架技术无法实施,可以慎重考虑SKS技术,但建议使用IVUS指导,尽量保证支架充分膨胀。
即便使用DES,甚至采用IVUS指导PCI,左主干分叉病变双支架后再次血运重建显著高于非分叉左主干病变,回旋支开口残余狭窄、再狭窄率均高,且存在相当高的支架内血栓风险。
前降支/对角支分叉夹角多小于70度,T支架并非合适选择。
近年来,对于此类分叉病变,多数术者优先考虑mini-Crush或DK-Crush
技术。
尽管与标准Crush技术比较,mini-Crush或DK-Crush技术减少了分叉开口附近金属密度,提高re-wire和对吻扩张的成功率,但是对角支开口支架膨胀情况并非理想,残余狭窄较重,再狭窄也主要发生在对角支开口。
BMS时代,由于Culotte双支架技术存在再狭窄率高的弊端,并未得到重视。
Nordic研究显示,与Crush技术比较,Culotte双支架技术并未增加复合终点事件,而减少再狭窄和靶血管再次血运重建。
需要考虑双支架策略的前降支/对角支分叉病变,多数情况下,主支和边支血管直径差小于1 mm,Culotte技术成为合理选择,为更多PCI术者重视。
回旋支/钝缘支分叉病变夹角多为直角,TAP成为合理选择。
夹角较小时,也可以考虑Culotte、
DK-Crush或mini-Crush等技术。
【下载本文档,可以自由复制内容或自由编辑修改内容,更多精彩文章,期待你的好评和关注,我将一如既往为您服务】。
