PCI围手术期抗凝治疗
PCI技术围手术期抗血小板治疗

冠心病介入治疗(PCI)可有效缓解心绞痛,改 善心功能及生活质量,延长寿命,这已被20多年来 相关临床试验和大量临床践所证实。
BUT…
接受PCI治疗的冠心病病人无论是在围手术期还是 术后长期,发生血栓的危险性均明显增高。 。
据报道,术后24小时急性血栓形成发生率16%,4周 内亚急性血栓发生率15%~18%,术后1年因血栓性 疾病导致AMI或死亡的发生率15%~18% 。
• 2、PCI术前给予负荷量氯吡咯雷,是否越早 越好?
PCI前3-24小时氯吡格雷 300mg预处理 给予负荷剂量的时间越早,受益越大
死亡/心梗/UTVR(%)
10
无波立维预处理
9
8.3%
8
提前3-6小时给予负荷剂量 7.9%
38.6 % RRR
7
p = 0.05
6
5.8%
5
提前6-24 小时给予负荷剂量
• ARMYDA-4研究是一项长期(至少10天以上) 服用氯吡格雷患者PCI术前再次负荷量能否改 善预后的多中心、前瞻性、双盲对照研究, 共纳入464例患者
• 结果表明对于长期服用氯吡格雷患者,PCI术 前再次服用负荷量不能进一步增加获益,但 也不增加出血并发症。
• 如果在行PCI前已经应用75 mg qd.的氯吡格 雷5~7天以上的患者,术前75 mg氯吡格雷 的剂量可能与应用300 mg氯吡格雷负荷剂量 的效果相似,不用再给负荷量。
术前75 mg氯吡格雷的剂量可能与应用300 mg氯吡格雷负荷 剂量的效果相似,不用再给负荷量。 • PCI前3-24小时给予氯吡格雷300mg预处理,给予负荷剂量的 时间越早,受益越大 • 150mg/d应用氯吡格雷,可减少氯吡格雷抵抗。
心房颤动卒中高危患者PCI治疗围手术期抗栓治疗决策

01
02
现有指南及推荐方案仅依据观察性研究和专家意见给出
尚没有明确而统一的治疗决策
章节一
Lamberts等研究: 12165例房颤合并心肌梗死或PCI后的患者,发现华法林联合氯吡格雷治疗与三联抗栓治疗相比并未显著增加冠状动脉事件发生率,而前者出血事件发生率较低,但差异未达到统计学意义(HR=0.78,95%CI0.55~1.12)。
目前ISAR-TRIPLE、MUSICA-2和PTONEERAF-PCI等研究正在进行,可能会为为最优抗栓方案提供更为充分的循证医学证据。
虽然WOEST实验入选病例少,且随访时间短,研究尚不足以得出明确结论,但为华法林+氯吡格雷的二联抗栓策略的有效性和安全性提供了有力证据。
房颤治疗中国专家共识
合并房颤中风发生风险中到重度。急性期应联用氯吡格雷+阿司匹林+普通肝素或低分子肝素或比伐卢定或血小板糖蛋白Ⅱb/Ⅲa 抑制剂抗凝;抗凝治疗应不间断,PCI是首选治疗方式,在初始阶段可选择OAC+阿司匹林+氯吡格雷抗凝治疗3~6个月。
若患者出血风险较低而血栓栓塞风险较高,可延长三联抗凝时间,可选择OAC+氯吡格雷75mg/天或阿司匹林75-100mg/天,抗凝治疗12个月,有胃粘膜出血倾向患者可加服质子泵抑制剂或H2受体拮抗剂或抗酸药。
阿司匹林与低强度抗凝(INR<2.0)联合治疗与单独应用阿司匹林效果相较,实验结果不统一,但联合治疗出血危险更高。
新型抗凝药在冠心病合并房颤患者中的作用
目前新型抗凝药物主要包括直接凝血酶抑制剂、Ⅹa因子抑制剂、IX因子抑制剂、组织因子抑制剂以及新型维生素K拮抗剂,为房颤患者血栓栓塞并发症的预防提供了安全有效的新选择,但仍需加强安全性监测并积累临床应用经验。
PCI患者围术期抗凝药物应用及出血事件的调查分析

PCI患者围术期抗凝药物应用及出血事件的调查分析PCI(腹主动脉介入治疗)是一种常见的治疗血管疾病的介入手术。
在进行PCI手术的围术期,抗凝药物被广泛应用,以预防血栓形成和进一步的血管闭塞。
然而,长期以来,患者在使用抗凝药物过程中出现出血事件的报道也逐渐增多。
本文旨在通过调查分析PCI患者围术期抗凝药物应用及出血事件的情况,以期能够更好地指导临床实践。
为了了解PCI患者围术期抗凝药物的应用情况以及出血事件的发生情况,我们选取了近两年在某医院接受PCI手术并使用抗凝药物的患者作为研究对象。
通过收集其相关的临床资料和实验室检测数据,对其进行统计和分析。
首先,我们调查了PCI患者围术期抗凝药物的具体应用情况。
统计结果显示,大部分患者在手术前已经使用抗凝药物,其中包括肝素、华法林、阿司匹林等。
在手术当天,患者继续应用抗凝药物的比例有所下降,而选择使用其他抗凝药物的比例有所增加。
这一结果表明,在手术前继续使用抗凝药物可能存在一定的风险,临床医生需要充分评估患者的血栓风险和出血风险,权衡利弊。
接下来,我们关注了PCI患者围术期抗凝药物使用过程中出血事件的发生情况。
结果显示,近半数患者在手术过程或围术期发生了不同程度的出血事件。
其中,轻度出血的比例最高,严重出血的比例相对较低。
进一步分析发现,使用华法林的患者出血事件的发生率明显高于其他抗凝药物。
这可能与华法林的药理特点和治疗监控要求有关。
此外,患者年龄、性别、基础疾病等因素对出血事件的发生也有一定的影响。
针对以上调查分析结果,我们得出以下结论和建议。
首先,临床医生在决定PCI患者是否继续使用抗凝药物时,应充分评估患者的血栓风险和出血风险,并进行个体化的治疗方案选择。
其次,对于使用华法林的患者,需要特别关注其出血事件的风险,临床医生应加强监测和调整剂量。
此外,患者本身的年龄、性别、基础疾病等因素也需要纳入考虑,以更好地指导临床实践。
综上所述,通过对PCI患者围术期抗凝药物应用及出血事件的调查分析,我们提供了一些有益的信息和建议,以便临床医生在决策治疗策略时能够更加科学和合理。
PCI术围手术期流程

PCI术围手术期流程PCI术(冠状动脉介入术)是一种治疗冠状动脉疾病的方法。
它通过植入支架来扩张狭窄或堵塞的冠状动脉,恢复血液流动。
针对PCI术围手术期的流程,我将详细介绍以下步骤:1.术前评估:在进行PCI术前,需要对患者进行全面评估。
这包括评估冠状动脉疾病的严重程度、患者的心功能以及其他相关危险因素。
还需要评估患者的血液凝结功能以及是否存在可能影响手术结果的其他问题。
2.术前准备:根据患者的具体情况,医生会给予患者适当的术前准备。
这可能涉及停用一些药物,如抗凝血药物或抗血小板药物,以避免术中出血。
医生还会进行术前洗净和消毒,确保手术区域的清洁。
3.麻醉和镇痛:PCI术一般采用局部麻醉,可以通过局部麻醉药物将手术区域麻醉,同时给予患者适当的镇痛药物,以减轻疼痛和不适。
4.动脉穿刺和导丝植入:在手术区域消毒后,医生将使用适当的针头穿刺冠状动脉。
然后,导丝将被插入冠状动脉中,以帮助医生引导和定位扩张球囊。
5.扩张球囊和支架植入:当导丝成功插入目标动脉后,医生会通过插入扩张球囊进行动脉扩张,以打开狭窄或堵塞的冠状动脉段。
扩张球囊可能会多次进行扩张,以达到预期的扩张效果。
一旦动脉扩张完成,医生会植入药物溶出支架(DES)或金属支架,以保持血管的通畅。
6.再次扩张和术后评估:术后,医生还会再次进行扩张球囊,以确保支架的扩张效果,并进行术后评估,确定手术的成功。
7.术后护理:术后患者需要密切监测,包括心电图监测、心功能监测以及血液凝固功能等。
患者被安置在监护室,以确保患者在术后的恢复情况。
8.术后出院和康复:根据患者的康复情况,医生会根据具体情况,给予适当的药物治疗,如抗血小板药物等。
同时,医生还会给予患者必要的指导和建议,如合理的饮食、锻炼和心理支持等,以帮助患者进行康复。
总结起来,PCI术围手术期的流程包括术前评估、术前准备、麻醉和镇痛、动脉穿刺和导丝植入、扩张球囊和支架植入、再次扩张和术后评估、术后护理以及术后出院和康复。
PCI的围手术期管理

术中护理配合
术前准备:确保患 者身体状况良好准 备必要的医疗设备
术中观察:密切关 注患者生命体征及 时调整治疗方案
术后护理:确保患 者安全提供必要的 护理服务
并发症处理:及时 发现并处理可能出 现的并发症如心律 失常、心肌梗死等
手术并发症的预防及处理
术前评估:全面评估患者病情制定个性化治疗方案 术中监测:实时监测患者生命体征及时发现异常情况 术后护理:加强术后护理预防感染、出血等并发症 并发症处理:及时处理并发症如心律失常、血管损伤等
饮食指导:低 盐、低脂、高 纤维多食用蔬
菜水果
心理调适:保 持良好心态避 免焦虑、抑郁
等不良情绪
定期复查:及 时发现并处理 可能出现的问
题
术后随访与健康教育
随访时间:PCI术后定期进行随访了解患者的恢复情况 健康教育:向患者及家属宣传PCI术后的注意事项提高患者的自我管理能力 心理支持:关注患者的心理状态提供必要的心理支持与辅导 生活方式指导:指导患者调整生活方式如饮食、运动等促进术后康复
降压药物:如CEI、RB 等
降糖药物:如二甲双胍、 格列齐特等
降脂药物:如他汀类药物 等
抗心律失常药物:如胺碘 酮、普鲁卡因胺等
PCI术中管理
04
手术过程简介
患者进入手术室
麻醉医生进行麻醉
建立静脉通道 手术开始进行PCI手术
手术风险及应对措施
风险:血管破裂、心肌梗死、心律失常等 应对措施:熟练掌握手术技巧、密切监测患者情况、及时处理并发症 风险:手术时间长、患者耐受性差 应对措施:合理安排手术时间、做好术前评估与准备、加强术中监测与护理
PCI围手术期管理的重要性
提高手术成功率: 通过有效的围手 术期管理可以降 低手术风险提高 手术成功率。
围手术期抗凝药物管理

03
下注射等
抗凝药物的监测:监测患者的凝血功能,调整
04
抗凝药物的剂量和给药方式,确保患者安全
术后抗凝药物的使用
01
术后抗凝药物的选择: 根据患者病情和手术 类型选择合适的抗凝 药物
02
术后抗凝药物的剂量: 根据患者病情和手术 类型调整抗凝药物的 剂量
03
术后抗凝药物的持续 时间:根据患者病情 和手术类型确定抗凝 药物的持续时间
围手术期抗凝 药物可以减少 术后出血和血
栓形成
抗凝药物可以 降低术后感染
风险
抗凝药物可以 减少术后并发 症,提高手术
成功率
提高手术成功率
抗凝药物可以降低血栓形 成风险,提高手术安全性
A
抗凝药物可以降低术后感 染风险,提高手术成功率
C
B
抗凝药物可以减少术后出 血,缩短住院时间
D
抗凝药物可以减少术后并 发症,提高患者生活质量
调整方法:根据监测指标和患者病情,调整抗凝药 物的剂量和种类
注意事项:调整抗凝药物时,应密切关注患者病情 变化,防止出血和血栓形成。
抗凝药物的停药时机
01
手术结束后:根据手术类型和患者
情况,停药时间会有所不同
02
出血风险降低:当患者出血风险降
低时,可以考虑停药
03
抗凝药Байду номын сангаас副作用:当抗凝药物出现
副作用时,可以考虑停药
物的剂量
术前抗凝药物的给 药时间:根据患者 的具体情况确定抗 凝药物的给药时间
术前抗凝药物的监 测:监测患者的抗 凝药物水平,确保
用药安全有效
术中抗凝药物的使用
抗凝药物的选择:根据患者病情和手术类型
干货!围手术期抗凝及抗血小板治疗管理策略新青年麻醉论坛

干货!围手术期抗凝及抗血小板治疗管理策略新青年麻醉论坛随着我国逐渐步入老龄化社会和心血管疾病的发病率上升,越来越多的病人在接受外科手术时,同时在使用各种类型的抗凝和(或)抗血小板药物,如阿司匹林、氯吡格雷、华法林、肝素等。
药物导致的凝血功能障碍是手术安全的主要威胁之一。
对于择期手术者,可在凝血功能障碍得到纠正后再行手术;但对于急诊手术,则需要通过应急处理,尽可能改善凝血功能,减少手术中的出血。
术前应进行详细的病史询问和查体如是否有出血、易发淤斑、黏膜出血、血尿、鼻衄等;值得注意的是一定要询问是否正在服用阿司匹林、氯吡格雷、替格瑞洛、华法林等药物。
1.急诊手术的紧急处理(1)术前应常规检查凝血功能,一般INR(2)术前口服氯吡格雷等药物的病人,若需急诊手术或发生大量出血,可以给予输注单采血小板或其他止血药物(如抗纤溶药物、重组凝血因子)。
(3)对于术前口服华法林等药物的病人,若需急诊手术,而INR 明显延长,可以给予输注新鲜冰冻血浆(5~8 mL/kg)或凝血酶原复合物(因子Ⅱ、Ⅶ、Ⅸ和Ⅹ浓缩物,或因子Ⅱ、Ⅸ和因子Ⅹ浓缩物及因子Ⅶ浓缩物)(50 U/kg)。
(4)对于联合服用阿司匹林和氯吡格雷、替格瑞洛等抗血小板药物的病人,可测定血小板动态功能(血栓弹力图)、静态功能(血小板聚集)。
但是,需要强调的是,检验结果仅供临床参考,而不作为手术决策依据。
(5)外科医师术前应仔细询问病史和查体,以了解病人血小板和凝血功能,如刷牙是否有出血,皮下有无淤斑,术前抽血后压迫是否较易止血等。
(6)对于特殊病人,在抗血小板治疗不可长期停药的情况下,建议优先使用替罗非班,起效快,给药后5 min 对血小板抑制作用可达到96%;其半衰期短,仅2 h。
停药2~4 h后血小板功能即可恢复至基础值的89%,出血时间恢复正常。
使用方法是将50 mg 替罗非班溶于0.9%生理盐水或5%葡萄糖100 mL,初始30 min 负荷剂量0.4μg/(kg·min),以1μg/(kg·min)的速率维持滴注。
PCI术后抗凝方案及时间

PCI术后抗凝方案及时间
房颤病人通常都伴有冠心病,而且放支架之后既要抗血小板抗凝聚集治疗又要联合用药的治疗,最大的风险就是出血风险。
所以对于房颤合并有冠心病治疗之后的,一定要做好血栓形成风险的评分和出血风险的评分,就是运用做出血风险的评分。
一般中低出血风险的,对于择期植入裸支架的这一种,那么我们三联抗栓治疗,就是口服双联抗血小板聚集药物,要控制到一个月以内,然后再终身服用药物或者是口服抗血小板治疗,终生服用。
如果植入的是药物洗脱支架择期做的,那么能需要三到六个月的三联治疗,其中三到六个月结束之后,再服用十二个月的口服抗凝药物加氯吡格雷和治疗,最后终生服用口服抗凝药物。
对于急性冠脉综合征的诊治,不管是药物支架、药物洗脱支架,还是裸支架,都需要三联抗栓治疗六个月,最后再口服抗凝药物加入氯吡格雷或是阿司匹林十二个月,终生服用口服抗凝药物。
对于高危出血风险的,择期裸支架治疗的,一般能要三联抗栓二到四周,再单独口服抗凝药物终生。
对于急性冠脉综合征做的裸支架的,三抗联治疗要四周,然后再进行十二个月的口服抗凝药物加入氯吡格雷,最后终生服用口服抗凝药物。
PCI围手术期抗凝治疗x

降低心血管事件发生率
02
通过抗凝治疗,降低PCI围手术期心血管事件的发生率,提高患
者的生存率。
减少出血并发症
03
在保证抗凝效果的同时,降低出血并发症的发生率,确保患者
的安全。
02
PCI围手术期抗凝治疗的方法
药物治疗
抗血小板药物
如阿司匹林、氯吡格雷等,用于 抑制血小板聚集,减少血栓形成 的风险。
抗凝药物
如肝素、华法林等,用于抑制凝 血系统,防止血液凝固和血栓形 成。
机械抗凝治疗
机械压迫
通过外部压迫的方式,暂时阻断血管 血流,减少血栓形成的风险。
血管内支架植入
通过植入支架的方式,扩张狭窄的血 管,保持血流通畅,降低血栓形成的 风险。
联合治疗
药物治疗联合机械抗凝治疗
在药物治疗的基础上,结合机械抗凝治疗,提高抗凝效果,降低血栓形成的风 险。
PCI围手术期抗凝治疗的研究方向
1 2
抗凝药物联合应用的研究
探索不同抗凝药物之间的协同作用及其在PCI围 手术期的应用效果,以提高治疗效果并降低出血 风险。
新型抗凝药物临床试验
开展新型抗凝药物的临床试验,评估其在PCI围 手术期的安全性和有效性,为临床应用提供依据。
3
抗凝治疗对心血管保护的影响
深入研究PCI围手术期抗凝治疗对心血管保护的 作用机制,为优化治疗方案提供理论支持。
发生率。
不稳定型心绞痛
不稳定型心绞痛患者在进行PCI 手术时,需要抗凝治疗以预防血
栓形成和心肌梗死。
心肌缺血
对于有心肌缺血症状的患者, PCI围手术期抗凝治疗可以改善 心肌灌注,提高心肌的血液供应。
04
PCI围手术期抗凝治疗的未来展 望
PCI围手术期辅助抗栓治疗

辅助抗栓治疗有助于保持冠状动脉的通畅,减少 再次介入治疗的需求,降低患者的医疗负担。
03 提高患者预后
通过有效的抗栓治疗,改善患者的预后,降低长 期心血管事件的风险,提高患者的生活质量和生 存率。
PCI围手术期辅助抗栓治疗的历史与发展
历史回顾
PCI围手术期辅助抗栓治疗的历史可追溯至上世纪90年代初,随着PCI技术的不断发展, 抗栓治疗也不断完善和进步。
临床试验
大量临床试验证实,PCI围手术期 辅助抗栓治疗可以有效降低血栓 形成的风险,减少心肌梗死和缺 血事件的发生率。
指南推荐
权威心血管疾病指南均推荐在PCI 围手术期使用抗栓治疗,并根据 患者的具体情况选择合适的抗栓 药物和方案。
PCI围手术期辅助抗栓治疗的并发症与风险
01 出血风险
抗栓治疗会增加出血的风险,尤其是消化道出血 、颅内出血等严重出血事件。
PCI围手术期辅助抗 栓治疗
目录
• PCI围手术期辅助抗栓治疗概述 • PCI围手术期辅助抗栓治疗的方法与
策略 • PCI围手术期辅助抗栓治疗的临床应
用
目录
• PCI围手术期辅助抗栓治疗的未来展 望
• PCI围手术期辅助抗栓治疗的实际案 例分析
PCI围手术期辅助抗栓治疗
01
概述
定义与重要性
定义
PCI围手术期辅助抗栓治疗
02
的方法与策略
药物治疗
01
阿司匹林
作为经典的抗血小板药物,阿司匹林在PCI围手术期中起到关键作用,
可以有效抑制血小板聚集,预防血栓形成。
02 03
氯吡格雷、替格瑞洛
属于ADP受体拮抗剂,通过抑制血小板上的ADP受体,达到抑制血小板 活化的目的,与阿司匹林联合使用可显著降低PCI术后血栓事件的发生 率。
PCI患者术后抗凝治疗应重视的问题

由此可见,尽管DES支架内血栓发生率较低,但是其后果却是灾难性的。 到目前为止,支架内血栓是PCI后主要的死因。
整理课件
支架内血栓形成的相关因素
1、病人个体情况: (1)内源性血小板活性增加(可能原因有氯吡格雷抵抗、ASA抵抗或者
全身炎症激活状态下导致的血小板功能亢进等) (2)各种因素导致的高凝状态(高脂血症、应激反应炎症激活、肾病综
如负荷剂量后ACT没有达标, 可以追加2000-5000u,
整理课件
PCI术后应用肝素抗凝应重视的问题⑵
2、肝素维持剂量(遵循指南): PCI术中应用肝素抗凝,术后注意开始给肝素维持 剂量的时间和用量:
⑴术后开始给维持量的时间是:肝素体存量4000u或 ACT200s可以给维持剂量12-15u/Kg.h, ⑵可以根据体内的代谢速度,700-1000u/h ⑶静脉肝素维持24-48h,之后可以改为皮下注射1w.
⑶抗栓治疗,可选用LMWH和重组水蛭素。 达那肝素钠是一种葡萄糖胺聚糖混合物(主要是硫酸肝素和硫酸皮肤 素),体 外可抑制HIT-IgG对血小板的激活,并可通过抑制因子Xa减少凝血酶生成。 重组水蛭素则与HIT-IgG 无交叉反应,且能直接抑制凝血酶活性,其抗凝效 果可通过激活的部分凝血活酶时间进行监测。
氯吡格雷抗血小板作用依赖于细胞色素P450(CYP)系统对药物的激活。
荟萃分析显示: 携带功能降低的遗传变异基因(CYP2C19等位基因)患者者, 服用氯吡格雷有较高的心血管事件风险、死亡风险和支架内血栓风险。
美国FDA在2010年3月提出了警示, “由于基因多态性,携带CYP2C19功能减低基因的患者是氯吡格雷弱代谢者, 比CYP2C19功能正常的患者在PCI术后心血管事件、死亡及支架内血栓发生率高”。
PCI 围手术期和二级预防的药物

PCI 围手术期和二级预防的药物治疗可以提高PCI的安全性和疗效,主要包括抗血小板、抗凝、他汀类、β受体阻滞剂及血管紧张素转化酶抑制剂等药物。
一、围手术期用药1.抗血小板药物①阿司匹林:如无禁忌证,在PCI术前及术后均应服用阿司匹林。
术前已经接受长期阿司匹林治疗的患者应在PCI前服用100~300 mg阿司匹林,而以往未服用阿司匹林的患者应在PCI术前至少2 h前给予300 mg口服。
PCI术后应口服100~300 mg/d,置入金属裸支架(BMS)者至少服用1个月,置入药物洗脱支架(DES)者服用3~6个月,之后改为100 mg/d长期服用。
②氯吡格雷: PCI术前应当给予负荷剂量氯吡格雷,通常给予300 ~600mg负荷剂量,其中急性心肌梗死患者接受溶栓治疗后的负荷量应为300mg。
置入DES的患者,如无高出血风险,PCI术后服用氯吡格雷75 mg/d至少12个月,对于血栓高危患者及病变,如急性冠脉综合征(ACS)、近期心肌梗死(MI)、桥血管狭窄、冠状动脉慢性闭塞病变及造影可见的血栓病变,尤其是左主干病变和单支开放冠状动脉病变等,可考虑将氯吡格雷服用时间延至1年以上。
接受BMS的患者,氯吡格雷75 mg/d至少1个月,最好12个月(如患者出血风险增高,最少应用2周)。
③血小板糖蛋白Ⅱb/Ⅲa受体拮抗剂:不稳定性心绞痛/非ST段抬高急性心肌梗死 (UA/NSTEMI)行PCI的患者,无论是否服用氯吡格雷,均可同时给予一种血小板糖蛋白Ⅱb/Ⅲa受体拮抗剂。
STEMI行PCI的患者,可尽早应用血小板糖蛋白Ⅱb/Ⅲa受体拮抗剂。
接受择期PCI并置入支架的高危患者或高危病变,应充分权衡出血与获益风险后决定是否应用血小板糖蛋白Ⅱb/Ⅲa受体拮抗剂。
2.抗凝药物①普通肝素:UA/NSTEMI拟行早期侵入检查或治疗的患者或STEMI行直接PCI 患者建议使用普通肝素。
对于PCI术前用过普通肝素的患者,PCI术中必要时追加普通肝素。
围手术期抗凝治疗指南

围手术期抗凝治疗的分类
机械性抗凝
使用物理装置来预防血栓形成,如压力袜、气 压设备等。
药物性抗凝
通过应用抗凝药物来减少或阻止血栓的形成, 如肝素、华法林等。
围手术期抗凝治疗的适应证
1 高血栓风险患者
适用于那些存在明显血栓 形成风险的患者,如长时 间卧床、创伤患者等。
2 特定手术类型
一些特定手术如髋关节置 换术、腹部手术等需要进 行抗凝治疗。
药物给药方法
注射和口服是常见的抗凝药物给 药方法。
剂量调整
根据患者特点和手术类型,在治 疗过程中需要根据具体情况调整 药物剂量。
围手术期抗凝治疗的并发症与防治
出血 血栓形成
药物过敏
避免过量应用抗凝药物,注意定期检查血常规。
根据患者情况,在围手术期使用抗血栓药物来预 防血栓形成。
在治疗前进行过敏测试,避免应用过敏物质。
围手术期抗凝治疗指南
在本指南中, 我们将探讨围手术期抗凝治疗的重要性和应用,并提供详细的指 导和建议,帮助患者和医生做出明智的决策。
围手术期抗凝治疗的定义与意 义
围手术期抗凝治疗是指在手术前、手术过程中和手术后应用抗凝药物来预防 和治疗血栓形成的方法。了解其定义和意义可以帮助我们更好地应用于临床 实践。
Hale Waihona Puke 3 相关疾病一些疾病如癌症、心血管 疾病等可以增加血栓形成 风险。
围手术期抗凝治疗的禁忌证
1
活动性出血
存在活动性出血风险的患者禁止使用抗
过敏反应
2
凝药物。
对抗凝药物存在过敏反应的患者需要避
免使用。
3
血小板减少
血小板减少的患者不适合接受抗凝治疗。
围手术期抗凝治疗的药物选择与使用
PCI围术期抗凝最终

及高危病变DES后的再狭窄风险而受到关注。
二. PCI围术期的抗凝治疗
PCI围手术期的抗凝药物主要包括肝素、直接凝血酶抑 制剂、新型的抗凝剂--xa因子抑制剂以及华法林。肝素包
括普通肝素及低分子量肝素,直接凝血酶抑制剂用于PCI术
中的药物主要是比伐卢定 Xa抑制剂主要为磺达肝癸钠。
ACS患者抗凝治疗常规药物
※
总结:减少支架内血栓的策略
病变的选择
支架内血栓多见于病情复杂及复杂病变,特别是 ACS, 糖尿病, 慢性肾病;
※ ※ ※ ※
弥漫病变;
闭塞病变; 小血管病变;
※
分叉病变需要植入多个支架。
※
※ ※ ※ ※
支架的选择和释放
选择那些支架血栓发生率较低的药物支架;
选用与血管大小匹配的支架; 高压力释放及后扩张; 确认支架边缘无夹层; 确认支架内血流充分;
配的支架;高压力释放及后扩张;分叉病变尽量避免双支架 技术等能有效避免支架内血栓。 PCI围手术期抗凝药物的选择,应当依据抗凝药物的疗效及 安全性特点选择(Ⅰ级推荐,C类证据)。
磺达肝癸钠在不同年龄组均有较高的有效性和安全性,出血
高危患者可首选。
注意衡量患者可能的心血管获益、出血风险以及血栓变化
2.引起支架内血液流变学/血栓形成的病变因素
弥漫冠脉病变植入长支架
小血管病变 分叉病变
支架近端或远端病变伴随明显的湍流
3.支架植入的因素
支架扩张不充分 支架边缘夹层形成 支架小梁内皮化延迟或缺失
对DES涂层的过敏/炎症/或(和)血栓性反应
支架断裂 支架晚期贴壁不良/动脉瘤形成 支架内新的斑块形成与新斑块的破裂
围手术期抗凝治疗指南

围手术期抗凝治疗指南在围手术期抗凝治疗指南中,针对术前抗凝治疗、术中抗凝治疗和术后抗凝治疗等不同阶段,会有相应的建议和措施。
术前抗凝治疗主要包括术前5到7天的抗凝准备工作。
对于患有静脉血栓栓塞症(venous thromboembolism,VTE)风险的患者,会建议在术前进行抗凝治疗。
抗凝治疗的方式可以是药物治疗、物理治疗或二者联合治疗。
药物治疗方面,可以采用华法林、低分子肝素等药物,并结合个体化评估的结果进行剂量的调整。
而物理治疗则主要是通过穿着弹力袜或使用机械方法(如带充气式外袖和应用梯形压力外套等)来增加下肢的血液流动。
术中抗凝治疗则是指手术过程中的抗凝措施。
在手术过程中,需要根据手术的性质以及患者的疾病情况来决定是否进行抗凝治疗,以及具体的抗凝方式。
一般情况下,术中会使用肝素类药物进行抗凝治疗,如低分子肝素或普通肝素。
具体的剂量和使用的时机会根据患者的年龄、疾病情况、手术时间和术中出血风险等因素进行调整。
此外,还需要注意术中的监测,包括凝血酶原时间、活化部分凝血酶时间、血小板数量等指标的监测。
术后抗凝治疗是指手术结束后的抗凝措施。
在术后,可以继续使用肝素类药物进行抗凝治疗。
此时,剂量和使用时机的选择也需要根据患者的具体情况来确定。
在长时间卧床不动的情况下,可以考虑使用低分子肝素进行持续静脉滴注。
然而,对于低危患者或小手术后的低危患者,抗凝治疗的必要性仍存在争议。
在术后抗凝治疗中,还需要注意出血的风险,并在必要时进行出血治疗。
此外,在围手术期抗凝治疗指南中,还提到了一些特殊情况下的抗凝治疗。
比如,对于骨盆骨折、颈动脉内膜剥离术等高出血风险手术,需要根据患者的具体情况来决定是否进行抗凝治疗。
对于患有机械瓣膜的患者,需要进行口服抗凝治疗,并在手术前根据特定的方案进行馏出治疗。
对于一些特殊的心脏疾病,如非瓣膜性心脏病引起的心脏栓塞等,也需要根据具体情况来决定是否进行抗凝治疗。
总之,在围手术期抗凝治疗指南中,会根据手术前、术中和术后的不同阶段以及特定患者群体的情况,给出相应的抗凝治疗建议和措施。
PCI围术期非口服抗凝药物临床应用中国专家共识

STEMI 尽早开通梗死动脉,恢复心肌灌注
• 尽管目前尚缺乏评估UFH用于STEMI直接PCI围术期抗凝 的安慰剂对照研究,但UFH是STEMI患者常用的抗凝药物 ,并在长期临床实践中积累了大量使用经验[19]; • ExTRACT-TIMI 25 PCI研究显示,依诺肝素较UFH显著降 低STEMI患者主要终点和主要的次要终点事件(死亡、非 致死MI和紧急血运重建)发生率,是唯一拥有联合溶栓抗 凝循证证据的非口服抗凝药物[20];ATOLL研究证实,依 诺肝素较UFH显著降低30天次要疗效终点和死亡、MI并 发症等风险,高缺血风险STEMI患者PCI术后继续预防性 使用依诺肝素可显著改善生存结局[21]; • 我国BRIGHT研究发现,比伐卢定并不增加支架内血栓风 险,PCI术后可维持使用以减少血栓风险[22]。
• 中国PCI围术期抗凝药物使用仍不规范:我 国PCI手术在地区间分布不均衡,在抗凝药 物使用方面存在超出适应征、交叉使用、 启动时机不统一、种类和剂量不统一等问 题,而国内外指南尚未对PCI围术期抗凝进 行系统总结。
• 把握非口服抗凝药物特点, 平衡缺血出血风险
• UFH:UFH是ST段抬高型心肌梗死( STEMI)溶栓或PCI前最关键的基础性治疗 ,国内外指南(ACC/AHA/ESC/CSC)均 给予 I类推荐。但UFH存在一定局限性,如 个体间对凝血酶的抑制作用存在差异、需 要频繁的实验室监测、存在发生肝素诱导 的血小板减少症(HIT)风险、对血栓内已 和纤维蛋白结合的凝血酶无效等
PCI围术期非口服抗凝药物临床应用 中国专家共识
• 2018年6月9日正式发布。本共识旨在促进 我国PCI围术期非口服抗凝药物的规范合理 使用,对不同血栓风险的冠心病患者在PCI 围术期不同阶段的抗凝策略分别进行了详 细推荐。
经皮冠状动脉介入治疗PCI围术期非口服抗凝药物临床应用中国专家共识
经皮冠状动脉介入治疗围术期非口服抗凝药物临床应用中国专家共识本文刊于:中华心血管病杂志, 2018,46(6) : 428-437作者:中华医学会心血管病学分会介入心脏病学组中国医师协会心血管内科医师分会血栓防治专业委员会经皮冠状动脉介入治疗(percutaneous coronary intervention,PCI)是治疗冠心病的主要手段之一[1]。
尤其是急性冠状动脉综合征(acute coronary syndrome,ACS)患者存在凝血系统激活,凝血酶活性增加,凝血和纤溶系统动态平衡失调,血液处于高凝状态[2],PCI的有创性操作和导管接触血管内皮表面又可诱发内/外源性凝血系统激活,活化凝血酶,促使纤维蛋白原转变成纤维蛋白最终形成血栓,因此PCI围术期前中后阶段均为血栓事件的高发时期。
综上,ACS应尽早启动抗凝治疗,合理规范应用抗凝药物是保证介入手术疗效和安全的关键环节[3,4,5]。
PCI围术期非口服抗凝药物的选择与应用直接决定手术的成败,影响患者近、远期预后。
合理的抗凝药物应在有效抗栓的同时降低或不增加出血风险。
但对于急性ST段抬高型心肌梗死(ST-segment elevation myocardial infarction,STEMI)患者溶栓和介入治疗,在普通肝素(unfractionated heparin,UFH)早期应用方面存在着诸多误区。
鉴于我国ACS发病率及介入干预数量逐年增加,为合理规范围手术期非口服抗凝药物的应用、制定合理的个体化用药策略,中华医学会心血管病学分会介入心脏病学组联合中国医师协会心血管内科医师分会血栓防治专业委员会专家,结合现有国内外有关指南、循证证据及临床应用现状[1,6,7,8,9],特编写本共识,以期为临床实践提供参考。
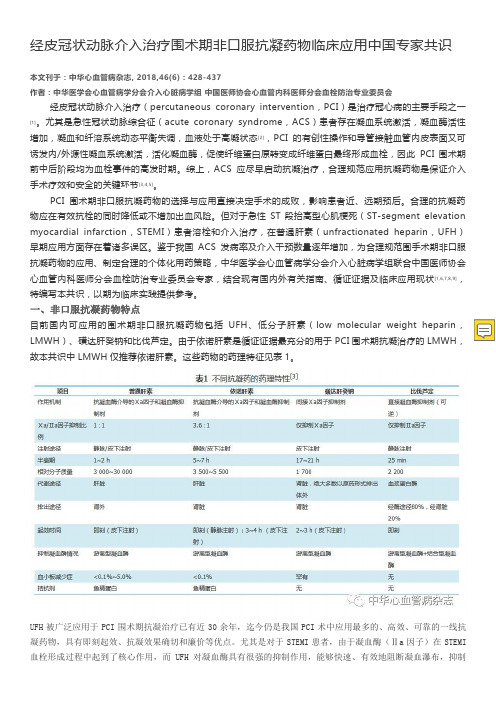
一、非口服抗凝药物特点目前国内可应用的围术期非口服抗凝药物包括UFH、低分子肝素(low molecular weight heparin,LMWH)、磺达肝癸钠和比伐芦定。
急诊pci围手术期抗栓治疗

2006年:ALBION研究证实 高负荷剂量600mg波立维起效更快
(%) 抑制率
50
40
最大血小板抑制 (5 µM ADP)
P < 0.05 vs. 300 mg LD
300 mg LD 600 mg LD 900 mg LD
30
20
10
300 mg负荷剂量达到血小板最大抑制的时间
0 123456
急诊PCI围术期抗血小板
三联抗血小板是急诊PCI的基础治疗 什么时候开始用:越早使用,获益越大。 负荷量:常规300+300,6h内300+600。 维持时间:DES>12m, BMS 1~12m。 2b/3a:
术前未用波立维者一定要用 STEMI尽早用 其他患者最好用 12~36h
UFH (Class I,LOE:C)
依诺肝素(Class I,LOE:A)
磺达肝癸钠(Class I,LOE:B)
有创性治疗:
接受PCI的患者:
初始抗凝治疗(Class I,LOE:A) :
UFH或比伐卢定 (Class I,LOE:C)
依诺肝素或UFH (Class I,LOE:A)
STEMI治疗的再灌注策略--ACC2007
STEMI
尽早双联抗血小板/抗凝/BB/ACEI
就诊时间和医院条件决定治疗策略
3小时以上
3小时内
3小时以上
+
+
90分钟内不能P接CI 受介入治疗的STEMI患9者0分钟内能实施PCI
均需三立(联刻除溶非抗栓能,立血随刻后P小CPIC)板I 治疗
立刻溶栓? 随后PCI
比伐卢定或磺达肝癸钠 (Class I,LOE:B)
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
保守治疗 PCI治疗 CABG治疗
溶栓治疗 PCI治疗 CABG治疗
ACCF/AHA UA/NSTEMI 指南修订
UA/NSTEMI诊断高度可能或确诊 ASA (Class I, A) 若ASA无法耐受,予氯吡格雷 (Class I, A) 选择处理策略 介入策略 初始 阿司匹林+氯吡格雷 (Class I, A) 可选择: 依诺肝素 或 UFH (Class I, A) 比伐卢定 或 磺达肝癸钠 (Class I, B)
主要研究终点:与普通肝素相比, 依诺肝 素显著降低大出血相对风险57%
p = 0.01
10 9 8 7 患者 (%) 6 5 4
p = 0.051 8.5
依诺肝素 0.5 mg/kg (n = 1,070) 依诺肝素 0.75 mg/kg (n = 1,228) UFH (n = 1,230)
p = 0.30
依诺肝素 40mg sc. qd
直至出 院
普通肝素 iv.或sc.
30天随访
22 Gilles Montalescot, et al. Lancet 2011; 378: 693–703.
基线情况
普通肝素(n=460) 桡动脉入路 支架植入 应用GP IIb/IIIa 应用阿司匹林 应用氯吡格雷 术后继续应用抗凝 平均抗凝时间
直接凝血酶抑制剂 比伐卢定 HORIZONS-AMI
纤维蛋白原
血栓
4
抗凝治疗 在NSTE-ACS患者择期PCI中的应用
STEEPLE研究设计
PCI
以GP IIb/IIIa拮抗剂的使用作为分层条件
i.v. UFH
70–100 IU/kg (-GP//IIb/IIIa 拮抗剂) 50–70 IU/kg (+GP//IIb/IIIa 拮抗剂)
双盲双模拟期
依诺肝素 < 75岁:30 mg IV 负荷剂量 皮下 1.0 mg/kg q 12h (最多8天或用至出院) ≥75岁:无负荷剂量 皮下 0.75 mg/kg q 12h (最多8天或用至出院) 肌酐清除率(CrCl )≤ 30:1.0 mg/kg q 24 h 普通肝素 60 U/kg 负荷剂量 , 12 U/kg/h 维持48 小时以上
ExTRACT-TIMI 25研究中共有 20479例患者被随机分组
10,256例分入依诺肝素组
10,223例分入普通肝素组
30天中共有2,272例患者 接受了PCI治疗
30天中共有2,404例患者 接受了PCI治疗
J Am Coll Cardiol 2007;49:2238–46
依诺肝素与普通肝素相比,显著降低PCI 患者死亡和再发心梗的风险达23%
TIMI严重出血或 颅内出血 卒中
3.3%
2.4%
1.34 (0.95-1.88)
1.15 (0.88-1.51) 0.42 (0.13-1.35) 0.30 (0.12-0.75)
0.093
0.310 0.182 0.006
4.6% 4.0% 轻度出血 0.2% 0.3% 0.4% 0.9%
J Am Coll Cardiol 2007;49:2238–46
使用了GP IIb/IIIa 拮抗剂时,ACT的目标 = 200-300秒; 未使用 GP IIb/IIIa拮抗剂时, ACT的目标是300-350 秒 Montalescot G,et al. 抗Xa活性 = 0.5-1.8 IU
N Engl J Med 2006; 355:1006-17
STEEPLE研究小结
PCI围手术期抗凝治疗
×××医院 ×××教授
1
急性冠脉综合症的治疗
ACUTE CORONARY SYNDROME
No ST Elevation-非ST 段抬高
ST Elevation-ST 段抬高
Unstable Angina 不稳定性心绞痛
NSTEMI 非ST段抬高型
STEMI ST段抬高型
保守治疗 PCI治疗 CABG治疗
– 在出血事件方面,两者没有明显差异 – 与普通肝素相比,依诺肝素明显降低了卒中发生的风险 (0.9% vs 0.3%,P=0.006)
抗凝治疗 在STEMI患者直接PCI中的应用
OASIS-6研究设计
12,092 STEMI 患者
溶栓治疗, 直接PCI 或未实施再灌注
第一层 无普通肝素 使用指征
进行诊断性造影
抗凝治疗的靶标
抗凝治疗
间接Xa因子抑制剂 磺达肝癸钠 OASIS-6
组织因子
阿司匹林
胶原
抗血小板
血浆凝血级联反应
血栓素A2
ADP 氯吡格雷
普通肝素 低分子肝素 STEEPLE ExTRACT-TIMI 25 ATOLL
促凝血酶原 AT AT
Factor Xa
凝血酶(IIa)
GP IIb/IIIa 构象激活 血小板聚集 纤维蛋白 GP IIb/IIIa 抑制剂
20 2238–46. Gibson CM, et al. J Am Coll Cardiol 2007; 49: Yusuf S, et al. JAMA 2006; 295: 1519–30. Stone GW, et al. N Engl J Med 2008; 358: 2218–30.
PCI术后是否需要抗凝也一直存有争议
然而,由于导管内血栓及手术并发症的增加, 磺达肝癸钠在PCI患者中的应用受到一定限制
UFH/安慰剂 磺达
全部 起始再灌注治疗 无 溶栓
12092 2867 5436 3789
11.2 15.1 13.6 4.9
9.7 12.2 10.9 6.0
直接 PCI
GRACE 危险评分 < 112 5958 >=112 6134
6.5 5.9 p = 0.004 4.8
p = 0.53
5.3
5.9
p = 0.007
3
2 1
–57%
1.2 1.2
2.8
0
轻微出血或大出血
意向治疗人群 (N = 3,528)
Montalescot G,et al. N Engl J Med 2006; 355:1006-17
大出血
轻微出血
依诺肝素组抗凝血水平达标的病人比例 是普通肝素组的4倍
PCI-ExTRACT 研究小结
在PCI-ExTRACT 研究的4,676例患者中 与普通肝素相比,依诺肝素
– 显著降低30天死亡或心梗再发风险达23% – 依诺肝素组需行PCI术的时间延迟,并且需要行PCI的患者明 显少与普通肝素组 – 在所有患者亚组分析中,临床的预后结果都有明显改善
依诺肝素的安全性特征与普通肝素相似:
4.3 18.0
4.6 14.5
0.5 0.70.8 1.0 1.2 1.41.6 2.0
普通肝素或安慰剂更优
磺达肝癸钠更优
Hazard Ratio 磺达肝癸钠组导管血栓发生率更高 (0 vs 22; p<0.001) 血管突然闭塞、新发血管造影血栓、无复流、或穿孔在磺达肝癸钠组也 更多(225 vs 270;p=0.04)
依诺肝素 0.5 mg/kg (n = 978) 依诺肝素 0.75 mg/kg (n = 1,139) UFH (n = 1,134)
p < 0.001 p < 0.001
100 80
90.1
95.3 84.5
95.1 78.8
91.7
患者 (%)
60 40 20 0 开始时 结束时 开始 +结束 37.7 39.9 19.7
既往的临床研究中,均未评估PCI术后的抗凝治疗。 ACC/AHA指南:“如为简单病变,PCI术后停用抗 凝”,但指南中未对简单病变作出定义。
—— ATOLL研究(2011年8月 Lancet)
首个在接受直接PCI术的STEMI患者中对两种肝素进行 头对头比较的临床研究,且抗凝治疗持续至PCI术后
选择介入治疗作为初 始治疗的UA/NSTEMI 患者的处理原则
冠脉造影前
开始给予下列药物至少一种 (Class I, A) 或同时 (Class IIa, B) : 氯吡格雷 静脉GP IIb/IIIa抑制剂 支持同时给予氯吡格雷和GP IIb/IIIa抑制剂的因素包括: 造影延迟 高危患者 早期出现复发缺血症状
21
ATOLL 研究设计
直接PCI
STEMI → Primary PCI n=910 依诺肝素0.5mg/Kg iv. 伴或不伴GP IIb/IIIa n=450 Primary PCI 普通肝素 iv. 伴GP IIb/IIIa: 50-70IU 不伴GP IIb/IIIa: 70-100IU (根据ACT调节) n=460
计划行择期PCI的患者使用依诺肝素iv,与UFH相比,可显著减少出血 并且疗效相似
依诺肝素0.5mg/kg在PCI术中使用更安全,抗Xa水平在0.5-0.9IU/ml时 安全性/有效性最好
与UFH相比,依诺肝素0.5mg/kg 及0.75mg/kg 有效降低大出血相对风 险57% 与UFH相比,使用依诺肝素所观察到的临床利益为使用更轻松
与普通肝素或安慰剂相比,磺达肝癸钠减 少STEMI患者第30天的死亡/再梗塞14%
累积风险 0.0 0.02 0.04 0.06 0.08 0.10 0.12
P=0.008 普通肝素 或 安慰剂
14%
磺达肝癸钠
0
3
6
9
12
15 18 天数
21
24
27
30
18
The OASIS-6 Trial Group. JAMA 2006;295:1519-30
