CT在弥漫性泛细支气管炎患者诊断的价值分析
弥漫性泛细支气管炎的CT诊断及鉴别诊断

弥 漫 性 泛 细 支 气 管 炎 (diffuse panbronchiolitis,DPB)是 一 种起病诱 因暂不 明确 的慢 性炎症性疾病 ,主要 在肺组 织呼吸 性 细支气 管 等 区域 内弥 漫 性 存 在 ,常 常 累 及 支 气 管 壁 全 层 … 。DPB影像学检查结果缺乏特异性 表现 ,极易误诊 为其 他肺部疾病 。本研究 拟总结 和分析 DPB患者胸部 及鼻 窦的 CT表现 ,探讨 CT对 DPB的诊断及鉴别诊断价值。
二 、DPB诊 断 方 法 DPB临床诊 断根据相关标准 J:① 患者临床表现为慢性 咳嗽 和 咳痰 ,活 动后 出 现 明显 呼 吸 困难 ;② 两 肺 听 诊 可 闻 及 明显干湿性哕音 ;③ 患 者胸部影 像学检 查结果 显示 ,肺组 织 出现细小结节影 ,呈弥 漫性分 布 ;④ 患者肺 组织生 理学功 能 检 查 结 果 显 示 :FEV 1.0/FVC<70% ,肺 活 量 <80% ,残 气 量 >150% ,或残气量/肺总量 >45% ,PaO2<80 mmHg;⑤ 患者 伴随有慢性鼻窦炎史 ;⑥ 实验 室检查结 果显示 ,血 清冷凝 集 效 价 >1:64,或 HLA—Bw54检 查 结 果 显 示 为 阳性 。 三 、CT检查具体方法 所有 DPB患者均行 胸部 、鼻窦 等部 位 CT扫描 检查 ,CT 检 测 仪 器 为 :飞 利 浦 Brilliance 64排 ,扫 描 参 数 为 :120kV,350 mA,0.5 S,HP15,1 i/in×16。DPB患者取仰卧位为检查位置 , 若需要检测肺组织后部病 理改变则应 取俯卧位 为检查位 置。 CT扫描检查时务必嘱咐 DPB患者在平静状态 呼吸下予 以屏 气 ,扫描正位定位相 ,从肺尖一 直扫描 至后肋膈角 部位 ,扫描 层厚为 10 mm,扫描层距为 8~10 mE,螺距设置为 1.5。
弥漫性泛细支气管炎的多层螺旋CT诊断价值

n n e 1De at n fRa ilg , a g i s ia fHeh u, a g i 4 8 0, R. h n ig,ta. p rme to doo y Gu n j Ho ptl z o Gu n x 2 0 P. C ia o 5
[ b tat 0 je v : v s g t h l i l p t oo i l n l s c o u e mo r p y( C A s c r ] bet e T0i et a et ec nc , ah l gc dmut l ec mp t d t g a h MS T)f t r s i n i i a aa ii o e u e a
弥漫性泛细支气管炎的诊治进展

・1193・
弥漫性泛细支气管炎的诊治进展
秦超(综述).吴琦(审校)
(天津市海河医院结核科.天津300350) 中圈分类号:R562.2 文献标识码:A 文章编号:1006-2084(2010)08一1193-03
摘要:j尔漫性泛细支气管炎是一种少见的小气道疾病,临床多被误诊为慢性阻塞性肺疾病、支气 管扩张、呼吸性细支气管炎伴闸质性肺病和慢性外源性过敏性肺泡炎等.确诊需掌握显微镜下组织 病理学特点;典型病例可以根据呼气相高分辨率CT扫描、cT表现的Akira分型结合13本1998年修 订的I临床诊断标准诊断 气管炎的认识, 关键词:弥漫性泛细支气管炎;病理;治疗
1
mm的淡黄色结节。典型病例在呼吸性细支气
管管壁、肺泡管及肺泡内有泡沫样巨噬细胞、淋巴细 胞和浆细胞聚集。随着病程的进展会出现呼吸性细 支气管管腔狭窄及泡沫样巨噬细胞在支气管壁及管 内积聚。也会出现支气管和细支气管扩张,但扩张 程度不像特发性支气管扩张那样明显。刘鸿瑞等H
o
对我国弥漫性泛细支气管炎患者的胸腔镜下或开胸 肺活检标本做病理切片分析发现肺表面弥漫分布数 个细小灰白色结节,触之有细沙样不平感;切面可见 广泛细支气管为中心的结节,有时可见支气管扩张。 显微镜下组织病理学特点:①弥漫性泛细支气管炎 定位于细支气管和呼吸性细支气管,而其他肺组织
[1]谭朴泉.弥漫硅泛细支气管炎[J].国外医学呼吸系统分册,
1989。9<3):123-127.
[2]李英姬,胡红,工藤翔二.弥漫性泛细支气管炎和大环内酯类
药物疗法[J].中华结核和呼吸杂志。2002,2s(7):421-423.
肺CT马赛克征及其临床意义
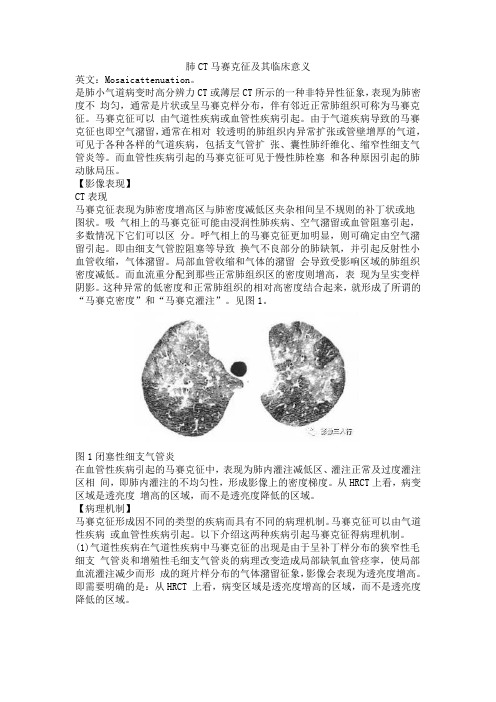
肺CT马赛克征及其临床意义英文:Mosaicattenuation。
是肺小气道病变时高分辨力CT或薄层CT所示的一种非特异性征象,表现为肺密度不均匀,通常是片状或呈马赛克样分布,伴有邻近正常肺组织可称为马赛克征。
马赛克征可以由气道性疾病或血管性疾病引起。
由于气道疾病导致的马赛克征也即空气潴留,通常在相对较透明的肺组织内异常扩张或管壁增厚的气道,可见于各种各样的气道疾病,包括支气管扩张、囊性肺纤维化、缩窄性细支气管炎等。
而血管性疾病引起的马赛克征可见于慢性肺栓塞和各种原因引起的肺动脉局压。
【影像表现】CT表现马赛克征表现为肺密度增高区与肺密度减低区夹杂相间呈不规则的补丁状或地图状。
吸气相上的马赛克征可能由浸润性肺疾病、空气潴留或血管阻塞引起,多数情况下它们可以区分。
呼气相上的马赛克征更加明显,则可确定由空气潴留引起。
即由细支气管腔阻塞等导致换气不良部分的肺缺氧,并引起反射性小血管收缩,气体潴留。
局部血管收缩和气体的潴留会导致受影响区域的肺组织密度减低。
而血流重分配到那些正常肺组织区的密度则增高,表现为呈实变样阴影。
这种异常的低密度和正常肺组织的相对高密度结合起来,就形成了所谓的“马赛克密度”和“马赛克灌注”。
见图1。
图1闭塞性细支气管炎在血管性疾病引起的马赛克征中,表现为肺内灌注减低区、灌注正常及过度灌注区相间,即肺内灌注的不均匀性,形成影像上的密度梯度。
从HRCT上看,病变区域是透亮度增高的区域,而不是透亮度降低的区域。
【病理机制】马赛克征形成因不同的类型的疾病而具有不同的病理机制。
马赛克征可以由气道性疾病或血管性疾病引起。
以下介绍这两种疾病引起马赛克征得病理机制。
(1)气道性疾病在气道性疾病中马赛克征的出现是由于呈补丁样分布的狭窄性毛细支气管炎和增殖性毛细支气管炎的病理改变造成局部缺氧血管痉挛,使局部血流灌注减少而形成的斑片样分布的气体潴留征象,影像会表现为透亮度增高。
即需要明确的是:从HRCT 上看,病变区域是透亮度增高的区域,而不是透亮度降低的区域。
HRCT诊断弥漫性泛细支气管炎的临床意义

彩超在异位妊娠中的诊断价值孟凡然(福兴集团曹庄医院,山东枣庄277000) [关键词]异位妊娠;B 超;彩色多普勒 [中图分类号]R714.22 [文献标识码]B [文章编号]167125098(2008)3324744201The Va lue of C olor Ultra s ound i n Ecotop ic Pr egnan cy D i a gnosisMENG Fan 2r an(Ca oz hua ng Hospita l of F uxing Group ,Z aozhua ng,Shandong 277000,China ) Key wor d s:Ecot opic pregnancy ;U ltrasound;Col or d oppler 异位妊娠近年来有明显上升趋势,而异位妊娠破裂尤其是急性破裂伴有大量出血时,如果不能及时准确的做出诊断,常常会危及患者生命。
仅靠传统的临床物理及化验等方法诊断较为困难,超声检查是诊断异位妊娠的首选方法,同时也大大提高了疾病诊断的正确性。
现将我院2005年至2007年12月利用彩超对48例异位妊娠患者进行检查,结果报告如下。
1 资料和方法本组年龄在19岁~43岁,均为住院患者,主要症状为突发性腹部疼痛,阴道有不规则出血,大部分有停经史,应用德国西门子SON OL I NE G50进行检查。
采用膀胱充盈法,在下腹部做纵、横、加压斜切扫查。
仔细观察子宫形态、大小、宫内有无胎囊,左右附件区及盆腔有无异常声像图表现。
且要注意盆腔包块的部位、大小、与子宫附件的关系,包块周边有无彩色血流信号,峰值流速结果与分析,阻力指数(R I),有无子宫直肠窝积液。
2 结果与分析异位妊娠48例均经手术证实,其中输卵管妊娠43例,以流产型多见占50%,其次为破裂型占26.9%,胎囊型和陈旧型少见。
腹腔妊娠1例(占2.1%),彩超诊断符合率91.6%。
漏诊、误诊4例(占8.4%),1例为附件畸胎瘤蒂扭转,肿瘤组织坏死,以致其边界回声模糊,内部回声不均;1例为黄体破裂;另外2例为输卵管妊娠(且都为输卵管间质部妊娠破裂,停经时间为37d 及41d )。
弥漫性泛细支气管炎1O例临床诊断相关问题探讨论文

弥漫性泛细支气管炎1O例临床诊断相关问题探讨【摘要】目的:探讨弥漫性泛细支气管炎(dpb)临床诊断水平。
方法:对10例dpb的临床病例进行回顾性分析。
结果:病理学诊断6例,临床确诊4例。
患者表现为慢性咳嗽、咳痰、活动后气促的症状。
所有dpb患者合并副鼻窦炎,冷凝集实验>1:64占6例,动脉血氧分压(pa02)1:64有6例;痰培养结果发现4例铜绿假单胞菌,2例肺炎克雷伯杆菌,2例副流感嗜血杆菌,2例为正常菌群。
动脉血气检查:有8例pa02<80mm hg(1mmhg=0.133 kpa),占80%。
肺功能检测:所有患者均为通气功能减弱,其中7例为阻塞性通气功能障碍,3例为混合性通气功能障碍,8例fev/fvc<70%。
2.3 纤支镜肺活检,有8例经纤支镜肺活检取病理,6例符合病理诊断,阳性率为75%。
胸部hrct图示:肺弥漫性小颗粒结节影3 讨论弥漫性泛细支气管炎(dpb)是日本学者山中在1969年最先提出的一种疾病,该病的病因至今尚不清楚,其中已知的影响因素包括感染、因遗传因素引起的免疫异常、大气污染等[4]。
在日本dpb的发病率与肺气肿非常接近。
dpb常隐匿发生,三大常见的症状为持续慢性咳嗽、咳痰、活动后气促。
早期即反复发生下呼吸感染,痰量异常增多,以流感嗜血杆菌的检出率为高,本组属文献报道易合并铜绿假单胞菌感染及呼吸衰竭晚期。
病理学检查是dpb确诊的“金标准”[5],肺活检是取得病理结果重要手段。
其病灶局限于细支气管和呼吸性细支气管,特征为炎症侵犯呼吸性细支气管全层,由于炎症和肉芽瘢痕灶的形成,细支气管变得狭窄甚至于阻塞,大量泡沫细胞浸润肺泡间隔和间质,严重者可发生细支气管与周围组织纤维化及小支气管扩张及感染,可引起呼吸衰竭导致死亡。
3.1 本组dpb临床检查结果,均符合日本厚生省1998年第二次修订的临床诊断标准。
诊断包括必须条件:①持续咳嗽、咳痰及活动时呼吸困难;②合并有慢性副鼻窦炎或有既往史;③胸部x线见两肺弥漫性散在分布的颗粒样结节状阴影或胸部ct见两肺弥漫性小叶中心性颗粒样结节状阴影。
弥漫性泛细支气管炎CT征象

弥漫性泛细支气管炎CT征象弥漫性泛细支气管炎(diffuse panbronchiolitis,DPB)是一种新认识到的、特发的慢性进展的化脓性和阻塞性气道疾病,1969年由日本最早报道。
与哮喘病、支气管扩张和慢性阻塞性肺病相比,尽管临床症状有相似之处,但弥漫性泛细支气管炎具有特殊的病理学和放射学表现。
本病病因末明,多合并慢性鼻窦炎或有既往史,与人类白细胞抗原HLA-Bw54密切相关,提示与遗传因素有关,提示与遗传因素有关。
DPB预后不良。
【病理】弥漫性泛细支气管炎典型组织形态学表现为以呼吸性细支气管为中心的细支气管炎及细支气管周围炎。
在呼吸性细支气管中有淋巴细胞、浆细胞等圆形细胞浸润使管壁增厚,常伴有淋巴滤泡增生。
由于肉芽组织增生瘢痕组织的形成,使呼吸性细支气管狭窄、闭塞以及肺间质纤维化。
其特征性改变为闭塞的呼吸性细支气管及其末梢的肺泡隔、肺泡壁和肺泡腔内出现成堆的吞噬了脂肪的泡沫细胞(黄色瘤)。
进而引起闭塞部位的中枢侧支气管扩张、而闭塞远端的肺泡因过度充气而形成肺气肿。
弥漫性泛细支气管炎患者的纤毛摆动和超微结构都是正常的。
日本地区性发病的特点强烈说明环境和遗传因素在弥漫性泛细支气管炎发病中具有重要作用。
【临床表现】弥漫性泛细支气管炎多发于男子(男女之比为2:1),发病年龄一般在20~50岁之间,多数在中年发病。
疾病逐渐发展并渐进加重。
虽然三分之一日本DPB患者示吸烟者,但与吸烟无关,患者一般也没有传染病病史、毒气吸入史或其他环境毒物暴露史。
发病具有家住性,但没有地域性。
通常隐袭缓慢发病而渐有呼吸困难,当合并呼吸道感染时病情加重,出现慢性咳嗽、咳痰及活动时呼吸困难三大主要症状。
此外,大部分患者有慢性鼻窦炎的症状。
两肺可闻及干湿啰音,以两下肺为著,可有发绀和杵状指。
晚期患者可能出现呼吸衰竭或肺心病的体征。
【CT表现】胸部CT检查尤其是HRCT的开展提高了对弥漫性泛细支气管炎的辨别力。
其CT表现有:1、肺野透亮度增加。
CT片上树芽征的临床意义
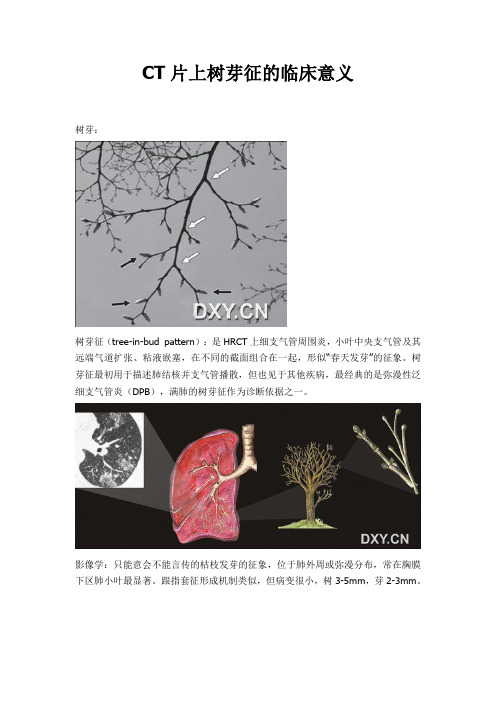
CT片上树芽征的临床意义树芽:树芽征(tree-in-bud pattern):是HRCT上细支气管周围炎,小叶中央支气管及其远端气道扩张、粘液嵌塞,在不同的截面组合在一起,形似“春天发芽”的征象。
树芽征最初用于描述肺结核并支气管播散,但也见于其他疾病,最经典的是弥漫性泛细支气管炎(DPB),满肺的树芽征作为诊断依据之一。
影像学:只能意会不能言传的枯枝发芽的征象,位于肺外周或弥漫分布,常在胸膜下区肺小叶最显著。
跟指套征形成机制类似,但病变很小,树3-5mm,芽2-3mm。
图注:左图、中图:右下叶背段局限性树芽征,并支气管扩张。
右图:左上肺树芽征,左下叶背段厚壁空洞并液平。
提示肺结核空洞并支气管播散。
树芽征见于以下疾病:1 肺结核肺结核的树芽征一般分两种情况:弥漫性均匀分布的,提示血性播散型肺结核;局限于一个或数个段非均匀分布的,提示为肺结核并支气管播散。
典型的血播通过胸片即可诊断。
如为肺结核并支气管播散,可以去找结核的其他线索:病变和影像学是否为多形性(渗出、增殖、纤维化、钙化)、多病灶、多叶分布、好发部位(上叶尖后段、下叶背段,极少中叶)、肺门和纵隔淋巴结是否有典型的环状增强,临床上是否有结核的全身中毒症状、相关呼吸道和其他系统受侵的症状和体征。
进而行进一步检查:痰涂片抗酸染色、PPD、结核抗体。
很多结核,看到肺尖浸润或陈旧性病灶,加上下叶背段树芽征,影像学上就可以诊断肺结核了。
继发性肺结核出现树芽征提示支气管播散,痰抗酸杆菌染色阳性率应较高,诊断性抗痨应放在最后。
图注:血播肺结核,三均匀。
一般咯血者,积血的磨玻璃影多位于原发灶同侧和/或对侧同一层面或向下层面,因为血的密度较大,只能是往下淌。
这就像肺炎克雷伯杆菌的坏死,痰液稠厚甚至使得叶间裂下坠,成为特征之一。
而结核的播散,既然是空气中的痰液飞沫或菌核传播。
飞沫比较轻,可以向上跑,这右图中的病灶明显是活动性排菌,而且慢性纤维空洞形成时间肯定较树芽征长,因此考虑树芽征继发于空洞。
弥漫性泛细支气管炎(DPB)的诊断和治疗

(5) 有 X 线证实的慢性鼻窦炎或有明确既往史。
(6) 血清冷凝集效价大于 1:64,及/或 HLA-B54 阳性。
双肺弥漫的慢性炎症性气道疾病。(2) 病变的主要部位是膜性和呼吸性细支气管壁,呈小叶中央型。(3)
肺间质泡沫细胞聚集和呼吸性细支气管、 相邻肺泡管和肺泡壁的淋巴细胞浸润。
如果没有病理证据,大部分病例可根据以下诊断标准来诊断。
支气管、膜性细支气管:
慢性气道壁的炎症
晚期有扩张
呼吸性细支气管、肺泡管:
管壁和腔内泡沫细胞聚集
肉芽肿和淋巴瘤等。 在这些情况中,有些 DPB 样改变的病变部位更近端一些 (膜性细支气管和小支气管)。 DPB
的典型病理改变局限于呼吸性细支气管和肺泡管。
表 1. DPB 的组织学特征
病变进展时肺功能有明显改变。FEV1
下降,肺活量也有下降,残气量增加。并且有明显的小气道功能障碍。肺顺应性和弥散功能大多正常,但也有不少患者的弥散功能下降。低氧血症常见,国内资料显示平均动脉血氧分压为
62.8±13.2 mmHg 。随着病情进展, 可合并高碳酸血症。
的病例报道虽然主要见于日本人,但在中国大陆、香港、台湾和韩国也有报道, 在西方人群中罕见,仅有少量病例被报道。
我国在七十年代首次报道过类似病例。1995 年后 DPB
引起我国学者重视并逐渐有病例报道。1995-2003年间,国内报道的DPB病例数为40例。在我国,DPB
岁为发病高峰。(4) 推算发病率为 11.1/10 万。(5) 与吸入性气体和吸烟无密切关系。(6) 84.8%
有或既往有慢性鼻窦炎,20.0% 有慢性鼻窦炎家族史。(7) 发病的最初诊断常为其他疾病如:
弥漫性泛细支气管炎1例诊治体会并文献复习

弥漫性泛细支气管炎1例诊治体会并文献复习【中图分类号】r3【文献标识码】b【文章编号】1008-1879(2012)11-0493-01弥漫性泛细支气管炎(diffuse panbronchiolitis,dpb)是以弥漫性存在于两肺呼吸性细支气管区域的以慢性炎症为特征的特殊气道疾病,可导致严重的呼吸功能障碍。
本病于1969年由日本的本间、山中等人首次提出,我国1996年首次报道明确诊断dpb。
此后虽已有不少学者陆续报道该病,但总体上该病仍为相对罕见的疾病,且易误诊误治,影响其预后;该病治疗不及时,可导致严重的呼吸衰竭、肺源性心脏病,预后较差,如同时合并绿脓杆菌感染,其生存率仅为12.4%-21.9%,因而应提高对本病的识别[1]。
现将我们确诊的1例弥漫性泛细支气管炎报告如下,并进行相关文献复习,以期进一步提高该病的认识水平。
1临床诊治过程患者男性,35岁,主因“反复发热、咳嗽、气短2年,加重1周”于2012年4月25日入院。
既往体检时发现反流性食管炎,否认吸烟史。
入院时查体:体温:37.1℃,脉搏:80次/分,呼吸:20次/分,血压:98/60mmhg。
口唇无发绀。
各副鼻窦区无压痛。
双肺呼吸音低,可闻及细小湿性罗音。
心、腹未见阳性体征。
辅助检查:血常规示:淋巴细胞百分比:45.2%,粒细胞百分比:47.4%。
血气分析:ph:7.44,pco2:38mmhg,po2:65mmhg;肺功能:轻度阻塞性通气功能障碍、弥散功能下降(fev1占预计值:77%,fev1/fvc:65%)。
支气管镜检查:气管粘膜充血、水肿,右肺中叶开口有大量脓性分泌物涌出,灌洗未见牛奶样物,灌洗液病理未见癌细胞。
入院初步诊断:①弥漫性肺疾病;②支气管扩张伴感染。
仔细阅读胸部ct,发现两肺弥漫性散在分布的颗粒样、结节状阴影,右上叶后段、中叶、下叶及左肺上下叶散在小斑片、结节影,部分呈“树芽征”,下肺分布为主,双肺细支气管增宽、壁增厚,双肺散在双轨征状细支气管扩张(图1)。
弥漫性泛细支气管炎 病情说明指导书

弥漫性泛细支气管炎病情说明指导书一、弥漫性泛细支气管炎概述弥漫性泛细支气管炎(diffuse panbronchiolitis,DPB)是以肺部呼吸性细支气管为主要病变区域的特发性、弥漫性、炎性和阻塞性气道疾病。
可表现为慢性咳嗽、多痰和劳力性呼吸困难,并伴有气流受限。
本病是一种慢性和进展性疾病,预后较差。
如果不及时治疗,会导致慢性呼吸衰竭和肺心病的出现。
英文名称:diffuse panbronchiolitis,DPB。
其它名称:无。
相关中医疾病:暂无资料。
ICD疾病编码:暂无编码。
疾病分类:呼吸系统疾病。
是否纳入医保:部分药物、耗材、诊治项目在医保报销范围,具体报销比例请咨询当地医院医保中心。
遗传性:与遗传因素有关。
发病部位:肺脏。
常见症状:持续性咳嗽、咳痰、活动时呼吸困难。
主要病因:人种特异性及遗传因素、慢性气道炎症、免疫系统功能障碍、慢性气道感染机制。
检查项目:体格检查、血常规、C反应蛋白、血沉、灌洗液检查、冷凝集试验、免疫学检查、痰细菌学检查、胸部X线检查、胸部CT检查、鼻窦X线检查、鼻窦CT检查、肺功能测定、支气管镜检查、病理学检查。
重要提醒:患者在出现咳嗽、咳痰、呼吸困难时,应及时就医,查明病因,积极治疗,以免延误病情。
临床分类:按其胸片表现共分5型。
1、Ⅰ型仅有含气量增加所致的肺透亮度增加而无小结节。
2、Ⅱ型除有含气量增加外,尚可见小结节阴影,但仅限于1个肺叶。
3、Ⅲ型小结节阴影分布于全肺野。
4、Ⅳ型除有Ⅲ型改变外,两肺下野尚可见支气管充气和双轨状阴影。
5、Ⅴ型除有Ⅳ型改变外,尚可见大小不等的环形阴影。
二、弥漫性泛细支气管炎的发病特点三、弥漫性泛细支气管炎的病因病因总述:弥漫性泛细支气管炎(DPB)目前病因尚不明确,可能与人种特异性及遗传因素、慢性气道炎症、免疫系统功能障碍、慢性气道感染机制有关。
基本病因:1、人种特异性及遗传基因(1)HLA基因:近年研究表明DPB发病以东亚人(蒙古系人种)居多,有明显的人种差别且部分患者有家族发病倾向。
慢性支气管炎的CT影像诊断价值分析

慢性支气管炎的CT影像诊断价值分析摘要】目的:探讨慢性支气管炎的CT诊断影像表现及诊断价值。
方法:选取我院2017年6月—2018 年6月其间收治的慢性支气管炎患者50例,对患者采用CT 检查诊断,对慢性支气管炎应有CT诊断的价值进行分析。
结果:主要的CT检查显示为支气管管壁增厚、肺气肿、肺大泡、刀鞘状支气管、肺内炎症、肺间质纤维化、肺动脉高压及肺心病等影像表现。
CT诊断用以了解病变的程度,如有无肺气肿,肺间质纤维化及肺动脉高压和肺心病。
本组50例慢性支气管炎患者中CT表示以支气管血管束异常、肿气肿、结节影和磨玻璃或浸润性改变为最多见,其次为支气管血管束异常、磨玻璃或浸润性改变、有线状影表现、肺气肿表现。
结论:慢性支气管炎患者采用CT诊断,诊断正确率高,可以了解病程变化情况,对临床诊断具有重要的意义。
【关键词】慢性支气管炎,CT检查;影像;诊断【中图分类号】R562.2 【文献标识码】A 【文章编号】1007-8231(2018)34-0044-02慢性支气管炎具有病程长、病因复杂、健康损害和社会危害严重等特点。
我国慢性支气管炎的发病率呈增长的趋势,老年人较年轻人高。
主要表现为慢性咳嗽,带有白色黏性痰,合并感染时有黄痰。
慢性支气管炎的诊断中应用CT检查做影像诊断越来越广泛,对现CT诊断慢性支气管炎的诊断价值进行分析如下。
1.临床资料1.1 一般资料选取我院2017年6月—2018年6月其间收治的慢性支气管炎患者50例,其中男34例,女26例,年龄50~81岁,平均年龄62.5±2.5岁。
主要临床表现为咳嗽、咳痰34例,喘息26例;并发支气管肺炎者20例,哮喘33例,肺气肿11例,肺心病5例;首次入院治疗32例,多次治疗者18例。
1.2 方法CT检查右肺上叶局部靶扫描,极薄层(2mm):窗宽WW1200HU,窗位WL-600HU,此层面显示肺组织的微细构造,可见肺周边缘呈蜂窝状改变,肺泡增大,互相融合,形成小囊泡,有索条状影的肺间质纤维化,为慢性支气管炎导致肺气肿及间质纤维化,呈网状、索条状阴影。
弥漫性泛细支气管炎DBP

DPB diffuse panbronchiolitis ,DPB1、病理学特征是呼吸细支气管区域的淋巴细胞、浆细胞、组织细胞等圆形细胞的浸润,淋巴滤泡的形成以及呼吸细支气管壁及其周围的泡沫细胞的聚集,导致呼吸细支气管壁增厚、管腔狭窄和闭塞, 可引起继发性支气管扩张。
由于炎症病变累及呼吸细支气管的全层, 故称之为泛细支气管炎。
2、病理改变大体标本: 肺表面弥漫分布多个细小灰白色结节,触之有细沙样,颗粒样不平感; 切面可见广泛细支气管为中心的结节有时可见支气管扩张。
显微镜下组织病理学特点:①DPB定位于细支气管和呼吸性细支气管,而其他肺组织区域可以完全正常;②主要特点为细支气管全壁炎;③特征性改变为细支气管,呼吸性细支气管炎症使细支气管狭窄、阻塞;肺泡间隔和间质可见泡沫样细胞改变。
细支气管,呼吸性细支气管炎症则表现为管壁增厚,淋巴细胞,浆细胞和组织细胞浸润。
典型病例经x线和HRCT即可诊断;临床和影像学改变不典型者,须取肺组织活检。
肺活检以开胸或经胸腔镜为好。
3. 临床表现n缓慢发病,发病年龄从10〜80岁各年龄组均有分布,以40〜50岁为发病高峰n 常见的三大症状为咳嗽咳痰及活动时气急,可有发绀和杵状指。
n 几乎所有的患者都有慢性鼻窦炎的病史。
n 肺部听诊多可闻及断续性湿罗音,部分可有干罗音。
湿罗音多为水泡音,以两下肺为主,密度较慢性支气管炎的湿罗音为高,根据罗音的密度,能够推断疾病的程度和判断疗效。
4、诊断标准1. 有病理依据(病理诊断),满足以下三条(1) 双肺弥漫的慢性炎症性气道疾病。
(2) 病变的主要部位是膜性和呼吸性细支气管壁,呈小叶中央型。
(3) 肺间质泡沫细胞聚集和呼吸性细支气管、相邻肺泡管和肺泡壁的淋巴细胞浸润。
2. 没有病理证据( 临床诊断)n 必须项目(1) 持续性咳嗽、咳痰、活动时呼吸困难。
(2) 合并有慢性副鼻窦炎或有既往史。
(3) 胸部X 线可见两肺弥漫性散在的颗粒样结节状阴影或胸部CT 可见两肺弥漫性小叶中心性颗粒样结节状阴影。
慢性支气管炎CT影像诊断分析

慢性支气管炎CT影像诊断分析发表时间:2016-07-29T11:56:54.520Z 来源:《心理医生》2016年3期作者:史哲陈志宇刘兴华[导读] 病理改变为支气管粘液腺体增生、腺管增宽、支气管分泌物增多、粘稠,常堵塞小支气管。
史哲陈志宇刘兴华(黑龙江省森工总医院黑龙江哈尔滨 150040)【摘要】目的:探讨慢性支气管炎的CT检查诊断分析。
方法:选取42例慢性支气管炎患者CT影像表现诊断价值进行分析。
结果:支气管血管束异常 39例,肺气肿水叶中央型和肺大疱23例,磨玻璃或浸润性改变25例,线状影19例,蜂窝影23例,支气管扩张10例,结节影34例。
结论:CT诊断慢性支气管炎用以了解病变的程度,如有无肺气肿,肺间质纤维化及肺动脉高压和肺心病。
CT检查还可排除其他疾病,如支气管扩张、肺肿瘤等。
【关键词】慢性支气管炎;CT检查【中图分类号】R445 【文献标识码】A 【文章编号】1007-8231(2016)03-0046-02慢性支气管炎是指支气管的慢性炎症。
病理改变为支气管粘液腺体增生、腺管增宽、支气管分泌物增多、粘稠,常堵塞小支气管,支气管粘膜充血、水肿、上皮细胞萎缩、鳞状上皮化生,支气管管壁弹性纤维破坏及增生,支气管周围有慢性炎症及纤维化。
HRCT可辨别小叶中心型或全小叶型肺气肿及确定肺大泡的大小和数量[1]。
选取2013年1月~2015年3月收治的慢性支气管炎患者CT检查临床诊断表现分析如下。
1.资料与方法1.1 一般资料本组收治的慢性支气管炎患者临床42例,其中男31例,女11例,年龄55~86岁,平均年龄68±5岁。
临床表现均有不同程度的咳嗽、气喘、咳痰等表现。
病程3~30岁。
1.2 方法一般采用常规CT扫描,对于肺间质纤维化的患者可用薄层CT或 HRCT扫描。
常规胸部扫描,层厚层距10mm,加HRCT扫描层厚2mm,层距1mm。
2.CT表现与结果2.1 CT表现支气管管壁增厚表现以两下肺多见。
鉴别诊断模版大全

1.心绞痛:患者胸痛症状程度重,无明显诱因,心电图示ST段持续抬高,查心肌酶、肌钙蛋白和肌红蛋白以助诊断.2.急性心包炎:尤其是急性非特异性心包炎可有较剧烈而持久的心前区疼痛.但心包炎的疼痛与发热同时出现,呼吸和咳嗽时加重,早期即有心包摩擦音,后者和疼痛在心包腔出现渗液时均消失;全身症状一般不如心肌梗死严重别合电图除aVR 外,其余导联均有ST段弓背向下的抬高,T 波倒置,无异常Q 波出现。
3。
急性肺动脉栓塞:可发生胸痛、咯血、呼吸困难和休克。
但有右心负荷急剧增加的表现如发给、肺动脉瓣区第二心音亢进、颈静脉充盈、肝大、下肢水肿等。
心电图示I 导联S 波加深,III导联Q 波显著、T 波倒置,胸导联过渡区左移,右胸导联T 波倒置等改变,可资鉴别.4。
、急腹症:急性胰腺炎、消化性溃疡穿孔、急性胆囊炎胆石症等,均有上腹部疼痛,可伴休克.仔细询问病史、作体格检查、心电图检查和血清心肌酶侧定可协助鉴别5。
主动脉夹层:胸痛一开始即达高峰.常放射到背、肋、腹、腰和下肢,两上肢的血压和脉搏可有明显差别,可有下肢暂时性瘫痪、偏瘫和主动脉瓣关闭不全的表现等可资鉴别。
二维超声心动图检查、X 线或磁共振显像有助于诊断。
1、急性心肌梗死:疼痛部位与心绞痛相仿,但性质更剧烈,持续时间多超过30分钟,常伴有心律失常、心力衰竭或休克,含服硝酸甘油多不能缓解。
心电图有ST段抬高、异常Q波,心肌坏死标记物升高.2。
其他疾病引起的心绞痛:包括严重的主动脉瓣狭窄或关闭不全、风湿性冠状动脉炎、梅毒性主动脉炎引起冠状动脉口狭窄或闭塞、肥厚型心肌病、X综合征等,根据其他临床症状、查体和超声心动图及实验室检查来鉴别。
X综合征多见于女性,心电图负荷试验常阳性,但冠状动脉造影则阴性且无冠状动脉痉挛。
必要时行相关检查以明确。
3.肋间神经痛及肋软骨炎:本病常累及1—2个肋间,但并不一定局限在胸前,为刺痛或灼痛,多为持续性而非发作性,咳嗽、用力呼吸和身体转动可使疼痛加剧,肋软骨处或沿神经走行处有压痛,手臂上举活动时局部有牵拉疼痛,与心绞痛不同。
弥漫性泛细支气管炎病例讨论

讨论时间:2011年03月22日14时讨论地点:住院部四楼医生办公室讨论目的:回顾性学习并提高对本病诊疗的认识讨论主持人:吴君平副主任医师参加讨论人员:副主任医师(周华娟、罗喜鸣)、主治医师(冯志祥、李嘉伟、陈展、何桂琴、陈兰英)、住院医师(刘明、应晓君、胡少华、夏露露)等讨论摘要:刘明住院医师汇报病史特点及目前诊疗情况:患者,女性,29岁,余杭区华明制衣公司工人。
因“咳嗽咳痰半月余”入院。
患者于半月余前受凉后起出现咳嗽、咳痰,呈阵发性单咳,以晨起及夜间为著,痰呈少到中量黄色粘性痰,不易咳出,自觉咽痛,乏力,伴有畏寒、发热,最高体温38℃,咳嗽及日常活动后略有气促,休息后可缓解。
先后在多家省市区级医院就诊,考虑“支气管炎”等,予以多种广谱抗生素(氨曲南针、左氧氟沙星针、头孢替安针等)治疗效果欠佳,仍有咳嗽、咳痰及活动后气促,为进一步治疗至本院,门诊拟“肺炎”收住入院。
否认吸烟饮酒史,有“喹诺酮”类药物过敏史(具体不详)。
入院体检:T:37℃P:130次/分R: 20次/分Bp: 96/62mmhg 神志清,平卧位,言语流畅,皮肤、巩膜无黄染,浅表淋巴结未及肿大,口唇无紫绀,咽红,双扁桃体无肿大,颈静脉无充盈怒张,胸廓无畸形,双肺呼吸音粗,散在呼气末干罗音,心率130次/分,心律齐,心界不大,未及明显病理杂音,腹部查体无殊,双下肢无浮肿。
辅助检查:肺部CT(红会医院2011-03-10):两肺炎症;肺功能:轻度阻塞性通气功能障碍,支气管舒张试验阴性。
血常规示WBC13.85×10^9/L,N87.5%,HGB95g/L,ESR92mm/L,血生化:CRP82.7mg/L,ALB32g/L,钠134mmol/L,甲状腺功能、凝血功能示基本正常;尿常规示隐血+3;心电图示窦性心动过速;腹部B超示肝胆脾胰肾未见明显异常;副鼻窦CT示两侧上颌窦、筛窦及蝶窦炎症。
入院后予以哌拉西林他唑巴坦针抗感染治疗后病情无明显改善,结合患者病史特点及入院前后使用广谱β-内酰胺类抗生素治疗效果不理想,考虑为弥漫性泛细支气管炎,加用阿奇霉素针治疗3天后患者体温回复正常范围,咳嗽咳痰及气促情况明显好转,治疗1周后复查肺部CT提示肺部感染较前好转。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
CT在弥漫性泛细支气管炎患者诊断的价值分析
发表时间:2014-05-14T08:59:58.107Z 来源:《中外健康文摘》2013年第41期供稿作者:周忠明
[导读] 本病在我国的发病情况相对较轻,因此国内对于本病的相关报道也相对较少。
周忠明 (湖南省常德津市市人民医院湖南津市 415400)
【摘要】目的分析临床应用CT对弥漫性泛细支气管炎实施诊断的临床价值。
方法对我院在既往7年内接诊的23例经临床、病理诊断证实为弥漫性泛细支气管炎患者的各诊断资料进行回顾性分析,从而提高CT在该种疾病诊断中的鉴别、诊断能力。
结果 23例患者行CT检查,患者的CT表现主要分为弥漫性细粟粒样影伴树芽征、小支气管扩张、炎性斑片状实变影、肺间质纤维化以及小空洞。
行鼻窦CT检查,多数患者伴有副鼻窦炎表现。
结论胸部CT是弥漫性泛细支气管炎诊断时不可或缺的诊断工具,在实际操作中应用鼻窦CT进行佐证,可以及早明确诊断。
【关键词】CT 弥漫性泛细支气管炎诊断价值
【中图分类号】R445 【文献标识码】A 【文章编号】1672-5085(2013)41-0132-02
临床上存在于左右两侧肺部细支气管及呼吸性细支气管的小气道慢性炎症称为弥漫性泛细支气管炎,其是在上个世纪69年代末有国外学者发现并命名的。
本病的发生因素,目前临床尚无明确统一的意见,多认为与种族遗传有关[1]。
本病在我国的发病情况相对较轻,因此国内对于本病的相关报道也相对较少。
为提高本病的影像学的认识及提高疾病的诊断机率,此次我院就近期内接诊的23例本病的临床诊断资料进行了回顾性分析,现将结果报道如下。
1 资料与方法
1.1一般资料:择取我院在2006年6月到2013年6月间接诊的23例弥漫性泛细支气管炎患者,全部患者均经临床、病理切片诊断证实。
23例患者中男性患者有17例、女性患者有6例;患者的年龄分布从17岁至73岁不等,平均年龄为43.2岁;患者的病程长短由2个月到34年不等,平均病程为9.3年。
全部患者临床均伴有明显的咳嗽、咳痰以及气促现象,另6例患者痰液呈现黄脓状痰、4例患者伴有少量的咳血现象。
23例患者在行体格检查时,均可在两侧中下肺部闻及湿罗音;实验室检查显示,23例患者的痰液标本中有9例患者的痰液中检出了铜绿假单胞菌、有3例患者检出了肺炎克雷白杆菌以及肺炎支原体和大肠埃氏菌各1例;行血气分析,结果显示,23例患者中有有7例患者存在低氧血症;行肺功能检查,结果显示,8例患者的肺功能存在障碍。
1.2诊断措施:对23例患者均行胸部CT、鼻窦部CT扫描诊断。
嘱患者取仰卧位于检测台上(对于需要检测肺组织后部病理改变的患者则嘱其取俯卧位),同时嘱患者平稳呼吸。
应用飞利浦公司生产的Brilliance64层螺旋CT对患者实施由肺尖到后肋膈角的扫描,将扫面参数调整至120kV、350mA、层后调整至10mm、螺距调整至1.5。
1.3诊断标准:参考相关文献制定弥漫性泛细支气管炎的诊断标准,其中包括如下几点:患者临床表现出持续性的咳嗽、咳痰以及在活动后表现出呼吸困难。
既往存在副鼻窦炎病史或合并慢性慢性鼻窦炎。
胸部X先检查可见双侧肺部存在弥漫性散在分布的颗粒样结节状阴影或行CT检查时双侧肺部存在弥漫性小叶中心性颗粒样结节状阴影。
患者的肺活量不足80%、肺内残气量超过150%、血氧分压不足
80mmHg。
行实验室检查显示,患者的血清冷凝集效价超过1:64[2]。
2 结果
2.1病灶分布情况:本组23例患者有19例患者的CT表现为病灶分布主要集中在两侧肺野及肺部外围,占82.61%;有3例患者表现为双侧肺野内存在散在的斑片状分布,占1
3.04%;有1例患者其双侧中上肺野的病灶分布较下野明显,占
4.35%。
2.2CT表现:23例患者行CT检查,患者的CT表现详见表1。
表1:表示本组患者CT成像分类[n(%)]
注:存在弥漫性细粟粒样影伴树芽征的患者,其病灶分布不均匀且边界模糊、无融合趋势,多见于两侧肺部的中下叶;小支气管扩张患者表现为直径较小的气管远端呈柱状或囊状扩张;表现为炎性斑片状实变影的患者,其病灶多局限在患者单侧的肺叶;肺间质纤维化患者表现为条索状的阴影或网络状的阴影。
此外,本组还有19例患者行鼻窦部的CT检查,其中17例诊断为慢性鼻窦炎、2例诊断为急性副鼻窦炎。
3 讨论
弥漫性泛细支气管炎是上世纪、60年代发现命名的疾病,关于本病的发病因素,目前临床尚部明确,但多认为与遗传、地域等因素有关。
本病在我国并不多见,其主要好发于韩国及日本等东亚国家[3]。
此外,曾有学者将活检分离出的铜绿假单胞菌置入大鼠支气管后,大鼠确实建立了弥漫性泛细支气管炎,因此部分学者认为本病的发生与铜绿假单胞菌的感染存在着密切的联系[4]。
但现有的研究却不能解释弥漫性泛细支气管炎患者为什么会合并副鼻窦炎以及红霉素类药物对本病治疗有效却不能治疗铜绿假单胞菌感染的现象。
病灶累及细支气管、呼吸性支气管管壁全层,但其他肺组织不受影响是本病发生后典型的病理特点[5]。
这些受累的支气管会因淋巴细胞等细胞的浸润而出现管壁增厚、瘢痕病灶形成等现象,从而导致受累的只习惯出现狭窄、闭塞,进而导致闭塞近端的支气管出现扩张。
笔者也就该种疾病的CT表现总结如下:小叶中心性结节,且呈现为弥漫性的广泛分布;结节周围存在Y字型或线状的高密度阴影与结节相连;小支气管出现扩张并呈现管状或环状排列,且多数患者支气管管壁会出现明显的增厚现象;伴随着病情的发展,结节间会出现气体贮存现象;支气管扩张表现为不可逆;肺部组织表现出明显的纤维化样变;绝大多数的患者在型鼻窦CT诊断时,均显示伴有急慢性副鼻窦炎。
虽然该种疾病的CT表现具有一定的的特征性,但在实际的诊断过程也需与以下几种疾病进行区分[6]:其一便是支气管扩张,此种疾病的CT表现会出现“轨道征”等特征,但其支气管的管壁不会出现增厚现象,部分患者CT影响下可表现出树芽征,但多不会合并小结节阴影;其二便是粟粒型肺结核,虽然该种疾病与弥漫性泛细支气管炎的CT表现都会出现粟粒样的结节阴影,但相比弥漫性泛细支气管炎的密度较低、分布更为广泛,且不会表现出树芽征等特性;其三便是肺组织间质性病变,该种疾病的CT表现会表现出组织间隔增厚并表现出网格状阴影,同时此种表现会伴有磨玻璃样的改变,而弥漫性泛细支气管炎却没有上述表现;其四便是弥漫性细支气管肺泡癌,此种疾病的CT图像与弥漫性泛细支气管炎的表现极为相似,不同之处便在于小结节可以出现明显的融合现象,同时伴随着小叶间隔的增厚患者的纵膈、肺
门等的淋巴细胞也会出现明显的肿大。
结合此次研究结果与上述理论,笔者认为,CT技术在弥漫性泛细支气管炎的诊断具有非常重要的诊断价值,临床辅以鼻窦CT进行诊断,可对弥漫性泛细支气管炎做出及早、明确的诊断,这样也可提高患者的预后质量。
参考文献
[1]Chen Y,Kang J,Li S.Diffuse Panbron chiolitis in China[J].R espirology,2005,10(1):7075.
[2]李惠萍,何国钧.弥漫性泛细支气管炎的诊断和治疗[J].诊断学理论与实践,2003,2(1):73-75.
[3]Fitzgerald JE,King TE,Lynch DA,et al.Diffuse pan bronchiolotis in the United States[J].Am J Respir Cric Care Med,2007,154:497-503.
[4]武秀华,沈策.弥漫性泛细支气管炎动物模型的建立[J].中华结核和呼吸杂志,2009,28(6):394-397.
[5]刘鸿瑞,刘彤华,任华.弥漫性泛细支气管炎临床病理分析[J].中华病理学杂志,2010,30(5):325-327.
[6]谢峥,韦炳能,黄庆宁,等.弥漫性泛细支气管炎的多层螺旋CT诊断价值[J].放射学实践,2012,27(3):301-304.。
