脑动脉瘤介入治疗的进展
脑动脉瘤的介入栓塞治疗

临床报道脑动脉瘤的介入栓塞治疗夏化文【中图分类号】R743.33 【文献标识码】B 【文章编号】1672-5085(2008)07-0082-01【摘要】目的:探讨血管内介入栓塞治疗在脑动脉瘤治疗中的应用价值。
方法:2004年8月至2007年3月,我院对13例经全脑血管造影证实的脑动脉瘤患者行介入栓塞治疗,栓塞材料采用G DC或DCS(铂金弹簧圈),其中4例宽瘤颈动脉瘤采用血管内球囊辅助技术或血管内支架置入后行介入栓塞治疗,介入手术11例在全麻下进行,2例在局麻下进行。
结果:13例脑动脉瘤,12例成功栓塞,成功率达92.3%;失败1例,占7.3%;栓塞过程中动脉瘤破裂2例,占15.3%,破裂的脑动脉瘤均继续行栓塞并治疗成功;动脉瘤栓塞术后造成轻偏瘫2例,占15.3%;无死亡病例。
结论:脑动脉瘤介入栓塞治疗成功率高,术后并发症少,是一种安全、有效的治疗方法。
【关键词】脑动脉瘤;弹簧圈;介入;栓塞术1 材料与方法1.1 一般情况2004年8月~2007年3月,我科采用电解可脱弹簧圈(G DC)和水解可脱弹簧圈(DCS)栓塞治疗颅内动脉瘤13例,其中男7例,女6例,年龄18~68岁,平均43岁。
13例均急诊行头颅CT检查,并证实有蛛网膜下腔出血,4例行MRA检查,所有病人均行全脑血管DSA检查确诊为颅内动脉瘤。
其中一侧肢体偏瘫3例,动眼神经麻痹1例。
Hunt2He ss分级:Ⅰ级3例,Ⅱ级5例,Ⅲ级3例,Ⅳ级2例。
1.2 治疗方法本组13例病人其中11例采用全麻插管,2例在局麻下进行介入栓塞治疗.用G DC或DCS作动脉瘤内栓塞,术中静脉全身肝素化,尼莫同持续静滴,经股动脉穿刺后置6F导管鞘,其中一例经右侧挠动脉置鞘;置入6F M PD导引导管于C122平面的椎动脉\颈内动脉,选用Prowler214微导管,依据动脉瘤与载瘤动脉之角度,微导管头端予高温蒸汽塑形,在Agilit y214微导丝导引下,采用路图技术置微导管头于相应动脉瘤腔内1/3~1/2处,尽可能避免微导丝伸出过长和微导管头端顶住动脉瘤壁,以防顶破动脉瘤壁。
探讨介入栓塞术在脑动脉瘤临床治疗中的应用价值

DOI:10.16662/ki.1674-0742.2024.02.046探讨介入栓塞术在脑动脉瘤临床治疗中的应用价值陈凡增1,李栋2,王健11.山东国欣颐养集团枣庄医院神经外科,山东枣庄277100;2.山东健康集团枣庄医院急诊科,山东枣庄277100[摘要]目的探讨介入栓塞术在脑动脉瘤临床治疗中的应用价值。
方法随机选取2020年1月—2023年4月山东国欣颐养集团枣庄医院收治的脑动脉瘤患者50例为研究对象,根据就诊时间先后分为对照组(27例给予开颅夹闭术治疗)、观察组(23例给予血管内介入栓塞术治疗)。
记录两组切口长度、手术时间、住院时间以及治疗前后血清指标,随访3个月后比较两组的疗效与并发症发生情况。
结果观察组切口长度、手术时间与住院时间均短于对照组,差异有统计学意义(P均<0.05)。
治疗后,两组血清指标水平均有改善,且观察组血管内皮生长因子、血清核因子-κB、可溶性细胞间黏附分子-1水平均低于对照组,差异有统计学意义(P 均<0.05)。
观察组有效率为95.65%,高于对照组的74.07%,并发症发生率为8.70%,低于对照组的33.33%,差异有统计学意义(χ2=4.303、4.393,P均<0.05)。
结论予以脑动脉瘤患者血管内介入栓塞术治疗不仅创伤小,且对血清指标的改善效果更好,有利于早期康复,同时治疗安全性更理想。
[关键词]脑动脉瘤;血管内介入栓塞术;切口长度;血清指标;并发症[中图分类号]R25 [文献标识码]A [文章编号]1674-0742(2024)01(b)-0046-04Exploring the Application Value of Interventional Embolization in the Clinical Treatment of Cerebral AneurysmCHEN Fanzeng1, LI Dong2, WANG Jian11.Department of Neurosurgery, Shandong Guoxin Yiyang Group Zaozhuang Hospital, Zaozhuang, Shandong Province, 277100 China;2.Department of Emergency Medicine, Shandong Guoxin Health Group Zaozhuang Hospital, Zaozhuang, Shandong Province, 277100 China[Abstract] Objective To explore the application value of interventional embolization in the clinical treatment of cere⁃bral aneurysm. Methods50 patients with cerebral aneurysms admitted to Shandong Guoxin Yiyan Group Zaozhuang Hospital from January 2020 to April 2023 were randomly selected as the study objects. According to the time of treat⁃ment, they were divided into control group (27 cases received craniotomy) and observation group (23 cases received in⁃travascular interventional embolization). Incision length, operation time, hospital stay and serum indexes before and af⁃ter treatment were recorded in the two groups. The efficacy and complications of the two groups were compared after 3 months of follow-up. Results The incision length, operation time and hospital stay in the observation group were shorter than those in the control group, and the differences were statistically significant (all P<0.05). After treatment, the levels of serum indexes in both groups were improved, and the levels of vascular endothelial growth factor, serum nuclear factor-κB and soluble intercellular adhesion molecule-1 in the observation group were lower than those in the control group, the differences were statistically significant (all P<0.05). The effective rate of the observation group was 95.65%, which was higher than that of the control group (74.07%), and the complication rate was 8.70%, which was lower than that of the control group (33.33%), and the differences were statistically significant (χ2=4.303, 4.393, both [作者简介] 陈凡增(1988-),男,本科,主治医师,研究方向为神经外科。
颅内动脉瘤的介入治疗PPT

根据动脉瘤的特点选择合适的栓塞材料,如弹簧圈、胶状物质等。
闭塞程度
根据动脉瘤的大小和位置,选择完全闭塞或部分闭塞,以达到最佳的治疗效果。
术中监测与处理
监测
在手术过程中,密切监测患者的生命体征、 神经功能以及造影剂的反应等情况。
处理
对于可能出现的并发症,如血栓形成、血管 痉挛等,及时采取相应的处理措施,以确保 手术安全。
个体化治疗方案
针对不同患者制定个体化的治疗方案,以提高治疗效果和安全性。
长期随访研究
加强长期随访研究,评估介入治疗颅内动脉瘤的远期疗效和并发症 情况。
多学科协作
加强神经外科、神经影像科、神经介入科等多学科协作,提高整体 治疗效果。
THANKS
感谢观看
病因与发病机制
病因
颅内动脉瘤的病因较为复杂,主要包 括遗传因素、动脉粥样硬化、高血压 、吸烟、酗酒等。
发病机制
颅内动脉瘤的形成和发展涉及多种生 物学过程,如内皮细胞损伤、血流动 力学改变、炎症反应等。
临床表现与诊断
临床表现
颅内动脉瘤的典型表现包括头痛、恶心、呕吐、眼睑下垂、 视力障碍等。但不同部位的动脉瘤表现各异,需结合影像学 检查进行诊断。
人员配置
安排经验丰富的医生、护士和技术人员进行手术,确保手术的安全和效果。
04
介入治疗的过程
手术入路与血管造影
手术入路
根据动脉瘤的位置和大小,选择合适的 手术入路,如股动脉入路、颈动脉入路 等。
VS
血管造影
通过导管向动脉内注射造影剂,以清晰显 示动脉瘤的位置、大小、形态以及与周围 血管的关系。
动脉瘤栓塞与闭塞
心理准备
向患者及家属介绍手术过 程、风险和注意事项,减 轻患者的焦虑和恐惧。
血管栓塞介入治疗35例脑动脉瘤临床报道

选 择 20 0 5年 5月 ~20 07年 5月在我 院神 经外科二病房住 院并进 行血管栓塞介入治疗的脑动脉瘤患者 3 5例。纳入标准 :
①经头颅 c T证实为急性蛛 网膜下腔出血 ; ②经数字减影血管造 影检查确诊为脑动脉瘤 ; ③符合血管栓塞介入治疗适应证。 5例 3
可 脱性 球 囊 送 至 动 脉 瘤 颈 口或 其 近 端 , 盈 球 囊 闭 塞 载 瘤 动 脉 ; 充
交通动脉瘤栓塞患者 失败 2 ( l.l , 例 占 11%)系患侧大脑前动 脉 受微导管刺激后痉孪而致微导管无法进入 ;后交通动脉瘤栓塞 失败 2 ( l.6 , 例 占 1 %)皆因动脉迂 曲明显而致微导 管无法进入 7 动脉瘤腔内。3 例脑动脉瘤栓塞成功 3 例 , 5 1 成功率为 8 . 7 8 5 %,
大小而定。首枚弹簧圈一般选择 三维成蓝弹簧 圈 , 以后运用不同
类型 、 直径 、 长度 的弹簧罔 , 至脑动脉瘤达到完全致 密填 塞 , 直 并
通 过术 复 查 血 管造 影 证 实 。
【 参考文献】
[] 1 冉繁德 ,刘会生 ,曹旭升. 动脉瘤介 入栓 塞治疗 5 脑 2例l 床分析[. J 】 国际医药卫生导报 ,0 5 4 1 )7 — 9 2 0 ,( 6 :8 7 .
脑动脉瘤好发于后交通动脉和前 交通动脉 ,其发生与动脉 先天性肌层发育薄弱及糖尿病 、 动脉粥样硬化等因素有关 。动脉 瘤破裂后 引起蛛 网膜 下腔出血(A 或脑 内血肿 , S H) 产生头痛 、 呕 吐、 意识障碍 、 偏瘫 、 脑膜刺激 征等症状 和体 征 , 同时大量出血导 致各种合并症 , 有很 高的致残率和死 率 。近几年来 , 具 由于血 管 内栓塞技术的发展 ,使大部分脑动脉瘤患者通过介入栓塞的 方法得到彻底治疗。该方法具有创伤小 、 并发症少、 效果显著等优 点 。目前较为一致的看法是 : 对于一些临床分级好、 血管形态适合
早期血管内介入治疗脑动脉瘤的疗效分析

疗 脑血 管 痉挛 等是 减 少 术后 并发 症 、提 高治 疗效
果 的有效 方法 。
脉瘤 的血 管 内治 疗 技 术进 入 了较 为 成 熟 的时 期 。 G C栓 塞 治疗 颅 内动脉 瘤适 应 证较 广 ,瘤 颈 / D 瘤 体 比≤ 1 / 2的囊 状动 脉 瘤 ,后 循 环 动脉 瘤 或 开 颅 手 术 难 度及 风 险较 大 者 ,全 身 情况 差 ( H n— 如 u t Hes 级 Ⅳ ~V级 )或 高龄 患者 ,不允 许 开颅 手 s分 术 者 ,拒 绝 开 颅 手 术 者 ,均 为 G C栓 塞 治 疗 的 D 选 择适 应 证 。与开 颅 夹闭 手术 相 比 ,在 破 裂动 脉 瘤 S H 的早期 ( 7 h) D A < 2 ,G C栓塞 治 疗具 有 创 伤 小 、恢 复 快 、术 后并 发 症 及 病 死 率 低 等 优 点 。 早 期介 入 手术 治疗 可 以提高 患者 生存 质 量 ,减 少 并发 症 ,降低 病死 率 [] 3
d)3 月 ,口服拜 阿 司匹林 ( 0 m / 个 1 0 gd)1 。 年
本 组 患 者术 后 均 实施 腰椎 蛛 网膜下 腔 持续 引
流及 3 H治 疗 , 有效 防止脑血 管痉 挛 , 减少 并发 症 ,
显 著提 高 了疗效 。
2 结 果
3 8枚 动 脉 瘤 中 2例 采 用 球 囊 辅 助 动 脉 瘤 栓
全 麻及 肝 素 化后 ,S ligr 法 穿 刺 股 动脉 ,置 edn e 方
1 临床资料
1 一般资料 3 例患者中男 1 例 ,女 l 例 ; . 1 6 7 9 年 龄 3 ~ 2岁 ,平 均 为 5 66 0岁 。所 有 患 者 均 因 自
颅内动脉瘤介入治疗发展史和新进展

颅内动脉瘤介入治疗发展史和新进展曹向宇;王君;杜志华;刘新峰;梁永平;苏慧【摘要】With the development of new technology and new materials,endovascular therapy has become the main treatment of intracranial aneurysms.The 70-year development of intracranial aneurysms endovascular therapy mainly includes 3 stages:firstly,the electric coagulation induced thrombosis of intracranial aneurysms in the period of 1940-1960;secondly,balloon embolization of intracranial aneurysms during 1970-1990;thirdly,coil embolization of intracranial aneurysms during the period from 1990 to the present.In recent years,the widespread use of flow diverter devices and intrasaccular flow disruptor have opened up a new direction for the treatment of intracranial aneurysms.%随着新技术和新材料的发展,血管内介入治疗业已成为颅内动脉瘤的主要治疗方法.颅内动脉瘤介入治疗的发展历经70余年,主要包括3个阶段:第1阶段,1940-1960年的电凝致颅内动脉瘤内血栓形成时期;第2阶段,1970-1990年的球囊栓塞颅内动脉瘤时期;第3阶段,1990年至今的弹簧圈栓塞颅内动脉瘤时期.近年来,血流导向装置和动脉瘤腔内血流阻断装置的广泛应用也为颅内动脉瘤的治疗开拓新的方向.【期刊名称】《中国现代神经疾病杂志》【年(卷),期】2017(017)011【总页数】4页(P781-784)【关键词】颅内动脉瘤;栓塞,治疗性;球囊和椭圆囊;支架;医学史;综述【作者】曹向宇;王君;杜志华;刘新峰;梁永平;苏慧【作者单位】100853北京,解放军总医院神经内科;100853北京,解放军总医院神经内科;100853北京,解放军总医院神经内科;100853北京,解放军总医院神经内科;100853北京,解放军总医院神经内科;100853北京,解放军总医院神经内科【正文语种】中文颅内动脉瘤致蛛网膜下隙出血(SAH)是最为危重的脑血管病,美国心脏协会(AHA)/美国卒中协会(ASA)指南指出,颅内动脉瘤致蛛网膜下隙出血的病死率为8%~60%[1]。
脑血管疾病的介入治疗新进展

脑血管疾病的介入治疗新进展脑血管疾病是一类严重威胁人类健康的疾病,包括脑梗死、脑出血、脑动脉瘤等。
这些疾病常常导致患者残疾甚至死亡,给家庭和社会带来沉重的负担。
随着医疗技术的不断发展,介入治疗作为一种微创、高效的治疗手段,在脑血管疾病的治疗中发挥着越来越重要的作用。
本文将介绍脑血管疾病介入治疗的最新进展。
一、脑血管疾病介入治疗的概述脑血管介入治疗是指在医学影像设备(如数字减影血管造影 DSA、CT、磁共振等)的引导下,通过血管穿刺等方法,将特制的导管、导丝等器械引入脑血管,对脑血管疾病进行诊断和治疗的方法。
与传统的外科手术相比,介入治疗具有创伤小、恢复快、疗效好等优点。
二、脑血管疾病介入治疗的新方法1、机械取栓术急性脑梗死是脑血管疾病中最常见的类型之一,其治疗的关键在于尽早开通闭塞的血管,恢复脑血流灌注。
机械取栓术是近年来治疗急性脑梗死的一项重大突破。
通过使用特殊的取栓装置,如支架取栓器、抽吸导管等,直接将血栓从血管内取出,能够显著提高血管再通率,改善患者的预后。
2、血管内栓塞术对于脑动脉瘤等脑血管畸形疾病,血管内栓塞术是一种有效的治疗方法。
近年来,随着栓塞材料的不断改进,如新型弹簧圈、液体栓塞剂等的应用,使得栓塞效果更加确切,并发症发生率更低。
同时,血流导向装置的出现为大型或复杂动脉瘤的治疗提供了新的选择。
3、颈动脉支架置入术颈动脉狭窄是导致缺血性脑卒中的重要原因之一。
颈动脉支架置入术是在血管内放置支架,扩张狭窄的颈动脉,恢复血流。
与传统的颈动脉内膜切除术相比,颈动脉支架置入术具有创伤小、恢复快等优点。
近年来,随着技术的不断成熟和器械的改进,颈动脉支架置入术的安全性和有效性得到了进一步提高。
三、脑血管疾病介入治疗的新技术1、神经介入机器人技术神经介入机器人可以实现更加精准的导管操作,减少人为误差,提高手术的安全性和成功率。
同时,机器人还可以缩短手术时间,减轻医生的工作强度。
2、虚拟现实(VR)和增强现实(AR)技术在脑血管介入治疗中,VR 和 AR 技术可以为医生提供更加直观、立体的血管图像,帮助医生更好地规划手术路径,提高手术的准确性。
经血管内介入栓塞治疗脑动脉瘤破裂的临床效果及对患者预后的影响
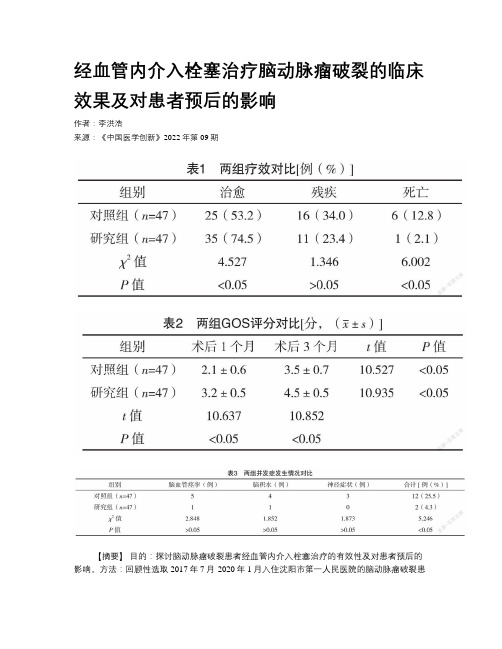
经血管内介入栓塞治疗脑动脉瘤破裂的临床效果及对患者预后的影响作者:李洪浩来源:《中国医学创新》2022年第09期【摘要】目的:探讨脑动脉瘤破裂患者经血管内介入栓塞治疗的有效性及对患者预后的影响。
方法:回顾性选取2017年7月-2020年1月入住沈阳市第一人民医院的脑动脉瘤破裂患者94例,其中,47例应用开颅夹闭手术治疗设为对照组,47例应用血管内介入栓塞治疗设为研究组。
对比两组患者的疗效、预后及并发症的发生情况。
结果:研究组疗效与术后1、3个月的格拉斯哥预后量表(GOS)评分均优于对照组(P<0.05);研究组并发症发生率低于对照组(P<0.05)。
结论:对脑动脉瘤破裂患者应用经血管内介入栓塞治疗,获得良好的预后,神经功能得到很好的恢复,并发症较少,有较高的安全性,疗效理想,可应用推广。
【关键词】脑动脉瘤破裂血管内介入栓塞治疗预后并发症Clinical Effect of Endovascular Embolization in the Treatment of Ruptured Cerebral Aneurysm and Its Influence on Prognosis of Patients/LI Honghao. //Medical Innovation of China, 2022, 19(09): -160[Abstract] Objective: To investigate the effectiveness of endovascular embolization for patients with ruptured cerebral aneurysm and its influence on the prognosis of patients. Method: A total of 94 patients with ruptured cer ebral aneurysm admitted to Shenyang First People’s Hospital from July 2017 to January 2020 were retrospectively selected, among them, 47 cases treated with craniotomy and clipping surgery were set as the control group, and 47 cases treated with endovascular embolization were set as the study group. The curative effect, prognosis and complications of the two groups were compared. Result: The curative effect and the scores of Glasgow outcome scale (GOS) at 1 and 3 months after operation were better than those of the control group (P<0.05); the incidence of complications of the study group was lower than that of the control group (P<0.05). Conclusion: transvascular interventional embolization for patients with ruptured cerebral aneurysm has a good prognosis, good recovery of neurological function,fewer complications, high safety, ideal curative effect, and can be applied and promoted.[Key words] Ruptured cerebral aneurysm Endovascular embolization treatment Prognosis ComplicationsFirst-autho r’s address:Shenyang First People’s Hospital, Shenyang 110000, Chinadoi:10.3969/j.issn.1674-4985.2022.09.039腦动脉瘤是指脑动脉内腔出现了异常性局限性的扩张,其突出于动脉壁,是导致蛛网膜下腔出血的主要原因[1]。
血泡样动脉瘤血管内介入治疗新进展

血泡样动脉瘤血管内介入治疗新进展血泡样动脉瘤是一种严重的血管疾病,通常在大脑的血管系统中发生。
它是由于血管壁的异常和血液流动的异常引起的,常常会导致血管破裂并引起严重的出血。
目前,介入性治疗方法已经成为治疗血泡样动脉瘤的主要手段,它能够有效地治疗动脉瘤并减轻病人的痛苦。
在这篇文章中,我们将介绍血泡样动脉瘤的病因及介入治疗的新进展。
一、血泡样动脉瘤的病因及临床表现血泡样动脉瘤是一种由于血管壁薄弱或异常造成的血管扩张,常常出现在大脑的动脉分支处。
它的形状像一个球囊,里面充满了血液,如果这个球囊破裂的话,就会引起脑出血,为患者带来严重的后果。
血泡样动脉瘤的病因主要有以下几点:高血压、动脉硬化、动脉内膜破裂等。
临床上,血泡样动脉瘤通常会引起头痛、眩晕、视觉障碍等症状,严重时还可能导致神经功能障碍或者脑出血。
二、介入治疗的原理及方法目前,介入治疗已经成为血泡样动脉瘤的主要治疗手段。
介入治疗的原理是通过导管将栓塞剂注入动脉瘤内,将瘤内血流完全或者部分隔离,并阻塞瘤颈,防止破裂出血。
栓塞剂可以是金属线圈、栓塞球、栓塞胶等。
常用的介入治疗方法主要有动脉瘤栓塞术、动脉瘤内支架植入术、动脉瘤脑室分流术等。
动脉瘤栓塞术是一种通过导管将栓塞剂注入动脉瘤内,堵塞瘤颈,达到栓塞瘤内血流的目的。
通过这种方法,可以有效地阻止瘤内血液的流动,减轻症状并防止瘤体破裂。
动脉瘤栓塞术通常需要在X光透视下进行,具有创伤小、恢复快等优点。
动脉瘤内支架植入术是一种通过导管将支架植入瘤颈,达到堵塞瘤颈、阻止瘤内血流的目的。
支架可以有效地改善瘤颈的形态,减少瘤颈的血流速度,有效减小了破裂的风险。
动脉瘤脑室分流术是一种通过导管将脑室分流装置植入脑室内,达到降低脑室内压力、减轻脑室积水的目的。
这种方法适用于伴有脑积水的血泡样动脉瘤患者,可以有效地改善患者的症状、减轻患者的痛苦。
三、新进展近年来,随着介入治疗技术的不断进步,血泡样动脉瘤的治疗效果得到了显著提高。
颅内动脉瘤是什么,如何介入治疗岳文龙

颅内动脉瘤是什么,如何介入治疗岳文龙发布时间:2023-07-06T06:16:13.738Z 来源:《健康世界》2023年9期作者:岳文龙[导读]金堂县第一人民医院四川成都 610400颅内动脉瘤是一种脑部疾病,对患者的生命和健康都有严重的威胁。
颅内动脉瘤的治疗非常重要,不仅可以预防患者出现神经系统并发症,还可以显著降低患者死亡率和残疾率。
目前,颅内动脉瘤的诊断和治疗已经取得了显著的进展,主要有保守治疗、手术治疗和介入治疗等多种方法。
其中,介入治疗是一种非手术治疗方法,通过在脑血管内插入导管和微型器械,对动脉瘤进行修复和闭塞,达到治疗的效果。
这种治疗方法具有创伤小、恢复快、并发症少等优点,已经成为目前颅内动脉瘤治疗的重要手段之一。
在本文中,将详细介绍颅内动脉瘤的定义、病因、临床表现、诊断和介入治疗等方面的内容,以帮助读者更好地了解这种疾病并提高对它的认识。
一、什么是颅内动脉瘤?颅内动脉瘤是一种脑血管疾病,它是由于脑血管壁的异常膨胀和扩张所引起的。
颅内动脉瘤通常在脑血管分叉处形成,这些位置容易受到血流的影响,使得血管壁产生薄弱部位,而这些薄弱部位则可能会形成动脉瘤。
此外,颅内动脉瘤还可以由于外伤、炎症和遗传等因素导致。
二、颅内动脉瘤如何形成?颅内动脉瘤的形成是由于颅内动脉的一部分血管壁发生异常改变,局部膨胀扩张而形成的。
一般来说,颅内动脉瘤的形成是一个缓慢的过程,可能需要数年甚至更长时间。
以下是颅内动脉瘤形成的详细过程:(1)血管壁的结构异常:颅内动脉瘤的形成通常与血管壁的结构异常有关。
这种结构异常可能是先天性的,也可能是后天性的。
先天性的血管壁缺陷可能包括血管壁薄弱、弹性纤维缺乏、胶原纤维破坏等。
后天性的血管壁病变可能包括高血压、炎症、感染、动脉硬化等。
(2)局部血流的影响:血流动力学的改变对于颅内动脉瘤的形成也是至关重要的因素。
如果在血管壁结构异常的部位,血流受到阻碍或血流速度改变,血管壁的受力分布也会发生改变,从而导致局部膨胀和扩张。
脑动脉瘤介入栓塞治疗患者围手术期快速康复应用新进展

脑动脉瘤介入栓塞治疗患者围手术期快速康复应用新进展1.云南大学附属医院(云南省第二人民医院)云南昆明 650021 2.广西医科大学第一附属医院广西南宁 5300213.云南省第一人民医院云南昆明 650034摘要:随着医学模式的逐步转变,现代的医学理念提倡以患者为中心。
近年来国内疾病谱的转变,脑血管病逐渐成为危害我国中老年人身体健康和生命的主要疾病。
探讨实施快速康复外科模式进行护理干预的可行性,就患者入院到手术前、手术中及手术后的动态过程中,医护患多方配合、协作整个过程,使患者减少手术应激及手术后并发症,缩短住院周期,降低医疗费用,不断提高护理质量。
从而达到减小手术后期的社会资源损耗。
神经外科手术因其难度大,时间长,并发症多,死亡率高,即将接受手术的患者往往出现不同程度的应激反应,这种应激反应贯穿整个围手术期。
降低手术患者应激反应依靠多学科,多专业合作,其中护理工作扮演了重要角色,加强围手术期的护理干预,有助于疾病的术后康复,缩短愈后时间,减少由于应激而导致患者产生的并发症。
提高护理工作效率,同样时间可以服务更多患者。
关键词:脑动脉瘤,介入治疗,快速康复外科,围手术期引言脑动脉瘤是脑动脉血管壁局部薄弱和血流冲击而产生脑血管瘤样突起,由于发病部位位于颅内,对颅内血管、神经、组织均有直接影响。
脑动脉瘤患者发病率占人群比例3%,目前,国内脑动脉瘤破裂后诊断率和治疗率占5-10%,未破裂治疗率比例占治疗动脉瘤的10%。
医药费则估计只是整个社会消耗的一小部分[1]。
总的社会负担,包括直接诊疗费,康复护理费用,病人家属住宿、误工费等社会资源,实际损耗没有办法精确估算。
而整个诊疗过程中,主要的经济和社会资源消耗,是在手术后恢复期。
手术后恢复的监测和护理,在整个诊疗环节是非常重要的一部分,甚至可以说与手术本身的重要性不相上下[2]。
1、对于脑动脉瘤的治疗,可以选择开颅动脉瘤夹闭手术和血管内栓塞治疗手术两种手术方式(1)1974年Serbinenko开创利用可脱球囊栓塞技术治疗颅内动脉瘤,随即该技术便在世界范围兴起。
神经内科介入治疗的现状与发展方向

神经内科介入治疗的现状与发展方向摘要:随着医学技术的不断发展,神经内科介入治疗作为一种新兴领域,在神经疾病的诊断和治疗中发挥着越来越重要的作用。
通过对脑卒中、脑血管畸形和颅内动脉瘤等重要领域的讨论,我们探讨了神经内科介入治疗的技术特点,包括经导管技术、影像引导技术以及支架和栓塞剂的应用。
此外,我们还分析了神经内科介入治疗的发展方向,包括器械改进、多学科协作的加强以及新技术的应用。
相信随着进一步研究和创新,神经内科介入治疗将持续提高神经疾病患者的生活质量,并为未来的临床实践提供更有效的治疗策略。
关键词:神经内科、介入治疗、现状、发展方向1.引言神经内科介入治疗是指通过经导管或者其他介入装置进入神经血管系统进行治疗性操作的一种方法。
随着神经内科介入治疗的不断发展,它已经成为神经疾病治疗中不可或缺的重要手段之一。
我们相信,通过深入研究和应用,神经内科介入治疗将持续推动神经医学领域的进步,为患者提供更有效、安全的治疗选择。
2.神经内科介入治疗的现状2.1 脑卒中介入治疗脑卒中是一种常见且危险的神经疾病,其发生与血管阻塞或破裂导致脑部供血不足有关。
传统的脑卒中治疗方法主要包括药物治疗和开颅手术,但这些方法在某些情况下存在局限性。
脑卒中介入治疗是一种通过经导管技术在血管内操作的微创治疗方法,已经成为脑卒中患者救治的重要手段。
在脑卒中介入治疗中,最常用的技术是血管内溶栓和机械取栓。
脑卒中介入治疗相对于传统手术具有许多优势,包括微创、恢复快、低创伤以及更好的预后。
然而,脑卒中介入治疗也存在一些风险和并发症,如颅内出血、血管损伤等。
因此,在选择治疗方法时,医生需要综合考虑患者的病情和个体特点,进行详细评估和决策。
2.2 脑血管畸形的介入治疗脑血管畸形是一种先天性异常,会导致脑内血管结构的异常增殖,容易发生出血。
传统的手术治疗对于某些复杂的脑血管畸形可能不够有效或高风险。
介入治疗则提供了一种更为安全、侵入性较小的选择,例如通过栓塞剂封闭异常血管以减少出血的风险。
血泡样动脉瘤血管内介入治疗新进展

血泡样动脉瘤血管内介入治疗新进展血泡状动脉瘤(blister-like aneurysm,BLA)是指动脉壁薄弱处形成的血管瘤,常见于脑组织供应血管,具有高度的破裂风险和死亡风险,临床治疗难度极大。
随着介入治疗技术的不断进步,采用内镜技术进行血管内介入治疗已成为治疗血泡样动脉瘤的有效手段。
近年来,介入治疗技术不断发展,取得了一系列创新性进展。
一、双微导管技术传统的单导管技术面临的问题是治疗过程中会影响到血管的血流,进而影响到治疗效果。
双微导管技术可通过两条小型的微导管同时进入病变动脉,仅医护人员的操作会对血流造成极小的影响,一定程度上提高了治疗的安全性。
而且,在进行血管内治疗时,双微导管技术也可利用微导管之间形成的互补性,实现血管内脆弱部位的修复,大大提高了治愈率。
二、远端蔓延性BLA的技术进展与传统的固定式血管内支架相比,可调节型支架能够更加适应BLA不规则的形态。
另外,加强影像学检测的同时,采用改进型支架材料以及掌握合适的植入深度,能够更好地支撑病损部位,防止因血管隆起而导致的血管瘤再破裂的可能。
对于宽颈BLA的患者,传统技术往往存在植入固定式支架时影响到周边血流的问题,因此应用单个支架进行治疗的效果不够满意。
而采用多个支架的“双支架”和“激光支架”技术,能够更好地垂直于血流流向立体支撑病损部位,避免了支架的重叠和堆叠,从而更有效地降低了治疗过程中的复发率和死亡率。
四、液流改善器技术液流改善器是一种可以将液体注射进入其内部而不泄漏出来的微型容器,通常通过导丝缝合在病损区域内复原病损血管结构。
这种技术可以对血管瘤进行密封治疗,能够防止在治疗过程中手术器械所产生的剪切创伤对血管壁的进一步损伤,降低血管再破裂的可能。
总之,血泡样动脉瘤的介入手术治疗技术得到了大力的推广和发展。
采用先进的介入手术技术,不仅能够提高治疗效果,还能有效降低手术风险和术后并发症,是目前治疗BLA的首选方法之一。
颅内动脉瘤介入治疗技术进展

颅内动脉瘤介入治疗技术进展作者:蔡邵帅李龙杨金庆来源:《中西医结合心血管病电子杂志》2015年第31期【摘要】颅内动脉瘤介入治疗技术在安全性、可靠性与治疗疗效上有出色表现,中要加强介入治疗技术的应用研究,进一步改进技术不成熟的地方,为更多动脉瘤患者治疗提供支持。
【关键词】颅内动脉瘤;介入治疗;适应症;进展颅内动脉瘤是发生几率较高的典型疾病,其发生主要是由于颅内动脉血管因先天异常或者后天损伤等致使血管壁损害,在血流动力学或者其他因素影响下出现异常膨出现象,从而成为人体颅内的“定时炸弹”。
介入治疗应用较为普遍治疗手段,比起传统开颅手术治疗无论是安全性、依从性还是患者耐受都有较高表现,确立了介入治疗的应用优势,现报道如下。
1颅内动脉瘤的介入治疗1.1颅内动脉瘤颅内动脉瘤发生病因较为复杂。
先天因素以先天性动脉瘤最为多见,发生几率80%~90%,后天因素以动脉硬化为主,几率在10%~15%左右,其余以感染性动脉瘤与外伤性动脉瘤为主。
颅内动脉瘤的发生有极大可能导致蛛网膜下腔出血,是中目前导致患者发生脑血管意外的前三名,好发于中老年女性。
有关颅内动脉瘤的发生机制尚不清晰,有部分研究提示其可能与颅内动脉管腔压力增高、管壁缺陷有关,高血压、血管炎与脑动脉硬化等也是典型危险因素,其余诸如情绪过度紧张、血压突然增高、妊娠晚期、过度疲劳等也会诱发颅内动脉瘤出血。
1.2介入治疗颅内动脉瘤介入治疗的普遍应用还是近十年问的事情,由于各类治疗专用支架及血流导向装置等的快速发展,介入治疗无论是安全性、疗效还是适应症都有了更好表现,在患者身体条件许可的前提下,选择介入治疗的几率越来越高,成为了部分颅内动脉瘤的首选疗法。
以可脱卸弹簧圈栓塞技术为代表治疗颅内动脉瘤,在微导管的指引下导入弹簧圈达到堵塞动脉瘤的疗效,无论是操作安全性还是治疗疗效都极为出众。
介入治疗主要以身体耐受差、无法实施开颅手术或者开颅失败患者等为主,介入治疗利用股动脉穿刺将微导管送入患者动脉瘤囊,配合不同材质弹簧圈致使囊内血流消失,从而消除再次出血风险,达到治疗目的。
颅内动脉瘤的治疗新进展

颅内动脉瘤的治疗新进展全文共四篇示例,供读者参考第一篇示例:颅内动脉瘤是一种比较常见的脑血管疾病,通常指的是血管壁在动脉分支处出现的囊状扩张。
颅内动脉瘤的治疗一直备受关注,随着医学技术的不断进步,针对颅内动脉瘤的治疗手段也在不断地完善和创新。
本文将就颅内动脉瘤治疗的新进展进行探讨。
介绍一种新的颅内动脉瘤治疗方法——介入治疗。
介入治疗是近年来逐渐兴起的一种在临床上应用的微创治疗方法,它通过在动脉血管导管引导下将支架置入颅内动脉瘤内,实现对动脉瘤的栓塞,从而达到治疗的目的。
相比传统的开颅手术,介入治疗具有创伤小、恢复快、并发症少等优点。
在近年来的临床应用中,介入治疗已经成为治疗颅内动脉瘤的一种重要手段,尤其是对那些位置较深、手术较为困难的颅内动脉瘤,介入治疗具有明显的优势。
随着介入技术的不断改进,支架材料的更新换代,介入治疗在治疗颅内动脉瘤方面的疗效和安全性得到了进一步提升。
介绍另一种新的颅内动脉瘤治疗方法——微创手术。
微创手术是指采用微小切口、显微镜下操作等技术手段进行的一种手术治疗方法。
在治疗颅内动脉瘤方面,微创手术可以通过更小的切口、更精细的操作,实现对动脉瘤的切除或修复,同时最大限度地减少对正常脑组织的损伤。
随着显微外科技术的不断发展,微创手术已经成为了治疗颅内动脉瘤的首选方法之一。
介绍一种新型的颅内动脉瘤治疗药物——内膜修复剂。
内膜修复剂是一种可以促进血管内皮细胞增生和血管内膜修复的药物,它的应用可以帮助动脉瘤的内膜修复,从而减少动脉瘤的破裂风险。
在临床上,内膜修复剂已经被广泛应用于治疗颅内动脉瘤,并取得了良好的疗效。
内膜修复剂的出现,为治疗颅内动脉瘤提供了一种全新的思路和选择。
总结一下颅内动脉瘤治疗的新进展。
随着医学技术的不断进步和创新,治疗颅内动脉瘤的手段也在不断丰富和完善。
介入治疗、微创手术、内膜修复剂等新型治疗手段的出现,为颅内动脉瘤的治疗带来了新的希望和机遇。
但需要注意的是,针对不同类型和不同位置的颅内动脉瘤,需要结合患者的具体情况和病情特点,选择合适的治疗方法。
分析介入栓塞治疗颅内动脉瘤的方法及其疗效

分析介入栓塞治疗颅内动脉瘤的方法及其疗效摘要目的分析介入栓塞治疗颅内动脉瘤的方法及其疗效。
方法130例接受诊治的颅内动脉瘤患者,按照随机数字法分为实验组(84例)与常规组(46例)。
常规组采用传统的开颅行动脉瘤颈夹闭手术进行治疗,实验组采用弹簧圈栓塞治疗。
对比两组患者的治疗效果。
结果实验组患者治疗总有效率(97.62%)显著高于常规组(82.61%),差异具有统计学意义(P<0.05)。
结论弹簧圈栓塞治疗颅内动脉瘤是一种安全、疗效显著且复发率低的治疗方式,按照动脉瘤的具体形态联合有效的栓塞技术可以显著提升动脉瘤栓塞的疗效,值得临床推广。
关键词介入栓塞;颅内动脉瘤;疗效;方法颅内动脉瘤是一种危害性极高的疾病,在临床中的致残率、病死率均比较高,破裂是导致自发性蛛网膜下腔出血的主要原因,其在出血占比当中高达90%。
首次出血之后存活的患者,假设动脉瘤未达到根本性的治疗,便极有可能面临再次出血的可能,同时伴随着出血次数的提升,病死率会逐渐提高,再次出血与脑血管痉挛等是引发患者致残、致死的主要因[1]。
传统的开颅实行動脉瘤颈夹闭手术创伤更大,同时风险比较高。
弹簧圈栓塞治疗动脉瘤具备低风险、微创、快速恢复等特点,在临床中有着非常快的普及速度[2]。
对此,本文以本院患者为例,探讨颅内动脉瘤患者的介入栓塞治疗效果,现报告如下。
1 资料与方法1. 1 一般资料在本院2015年2月~2017年1月患者中选择130例接受诊治的颅内动脉瘤患者作为本次研究对象,按照随机数字法分为实验组(84例)与常规组(46例)。
实验组患者中男40例,女44例,平均年龄(58.4±6.2)岁。
常规组患者中男26例,女20例,平均年龄(64.8±9.8)岁。
两组患者均接受动脉瘤手术治疗,同时排除张口困难、存在反流误吸因素的患者。
两组患者一般资料比较差异无统计学意义(P>0.05),具有可比性。
1. 2 方法常规组采用传统的开颅行动脉瘤颈夹闭手术进行治疗。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
颅内动脉瘤介入治疗的进展摘要:颅内动脉瘤是常见的脑血管疾病,发病率较高,仅次于脑梗塞和高血压脑出血。
除此之外,颅内动脉瘤的致残率和死亡率均比较高,随着检查技术的不断进步,尤其是数字减影血管造影(DSA )、磁共振血管造影(MRA )以及计算机断层扫描血管造影(CTA )技术的应用和发展,促使颅内动脉瘤的发现率明显上升。
流行病学统计发现,颅内动脉瘤平均年龄50岁的人群中总发病率为3.2%,50%为男性,随着年龄上升,女性所占比例增加。
对颅内动脉瘤采取何种有效的治疗方法成为临床研究的重要课题。
随着介入技术的不断完善和材料学研究的不断进展,颅内动脉瘤的介入治疗成为治疗动脉瘤的重要手段。
本文就颅内动脉瘤的治疗进展进行综述,介绍其发展过程、治疗方法和材料发展。
动脉瘤介入材料的进展颅内动脉瘤介入材料的发展经历了70年代的可脱性球囊,80年代的钨丝弹簧圈,90年代的铂金弹簧圈到目前的液体栓塞材料等多个阶段。
不断促进颅内动脉瘤介入栓塞技术的进步与发展。
针对动脉瘤介入治疗的安全性以及复发等问题,一些新兴材料孕育而生,现作如下介绍:1、弹簧圈技术1.1水解脱弹簧圈:目前应用的水解脱弹簧圈主要有Microvention 公司的Microplex 系列(MCS)、Hydrogel 系列弹簧圈(HES)和Cordis 公司的Trufill 系列弹簧圈(Trufill DCS)的第二代产品Orbit 弹簧圈。
其成篮时有明显的向心性填塞特点,空隙位于瘤体中部,便于弹簧圈放置,易于达到致密填塞;比GDC 更柔软,成型自然,对动脉瘤形态的顺应性更好,更有利于不规则、分叶状动脉瘤的填塞;同时其水压解脱方式更安全、可靠、迅速。
1.2 表面修饰及生物活性弹簧圈1.2.1 Matrix 铂弹簧圈 Matrix 弹簧圈30%为金属成分,70%为被覆的生物活性物质,相对于GDC 裸圈,Matrix 弹簧圈致血栓能力更强,能促进动脉瘤腔内纤维结缔组织增生,同时栓塞后动脉瘤的体积可随共聚物的吸收而缩小,在巨大动脉瘤的治疗中能缓解其占位效应。
1.2.2 纤毛弹簧圈 美国EV3公司生产的Nexus 弹簧圈于2005年通过FDA 认证,投入临床使用,此类弹簧圈通过在一级铂金圈丝间夹带聚乙丙交酯微丝,形成所谓的“纤毛”,在动脉瘤腔内交叉形成网格,通过增大与血液的接触面积,促进血栓的形成,同时能防止血栓的早期溶解,血栓再机化,从而减少了动脉瘤的复发率。
2、液体栓塞治疗颅内动脉瘤技术该治疗方法应用的液体栓塞剂是一种合成液:将CAP (醋酸纤维素聚合物)溶解在DSMO (二甲基亚砜)里,然后添加一定量的32i O B (三氧化二铋)。
DSMO 在CAP 与血液接触后会立即弥散,且在5min 内,CAP 会按照动脉瘤的大小和形态凝固。
Murayama 等人为降低远端栓塞的风险性则试着在球囊保护后再注入液体栓塞剂ONYX ,这一想法也得到Mswad 等人的实验验证。
分析液体栓塞剂的作用,主要是能够顺应动脉瘤的形态固化,使残留死腔减少,起到闭塞动脉瘤的作用。
但液体栓塞剂在进入动脉瘤腔后会出现栓塞毒性以及会向远处漂移,若能解决这一难题,使用液体栓塞剂治疗颅内动脉瘤则有很好的应用前景。
3、支架技术目前,常用的支架,按照释放方式可分为自动膨胀式支架、球囊扩张式支架、可回收式支架。
以上支架类型又包括:3.1 Neuroform stent: 由Boston 利用镍钛合金研发制作的超薄自膨式支架。
优点: 材质柔软性好,容易在弯曲的颅内血管通过并释放,释放后几乎不影响周围的动脉; 缺点: 太过柔软,其稳定性和支撑力不强。
3.2 Guidant 公司的颅内Neurolink 支架,其设计特点在于,支架材质为不锈钢,其在相对低压下可形成多个环,环之间连接少,这使得支架更加灵活,方便在术中转向及操纵。
3.3 带膜血管内支架( covered stent or stent- graft) : 又称人工血管,是在支架的表面覆盖一层超薄膜,薄膜可以是涤纶、聚四氟乙烯、聚乙醇酸( polyglycolic acid,PGA) 生物合成材料、静脉内膜及人造血管等。
3.4药物涂层支架: 主要有肝素涂层支架、紫杉醇支架、雷帕霉素支架、水蛭素涂层支架和一氧化氮及其衍生物涂层支架等。
药物涂层可预防血管再狭窄,是因其大幅度降低了术中导管对血管壁机械损伤造成的血管内膜增生,研究及观察显示,药物涂层支架提供了解决再狭窄的有效方案。
药物涂层支架存在缺点也不可忽视。
血管介入新技术随着技术水平的不断发展以及研究的不断深入,近年来,涌现了很多血管介入新手段和新技术,最具代表性的就是球囊再塑型技术和支架结合微弹簧技术。
1、球囊再塑型技术这一技术指的是在球囊保护下,在动脉瘤腔内填入弹簧圈的一项技术方法。
也就是将微导管置入动脉瘤腔内,然后在动脉开口处放置不可脱球囊,充盈球囊后再将瘤颈封闭,再通过微导管注入可脱弹簧圈,将球囊排空。
观察弹簧圈的稳定情况,若不稳定则进行调整,直至稳定为止,然后予以解脱,直至动脉瘤填塞满意。
该技术方法能有效提高弹簧圈的紧实度,从而提升完全栓塞率。
但也存在一定的缺陷,即球囊充盈后易造成载瘤动脉或动脉瘤破裂;过渡填充也会造成动脉瘤破裂;且载瘤动脉暂时性闭塞也易诱发缺血性脑卒中等。
但通过相关学者的报道,微弹簧圈治疗动脉瘤应做好适应症选择,可降低风险。
2、支架结合微弹簧圈技术该技术一般用于夹层动脉、梭形动脉瘤和宽颈动脉瘤。
指的是在支架保护环境下,在动脉瘤腔内填入弹簧圈的一种技术方法。
该技术又可分为分期式、平行式和顺序式三种。
其中,分期式是在放置支架约1 个月后再栓塞弹簧圈的方法,有利于固定。
平行式则先在动脉瘤腔内插入微导管,然后再在动脉瘤开口处架设支架,送入弹簧圈进行栓塞。
顺序式则先在动脉瘤开口处架设支架,然后使微导管穿过支架网眼达到动脉瘤腔内进程栓塞。
该技术也存在一些缺陷,如支架易诱导内皮增殖,具有潜在的致血栓性,易导致血管狭窄和痉挛等。
为解决这些问题,目前,国内外都智力于优化支架,应用一些涂层支架或放射性支架等,以有效减少内膜的增生和血栓形成。
3、血流重建技术(flow diversion)这个概念由2006年最先由日本的Fujimura等“提出,即通过支架植入改变流入动脉瘤内的血流方式,造成迟发性血栓来治疗动脉瘤。
血流重建和覆膜支架的治疗重点均在载瘤动脉,后者主要依靠覆膜实现血管的即刻解剖,但同时造成分支动脉的闭塞,而血流重建技术不易造成上述并发症。
目前常用的密网孔率血流重建支架包括Pipeline支架(EV3公司)和Silk支架(BALT公司)。
Lylyk等“报道使用Pipeline支架栓塞63枚动脉瘤,即刻栓塞率为8%,但18个月随访影像学完全栓塞率达95%。
但是支架形成血栓,支架释放后分支血管安全性等问题仍待进一步评估。
近来也有关于血管重建支架治疗后迟发型动脉瘤破裂及术后缺血事件发生的的报道,具体原因和机制在进一步探讨中,而其适应证目前也局限在其他方法难以处理的动脉瘤。
4 结论计算机科学、神经影像学、微创神经外科学、栓塞材料学等的发展促进了颅内动脉瘤介入治疗技术的发展,并取得了很大效果。
虽然依然存在很多不成熟的地方,但随着科研技术的不断进步和发展,今后介入治疗技术将会越加成熟,有望成为治疗颅内动脉瘤的首选。
参考文献[1] Moret J. Endovascular treatment of berry aneurysms by endosaccular occlusion[J]. Acta Neurochir Suppl ( Wien ) ,1991,53: 48 - 49 [2]田洪,袁刘磊.颅内动脉瘤介入治疗术中并发症的处理[J].介入放射学杂志,2013,22(02):166-168.[3]冯正健,袁伍益,袁戈等.颅内动脉瘤血管内介入治疗[J].河北医学,2010,16(12):1481-1482.[4]顾斌贤,李明华,王武.弹簧圈血管内栓塞颅内动脉瘤危急事件中支架的应用[J].介入放射学杂志,2011,20(02):93-96.[5]王运华,翟丽娟,崔庆轲等.可膨胀水凝胶弹簧圈在颅内动脉瘤急性破裂期栓塞中的应用[J]中华放射学杂志袁2012,46(05)院453-455.[6]张全斌,孙继平,张翔等.Micrus 弹簧圈治疗急性破裂颅内动脉瘤的初步体会[J].中华神经外科杂志袁2012,28(07):659-661[7] Molyneux AJ,Cekirge S,Saatci I,et al. Cerebral aneurysm multicenter European Onyx( CAMEO) trial: results of a prospective observational study in 20 European centers[J].AJNR,2004,25( 1) : 39 - 51.[8] Moret J,Cognard C,Weill A,et al. Reconstruction technic in the treatment of wide-neck intracranial aneurysms. Long-term angiographic and clinical results[J]. J Neuroradiol,1997,24 ( 1) : 30 - 44.[9]黄鑫,杨鹤,翟秀伟等.双微导管技术在颅内动脉瘤栓塞中的应用研究[J].齐齐哈尔医学院学报,2011,32(03):407-408.[10]刘春波,王穗暖,宣井岗,等.宽颈动脉瘤血管内辅助栓塞技术的介入治疗[J].临床神经外科杂志,2012,09(02):71-73.。
