弥漫大B细胞淋巴瘤的影像学诊断与疗效评估
弥漫性大B细胞淋巴瘤(2021年版)

弥漫性大B细胞淋巴瘤一、概述弥漫性大B细胞淋巴瘤(DLBCL)是一种来源于成熟B细胞的侵袭性肿瘤,是最常见的非霍奇金淋巴瘤类型,占到全部非霍奇金淋巴瘤的25%。
具有很大的异质性,2016年WHO分类中列出了下列弥漫大B细胞淋巴瘤亚型:o非特指型▪生发中心B细胞亚型▪活化B细胞亚型▪无法分类o富T/组织细胞的大B细胞淋巴瘤o原发纵隔大B细胞淋巴瘤o血管内大B细胞淋巴瘤o原发中枢神经系统弥漫大B细胞淋巴瘤o原发皮肤弥漫大B细胞淋巴瘤,腿型o EB病毒相关弥漫大B细胞淋巴瘤,非特指型o慢性炎症相关的弥漫大B细胞淋巴瘤还存在交界性的淋巴瘤亚型:●高级别B细胞淋巴瘤伴有MYC 和BCL2和/或BCL6重组,及高级别淋巴瘤非特指性。
●B细胞淋巴瘤不能分类型,介于DLBCL 和经典霍奇金淋巴瘤。
二、诊断及鉴别诊断(一) 临床表现1. 症状:淋巴结(累及淋巴结)或结外(累及淋巴系统外的器官或组织)症状:任何淋巴结外部位都可能累及。
患者通常出现进行性快速肿大无痛性肿物,颈部或腹部多见,大多数患者首次就诊时即为疾病晚期;真正的局部孤立性疾病不常见。
淋巴结外累及根据累及部位不同出现相应症状,常见的有:胃肠道、中枢神经系统、骨骼。
也可以在肝脏、肺、肾脏或膀胱等罕见部位发生。
可以出现疾病或治疗相关的肿瘤溶解综合征,是肿瘤细胞内容物自发释放或由于化疗反应而释放到血液中,引起电解质和代谢失衡,伴有进行性系统性毒性症状、心律失常、多器官衰竭、癫痫发作和死亡。
2. 体格检查:可触及相应部位淋巴结肿大(通常在颈部、腋窝或腹股沟);发热(>38℃);不明原因的体重减轻(B症状;定义为6个月内体重减轻10%);肝大;脾大。
3.病理学检查:确诊DLBCL,需要进行病灶部位的活检,可以通过手术切除淋巴结或结外组织获得标本。
并对肿瘤进行显微镜下形态学和免疫组化分析,确定弥漫大B细胞淋巴瘤,并进行分类:1)免疫组化:生发中心B细胞来源(GCB)、非生发中心B细胞来源(non GCB)鉴定;C-MYC、BCL-2、BCL-6表达水平;Ki-67以及EBER结果2)FISH检查:应该对所有DLBCL患者进行双/三打击淋巴瘤检查,处于医疗资源节约的目的,临床针对C-MYC表达≥40%或Ki-67≥90%的患者需完善MYC、BCL-2、BCL-6的FISH检查4.实验室检查:全血细胞分类计数可用于初步评估骨髓功能;血清乳酸脱氢酶;肝肾功能评估;HIV和乙型肝炎病毒感染的血清学检测;监测尿酸水平,发现肿瘤溶解综合征。
原发性颅脑弥漫大B细胞性淋巴瘤的MRI诊断分析

极 易 误 诊 。本 文 回顾 性 分 析 1 7例 经 病 理 和 免 疫 组 化 证 实 的 原 发 性 颅 脑 弥漫 大 B细 胞 性 淋 巴 瘤 的 l 临床 及 MR 资 料 , 结 合 国 内外 文 献 , 探讨其 影像 学特 征 , 旨在 提 高 对 原 发 性 颅 脑 弥
漫 大 B细 胞 性 淋 巴瘤 的认 识 及 诊 断 水 平 。
1 0 4 ms ) ; 矩阵 2 5 6 ×2 5 6 , 层厚 6 mm, 层距 1 mm。
原 发 性 颅 脑 弥 漫 大 B 细胞 性 淋 巴瘤 , 是 一 种 少 见 的 中枢
神经系统恶性肿瘤 , 约 占淋 巴瘤 的 1 左右, 脑肿瘤 的 0 . 3 5
~
1 . 5 , 临床表现 无特 异性 , 影 像 学表 现多 样化 , 在 临 床 上
( 广 西 医科 大 学 第 一 附 属 医 院放 射 科 南 宁 5 3 0 0 2 1 )
摘 要 目的 : 分 析 原 发 性 颅 脑 弥 漫 大 B细 胞 性 淋 巴瘤 的 MR I 表现 , 以 提 高 该 病 的诊 断 率 。方 法 : 回 顾 性 分 析 经 手 术 病 理 及 免
囊变的有 1 2 个, 1 个有 出血 , 病灶周围可见轻到重度水肿带 。病灶 多位 于大脑各叶深部脑 白质 区, 易累及基底节区 、 胼胝体 、 透
明 隔 及 室 管 壁 。增 强 扫描 病 灶 多呈 不 规 则 团 块 状 、 结节状明显均 匀强 , 可见 “ 尖角征” 及 “ 脐 凹征 ” 。原 发 于 颅 骨 的淋 巴瘤 , 颅
疫组化证实 的 1 7 例 原 发 性 颅 内淋 巴瘤 患 者 的 临床 资 料 及 影像 学 资 料 , 1 7例 术 前 行 MR I 平 扫 及 增 强 扫 描 。结 果 : 病灶单发 1 1
老年弥漫大B细胞淋巴瘤患者的临床特征及疗效分析

第 44 卷第 4 期 2023 年 4 月安徽医学Anhui Medical Journal老年弥漫大B 细胞淋巴瘤患者的临床特征及疗效分析蒋鑫露 倪金菊 丁凯阳[摘 要] 目的 探讨老年弥漫大B 细胞淋巴瘤(DLBCL )患者的临床特征及总体疗效,并对比使用含与不含蒽环类药物方案的疗效差异。
方法 回顾性分析2017年1月至2021年12月安徽省立医院西区血液科初治的130例老年(年龄≥65岁)DLBCL 患者的临床资料,对患者的临床特征及实验室指标进行分析,同时结合电话随访结果,进行生存和预后影响因素分析。
结果 130例患者,中位年龄71(68,75)岁,男女比例1.13∶1,78例(60%)病理亚型为非生发中心B 细胞型 (non-GCB ),91例(70%)Ann-Arbor 分期Ⅲ/Ⅳ期,100例(76.9%)国家综合癌症网络预后指数 (NCCN-IPI )评分4~8分,75例(57.7%)初诊时血清乳酸脱氢酶 (LDH )高于正常值。
所有患者初始治疗总有效率(ORR )77.7%,3年总生存率和3年无进展生存率分别为57.5%和41.2%。
含蒽环类药物化疗组和不含蒽环类药物化疗组,ORR 分别为79.1%、70%,2年总生存率分别为72.1%、59.5%,2年无进展生存率分别为53.1%、27.8%,差异有统计学意义(P <0.05)。
40.7%的患者出现了Ⅲ~Ⅳ级血液学毒性,非血液系统方面,感染最常见(15.4%)。
单因素Cox 分析提示,细胞起源、Ann Arbor 分期、ECOG 评分、NCCN-IPI 评分、LDH 升高及3~5疗程疗效为预后相关因素。
多因素Cox 分析显示,3~5疗程疗效(HR =9.040,95%CI :3.741~22.002)为独立预后因素。
结论 老年DLBCL 患者的临床生物学及病理呈现高度侵袭性,化疗耐受性差,总体预后较差,不良反应率较高,蒽环类药物的应用可以改善患者预后。
弥漫性大B细胞淋巴瘤(2021年版)

弥漫性大B细胞淋巴瘤(2021年版)和BCL-2、BCL-6基因的重组可以采用FISH检查进行筛查。
二)鉴别诊断与其他非霍奇金淋巴瘤类型、霍奇金淋巴瘤、转移性肿瘤、结核等淋巴结疾病进行鉴别诊断。
三、治疗一)化疗R-CHOP方案是目前最常用的化疗方案,包括环磷酰胺、多柔比星、长春新碱、泼尼松和利妥昔单抗。
对于高危患者,可以考虑添加其他药物,如替加氟、利妥昔单抗-甲氨蝶呤-长春新碱-替加氟(R-MCP)等方案。
对于年龄大于60岁的患者,可以考虑采用R-miniCHOP等弱化方案。
二)放疗对于局部病变或治疗后残留病灶,可以考虑采用放疗治疗。
三)干细胞移植对于高危或复发/难治性DLBCL患者,可以考虑进行干细胞移植治疗。
四)靶向治疗针对不同的分子靶点,如CD20、BCL-2、BTK、PI3K等进行靶向治疗,如利妥昔单抗、伊布替尼、阿伦单抗等。
五)其他治疗包括肿瘤溶解综合征的处理、疼痛控制、抗感染治疗等。
四、预后DLBCL的预后因患者年龄、病情分期、治疗反应、分子生物学标志物等因素而异。
总体来说,5年生存率为60%-70%。
高危患者的预后较差,需要密切随访和积极治疗。
为了完善MYC、BCL-2、BCL-6的FISH检查,需要对表达≥40%或Ki-67≥90%的患者进行检查。
实验室检查包括全血细胞分类计数、血清乳酸脱氢酶、肝肾功能评估、HIV和乙型肝炎病毒感染的血清学检测以及监测尿酸水平以发现肿瘤溶解综合征。
骨髓检查需要进行骨髓活检,除非是DLBCL累及的情况。
对于有中枢神经系统淋巴瘤高危因素的患者,需要进行腰椎穿刺术以完成脑脊液检查。
肿瘤溶解综合征的实验室表现包括高尿酸血症、高磷血症、低钙血症以及高钾血症。
影像学检查方面,PET/CT检查是首选,如果无法行PET-CT检查,则可以进行颈胸腹盆部增强CT检查。
Ann Arbor分期是评估淋巴瘤疾病分期的标准,分为早期和晚期。
诊断方面,弥漫大B细胞淋巴瘤的特征是肿瘤性大B淋巴细胞的弥散性增殖,正常组织结构完全或部分破坏。
弥漫大B细胞淋巴瘤的诊断预后和治疗

DLBCL是欧美发病率最高的NHLDLBCL 的诊断预后和治疗--江苏省人民医院经验南京医科大学第一附属医院江苏省人民医院血液科范磊徐卫李建勇DLBCL WHO Classification (2008)金陵淋巴肿瘤协作组(JLSG)B-NHL构成江苏18家医院调查2007-2013年5147淋巴瘤Diffuse large B-cell lymphoma (DLBCL), not otherwise specified (NOS)Common morphologic variantsCentroblasticImmunoblasticAnaplasticMolecular subgroupsGerminal-centre B-cell-like (GCB)Activated B-cell-like (ABC)Immunohistochemical subgroupsCD5-positive DLBCLGerminal-centre B-cell-like (GCB)Non-germinal-centre B-cell-like (Non-GCB)DLBCL subtypesT-cell/histiocyte-rich large B-cell lymphomaPrimary DLBCL of the CNSPrimary cutaneous DLBCL, leg typeEpstein-Barr virus–positive DLBCL of the elderlyOther lymphomas of large B cellsPrimary mediastinal(thymic) large B-cell lymphomaIntravascular large B-cell lymphomaDLBCL associated with chronic inflammationLymphomatoid granulomatosisALK-positive DLBCLPlasmablastic lymphomaLarge B-cell lymphoma arising in HHV8-associated multicentric Castleman diseasePrimary effusion lymphomaBorderline casesbetween DLBCL and Burkitt lymphomabetween DLBCL and classical Hodgkin lymphomaAnn Arbor分期(改良)Ann Arbor分期系统最初为HL设计,而对于NHL在预后判断存在局限性国际预后指数(IPI)●鉴于Ann Arbor分期不能准确评估患者的OS,基于对1982-1987年间2031例侵袭性NHL淋巴瘤患者的回顾性分析,IPI被制定并用于对治疗效果做出预测。
中国弥漫大B细胞淋巴瘤诊断与治疗指南

中华血液学杂志2013-10-14分享弥漫大B细胞淋巴瘤(DLBCL)是成人淋巴瘤中最常见的一种类型,并且是一组在临床表现和预后等多方面具有很大异质性的恶性肿瘤。
其发病率占非霍奇金淋巴瘤(NHL)的31%~34%,在亚洲国家一般大于40%。
我国2011 年一项由24 个中心联合进行、共收集10 002 例病例样本的分析报告指出,在中国DLBCL占所有NHL的45.8%,占所有淋巴瘤的40.1%。
作为一种侵袭性NHL,DLBCL的自然病程相对较短,但一定比例的患者可以在接受恰当治疗后得到治愈。
既往,DLBCL的治疗以化疗为主,患者在接受包含蒽环类药物的联合化疗后,约1/3 患者生存期在5 年以上。
利妥昔单抗联合化学治疗方案的出现进一步将DLBCL患者的长期生存率明显提高。
而PET-CT引入疾病评估体系后,能更精确地指导临床的治疗和判断疾病的预后。
现参照《ESMO弥漫大B细胞淋巴瘤诊断、治疗和随访的临床推荐》以及《NCCN肿瘤学临床实践指南非霍奇金淋巴瘤分册》,并结合中国的实际情况,我们制订了本指南。
一、定义DLBCL 是肿瘤性大B淋巴细胞呈弥漫性生长,肿瘤细胞的核与正常组织细胞的核大小相近或大于组织细胞的核,通常大于正常淋巴细胞的2 倍。
在WHO 的2008 年分类中,根据组织形态学改变将DLBCL分为中心母细胞型、免疫母细胞型以及间变型,特殊的少见亚型如纵隔大B细胞淋巴瘤、血管内大B细胞淋巴瘤和富于T细胞/组织细胞型等。
二、诊断、分期及预后1.诊断:DLBCL依靠活检组织病理学和免疫组化分析明确诊断。
需要针对CD20、CD3、CD5、CD10、BCL-2、BCL-6、GCET1、FOXP1、IRF4/MUM1、Ki-67 及CD21 进行检测。
某些病例可选做cyclin D1、κ/λ、CD138、EBV、ALK、HTLV1等。
疑有病变的淋巴结应尽量完整切除行病理检查,细针穿刺或粗针穿刺活检一般不适用于初发淋巴瘤的诊断。
中期PET-CT检查在评价弥漫大B细胞淋巴瘤患者化疗反应及预后中的价值

・343・
治疗,中期PET-CT检查结果与患者的PFS和OS显著相关 (P=-0。000,P=0.000);尽管此研究有治疗前PET-CT显像资 料,却只是对中期PET-CT结果分为PET-CT阳性组和阴性 组,而治疗效果达到部分反应患者尽管PET-CT表现为阳性, 继续治疗能达到较好的预后,因此,部分反应患者的疗效及 预后将降低中期PET-CT的评价作用。本研究我们通过2次 显像结果对比分析,对部分反应患者进行单独分析,将患者 分成完全反应、部分反应和无反应组,完全反应组即中期 PET-CT结果阴性,部分反应组和无反应组则均为PEToCT结 果阳性。尽管完全反应组CR率高于部分反应组(85.7%对 60.0%),但两者差异无统计学意义(尸t0.084);而同样中期结 果均为阳性的部分反应组和无反应组,但两者的CR率差异 有统计学意义(P=-0.010)。因此,在化疗前及化疗中期均应 行PET-CT检查,对比分析2次显像肿瘤负荷的变化,能更加 精确地评价肿瘤对化疗的反应。 近年来,随着PET及PET-CT被引入淋巴瘤的疗效评价 标准之中,愈来愈多的研究试图通过治疗中期PET-CT的评 估来预测总体预后,为将来的提前干预奠定基础・”,。但是中 期PET-CT结果能否准确预测DLBCL患者的预后,存在一定 的争议。Chow等““对76例DLBCL患者的化疗中期
Байду номын сангаасresponse,
代谢完全缓解)(中期PET-CT阴性患者100例),延迟mCR (中期PET-CT阳性、治疗后PEToCT阴性患者35例)和从未 mCR(中期PET-CT及治疗后PET-CT均阳性患者20例),结 果提示:与中期PET-CT阳性的患者相比,早期mCR组患者 的CR率较高(93%对62%,P<0.01),但两组PFS(P=-0.070)与 OS(P=0.240)差异无统计学意义;另外,早期mCR组与延迟 mCR组患者PFS(P=-0.200)与OS(P=0.840)差异也无统计学 意义。 本研究结果显示中期PET-CT结果阴性的完全反应组与 结果阳性的部分反应组2年PFS率和3年OS率的差异均无 统计学意义,与无反应组比较差异均有统计学意义;而部分
【读片时间】第1606期:脑及脑膜弥漫性大B细胞淋巴瘤
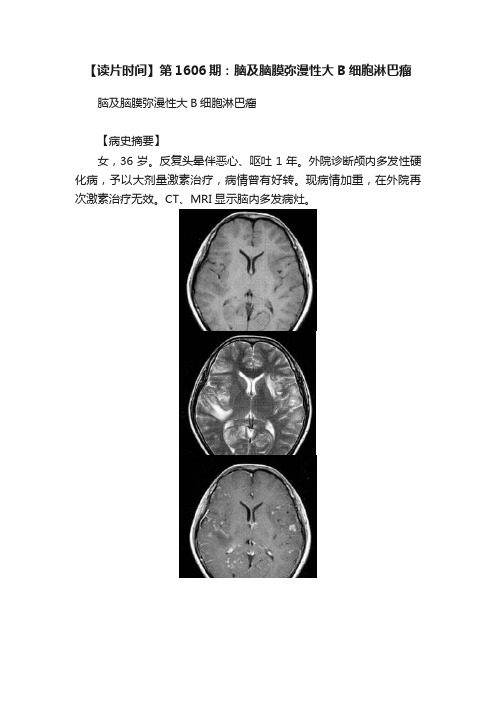
【读片时间】第1606期:脑及脑膜弥漫性大B细胞淋巴瘤脑及脑膜弥漫性大B细胞淋巴瘤【病史摘要】女,36岁。
反复头晕伴恶心、呕吐1年。
外院诊断颅内多发性硬化病,予以大剂量激素治疗,病情曾有好转。
现病情加重,在外院再次激素治疗无效。
CT、MRI显示脑内多发病灶。
【影像表现】图A〜D分别为MR轴位T1WI、T2WI、增强轴位T1WI、增强冠状位T1WI,颅内两侧大脑表面、皮质下及小脑广泛的散在小片状及小结节状稍长T1、稍长T2的异常信号,脑沟变浅或消失。
增强后病变区见多发结节状强化,结节大小不等,境界清晰。
图E〜I为2个月后复查图像,分别为MR轴位T1 WI、T2WI、增强轴位、增强T1WI冠状位和矢状位,病灶数量及大小均增加,病变累及两侧基底节,病灶周围水肿较前加重,有轻度占位效应,结节中央出现少许坏死的液性信号,中线结构居中。
增强扫描后病灶明显强化,呈团块状、结节状及环状,结节坏死与实性部分交界区强化程度较结节其他部分更明显,脑沟内也见条状、点状及小结节状强化。
【影像征象分析】病灶广泛分布于幕上、幕下浅表脑组织、软脑膜表面和基底节。
稍长T1、稍长T2信号,部分病灶有囊变,未见明显钙化、出血,病灶周围水肿较轻,轻度占位效应。
明显结节状、环状强化。
与之大致符合的病变见如下所述。
1.多发性转移瘤多见于中老年人,有原发肿瘤病史,病灶多位于皮髓质交界处,可累及脑膜。
常为小瘤灶,周围大水肿,增强呈环状或不均匀强化。
本例病灶分布以脑浅表部位及脑膜为主,除水肿较轻外,符合以脑膜为主、脑内为次的转移瘤表现。
因此,脑膜脑转移瘤为首先考虑。
2.神经胶质瘤不同级别的胶质瘤其表现不同。
明显强化的胶质瘤多为Ⅱ级以上,瘤体大小不一,瘤周水肿及占位效应较重,可合并坏死、囊变、出血,呈不均匀强化。
多发病灶者为胶质瘤病,罕见,一般多位于大脑半球。
本例发病部位及影像表现与上述不符。
3.脑膜瘤病少见,多分布于脑表面,是具有明显特征的脑外肿瘤。
PETCT在弥漫大B细胞淋巴瘤中的价值

CASE:男,58岁,发现左颈部包块1+月
全身多发淋巴
结增大,糖代 谢增高, SUVmax约为 26.4。
“左颈部淋巴结”
穿刺免疫组化提 示:弥漫大B细 胞淋巴瘤。
18F-FDG
PET/CT在DLBCL分期中的价值
传统影像学手段+查体=常常漏诊/误诊、分期不准确、不
能指导治疗
准确诊断DLBCL对于选择合理治疗方案及判断预
后至关重要。
传统影像学诊断手段:超声、CT、骨扫描等
PET/CT优势
目前惟一采用解剖+功能显像的技术 一次性全身成像、多系统脏器功能成像
对于DLBCL具有高敏感性、高特异性的优点
准确诊断、分期、疗效评价及预后等提供了全新途径
淋巴肿瘤组织的代谢高、无氧酵解增强,18F-FDG在淋巴
PET/CT独特优势 总体:诊断符合率提高>单纯PET+单纯CT
结外病灶: 对于头颅 骨骼 肌肉 乳腺 肺 肠道 胃 胰腺及脾脏等结外 病灶的确诊具有明显优势 结内病灶: ①淋巴瘤的恶性程度与淋巴结的18F-FDG摄取水平相关 ②SUVmax的水平对于做出更加明确的诊断 有限 ③相关研究提示Ki-67(标记细胞增殖状态的抗原)与 SUVmax的关系表明SUVmax对NHL有预后价值
等使细胞内LDH释放增多,LDH水平可反映淋巴瘤的增殖
活性及肿瘤负荷,但SUVmax仅能反映肿瘤细胞增殖活性, 但相关研究结果示LDH水平与SUVmax未见相关性。
与PET/CT相关在研预后指标
MTV是具有高代谢的肿瘤体积
TLG是肿瘤内MTV与SUVmax的乘积,可反映肿瘤负荷 相关结果研究示上述指标均与LDH水平呈正相关 而且,治疗前PET/CT所示MTV及TLG指标具有预后价值 但这两个指标的测定延长,蓄积量增高,PET/CT检查显 示过度摄取18F-FDG
老年弥漫大B淋巴瘤的治疗

心理问题
老年患者可能存在焦虑、 抑郁等心理问题,需关注 其心理健康,加强心理支 持。
03
治疗策略
化学治疗
化学治疗是老年弥漫大B淋巴瘤的主要治疗手段之一,通过使用化疗药物杀死癌细胞, 达到缓解病情和延长生存期的目的。
常用的化疗药物包括环磷酰胺、长春新碱、阿霉素等,根据患者的具体情况制定个 性化的化疗方案。
针对不同患者的个体差异,制 定个性化的治疗方案,以提高 治疗效果和患者的生存率。
根据患者的生理特点和肿瘤特 性,优化药物的剂量和给药方 式,降低毒副作用和不良反应 的风险。
综合考虑患者的意愿和价值观, 制定符合患者需求的个体化治 疗方案,提高治疗的可接受性 和生活质量。
治疗方案优化的策略
综合治疗
结合手术、放疗、化疗等多种治 疗手段,根据患者的具体情况进 行合理搭配,以达到最佳的治疗
和疗效。
04
治疗方案的选择与优化
治疗方案的选择依据
肿瘤分期
根据肿瘤的扩散程度,选择适合 的局部治疗或全身治疗策略。
患者身体状况
评估患者的整体健康状况,包括年 龄、体能、合并症等,以确定治疗 方案的安全性和可行性。
病理组织学特征
根据肿瘤细胞的形态、免疫表型等 特征,选择针对性的治疗方案。
个体化治疗的重要性
康复训练
生活方式调整
根据患者具体情况,制定个性化的康复训 练计划,促进患者身体功能恢复。
指导患者养成良好的生活习惯,如规律作 息、适量运动、保持良好的心态等。
社会支持
精神支持
鼓励患者积极参与社会活动,与家人和朋 友保持联系,提高社交能力。
关注患者的心理健康,提供心理疏导和支 持,帮助患者树立战胜疾病的信心。
效果。
夏瑞祥-弥漫大B淋巴瘤诊

国际预后指数
IPI用于判断侵袭性淋巴瘤预后
Five factors:
age (≤60 years vs. >60years), lactate dehydrogenase (LDH) value (≤upper limit of normal [ULN] vs. > ULN), performancestatus (Eastern Cooperative Oncology Group [ECOG] 0, 1 vs. >1), Ann Arbor stage (I/II vs. III/IV) the number of extranodal involvements (0, 1 vs. >1).
化疗时代的标准:CHOP与其他方案的比较
(%) 100
总
生 存
80 60 40 20 0
CHOP m-BACOD ProMACE-CytaBOM MACOP-B
率
At risk 225 223 233 218
Deaths 88 93 97 93
3-year OS 54% 52% 50% 50%
谢!
一线巩固治疗
高危患者达到CR后可考虑进行大剂量化疗+自体干细胞移植;
DLBCL复发后治疗推荐
年轻患者,应用R+铂类为基础的化疗;
对于化疗敏感患者,缓解后采用 HDT/ASCT进行巩固性治疗; 不适于HDT/ASCT者,选择铂类和/或吉 西他滨为基础化疗,推荐进入临床试验。
ASCT能显著增加复发DLBCL的DFS
治疗后PET:
弥漫性大B细胞淋巴瘤的诊断与治疗现状和进展

三、发病机制2
根据基因表达谱将DLBCL分为三种组织学不易区分的分子 亚型 活化B细胞样(activated B—cell—like,ABC) 生发中心B细胞样(germinal centreB—cell—like,GCB) 和原发性纵隔B细胞淋巴瘤(primary mediastinal B-cell lymphoma,PMBL) 这些亚型在基因表达上存在不同,由不同阶段的B细胞产 生明显的分化产生。 不同的基因变异表达表明恶性程度不同 三种亚型在临床表现,化疗有效率和对靶向治疗的反应等 方面存在差异。基于以上原因,我们将每种亚型都视为单 独的肿瘤。
Ki-67增殖指数一般大于40%,部分病例可高达90%以上
细胞遗传学
根据DLBCL生物学行为与预后可以将其分为多个 亚组,表明它仍然是一种异质性的疾病
与其他B细胞来源的NHL相似,大多数DLBCL病 例有免疫球蛋白重链和轻链基因的重排,常见可 变区的体细胞突变。Bcl-2基因易位,即t(14;18), 在DLBCL中的阳性率为20%~30%。Bcl -6基因易 位的发生率最高可达30%~40%
仅靠临床特点难以将PMBL与其他亚型区别开来,但是基因表达分析 加以鉴别。
PMBL基因表达的标记中含一种与霍奇金淋巴瘤有关的分子。霍奇金 淋巴瘤可能也是起源于胸腺B细胞。但是,这两种淋巴瘤不同之处在 于PMBL一般表达成熟B细LBCL诊断中的应用价值(1)
少数患者存在c-myc基因重排 推测DLBCL中恶性淋巴细胞的来源为生发中心细 胞或生发中心后细胞。
三、发病机制1
DLBCL同其他恶性肿瘤一样,发病机制是 复杂的多步骤过程,在这一过程中,多基 因病变逐渐累积,形成恶性克隆
弥漫性大B细胞淋巴癌 病理诊断及鉴别诊断

• 简述:它是弥漫性增生的大B细胞恶性肿瘤,是一组异质性的侵袭性淋巴瘤,约占所有NHL的30%~40%, 是最常见的NHL类型。该肿瘤除原发于淋巴结,还可原发于结外任何部位,如纵膈、胃肠道、皮肤、骨 和脑等;也可以是其他惰性淋巴瘤发展和转化而来,称继发性的,如小淋巴细胞淋巴瘤、滤泡性淋巴瘤、 结节性淋巴细胞为主型霍奇金淋巴瘤。
6. 间变性大细胞淋巴瘤 形态上难以区分,必需借助于免疫组化染色。严格意义上的间变性大细胞淋巴瘤是T细胞或裸细胞性淋
巴瘤,所以应该表达T细胞的表面标记物或非T非B表达。如果表达B细胞标记物,可能是DLBCL的变异型。
病理诊断
• 典型的免疫表型: • 泛B细胞表型:CD45+、CD20+、PAX5+、CD3-、CD79a+ • 泛T细胞表型:CD3+、CD45Ro+、CD43+ • 生发中心型:CD10+或Bcl-6+,IRF4/MUM1• 非生发中心型:CD10-、IRF4/MUM1+;或Bcl-6-、IRF4/MUM1-
• DLBCL在淋巴瘤分类中的位置
病理诊断
• 胃镜活检病理诊断:非霍奇金淋巴瘤,类型考虑为弥漫性大B细胞淋巴瘤(生发中心样型)。病理送至 血液科专家会诊,考虑:非霍奇金恶性淋巴瘤。免疫酶标160834支持诊断:CD79a+++,CD20+++, CD3-,CD45Ro-,CD10++,CyClinD1-,CD38-,MUM1-,Bcl-6+,Bcl-2+,CKpan-,Ki67+60%,P53+10%。
鉴别诊断
5. 坏死性淋巴结炎 坏死性淋巴结炎是一种自限性淋巴结炎,通常发生于青年患者,颈部常见,活化的淋巴细胞增生活跃,可 出现明显核不规则折叠,易将其误诊为大细胞淋巴瘤。如果坏死灶周围出现活化的淋巴细胞,缺乏淋巴结 周围组织受累,大量的核碎片以及大量巨噬细胞,新月形核,支持坏死性淋巴结炎的诊断而非大细胞淋巴 瘤。
弥漫大B淋巴瘤全

男,64岁
来源:CT imaging of malignant retroperitoneal tumors, DOI: 10.1594/ecr2018/C-2682
4. 鉴别诊断
2. 神经鞘瘤 腹膜后神经鞘瘤起源于腹膜后神经组织,多为良性,偶有恶性,2040岁多见 肿瘤好发部位多见脊柱两侧盆腔骶前等神经组织丰富部位 囊变多见,可见出血 强化较多样,均匀或不均匀中等强化,也可出现不均匀的间隔样强化, 实性成分进行性延迟强化 靶征,中心较边缘强化显著,具有特征性
在某些患者进行放疗;
初始大肿块(>7.5 cm) 部位放疗
R-CHOP 方案 6 个疗程 ± 受累野放疗
晚期弥漫大B细胞淋 巴瘤
R-CHOP 方案或 RDA-EPOCH 方案
初始大肿块(>7.5cm) 部位放疗
5. 治疗
对于高龄或不适合标准化疗的患者 R-GemOx、 RminiCHOP、 RCDOP、 R-CEPP、 R-GCVP 等 或靶向治疗为主的方案
感谢观看
汇报 : XXX
02. 病理学检查
肿瘤细胞为大的转化淋巴细胞,体积在不同的病例或同一病例中可有很大不同, 核大于反应性组织细胞的核。但在一些病例中,核中等大小,造成与Burkitt(伯基 特)样淋巴瘤鉴别困难。核呈圆形、锯齿状或不规则折叠,染色质空泡状或粗颗粒 状,常有核仁,大小不等、嗜碱或嗜酸性、一个或多个。胞浆中等量或丰富,可 透明、淡染或嗜双色。 一些病例中的瘤细胞呈浆细胞样:嗜碱性、嗜派洛宁,伴有淡染的核周高尔基空晕。 可有嗜碱性胞浆碎片,与炎症反应中的"浆细胞小体"不易区分。可见类似于R-S细 胞的多叶核细胞或奇异细胞。核分裂像易见。
疑难病例讨论
弥漫性大B细胞淋巴瘤
淋巴瘤病理诊断报告的解读和评价

病理医生的主观性
美女变老妪的速度
2011-3-19 2011-
2011-3-19 2011-
差别往往躲在深 邃的目光之后
2011-3-19 2011-
临床因素
申请单 标本
2011-3-19 2011-
2011-3-19 2011-
申请单
淋巴瘤病理诊断需要临床提供的重要信息:
患者年龄,性别 病史:发热时间,伴随症状,诱因,治疗以及反应; 肿大淋巴结部位、数目、持续时间、质地、融合与否 肝脾肿大? T 实验室检查:血常规,免疫球蛋白,T细胞亚群, EBV相关检查,等等 EBV
2011-3-19 2011-
2011-3-19 2011-
会诊意见不一致的病理报告
原因分析:资讯不完整,病例不典型,技 术(切片,染色,免疫组化)受限,病理 医师的主观性 对策:CPC,重新活检,治疗观察 加强沟通,互相理解,互相支持。
2011-3-19 2011-
谢谢!
2011-3-19 2011-
CD20,EMA (罕见)
石××,女,5个月
(腹部皮疹)Langerhans细胞组织细胞增 生症(Langerhans cell histiocytosis), 请结合临床确定具体临床类型。 免疫表型:瘤细胞表达 CD1a(+),CD68(+),S100(+),CD20 (-),CD3(-),KI67显示肿瘤细胞增殖指数 30%
2011-3-19 2011-
意向性诊断
“符合×××病”、“考虑为”、“倾向为”、“疑 为”、“可能为”、“提示××可能”、“不除外”。 (右锁骨上窝)淋巴结淋巴组织增生,部分 形态有不典型性,病毒以及真菌等病原体感 染或淋巴瘤待排。需要涂胶白片10张以便进 一步免11-
弥漫性大B细胞淋巴瘤的诊断与治疗现状和进展

新药研发和临床试验的加速将推动医药行业的创新和发展,为医疗 行业带来更多的治疗手段和商业机会。
加强患者教育与心理支持
随着治疗手段的多样化和复杂化,患者需要更多的教育和心理支持 来应对治疗过程中的挑战和压力。
THANKS
感谢观看
04
并发症与风险
感染
机会性感染
由于免疫功能受损,患者容易感染各种机会性病原体,如细菌、 病毒和真菌等。
脓毒症
严重感染可引发脓毒症,这是一种危及生命的并发症,需要紧急 治疗。
感染相关性死亡
感染是弥漫性大B细胞淋巴瘤患者常见的死亡原因之一。
第二肿瘤
治疗相关性第二肿瘤
化疗和放疗等治疗手段可能增加患者罹患第二 肿瘤的风险,如急性髓系白血病、肺癌等。
全身症状
如发热、盗汗、体重下降等,常见于疾病进展期 。
结外病变
可累及淋巴结以外的器官,如胃肠道、骨骼、中 枢神经系统等,引起相应症状。
实验室检查
01
血常规
常有轻至中度贫血,白细胞可增 多、正常或减少,血小板可减少 。
血生化
02
03
免疫学检查
乳酸脱氢酶(LDH)升高与肿瘤 负荷有关,是预后不良的指标之 一。
免疫抑制与第二肿瘤
免疫抑制状态可能促使肿瘤的发生和发展。
监测与预防
定期监测和及时干预是降低第二肿瘤风险的关键。
其他并发症
自身免疫性疾病
弥漫性大B细胞淋巴瘤可能导致自身免疫反应,进而引发自身免疫 性疾病,如类风湿性关节炎、系统性红斑狼疮等。
代谢综合征
淋巴瘤及其治疗可能影响患者的代谢状态,导致代谢综合征的发生 ,如肥胖、糖尿病和高脂血症等。
用药指导
教育患者正确服用药物,包括化 疗药物、免疫调节剂等,并告知 可能的副作用及应对方法。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
女 41岁 (右扁桃体)大B细胞 淋巴瘤。MR T1WI, T2WI, T2WI-SPAIR及MR T1增强
鼻腔弥漫性大B细胞淋巴瘤
男性,53岁,双侧腮腺区无痛性肿物7年, 突然变大3月。双侧腮腺腺淋巴瘤(其 特点为多发,腮腺下极分布为主,增强边缘薄壁强化。实质部分增强早起强 化显著,颈部一般不伴肿大淋巴结,可以和多形性腺瘤及腺癌鉴别)。
Cheson BD et al. J Clin Oncol 1999; 17:1244
修正疗效标准 (含PET-CT)
疗效 CR
完全缓解 所有病灶的证 据均消失
定义
淋巴结肿大
肝、脾
骨髓
重复活检结果阴 性;如果形态学 不能确诊,需要 免疫组化结果阴 性
1. 治疗前FDG高亲和性或 不能触及, PET阳性;PET阴性的任 结节消失 何大小淋巴结; 2. FDG亲和性不定或PET 阴性,CT显示病灶缩小至 正常大小 6个最大病灶SPD缩小 ≥50%;其他结节大小未 增加 1. 治疗前FDG高亲和性或 PET阳性;原受累部位有 1或多个PET阳性病灶 2. FDG亲和性不定或PET 阴性;CT显示病灶缩小
II期
III期
IV期
Lister TA et al. J of Clin Onc 1989;7(11): 1630-6
DLBCL的预后判断
国际预后指数(IPI) 年龄调的国际预后指数(AAIPI) 适用于年龄<60岁的患者
年龄: >60岁 体能状态评分: 2-4 LDH: >正常值 结外受累部位: >1个 疾病分期: III或IV期
PR 可测量病灶缩 部分缓解 小,无新病灶
结节SPD 如果治疗前阳性, (或单个结 则不作为疗效判 节最大横径) 断标准;细胞类 缩小≥50%; 型应该明确 肝脾没有增 大
SPD:最大垂直径乘积之和
Cheson BD et al. J Clin Oncol 2007;25(5):579-86
典型病例介绍
疗效评价
淋巴瘤放疗、化疗后,CT复查可评价疗效,明确淋巴结缩小的范围和程 度。特别是评价放疗的效果,如果照射的范围、剂量恰当,肿大的淋巴结 明显缩小或消失;而剂量不足,照射野范围不够,肿大淋巴结缩小不明显; 未被照射的区域,淋巴结无缩小或反而增大。因此,淋巴瘤治疗后,除临 床症状、化验指标改善外,CT随访是判定疗效的重要客观指标。需要注 意的是,放化疗后肿大淋巴结虽有缩小但仍超过正常大小,常规CT不易 判断系纤维化反应还是治疗不彻底的结果(残存),鉴别方法包括CT灌 注成像、MRI功能成像、PET或手术活检。 据Castellino等报告,CT对霍奇金病(Hodgkin’s diease, HD)淋巴结受浸润 情况的评价,其敏感性、特异性和准确性分别为65%、92%和87%,NHL 为86%、75%和82%。目前CT衡量淋巴结肿大仍是以短径的大小作为标准。 按照不同部位其诊断阈值各异,对于未达到诊断阈值的淋巴结,需结合淋 巴结数目、分布范围考虑,并且注意随访观察。
弥漫性大B细胞淋巴瘤影像学诊断及疗效评估作用
无锡第四人民医院影像科 贺锋
内容简介
1、DLBCL介绍-----(参照中国弥漫大B细胞淋巴瘤诊治指南 2、影像新技术应用 3、疗效评估 4、病例介绍 5、总结
2013版)
DLBCL的定义
弥漫大B细胞淋巴瘤(DLBCL)为侵袭性大 B淋巴细胞肿瘤,呈弥漫性生长。肿瘤 细胞核与正常组织细胞核相近或大,细 胞体积大于正常淋巴细胞的两倍。
5年OS 83% 69% 46% 32%
The International Non-Hodgkin's Lymphoma Prognostic Factors Project. N Engl J Med. 1993; 29:987–94
DLBCL的治疗前评估
病史 体格检查:一般状况、行为状态评分、全身浅表淋巴结、韦氏环、 心肺、肝脾、腹部肿块、全身皮肤 体能状态 实验室检查:三大常规、肝肾功能、ECG、LDH、β2-微球蛋白 都应骨髓活检及穿刺,以明确是否存在骨髓受侵。 > 1.6cm 乙肝相关检查、DNA拷贝,HIV。丙肝检查只需高危患者中检测 影像学检查 所有患者做颈、胸部、腹部、盆腔CT。 有条件做PET-CT。 原发于鼻腔和韦氏环时做头颈部CT 胃肠道受侵时做胃肠镜 中枢神经受侵时做腰穿以及颅脑MRI (其中CT在所有检查患者中所占比例约70%左右)
DLBCL的分期
Ann Arbor/Cotswords分期系统
I期 侵犯单个淋巴结区域 (I) 侵犯单个结外部位 (IE) 侵犯2个或2个以上淋巴结区域,但均在膈肌的同侧 (II),可 伴有同侧的局限性结外器官侵犯 (IIE) 膈肌上下淋巴结区域均有侵犯 (III),可伴有结外器官侵犯 (IIIE)或脾侵犯 (IIIS)或两者均侵犯 (IIIES) 在淋巴结、脾脏和咽淋巴环之外,一个或多个器官或组织 广受侵犯,伴有或不伴有淋巴结肿大等
淋巴瘤的影像学检查手段
1、X线摄片
2、CT扫描 3、B超 4、淋巴管造影 5、MRI 6、PET-CT
影像学新技术在淋巴瘤诊断及治疗中的应用
CT “到目前为止,CT仍是淋巴瘤诊断及分期首选的影像学方法。对观察淋 巴结肿大或淋巴瘤浸润实质和空腔脏器方面具有很高的敏感性与特异性。 CT扫描常规包括头颈、胸、腹及盆腔,一般需做增强扫描。可提高实质 脏器如肝、脾、肾浸润的敏感性和评价淋巴结受累情况的准确性”。(彭 卫军 蒋朝霞 复旦大学附属肿瘤医院影像中心 第十一届中国抗癌协会全国 淋巴瘤学术大会 2009年 中国 天津)
正电子发射型计算机断层显像(Positron Emission Tomography, PET)是目前 最先进的核医学显像,是以计算机辅助显示脏器内正电子核素分布断层图 像,已广泛应用在神经系统、心血管系统、肿瘤学及内分泌等系统,资料 表明65%~80%应用于肿瘤的诊断、鉴别诊断、预后判断和疗效观察。 PET/CT的CT部分, 不仅可以用于对PET所示病灶进行定位、衰减校正和周 围解剖结构的显示,还可以发现PET没有显示的病灶和病变相关信息,提 高诊断的准确度。 PET在淋巴瘤临床方面的应用主要集中于肿瘤分期、对淋巴瘤恶性程 度和预后的评价、治疗后再分期、治疗监测、对治疗后残留肿块评价的作 用和肿瘤综合性分析等方面。PET对于淋巴瘤分期、再分期、疗效评价, 尤其是早期疗效评价、放射性坏死以及肿瘤复发的鉴别、残留肿块的性质 鉴别、预后评价方面的价值是肯定的;PET对肿瘤组织的高灵敏性和正确 分期对正确治疗方案的制订具有较高的经济效益比。
风险分组 低危 低-中危 高-中危 高危 风险数 0-1 2 3 4-5 5年DFS 70% 50% 49% 40% 5年OS 73% 51% 43% 26%
体能状态评分: 2-4 结外受累部位: >1个 疾病分期: III或IV期
风险分组 低危 低-中危 高-中危 高危
风险数 5年DFS 0 1 2 3 56% 44% 37% 21%
结外粘膜相关 淋巴组织 淋巴瘤:10% 弥漫大B细胞 淋巴瘤,特殊 类型:6%
LPIS,李小秋教授
DLBCL的临床特征
发生于任何年龄,高峰为50-70岁,男稍多于女
淋巴结肿大。40% 病变于结外,包括胃肠、
皮肤、CN系统、软组织和各脏器。 多为临床III-IV期 预后与年龄、分期、风险分组、LDH等有关 分子学或免疫组化亚型与预后相关:GCB型 预后好于 非GCB。 DLBCL可发生于任何年龄,但以老年人多见,中位发病年龄 为 60—
女性71岁,逐步出现右侧无痛性突眼2月
该病人的体部CT增强扫描治疗前
治疗后 CT增强扫描
男性,32岁,右眼外凸一月。右眼眶内弥漫性大B细胞淋巴瘤
眶淋巴瘤日常工作中常见,需要与其它病变鉴别诊断。 CT扫描中,眶淋巴瘤特点为铸型包绕邻近结构并且通常没有骨质破坏。 75%的眶淋巴瘤患者同时有其他部位的淋巴瘤,所以通常需要进一步检查 其他部位(如颈部、胸腹部)。 影像诊断不是总能很好的鉴别淋巴瘤和炎性假瘤,实验性类固醇治疗常常 被应用。 眶淋巴瘤对化疗非常敏感。
新技术简介
1 CT灌注
2 MRI成像 3 PET
CT灌注 CT 灌注成像通过对血流量(blood flow, BF)、血容量(blood volume, BV)、平均通过时间(mean transit time, MTT)和表面通透性(permeability surface, PS) 四参数的综合研究,力求用量化方式反映肿瘤内部的血流特点 和血管特性,以期鉴别肿瘤的良恶性,早期评价对肿瘤的疗效,预测肿瘤 的恶性程度及其转归等,其中BF和PS在肿瘤方面的应用价值最大。 淋巴瘤CT灌注值显著高于其它恶性肿瘤所致的转移性淋巴结, 时间密 度曲线强化峰值也显著高于转移淋巴结,且到达峰值时间明显快于转移淋 巴结。CT灌注后期,造影剂缓慢退出,也间接说明淋巴瘤微血管密度显 著高于转移淋巴结,供血血管杂乱不规则,呈广泛吻合的血管网和血管池。 临床观察显示,多数病例病灶的血供与疗效呈正相关。Dugdale等[4]研究 CT灌注成像对淋巴瘤分级的价值,研究显示CT灌注成像对淋巴瘤分级及 治疗疗效的监测有一定作用,较常规CT具有明显的优势。
常见的 B-非霍奇金淋巴瘤
B淋巴母细胞 淋巴瘤:3% 套细胞淋巴瘤 5% 慢性淋巴细胞 白血病/小细 胞淋巴瘤:6% 未分类的:6%
毛细胞白血病: 0% 脾边缘区淋巴瘤: 1% 淋巴浆细胞性淋巴瘤: 1% 伯基特淋巴瘤: 2% 淋巴结边缘区淋巴瘤: 1% 原发性中枢神经系统淋巴瘤: 3%
弥漫大B细胞 淋巴瘤,非特 指性:48% 滤泡性淋巴瘤 8%
淋巴结 正常 正常 正常
