心肌梗死伴有各种心律失常的表现
心肌梗死并发症

心肌梗死并发症一、心力衰竭急性心肌梗死时的心力衰竭主要与大量心肌坏死、心室重构和心脏扩大有关,也可继发于心律失常或机械并发症。
心肌缺血坏死面积是决定心功能状态的重要因素,梗死面积占左心室的20%时即可引起心力衰竭,梗死面积超过40%则将导致心源性休克。
STEMI急性期的心力衰竭往往预示近期及远期预后不良。
心力衰竭的临床特点包括呼吸困难、窦性心动过速、第三心音和肺内罗音。
(一)治疗急性心肌梗死伴心力衰竭的治疗应根据患者的临床表现和血流动力学特点来选择。
1.轻度心力衰竭(killipⅡ级)(1)吸氧,监测氧饱和度。
(2)利尿药:速尿20-40mg,必要时间隔1-4小时可重复使用。
大多数心力衰竭患者对利尿药反应良好,用药后可降低肺小动脉嵌入压,减轻呼吸困难,降低左心室舒张期容量和心肌耗氧量。
增高的左心室舒张末压的降低有助于改善心肌的氧供,而肺淤血的减轻又使氧合效果增加,使心脏收缩力、射血分数、每搏量和心排血量增加。
但应避免过度利尿导致的低血容量、电解质紊乱。
(3)硝酸甘油:以扩张容量血管为主,可降低前负荷、扩张冠状动脉、降低心肌耗氧量。
硝酸甘油应从10ug/min的小剂量开始,每5-10min增加5-20ug,并根据临床和血流动力学调整剂量,一般可加至上限200ug/min。
应注意低血压和长时间连续应用的耐药性。
合并右室梗死者不宜用硝酸甘油。
(4)无低血压、低血容量或明显肾功能不全者可给予ACEI,不能耐受者给予ARB。
2.严重心力衰竭和休克(killip Ⅲ-Ⅳ级)(1)吸氧,持续正压给养、无创或机械通气。
(2)无低血压可给予硝酸甘油,逐渐加量至收缩压下降>30mmHg,或收缩压低于90mmHg。
(3)低血压者可用正性肌力药物。
多巴胺5-15ug/(kg.min),有肾脏低灌注者多巴胺<3ug/(kg.min);治疗不满意者应进行血流动力学监测。
心肌梗死急性期,尤其是第一个24h内禁用洋地黄类正性肌力药物,以免造成心脏破裂、梗死面积扩大及恶性心律失常。
心肌梗死后室性心律失常的处理

心肌梗死后室性心律失常的处理急性心肌梗死(acute myocardial infarction, AMI)患者易于伴发各种心律失常,其中室性心律失常发生率较高,也是导致猝死,危及患者生命的重要因素之一。
文献报道AMI后室性期前收缩(室早)的发生率为10%~93%,室性心动过速(室速)的发生率为3%~39%,心室颤动(室颤)的发生率为4%~36%。
每年美国有超过30万的人猝死于冠心病,心肌梗死后发生的室性心律失常是猝死最常见的原因,60%急性心肌梗死性死亡的患者发生在发病后1h内,被认为与室性心律失常,特别是与心室颤动有关。
正确评估和处理AMI后的室性心律失常,对提高AMI患者的生活质量和生存率有着重要意义。
1.室早(Ventricular Premature Beats)室早常见于AMI患者。
根据室性心律失常的危险分层,AMI合并的室早属于潜在恶性,既往认为可引起室速或室颤,是一种预警性心律失常。
近年的研究则发现孤立的室早不是AMI时发生致命性心律失常的预报因子;现在CCU中发生VF的几率已经明显减少,因此,不主张在AMI 后预防性应用利多卡因。
对已经发生的室早,是否应当药物干预,也存在争论,因为所有的临床试验都没有证实药物干预可以提高患者的生存率。
AMI中重视血运重建治疗(抗血栓、抗凝、冠脉重建),纠正电解质、代谢异常,有利于减少室性心律失常的发生;AMI患者交感活性上升,血儿茶酚胺浓度增加,肾素-血管紧张素系统激活,早期应用β受体阻滞剂和ACE抑制剂,有利于减少室性心律失常的发作。
对于陈旧性心肌梗死伴发的室早,同样没有大型临床试验证实抗心律失常药物干预可以提高患者的生存率。
所以,如果没有症状、发作不频繁、不引起血流动力学改变的室早,可以不作处理;对于发作频繁、症状明显,患者不能耐受,或是导致血流动力学障碍的室早,可以给予抗心律失常药物。
由于某些药物,如英卡胺、氟卡胺、莫雷西嗪可增加远期死亡率,应当避免使用。
心肌梗死伴有各种心律失常的表现
前言:急性心肌梗塞并发心律失常的发生率高达80%~100%。
而并发恶性心律失常是引起猝死的主要原因之一,致死率较高。
心律失常的发生与心肌的缺血损伤和再灌注损伤有关。
当冠状动脉因为一系列因素而突然闭塞时心律失常的发生率高达95%,发病急,来势凶险,可在短时间内发展为心室颤动或心脏停搏致死。
当冠状动脉内形成的血栓溶解再通或冠状动脉痉挛缓解等原因可引起再灌注损伤,从而诱发再灌注心律失常,特别容易发生加速的室性逸搏、新出现的房室传导阻滞等。
一、缓慢性心律失常:1.窦性心动过缓和窦性停搏:多见于急性下壁心肌梗死,其发生与反射性迷走神经的兴奋性增高有关,多呈一过性,严重者或持续时间时间较长者需要起搏治疗。
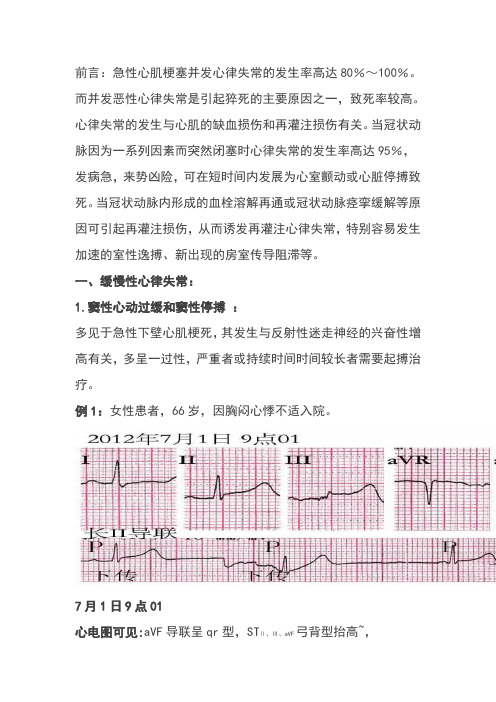
例1:女性患者,66岁,因胸闷心悸不适入院。
7月1日9点01心电图可见:aVF导联呈qr型,STⅡ、Ⅲ、aVF弓背型抬高~,长导联可见P-P间隔,可见延缓出现的QRS波群,形态呈室上性,为交界性逸搏性心律频率41bpm,在逸搏搏动的前、中、后可见窦性P波,因处于心室的有效不应期而未得以下传,为不完全干扰性房室脱节。
心电图诊断:急性下壁心肌梗死、显着窦性心动过缓、交界性逸搏性心律、不完全干扰性房室脱节。
7月1日10点41心电图可见: STⅡ、Ⅲ、aVF弓背型抬高明显,Ⅲ、aVF导联呈qr型。
异常Q波较前明显,ST段抬高更加明显。
后行冠脉照影发现右冠状动脉自近段起完全闭塞。
7月3日复查心电图示Ⅲ、aVF呈QS型,ST段回落明显,TⅡ、Ⅲ、aVF、V5、V6倒置。
心电图诊断:急性下壁心肌梗死。
在后两幅图中我们发现,均未出现心律失常。
2.房室传导阻滞:急性心肌梗塞发生房室阻滞的发生率约为13~20%,其多发生在发病后72h以内,以下壁心肌梗塞或下壁合并后壁心肌梗塞最多见,多由右冠状动脉闭塞所致,阻滞部位多在房室结。
急性心肌梗塞并发三度AVB的70%病例发生于入院的24h内,下壁梗塞合并三度AVB的阻滞部位多在房室结,这种阻滞多为暂时性,不需要安置永久性起搏器。
急性心肌梗死及常见心律失常的心电图诊断

心电图 读心取电图
机
电 极电 线
心电图复合波
心电图读取的最小单位是心电 图 复合波
它代表了发生在心房和心室的一 个收缩和舒张周期的电活动
心电图波形可分为:
P波
QRS波群
ST段
T波
•29
坏死型改变(坏死型Q波)
•诊断标准:
1.Q波时间≥0.04S
2.Q波振幅≥1/4R波
3.呈QS型或Q波有切迹
AMI的演变与分期
➢ 演变 ➢ 何谓演变: AMI发生后,在心电图上出现一系列特征性、
规律性的动态改变,这一改变称为演变。 ➢ 随着AMI早期介入治疗的开展及溶栓治疗的开展,一部
分患者的心电图演变出现“加速”现象。这将大大缩短 急性心肌梗死的病程,不同程度地改变心电图的表现和 典型的演变过程。
• 1型:原发性冠脉事件引起
• 2型:需氧增多或供氧减少
• 3型:突发性MI致心源性猝死
• 4.4a型。伴发于经皮冠状动脉介入治疗(PCI)的心肌梗死。
• 5.4b型冠状动脉造影或尸检证实的伴发于支架血栓形成的心 肌梗死。
• 6.5型伴发于冠状动脉旁路移植术(CABG)的心肌梗死。
AMI的分型
➢ 1、ST段抬高型心肌梗死:罪犯血管常呈“完全性闭塞”, 多为红血栓(纤维蛋白+红细胞),须溶栓或急诊PCI治 疗尽快开通罪犯血管。此型若不及时处理多进展为Q波型 心肌梗死。
•凹面向上型 •弓背向上型 •斜升型
•墓碑型 •巨R型
•26
墓碑状ST段抬高
•墓碑形 ST 段抬高改变者,以前壁梗死或广泛前壁梗死多见 •经冠脉造影多为前降支近段严重狭窄或急性闭塞病变 •往往伴有多支冠脉病变
急性心肌梗死并发症及其处理

精品课件
2
急性心机梗死并发症之心律失常
1.慢性心律失常包括:(1)、窦性心动过缓(2)、房室传导阻 滞(3)、 束支传导阻滞
2.快速性心律失常包括:(1)、室上性心动过速(2)、室性快 速性心律失常(3)、 束支传导阻滞
精品课件
3
一、缓慢性心律失常
急性心梗时,心脏传导系统受到缺血损伤或者/(合并)迷走 神经反射影响而产生异常。急性心梗患者心率缓慢性心律失常多 表现为心脏传导异常,如房室传导阻滞或室内传导阻滞。一般讲, 下(后)壁心梗时,传导异常大多与迷走神经张力增高有关,且 多数为一过性,对阿托品治疗效果良好,预后较佳。相反,前壁 心梗时出现传导异常则提示心肌坏死已累及室间隔大部,通常伴 有左室功能的显著下降。
15%急性心梗患者发生室性心动过速,心室率常为140-200次/分
之间,并可发展成室颤。利多卡因效果良好,如无效可试用胺碘酮、
电复律、心室超速起搏。预防性应用利多卡因无益,以往许多研究提
示预防性应用利多卡因可减少室性心动过速的发生,但使心脏停搏等
致命性事件发生率显著升高,对生存率并无益处。
心梗早期或后期院内发生的持续性单形性室性心动过速较为少 见,但其发生往往提示患者心肌电生理异常和出院后易复发室性心律 失常,对于这些患者出院前可行电生理检查。非持续性室性心动过速 与左室收缩功能不全及平均信号心电图上出现晚电位一样,是心梗后 死亡率和猝死的独立预测因素。
精品课件
8
二、快速性心律失常
心梗患者更易发生各种室性或室上性心律失常。引起心梗患者快 速性心律失常的原因较多,无氧代谢增强(血供障碍)和代谢产物积 聚(静脉回流减少)引起细胞酸中毒,使细胞外钾离子、细胞内钙离 子浓度增高,同时交感神经和迷走神经张力的改变、血循环中儿茶酚 胺浓度的增加。这些均可产生细胞电生理性质的改变,如传导减慢、 不应期延长。同时梗死区心肌和其周围心肌的电生理不均一性为折返 形成提供了良好的条件。损伤电流的出现可直接促进浦肯野细胞4相 的自动除极,导致其自律性增高。心房、心室舒张压增高使产生心肌 纤维受牵拉,也是产生心律失常的原因之一。此外,在心肌再灌注时 细胞内钙离子超负荷及氧自由基损伤可导致再灌注心律失常。
急性心肌梗死合并心律失常的急救护理

4 心 电监 护
效死亡 , 死率 8 结论 心律失常是急性心肌梗 死患者死 亡 病 %。 的主要原 因, 续的心 电监 护能够及早发 现心律 失常 , 时给 持 及 予有效的救治 , 能够提 高急性心肌梗死合并心律失常 患者的抢
急性 心肌 梗 死 合 并心 律 失 常 的急救 护理
郭 淑珍
( 阳城县人 民医院, 山西 阳城 0 8 0 ) 4 1 0
【 摘要 】目的 探 讨急性心肌梗 死合 并心律 失常的急救 护
理 。方法 对我 院 2 0 0 9年 1 月一 2 1 3月收治的急性心肌 O2年
人工呼 吸机 、 除颤器 、 负压吸引装置 、 电图机等 )并 处于备用 心 , 状态 , 以便 随时配合医生进行抢救 , 提高抢 救成 功率 。 3 快 速建 立静 脉通路 . 2 选择合适 的静脉 ,可采用静脉 留置针 , 穿刺 困难者 , 可锁 骨下 静脉穿刺 或经外周 中心静脉插
( 稿 日期 :02 0 — 8 收 21-60 )
舒适护理在肺气肿 患者 中的应用及效果评价
高 岚
( 湖北 民族学院附属民大医院, 湖北 恩施 4 5 0 ) 4 00
【 摘要 】目的
法
探讨舒适护理在肺 气肿 治疗中的效果。方
各类肺气肿患者 1 3 , 15例 , l 5例 男 3 女 8例 ; 年龄 4 岁 ~ 7岁 , 1 8 平均年龄 5 . 。所有患者均有慢性咳嗽、 2 6岁 咳痰、 排痰困难 、 胸
梗死 1 2例 , 后壁梗死 3 。 例 合并室性心动过速 1 例 , 8 窦性心动 过缓 7例 , 心室纤颤 4例 , 室上性心律 失常 l , 6例 Ⅱ度 以上 房 室传导 阻滞 5 。 例
常见心律失常和急性心肌梗死的心电图诊断

心电图特征
P-R间期延长为主要表现:成人P- R≥0.21 sec或前后两次检测结果比较,出现与心 率相当的P-R间期延长超过0.04sec。(P-R间 期随年龄心率而存在明显变化)
33
心电图特征 一度房室传导阻滞伴有束支传导阻滞,QRS波
增宽畸形。
34
其心电图主要表现为部分P波后QRS波脱漏。
导联的S-T段平直压低①;心外膜面心肌损伤时, 面向损伤区导联的S-T段抬高②。
46
更进一步的缺血可导致心肌细胞的变性、 坏死,并影响其一系列的修复过程。
坏死的心肌细胞不能复极,亦不能产生动 作电流,因此其综合心电向量背离梗死区,其正 向量减少或消失。
47
Q≥1/4 R
Q≥0.04sec
心电图特征
临沂市中心医院胸痛中心 2018年4月12日
1
2
窦房结 SA node 结间束 internodal atrial
pathways
房室结 AV node 希氏束 AV bundle 右束支 right bundle branches
左束支 left bundle branches
正常
V4 V4 V4
心肌梗死
心电图改变
ST段压低 ST segment depression
出现深而对称的负 向的T波 appearance of deep symmetrical negative T waves
R波降低(和T波倒 置)
reduction of R
wave voltage
( and T wave
15
房性前期收缩(atrial premature beats)
特征: 1.提前出现的P‘波. 形态与窦性P波不同, 2.P‘-R间期正常,P'后QRS波群正常. 3.其后代偿间歇不完全
心肌梗死后室性心律失常的发生机制和治疗进展

心肌梗死后室性心律失常的发生机制和治疗进展作者:江洪(武汉大学人民医院)上传时间:2008-6-3 15:17:46关键词:2008东北会江洪心律失常心肌梗死药物治疗除颤器室性心律失常,尤其是多形性室性心动过速和室颤是引起心肌梗死(简称心梗)患者早期死亡的主要原因。
在急性心梗幸存的人群中, 50%以上仍死于致命的室性心律失常。
心梗后室性心律失常的发生机制已得到较深入的研究,而早期治疗和预防心梗后室性心律失常也成为降低心梗患者死亡率的重要措施。
本文就心肌梗死后室性心律失常的发生机制和治疗进展作一综述。
1 心梗后室性心律失常的发生机制1.1 心脏交感神经重构心梗后交感神经发生重构已得到广泛的认同。
研究发现,心梗后心脏交感神经发生损伤,周围神经纤维经过Wallerian变性,梗死区域去神经支配,继而梗死周边区发生神经鞘细胞增殖和轴突再生(神经芽殖),导致梗死周边区交感神经高分布,交感神经密度增加。
在发生心梗的心脏中,去神经支配区域(梗死区)和高神经支配区域(梗死周边区)以及正常神经支配区域的共存可能在交感神经活动中增加心脏的电生理异质性,促进自律性异常和触发活动的发生以及折返的形成,从而导致室性心律失常的发生。
目前认为,心脏交感神经激活时,末梢释放去甲肾上腺素(NE)可与心肌细胞膜上β1受体结合激活钙通道,促进Ca2+内流,导致4期除极加速,心肌细胞自律性增高。
心梗后,梗死周边区交感神经密度增高,交感神经激活时梗死周边区心肌细胞的自律性将明显高于梗死区和正常区域心肌细胞,因而梗死周边区很可能成为一个异位兴奋灶发放冲动,引起心律失常。
交感神经重构可以促进触发活动的发生。
Pinto等研究表明,梗死周边区心肌细胞静息电位水平,0期去极化速度和幅度,动作电位时程和复极离散度以及对儿茶酚胺的反应性明显不同于正常区和梗死区,其原因可能在于三个区域的交感神经密度不同。
高神经支配区域局部交感神经递质——NE浓度增加可以增加IcaL密度,减少复极K+电流密度,使交感神经高密度部位的动作电位延长(主要是复极化时间延长),交感神经刺激时使心肌细胞内Ca2+负荷增加,促进早期后除极(EAD)或延迟后除极(DAD)的发生,引起触发性心律失常。
心肌梗死

心肌梗死是冠状动脉急性、持续性缺血缺氧所引起的心肌坏死.一、临床表现1.先兆症状急性心肌梗死约2/3病人发病前数天有先兆症状,最常见为心绞痛,其次是上腹疼痛、胸闷憋气、上肢麻木、头晕、心慌、气急、烦躁等。
其中心绞痛一半为初发型心绞痛,另一半原有心绞痛,突然发作频繁或疼痛程度加重、持续时间延长,诱因不明显,硝酸甘油疗效差,心绞痛发作时伴有恶心、呕吐、大汗、心动过速、急性心功能不全、严重心律失常或血压有较大波动,同时心电图示ST段一时性明显抬高或压低,T波倒置或增高,应警惕近期内发生心肌梗死的可能。
发现先兆,及时积极治疗,有可能使部分病人避免发生心肌梗死。
2.急性心肌梗死临床症状(1) 疼痛:是急性心肌梗死中最先出现和最突出的症状,典型的部位为胸骨后直到咽部或在心前区,向左肩、左臂放射。
疼痛有时在上腹部或剑突处,同时胸骨下段后部常憋闷不适,或伴有恶心、呕吐,常见于下壁心肌梗死。
不典型部位有右胸、下颌、颈部、牙齿、罕见头部、下肢大腿甚至脚趾疼痛。
疼痛性质为绞榨样或压迫性疼痛,或为紧缩感、烧灼样疼痛,常伴有烦躁不安、出汗、恐惧,或有濒死感。
持续时间常大于30min,甚至长达10余小时,休息和含服硝酸甘油一般不能缓解。
少数急性心肌梗死病人无疼痛,而是以心功能不全、休克、猝死及心律失常等为首发症状。
无疼痛症状也可见于以下情况:①伴有糖尿病的病人;②老年人;③手术麻醉恢复后发作急性心肌梗死者;④伴有脑血管病的病人;⑤脱水、酸中毒的病人。
(2) 全身症状:主要是发热,伴有心动过速、白细胞增高和红细胞沉降率增快等,由于坏死物质吸收所引起。
一般在疼痛发生后24~48h 出现,程度与梗死范围常呈正相关,体温一般在38℃上下,很少超过39℃,持续1周左右。
(3) 胃肠道症状:疼痛剧烈时常伴有频繁的恶心、呕吐和上腹胀痛,与迷走神经受坏死心肌刺激和心排血量降低,组织灌注不足等有关。
肠胀气亦不少见。
重症者可发生呃逆。
(4) 心律失常:见于75%~95%的病人,多发生在起病1~2周内,而以24h内最多见,可伴乏力、头晕、昏厥等症状。
心肌梗死的临床表现、发病原因及治疗

心肌梗死的临床表现、发病原因及治疗1心肌梗死:心肌梗死是指由缺血时间过长导致的心肌细胞死亡,是心肌灌注供给与需求失衡的结果。
2临床表现:2.150%-81.2%患者在发病前数日有乏力胸部不适,活动时心悸,气急,烦躁,心绞痛等前驱症状,其中以新发生心绞痛和原有心绞痛加重最为突出,心绞痛发作较以前频繁,硝酸甘油疗效差,应警惕心梗的可能、2.22.2.1疼痛最先出现,多发生于清晨,疼痛部位和性质与心绞痛相同,但程度重,持续时间长,可达数小时或更长,休息或硝酸甘油不能缓解。
患者常烦躁不安、出汗、恐惧,可伴濒死感,少数患者无疼痛,一开始就表现为休克或急性心衰。
部分患者疼痛位于上腹部,易被误诊;2.2.2有发热、心动过速、白细胞增高和血沉增快等全身症状。
发热多在疼痛发生后24~48小时后出现,体温多在38℃左右,持续约一周2.2.3疼痛剧烈时常伴有恶心、呕吐和上腹胀痛等胃肠道,肠胀气亦不少见,重症者有呃逆2.2.4心律失常多发生在起病1~2天,而以24小时内最多见。
以室性心律失常最多尤其是室性期前收缩。
室颤是心梗早期,特别是入院前的主要死亡原因。
房室和束支传导阻滞亦较多;2.2.5低血压和休克休克多在起病后数小时至数日内发生,主要为心源性;2.2.6心力衰竭主要是急性左心衰竭,可在起病最初几天发生2.32.3.1心脏体征心界扩大,心率快,心尖部第一心音减弱,可出现第四心音奔马律,多在2~3天有心包摩擦音。
心尖区可出现粗糙的收缩期杂音或收缩中晚期喀喇音,为二尖瓣乳头肌功能失调或断裂所致,可有各种心律失常。
2.3.2血压降低2.3.3可有与心律失常、休克或心衰相关的其它体征。
3发病原因3.1急性心肌梗死的发生往往有诱发因素。
国外报道约90 %~95 %透壁性心肌梗死是由冠状动脉血栓形成所致,国内报道为73.1 %。
血栓形成并非是急性心肌梗死的起动因素,它与冠状动脉粥样硬化斑块破裂,血小板因子和冠状动脉痉挛之间有密切关联。
急性心肌梗死合并心律失常患者的心电监护及护理分析

急性心肌梗死合并心律失常患者的心电监护及护理分析【摘要】急性心肌梗死合并心律失常是一种危急情况,需要及时的心电监护和护理。
本文介绍了心电监护在这类患者中的重要性,包括监测心电图的常见异常表现、临床意义、护理措施、注意事项和随访管理。
心电监护可以及时发现心律失常等异常情况,提供有效的护理干预,降低患者的风险。
结论部分强调了心电监护对急性心肌梗死合并心律失常患者的重要性,以及在护理中的应用价值和临床实践意义。
通过本文的研究和分析,可以更好地指导临床护理工作者在面对这类患者时的护理工作,提高对患者的救治效果和生存率。
【关键词】急性心肌梗死、心律失常、心电监护、护理分析、异常表现、临床意义、护理措施、注意事项、随访管理、应用价值、临床实践意义1. 引言1.1 介绍急性心肌梗死合并心律失常患者急性心肌梗死是心肌缺血坏死所致的急性心血管疾病,是一种常见的心脏疾病。
合并心律失常则是指在急性心肌梗死的过程中,患者可能出现心率、节律异常的情况。
急性心肌梗死合并心律失常患者是一类治疗上具有一定难度和风险的患者群体,因为心肌梗死本身已经给心脏带来了严重的损伤,再加上心律失常的出现,患者心脏功能受到了更大的影响。
这类患者的病情往往较为严重,需要及时、有效的监护和护理。
合理的心电监护在这类患者中尤为重要,可以帮助医护人员及时了解患者的心电情况,发现异常情况并及时处理,减少患者的病情恶化风险。
急性心肌梗死合并心律失常患者在就医过程中一般都会接受心电监护,以确保他们得到最佳的护理和治疗。
在后续的内容中,我们将更详细地讨论心电监护在这类患者中的重要性及应用。
1.2 心电监护在急性心肌梗死合并心律失常患者中的重要性急性心肌梗死合并心律失常是一种临床常见的危重症,患者出现此类情况时往往病情危急,需要及时有效的监护和护理。
心电监护在急性心肌梗死合并心律失常患者中起着至关重要的作用。
心电监护可以及时发现患者心律失常和心肌缺血的情况,帮助医护人员及时调整治疗方案,避免病情恶化。
急性心肌梗死合并心律失常的处理

.8 . 23
急 性 心 肌梗 死 合 并 心律 失常 的处 理
屈 百鸣 徐 强
[ 摘要] 心肌梗死 ( ) MI 并发心律失常 十分 常见 。MI 急性期出现的房室传导 阻滞 , 多见于下壁 M , 多能 自愈 , I大 少 数需植入心脏起搏 器治疗 ; 急性 MIA ) ( MI早期 的室性 心律失常发生机制 复杂 , 灌注治疗 和 8受体 阻滞剂应 用可 再 改善预后 , 不推荐除 B受体阻滞剂 以外 的抗心 律失 常药物预 防性治 疗。MI 急性期 过后 的室性 心律失 常与心 室重 构 、 死区疤痕折返 、 梗 低左 室射 血分 数等有关 , 入埋 藏式心脏转 复除颤器 (C 及抗 心力衰竭 措施等 能降低死 亡 植 ID) 率, 改善预后 , D作为 MI 心功 能受 损患者心脏猝死 的 I I C 后 级预 防受 到重视 。 [ 关键词] 心血管病学 ; 心肌梗死 ; 综述 ; 心律失常
D I1 .9 9 ji n 10 25 .0 0 0 . 0 O :0 3 6/.s .07— 6 9 2 1 .4 0 1 s 中 图分 类 号 R 4 . R 4 . 2 5 17 5 22 文献标识码 A 文章编号 10 2 5 (0 0 0 07— 6 9 2 1 )4—0 8 0 2 3— 5
起 搏器。
A C A A H S2 0 C / H / R 0 8器 械植 入 指 南 永 久 性 起 搏 治 疗 的
建议 : T MI ①S E 后持续 的希一 系 Ⅱ度 A B有 交替束 支阻 浦 V
滞 或希 一 系 内或 低 位 希 一 系 Ⅲ 度 A B(I类 推 荐 , 浦 浦 V B级 证
危重症社区现场急救系列讲座——急性心肌梗死合并心律失常的机制和院前急救要点

中毒 、低血钾 、低血镁 、细胞 内高钙 、低 血 障碍加 重 ,进 一 步促 成 心律 失 常 的发
氧血症等 因素都可促发心律失常 。 生 。 ( )再 灌注时 大量 的内 、外源性 儿 4 心律失常 ,源于心肌的再灌注损伤 。这两 14 室 壁 张 力 改 变 急 性 心 肌 梗 死 时 由 . 茶酚胺刺激 一受体 ,使 其 反应性 增强 , 种心律失常有时在临床上难以区分 ,在心 于局部缺血 、缺氧和心搏出量下降 ,左室 密度 增 加 ,造 成 存 活 心 肌 细 胞 的 兴 奋 性 和 肌 梗死 时 的 发 生 比 例 也 尚 未 见 到 确 切 报 容 量 与压 力 增 加 ,导 致 室壁 张 力增 加 ,明 自律性增强 ,导致室性心律失常的发生。 道 。它 们的病 因各异 ,但形式 雷同 ,心 电 显 影 响 心 肌 电 生 理 特 性 ,使 室 颤 阈 值 下 再 灌 注 心 律 失 常 的 发 生类 型 以 室性 心 图也 无 各 自的特 异 性 改 变 ,均 可能 危 及 患 降 ,容易诱发恶性 室性心律失常 。 律失常为多见 ,并与再灌注前心肌缺血持 者 生命 ,甚至导致猝死 。 15 心 肌 的 再 灌 注 损 伤 院 前 再 灌 注 心 续 的 时 问 和 程度 有 关 ,根 据 Mann 研 . nig的 1 急 性 心 肌梗 死 时 心律 失 常 的发 病 机 制 律失常 多数 发生 在 患 者得 到再 灌 注 治疗 究 ,心肌缺 血 数秒 钟 至数 分 钟 ( 如临 床 1 1 急性缺血 的直 接作用 缺 血 、损 伤 . ( 溶栓 ) 之 后 ,还 有 少 数 发 生 在 患 者 冠 脉 上 的冠 脉 痉 挛 ) 内 得 到 再 灌 注 ,患 者 常 和 坏 死 破 坏 了 局 部 心 肌 的 电 生 理 结 构 ,使 的 自行 再 通 时 ( 冠 脉 痉 挛 的 缓 解 等 ) 出现 室 速 或 室 颤 ,这 可 能 是 心 源 性 猝 死 的 如 , 心 肌 细 胞 膜 的 离 子 泵功 能异 常及 产 生 损伤 其 主 要 原 因 有 : ( ) 缺 血 心 肌 组 织 重 新 重 要 原 因 ;缺 血 数 分 分 的再 灌 注治 疗 。
不同部位急性心肌梗死并发心律失常病人的监测及护理

2 结 果
11 一 般 资 料 .
6 5例 AMI 发 心 律 失 常 的 病 人 , 3 并 男 8例 , 女
2 1 AMI 生 部 位 与 心 律 失 常 的 关 系 4 . 发 O例 前 壁 及 侧 壁 、 广 泛 前 壁 心肌 梗 死 病 人 中 , 生 快 速 型 心 律 失 常 ( 室 颤 动 、 性 发 心 室
文 章编 号 : 0 9 6 9 ( 0 2 3 一 7 4 0 10 — 4 3 2 1 ) B 0 1 — 2
急性心肌梗死( AMI 并 发 心 律 失 常 是 最 常 见 的并 发 症 , ) 不 仅 加 重 已 缺 血 心 肌 的 损 害 , 心 功 能 恶 化 , 至 导 致 不 良预 后 , 使 甚
2 7例 , 龄 4 年 3岁 ~ 8 O岁 , 均 6 . 平 1 5岁 。前 壁 心肌 梗 死 8例 , 前
壁 、 壁 心 肌 梗 死 4例 , 泛 前 壁 心 肌 梗 死 2 侧 广 8例 , 性 下 壁 、 急 后
壁 心 肌梗 死 2 例 , 1 下壁 合并 右 室 心肌 梗 死 4 。并 发 快 速 型 心 例 律失 常 1 9例 , 缓慢 型 心 律 失 常 9例 , 导 阻 滞 2 传 O例 , 前 收 缩 期
心 动过 速 、 性 期 前 收 缩 ) 8例 , 达 7 ;5例 下 壁 、 壁 及 室 2 高 O 2 后
右 室梗 死 病 人 中 , 并 缓 慢 型 心 律 失 常 、 内传 导 阻 滞 l 合 室 5例 , 占 6 。发 生 部 位 与心 律 失 常 的关 系见 表 1 O 。
心肌梗死科室业务学习

心肌梗死心肌梗死是指在冠状动脉病变的基础上,发生冠状动脉供血急剧减少或中断,使相应的心肌严重而持久地急性缺血,导致心肌坏死。
心梗的诱因紧张、劳累、情绪激动、饮食过饱、排便用力、感染临床表现梗死先兆:表现为大多数病人发病前数日至数周有乏力,胸部不适,活动时心悸、气急,烦躁、心绞痛等前驱症状,其中以新发生心绞痛或原有的心绞痛加重最为突出。
心绞痛发作较以往频繁、性质较剧、持续较久、硝酸甘油疗效差。
心电图示ST段一时性明显抬高或压低,T波倒置或增高。
症状1. 突然发作剧烈而持久的胸骨后或心前区压榨性疼痛:休息和含服硝酸甘油不能缓解,常伴有烦躁不安、出汗、恐惧或濒死感。
2. 少数患者无疼痛:一开始即表现为休克或急性心力衰竭。
3. 部分患者疼痛位于上腹部:可能误诊为胃穿孔、急性胰腺炎等急腹症;少数患者表现颈部、下颌、咽部及牙齿疼痛,易误诊。
4.神志障碍:可见于高龄患者;5.全身症状:难以形容的不适、发热;6.胃肠道症状:表现恶心、呕吐、上腹胀痛等,下壁心肌梗死患者更常见。
7.心律失常:见于75%~95%患者,多发生在起病的1~2天,24h内最多见,以室性心律失常最多,前壁心肌梗死易发生室性心律失常,下壁心肌梗死易发生心率减慢、房室传导阻滞。
8.心力衰竭:主要是急性左心衰竭,在起病的最初几小时内易发生,也可在发病数日后发生,表现为呼吸困难、咳嗽、发绀、烦躁等症状;9.低血压、休克:急性心肌梗死时由于剧烈疼痛、恶心、呕吐、出汗、血容量不足、心律失常等可引起低血压,大面积心肌梗死(梗死面积>40%)时心排血量急剧减少,可引起心源性休克,收缩压<80mmHg,面色苍白,皮肤湿冷,烦躁不安或神志淡漠,心率增快,尿量减少(<20ml/h)。
实验室检查1.心电图:特征性改变为新出现宽而深的Q波及ST段弓背向上抬高和ST-T动态演变。
2.心肌坏死血清生物标志物升高:CK-MB(肌酸激酶同工酶)及肌钙蛋白(T或I)升高是诊断急性心肌梗死的重要指标,可于发病3~6小时开始增高,CK-MB于3~4天恢复正常,肌钙蛋白于11~14天恢复正常。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
前言:急性心肌梗塞并发心律失常的发生率高达80%~100%。
而并发恶性心律失常是引起猝死的主要原因之一,致死率较高。
心律失常的发生与心肌的缺血损伤和再灌注损伤有关。
当冠状动脉因为一系列因素而突然闭塞时心律失常的发生率高达95%,发病急,来势凶险,可在短时间内发展为心室颤动或心脏停搏致死。
当冠状动脉内形成的血栓溶解再通或冠状动脉痉挛缓解等原因可引起再灌注损伤,从而诱发再灌注心律失常,特别容易发生加速的室性逸搏、新出现的房室传导阻滞等。
一、缓慢性心律失常:1.窦性心动过缓和窦性停搏:多见于急性下壁心肌梗死,其发生与反射性迷走神经的兴奋性增高有关,多呈一过性,严重者或持续时间时间较长者需要起搏治疗。
例1:女性患者,66岁,因胸闷心悸不适入院。
7月1日9点01心电图可见:aVF导联呈qr型,STⅡ、Ⅲ、aVF弓背型抬高~,长导联可见P-P间隔,可见延缓出现的QRS波群,形态呈室上性,为交界性逸搏性心律频率41bpm,在逸搏搏动的前、中、后可见窦性P波,因处于心室的有效不应期而未得以下传,为不完全干扰性房室脱节。
心电图诊断:急性下壁心肌梗死、显著窦性心动过缓、交界性逸搏性心律、不完全干扰性房室脱节。
7月1日10点41心电图可见: STⅡ、Ⅲ、aVF弓背型抬高明显,Ⅲ、aVF导联呈qr型。
异常Q波较前明显,ST段抬高更加明显。
后行冠脉照影发现右冠状动脉自近段起完全闭塞。
7月3日复查心电图示Ⅲ、aVF呈QS型,ST段回落明显,TⅡ、Ⅲ、aVF、V5、V6倒置。
心电图诊断:急性下壁心肌梗死。
在后两幅图中我们发现,均未出现心律失常。
2.房室传导阻滞:急性心肌梗塞发生房室阻滞的发生率约为13~20%,其多发生在发病后72h以内,以下壁心肌梗塞或下壁合并后壁心肌梗塞最多见,多由右冠状动脉闭塞所致,阻滞部位多在房室结。
急性心肌梗塞并发三度AVB的70%病例发生于入院的24h内,下壁梗塞合并三度AVB的阻滞部位多在房室结,这种阻滞多为暂时性,不需要安置永久性起搏器。
而前壁心肌梗塞并发三度AVB 者病死率比下壁就要高2~3倍了。
例2:患者男,81岁。
因“胸闷两小时”入院。
既往有高血压病史。
两小时前突发胸闷,为胸骨后闷痛,伴有出汗、面色苍白及一过性黑朦发作,恶心、呕吐一次。
初查心电图如下:心电图所见:窦性P波规律出现,均未下传心室, QRS波群缓慢匀齐,频率33次/分,为过缓的交界性逸搏心律。
心电图所见:窦性P波规律出现,与QRS波群无关,均未下传心室,为三度AVB。
箭头指向处为临时起搏的心室起搏V波,其后为起搏QRS波群形态宽大畸形,频率68bpm。
为VVI起搏方式。
心电图诊断:窦性心律、急性下壁心肌梗塞、三度房室传导阻滞、临时起搏器(VVI起搏方式心电图起搏功能良好)。
例3:患者,男75岁,一月前无明显诱因下出现乏力、胸闷,无胸痛及咳嗽,无黑朦、晕厥等,来院检查心电图如下:心电图所见:可见窦性P波消失,代之以心房颤动波“f”波,f 波均未下传;QRS波群缓慢而匀齐,频率为31bpm,QRS波群形态呈室上性,为过缓的交界性逸搏心律(交界性逸搏心律频率应该在40~60次/分)。
STII导联明显呈弓背型抬高。
心电图诊断:急性下壁心肌梗塞、房颤、三度房室传导阻滞、过缓的交界性逸搏心律。
〔虽然看起来诊断很多,但是先诊断重要诊断,后诊断主导心律,再次诊断房室关系,再最后诊断心室控制。
这样如果有很多诊断也不乱,而是条理分明。
〕那么下面我们来看另外一例病例的整个病程我整理的图片,大家看看,你怎么诊断这个病例?你又是如何诊断她的病程中出现的心律失常的?那么这个心律失常在病程中又有何临床意义?在讲专题之前先复习一下典型的室内束支传导阻滞的图形,因为好多亲们不是专门搞心电图的:从上面图形我们可以看出主导心律为窦性,P-R间期恒定为,QRS 波群时限增宽尤其以后半部分增宽明显,时限达到,V1导联呈R 型,粗钝有切迹,后峰大于前峰。
为典型的室内传导阻滞中的右束支传导阻滞,因为时限达到,诊断为完全性右束支传导阻滞。
上图可以看出来基本心律亦为窦性,QRS波群发生了如下改变:II、III、aVF导联呈rS型,且SIII>SII; I、aVL导联呈qR型,电轴左偏达到-45°以上,为典型的左前分支阻滞。
心肌梗塞伴有各种心律失常的表现(二)3.室内阻滞:由于心肌梗塞的部位不同,束支及其分支受损的部位和程度不尽相同,而出现不同的单一束支、双束支及三束支阻滞。
1)右束支阻滞:急性心肌梗塞并发右束支阻滞的发生率约40%,〔有人要问了:有这么多吗?可以想想你在患者的急性期及时检查心电图了没有?保留资料了没有?〕所以因为诸多因素的关系我们见到的并不是那么多。
右束支阻滞好发于前壁心肌梗塞的患者,其出现时间多在急性心肌梗塞一周内,可为暂时性,但相当一部分患者表现为永久性右束支阻滞。
有文章表明,若在急性前壁心肌梗塞发生初期发现新出现的RBBB,考虑左前降支近端阻塞可能性大。
例1:患者,女,80岁。
4天前患者出现发作性胸闷、胸痛,发作无明显诱因,每次持续10余分钟,能自行缓解,4小时前胸闷、胸痛加重并持续,伴大汗无呕吐晕厥。
外院检查心电图如下图:〔其实心肌梗塞的典型图形改变往往在当地医院,转来上级医院后那么典型的图形就非常少了,所以当地医院的图形是特别珍贵的,要及时扫描保存。
〕心电图可见:胸前导联V1~V3导联呈QR型,Q波≥同导联R波1/4,Q波时限≥;ST段在V1~V5导联呈弓背型抬高明显。
V1导联呈现特殊的QR型,其他导联QRS波群的后半部分明显增宽,符合典型的急性前壁心肌梗塞伴有右束支阻滞的图形改变。
该患者行冠脉照影为左前降支近端完全闭塞,心肌梗塞范围较大,室间隔穿孔,患者自动出院。
例2:患者,男,70岁,急性胸痛发作来院急诊检查,如图:心电图所见:胸前V1~V5导联呈qR型,ST段在V2~V5显著呈弓背型抬高,肢体导联电压偏低(预后不好)。
心电图诊断:窦性心律、急性前壁心肌梗塞、完全性右束支阻滞。
2)左束支阻滞:急性心肌梗塞可以并发左束支阻滞,或者在左束支基础上发生急性心肌梗塞,两者并存机会约8%。
由于左束支阻滞和心肌梗塞都可影响QRS波群的起始向量,因此,左束支阻滞可以部分或完全掩盖心肌梗塞的心电图表现。
例3:患者,男,65岁,高血压病史12年,胸痛20h记录图形,心电图表现:窦性P波,PR间期,V1~V4、Ⅲ、aVF导联呈QS型,伴有ST段弓背型向上抬高明显,V5、V6、I、aVL导联呈R型。
心电图诊断:窦性心律、急性前壁、下壁心肌梗塞、完全性左束支传导阻滞、电轴显著左偏。
〔如上图所示,在左束支时胸导联V1、V2的r波亦可以不显著而呈QS型,ST段因为继发性改变亦可以抬高,那么什么时候要严重关注是否合并心肌梗塞呢?个人经验总结:结合临床,如果患者症状明显,有典型的心绞痛症状和体征,结合化验检查特别是急诊检查心梗三项出现异常那么肯定要考虑合并急性前壁心肌梗塞了;再者如果胸导联ST段抬高的程度明显,超过了,那么亦应严重关注。
〕例4:患者,女,78岁,既往有“冠心病、完左、心力衰竭”不规则服用药物仍有胸闷、心悸、气促,无明显胸痛,本次突发晕厥,当地医院发现室速、室颤紧急抢救后送来我院。
急诊检查心梗三项均明显增高。
V1 V2 V3可见该患者检查心电图3次时间间隔都不长,呈现典型的左束支阻滞图形,但是细心观察虽然V1~V3导联有r波,但是r波都不是太明显,ST-T呈现动态变化,结合临床心梗三项都升高,明显的严重的临床表现,完左合并急性前壁心肌梗塞的诊断可以明确。
遗憾的是患者拒绝行冠脉照影及支架安置术,比较遗憾。
新近Sgarbossa总结了150例急性心肌梗塞合并左束支阻滞的诊断经验,提出以下诊断标准:波群主波向下的导联ST段抬高≥;波群主波向上的导联ST段抬高≥;~V3导联ST段压低≥;3)左前分支阻滞:左前分支纤细而长,在室间隔的位置表浅,易发生缺血性损伤,是急性心肌梗死最常并发的分支阻滞。
前壁心肌梗死并发左前分支阻滞的发生率24%,在下壁心肌梗死时其发生率为16%。
但是部分病人的左前分支接受右冠状动脉或左冠状动脉回旋支供血,所以心梗合并左前分支阻滞不一定是左前降支近段闭塞或梗死广泛的标志。
上图为典型的左前分支的图形改变,下面我们来看一例心肌梗死合并左前分支阻滞的图形变化:这是同一个患者两次不同时间的入院常规检查的心电图,第一次仅为电轴中度左偏,胸前导联图形正常。
约4个多月后再次入院检查心电图可以见到胸前V1~V3呈rS型,r波递减,V4导联呈qrs型,较3月份心电图可以见到r波的丢失,ST段略呈弓背型抬高,T波已经开始深倒置,病程估计已经进入到了亚急性期,但是该患者没有述说任何不适的症状,所以个人觉得入院常规检查心电图是必须的,〔哪怕是患者有怨言:你们不就是为了钱吗?〕我们也要一定坚持常规检查,这种情况万分之一发现了就是万幸。
该患者除了胸前导联典型的前壁心肌梗死的动态变化外,观察肢体导联亦可见到新出现了典型的左前分支阻滞图形,电轴左偏达-56°,Ⅱ、Ⅲ、aVF呈rS型,SⅢ>SⅡ; I、aVL导联呈qR型。
当前壁心肌梗死合并左前分支阻滞时,两者的相互影响不大。
肢体导联呈左前分支阻滞图形,心前导联上呈前间壁、前壁、广泛前壁的心电图波形。
但是下壁心肌梗死若合并左前分支阻滞时,心电图诊断常有一定困难,出现下列情况之一者提示下壁心肌梗死合并左前分支阻滞: QRS电轴左偏(-45°~-60°之间);Ⅱ、Ⅲ、aVF呈QS型或rS型。
4)右束支阻滞合并左前分支阻滞在急性心肌梗死并发中,其发生率约为23%。
通常该阻滞见于大面积心肌梗死的病人,因此其中30%左右能发展成三度房室阻滞。
心前导联呈右束支阻滞图形,肢体导联呈左前分支阻滞图形。
患者,男,78岁,三天前开始出现反复胸闷、气喘发作,休息后可缓解,拒绝入院治疗,一小时前开始无明显诱因下突发胸闷、气喘症状,症状持续不能自行缓解,无明显胸痛,无恶心、黑朦等,就诊后检查心电图示房颤、完全性右束支阻滞、左前分支阻滞,收住入院后心电图如上图,胸前导联出现ST段的抬高,提示发生了急性前壁心肌梗死,心肌酶谱也明显增高。
该图诊断:窦性心动过速、急性前壁心肌梗死、完全性右束支传导阻滞、左前分支传导阻滞、左房负荷加重。
发病第四天,V1、V2导联新出现的q波,胸前原来抬高的ST段已经回落。
呈现典型的心肌梗死的动态改变,诊断无疑问。
1)室性早搏:急性心肌梗塞并发室性早搏是最常见的心律失常。
Holter的检出率为70%~100%,以发病最初几小时内发生率最高。
梗死面积大、高龄、并发休克、低血压、心力衰竭患者的高级别室性早搏发生率较高。
R-on-T现象室性早搏、成对室性早搏、发生于U波上面的室早易诱发室速,猝死的发生率较高,应引起重视。
