非小细胞肺癌脑转移治疗新视野
非小细胞肺癌个体化治疗新进展-关注脑转移ppt课件

0.45 (0.35–0.60) <0.001
0.40 (0.23–0.69) <0.001
0.51 (0.38–0.69) <0.001
ORR, % (95% exact CI) Differenced (95% exact CI) Pe
74 (67−81)
45 (37−53) 29 (20−39) <0.001
非小细胞肺癌个体化治疗新进展 ----关注脑转移
内 容
•ALK+ NSCLC脑转移的治疗 •EGFR+ NSCLC脑转移的治疗
PROFILE 1014脑转移亚组分析:克唑 替尼一线治疗与化疗比较的颅内疗效分析
Key entry criteria ● ALK-positive by central FISH testinga ● Locally advanced, recurrent, or metastatic non-squamous NSCLC ● No prior systemic treatment for advanced disease ● ECOG PS 0−2 Endpoints R A N D O M I Z Ec Crizotinib 250 mg BID PO, continuous dosing (n=172) ● Primary – PFS (RECIST 1.1, independent radiologic review [IRR]) ● Secondary – ORR – OS – Intracranial TTPe – Safety – Patient-reported outcomes
Abstract 1238
Baseline Characteristics of Patients With/without Brain Metastases at Baselinea
非小细胞肺癌同时伴脑转移的外科处理

非小细胞肺癌同时伴脑转移的外科处理背景肺癌是最常见的恶性肿瘤之一,在经济发达的欧美国家,其发病率和死亡率往往位居所有恶性肿瘤的首位。
在我国由于吸烟、被动吸烟和环境污染的加剧,无论城市还是农村肺癌发病率均逐年升高,目前其发病率和死亡率也已跃居于恶性肿瘤的首位。
由于肺癌首发症状不明显,就诊时多偏中、晚期,部分患者已发生远处转移。
非小细胞肺癌并发脑转移是肺癌晚期血行转移的表现,预后极差,过去因其有远处转移而列为手术禁忌证,而保守治疗如放、化疗的效果也不理想。
近年来有文献报道,对部分经选择的病例采取以手术为主的综合治疗可获得长期生存。
方法回顾性分析1999年1月至2004年12月1300例肺癌患者,其中41例非小细胞肺癌患者同期发现脑转移,采用以先后手术切除肺癌原发灶及脑部转移灶的治疗方案同时辅以术后化疗及放疗。
采用SPSS 13.0统计软件进行分析。
用Kaplan-Meier法计算生存率,Log-rank检验判别生存率差异,用x~2检验比较复发率,P<0.05为差异有统计学意义;采用Cox回归模型作多因素分析,用逐步回归法筛选影响因素,筛选水平为0.1。
探讨非小细胞肺癌同时伴脑转移外科处理的疗效及影响预后的因素。
结果男27例,女14例;中位年龄52.7岁(32~68岁)。
TNM分期法分期(除脑转移癌外)Ⅰa期4例,Ⅰb期9例,Ⅱa期13例,Ⅱb期8例,Ⅲa期7例。
30例有神经系统症状者先行脑部手术,另11例先行肺部手术,间隔14.6天(7~32天)。
4例两侧或同侧多发性脑转移灶采用γ刀治疗外,其余37例均采用开颅手术切除的方式,均完全切除脑肿瘤。
肺叶切除术40例(其中支气管成形术1例,支气管成形同期肺动脉重建。
非小细胞肺癌脑转移综合治疗进展

肺为 活 动性 脏 器 , 吸 、 嗽 、 腔 压力 改 变 等 呼 咳 胸 因素均可 促使 癌细 胞 脱 落进 人 血 循 环 , 而 与发 病 因
密切 相关 。
过 性肢 体无 力 、 忆力 减退 等 , 可 以无 任何 临床 表 记 也 现 。脑 转移 可在 原发病 灶 同时或 原发病 灶发 现之 前
【 关键词 】 非小细胞肺癌 ; 脑转移 ; 治疗
中图 法 分 类 号 :R 3 . 742 文 献 标 识 码 :A
脑部 是肺 癌最 常见 的远 处 转 移 器 官之 一 , 导 是
远 处转 移 J 而其 他 部 位 癌 细 胞 须 循 静 脉 先 进 人 。
致肺 癌治 疗失 败 的 常见 原 因。近 年 来 , 着肺 癌 发 随
9 1个月 ( S L . N C C组 ) 8 6个 月 ( C C组 ) 和 . SL 。同时
治疗 , 尤其 适合 于多 发性脑 转移瘤 及全 身情况 差 、 年
龄 大 的患 者 。WB T常先 行 全 脑 两 侧 野 对 穿 照射 , R 肿瘤 剂量 为每 3~ 4周 3 4 G / 0~ 0次 , O一 0 y 1 2 后缩 野 至 瘤床边 缘外 1 2 e ~ m增 加 ( T 1 2 G 放 疗 剂 D ) 5~ 0 y 量, 总剂量 < O y 6 G 。单纯 WB T的有效 率 为 7 % 一 R 0
Hale Waihona Puke 生存 时 间 为 2 . 0 8个 月 ,、 1 2和 3年 生 存 率 分 别 为
8 . % 、8 8 和 1 . % , 33 4 .% 3 9 提示 N C C单 发 脑 转移 SL
Zbl u e 等 报 道 S S局 控 率高 达 8 % ~9 % , 改 R 5 6 可
EGFR驱动基因阳性非小细胞肺癌脑转移治疗新进展_王又君

【关键词】肺癌;脑转移瘤;表皮生长因子受体EGFR 【中图分类号】R734.2 【文献标识码】A 【文章编号】1004-687(9 2020)01-0065-05
脑转移瘤(Brain metastases,BMs)是最常见的颅内 肿瘤,其发病率是原发性颅内肿瘤的3~10倍[1];由于影像 诊断技术的不断提高及实体肿瘤患者生存时间的延长, 致使B M s发病率逐年增加。B M s可引起多种中枢神经系
近几十年的大量研究证明了生长因子信号通路在调 节细胞关键功能(包括细胞增殖、分化、转移和存活)中的 基本作用。生长因子信号传导的一个重要介质是表皮生 长因子(EGF)家族,也被称为ERBB家族,其受体家族包括 四种相关的酶(酪氨酸激酶):表皮生长因子受体( EGFR, 也称为ERBB1)、ERBB2(HER2)、ERBB3(HER3)和ERBB4(HER4)。在正常生理条件下,EGFR与配体结合后诱导 受体体内异二聚体的形成,并激活细胞内激酶域,导致受 体胞质尾部磷酸化进而使细胞内途径的激活[5]。EGFR基 因与多种癌症的发生发展密切相关。有关报道表示,头 颈部鳞癌、结直肠癌、NSCLC、卵巢癌、乳腺癌、前列腺癌 和胶质瘤等中均存在EGFR基因扩增和ERBB2过度表达 或激活[6-8]。20世纪60年代,在小鼠的基因中分离出EGF, 标志着靶向治疗时代的开始,20世纪80年代初,门德尔松 (MENDELSOHN)提出,通过抑制EGFR来阻断表皮生长 因子信号的药物,可能是治疗实体肿瘤的有效干预措施。
承德医学院学报 JOURNAL OF CHENGDE MEDICAL COLLEGE
肢体运动功能障碍的患者进行干预的主要方法,能够辅 助患者进行相应的运动锻炼,有效改善患者运动功能障 碍,在复杂性手外伤患者术后恢复中具有较好的干预效 果[9-10]。
非小细胞肺癌脑转移的治疗
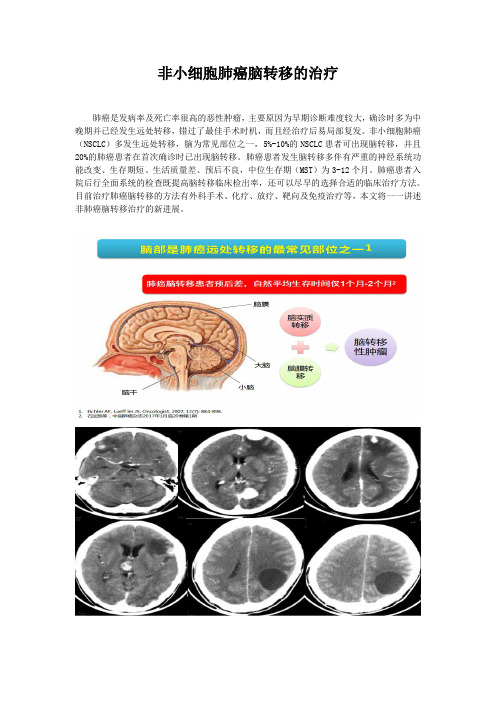
非小细胞肺癌脑转移的治疗肺癌是发病率及死亡率很高的恶性肿瘤,主要原因为早期诊断难度较大,确诊时多为中晚期并已经发生远处转移,错过了最佳手术时机,而且经治疗后易局部复发。
非小细胞肺癌(NSCLC)多发生远处转移,脑为常见部位之一,5%-10%的NSCLC患者可出现脑转移,并且20%的肺癌患者在首次确诊时已出现脑转移。
肺癌患者发生脑转移多伴有严重的神经系统功能改变、生存期短、生活质量差、预后不良,中位生存期(MST)为3-12个月。
肺癌患者入院后行全面系统的检查既提高脑转移临床检出率,还可以尽早的选择合适的临床治疗方法。
目前治疗肺癌脑转移的方法有外科手术、化疗、放疗、靶向及免疫治疗等,本文将一一讲述非肺癌脑转移治疗的新进展。
转移部位:脑转移分为脑实质转移和脑膜转移。
实质转移最常见部位为大脑半球,随后依次为小脑、脑干。
脑膜转移少见,预后更差。
肺癌脑转移发生率较其他恶性肿瘤高,约20-65%的患者会在病程中出现。
SEER数据称,非转移性腺癌、鳞癌、大细胞癌脑转移发生风险分别为11%、6%、12%。
小细胞肺癌首诊时发病率即为10%,存活2年以上患者发生率达60-80%。
临床症状:非小细胞肺癌脑转移患者临床表现主要为头痛、呕吐、视神经乳头水肿三大主征;还可出现复视、黑朦、视力减退、头晕、淡漠、意识障碍、二便失禁、脉搏徐缓、血压增高等。
精神症状(性情改变、反应迟钝、痴呆等)常见于额叶转移;癫痫多见于额叶,其次为颞叶、顶叶;感觉障碍多见于顶叶肿瘤;运动障碍表现为肿瘤对侧肢体肌力减弱或完全瘫痪;失语症多见于优势大脑半球语言中枢转移瘤;视野损害多见于枕叶、顶叶、额叶深部;丘脑转移可产生丘脑综合征(对侧感觉缺失和/或刺激症状、对侧不自主运动);小脑半球肿瘤易出现爆破性语言、眼球震颤、患侧肢体协调动作障碍、同侧肌张力减低、腱反射迟钝、易向患侧跌倒;小脑蚓部肿瘤易引发步态不稳、行走困难、站立后向后倾倒;第四脑室可早期出现积水、颅内压增高。
非小细胞肺脑转移的药物治疗修改

非小细胞肺癌脑转移的药物治疗【摘要】近年来,非小细胞肺癌脑转移的发病率逐年上升,严重危害着人类的生命安全。
表皮生长因子受到(epidermal growth factor receptor, EGFR)体酪氨酸酶抑制剂分子靶向治疗的出现让非小细胞肺癌的研究得到突破,使得EGFR小分子抑制剂成为靶向治疗的热点。
同时,第三代药物的单药化疗如紫杉醇脂质体等单药对于晚期非小细胞肺癌患者的效用也逐渐被认可。
本文力从表皮生长因子受体这个肿瘤学药物研发的一个重要靶点的研究以及药物治疗上,对非小细胞肺癌脑转移治疗进行探讨。
关键字:非小细胞肺癌转移靶向治疗研究Non-small cell lung cancer with brain metastasis drug therapy 【Abstract】In recent years, non small cell lung cancer with brain metastasis incidence increased year by year, seriously endangering the safety of human life. Epidermal growth factor ( epidermal growth factor by receptor, EGFR ) body tyrosinase inhibitors targeted molecular therapy appears to non small cell lung cancer has been a breakthrough, make EGFR small molecule inhibitors as targeted therapy of hot. At the same time, the third generation drug such as the single agent chemotherapy of paclitaxel liposome as monotherapy for patients with advanced non-small cell lung cancer is gradually being recognized. This article from the epidermal growth factor receptor in the oncology drug development is an important target for research and drug therapy for non small cell lung cancer, brain metastases treatment to explore. Key words:Non small cell lung cancer transfer targeted therapy research肺癌是人类常见的恶性肿瘤之一,对人类死亡威胁率居男性死亡之首,女性死亡率仅次于乳腺癌。
非小细胞肺癌脑转移的靶向治疗和免疫治疗的新进展

World Latest Medicine Information (Electronic Version) 2017 V o1.17 No.4932投稿邮箱:sjzxyx6666@1 靶向治疗靶向药物是通过肿瘤细胞与正常细胞之间在分子细胞生物学上的差异,通过封闭受体、抑制血管生成、阻断信号传导通路等方法作用于肿瘤细胞的靶点,从而抑制肿瘤细胞的生长,使肿瘤细胞加速凋亡。
所以靶向治疗与传统的化疗相比较具有更高的选择性、毒副作用小。
非小细胞肺癌的治疗因为小分子抑制剂的出现发生了革命性的突破[4]。
下面将介绍治疗NSCLC 的各类分子靶向药物。
1.1 Crizotinib (克唑替尼)2007年,日本学者在非小细胞肺癌患者中首次发现了EML4-ALK 融合基因,后来针对EML4-ALK 融合基因阳性突变的非小细胞肺癌患者研发了一种口服的靶向抑制剂Crizotinib(克唑替尼)。
Crizotinib 的出现是分子靶向治疗NSCLC 的极其重要的里程碑[5]。
Crizotinib(2011年)是ALK 受体和肝细胞生长因子受体(c-met)的抑制剂,它的作用机制是可以选择性竞争三磷酸腺苷(ATP),阻断磷酸化而发挥作用,抑制肿瘤细胞的增殖和加速肿瘤细胞的凋亡。
在Solomon BJ、Cappuzzo F、Felip E、Blackhall FH、Costa DB、Kim D-W 的报告中,PROFILE 1014是ALK 阳性NSCLC 的3期前瞻性研究,与BM 患者的化疗相比,一线氯吡啶组的颅内疾病控制率(IDCR)显示较高。
虽然颅内进展时间改善,但并不显著[6]。
在BM 患者中,Crizotinib 与化疗相比,PFS 大大改善。
患有BM 的患者的IDCR 与化疗相比显着高于对照组。
无法避免的,由于中枢神经系统(CNS)渗透或肿瘤生物学变化,大脑是Crizotinib 耐药最常见的部位。
在接受治疗的同时,高达70 %的患者中新发颅内病变的进展是对Crizotinib 的获得性抵抗的常见表现[7]。
非小细胞肺癌ALK阳性脑转移治疗现状

非小细胞肺癌alk阳性脑转移治疗现状xx年xx月xx日•引言•总结与讨论目录01引言非小细胞肺癌(NSCLC)是常见的肺癌类型,约占所有肺癌的80%-85%ALK阳性NSCLC具有独特的生物学特性,易发生脑转移背景介绍研究ALK阳性NSCLC脑转移治疗现状及发展趋势,提高对该疾病的认识和诊疗水平探讨不同治疗方法在ALK阳性NSCLC脑转移治疗中的应用及效果研究目的和意义ALK基因是一种跨膜受体酪氨酸激酶基因,编码一种称为间变性淋巴瘤激酶(ALK)的蛋白ALK阳性NSCLC细胞中,ALK基因与EML4基因融合形成EML4-ALK融合蛋白,促进肿瘤细胞增殖和生存ALK基因及蛋白ALK阳性NSCLC具有间变性淋巴瘤激酶(ALK)基因重排现象,与EGFR和KRAS基因突变相互排斥ALK阳性NSCLC患者多呈现年轻化、从不吸烟或轻度吸烟史等特点ALK阳性非小细胞肺癌的病理生理特点ALK阳性NSCLC患者发生脑转移的几率较高,可能与ALK 基因及蛋白的生物学特性有关ALK阳性NSCLC细胞可分泌某些细胞因子,如IL-6、IL-8等,促进肿瘤细胞进入脑组织ALK阳性与脑转移的相关性针对ALK阳性NSCLC脑转移患者,化疗药物可透过血脑屏障,对肿瘤细胞产生一定杀伤作用常用的化疗药物包括培美曲塞、顺铂、卡铂等,但单独应用效果有限针对ALK阳性NSCLC的靶向药物主要包括ALK抑制剂克唑替尼、色瑞替尼等靶向药物可显著延长ALK阳性NSCLC患者的生存期,降低肿瘤细胞的增殖活性对于ALK阳性NSCLC脑转移患者,放疗可缓解症状并延长生存期对于孤立性脑转移患者,手术联合放疗可提高局部控制率和生存率放疗及手术联合治疗随着医药技术的不断发展,新型ALK抑制剂如布雷西替尼、劳拉替尼等不断涌现新型靶向药物具有更高的抑制活性和更低的耐药性,为ALK阳性NSCLC脑转移患者提供了更多治疗选择新型靶向药物的应用高精度放疗技术如立体定向放疗(SBRT)、质子放疗等的应用,可提高肿瘤细胞的杀伤力,降低对正常组织的损伤放疗增敏剂如塞来昔布等的应用,可提高放疗效果并减轻放疗不良反应放疗技术的改进免疫治疗在ALK阳性NSCLC脑转移治疗中具有重要地位,主要包括免疫检查点抑制剂和肿瘤疫苗等免疫治疗与其他联合治疗如靶向药物、化疗药物等联合应用,可提高疗效并降低不良反应免疫治疗及其他联合治疗VS02总结与讨论1研究主要发现23Alk阳性非小细胞肺癌患者脑转移的发生率较高。
【肺癌进展报告2021】非小细胞肺癌脑转移达克替尼颅内效果或堪比奥西替尼

【肺癌进展报告2021】非小细胞肺癌脑转移达克替尼颅内效果或堪比奥西替尼尽管晚期非小细胞肺癌(NSCLC)的治疗取得巨大飞跃,但脑转移仍然是患者预后不良和死亡率升高的重要原因。
寻求可以治疗NSCLC并在中枢神经系统有活性的药物的需求十分迫切。
2021年11月,发表在《Thorac Cancer》的一项研究显示,在EGFR阳性NSCLC脑转移患者中,达克替尼的颅内活性令人鼓舞,与奥西替尼不相上下!NSCLC脑转移常见达克替尼的CNS应答情况尚未明确▲▲▲脑转移(BMs)是NSCLC的常见转移部位,给治疗带来挑战。
EGFR突变NSCLC患者首次确诊时,约25%发生脑转移。
脑转移的标准治疗包括手术切除、立体定向放射治疗(SRS)和全脑放疗(WBRT)。
尽管进行了上述治疗,但脑转移患者的预后仍然很差。
近几十年来,随着酪氨酸激酶抑制剂(TKIs)的获批,NSCLC患者的治疗模式已然颠覆,长期生存成为可能,尤其是EGFR突变的患者。
然而,由于EGFR TKIs穿透血脑屏障(BBB)的能力有限,初次确诊后3年内进展为脑转移的累积风险高达45%。
随着脑转移发生率增加,迫切需要为这些患者寻求最佳治疗策略。
达克替尼是一种口服、不可逆转泛ErBb抑制剂,已获批用于EGFR突变NSCLC患者一线治疗。
III期临床研究(RCHER 1050研究)在未经治EGFR突变NSCLC患者中比较了达克替尼和吉非替尼。
按1:1的比例,将患者随机分配至达克替尼组或吉非替尼组。
两组之间有显著差异。
达克替尼组无进展生存期(PFS)显著长于吉非替尼组(14.7个月vs 9.2个月,风险比[HR] 0.59,95%CI 47%~74%,P<0.0001)。
此外,与吉非替尼组相比,达克替尼组的中位总生存期(OS)延长。
达克替尼是首个改善总生存期的靶向药物(34.1个月vs 27.0个月,HR 0.748,95%CI 59.1%~94.7%,p = 0.0155)。
非小细胞肺癌单发脑转移患者手术治疗效果观察

可行性及有 效性 仍有争议 。笔者采用全脑放疗 联合吉西他滨 , 替莫唑胺化 疗 , 同时行非小 细胞 肺癌脑转移患者 的原发灶和转
李永 豪 , 岳侃 , 高磊 , 焦扬 , 赵 双军 , 刘杰, 边 俊艳 , 王 永领 , 徐 江林 , 岳 国强
【 摘 要】 目的 探讨手术联合 放化疗治疗非小细 胞肺癌单 发脑转 移患者手 术治疗 的临床效 果 。方 法 将6 7
观察组
例 非小细胞肺癌 同时单 发脑转移的患者随机分 为观察 组 3 4例和对 照组 3 3例 。对照组行放 疗联合 吉西他 滨 、 替莫 唑 胺 化疗 。观察组在对 照组基 础上行肺部肿瘤切除及脑转 移瘤切除术 。对 比观察 2组生存期 和生存 率。结果
0 . 0 5 ) , 具 有 可 比性 。
2 . 2 生存率
对照组 1 年 生存 率为 6 7 %, 2年生存率 为 1 6 %,
3年生存率为 5 % 。观察组 1年生存 率 为 9 8 %, 2年 生存率 为 3 6 %, 3年生存率为 1 8 % 。2组生存率差异有统计 学意义 ( P<
移灶进行治疗 , 现 报 道 如下 。 1 资 料 与 方 法
I . 1 临床 资料
选择 2 0 1 1 年 1月 一 2 0 1 4年 1月我 院收治 的
有统计学意义 ( = 9 . 7 5 6 , P= 0 . 0 0 2 , < 0 . O 1 ) 。见表 1 。
表1 2组生存期 比较 ( 月)
非小细胞肺癌ALK阳性脑转移治疗现状

肿瘤侵袭性高、分 化程度低、恶性程 度高
ALK阳性与脑转移的相关性
研究表明,ALK阳性NSCLC患者发生脑转移的概率高于ALK 阴性患者
ALK融合蛋白可通过激活下游信号通路促进肿瘤细胞增殖、 迁移和侵袭
化疗药物治疗
常规化疗药物
铂类、依托泊苷等,可缓解部分ALK阳性患者的病情进展
靶向药物联合化疗
可提高疗效、延长生存期
新型靶向药物的应用
第三代ALK抑制剂
劳拉替尼等,可克服第二代抑制剂的耐药性,延长患者生存期
其他新型靶向药物
针对其他突变基因的抑制剂,如EGFR抑制剂等,可与ALK抑制剂联合应用提高疗效
联合治疗策略的探索
联合治疗策略
采用不同作用机制的药物联合应用,以提高疗效、延长生存 期、降低耐药性的发生
探索新的联合治疗策略
包括免疫治疗、细胞治疗等,为患者提供更多的治疗选择
个体化及精准医疗的推广
个体化治疗
根据患者的具体情况,制定个性化的治疗方案,以提高疗效和降低不良反应 的发生率
精准医疗
通过对患者进行基因检测,根据基因型制定针对性的治疗方案,以提高疗效 、延长生存期
02
总结与讨论
主要结论及贡献
主要结论
ALK阳性非小细胞肺癌患者脑转移的发生率高,治疗难度大,预后不良。ALK阳 性非小细胞肺癌脑转移患者生存期较短,易出现神经认知功能损害、颅内高压等 严重并发症。
非小细胞肺癌alk阳性脑转移 治疗现状
xx年xx月xx日
目 录
• 引言 • 总结与讨论
01
引言
背景介绍
非小细胞肺癌(NSCLC)占所有肺癌的80%-85%
2
ALK阳性NSCLC患者具有独特生物学特征和临 床行为
非小细胞肺癌脑转移综合治疗的研究进展

非小细胞肺癌脑转移综合治疗的研究进展摘要】脑部是肺癌患者最常见的转移部位之一。
肺癌脑转移患者的预后极差,中位生存时间小于1年。
目前的治疗策略包括姑息放疗及全身治疗(包括全身化疗及分子靶向治疗)。
目前肺癌脑转移瘤的治疗仍存在争议。
最近,分子靶向药物如表皮生长因子受体 (EGFR)酪氨酸激酶抑制剂 (TKIs)厄罗替尼、吉非替尼和阿法替尼在脑转移患者中显示出较好的效果. 本文重点讨论肺癌脑转移治疗策略的证据。
【关键词】肺癌,脑转移,表皮生长因子【中图分类号】R73 【文献标识码】A 【文章编号】2095-1752(2014)36-0093-021.肺癌脑转移的概况脑转移瘤是最常见的成人颅内肿瘤,大部分的脑转移瘤来源于肺癌 (40–50%)[1]。
脑转移瘤患者的中位生存期为3-6个月[2]。
肺癌患者出现脑转移较早,通常在确诊为肺癌后2年内出现脑转移。
25%—40%的非小细胞肺癌(NSCLC)患者在其疾病过程中出现脑转移[3]。
2.化疗和放疗Kim 等人回顾性分析了化疗、全脑放疗及立体定向外科手术在无症状脑转移瘤的非小细胞肺癌中的疗效,三组患者的OS无明显的差异[4]。
局部治疗联合全身化疗可能可以延长非小细胞肺癌脑转移患者的生存期[6]。
目前评价不同治疗模式在进展期或晚期NSCLC脑转移患者中的疗效的III期临床研究较少。
Edelman等人的研究数据表明患者是否有脑转移在对比不同的全身化疗方案的临床试验中均显示出相同的治疗结果[6]。
Neuhaus 等人进行了一个肺癌脑转移的前瞻性多中心的III期临床试验, 对比单纯全脑放疗和全脑放疗联合拓扑替康化疗, 同步放化疗组未显示出显著优势[7]。
已经有各种化疗药物被应用于临床试验,替莫唑胺用于非小细胞肺癌脑转移有一定疗效[8]。
Bearz 等对39例患者进行研究,初步的数据显示培美曲塞对中枢神经系统转移瘤有一定的效果[9]。
在另外一个研究中,培美曲塞联合顺铂用于不适合放射外科治疗的非小细胞肺癌脑转移患者[10],中位生存时间7.4个月,PFS 4个月,这个方案显示出良好的效果,有可能取代全脑放疗成为一线治疗方案。
非小细胞肺癌脑转移治疗新视野

神经心理测验量表:HVLT霍普金斯语词学习测验 COWA词汇联想测验(语言流畅能力) .
Asher AL,et al.2015 ASCO Abstract LBA4
QUARTZ:研究设计&患者特征
QUARTZ研究
2007年3月-2014年8月
随机、对照、非劣效性设计
经病理证实存在
脑转移(不可切
除且不适合立体
(n=48)
CR PR
ORR
SD DCR PD 未评估
野生型 (n=15)
0 5
5
2 7 8 0
外显子19缺失 (n=4) 0 4
4
0 4 0 0
厄洛替尼 150mg/天
颅内病灶 PD或 出现脑转移症状
L858R缺失 (n=4) 1 1
2
1 3 1 0
.
•
未知 (n=25)
主要终点: PFS
总计
(n=48)
1
2 (4.2%)
16
26 (54.2%)
EGFR突变NSCLC患者更易发生脑转移
• 首诊的NSCLC患者中约 10%伴有脑转移 [1]
• 所有NSCLC患者中 4055%的患者在整个病程的 某个 阶段会出现脑转移[2-3]
• EGFR突变的肺腺癌患者更 容易发生脑转移(OR=3.83, 95% CI: 1.72–8.55, p = 0.001) [4]
.
Asher AL,et al.2015 ASCO Abstract LBA4
WBRT改善脑部病灶控制,但对OS无影响,且 QOL更差
至颅内进展时间
总生存(OS)
生活质量(QOL)
急性放射副反应:6周时WBRT+SRS组脱发(P=0.01)和皮炎(P=0.06)更多 迟发性放射副反应:WBRT+SRS组合SRS组CNS坏死率分别为4.3%和6.8
非小细胞肺癌脑转移治疗的研究进展

非小细胞肺癌脑转移治疗的研究进展冯宇;胡兴胜【摘要】Lung cancer is a malignant tumor,leading to the highest morbidity and mortality worldwide.Non-small cell lung cancer (NSCLC)accounts for approximately 80% of all lung cancer types.Out of all the patients with advanced NSCLC,more than 40% develop brain metastasis,and lung cancer associated with brain metastasis indicates poor prognosis.Traditional treatment options,such as ra-diotherapy,chemotherapy and surgery,have an extremely limited role in improvement of prognosis of such patients.In recent years, with the development of stereotactic radiotherapy and targeted therapy,particularly chemotherapy combined with targeted therapy, radiotherapy combined with targeted therapy and other types of therapies,NSCLC patients with brain metastases could benefit from these therapies with an improved quality of life and prolonged median overall survival. However, the ideal treatment regimen for NSCLC patients with brain metastases remains controversial.Recent advances in NSCLC with brain metastases will be described elabo-rately in this paper,to provide a theoretical basis for selecting a reasonable treatment plan for non-small lung cancer patients with brain metastasis.%肺癌是全球范围内发病率和死亡率最高的恶性肿瘤,非小细胞肺癌(non-small cell lung cancer,NSCLC)约占肺癌的80%,其中超过40%的晚期NSCLC患者在疾病病程中会发生脑转移,导致预后不良.传统的治疗方法如单纯放疗,化疗,外科手术对于改善肺癌脑转移的预后非常有限.近些年来随着立体定向放射治疗、靶向治疗的发展,尤其是化疗联合靶向,放疗联合靶向等交叉领域的联合治疗,NSCLC脑转移患者的生存质量得到提高,中位总生存期(median overall survival,mOS)得以延长.然而对于NSCLC脑转移的最佳治疗方案,仍然存在争议,本文将针对NSCLC脑转移领域的最新研究进展进行阐述,以期对肺癌脑转移患者选择合理治疗方案提供理论依据.【期刊名称】《中国肿瘤临床》【年(卷),期】2018(045)007【总页数】8页(P331-338)【关键词】非小细胞肺癌;脑转移;全脑放疗;立体定向放疗;靶向治疗;免疫治疗【作者】冯宇;胡兴胜【作者单位】中国医学科学院肿瘤医院肿瘤内科,北京市100021;中国医学科学院肿瘤医院肿瘤内科,北京市100021【正文语种】中文根据2017年2月中国国家癌症中心发布的一项数据显示,肺癌发生率为57.70/10万,年龄标准化发生率(age-standardized incidence rate,ASIR)为36.23/10万。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
目前NSCLC脑转移的治疗指南
转移灶数目局限
1、手术+WBRT(I类)或SRS 2、SRS+WBRT
(一个转移灶,I类证据) 3、单独SRS
弥漫脑转移
姑息性外放疗
实用文档
WBRT之于NSCLC脑转移:老问题,新视野?
问题一:WBRT的作用?
问题二:WBRT的治疗价值?
脑转移灶数据局限
不适合于手术或SRS者
主要终点:判断SRS治疗3个月后的认知进展是否少于SRS与WBRT的联合 85%的效力以检测到3个月认知进展绝对值较SRS减少25% (认知进展定义为一次认知检测时SD减少1分)
中位随访7.2(0-62.6)个月
A组(仅SRS):<2.0cm病灶:24Gy:2-2.9cm病灶:20Gy
B组(SRS+WBRT):<2.0cm病灶:22Gy:2-2.9cm病
COWA
SRS 63.5% (50.5, 75.3) SRS(%)
8.2 19.7 1.9
SRS+WBRT 91.7%
(80.0,97.7)
SRS+WBRT (%) 30.4 51.1 18.6
P值 0.0007
P值
0.0043 0.0009 0.0098
SRS+WBRT的认知功能恶化更多,并持续到6个月 77.8% Vs.97.9% P=0.032
神经心理测验量表:HVLT霍普金斯语词学习测验 COWA词汇联想测验(语言流畅能力)实用文档
Asher AL,et al.2015 ASCO Abstract L
QUARTZ:研究设计&患者特征
QUARTZ研究
2007年3月-2014年8月
随机、对照、非劣效性设计
经病理证实存在
脑转移(不可切
除且不适合立体
NCCTG N0574: 研究设计
1-3个脑转移(不
侵犯脑干和视神
SRS
年龄(18-
经交叉)
病灶<3cm
随
ECOG PS 0-2
机
放疗期间无化疗
分
59vs≥60)
分 层
颅外疾病控制 (≤3vs>3个月)
脑转移灶数
无LMD (N=213)
(1vs2vs3 ) 机构
肿瘤大小、N分期、细胞类型与NSCLC脑转移
P=0.001
P=0.001
P=0.017
Mujoomdar A, et al. Radiology. 2007;242(3):882-8.
实用文档
内容
非小细胞肺癌脑转移放射治疗新视野 非小细胞肺癌脑转移靶向药物治疗
✓ EGFR-TKIs药物:厄洛替尼、吉非替尼、埃克替尼 ✓ ALK-TKIs药物:克唑替尼、 Alectinib ✓ 抗血管生成药物:贝伐珠单抗
非小细胞肺癌脑转移治疗新视野
乔学英 河北医科大学第四医院
2016.03.27 邯郸
实用文档
肺癌脑转移发生率很高
男 肺和支气管癌 28%
前列腺癌 11% 结直肠癌 8%
胰腺癌 6% 白血病 4%
女 肺和支气管癌 26%
乳腺癌 15% 结直肠癌 9% 胰腺癌 7% 卵巢癌 6%
脑转移是肺癌常见的转移部位, 也是患者致死的主要原因之一。 ✓10%的患者就诊时出现; ✓25-40%的患者治疗过程中出 现;
[4]
Cumulative incidence 0 0.5 1 1.5 2
手术切除的肺腺癌患者脑转移复发风险 Brain metastases according to EGFR mutation
HR= 4.49, 95% CI: 1.20–16.80 p = 0.026
EGFR突变患者脑转移复发风险增加
349%
0
20 months 40
Wild EGFR
mutant EGFR
实用文档
. 1. Sorensen JB, et al. J Clin Oncol. 1988;6:1474-1480.
2. Chen AM, et al. Cancer. 2007;109:1668-1675. 3. Ceresoli GL, et al. Cancer. 2002;95:605-612. 4. J Thorac Oncol. 2014 Feb; 9(2):195-9.
NSCLC脑转移发生率高到低: 1.腺癌 2.大细胞未分化癌 3.鳞癌
1.American Cancer Society. Cancer Facts & Figures 2011. 2. Langer CJ, et al. J Clin Oncol 2005; 23:6207-6219
实用3文.Z档abel A, et al. Lung Cancer 2004; 45 (Suppl. 2):S247-S252.
灶:18Gy
实用文档
Asher AL,et al.2015 ASCO Abstract L
WBRT改善脑部病灶控制,但对OS无影响,且 QOL更差
至颅内进展时间
总生存(OS)
生活质量(QOL)
急性放射副反应:6周时WBRT+SRS组脱发(P=0.01)和皮炎(P=0.06)更多
迟发性放射副反应:WBRT+SRS组合SRS组CNS坏死率分别为4.3%和6.8
SRS+WBRT Vs SRS?
OSC+WBRT Vs OSC?
NCCTG N0574研究
QUARTZ Trial
*WBRT: Whole brain radiation therapy 全脑放疗; SRS: Stereotactic Radiosurgery立体定向放射治疗 OSC: Optimal Supportive Care 最佳支持治疗 实用文档
EGFR突变NSCLC患者更易发生脑转移
• 首诊的NSCLC患者中约 10%伴有脑转移 [1]
• 所有NSCLC患者中 4055%的患者在整个病程的 某个 阶段会出现脑转移
[2-3]
• EGFR突变的肺腺癌患者 更容易发生脑转移 (OR=3.83, 95% CI: 1.72–8.55, p = 0.001)
R
定向放射手术)
的NSCLC患者
(P=0.72)
3个月时患者自述功能健康、FACT-G评分WBRT+SRS组均显著差于SRS组
实用文档
Asher AL,et al.2015 ASCO Abstract L
WBRT联合SRS后认知功能恶化发生率更高
3个月认知进展(主要终点)
3个月的认知进展 (95%CI)
认知测验
HVLT总回忆 HVLT延迟回忆
