原发性中枢神经系统淋巴瘤的症状
中枢神经系统淋巴瘤 概述及影像学特点、诊治流程(最新)

弥漫浸润性淋巴瘤主要应与病毒性脑炎区别 鉴别要点包括:
①病毒性脑炎呈弥漫性分布时,常有灰质受累较严重或以脑回侵犯为主的表现,T1WI呈 弥漫性脑回样高信号是其特征,而淋巴瘤不会表现为脑回样高信号;
②淋巴瘤在CT平扫时多呈等密度或稍高密度,而病毒性脑炎呈低密度; ③淋巴瘤增强扫描时显著均质强化,而病毒性脑炎一般不强化,或病灶周围.仅有轻度
线状强状。
累及胼胝体而侵犯双侧半球的原发淋巴瘤需要与胶质母细胞瘤区别 鉴别要点包括:
①原发淋巴瘤CT密度和MR信号较均匀,而胶质母细胞瘤CT密度和MR信号不均匀; ②原发淋巴瘤通常呈均质显著强化,而胶质母细胞瘤通常呈不均质、不规则环形强化; ③氢质子波谱检查,肿瘤实质部分出现明显的Lip波提示可能为淋巴瘤; ④胶质母细胞瘤在磁敏感加权成像时可见明显的磁敏信号,而淋巴瘤无。
临床表现与其他颅内肿瘤类似,头痛、恶心、呕吐、颅压增等,无特征性。病程较短, 如不治疗,多在症状发生后3-5个月内死亡。由于恶性淋巴瘤对放、化疗敏感,及时放射 治疗能明显改善病人的预后。但手术治疗不能改善该病预后,故早期正确诊断有重要意义, 也因此影像诊断非常重要。
影像学特点
中枢神经系统淋巴瘤多起自血管周围间隙内的单核吞噬细胞系统,因为脑内靠近脑表面 及脑室旁血管周围间隙较明显,故肿瘤常发生在近中线深部脑组织,其一侧常与脑室室管 膜相连,或肿瘤靠近脑表面,也容易累及胼胝体而侵犯对侧半球。肿瘤内一般无钙化。
均质强化的脑原发淋巴瘤,有时需要与结核瘤鉴别 氢质子波谱对两者的鉴别有重要意义。结核瘤和淋巴瘤均可在0.9-1.6ppm处出现明
显的Lip波,但结核瘤脑正常代谢物质明显降低或缺乏,包括NAA波、Cr波、Cho波和 MI波,而淋巴瘤表现为Cho波升高。
中枢淋巴瘤CNSL

The periventricular contrast-enhancing tumor (A ) in the left parietal lobe has restricted diffusion with high signal intensity on DWI (C ) with corresponding low signal intensity on the ADC map(arrows, D ). Perfusion MR imaging shows low perfusion within the contrast-enhancing tumor on the rCBV map (arrows, E ).
鉴别
①胶质瘤:为颅内最常见的肿瘤。CT 多呈混 杂低密度灶;MRI 呈长T1长T2信号,易出 现囊变、出血及坏死,增强呈不规则斑片状 或花环样强化,环壁厚薄不均。均匀强化的 胶质瘤与淋巴瘤较难鉴别,PWI 呈低灌注、 1H-MRS 出现异常高耸的脂质峰
② 脑膜瘤:与PCNSL 的密度及信号特点相似, 靠近脑膜的PCNSL 亦可浸润脑膜引 起脑膜尾征,鉴别困难。脑膜瘤属于脑外肿 瘤,可见“白质挤压征”、MR 灌注成像多 呈高灌注等有利于鉴别。
镜下见瘤细胞多围绕在血管周围呈簇状分布; 细胞体积偏大,核仁明显,核分 裂像多见(HE 染色,×200)
瘤细胞侵犯血管壁使血脑屏障( blood brain barr ier, BBB) 破坏, 血管通透性 vascular permeability (Ktrans)增加。 肿瘤沿血管周围间隙生长,因此可沿VR间隙 播散。 据报道,75%淋巴瘤可累及室管膜或硬膜 或二者同时受累。
Contrast-enhancing lesions on CT scans (A–D ) in 4 patients with AIDS-related PCNSL. Note irregularly enhancing lesions in the right parietal lobe (A ), right occipital lobe (B ), and right periventricular white matter (C and D ); most of the lesions show ring enhancement (A, B, and C ).
13例原发性中枢神经系统淋巴瘤的MRI表现
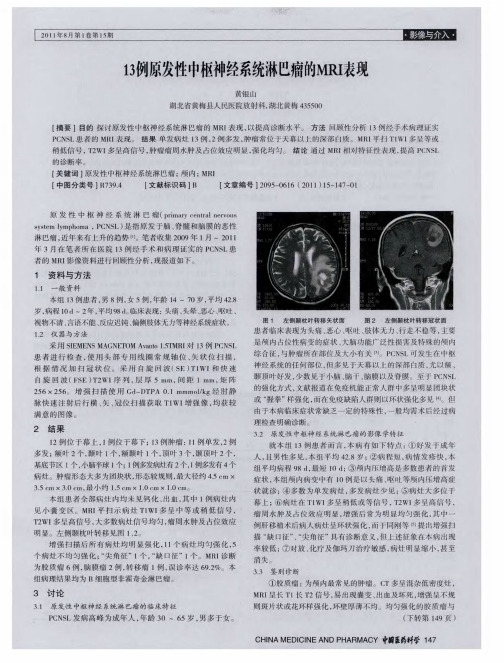
全 身 骨 显 像 对 骨 转 移 瘤 的诊 断 , 较 早 发 现 骨 转 移 灶 , 能
黄惟 誉 I报 道 骨显 像 对 骨转 移 的 检 出率 达 9. X线 仅 为 s ] 43 %,
【 考文 献】 参
[】 惠杨 . 用核 医学 【 . 1赵 实 M】太原 : 山西人 民 }版 丰 18 : 5 . H 十,9 4 15
【1 i i D . o p r o f h e i v n c ua y fh 9 T - h sh t 2 Ct n LA en a sno eS  ̄ t t a dac r e m c p o p a r i t iy c ot 9 e b n Cn a ds t a rdorp yi ted g oi o b n i a t e[] l o eSa n r e l a i a h i n s f o ene s s s . i c t g nh a s l a JCn
Ra il1 9 , 8 1 7 d o, 9 7 2 :0 .
果 与 国内外 报道 相 比较 , 有一 定差 异 , 但其 中肺 癌 骨转移 发生 率为 5 .1 与 杨瑞 品 I报 道的 5 % 高 出 1 1 差异无 统计 45 %, 5 J 3 . %, 5
学 意义 。
对 于 骨转 移发 生 的部位及 在 术前 、 后 的诊 断符合 率 , 术 有 关报 道 甚少 , 者尤 少 。为 掌握 骨 转移 的分 布 特点 及 发展 规 后 律, 给临 床 提供 可靠 的资料 , 高诊 断 符合 率 , 提 笔者 重 点对 骨 转 移 发 生 的部 位及 在术前 、 术后 不 同时 间所见分 别进 行统 计。 由表 2所见 , 肺癌 术前骨转 移灶数 1 4 6个 , 中 以肋骨 2 . % 4 其 09 5 ( 0 /4 6)腰椎 1. % ( 5 / 4 6)胸椎 1.8 ( 4 / 4 6) 331 4 , 75 0 2 31 4 , 70 % 2 71 4 为多 。乳腺 癌术前 骨转移灶 数 7 个 , 7 与肺癌相 比明显 减少 , 可
原发和继发性中枢神经系统淋巴瘤诊治进展

中国临床肿瘤学教育专辑 (2007)
5
发率高达 80%,多数为照射野内复发,放疗中位生存期 13 - 16 个月,5 年生存率仅 3% - 4%。综合治疗 中,由于放疗可造成血脑屏障功能的恢复、血管内皮细胞增殖以及诱导肿瘤细胞耐药,影响化疗的疗效, 另外放疗后给予大剂量 MTX 增加脑白质病变的发生,因此放疗宜在化疗完成后进行。全脊髓放疗影响造 血功能,而对预后帮助不大,因为系统性化疗及鞘内注射可预防脑脊髓膜种植;但如果 MR 检测到一个 或多个脊髓病灶,必须进行全脊髓放疗。全脑放疗的主要问题是神经毒性风险增加,尤其 60 岁以上的患 者。一项研究显示使用含全脑放疗的方案治疗 PCSCL,60 岁以上患者 100%出现远期神经毒性,而 60 岁 以下患者发生率仅为 30%。神经毒性发生的中位时间为诊断后 29 个月,因此化疗取得 CR 的患者可给予 较低的剂量放疗(全脑 30 Gy+缩野 10Gy),根据文献报道放疗剂量增至 50Gy 以上并不增加疗效,反而加 重神经毒性。老年患者可考虑推迟放疗,将放疗作为复发时的挽救治疗方法,目前年轻 PCNSL 患者仍以 化放疗联合作为一线方案。 3. 化疗:治疗 PCNSL 化疗药物与方案的选择与全身性 NHL 不同。全身性中高度恶性 NHL 的标准
6
中国临床肿瘤学教育专辑 (2007)
老年患者可因全脑放疗出现严重神经毒性,因此有报告采用单纯化疗治疗老年 PCNSL 患者。II 期临 床研究和回顾性研究表明改方法可取得良好疗效, 远期神经毒性明显降低。 单纯化疗的有效率 60% -90%, 疗效持续,但多数患者最终出现复发。Glasmacher 的 II 期研究报告 65 例 PCNSL,中位年龄 59 岁(27 -75 岁),患者接受 6 疗程的联合化疗:MTX (5g/m2,第 1,2,4,5 疗程)、Ara-C (3g/m2/d,d1-2,第 3,6 疗程)、DXM(第 3-6 疗程)和 VCR、IFO 与 CTX 交替。同时每疗程通过 Ommaya 或 Rickham 泵经侧脑室 给予 MTX、Ara-C 和强的松龙。CR 60%,PR 10%,但治疗相关死亡 9%(均死于粒缺感染),Ommaya 泵 的相关感染率高达 19%,仅 1 例患者出现永久的认知障碍。Batchelor 报道的 II 期多中心研究入组 25 例 患者,采用单药 HD-MTX(8g/m2,双周重复)化疗,将全脑放疗延迟至疾病进展或复发时进行。该方案的 有效率为 74% ,CR52% ,中位 PFS12.8 个月,无明显神经毒性 。60 岁以上患者的 II 期研究显示以 HD-MTX(1g/m2)为基础的联合化疗有效率为 48%,CR 42%,中位 OS 为 13.4 个月,远期神经毒性 12%。 该方案疗效优于单纯放疗,神经毒性低于化放综合治疗。各研究中单纯化疗的生存期达到 32 -54 个月。 4. 鞘内给药:PCNSL 确诊时,脑脊髓膜种植转移的发生率为 0 -50%。CSF 细胞学阳性率为 26%。 脑脊髓膜病变可通过全脊髓放疗、大剂量全身化疗或鞘内给药预防和治疗。大剂量 MTX 和大剂量 Ara-C 静脉给药可在 CSF 中达到治疗浓度,但个体差异大并且维持时间短,通过鞘内给药方式 CSF 的药物浓度 比较稳定和持久, 特别是脂质体 Ara-C。 通过 Ommaya 泵从侧脑室给药 MTX 的有效治疗浓度能维持较长, 有利于提高疗效,但相关感染值得重视。接受鞘内给药的患者生存期较未接受鞘内给药的患者长(38 个月 比 24 个月,p=0.03)。多因素分析也显示鞘内给药为有利的独立预后因素。 5. 综合治疗:全身化疗、鞘内化疗加全脑放疗的综合治疗可显著提高 PCNSL 的疗效,延长生存期, 是目前最常采用的综合治疗模式。有效率达 80% -95%,中位 OS 达 30 -40 个月,约 1/4 患者获得治愈, 甚至有报告其远期生存率与全身 DLBCL 相似。化疗采用含 HD-MTX 方案 2 -6 疗程,全脑放疗剂量 30 -40Gy,不超过 50Gy。但 60 岁以上患者的放疗相关神经毒性明显,相关死亡率高,生活质量差,很大程 度上抵消了综合治疗的优势。 6. 自体造血干细胞移植:自体造血干细胞支持下的大剂量化疗在临床研究用于 PCNSL 的一线或挽 救治疗方案取得满意的疗效。Colombat 的 II 临床试验先给予 2 疗程 MVBP,CR 和 PR 患者采用 BEAM 方 案大剂量化疗加自体干细胞移植。 16 例常规化疗有效的患者接受移植后的 3 年 OS 为 90%, 9 例(2 例拒绝, 3 例由于治疗毒性,4 例进展)未能够采用移植强化治疗的患者 3 年 OS 为 0。 Johnston 以类似方案治疗初治 或复发取得 CR 和 PR 的 PCNSL 患者,2 年的总生存率和无事件生存率为 89%和 61%。Soussain 以大剂量 化疗加 ASCT 治疗 22 例难治和复发性 PCNSL,3 年的 DFS 和 OS 为 53%和 63.7%,然而毒性较大,7 例 出现严重的神经毒性,7 例 60 岁以上患者中 5 例死于治疗相关毒性。自体造血干细胞移植在 II 期临床研 究中的疗效优于历史对照,值得进一步研究,但相关毒性使其在老年患者中的应用造成限制。 7. 挽救治疗:单纯化疗的 PCNSL 患者复发时对放疗敏感,全脑放疗作为挽救方案有效率达 74%,
原发性中枢神经系统恶性淋巴瘤MR表现分析

M RIAna ys s ofPrm a y Ce r e v l i i r nt alN r ous Sys em alg nt Ly pho a t M i na m m
lv lo ma e d a n s c .M e h ds h l ia n fsain n n i g f C n e e f i g i o t s g i t o T e ci c lma i tt s a d f dn s o T a d MR1 wee a ay e r t s e t ey i 8 p t ns n e o i r n z d er p ci l n 1 ai t l o v e w t r r nr e a il lin n o - d kn lmp o r v d b u g r p t oo y a d i i p may i t r a h i a n ma g a t n Ho g i y h ma p o e y s r ey, a lg n mmu o i o h mi r . s l s h he l - n h n h s c e sy Re u t T e c if i t t cn
・
医学 影像 ・
21年 3 00 月第 4 卷第 9 8 期
原 性中 神经系 性淋巴 R表 析 发 枢 统恶 瘤M 现分
关则劲 苏锦权 周永生 (. 1 深圳市宝安 区疾病预防控制 中心 , 广东深圳 5 8 0 ;. 医科大学附属深圳宝安医院放射科 , 1 1 12南方 广东深圳 5 8 0 ) 1 1 1 【 摘要】目的 探讨原发性 中枢神经系统恶性淋巴瘤 ( C S ) P N ML J  ̄床与影像学表现特点 , 提高本病 的影像诊断水平 。方法 收 集经手术 、 病理和免疫组化证实 , 资料齐全的颅内恶性非霍杰金淋 巴瘤 l 例 , 8 回顾 f 生分析其 临床和 MR表现。结果 临床 主
原发中枢与系统性弥漫大B细胞淋巴瘤临床特点、疗效及预后分析

原发中枢与系统性弥漫大B细胞淋巴瘤临床特点、疗效及预后分析原发中枢与系统性弥漫大B细胞淋巴瘤临床特点、疗效及预后分析引言:淋巴瘤是一类发源于淋巴系统的肿瘤,其中弥漫大B细胞淋巴瘤(DLBCL)是最常见且具有高度异质性的亚型。
随着研究的深入,人们逐渐认识到DLBCL是由多种不同的疾病实体组成的一群疾病。
其中,原发中枢与系统性弥漫大B细胞淋巴瘤是DLBCL的两个重要亚型。
本文将对原发中枢与系统性弥漫大B细胞淋巴瘤的临床特点、疗效及预后进行分析。
一、原发中枢弥漫大B细胞淋巴瘤的临床特点原发中枢弥漫大B细胞淋巴瘤是指淋巴瘤首次累及中枢神经系统(CNS),且在初诊时不伴有系统性淋巴瘤其他部位的病灶。
其临床特点主要包括:1. 年龄分布:原发中枢弥漫大B细胞淋巴瘤主要发生在中年和老年人群,以及免疫抑制患者。
2. 神经系统症状:患者常常呈现头痛、恶心、呕吐、视力改变等神经系统症状。
严重时可出现癫痫、意识丧失等症状。
3. 神经影像学表现:颅脑MRI常见脑实质病灶、脑脊液检查可出现淋巴细胞增多。
4. 神经系统独立:原发中枢弥漫大B细胞淋巴瘤常为独立的存在,不伴有其他部位的淋巴结或其他器官的病变。
二、原发中枢弥漫大B细胞淋巴瘤的治疗与疗效原发中枢弥漫大B细胞淋巴瘤的治疗主要包括放疗、化疗和免疫治疗等。
其治疗效果主要取决于病理类型、患者的年龄、疾病分期等因素。
1. 放疗:对局部病变较明显的患者可行放疗,有助于控制病变的进展。
2. 化疗:化疗是原发中枢弥漫大B细胞淋巴瘤的主要治疗手段。
常用方案包括R-CHOP方案和R-DHAP方案等。
3. 免疫治疗:近年来,免疫治疗在淋巴瘤的治疗中取得了显著的进展。
对于具有某些特定免疫表型的患者,可考虑采用免疫治疗的相关方案。
三、原发中枢弥漫大B细胞淋巴瘤的预后分析原发中枢弥漫大B细胞淋巴瘤的预后相对较差,且临床预后评估较为困难。
影响预后的主要因素包括患者的年龄、病理类型、疾病分期等。
1. 年龄:老年患者的预后较差,因为他们通常接受化疗和放疗的耐受性较差。
原发脊髓内中枢神经系统淋巴瘤的临床表现

原发脊髓内中枢神经系统淋巴瘤的临床表现原发CNS淋巴瘤占颅内肿瘤的1%,恶性肿瘤的2%,好发人群主要为60岁左右免疫抑制人群,是一种侵袭性非常高的疾病,主要累及脑深部白质、脑干、小脑、脊髓、眼睛、脑膜和颅神经,很少累及全身。
外周淋巴瘤可通过软脑膜浸润进入中枢,发病原因目前尚不明确,有文献报道可能与EB病毒感染相关。
主要病理学为浆细胞增殖性和小淋巴细胞增殖性,预后很差。
Flanagan等回顾了Mayo诊所14例原发髓内中枢神经系统淋巴瘤的特征,文章发表在2011年Neurology上。
14例病例平均发病年龄62.5岁,确诊时间8个月,通过脊髓活检确诊6例,细胞学确诊3例。
此疾病预后极差,一半以上病人10个月时需要坐轮椅,2年平均生存率35%,平均生存中位数2-3个月。
首发症状可表现为背痛,下运动神经元症状等。
影像学特点:MRI上表现不特异,常为T1等或高信号、T2高信号。
大多数(96%)患者可出现多灶持续强化病灶,但强化并非所有病例都可出现。
部分病例(8/14)早期可出现脊髓、马尾刺激症状。
持续椎管内占位病变和累及软脑膜、硬脊膜是主要特点,75%的病人可出现钆增强持续强化,是与NMO和MS的鉴别点。
18F-PET上脊髓的高代谢病灶,也是NMO与MS的鉴别点。
脑脊液表现缺乏特异性,可出现蛋白显著升高,可高于100mg/dl。
白细胞计数平均92个/ul,无寡克隆带,需要与视神经脊髓炎、多发性硬化相鉴别。
另一个特点是脑脊液中糖含量减低,但这也可见于神经肉瘤及感染性疾病。
确诊主要根据病理学分型,脑脊液细胞学或者活检,当细胞学阳性时可避免活检。
脑脊液细胞学的敏感性仅为26%-31%。
可以通过流式细胞学(Flow cytometry)染色和重复多次脑脊液检查提高确诊率。
大多数病例确诊之前都经过3次以上的腰穿,平均脑脊液留取10ml 以上。
外科手术切除难切除深基底浸润的肿瘤,且脑脊液中低检出率可能造成反复多次不必要的腰穿,有学者主张早期通过细针穿刺进行活检,更重要的是皮质醇激素应用可能对活检结果影响不大。
原发性中枢神经系统淋巴瘤(PCNSL)诊治进展

原发性中枢神经系统淋巴瘤(PCNSL)是指原发于脑、脊髓、眼或软脑膜的淋巴瘤,病理特征与弥漫大B细胞淋巴瘤(DLBCL)相似,PCNSL大多数为B细胞起源;临床PCNSL病灶以脑室附近较多见,好发于50——70岁者,PCNSL占脑肿瘤的3%, 95%以上为DLBCL,T细胞起源的及其他类型的PCNSL发生率极低仅见个案报道;WHO(2008)肿瘤分类已经将原发于中枢神经系统的DLBCL归类为一个特殊实体瘤。
PCNSL患者主要表现为精神状态的改变、颅内压增{如头痛、恶心呕吐及视乳头水肿以及局部压迫症状,包括癫痫、记忆力减退、行走不稳、视野障碍、言语模糊以及轻度偏瘫。
除了脑部受累,还有10%——20%患者有眼部受累,表现为视物模糊或者诉有“漂浮物”。
一、PCNSL诊断1、颅脑影像学检查颅脑影像学检查对于PCNSL临床诊断与鉴别诊断具有重要作用。
PCNSL的MRI特征是在T1WI呈等或稍低信号,T2WI呈稍低、等或{信号,单个或多个同质病变,较局限,边缘不规则,90%病变周围伴有不同程度的水肿,增强后肿瘤明显均匀一致增强是本病的特点。
60%——70%的患者肿瘤为单发病灶,80%——90%的病灶位于小脑幕上。
在免疫缺陷患者,可见多发病灶呈环状强化。
免疫缺陷患者的临床表现与免疫功能正常患者有所不同,前者为多发病灶且几乎均伴有多系统损害。
PCNSL为乏血管肿瘤,故灌注加权成像(PWI)特征性的表现为肿瘤对比增强明显而血流灌注量不明显增加,但通透性明显增加;DWI呈{信号影,ADC 为等信号或低信号。
PCNSL的影像学检查具有一定特点,但影像学检查有其局限性,尤其不典型病例难以与其他颅内肿瘤及疾病相鉴别,对于影像学提示PCNSL患者,尚需立体定向活检等检查进行确诊。
2、立体定向活检立体定向活检是明确诊断最有效的方法,有报道活检的敏感性在90%以上,该方法是确诊PCNSL的主要手段,但活检时可导致出血甚至更严重并发症,尤其是脑干周围病灶更应特别注意。
原发性中枢神经系统淋巴瘤诊断及治疗专家共识(2024)

原发性中枢神经系统淋巴瘤诊断及治疗专家共识(2024)近日,《原发性中枢神经系统淋巴瘤诊断及治疗专家共识(2024 年版)》(下文简称共识)发布于《白血病·淋巴瘤》。
本共识的制定主要参考已发表的临床研究证据,结合国内外相关指南或共识以及专家建议,旨在进一步完善PCNSL的诊断、治疗和评估规范化。
临床表现PCNSL 病程大多在半年内,主要症状和体征因神经系统受累区域而异,但系统性淋巴瘤的常见 B 组症状(发热、盗汗和体质量减轻)在PCNSL 中罕见。
脑部受累症状(占30%~50%):主要表现为头痛、神经功能缺损症状(肌力下降、感觉变化、意识水平下降、共济失调)、神经精神和行为变化(抑郁、人格改变、淡漠、思维迟钝、冲动行为、幻觉)、颅内压升高、癫痫发作等。
软脑膜受累症状(占10%~25%):主要表现为头晕、头痛、恶心、呕吐、颈背部僵硬等。
眼受累症状(占10%~20%):主要表现为视物模糊、视力下降、飞蚊症等。
脊髓受累症状(<1%):通常表现为亚急性脊髓病、脊柱疼痛、下运动神经元综合征等。
诊断:PCNSL的诊断需要综合患者的临床、影像学及组织病理学检查结果。
1、若患者出现上述症状,提示患者可能出现CNS病变。
共识推荐:优选头颅磁共振增强扫描明确是否有颅内病变。
2、影像学检查仅能提示PCNSL可能,疾病的确诊需要依靠组织病理学和免疫组化检查结果。
共识推荐:优选立体定向导航脑组织穿刺活组织检查,部分病人需要脑脊液(CSF)检查、和/或玻璃体活组织检查明确诊断。
3、对于整合病理诊断为淋巴瘤的患者,将继续对其进行病理诊断确认是否为DLBCL。
而对于整合病理诊断为非淋巴瘤的患者,则根据其此前糖皮质激素的使用情况决定再次进入PCNSL诊治流程或进入其他神经系统疾病诊治流程。
共识推荐:颅内病变活检前尽量避免使用糖皮质激素。
4、病理诊断确诊为DLBCL或其他CNS淋巴瘤的患者均将继续接受评估,以确认患者CNS以外的病变情况。
以双下肢麻木无力为首发症状的原发性中枢神经系统淋巴瘤1例

P r a c J Me d& P h a l T f 1 . V o l 3 1 2 0 1 4 — 0 2 N o . 0 2
・
1 8 9・
临 床 使 用 中存 在 的 问 题 ,及 时 反 馈 工 程 技 术 人 员 进 行 检 修 , 技 术 操 作 上 更 加 规 范 和 熟 练应 用 各 类 急 救 设 备 , 使 抢 救 有 条
肌 力 3级 , 双下肢肌力 0  ̄ 1 级, 肌 肉明 显萎 缩 。 双 下 肢 袜 套 样
痛温觉减退 , 踝关节振动觉消失 。 双 侧 肱 二 头 肌 反射 、 桡 骨 膜 反射 、 膝 腱 反 射及 跟腱 反 射 ( 一 ) 。 膀胱充盈。 实 验 室检 查 : 血 常 规、 血沉 、 凝血 、 肌酶 、 甲状 腺 功 能 、 风 湿 免 疫 全 套 及 常见 肿瘤
中 的应 用 【 J 1 .中 国 实 用 护 理 杂 志 , 2 0 0 4 , 2 0 ( 1 1 ) : 5 7 . 【 4l 王 丹, 刘宇静 , 王学 林 .医 疗 设 备 维 修 与 质 量 监 控 的研 究 【 J 】 .
医疗 卫 生 装 备 2 0 0 8 , 2 9 ( 6 ) : 9 5 . [ 2 0 1 3 — 0 7 - 0 5收稿 , 2 0 1 3 - 0 8 - 0 9修 回] 【 本文编辑 : 张建 东】
个 案 与 短篇
定 未 见 明 显 异 常 。 肌 电 图检 查 : 所 检 口轮 匝肌 、 左胫前肌 、 右 股 内侧 肌 、 左 股 外 侧 肌 可 见 自发 电位 。 多次 送 检 脑 脊 液 细 胞 学检查报告见较多异形增生淋巴细胞散在 , 见病 理 性 核分 裂
原发性中枢神经系统淋巴瘤诊断与治疗PPT

放疗
放疗原理:利用放射线杀死肿瘤细胞 放疗方法:立体定向放射治疗、调强放射治疗等 放疗适应症:对放疗敏感的肿瘤,如淋巴瘤、脑膜瘤等 放疗副作用:可能出现恶心、呕吐、脱发等副作用,需要及时处理
手术
手术目的:切除肿瘤,缓解症状
手术风险:脑损伤、癫痫、认知 功能障碍等
手术方式:开颅手术、立体定向 放射外科手术等
术后护理:预防感染、控制癫痫 发作、康复训练等
免疫治疗
免疫检查点抑制剂:PD-1/PD-L1 抑制剂、CTLA-4抑制剂等
单克隆抗体:利妥昔单抗、阿仑单 抗等
细胞因子:白介素-2、干扰素等
疫苗:肿瘤疫苗、病毒疫苗等
过继细胞疗法:CAR-T细胞疗法、 NK细胞疗法等
免疫调节剂:环孢素、他克莫司等
原发性中枢神经系统淋巴瘤的预后 及随访
实验室检查:血常规、生化、 免疫学等
病理学检查:组织活检、细 胞学等
诊断标准:符合上述临床 表现、影像学、实验室和 病理学检查结果,并排除 其他疾病可能。
原发性中枢神经系统淋巴瘤的治疗
03
化疗
化疗药物:常用药物包括甲氨蝶呤、阿霉素、长春新碱等
化疗周期:通常需要6-8个周期
化疗副作用:可能包括恶心、呕吐、脱发等 化疗效果:化疗是原发性中枢神经系统淋巴瘤的主要治疗方法,但 效果因人而异
康复指导
定期复查:定期进行影像学检查,如MRI、CT等,以监测病情变化
药物治疗:根据病情需要,选择合适的药物进行治疗,如化疗、靶向治疗 等 生活方式调整:保持良好的生活习惯,如合理饮食、适当运动、保持良好 的心态等
心理支持:提供心理支持,帮助患者调整心态,积极面对疾病
原发性中枢神经系统淋巴瘤的预防 及注意事项
原发性中枢神经系统淋巴瘤多次误诊一例

该 院考虑 为食管 癌 , 我 院 。我 院 门诊 行 x线 食 管钡 转
剂造 影未 见 明ห้องสมุดไป่ตู้ 病 变 , 颅 C 头 T检 查 未 见 异 常 。颈 椎 MR 平扫加 增强 扫 描示 : ~椎 间盘 变 性 膨 出 , 一 I 颈 颈 ,
后期 表现 为消化 系统 症状 , 临床 医生 诊断思 维局 限 , 仅 满足 于症 状诊 断 , 病 情 缺 乏 仔 细鉴 别 。梅 尼埃 病 常 对 呈突 发旋转 性 眩晕 , 恶心 、 吐 , 伴 呕 以转头 时加剧 , 本例 表现 与其相 似 ; 椎病 常表 现为头 晕 , 颈 x线 片亦 显示 颈
反射 未 引 出 。入 院 诊 断 : 髓 背 侧 肿 瘤 。行 胸 、 部 延 腹 C T检 查未 见 异 常 。骨 髓 穿 刺 细胞 学 检 查 未 见 异 常 。 行 开颅病 灶 切 除 术 , 中见 延 髓 背 侧 有 一 2 0 c × 术 . m 18e 2 0c . m× . m大 小肿 物 , 界 欠 清 , 边 血供 丰 富 , 底 基
MR 缺 乏特 征性 表 现 ‘ : 病 需 经 病 理 检 查 确 诊 , I 本 影 像学 检查 很 少 将 淋 巴瘤 作 为第 一 诊 断 。本 例 人 我 院后考 虑 中枢神 经 占位病 变 , MR 检 查 提示第 四脑 行 I 室下部 线状 强化 室管膜 影 , I 诊 为室管 膜瘤 , 终 MR 误 最
[ 图分 类 号 ] R 3 . 1 中 7 3 4
[ 献标识码 ] B 文
[ 章 编 号 ] 10 - 2 ( 0 9 0 - 4 .1 文 0 23 9 20 ) l 0 30 4 0
原发性中枢神经系统淋巴瘤的影像诊断

化 的肿 瘤 性 病 灶 , 主要 位 于胼 胝 体 压 部 , 脑 室 周 围髓 质 , 脑 室 三 角 达 侧
区髓 质 内 有 明显 的 低 密度 灶 环 绕 ( ) b 箭 ; )矢状 面 T w I 2 图像 可 见 一 实质 性 占位 , 于小 脑 幕 上 、 胝 体 及 压 部 后 部 ( ) 与 皮 位 胼 箭 ,
质信 号相 比呈 等 信 号 ; )增 强扫 描 病 灶均 匀强 化 ; )在 D I 病 灶 表现 为 高信 号 ( ) 大 小 约 4 ×3 c d W 上 箭 , 3 mm 3mm×4 1mm;e ) A c 图上 表 现 为 明 显 的 低 信 号 。 D
放射学实践 21 0 0年 专 刊
入 四脑 室( ) 箭 。 图 2 a )轴 面 C 平 扫 示 颞 顶 枕 部 交界 区 手 指 形 髓 T
质 水肿 灶 ( 箭 ) 内有花 环 状 占 位 性 病 灶 ( 箭 ) )在 T 一 I R 上 长 , 短 ;b F A1
病 灶 呈混 合 性 信 号 ( ) 箭 。 图 3 a 轴 面 C 增 强 图像 可 见 一 均 质 强 ) T
有 多 样 性 和 不 典 型 性 。其 常见 表 现 为 Tz 1 的 高 信 号 灶 , w 上 常
中有 1 发 生 于 柔 脑 膜 。在 c 平 扫 中 通 常 表 现 为 等 密 度 或 2 T 高 密度 病 灶 , 可 能 与 病 灶 的细 胞 密 度 较 高 有 关 ( 2 。增 强 这 图 )
浸 润 。 大体 解 剖 上 , 以 观察 到 发 生 在 大脑 半 球 内 的 单 个 或 多 可
个 占位 性病 变 。一 般 来 说 淋 巴瘤 都 表 现 为 边 界 清 楚 的 肿 瘤 , 当 然 有些 也 可 以 给人 以浸 润 性 生 长 的 印象 。 影像 学 上 , 发 性 中 枢 神 经 系 统 淋 巴 瘤 常 表 现 为 孤 立 性 病 原 灶 , 多 数 位 于 幕 上 , 叶或 顶 叶 白质 内 , 可 以 出现 在深 部 灰 大 额 也
原发性中枢神经系统恶性淋巴瘤2例

关, 也没有做免疫组化检查 。免疫组化检查 白细胞共 同抗体
阳性 、 神经胶质酸性蛋 白阴性 , 是判 断肿瘤细胞属 性 的可靠 指标 。病 理形态也 有其独特 的形式 , 瘤细胞 大小较一 致 , 浸 润疏密不均 , 瘤细胞 围绕血管呈 向心性排列 , 形成 血管细胞 套是本病最有价值 的组 织形态 特征l 。病 理上须 与转移性 3 j 小细胞癌 、 胶质母 细胞瘤 、 母细胞瘤 、 髓 原始神经 外胚 层瘤 、 神经母细胞瘤相鉴别 。 目前 , P N L多采用综合治疗方法 , 对 CS 即手术切除、 化疗
数月 发生 , 文献 报道 有 5 % 一8 %的眼部 淋 巴瘤 最后发 生 0 0 P N L 故须对 跟部淋 巴瘤 做严密 的观察和 随访。2例 手术 CS, 前根据临床 表现 和影 像学 检查 都误 诊 脑胶 质瘤 , 以 G 、 所 r MI R 对诊断 P N L并无特异性 , CS 临床上需 与胶质瘤 、 转移瘤 、 脑脓肿相鉴别。文献 [ ] 2 报道 , I M ・P C —IP S E T可用来诊 断 P N L 但 明确诊断有 赖于病 理活检 。目前立 体定 向活 检术 CS, 创伤较小 , 并发症 少 , 患者 的诊 断起决定性 的作用 。第 一 对 例开始我 院病理科 误诊 , 可能是对此病病理形 态认识不 足有
2 讨
论
瘤 (o nn—H dk l po a N L , 变局限 于中枢神 经系 ogi sy hm , H )病 n m
统 内. 不伴 有 其 他 系 统 的播 散 , 床 上 较 少 见 , 占颅 内 肿 瘤 临 仅 的 07 % ~12 , .4 .% 临床 表 现 和影 像学 上 无 特 异 性 , 病 理 难 非
浸润 和肿 瘤 压 迫 、 周 水 肿 引 发 的症 状 。另据 报 道 2 %患 者 瘤 0
中枢神经系统淋巴瘤磁共振表现

PCNSL与转移瘤
• 转移瘤虽然也可以出现L ip升高,但转移瘤
•
的NAA通常有明显降低,此外,转移瘤的Cr
•
也有明显降低,转移瘤多伴有坏死。
PCNSL与脑膜瘤
• 脑膜瘤:单发的均匀强化的与脑表面接触的淋巴可酷似脑膜瘤, 两者CT与MRI所见相似,脑膜瘤瘤体增强效应较淋巴瘤更明显, MRI多方位扫描重建图像可显示瘤体与脑膜的关系密切,MRI可见 脑外肿瘤的特征,T2WI上邻近蛛网膜下腔增宽,肿瘤周围有高信 号的脑积液包绕,增强可见脑膜尾征,此有利于对脑膜瘤的诊断; 另外二者血管造影表现不同,脑膜瘤染色均匀呈雪团状,而淋巴 瘤与此相反,可资鉴别。
有(巨大)Lac /Lip复合峰 低PWI灌注,明显强化 周围脑白质均有中度水肿,水肿沿白质分布达皮层下
T2WI等或稍高
典型征象
图1 轴位T1WI增强扫描示右枕叶不规则团块状强化 病灶,有切迹及棘状突起。(棘征) 图2 矢状位T1WI增强扫描示右豆状核团块状强化病 灶,脐凹征象明显。 (脐凹征)
概述
• 原发性中枢神经系统淋巴瘤(primary central nervous system lymphoma, PCNSL)是一种仅局限于中枢神经系统(脑和脊髓)的 非霍奇金氏淋巴瘤。约占所有原发性脑肿瘤的1%(有的文献报道 占2%,并有逐年上升的趋势)
• 起源于脑血管周围的未分化多功能干细胞,所以在无淋巴组织的 中枢神经系统可以发生淋巴瘤。分为何杰金淋巴瘤(HL)和非何 杰金淋巴瘤(NHL)
Atypical PCNSL in a 59-year-old man Grade 4
PCNSL
Metastasis
慢性肉芽肿性炎
与高级别星形细胞瘤鉴别
嗜血管性分布 T1WI T2WI 强化 坏死 DWI MRS PWI 瘤周水肿 占位效应
原发性中枢神经系统淋巴瘤

Company Logo
流行病学 近年来发生率逐渐升高 美国年发病率4.8/百万,占原发脑肿瘤2%左右 男性略高于女性,年龄多在60岁以上 正常人群45-70岁(平均55岁),免疫功能缺 陷人群发病较年轻,如AIDS为31岁。 在HIV阳性人群中,NHL处于常见恶性肿瘤的第 二位,而PCNSL占20%
Company Logo
水肿的初步判定 轻度水肿:小于肿瘤直径1/2 中度水肿:大于肿瘤直径1/2但小于肿瘤直径 重度水肿:大于肿瘤直径
Company Logo
PET/CT 正电子发射计算机断层显像 由于淋巴瘤组织的代谢高,无氧酵解增强, PET/CT常表现为18F-氟脱氧葡萄糖 (fluorodeoxyglucose , 18F-FDG )高摄 取。 SUVmax(最大标准化摄取值)达到15即可确 诊为淋巴瘤。 PET/CT诊断淋巴瘤的灵敏度大于90%。
病因 免疫功能缺陷或免疫抑制剂(器官移植、自身免 疫性疾病):EB病毒感染、疱疹病毒 颅脑外伤及炎症:淋巴细胞在CNS聚集恶化 原位淋巴细胞恶性克隆增生、外周某些淋巴细胞 嗜中枢性 血脑屏障:“庇护所” IgH和Bcl-6基因突变 CNS中可有T淋巴细胞,但少有B淋巴细胞,炎 症刺激多激活T淋巴细胞。
Company Logo
MRS:magnetic resonance spectroscopy 检测肿瘤组织中N-乙酰天门冬氨酸(NAA)、 胆碱( Cho )、肌酸(Cr)等化合物含量(波 峰)的变化。 最大信号来源于NAA,存在神经元中,不存在胶 质细胞中。
Company Logo
MRS表现 在MRI波谱中,Cho峰升高(高耸的脂质峰), NAA峰中度降低,Cr轻度降低。 出现巨大的Lac/Lip复合峰 脂质峰在无坏死的胶质瘤中很少出现。 转移瘤:Lip升高,但NAA明显降低,Cr也明显 降低。
2024原发性中枢神经系统淋巴瘤诊断及治疗专家共识(完整版)

2024原发性中枢神经系统淋巴瘤诊断及治疗专家共识(完整版)原发性中枢神经系统淋巴瘤(PCNSL)是罕见类型的结外非霍奇金淋巴瘤,病灶范围局限于脑实质、脊髓、软脑膜和眼。
95%以上患者的病理类型为弥漫大B细胞淋巴瘤。
世界卫生组织(WHO)将PCNSL归类为弥漫大B 细胞淋巴瘤的一个独特亚型,属于免疫豁免部位的大B细胞淋巴瘤。
PCNSL是所有非霍奇金淋巴瘤中预后最差的类型。
PCNSL的诊断和治疗已有一些共识、指南,包括欧洲神经肿瘤学会(EANO)(2023年)及英国血液学学会(BSH)(2019年)发布的指南。
美国国家综合癌症网络(NCCN)指南将PCNSL作为中枢神经系统肿瘤的一部分定期更新。
中国临床肿瘤学会(CSCO)指南将PCNSL作为淋巴瘤指南的一部分制定和发布。
2022年发表的《原发性中枢神经系统淋巴瘤治疗的中国专家循证共识》(英文版)对诊断和治疗中的重要临床问题进行了循证推荐。
由于PCNSL临床罕见,对该疾病的认识尚未统一,诊治有待进一步规范。
为加强我国临床医师对PCNSL的认知,提高诊断和治疗水平,中华医学会血液学分会淋巴细胞疾病学组、中国临床肿瘤学会(CSCO)淋巴瘤专家委员会相关专家参考国内外指南及共识并结合最新的研究进展,讨论并制定本共识。
1 概述PCNSL是一种罕见的非霍奇金淋巴瘤,病灶仅累及脑实质、脊髓、软脑膜或眼,而无全身性淋巴瘤的证据。
年发病率为(0.4~0.5)/10万,占新诊断脑肿瘤的3%~4%、结外淋巴瘤的4%~6%。
可发生在任何年龄段,中位发病年龄65岁。
PCNSL的病理生理机制尚未完全清楚,最新研究认为B细胞受体(BCR)和Toll样受体(TLR)信号通路,以及免疫逃逸和免疫抑制性肿瘤微环境是其关键的发病机制。
先天或后天获得性免疫缺陷患者PCNSL的发病率远高于免疫正常者。
PCNSL的神经功能和体能状态恶化通常较快,临床症状亦缺乏特异性,早期快速诊断一般比较困难,然而PCNSL高侵袭、病程进展较快且预后差,因此早期快速诊断和及时有效治疗尤为重要。
原发性中枢神经系统淋巴瘤护理查房PPT课件

为何需要针对性护理?
为何需要针对性护理?
疾病复杂性
疾病的治疗过程复杂,患者常需要多学科协 作。
护理人员需要了解药物副作用和并发症管理 。
为何需要针对性护理?
心理支持
诊断和治疗过程可能对患者心理造成影响, 需要提供有效的心理支持。
提供心理咨询和支持小组的接入是护理的重 要组成部分。
为何需要针对性护理?
营养支持
评估患者的营养状况,提供个性化的营养方 案。
营养支持能够改善患者的总体健康和治疗效 果。
如何实施护理干预? 康复护理
提供物理治疗和职业治疗支持,帮助患者恢 复功能。
康复护理是患者恢复生活质量的重要部分。
护理质量评估与持续改进
护理质量评估与持续改进 数据收集
定期收集护理质量相关数据,分析护理效果。
患者教育
患者及其家属需要了解疾病和治疗过程,以 提高依从性。
通过教育患者识别并发症和副作用,促进早 期干预。
何时进行护理评估?
何时进行护理评估? 入院时评估
入院时需进行全面评估,包括病史、体检和实验 室检查。
及时了解患者的基础健康状况和治疗需求。
何时进行护理评估? 治疗期间评估
治疗过程中定期监测患者的生理指标和心理状态 。
通常与免疫系统相关,且多见于免疫抑制患者。
什么是原发性中枢神经系统淋巴瘤? 流行病学
此病在免疫功能正常人群中的发生率较低,但在 HIV阳性患者中较为常见。
男性患者的发生率高于女性患者。
什么是原发性中枢神经系统淋巴瘤? 症状
患者常表现为头痛、癫痫发作、认知障碍等神经 系统症状。
早期识别症状有助于及时治疗。
根据治疗反应和副作用调整护理计划。
何时进行护理评估?
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
原发性中枢神经系统淋巴瘤的临床表现很不一致,这主要与肿瘤的生长部位和范围有关,大部分患者都有脑内病变的症状和体征,由于PCNSL的病变50%位于额叶且为累及多叶,患者多表现为性格的改变,头痛,乏力,嗜睡,癫痫发作比胶质瘤,脑膜瘤及脑内转移瘤的发生率低,这可能在明确诊断PCNSL时,病变较少累及易发生癫痫的脑皮质区有关,此外,有的病人表现为幻觉,幻视,幻听等精神症状,亦可以表现为健忘,智力减退,症状的持续时间为几周至几个月,这与PCNSL的预后差有关。
免疫缺陷患者的临床表现与免疫功能正常患者有所不同,例如,AIDS患者多有精神智力方面的改变,多系统的缺损的改变,多并发其他疾病,如病毒性脑炎,弓形虫病,进行性多叶脑白质病等。
目前认为,在很多PCNSL患者确诊时,PCNSL已在中枢神经系统内播散,约有25%的免疫功能正常患者和50%的免疫缺陷患者在诊断为原发性中枢性淋巴瘤时,已有多叶的浸润。
PCNSL的多叶播散的特性亦表现在淋巴瘤的眼部浸润,在全身性系统性淋巴瘤中,球后为最常见的浸润区域,而在PCNSL中,肿瘤细胞常浸润玻璃体,视网膜,或脉络膜,裂隙灯检查下,房水中淋巴细胞增多可以确诊,在原发性中枢神经系统淋巴瘤确诊时,眼部多有浸润的原因并不清楚,有报道竟高达20%左右,虽然有些病人有视力模糊,玻璃体浑浊的症状,很多患者并无眼部症状,所以,在PCNSL患者治疗前,应进行全面而细致的眼部检查,PCNSL患者在眼部的病变首先表现为非特异性,单侧性葡萄膜炎,这种葡萄膜炎多对常规治疗无效,并发展为双侧性,80%的眼部淋巴瘤患者都发展为原发性中枢神经系统淋巴瘤,所以,对于眼淋巴瘤患者应进行脑部CT或MRI,以明确有无PCNSL的发生。
仅发生于软脑膜和脊髓的原发性中枢神经系统淋巴瘤较少见,脊髓性PCNSL临床上表现为双侧性下肢肌力减退,不伴有背部疼痛,随着疾病的发展,逐渐出现下肢的感觉障碍和疼痛,但是,脑脊液多为正常,软脑膜性PCNSL多表现为淋巴性脑膜炎,脑性神经病,进行性腰骶综合征,及颅内压升高的症状和体征,这与PCNSL的普遍表现有所不同,在通常情况下,PCNSL并不表现为软脑膜症状(如脑性神经病,脑积水,颈腰骶神经根痛),除非患者有相对较高的恶性脑脊液淋巴细胞增多情况,所以,这对于诊断造成一定的困难,这种患者可表现为恶性脑积水,而无脑实质病变,软脑膜性PCNSL的预后极差。
对于临床上有精神和神经症状,颅内压增高等脑内病变,CT或MRI等检查显示脑内占位性病变,应考虑原发性中枢神经系统淋巴瘤可能,特别是AIDS,各种免疫功能缺陷,低下
和紊乱的患者,更应高度怀疑原发性中枢神经系统淋巴瘤的可能,在诊断PC-NSL前,应尽量避免皮质激素的应用(除非患者有脑疝的危险),因为皮质激素对于原发性中枢神经系统淋巴瘤的患者有显著的细胞毒性,约有1/3的PCNSL患者对皮质激素的应用有疗效,表现在影像学的检查上,为病变缩小,甚至部分病人的病变完全消失,得到缓解,即使影像学检查阴性的患者,皮质激素亦可影响淋巴细胞的形态,造成病理诊断的困难,如果患者迫切需要使用皮质激素,或当时未考虑PCNSL的诊断,仍需要定期检查CT和MRI。
如果肿瘤逐渐缩小,甚至消失,应考虑PSNSL的诊断,但是,某些非肿瘤性疾病,如多发性硬化,类肉瘤病等,CT或MRI上也表现为高密度影,应用皮质激素后,病变可缩小,消失,所以,需进一步行病理活检以确诊,目前,最安全和简便的方法为定向性活检,对于一个有经验的神经外科医生来说,可在脑内任何部位无风险地进行定向性活检,但问题是,通过定向性活检获得的肿瘤组织较少,难以分辨淋巴瘤细胞和炎性细胞,所以,还需要应用免疫组织标记和分子水平的技术(如PCR技术等)辅助诊断,如果定向性活检失败,可进行开颅脑活检。
此外,应进行腰椎穿刺术进行脑脊液的常规和各项生化检查,如脑脊液淋巴细胞数,PCR等,特别是对于脊髓MRI检查怀疑软脑膜性和脊髓性PCNSL的患者,因为,这类患者临床表现不典型,且脑部CT和MRI阴性,同时,这也能明确PCNSL在中枢神经系统内的播散程度,还应进行眼部检查,明确眼部浸润的程度。
在PCNSL的治疗过程中,应复查脑部CT和MRI,以指导治疗和明确有无复发。
