炎性肌纤维母细胞瘤(IMT)的影像诊断
【医学PPT课件】炎性肌纤维母细胞瘤影像诊断与鉴别诊断PPT

概述
炎性肌纤维母细胞瘤(inflammatory myofibroblastic tumor,IMT)是一种主要由分 化的肌纤维母细胞性梭形细胞组成、常伴有大量 浆细胞和(或)淋巴细胞的少见肿瘤
WHO将其归类为典型的、罕见的、中间型的、具 有生物学潜能的纤维母细胞瘤
少细胞纤维型:细胞稀少,由致密成片的胶原纤维,可类 似瘢痕或硬化性纤维瘤,少部分可见钙化灶
影像表现
大小不一 形态不规则,可分叶 多为单发 边界清或不清
病变较小时密度多均匀,病 变增大后密度欠均匀,CT上 呈等或稍低密度
病灶可为囊实性或囊性肿瘤 ,是由于肿瘤增大后坏死出 血囊变所致,其内成分是大 量纤维黏液变性
平滑肌肉瘤
女性,48岁
主诉:发现下腹部肿块3月余
男,55岁 侵袭性纤维瘤术后
发现腹腔肿物2周余 51y,女 淋巴瘤
上腹疼痛1周
男,67y
福建省人民医院2014-08-212行超示:左上腹低回声团 块(MT?)
2014-8-23ct
手术记录
T2WI序列上信号强度与肿 瘤所含胶原纤维有关,富含 胶原纤维越多,信号越低
IMT瘤体中心部胶原化类似 瘢痕的表现,故表现为低密 度/信号
强化特点
渐进性强剂在瘤体内纤维组织 血管外积聚
明显强化,血供丰富:对照病理肿瘤有大量毛细 血管增生,间质内大量炎细胞弥漫浸润,导致肿 块内血管壁通透性增加所致;肿块富含血管及炎 性肉芽肿,多为显著强化
病因
病因不明 可能与EB病毒、HPV病毒和IL-6感染有关 部分病例发生于手术、创伤或炎症以后
流行病学
可发生于任何年龄段 男女发病率无差异 可发生于任何部位,最常见的部位是肺,肺外
炎性肌纤维母细胞瘤的胸部CT表现

47
• 总之,胸部IMT表现为肺内及胸部各处软组 织的实性肿块或结节,虽然缺乏特征性的 影像表现,但CT检查结合临床资料能为本 病的诊断提供有价值的信息,可明确病变 部位、累及范围,初步判断其良恶性倾向, 以利于治疗及术后随访方案的制定。本病 的最后确诊仍需病理及免疫组化检查。
4
• 该肿瘤的主要成分肌纤维母细胞是介于平 滑肌细胞和纤维母细胞之间的一种独立细 胞类型
• 电镜证实其兼具这两型细胞的一些超微结 构特点。
• 免疫组化显示该梭形细胞具有肌源性蛋白 的表达,其中Vimentin常呈弥漫性阳性表 达,SMA和Desmin可以是灶性或弥漫性阳性 表达。
5
HE染色
免疫组化
2
• 越来越多的病例报道和病理研究证实该病 变实为一种具有局部浸润及复发潜能的真 性肿瘤,而非单纯的炎性病变,其中的梭 形肌纤维母细胞为其主要肿瘤成分。
• 肿瘤遗传学研究亦发现其具有2p23染色体 的异常和间变型淋巴瘤激酶(ALK)基因组的 重排 ,进一步支持该病变的肿瘤性质。
3
• 2002年WHO软组织肿瘤国际组织学分类专 家组正式将其定义为“由分化的肌纤维母 细胞性梭形细胞组成,常伴有浆细胞和(或) 淋巴细胞浸润的一种肿瘤”,
21
肺内IMT
• 强化特点:中度到明显强化,大部分均匀,如不 均匀,多为小灶性及条纹样坏死区,与体积较大 肺癌内常出现的大片不规则坏死不同,具有一定 的鉴别意义。
22
肺内IMT鉴别诊断
• 边界较光整的周围型IMT,与肉瘤、纤维瘤、 平滑肌瘤等间叶组织来源肿瘤鉴别实为困 难,对于年轻患者,肺内边界相对光整、 体积较大的孤立性实性肿块,除了上述病 变外,还要考虑到IMT的可能。
炎症性肌纤维母细胞瘤(IMT)的临床病理特征与鉴别诊断

炎症性肌纤维母细胞瘤(IMT)的临床病理特征与鉴别诊断炎症性肌纤维母细胞瘤(inflammatory myofibroblastic tumor,IMT)是近年来被命名的主要发生于软组织和内脏的少见间叶性肿瘤,临床和影像学易误诊为恶性肿瘤,其病理组织学形态复杂,诊断较为困难。
本文结合文献对4例炎症性肌纤维母细胞瘤(IMT)进行临床行为、组织形态及免疫表型分析,探讨炎症性肌纤维母细胞瘤(IMT)的临床病理特征与鉴别诊断,旨在提高对该病的认识。
1 资料与方法1.1 一般资料收集本院2002年4月~2006年5月间病理诊断为炎症性肌纤维母细胞瘤的病例4例。
例1,女,50岁,右上腹不适,胃内发现肿物2年入院,行胃大部切除术。
例2,女,48岁,右肺上叶占位,疑为肺癌入院,行右肺上叶切除术。
例3,男,40岁,因肠梗阻入院,行一段小肠切除术。
例4,女,55岁,左上肺占位,低热10天入院,行单纯肿瘤切除术。
4例均自手术日期随访至2006年10月。
1.2 方法手术切除标本经10%甲醛固定,常规制片,HE染色,进行常规病理学检查。
免疫组化采用SP法,试剂购自上海长岛生物技术有限公司,选用的抗体为Vimentin、SMA、MSA、Desmin、CD68、S-100、CD34、CD117、Myoglobin、CK、EMA。
2 结果2.1 临床特点4例炎症性肌纤维母细胞瘤(IMT)中患者年龄为40~55岁,平均47.5岁。
发于肺部者2例、腹腔脏器2例;临床表现为发热、体重减轻、疼痛者1例,肠梗阻1例;术前1例误诊为胃癌,1例误诊为肺癌。
4例病例术后均恢复良好,随访5~54个月,无1例复发和转移。
2.2 病理特点大体:例1,胃下部大部分切除标本中,胃后壁黏膜见一2.5cm×2.1cm×1.2cm肿物,界不清,质硬、均等,固定,未突破浆膜层,肿瘤上方黏膜缺损灶0.8cm×0.7cm;例2,右上肺叶14cm×13cm×3cm,距支气管切缘 2.0cm处肺被膜下见一3cm×2cm×2cm肿物,质中等,灰白色、灰褐色,界尚清,未浸润肺胸膜;例3,肠管一段长18cm,距一侧切缘8cm处见肿物4cm×3cm×2.5cm,肿物椭圆形,表面附有肠黏膜,切面灰红,质韧,黏液感;例4,左上肺肿物3cm×1.5cm×1.5cm,见假包膜,切面灰白,褐色,质软。
FNH,肝囊肿,肝IMT影像诊断

解剖
》第二肝门 在腔静脉沟的上端处,有肝左、中、右静 脉出肝后立即注入下腔静脉,故临床上常 称此沟上端为第二肝门。
解剖
》肝的分叶、分段 肝脏被正中裂分左、右半肝,左、右半肝又 分为四部。 左半肝分内、外两叶,右半肝分前、后两 叶 门静脉左、右支充当横裂,将四部又分为八 段
其中不包括尾状叶。 尾状叶编为Ⅰ段,它是一个自主段,因它不 依赖于4个肝门静脉蒂和3支主肝静脉。 尾状叶同时接受来自左右肝门静脉和肝动 脉的分支供血,其静脉血经肝小静脉直接回 流入下腔静脉。
临床上多见于30-50岁,症状轻微,常偶然体检发现。巨大囊肿可致肝大, 上腹部胀痛。偶有囊肿破裂出血、合并感染等并发症。
囊肿从数毫米到数厘米不等,囊壁很薄,内衬分泌液体的上皮细胞,囊内 充满澄清液体。单纯性肝囊肿和多囊肝的囊肿病理学改变相同,无法区别。
影像学表现
X线:X线检查应用价值有限。大的囊肿如行 肝动脉造影,于动脉期显示血管受压移位, 实质期可出现边缘光滑的无血管区,边缘可 显示菲薄染色的囊壁。
本病病因与肺IMT类似,可能与个人或自身免疫性疾病相关。常见与中年 男性,多数患者无临床症状,少数出现低热、腹痛、胆管堵塞,以及与闭塞 性静脉炎相关的门静脉高压等。AFP、HBsAg检测阴性,肝功能多正常。
肿块直径一般在3cm以下,呈圆形、类圆形,其中可有凝固性坏死,切面 光滑,多呈黄色。组织学上表现多种多样,可见具有平滑肌细胞核成纤维细 胞特征的梭形肿瘤细胞,伴有浆细胞、淋巴细胞、泡沫样组织细胞、嗜酸性 粒细胞等慢性炎症细胞浸润以及纤维基质增生。
CT表现
平扫检查显示肝实质内圆形低密度区,边缘 锐利,境界清楚,囊内密度均匀,CT值为 0~20HU。对比增强后囊肿无强化,在周围强化 的肝实质衬托下,囊肿境界更加清楚。囊壁菲薄 一般不能显示。直径小于1cm的囊肿,CT扫描可 能产生部分容积效应而容易误认为实质性占位病 变,可行3~5mm及以下的薄层扫描,并行对比 增强扫描,以更好地显示囊肿的CT特征。发现弥 漫分布的肝囊肿,应注意有无多囊肾同时存在。 囊内有出血,囊肿密度增高,CT值超过20HU。 合并感染则囊壁发生强化。
炎性肌纤维母细胞瘤的多层螺旋CT表现

碘对比剂(300 mgl/m1)100 ml,扫描参数同前。肺部增强扫
表现为3.0 cm不规则实性肿物,周围窦壁有骨质破坏(图
描时间为开始注射造影剂后30 S,1例肺部痫变于120 S后加 4),1例增强扫描旱不均匀强化。
行延迟扫描;头颈部增强扫描时间为开始注射造影剂后45 s;
浅表软组织病变:左颈根部1例。包绕左侧斜角肌;左肩
肝脏、脾脏及胆总管病变均行双期或三期增强扫描.动脉期扫 部1例。位于锁骨卜斜方肌前、肩胛提肌外侧脂肪间隙内;背
描时间为开始注射造影剂后25~30 s,静脉期为65 s,延迟期 部l例。位于浅筋膜层;左前胸壁1例.与肌肉分界不清。肋骨
为180 S。 1.3图像分析所有病例数据均传送至Kodak PACS图像
楚的实性肿物,直径分别为4.5 cm和6.0 cm,不均匀强化
CT、5例采用Toshiba Aquilion 64层螺旋CT进行扫描。GE
(图3)。胆总管下端1例,表现为胆总管下端管壁结节状增
扫描参数为:120 kV.180~230 mA,显示层厚5 mm,薄层重
厚。强化程度稍低于胰腺。伴低位胆道梗阻。腹盆腔2例分别
Sciences,Peking Union Medical College,Beijing 100021,China)
[Abstract]Objective To investigate the multi—slice spiral CT imaging of inflammatory myofibroblastoma(IMT).Methods
例为边界清楚光整的圆形结
节,双期增强扫描早期无强
化。延迟后均匀强化。 腹盆部病变:肝脏1例
行双期增强扫描,表现为肝
肝脏炎性肌纤维母细胞瘤的CT及MRI诊断与鉴别诊断

炎性肌纤维母细胞瘤(inflammatory myofibroblastic tumor , IMT)是一种相对少见的肿瘤,发生于肝脏的IMT更为少见。
IMT是一个相对较新的组织病理学概念,先前称之为炎性假瘤、浆细胞肉芽肿、组织细胞瘤、假淋巴瘤、纤维黄瘤、假肉瘤样肌纤维母细胞增生、浆细胞瘤、炎症性纤维肉瘤、粘液样错构瘤等[1-3],是一种少见的发生于成人软组织的假肉瘤性病变。
其首先在肺内发现,后来人们逐渐发现在胃肠、腹腔、纵隔、生殖道等其他部位也有类似病变。
IMT的发病机理尚不明确,多认为与感染、免疫及过敏等因素有关。
通常认为是良性肿瘤且预后较好,但也有IMT导致死亡的病例报道[4]。
近来在大量临床和病理学观察的基础下,通过免疫组化和细胞的遗传学的协同研究, IMT 已被证明是一种真性肿瘤[5]。
WHO软组织肿瘤新分类中建议将其归为纤维母细胞/肌纤维母细胞肿瘤,正式命名为炎性肌纤维母细胞瘤,并将其定义为“由分化的肌纤维母细胞性梭形细胞组成的,常伴有大量浆细胞和(或) 淋巴细胞的一种肿瘤”二、影像学特点目前针对肝脏IMT的报道较少,且主要集中在病理诊断及临床治疗方面[8],对其影像学研究报道更少[7]。
本组病例观察到的肝脏IMT的形态为实性、囊实性肿块或门静脉周围浸润性病灶。
4例囊实性病灶均较大,最大直径达11.2cm,边界清晰,周边可见囊壁,内可见坏死区及间隔,坏死区CT值<10 HU,增强扫描囊壁及间隔强化,坏死区无强化;实性病灶CT值为20~30 HU,增强扫描4例呈不均匀强化,2例呈均匀强化;2例门静脉周围浸润性病灶边界不清,平扫为沿门脉血管走行的条状低密度,增强扫描呈渐进性强化,晚期可与周围正常肝组织强化程度相等。
2例行MRI的病例中SE T1WI序列为低信号,T2WI为轻度高信号。
本组病例动态增强扫描有一定的规律性,肝动脉期轻度强化,门静脉期明显强化;延迟期仍见强化。
肝脏IMT的强化特点可由其组织学特征来解释。
胸部炎性肌纤维母细胞瘤的影像征象分析

关键词:炎性肌纤维母细胞瘤;影像诊断学;病理学;征象
中图分类号:R445.2 文献标识码:B DOI: 10.19613/ki.1671-3141.2019.68.117
本文引用格式 :刘海玲 , 刘斌 , 陶景山 , 等 . 胸部炎性肌纤维母细胞瘤的影像征象分析 [J]. 世界最新医学信息文摘 ,2019,19(68):194,201.
作者简介:刘海玲(1982-),主治医师。 通信作者 *:陶景山,副主任医师,硕士,邮箱:2573639751@。
3 讨论
3.1 IMT 的命名 IMT 包括了纤维母细胞、肌纤维母细胞增生而引起的并
伴有炎症浸润的一系列疾病。 在 1939 年由 Brunn 首次观察并描述了 1 例该类肿瘤 [1]。
1.2,重 建 层 厚 5 . 0 m m ,1 2 0 k V ,6 0 ~ 1 6 0 m A 。 增 强 扫
描以 3.0 mL/s 的流速用高压注射器经肘静脉注入 碘 海 醇 1 . 5 m L·k g -1,扫 描参数同前。采用对比剂跟踪技术触 发扫描。
图 3 18F-FDG SPECT 扫描图,病灶高代谢
它 在 临 床、影 像 学 以 及 组 织 病 理 学 上 与 恶 性 肿 瘤 相 似,并 与 炎症的发生发展相关随着病例的报告而出现的不同病理表 现 使 得 它 逐 渐 被 赋 予 多 种 名 称 :纤 维 黄 色 瘤、浆 细 胞 性 肉 芽 肿、假 性 肉 瘤、淋 巴 样 错 构 瘤、粘 液 性 错 构 瘤 及 炎 性 肌 纤 维 性 组 织 增 生 等。 发 生 来 源 相 对 较 复 杂,1984 年 Spencer 提 出了肺浆细胞肉芽肿可以与纤维组织细胞瘤共同存在,随着 遗传与分子学的发展,在大量临床资料与病理学研究的基础 上,通过在免疫组化、流式细胞技术等方面的共同探索下,越 来越多的学者倾向于支持该病为一种真性肿瘤的观点 。 [2-3] WHO 软组织肿瘤国际组织学分类专家组也在 2002 年将该 类疾病命名为“炎性肌纤维母细胞瘤”,并定义为:“由分化的 肌纤维母细胞性梭形细胞组成的,常伴大量浆细胞和(或)淋 巴细胞的一种肿瘤”,少数可以发生转移 [4]。 3.2 IMT 的临床与影像学表现
肺炎性肌纤维母细胞瘤CT误诊1例及文献复习

肺炎性肌纤维母细胞瘤CT误诊1例及文献复习【关键字】肺炎性肌纤维母细胞瘤;CT诊断1 病例介绍患者,男,20岁,高考体检行胸部透视发现右侧胸部占位,无明显临床症状。
实验室检查:白细胞6.1×109/L,红细胞4.5×1012/L,血红蛋白119 g/L,肝肾功能、电解质正常。
CT图像示:右侧胸腔脊柱右前方见梭形肿块影,大小约46 mm×73 mm,密度均匀,边缘光滑,CT值约53 HU,注入碘造影剂后,肿块强化均匀,CT值约74 HU,后纵隔内未见明显异常。
诊断为右侧胸腔脊柱右前方占位,考虑为神经源性肿瘤。
见图1、图2。
全麻下行右剖胸右上肺叶切除,肿瘤大小约7 cm×5 cm×5 cm,切开呈灰红实性,部分有坏死,境界尚清,质嫩。
术后病理为右上肺炎性肌纤维母细胞瘤(IMT)。
见图3。
2 讨论IMT是一种少见的梭形细胞肿瘤,组织学表现为由平滑肌细胞和纤维母细胞组成、伴程度不同的炎性细胞浸润及黏液血管样结构。
最常见于青少年或儿童,常见部位为肺部,约占肺肿瘤的0.04%~1%[1]。
本例患者为18岁男性,肿块位于右肺上叶。
2002年WHO根据IMT的组织学表现,将其定义为,由肌纤维母细胞性梭形细胞组成,伴浆细胞、淋巴细胞和嗜酸粒细胞等炎细胞浸润的一种特殊病变。
其组织形态学表现多样,可分为3类[2] :(1)黏液血管型,多见于回盲部及阑尾;(2)梭形细胞密集型:该型肿瘤间质血管内皮生长活跃,少部分可出现钙化、坏死、局部侵犯甚至远处转移;(3)纤维瘢痕型:瘤细胞较少,瘤细胞间可见成片的胶原纤维。
IMT的免疫表型,证实梭形细胞为纤维母细胞,肌纤维母细胞的标志物有波形蛋白和结蛋白,同时具有平滑肌细胞的特点,即SMA 表达,部分患者存在ALK基因表达蛋白阳性。
根据组织学表现和免疫表型联合诊断IMT,应与纤维肉瘤、恶性纤维组织细胞瘤及平滑肌肉瘤等进行鉴别。
IMT 的发病原因不清,可表现为良性病变,也可出现局部侵犯或远处转移[3-4]。
腹部炎性肌纤维母细胞瘤的CT表现分析

腹部炎性肌纤维母细胞瘤的CT表现分析腹部炎性肌纤维母细胞瘤(IFMT)是一种少见的肿瘤类型,起源于腹部肌肉或肌腱附着点,常见于小肠系膜和腹股沟区域。
IFMT通常具有局部复发和转移的倾向,因此早期诊断和治疗至关重要。
CT是诊断IFMT的重要成像手段之一,本文将从CT表现的角度对IFMT 进行分析。
1. 腹部CT常见表现IFMT的CT表现在一定程度上依赖于肿瘤的大小、位置和病理类型。
一般来说,IFMT 表现为腹部肌肉或腹膜后肌肉的软组织肿块,具有一定的侵袭性和不规则性。
在腹部CT扫描中,IFMT常表现为密度不均匀的软组织肿块,边界模糊或不规则,部分病例中可见到肿块内的坏死区、囊变、出血等改变。
肿瘤周围软组织和腹膜表面可见粘连、浸润和压迫等征象。
2. 腹部CT增强扫描表现IFMT在增强扫描中常呈现为不均匀强化的软组织肿块。
由于肿瘤内部血供和纤维组织的分布不均,肿瘤强化的程度和模式也较为复杂。
部分病例中,肿瘤呈现为中心坏死或囊变区,强化程度较低;而另一些病例中,肿瘤可能呈现为明显的周边环状强化或不规则强化。
增强CT还可以清晰显示肿瘤的边界、肿瘤周围血管和淋巴管的变化情况,有助于评估肿瘤的侵袭性和周围器官的受累程度。
3. 腹部CT联合影像学诊断在进行IFMT的腹部CT诊断时,还常常需要结合其他影像学检查结果进行综合分析。
腹部MRI可以更清晰地显示肿瘤的组织结构和局部浸润情况,有助于明确肿瘤的确切范围和周围器官的受累情况。
PET-CT可以评估肿瘤的代谢情况、局部转移和远处转移情况,有助于制定更科学的治疗方案。
4. 腹部CT鉴别诊断在进行IFMT的腹部CT诊断时,还需要注意与其他肿瘤类型的鉴别。
由于IFMT的发生部位常常在小肠系膜或腹股沟区域,因此需注意与肠系膜纤维肉瘤、腹股沟疝或其他软组织肿瘤的鉴别。
腹部CT还需要与淋巴瘤、胰腺占位、转移瘤等进行鉴别,避免漏诊或误诊。
腹部CT在IFMT的诊断和鉴别诊断中具有重要意义。
回盲部炎性肌纤维母细胞瘤4例及CT表现

回盲部炎性肌纤维母细胞瘤4例及CT表现炎性肌纤维母细胞瘤 ( i n f l a m m a t o r ymyofibroblastic tumor, IMT) 以往又叫炎性假瘤、肌纤维母细胞瘤、浆细胞性肉芽肿等, 2002年WHO软组织肿瘤国际组织学分类专家组正式命名为炎性肌纤维母细胞瘤, 定义为由分化性的梭形纤维母细胞/肌母细胞组成的, 常伴大量浆细胞和 (或) 淋巴细胞的一种肿瘤[1-2]。
IMT是一种少见的间叶源性肿瘤, 好发于儿童及青少年, 多位于肺和眼眶, 也可见于头颈、躯干、四肢等软组织, 发生于腹盆部者较少见[3]。
现将我院4例回盲部炎性肌纤维母细胞瘤的基本资料报告如下, 分析其临床特点、影像学表现、病理特征及免疫表型, 并复习相关文献资料,以期提高对该病的认识。
1资料及方法1.1临床资料收集2017-2020年我院经手术病理证实的4例回盲部IMT患者,男性3例,女性1例,年龄31~73岁,中位年龄39岁,平均年龄47岁,4例患者主诉均是右下腹疼痛,2例伴小肠梗阻,4例均行CT检查。
1.2检查方法CT检查采用西门子公司64层螺CT扫描机, 先行常规CT平扫, 再以3 ml/s的速度静脉注射350 mg I/ml的对比剂 (碘海醇 35克)80-100 ml, 注射对比剂后22 s (动脉早期) 、37~40 s (动脉晚期) 、54~60 s (门静脉期) 、2 min (延迟期) 时嘱患者屏气, 重复全腹部扫描。
采集层厚3mm,螺距0.8,重建矩阵512×512。
1.3图像分析方法由两位高年资主治医生在不知病理结果的情况下进行影像分析解读,意见不同是则通过讨论最终达成一致。
肿瘤评价的指标包括病灶的位置、大小、形状、边界、密度、增强后表现、临近组织器官侵犯或远处转移等1.4病理检查方法本组病例4例均行手术切除,术中观察肿瘤的部位、大小、形态、生长侵袭情况及与邻近结构的关系, 与术前影像学检查结果进行对比。
腹部炎性肌纤维母细胞瘤的CT表现分析

腹部炎性肌纤维母细胞瘤的CT表现分析腹部炎性肌纤维母细胞瘤(IFIPT)是一种罕见的炎性肿瘤,通常发生在腹部肌肉区域,其CT表现具有一定的特征性。
本文将对腹部炎性肌纤维母细胞瘤的CT表现进行分析。
一、常见临床症状腹部炎性肌纤维母细胞瘤的临床症状主要表现为腹部肿块和不适,有时会伴随着疼痛。
部分患者还可能出现恶心、呕吐和腹泻等消化系统症状。
在进行CT检查之前,医生一般会结合临床症状和体征来进行初步诊断。
二、CT表现特点1. 肿瘤部位:腹部炎性肌纤维母细胞瘤通常位于腹部肌肉区域,如腹直肌、腹外斜肌等处。
在CT扫描中,可见肿瘤呈不规则形状,多边界清晰,与周围组织有一定的分界。
2. 肿瘤密度:在CT平扫中,腹部炎性肌纤维母细胞瘤的密度多呈不均匀性,其内部可能含有不同程度的坏死、出血和囊变等。
在增强扫描中,肿瘤呈轻至中等程度的强化,部分病例可呈环状或斑点状强化。
3. 淋巴结肿大:在少数腹部炎性肌纤维母细胞瘤患者中,CT检查可显示局部淋巴结肿大的表现,这提示肿瘤可能已经累及淋巴系统。
4. 邻近器官受压:腹部炎性肌纤维母细胞瘤生长可能会对邻近的器官产生压迫,导致受压器官受到挤压移位。
在CT扫描中,可见到受压器官的位置发生改变。
5. 肿瘤侵犯:部分腹部炎性肌纤维母细胞瘤患者的肿瘤可能会侵犯邻近的脏器和血管,导致局部器官受压、受损等表现。
在CT检查中,这些情况可能会有一定的表现。
三、诊断注意事项在进行腹部炎性肌纤维母细胞瘤的CT检查时,需要注意以下几点:1. 结合临床症状:CT检查只是诊断的一个辅助手段,在进行检查之前,医生需要结合患者的临床症状和体征来进行综合分析。
2. 动态增强扫描:针对疑似腹部炎性肌纤维母细胞瘤的患者,建议进行动态增强CT扫描,以观察肿瘤的强化特点,有助于提高诊断的准确性。
3. 与其他疾病鉴别:在CT检查中,腹部炎性肌纤维母细胞瘤的表现可能与其他疾病相似,如腹壁肌肉瘤、腹直肌腱鞘囊肿等,需要与之进行鉴别诊断。
腹部炎性肌纤维母细胞瘤的CT表现分析

腹部炎性肌纤维母细胞瘤的CT表现分析
腹部炎性肌纤维母细胞瘤是一种罕见的肿瘤,往往在临床上被误认为是其他疾病,例
如腹膜转移性肿瘤、腹腔炎性假瘤、阑尾炎、结肠炎等等。
对于其CT表现的认识十分重要,有助于准确诊断。
腹部炎性肌纤维母细胞瘤在CT上的表现相对特征性,通常表现为腹壁肿块,大小不等,形态多变。
肿块可位于腹壁浅层或深层。
在CT扫描上,通常可见于腹外肌层或浅层腹壁的局限性软组织肿块,边界清楚,呈椭圆形或圆形。
肿块常有低密度区,代表肿瘤坏死或囊变。
增强扫描可见肿块边缘明显强化,中心部分呈稍低或不强化。
肿块与邻近结构无粘连,一般无淋巴结增大。
腹部炎性肌纤维母细胞瘤在CT上的另一个特点是可累及多个腹壁部位,有时可见多发病灶。
病变可局限于腹壁的一小部分区域,也可广泛累及整个腹壁。
肿瘤可单侧或双侧发生,也可跨越中线,波及对侧腹壁。
有时还可累及内脏器官、盆腔和腹膜后区域。
腹部炎性肌纤维母细胞瘤还可以出现其他CT表现,例如钙化,肿块内可见点状或弥散性钙化。
肿瘤亦可显示出邻近器官的受压改变,例如肠曲被推挤或受压变形等。
偶尔还可
有小肠受阻的表现。
肺炎性肌纤维母细胞瘤CT影像学特征及病理结果28例分析

t
i
n 阳性表达 26 例,
SMA 阳 性 表 达 19 例,
ALK 阳 性 表 达 9 例,
CD68 阳
性表达 12 例,
CD99 阳性表达 9 例,
CK 阴性表达 14 例,
S
100 阴性表达 8 例,
CD34 阴 性 表 达 13 例。 结 论
肺炎
性肌纤维母细胞瘤影像表现对临床早期诊断具有提示作用,结合组织病理学及免疫 组 化 检 查 结 果 对 评 估 患 者 预 后
r
n
yi
f
l
amma
t
o
r
f
i
br
ob
l
a
s
t
i
ct
umo
rbysur
r
rl
ungb
i
ops
s
u
l
t
s Al
l28pa
t
i
en
t
shadas
o
l
i
t
a
r
e
s
i
on,amongwhom21had
ymyo
ge
yo
y. Re
yl
al
e
s
i
onl
o
c
a
t
edi
nt
hel
e
f
tandr
i
tl
owe
rl
obe
so
2021
-WJZD108)
[通讯作者] 王国华,
Ema
i
l:
wangguohua
89@163.
c
om
浅析炎性肌纤维母细胞瘤螺旋CT表现特征

浅析炎性肌纤维母细胞瘤螺旋CT表现特征炎性肌纤维母细胞瘤(Inflammatory myofibroblastic tumor,IMT),又名炎性假瘤。
是一种少见的间叶性肿瘤,由肿瘤性肌纤维母细胞和淋巴浆细胞等炎症细胞组成。
已逐渐得到病理及临床的广泛认同。
WHO软组织肿瘤分类中将其归为纤维母细胞/肌纤维母细胞肿瘤、中间性、少数可转移类。
笔者回顾分析我院2013.01~2017.12经穿刺活检及病理证实且有完整CT检查资料的12例患者资料,旨在提高对该病的认识和诊断水平[1]。
1资料与方法1.1 临床资料收集我院2013.01~2017.12间经病理学证实的IMT 12例,其中5例发生在肺部,6例发生在腹部,还有1例发生在颈部软组织。
男7例,女5例,年龄3~65岁,平均56.8岁。
主要临床表现为发病部位包块、疼痛、发热等;发生于肺内者主要表现为咳嗽、咳痰、痰中带血、发热等。
1.2 检查方法所有患者都经螺旋CT(SCT)扫描,采用美国GE公司生产的CT/e型螺旋CT机扫描,扫描参数为:120KV,180~250mA,层厚5mm、2.5mm,间距5mm、2.5mm,螺距1.25、0.25。
增强扫描采用高压注射器经肘静脉团注对比剂碘海醇(300mgI/ml),剂量100~150ml,注射流率2.5~3.0ml/s,肺内及颈部增强扫描动脉期扫描为注射对比剂后25s进行扫描,静脉期扫描为注射结束后延迟60s扫描。
腹部增强扫描增加门脉期扫描,三期扫描时间分别为开始注射对比剂后25~30s、45~60s和150~300s。
并运用自带软件测量肿瘤最大直径、肿瘤实质部分平扫时的CT值及最大强化区CT值。
2 结果2.1 瘤体的部位、大小及形态 12例炎性肌纤维母细胞瘤5例发生在肺部,6例发生在腹部,还有1例发生在颈部软组织。
瘤体大小不一,最小者约15mmX20mm,最大者126mmX165mm。
形态呈圆形、椭圆形、不规则团块状、“花瓣状”、“葫芦”形。
炎性肌纤维母细胞瘤(IMT)的影像诊断

1319539,0688490
• 男,46岁, • “间断性血尿六月
1022530,0614775
• 女,64岁。 • 系“咳嗽、咯血伴左胸胸痛十天
炎性肌纤维母细胞瘤(IMT)
炎性肌纤维母细胞瘤(炎症性肌纤维母细胞瘤),2002年 被WHO定义为“由分化的肌纤维母细胞性梭形细胞组成, 常伴大量浆细胞和/或淋巴细胞的一种间叶性肿瘤” 。包 括浆细胞肉芽肿、组织细胞瘤、纤维黄色瘤、炎性肌纤维 组织细胞增生、黏液样错构瘤、假性淋巴瘤、炎性纤维肉 瘤和炎性假瘤等,尤以后者常见。
鉴别诊断—2—平滑肌肉瘤
• 本病多发生于中老年人,儿童罕见。 • 好发生于子宫和胃肠道。 • 易出现坏死及囊性变。 • 镜下平滑肌肉瘤细胞胞浆丰富、红染、核
钝圆,胶原成分少,一般无炎性细胞。 • 免疫组化Smactin、Desmin呈弥漫的强阳性
1804464、 0800350
• 男性,69岁, • 因纳差乏力1月余,发现腹腔包块18天入院
1735665,0785777
• 男,69岁 • 患者一月前体力劳动后出现前胸痛,疼痛
较剧烈。
பைடு நூலகம் 1378431,0702652
• 女,22岁 • 体检发现腹部包块二周
• 术中探查腹腔,见末段回肠系膜一15*5cm
不规则外生性肿块,质硬,未侵犯小肠及 周围脏器,网膜见多处0.2-0.5cm肿块,质 韧。
炎性肌纤维母细胞瘤(IMT)
707436,0796478
• 男,58Y • 一月前体检时查腹部B超发现肝内近第二肝
门处低回声团
• 术中可见肝脏,肝脏大小、色泽基本正常, 肝VIII段膈面实质内可见一直径约4cm肿块,
质地硬,境界清楚,术中诊断:肝脏肿瘤 (VIII段),患者无乙肝病史,术前肿瘤学 指标正常,
【读片时间】第2105期:上颌窦炎性肌纤维母细胞瘤
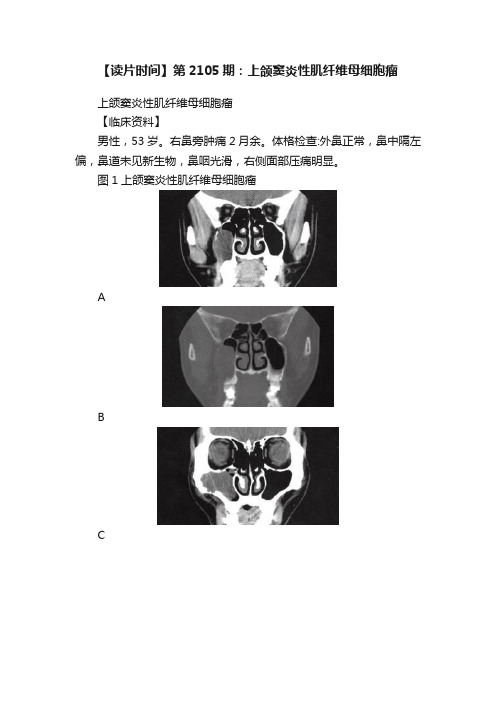
【读片时间】第2105期:上颌窦炎性肌纤维母细胞瘤上颌窦炎性肌纤维母细胞瘤【临床资料】男性,53岁。
右鼻旁肿痛2月余。
体格检查:外鼻正常,鼻中隔左偏,鼻道未见新生物,鼻咽光滑,右侧面部压痛明显。
图1上颌窦炎性肌纤维母细胞瘤ABCDEF【影像学检查】A〜D .CT平扫示右侧上颌窦内软组织密度肿块,内部密度均匀,上颌窦外侧壁骨质吸收、破坏,其外侧缘脂肪间隙清晰,内侧壁骨质结构良好E.F.肿瘤主要由梭形细胞及炎性细胞组成,梭形细胞分化成熟,异型性不明显,炎细胞成分主要为淋巴细胞、浆细胞和组织细胞【最后诊断】上颌窦炎性肌纤维母细胞瘤。
【诊断要点】炎性肌纤维母细胞瘤(inflammatory myofibroblastic tumor,IMT)是一种少见病变,由于其内可有大量炎性细胞浸润,过去被误认为是一种炎症后的反应性增生,于是炎性假瘤成了最常用的代名词。
随着研究的深入,人们发现病变中梭形细胞才是主要成分,而且该病有复发和转移的潜能,年轻患者常有染色体异常,于是逐渐认识到这是一种真性肿瘤。
1994年WHO软组织肿瘤国际组织学分类专家组将其定义为“由分化的肌纤维母细胞性梭形细胞组成的,常伴有浆细胞和/或淋巴细胞浸润的一种肿瘤”,并将其归为纤维母细胞/肌纤维母细胞肿瘤、中间性、少数可转移类,其具有中间型或低度恶性本质,偶尔可发生转移。
鼻腔鼻窦IMT多见于中年人,平均发病年龄在30岁以上,女性多见。
多位于肺部,亦可发生于肺外任何部位,但少见于头颈部,而鼻腔鼻窦则比较罕见。
上颌窦IMT预后欠佳,极易局部复发和局部浸润性生长,具有恶性肿瘤特质,一旦确诊应视为恶性。
1.临床表现:1)常见症状为鼻塞、鼻出血、涕中带血,面颊胀满、麻木和疼痛感,头痛,眼痛、眼胀、突眼、复视和视力下降,牙关紧闭等。
2)当肿瘤引起窦壁骨质吸收及破坏时可出现发热、乏力等全身症状。
3)鼻内镜检查发现局部黏膜隆起、水肿、充血、息肉样物,也可在鼻腔内无异常发现。
肝炎性肌纤维母细胞瘤影像表现

[临床与病理]
• 组织学上表现多种多样,可见具有平滑肌细胞和成纤维细胞特征的 梭形肿瘤细胞,伴有浆细胞、淋巴细胞、泡沫样组织细胞、嗜酸 性粒细胞等慢性炎症细胞浸润以及纤维基质增生。
• 延迟期扫描环状低密度带逐渐强化,这可能为凝固性坏死和炎症细 胞浸润病灶中包含有纤维化结节。
(a)病灶表现为圆形低密度区:CT 增强扫描动脉期(b)见肿块中部强化,中心 斑片状不强化,外围呈带状低密度影,周边正常肝组织明显强化;
门静脉期(c)肿块延迟强化;MRI检查平扫T2WI(d)病表现为不均高信号其内流空血管丰 富:
[影像学表现]
• (2) CT: 有些病灶增强扫描的动脉期、门静脉期和延迟期均无强化, 提示肿瘤内主要为坏死灶;
• 有些病灶增强后出现明显均匀一致强化,与周围肝组织形成等密度, 提示病灶内有大量炎症细胞浸润以及较多纤维组织增生。
[影像学表现]
• (2) CT: 也有少数病例增强 CT 的动脉期和门静脉期病灶中心呈结 节样强化,但周边不强化而形成环状低密度带。
肝炎性肌纤维母细胞瘤
概述
• 肝炎性肌纤维母细胞瘤(hepatic inflammatory myofbroblastic tumor) 是以分化的肌成纤维细胞增生为主,伴有大量浆细胞[和(或)]淋巴 细胞为主要病理特征的一种真性肿瘤。
[临床与病理]
• 本病病因与肺IMT类似,可能与感染或自身免疫性疾病相关。 • 常见于中年男性,多数患者无临床症状,少数出现低热、腹痛、胆
[影像学表现]
• (1)X线:由于肿块较小,X线检查难以检出。
肺外炎性肌纤维母细课件

(3)转移性肝癌:大多为少血供病灶,增强后以边缘增强 为特征。
软 组 织 IMT
图1 T1WI 肿瘤呈等信号,边缘光整
图2 T2WI 肿瘤呈高信号,内见斑点、小片状低信号,见 “火龙果
小结
IMT影像表现无特异性,影像表现多样化 。
膀胱:Sung等指出,当年轻患者显示出血灶内有明显强化病灶时应考虑 该病的可能。
肝脏:增强扫描动脉期无明显增强,门脉期、延迟期病灶为边缘增强、间 隔增强及中心或壁结节增强。大部分IPL CT 三期动态扫描能够正确诊断。
软组织:邓德茂等总结,T2WI 高信号、稍高信号或等信号背景下见到散 在斑点状、小片状相对低信号灶征象称为“火龙果切面征”。
梭形细胞型:肿瘤富于细胞,瘤细胞常排列成人字形或旋涡 状,并见周围血管生长现象.可见正常核分裂,浆细胞散在 分布,其他炎细胞聚集成团。
纤维型:片状纤维化间质中见淋巴细胞和大量浆细胞浸润, 即所谓浆细胞肉芽肿样图象。致密成片的胶原纤维类似疤痕 或带状纤维瘤病 。少数肿瘤可出现点状或大片钙化和骨化, 也可出现坏死、局部侵犯甚至转移。
IMT表现为局限性或多结节的实性肿块或息肉样肿物。 切面实性多结节状或分叶状,颜色灰白或黄褐,时呈 粘液样外观。或混杂灶性脂肪及灰白色纤维条索的编 织状外观。一般无出血、坏死及囊性变。
直径从<1.0cm到20.0cm以上不等。发生于腹部者 最大。肿瘤无包膜,边缘浸润性。
IMT是一种少见而独特的间叶性肿瘤,表现为低度恶性 或交界性肿瘤特点。
软 组 织 IMT 鉴 别 诊 断
神经源性肿瘤:神经纤维瘤常发生囊变,神经鞘瘤可见 “靶征”。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
确诊
• 病理及免疫组化 • Vim、SMA和MSA(+),ALK呈部分表达
鉴别诊断—1—间质瘤
• 多表现为巨大分叶状肿块。
• 增强扫描肿块实质部分明显强化,坏死区 无强化。
• CD34和CDll7强阳性表达
1818962、0803362
• 女,70岁, • 反复腹痛、呕吐半月余,呕血十小时
手术记录
1319539,0688490
• 男,46岁, • “间断性血尿六月
1022530,0614775
• 女,64岁。 • 系“咳嗽、咯血伴左胸胸痛十天
炎性肌纤维母细胞瘤(IMT)
炎性肌纤维母细胞瘤(炎症性肌纤维母细胞瘤),2002年 被WHO定义为“由分化的肌纤维母细胞性梭形细胞组成, 常伴大量浆细胞和/或淋巴细胞的一种间叶性肿瘤” 。包 括浆细胞肉芽肿、组织细胞瘤、纤维黄色瘤、炎性肌纤维 组织细胞增生、黏液样错构瘤、假性淋巴瘤、炎性纤维肉 瘤和炎性假瘤等,尤以后者常见。
1804464、
手术记录
鉴别诊断—3—恶性纤维组织细胞瘤
• 与本病最易混淆,也有梭形细胞及炎细胞, 但肿瘤细胞多形性、异型性明显,异型性 的纤维母细胞和组织细胞常形成特征性的 车辐状结构,有多少不等的黄色瘤细胞, 核分裂活跃,可见病理性核分裂像。
• 免疫组化:组织细胞标记物 1-ACT等常阳性, 肌原性标记抗体不表达。
病理学特点
根据细胞成分和基质比例可表现为3种组织学类型。 • 黏液/血管型,梭形肌纤维母细胞散在分布于
黏液基质中,有大量血管和浆细胞、淋巴细胞 和嗜酸细胞浸润。 • 梭形细胞密集型,增生的梭形细胞紧密束状排 列,伴有不同程度的黏液样和胶原化区域。 • 纤维型,肿瘤以致密成片的胶原纤维为主。
临床表现(无特异性)
鉴别诊断—2—平滑肌肉瘤
• 本病多发生于中老年人,儿童罕见。 • 好发生于子宫和胃肠道。 • 易出现坏死及囊性变。 • 镜下平滑肌肉瘤细胞胞浆丰富、红染、核
钝圆,胶原成分少,一般无炎性细胞。 • 免疫组化Smactin、Desmin呈弥漫的强阳性
1804464、 0800350
• 男性,69岁, • 因纳差乏力1月余,发现腹腔包块18天入院
炎性肌纤维母细胞瘤(IMT)
707436,0796478
• 男,58Y • 一月前体检时查腹部B超发现肝内近第二肝
门处低回声团
• 术中可见肝脏,肝脏大小、色泽基本正常, 肝VIII段膈面实质内可见一直径约4cm肿块,
质地硬,境界清楚,术中诊断:肝脏肿瘤 (VIII段),患者无乙肝病史,术前肿瘤学 指标正常,
1735665,0785777
• 男,69岁 • 患者一月前体力劳动后出现前胸痛,疼痛
较剧烈。
1378431,0702652
• 女,22岁 • 体检发现腹部包块二周
• 术中探查腹腔,见末段回肠系膜一15*5cm
不规则外生性肿块,质硬,未侵犯小肠及 周围脏器,网膜见多处0.2-0.5cm肿块,质 韧。
• 腹部病变:腹痛、肠胃不适 • 肺部病变:咳嗽、胸痛、咯血 • 发热、体重减轻等非特异性表现
• 实验室检查:贫血、血小板增多,血沉加快及多克 隆高丙球蛋白血症
• 肿物切除后症状消失,症状再次出现提示肿瘤复发
IMT影像学表现(亦无特异性)
发生于肺内的IMT为单发病灶.多位于肺外周 胸膜下。 肺外IMT多表现为单发软组织肿物.增强扫描 呈均匀或不均匀中度至显著强化,无明显特 异性表现。
一种低度恶性肿瘤,涵盖了以往从炎性反应性病变到肿瘤 的一系列诊断。
• 不明确
病因
• 相关因素有:手术、创伤、炎症、异常修复、 EB病毒或特殊细菌感染等
• 可发生于各种年龄 • 好发于儿童及青少年(腹腔内) • 无明显性别差异
• 常见部位:肺、肠系膜、大网膜(肺外43% )、 泌尿生殖道
• 少见:骨、软组织、肝脏、喉部、子宫、中枢神 经系统
1535047、0740604
• 男,72岁, • 脐左侧肿块3年,摩擦后渗血3天
鉴别诊断—4—淋巴瘤
• 淋巴瘤(肠系膜型):通常显示多发的、 大小不一的圆形或卵圆形的、有轻中度强 化的均质软组织肿块,常包绕肠系膜,形 成所谓“三明治”征
小结
(IMT)临床和影像学无特异性 表现。
易误诊为恶性肿瘤。 确诊依靠病理。
