子宫颈正常组织机构学与细胞学
宫颈细胞学――TBS分类法

• 放线菌感染:
• 背景及细胞:炎症明显,球菌数量一般较多 ,可见一团团碱性的球状物
• 放线菌:大小不一的球状物,其周边呈现细 长的纤毛。偶见单支、较粗的纤毛向外周伸 ;常见于用宫内避孕器妇女。
• 相似的鉴别:细菌性的宫颈炎、阴道炎;
• 下面开始介绍进入TBS的重头戏:ASC, LSIL和HSIL 。
液基细胞涂片小于5000) • 4、没有宫颈管柱状上皮细胞 • 5、样本固定不佳
宫颈细胞学中的标尺
• ——中层鳞状细胞核:1-2.5倍为炎性反应 。大于2.5-3倍为ASCUS;大于3倍以上为 LSIL。
• ——宫颈腺上皮细胞核:大于3-5倍, AGUS可能为反应性或腺原位癌。
• 嗜中性白细胞:滴虫为该细胞的1-2倍。 • ——表层细胞核:念珠菌孢子为该细胞核
• (4)表层细胞:多角形大方块细胞,核固缩 。嗜酸性胞浆,偶可见嗜碱性胞浆。
• 正常的柱状细胞包括: • ――子宫颈内膜柱状细胞 • ――子宫内膜细胞
• 子宫颈内膜柱状细胞:
• 常成群或成片出现,成特征性的蜂窝状外观 。如果自上而下看它们是小的多角型细胞。如 果自侧面观,细胞成排呈栅栏状,柱状或梭形 。
• ——子宫内膜间质细胞:可单个或散在存在, 与组织细胞相似。细胞较小,胞浆少,胞核圆 形、卵圆形或梭形。
• 以上两种细胞常一同出现,涂片中表现为密集 的三维细胞团,很难区分。
• 炎症的反应变化: • 炎性细胞增多
• 上皮细胞退变:核固缩及破裂,染色质溶解 ,或呈核增大,或有核周晕,胞浆内空泡, 多呈嗜双色染色,胞浆溶解,或出现裸核
• (1)基底细胞:小圆形细胞,核大,染色质 呈颗粒状。罕见,仅在上皮受损的情况下出 现。
• (2)副基底细胞:圆形或卵圆形。嗜碱性胞 浆,核结构疏松,常见于青春前期和绝经后 期,很少见于生育期。
宫颈细胞学

(3)子宫内膜细胞
• 细胞紧密的立体团体或散在单个出现 • 四十岁或以上妇女标本中出现应给予报告
• 子宫内膜细胞(传统制片CP)
• 子宫颈内膜细胞团(液基制片ThinPrep)
• 子宫内膜细胞 :基质球(液基制片ThinPrep)
4、鳞状细胞异常:
• 意 义 不 明 确 的 非 典 型 鳞 状 细 胞 ( atypical
腺上皮异常
• 子宫颈管腺癌:核仁巨大,可见肿瘤坏死素质。 液基涂片:三维簇团较常见。
• 子宫内膜腺癌:细胞单个或小簇团,核大小不一, 核极向消失,核中度深染,染色质分布不均。胞 浆嗜碱性,常有空泡。液基涂片:三维簇团或乳 头状结构,核较大,染色质更透明。肿瘤素质常 不明显,细胞团可附着颗粒碎屑或凝固性坏色碎 屑。
• “ 无 上 皮 内 病 变 或 恶 性 肿 瘤 ” ( Negative for intraepithelial lesion or malignancy,NILM)代替“在 正常范围内” 。
修复
• 修复细胞(传统制片CP )
• 组织修复细胞(液基制片ThinPrep)
• 宫颈鳞状上皮修复反应(组织学)
ASC-US与ASC-H的鉴别
• ASC-US:细胞大小同表层或中层鳞状细 胞,核相当于正常中层细胞核的2.5-3倍
• ASC-H:N/C比高的小细胞(液基细胞更 小),核大小为正常中层的1.5-2.5倍, 但N/C接近HSIL
鳞状细胞异常:
• 低级别鳞状上皮内病变(low-grade squamous intraepithelial lesions, LSIL) 与HPV感染有关 的鳞状上皮改变,包括“轻度异常增生”和 “宫颈CINⅠ”。胞浆多而成熟,核面积大于 中层细胞核的3倍,核染色质均匀,粗颗粒状, 偶有浓缩不透明。
子宫颈组织病理学

湿疣状癌:
是指那些外表呈湿疣状的鳞状细胞癌,显微镜下有明显的挖空细胞出 现。
乳头状鳞状细胞癌:
肿瘤由粗细不等的乳头组成,中心为纤维血管轴心,表面被覆异型增生 鳞状上皮,核分裂象多见,基底部可以看到肿瘤侵犯间质。
(2)宫颈浸润性腺癌
2003年WHO关于宫颈浸润性腺癌的分型: • 腺癌,非特指 • 黏液性腺癌: 宫颈内膜型、肠型、印戒细胞型、
• CIN 2: 成熟细胞出现在上皮的上1/2。细胞 核的异型较CIN 1 更为明显,核分裂像增多 ,主要存在于上皮的下2/3层面。异常核分
裂像出现。
• CIN 3: 成熟细胞仅见于上1/3层面或完全缺 如,细胞核的异型见于上皮的大部分或所 有层面,核分裂像多见,并见于上皮全层
。异常核分裂像常见。
湿疣状(Warty) 乳头状(papillary) • 淋巴上皮样(Lymphoepithelioma-like) • 鳞状移行细胞性(Squamotransitional
角化型鳞状细胞癌
非角化型鳞状细胞癌
基底细胞样鳞状细胞癌
疣状癌:
肿瘤由多个乳头组成,乳头表面被覆分化很好的角化型鳞状上皮,具有 良性外观。肿瘤基底部以推进式方式向下浸润间质。
子宫颈组织病理学
一、宫颈正常组织学
• 宫颈外口(阴道部):主要被覆成熟的非 角化性鳞状上皮。
• 宫颈内口:主要被覆分泌粘液的单层柱状 上皮。
• 交界区(移行区,转化区):宫颈鳞状上 皮与柱状上皮相交界处。
宫颈阴道部组织学
宫颈管柱状上皮的组织学及细胞学
• 组织学特点:可以出现鳞状上皮化生。 • 几乎所有宫颈鳞状细胞癌均开始于这一区域。
宫颈小细胞癌
淋巴瘤
转移性印戒细胞癌
子宫颈组织病理学ppt课件

19
.
20
.
21
二、HPV感染病理组织学及与CIN及宫颈癌 (重点)
❖ HPV感染通过性传播,易累及化生鳞状上皮,并复 制,繁殖,释放病毒。
❖ 高危HPV与CIN及宫颈癌, 尤其是鳞状细胞癌的相关 性已在全球得到公认。
❖ 目前认为DNA杂交捕获HPV能够检出近20种HPV基
因型,是检测HPV的最好方法,原位杂交可用于组
于宫颈阴道部。
.
移行带:宫颈最初的 鳞状柱状连接处与青 春期后功能性鳞状柱 状连接处之间的区域。
10
宫颈移行带(转化区)
❖ 组织学特点:可以出现鳞状上皮化生。 ❖ 几乎所有宫颈鳞状.细胞癌均开始于这一区域。 11
(四)鳞状上皮化生
❖ 是指分泌粘液的柱状上皮被复层鳞状上皮局 灶或广泛所替代;
❖ 第一种是:储备细胞增生 →不完全不成熟鳞状化生生 → 成熟鳞状化生 这是真正意义上的鳞状上皮化 生;
织切片,优点是可定位。
.
22
.
23
(二)HPV感染的组织学
❖ 1.挖空细胞形成及挖空细胞非典型性
位于上皮表层或中层 核周空泡形成 核大、核膜起皱、呈葡萄干样、核深染、染色质缠结成窜,可
见双核、多核细胞及巨核细胞, 与高危HPV感染有关。
不要将糖原积聚的透亮胞浆鳞状上皮及绝经后出现的核周空晕 鳞状上皮误认为挖空细胞(萎缩退变的核)。
.
29
CIN
.
30
CIN2
❖ 组织学表现 1.细胞核的异型较CIN1更为明显,异型细胞主
要存在于上皮的下2/3层面。
2.上皮的上1/3是分化成熟细胞。
3.核分裂像增多,异常病. 理性核分裂像出现。 31
宫颈细胞学检查ppt课件

宫颈刮片
宫颈细胞学检查是确诊宫颈癌前期病变的主要方法之一。
宫颈刮片,也就是Pap Smear,是指从子宫颈部取少量的细胞 样品,放在玻璃片上,然后在显微镜下研究是否异常。由于这 项检验的提出,子宫颈癌的死亡率至少降低了 70%。
通过简单的宫颈抹片,医生可以侦测到子宫颈细胞微小的极早 期变化,这使致命的癌症甚至在还没真正发生之前就被狙击了。 宫颈刮片是目前广泛检查子宫颈癌最简便有效的诊断方法。
宫颈癌前病变预防
1、避免不洁性交及不正当的性关系,活动性生殖器疮疹患者绝 对禁止与任何人发生性关系。
2、治疗期间禁行房事,必要时配偶亦要进行检查。
3、对局部损害的护理,应注意保持清洁和干燥,防止继发感染。
4、要注意预防感冒,受凉,劳累等诱发因素,积极锻炼增强体 质。
谢谢观看
6、若白带过多,应先用无菌木棉轻轻刮净黏液再取标本。
分级
宫颈刮片是用特制刮板,将宫颈脱落细胞刮下后,涂在玻璃片 上,经过一种特殊的巴氏染色,然后置显微镜下观察。根据巴 氏染色的特点将细胞分为巴氏I、Ⅱ、Ⅲ、Ⅳ、Ⅴ级。
巴氏I级:正常涂片中没有不正常细胞。
巴氏级:炎症涂片中细胞有异形改变。
宫颈刮片做法
在充分暴露子宫颈外口后,将刮片在子宫颈外口处旋转一周即360度, 轻轻刮取该处的粘膜及分泌物。然后将取下的分泌物均匀地涂在有编 号的玻片上,立即固定于95%的乙醇内15分钟,取出后用巴氏染色法 染色。这种诊断方法不会引起宫颈损伤,也不会引起疼痛。
当然为了不影响宫颈刮片的诊断率,还应注意以下几个问题:
宫颈癌前病变
宫颈癌前病变是指癌症发生前该部位发生的病变,而由此引发 癌症的病变。宫颈癌前病变即宫颈重度上皮内瘤样病变 (CIN3)。
宫颈细胞学分类法

宫颈癌的临床表现:
★患宫颈癌的早期病人一般没有任何自觉症 状,继续发展 时,可出现以下临床表现:
①接触性出血,阴道分泌物增多,分泌物呈淡血性或伴有臭 味;
②晚期可出现腰腿痛和下腹痛、下肢肿胀、排便排尿困难或 者尿血、便血等症状。
宫颈细胞学的临床意义
宫颈癌病变演变过程:
可见从不典型增生到浸润癌是一个缓慢而渐进的过程,通常需要8-10年,一 旦形成浸润癌则发展迅速,如不及时治疗,患者将于2-5年内死亡。如在癌 前病变时期能及时诊治,则可将癌症消灭在萌芽状态。 ★特别提示:早发现、早诊断、早治疗是降低宫颈癌死亡率行之有效的方法。
液基细胞学
★国内女性就医理念为: 有病就医而不是无病预防, 导致多数标本含有大量血液、粘液。而传统 巴氏涂片无法处理。
★细胞工程专家推出了一种制片新技术——液 基细胞学
★这是制片技术的重大革新
液基细胞学宗旨
避免病变细胞丢失——提高诊断率 制备背景清晰涂片——降低医生视疲劳
宫颈细胞病理学进展:
• 1988年提出宫颈TBS分类法 • 1994年子宫颈TBS分类标准正式出版 • 1992年创建PAPNET CCT诊断系统 • 90年代末AutoCyto PREP , Thin PREP 两
(ASC) • 可能具有两种含义: • ——1、性质不确定:Atypical Squamous Cells of
Undetermind Significance (ASC-US) • ——2、不除外高度病变:Atypical Squamous Cells
cannot exclude HSIL (ASC-H) • 非典型鳞状上皮细胞(ASC-US)形态表现:
• 分泌细胞-最常见,柱状。胞浆内有细小空泡。 • 纤毛细胞-较少见,细胞保存良好时可见游离缘和终板。 • 插入细胞-与宫内膜细胞相似认为是压缩的分泌细胞。
生殖道感染——子宫颈摄像检查与细胞学和HPV感染及其病毒载量的结果缺少一致性

・
1 8 0 ・
国外 医学计划 生育/ 生殖健康 分册 20 年 2 卷第 2 07 6 期
生殖 医学( 辅助生殖技 术 )
0 6 精子快速冷冻时细胞损伤机制的研究 : 1 细胞 内无冰晶形
胚胎 的移植成功率普遍低 于新鲜胚胎 。冷冻损 伤 、 非理想的 体外培养条件 、 女方年龄等 因素可导致透 明带增厚 和弹性下 降。辅助孵化 (H) 在透 明带上人 工开 口以帮助胚胎 体内 A 是
成 [ )Mor J / u erd-0 6 2 ( ) 2 7 ~ 英 / rs …/ H m R po . 0 ,1 8 . 05 iG 2 -
2 8 03
物理应 激在冷冻保存 的细胞应答中有着重要 的作用 。随 着温度 降低 , 细胞外液浓 缩 , 精子细胞长 期在高浓度 环境 中 可能导致细胞高渗性脱水 。因此 , 细胞损 伤可能是 因为解冻
后改 为 6mgd / 。阴道 B超检测 内膜 >8 i, 1 r n 明显三线 征时 , a 孕酮栓剂 阴道给药 , 4天上午行胚胎移植 。移植前 2 第 4h室
温下解 冻 , 培养过夜 , 以观察胚胎 发育情况 。选 择继续 分裂 或桑葚 胚阶段存 活胚胎进行 移植 。使 用 电脑控 制非接触 式 14 0n 8 m射 线的二极 管激光在移 植当天 早上对 解冻后存 活
孵化, 这种技术可 提高高龄妇女和反复种植失败妇女 的种植 率、 妊娠率 , 但对冻 融胚胎种 植率及 临床 妊娠率 的影响 尚无 定论 。此研究 旨在 比较激光辅助孵化 ( A 对冻融胚胎 临床 L H)
结果 的影响 。 方法 : 选择 2年 内因男方 因素或不 明原 因不孕 行胞浆 内
时渗透压失衡造成的 。 研究 旨在观察保存 在甘油 中或等渗液
宫颈细胞学分类法课件

宫颈细胞学――TBS分类法
• 放线菌感染: • 背景及细胞:炎症明显,球菌数量一般较多,
可见一团团碱性的球状物 • 放线菌:大小不一的球状物,其周边呈现细
长的纤毛。偶见单支、较粗的纤毛向外周伸; 常见于用宫内避孕器妇女。 • 相似的鉴别:细菌性的宫颈炎、阴道炎;
宫颈细胞学――TBS分类法
• 鳞状细胞癌: • ——涂片背景污脏,细胞排列较松散; • ——细胞呈多形性,形状奇怪; • ——胞浆角化明显; • ——核质深染,核膜不规则增厚,偶见核
仁; • ——细胞排列紊乱。
宫颈细胞学――TBS分类法
• 1、宫颈管细胞: • 核增大或增长,核质呈颗粒状; • 柱状外形改变,胞浆减少; • 细胞重叠,乳头状细胞群排列不规则。
宫颈细胞学――TBS分类法
• 下面开始介绍进入TBS的重头戏:ASC, LSIL和HSIL。 • 非典型鳞状上皮细胞即:Atypical Squamous Cells
(ASC) • 可能具有两种含义: • ——1、性质不确定:Atypical Squamous Cells of
Undetermind Significance (ASC-US) • ——2、不除外高度病变:Atypical Squamous Cells
• 以下是上述内容的简单附图
宫颈细胞学――TBS分类法
• 细菌过度增多: • 背景及细胞:炎细胞量一般,鳞状细胞表面模
糊,像有薄膜遮盖,但背景较清晰;线索细胞: 个别表层/中层鳞状细胞全被细菌覆盖,看似 一个绒球 • 细菌:主要是球菌,嗜碱性,全取代阴道杆菌 • 相似的鉴别:污染性细菌(球菌)过度增多: 由皮肤污染,一般少有线索细胞,也少有炎细 胞
子宫颈细胞学TBS

基底旁细胞层3层细胞
基底细胞层一层单层一层低柱状
浅表细胞层长扁形,平行于基底细胞层
中间细胞层最厚的层棘细胞层,约有5层细胞
基底旁细胞层3层细胞 基底细胞层一层单层一层低柱状
子宫颈正常细胞学
鳞状上皮细胞 柱状上皮细胞 子宫内膜细胞 化生鳞状细胞 修复细胞 蜕膜细胞 滋养层细胞 红细胞 多形核白细胞 淋巴细胞 浆细胞 吞噬细胞 乳酸杆菌 精子
传统涂片的4X视野的表现,约有1000个细胞 。最少需要8个镜下视野类似(或多于)此细 胞数量,方称得上标本满意
传统涂片4X视野中约有1400个细胞。 至少需要6个镜下视野类似(或多于) 此细胞数量,称为标本满意
液基涂片中鳞状细胞数量的评估
可根据所用的显微镜10X目镜的直径标号 (N18、N20、N22), 抹片的直径(离心沉降式液基SurePath: 13mm、赛涂CytoFast17mm、过滤膜式 液基ThinPrep:20mm)。 参照下表,查出每个1010及4010视野 所见的液基涂片细胞密度及最低细胞数量 标准(5000个细胞)。
minimum 5000 cells 最少5000 个细胞 recommend cell count across diameter 推荐细胞计算横径 8-10 cells per high power field = 5000 cells 每个高倍视野8-10 个细胞 = 5000 个细胞
最低上皮细胞数量标准
宫颈管成分至少每团10个细胞
鳞状细胞量 (Bethesda 2001): 最低5000 细胞 SurePath平均每个10 X视野 95个细胞/N18 118个细胞/N20 144 细胞/N22
尚可涂片的细胞数量
宫颈细胞学ppt课件

.
2
一、女性生殖道细胞学检查
(二)阴道上皮细胞与雌激素水平年龄阶段阴道细胞学表现
.
4
一、女性生殖道细胞学检查
(四)阴道良性病变脱落细胞学 1.慢性子宫颈炎 涂片中有较多的黏液、吞噬细胞、
白细胞及细胞碎片,背景“污浊”,上皮细胞的 核深染、轻度增大,胞质出现空泡,底层细胞增 多,严重者可见核异质细胞。
• 2001年TBS系统将反应性ASC的改变归入NILM。如何 界定NILM和上皮异常增生:核虽然增大,N/C<50%, 核圆形规则,染色质分布均匀,倾向于非肿瘤性过程 (反应性)或倾向于鳞状上皮化生,应归入NILM。
• “ 无 上 皮 内 病 变 或 恶 性 肿 瘤 ” ( Negative for intraepithelial lesion or malignancy,NILM)代替“在 正常范围内” 。
.
23
HPV
.
24
.
25
.
26
.
27
.
28
.
29
鳞状细胞异常:
l 非典型性鳞状细胞,不除外高级别鳞状 上皮内病变(atypical squamous cell cannot exclude high-grade squamous intraepithelial lesion, ASC-H),细胞大小同化生细胞,核增 大,是正常中层细胞核的1.5-2.5倍,明显高于 中层细胞的核/浆比,单个成串或密集成片出 现。
.
9
TBS报告系统的基本内容:
(1)标本质量的评估:
• 满意:规定了传统涂片和液基涂片鳞状细胞最低 数量:传统涂片8000-12000SC/片,液基细胞涂 片5000-20000SC/片;有内宫颈细胞或化生细胞。 将第一版中“尚可”,“满意,但存在不足”者 归入“满意”。
正常宫颈PPt课件下载

随访与复查
治疗后定期随访复查,监测病情变化 和复发情况。
04
正常宫颈的维护与保健
定期进行妇科检查
01
宫颈检查是预防宫颈癌的重要措 施,建议每年进行一次宫颈细胞 学检查和HPV检测,以便及时发 现并处理宫颈异常病变。
02
对于有性生活的女性,定期进行 妇科检查可以及早发现宫颈炎症 、宫颈息肉等病变,及时进行治 疗,防止病情恶化。
04
粘液腺分泌粘液,形成 宫颈粘液栓,保护宫颈 不受病原体侵入。
宫颈的细胞学特点
宫颈上皮主要由单层柱状上皮组成, 分为鳞状上皮和腺上皮。
腺上皮细胞主要分泌粘液,形态多样 ,染色较浅。
鳞状上皮细胞分为表层、中层和基底 层,细胞形态和染色深浅不同。
正常宫颈细胞无异型性,核分裂像少 ,染色质分布均匀。
03
宫颈呈圆柱形,上端 与子宫体相连,下端 深入阴道。
宫颈组织表面光滑, 粉红色,湿润。
外口呈圆形,直径约 1cm,周围有一圈环 形的粘膜皱襞。
宫颈的组织结构特点
01
宫颈主要由结缔组织、 平滑肌和粘液腺组成。
02
宫颈结缔组织主要包含 胶原纤维、弹性纤维和 基质,维持宫颈的形态 和弹性。
03
平滑肌构成宫颈的括约 肌,控制宫颈的开闭。
宫颈组织由多种细胞组成,包括 鳞状细胞、柱状细胞和基底细胞
等。
宫颈鳞状细胞分为表层细胞和中 间层细胞,表层细胞逐渐角化, 而中间层细胞可分化为分泌细胞
和储备细胞。
宫颈柱状细胞分为单层柱状上皮 和复层柱状上皮,单层柱状上皮 对雌激素敏感,复层柱状上皮对
孕激素敏感。
02
正常宫颈的形态与特点
宫颈的外观形态
宫颈疾病的筛查与预防
(整理)图谱宫颈细胞学
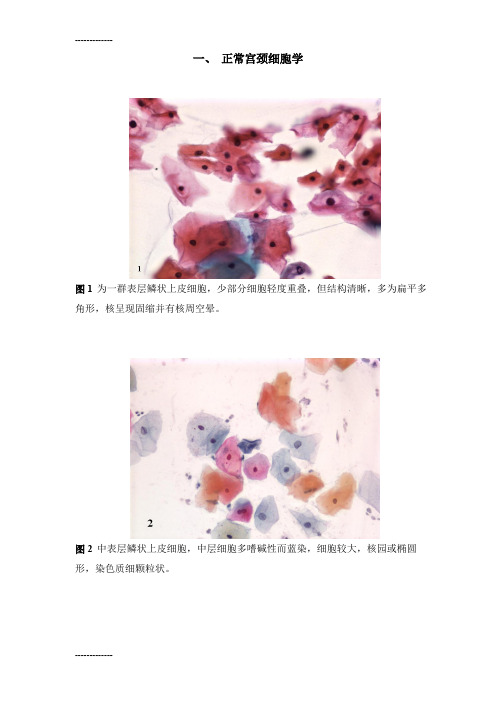
一、正常宫颈细胞学图1 为一群表层鳞状上皮细胞,少部分细胞轻度重叠,但结构清晰,多为扁平多角形,核呈现固缩并有核周空晕。
图2 中表层鳞状上皮细胞,中层细胞多嗜碱性而蓝染,细胞较大,核园或椭圆形,染色质细颗粒状。
内可见微小空泡,浅嗜碱性,核园形偏心位,另见一鳞状上皮细胞。
形态无异形,是非恶性细胞学特征。
二、液基薄层细胞制片的质量评价不满意制片的实例图5 宫颈上皮细胞数量太少并可见许多细胞碎片,该片不能认为是满意的细胞制片,一般满意的制片是标本的细胞总数不少于2000个。
平均40⨯高倍视野不少于8个细胞(低倍10⨯)。
图6 传统的手工涂片,具有诊断意义的异常的上皮细胞被大量重叠的血细胞和炎症细胞遮掩。
如果重叠细胞大于75%的话,将不能满意地作出准确诊断。
图7传统手工涂片常有细胞干缩人工假象,机器自动制片避免了这一麻烦,除非医师采样时,细胞未及时放入保存液中。
如果整片中干缩细胞多于75%,将会影响医师的诊断结果。
图8 传统手工涂片常有细胞干缩人工假象,堆积的细胞核,染色质结构不清晰,整片着色模糊。
劣质的涂片,导致无法作出准确的诊断。
本例随访跟踪为上皮内中度不典型病变。
质量满意的液基薄层细胞制片图9上皮细胞数量勉强足够,平均每个高倍视野大约10-12个细胞,整片估计大约有3000至5000 个细胞,勉强能够满足诊断分析。
图10 上皮细胞数量基本足够,平均每高倍视野大约20-30个细胞,整片估计有5000-10000个细胞,基本能够满足诊断分析。
估计有多于10000个细胞,满意的制片质量将帮助细胞学家作出准确的诊断报告。
图12 高倍视野下见细胞较为密集的均匀分布,细胞染色好,结构清晰,该为优良的制片。
细胞学诊断为上皮细胞萎缩。
见外底层样鳞状上皮细胞和少量中层细胞,并有几个胞浆蜕变呈嗜伊红色,类似角化不全细胞。
三、良性反应性宫颈细胞学改变图13宫颈内膜上皮的鳞状化生是指正常柱状上皮被鳞状上皮细胞取代,未成熟的鳞状上皮细胞胞浆淡嗜碱性,随之成熟而嗜酸性增加,核卵圆形,胞浆较多,边界常不清楚。
(整理)图谱宫颈细胞学.
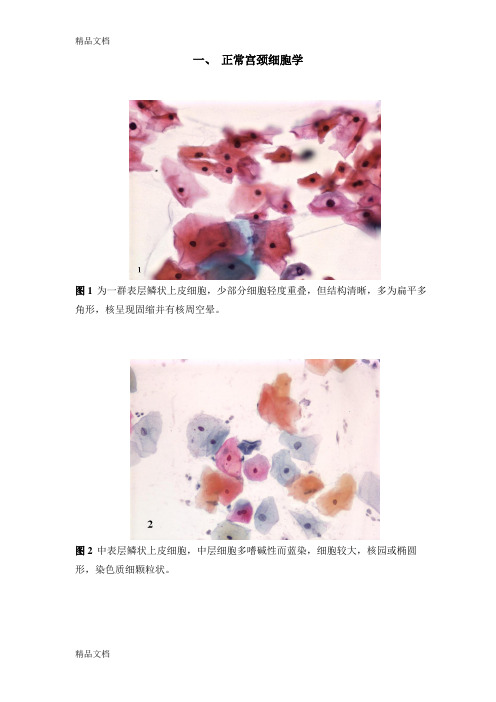
一、正常宫颈细胞学图1 为一群表层鳞状上皮细胞,少部分细胞轻度重叠,但结构清晰,多为扁平多角形,核呈现固缩并有核周空晕。
图2 中表层鳞状上皮细胞,中层细胞多嗜碱性而蓝染,细胞较大,核园或椭圆形,染色质细颗粒状。
图3 子宫颈内膜细胞最常见为栅栏状排列,分泌性柱状细胞充以透明粘液,胞浆内可见微小空泡,浅嗜碱性,核园形偏心位,另见一鳞状上皮细胞。
图4 柱状上皮的鳞状上皮化生,属病理性改变,是对环境的适应性反应,但细胞形态无异形,是非恶性细胞学特征。
二、液基薄层细胞制片的质量评价不满意制片的实例图5 宫颈上皮细胞数量太少并可见许多细胞碎片,该片不能认为是满意的细胞制片,一般满意的制片是标本的细胞总数不少于2000个。
平均40⨯高倍视野不少于8个细胞(低倍10⨯)。
图6 传统的手工涂片,具有诊断意义的异常的上皮细胞被大量重叠的血细胞和炎症细胞遮掩。
如果重叠细胞大于75%的话,将不能满意地作出准确诊断。
图7传统手工涂片常有细胞干缩人工假象,机器自动制片避免了这一麻烦,除非医师采样时,细胞未及时放入保存液中。
如果整片中干缩细胞多于75%,将会影响医师的诊断结果。
图8 传统手工涂片常有细胞干缩人工假象,堆积的细胞核,染色质结构不清晰,整片着色模糊。
劣质的涂片,导致无法作出准确的诊断。
本例随访跟踪为上皮内中度不典型病变。
质量满意的液基薄层细胞制片图9上皮细胞数量勉强足够,平均每个高倍视野大约10-12个细胞,整片估计大约有3000至5000 个细胞,勉强能够满足诊断分析。
图10 上皮细胞数量基本足够,平均每高倍视野大约20-30个细胞,整片估计有5000-10000个细胞,基本能够满足诊断分析。
图11高倍视野下见细胞较为密集的均匀分布,每个视野细胞数多于50个,整片估计有多于10000个细胞,满意的制片质量将帮助细胞学家作出准确的诊断报告。
图12 高倍视野下见细胞较为密集的均匀分布,细胞染色好,结构清晰,该为优良的制片。
子宫颈正常组织学与细胞学

首都医科大学附属北京友谊医院病理科余小蒙1子宫颈正常组织学及细胞学1.1子宫颈正常组织学1.鳞状上皮子宫颈突入**,其上部分称宫颈**上部,其下部分称宫颈**部,中央为子宫颈外口。
宫颈**部被覆非角化复层鳞状上皮,正常情况下基底细胞层平直无钉突。
在生殖年龄雌激素促进上皮细胞成熟,孕激素抑制细胞成熟。
鳞状上皮从底层至表层分为5个层次:(1)基底细胞层紧密贴附在基底膜上的一层低柱状细胞,细胞较小,胞浆较少,嗜碱性,核圆形,较深染,核浆比高。
正常情况下不脱落。
(2)基底旁细胞层由2~3层多边形细胞构成,有细胞间桥,胞浆较宽,嗜碱性,核圆形,其面积较基底细胞小,核浆比为1:2。
滤泡期ER阳性而PR阴性,在黄体期PR阳性而ER 阴性。
(3)中间细胞层又称浅棘细胞层,约有5层细胞,胞浆丰富,呈多边形,该细胞上面两层细胞变扁,细胞间有明显间桥。
胞浆内有较多糖原和空泡而淡染。
细胞核比基底旁细胞核稍小,呈圆形。
(4)致密细胞层又称上皮内层,细胞呈多边层或舟形,胞浆内红染角质颗粒核小,圆形,深染。
无细胞间桥。
妊娠期该层细胞浆糖原过丰富而透明,胞膜厚,称为妊娠细胞。
(5)浅表细胞层宫颈上皮最表面一层细胞呈长扁形,平行于基底细胞层,胞浆丰富,嗜酸性,含丰富的角质蛋白,在雌激素水平高时,嗜酸性更明显。
核固缩状,深染,圆形而小。
2.柱状上皮子宫颈管黏膜被覆柱状上皮,呈高柱状,单层排列,其基底部附着在基底膜上。
细胞核圆形或卵圆形,位于细胞的下1/3部。
在妊娠和排卵后分泌旺盛时细胞核可在细胞中部或基底部。
柱状上皮包括分泌细胞(粘液细胞)和纤毛细胞两种。
分泌细胞顶部呈圆顶状突起,表面有很短的微绒毛,胞浆淡染,有时内含粘液空泡,将核推压成新月形,位于细胞基底部。
多数细胞核呈圆形或卵圆形,染色质均匀细颗粒状,常见小核仁;纤毛细胞表面有动纤毛,和微绒毛相间,细胞浆较浓染,嗜碱性。
细胞核圆形或卵圆形,位于细胞的下部,染色质均匀细颗粒状,常见小核仁。
子宫颈细胞学诊断基础知识

子宫颈细胞学诊断基础知识一、子宫颈的解剖学子宫颈是子宫突入阴道的最下部分,阴道斜绕子宫颈远部并与其外壁融合,因此子宫颈分为阴道上部和阴道部.未育成年妇女的子宫颈长度为 2.5~3cm.正常位置稍后向下和向后成角.子宫颈阴道部突入阴道,其上界是阴道前和后的穹窿,下端有一椭圆形的凸面.子宫颈阴道上部与子宫峡部交界处有子宫颈内口,这标志着纤维性的子宫颈与肌性的子宫体交界.二、子宫颈的组织学(一)鳞状上皮子宫颈的突入阴道部分由非角化性复层鳞状上皮所覆盖,在生殖年龄大约每4~5天更新一次,上皮的成熟被雌激素促进,被孕激素抑制.成熟的复层鳞状上皮与阴道的复层鳞状上皮相似,但无钉突,可分五个层次:第一层次为基底细胞层,是紧贴基底膜的最下面一层,为一排低柱状细胞,细胞较小胞浆较少,核相对较大,卵圆形,染色较深,再生活跃时可出现核分裂.免疫组化表明子宫颈鳞状上皮中ER主要位于基底细胞中.第二层次为基底旁细胞层,由2~3层多边形细胞组成,有细胞间桥,胞浆比基底细胞多,核圆形,较基底细胞小,偶尔可在其最下面两层细胞中见到核分裂.基底旁细胞在滤泡期ER阳性但PR阴性,在黄体期则PR阳性而ER阴性.第三层次为中间细胞层,又称浅棘细胞层,该层次约有5层细胞,细胞体积比基底旁细胞大,多边形,上2层细胞开始变扁。
这些细胞有明显的细胞间桥,胞浆丰富,有较多的糖原和空泡,核比基底旁细胞略小,亦呈圆形.第四层次又称致密层或上皮内层,该层厚度不一,为紧密堆砌的含角质透明颗粒的多边形或舟形细胞组成,无细胞间桥,也无核分裂,常不太好识别。
妊娠时该层次的细胞有特征形态,胞浆糖原丰富而透明,胞膜厚,称为妊娠细胞.第五层次为浅表层,是最上面的也是分化最成熟的细胞,该层次的细胞呈长扁平形,核固缩且染色很深,胞浆量多,伊红染。
在月经周期中,雌激素促进表面细胞脱落,而孕激素减少其脱落.(二)柱状上皮柱状上皮衬覆内宫颈,偶尔可覆盖外宫颈,有以顶浆分泌和部分分泌二种方式进行分泌的分泌细胞.柱状上皮细胞质透亮含粘液,核位于底部,柱状上皮向间质内伸,凹陷弯曲分支成为子宫颈腺体.柱状上皮受性激素影响,雌激素使颈管内膜分泌活动增加,排卵后在孕激素的作用下分泌物减少而粘稠.子宫颈粘液为有一定粘稠度的液体,其中有脱落的上皮和一些炎细胞.(三)储备细胞位于柱状细胞下,故又称柱状下细胞。
宫颈病理

周先荣第一节正常子宫颈组织学1.子宫颈外口被覆非角化鳞状上皮,在育龄妇女由3 层组成:基底细胞层、中间带和浅表层。
各层的形态表现随着年龄而变化,绝经后期细胞萎缩。
细胞周期动力学研究表明:子宫颈外口的鳞状上皮增生最活跃的层次是旁基层细胞,其再生周期为3 d,而基底层细胞的再生周期为30 d,子宫颈全层细胞的再生周期大约为5.7 d。
绝经后期细胞再生能力大为减弱,但在加用雌激素制剂后再生能力可大为加强。
2.子宫颈内口黏膜由腺上皮和间质组成。
子宫颈部位腺上皮为黏液性腺上皮,黏液的成分随月经周期而变化。
子宫颈黏液组成成分的异常变化会影响精子的正常通过,此外,狭窄、位置异常、或由于宫颈锥切术后黏液分泌的不足等均可影响正常精子细胞的穿越。
宫颈黏液腺上皮下有1层通常在常规染色条件下不可见的储备细胞(reserve cells),这些细胞和鳞状上皮化生、CIN以及癌的发生密切相关。
子宫颈内口被覆的表面上皮下为由黏液腺体和间质组成的黏膜,其通常的厚度为5 mm,少数情况下可达10 mm。
3.移行带鳞状上皮和柱状上皮交界处被称为移行带。
此交界处并不位于解剖学上的宫颈外口,而只是邻近宫颈外部,这样就使得它容易为阴道镜所检查。
移行带的位置在生育年龄的女性是不固定的,常反复发生一种上皮取代另一种上皮——“上皮之间的竞争” 。
影响移行带的临床因素有:年龄、激素水平、分娩与否及产次、宫颈的形状等。
在组织学上鳞状上皮和黏液柱状上皮之间的连接可以是锐利的连接、也可以是一个逐步移行的过程,大多数情况下为化生性的成分。
4.鳞状上皮化生是指分泌黏液的腺上皮被复层鳞状上皮灶性或广泛性所取代的过程。
子宫颈鳞状上皮的化生存在于妇女整个一生中,从宫内胎儿后期直至80 多岁均可见到。
在绝大多数情况下,子宫颈的鳞状上皮化生是代表了对众多因素包括激素、酸性阴道环境、创伤、炎症、慢性刺激等理化因子的一种生理性反应。
根据鳞状上皮化生过程的不同阶段分为:储备细胞增生、未成熟鳞化、成熟鳞化。
宫颈细胞学ppt课件

.
73
Company Logo
No Image
❖ 子宫内膜细胞一般 成团的常见,病变 的子宫内膜细胞胞 浆经常出现大小不 一的空泡
❖ 子宫内膜细胞的胞 浆有随着病变程度 增加,胞浆逐渐减 少的特点。
.
74
Company Logo
No Image
❖ 鉴别技巧一:正常的颈管细胞成团排列时,可见 胞浆界限清晰,规则,成蜂窝状,与细胞核有时 不位于同一层面。通过微调,如果能显示典型的 蜂窝状结构,说明其来源于颈管腺细胞,且提示 为正常。
.
65
.
66
No
I鳞m 与腺上a 皮病g 变的e 鉴别
❖ 在宫颈液基细胞学的判读中,腺细胞异常是难点。
❖ 成片,成堆,成团细胞的判读,准确的区分是腺 细胞来源还是鳞状细胞来源,并判断出良恶性, 是难点中的重点。
❖ 任何细胞的鉴别,都离不开胞浆、核、排列方式 几个方面,这是重点中的要点。
.
67
Company Logo
实验四 女性生殖道细胞 病理学检查
.
1
【目的】掌握正常和异常生殖道上皮细 胞形态及TBS分类。
【原理】宫颈、阴道涂片经巴氏或HE 染色后,在显微镜下观察正 常、炎症、上皮内病变和癌的 脱落细胞形态。
.
2
【器材】普通光学显微镜。 【试剂】巴氏或HE染色试剂。 【标本】由妇产科医生取材。
.
3
【操作】 1. 固定 2. 染色 3. 观察 (1)正常、炎症时宫颈阴道脱落的
不成熟化生
修复
核增大不明显,大约 为正常时候的1.5倍。
核增大明显,有时候可 以增大到正常时候的3
倍以上
核居中 核仁 幅度
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
首都医科大学附属北京友谊医院病理科余小蒙1子宫颈正常组织学及细胞学1.1子宫颈正常组织学1.鳞状上皮子宫颈突入**,其上部分称宫颈**上部,其下部分称宫颈**部,中央为子宫颈外口。
宫颈**部被覆非角化复层鳞状上皮,正常情况下基底细胞层平直无钉突。
在生殖年龄雌激素促进上皮细胞成熟,孕激素抑制细胞成熟。
鳞状上皮从底层至表层分为5个层次:(1)基底细胞层紧密贴附在基底膜上的一层低柱状细胞,细胞较小,胞浆较少,嗜碱性,核圆形,较深染,核浆比高。
正常情况下不脱落。
(2)基底旁细胞层由2~3层多边形细胞构成,有细胞间桥,胞浆较宽,嗜碱性,核圆形,其面积较基底细胞小,核浆比为1:2。
滤泡期ER阳性而PR阴性,在黄体期PR阳性而ER 阴性。
(3)中间细胞层又称浅棘细胞层,约有5层细胞,胞浆丰富,呈多边形,该细胞上面两层细胞变扁,细胞间有明显间桥。
胞浆内有较多糖原和空泡而淡染。
细胞核比基底旁细胞核稍小,呈圆形。
(4)致密细胞层又称上皮内层,细胞呈多边层或舟形,胞浆内红染角质颗粒核小,圆形,深染。
无细胞间桥。
妊娠期该层细胞浆糖原过丰富而透明,胞膜厚,称为妊娠细胞。
(5)浅表细胞层宫颈上皮最表面一层细胞呈长扁形,平行于基底细胞层,胞浆丰富,嗜酸性,含丰富的角质蛋白,在雌激素水平高时,嗜酸性更明显。
核固缩状,深染,圆形而小。
2.柱状上皮子宫颈管黏膜被覆柱状上皮,呈高柱状,单层排列,其基底部附着在基底膜上。
细胞核圆形或卵圆形,位于细胞的下1/3部。
在妊娠和排卵后分泌旺盛时细胞核可在细胞中部或基底部。
柱状上皮包括分泌细胞(粘液细胞)和纤毛细胞两种。
分泌细胞顶部呈圆顶状突起,表面有很短的微绒毛,胞浆淡染,有时内含粘液空泡,将核推压成新月形,位于细胞基底部。
多数细胞核呈圆形或卵圆形,染色质均匀细颗粒状,常见小核仁;纤毛细胞表面有动纤毛,和微绒毛相间,细胞浆较浓染,嗜碱性。
细胞核圆形或卵圆形,位于细胞的下部,染色质均匀细颗粒状,常见小核仁。
宫颈管柱状上皮中纤毛细胞多于分泌细胞,特别是在颈管上部接近子宫内膜处子宫颈**部可发生真性糜烂。
当宫颈**部有腺性糜烂时,采取的宫颈细胞涂片中可见多量柱状上皮。
3.储备细胞柱状上皮与基底膜之间有不连续的一层细胞,称为储备细胞,是一种幼稚上皮细胞,在正常情况下是分化成熟为柱状上皮,补充死亡脱落的柱状上皮。
在某种刺激下储备细胞增生成为一层连续的细胞,甚至达几层,细胞立方形,大小一致,核圆而大,有较明显的核仁,胞浆少。
4.化生的鳞状上皮子宫颈鳞柱上皮交界处(移行带)在月经开始后的妇女柱状上皮常化生为鳞状上皮。
关于化生鳞状上皮起源有不同的学说:免疫组化角蛋白的研究发现储备细胞既有柱状上皮型蛋白,又有非角化鳞状上皮蛋白的表达,表明储备细胞有多方向分化的潜能,多数作者认为化生的鳞状上皮来源储备细胞。
储备细胞可增殖成多层,在成熟中胞浆增多显示出鳞状上皮分化,柱状上皮仍保留在表面,最终脱落。
在化生阶段细胞呈圆形或椭圆形,胞浆嗜碱性,细胞核形状和大小与基底旁层细胞的核相同,核浆比为1:2,核仁小,可有可无。
细胞间不见间桥。
完全成熟的化生鳞状上皮与**部正常鳞状上皮无区别。
1.2子宫颈正常细胞学1.鳞状上皮细胞(图1)(1)基底层(内底层)细胞正常不脱落,在宫颈涂片中通常不见,只有在绝经后上皮明显萎缩、创伤、增生时才在涂片中见到。
细胞圆形或椭圆形,胞浆少,嗜碱性,核浆比高。
(2)基底旁层(外底层)细胞涂片中常成群出现,胞浆厚,嗜碱性,核圆形或椭圆形,核浆比为1:2~3。
(3)中层细胞胞浆薄而透明,多边形且边缘皱褶,核圆形,中央位置,核浆比为1:3~5。
(4)致密层细胞(或称角化‘前细胞’)细胞大,胞浆宽广,多边形。
胞浆浅蓝色,常见卷边或褶皱,核中等大,染色质疏松,核浆比约为1:5-10。
(5)浅表层细胞(或称角化细胞)细胞大,多边形,胞浆红染,常见卷边或褶皱,核小,染色质致密固缩状,有时核周见小的空晕。
完全角化细胞核一般消失,胞浆红染或橘黄色。
2.柱状上皮细胞(1)粘液细胞(分泌细胞)细胞侧面观呈高柱状,顶部可隆起,核在细胞的一端(基底部),核圆形或新月形,染色质比鳞状细胞纤细、均匀、淡染。
极面观呈圆形,核在中央。
在涂片中,特别是在液基细胞学涂片中常成团出现,细胞重叠,周边部见排列整齐。
上下调整显微镜的焦点可见清晰的细胞浆边界和均匀平淡的细胞质染色。
此种细胞不应与异型增生的柱状上皮、肿瘤细胞团块相混淆,后者显示细胞更拥挤,增大,核膜不规则和染色质异常[2]。
此种细胞功能是分泌粘液,排卵期孕激素水平高,粘液分泌旺盛,细胞浆更透明。
(图-2)(2)纤毛细胞呈“倒锥”状,细胞游离缘宽,可见纤毛,在液基涂片中更清晰,直或弯曲细长部分是细胞的基底部。
胞浆呈蓝色,较深,细胞边界较清楚。
核的结构、大小与分泌型宫颈内膜细胞相同,但不会呈新月形,此型细胞在涂片中常成群出现。
子宫颈上皮细胞团也可平铺状,呈蜂窝状结构,侧面观呈栅栏状结构。
(图1、3)(3)储备细胞涂片中储备细胞体积比基底旁层细胞小。
细胞核相对较大,胞浆窄,淡蓝色,核浆比例大于1:1。
细胞核圆形,染色质细颗粒状均匀分布,核仁较明显。
部分细胞浆内见黏液空泡。
单个或成群出现。
(图4)3.子宫内膜细胞(1)上皮细胞,在正常情况下,月经期、月经即将来潮和月经刚净时可见子宫内膜上皮细胞。
在流产后、产后、宫内节育器、用避孕药引起子宫出血时,刮取子宫内膜术后的近期,急性子宫内膜炎,子宫黏膜下肌瘤,子宫内膜息肉,子宫功能性出血,子宫内膜增殖症及子宫内膜癌时在细胞学涂片中都可出现子宫内膜上皮细胞。
细胞较小,胞浆宽,嗜碱性,偶有空泡。
细胞常呈重叠小团状,常呈三维结构,也可呈平铺状。
核圆形,大小一致,核膜清楚,染色质细颗粒状,其面积相似于正常**部中间层鳞状细胞的核。
(图5~7)(2)间质细胞为卵圆形,胞浆少;核小、卵圆形,染色稍淡。
涂片中偶见呈双轮廓形式的细胞团,即腺上皮细胞围绕着一个深色的间质细胞团。
(图7)4.化生鳞状细胞子宫颈管内膜腔面和腺体柱状上皮常发生鳞状上皮化生,机能分化反映在胞浆变宽,多边形。
在涂片上,不成熟性化生细胞的胞浆嗜碱性,淡染、花边状、边界清楚、胞浆内可见小空泡,核圆形,染色质均匀细颗粒状,核仁较明显,核浆比稍高于成熟细胞(图8)。
成熟性化生细胞的胞浆有“蜘蛛样”突起,胞浆常较致密,嗜碱性,偶尔表现嗜双色性(图9)。
化生鳞状细胞常呈片状出现,也可单个散在,后者与中层鳞状细胞不易区别。
5.修复细胞子宫颈**部鳞状上皮或移行区柱状上皮在炎症、接触性损伤,甚至在刮取(刷取)宫颈细胞学检查后不久在活检组织片中常见鳞状上皮修复现象,即局部鳞状上皮或柱状上皮完全脱失,由其旁的正常的鳞状上皮基底层细胞增生覆盖于上皮缺乏处,细胞层次仅2~3层,这个过程称为上皮修复。
宫颈细胞学涂片上常见修复细胞,其特征是细胞呈平铺单层,胞浆较丰富,嗜碱性,边界清楚,细胞核椭圆形或圆形,染色质均匀细颗粒状,核仁明显,核呈水流状极向排列;修复细胞也可呈圆形团簇状,无明显水流状排列,细胞团团内甚或细胞浆内见多形核白细胞,后种情况与不成熟化生鳞状细胞、深部中间层鳞状细胞不易区别。
(图10、11)6.蜕膜细胞在妊娠期子宫颈间质细胞可蜕膜变,当子宫颈上皮脱落形成糜烂时,在子宫颈涂片中可见蜕膜细胞,单个或小簇出现。
细胞呈多边形,边界清楚,胞浆丰富、淡染,核圆形中央位置,大小相当于多形核白细胞的2~3倍,染色质淡染,可见1个或多个小核仁。
蜕膜细胞可能被误认为低级别鳞状上皮内病变,后者一般没有核仁是鉴别的重点。
7.滋养层细胞在妊娠前3个月或末3个月,以及流产后和产后在子宫颈细胞学涂片中可出现合体滋养层细胞或细胞滋养层细胞。
合体滋养层细胞形态和大小多变,细胞平均大小为500μm,胞浆丰富致密,嗜酸性,含多个大小一致互相重叠的核,核染色质呈细颗粒状或致密,核仁罕见。
细胞滋养层细胞呈圆形,边界清楚,胞浆淡染。
核深染,多不规则。
上述两种细胞确认时一定要结合相关病史,否则不易确认,特别是细胞滋养层细胞缺乏特征,难以确认。
虽然如此,滋养层细胞通常无异形型性,也不会将其误认为低级别以上鳞状细胞。
8.性激素对宫颈细胞的影响**部宫颈和**复层鳞状上皮在雌激素影响下在脱落前成熟到中层和浅表层;黄体酮对鳞状上皮的影响只限于中层细胞。
在生育期,卵泡期涂片中以浅表层细胞占优势,胞浆红染、细胞边缘褶皱;而在黄体期中层细胞即胞浆蓝染细胞占优势,在妊娠期、产后期或哺乳期,涂片上一般以中层鳞状细胞和基底层细胞为主。
在儿童期和绝经期后,因为雌激素水平低会导致宫颈鳞状上皮不发育或萎缩。
绝经期后妇女有黄体酮的存在鳞状上皮可成熟到中层细胞,称为雌二醇萎缩,当雌激素和黄体酮均不足时,上皮萎缩而变薄,鳞状上皮仅发育到基底旁层,此种情况为终末萎缩,黏膜干燥,易患老年性**炎。
萎缩细胞改变:组织学上**/宫颈鳞状上皮薄,仅覆盖基底细胞和少数几层基底旁层细胞。
涂片上仅见基底旁细胞,背景为蓝染的上皮细胞碎片和炎性细胞碎片,鳞状上皮显示不同程度的非典型性,核常增大。
染色质淡且模糊不清、多形性,酷似上皮内和浸润病变,会使诊断困难。
此种情况应报告为未明确意义的不典型鳞状细胞,建议给予短期非肠道的雌激素治疗可使鳞状上皮成熟,再复查涂片,涂片变干净,细胞非典型性消失。
如果非典型性鳞状上皮内病变或癌所致,则细胞非典型性会更明显。
此时报告中指出在萎缩性涂片中见异常鳞状细胞,并列出鉴别诊断的线索甚至建议及时行活体组织检查。
9.子宫颈细胞学涂片中非上皮性细胞和分泌物在子宫颈细胞学涂片中常见非上皮性细胞成分,主要有血源性细胞:(1)红细胞:月经期,月经来潮前或刚干净,刮(刷)片创伤,在涂片中可见红细胞。
如在近半数视野中见较多红细胞,甚至红细胞掩盖鳞状细胞,如果鳞状上皮量不足10%则为标本不满意,虽然鳞状细胞量超过10%,则标本满意,但受血涂片限制。
(2)多形核白细胞:部分细胞边界清楚,但常发生胞浆溶解。
涂片中多形核白细胞的多少与月经周期时间及有无宫颈(**)炎有关。
排卵期涂片中多形核白细胞较少。
不能单凭涂片中多形核白细胞而诊断炎症,还需根据上皮细胞有无炎性改变,多形核白细胞与上皮细胞的关系(贴附在上皮细胞膜上甚至进入上皮细胞胞浆中)以及多形核白细胞有无变性、坏死等表现来判断。
通常是以涂片中多形核白细胞的量的多少如<50%,>50%<75%和>75%来判断炎症的轻、中和重度。
这首先取决于采取细胞的方法是否规范和正确,如果宫颈附着较多炎性分泌物,首先应用棉球擦除分泌物再采取细胞,否则涂片上的炎性渗出过多,鳞状细胞过少,标本是不满意的,判断炎症程度也是不准确的。
(3)淋巴细胞:细胞小,胞浆窄,核相对较大。
在慢性宫颈(**)炎涂片中淋巴细胞较多。
