髋臼假体术中角度的定位方法
利用三维 CT 测量数据进行髋臼假体准确定位

利用三维 CT 测量数据进行髋臼假体准确定位易里力;黎克;陈辉;邓智斌;谭勇;蒋飞鹏【摘要】目的:利用术前三维 CT 测量数据进行髋臼假体准确定位。
方法2004年7月至2007年4月,进行50例51髋人工全髋关节置换术。
男31例,女19例;年龄51~75岁,平均62岁。
股骨颈骨折头下型35例,股骨头无菌性坏死Ⅲ~Ⅳ期6例,成人先天性髋关节发育不良 Crowe Ⅰ型5例,髋关节骨关节炎2例,类风湿性关节炎2例,其中双侧全髋关节同时置换1例。
患者均为初次置换,根据患者年龄、骨骼质量等因素采用骨水泥全髋、混合全髋、生物全髋。
术前利用三维CT 测量的前倾角和外展角数据,并与正常值比较,换算出假体臼缘与骨臼缘的距离,帮助准确植入假体。
结果术后患者切口均Ⅰ期愈合,所有病例随访5年,无假体脱位及骨溶解和假体撞击。
结论利用术前三维 CT 测量数据进行髋臼假体准确定位,方法可靠,值得推广。
【期刊名称】《实用骨科杂志》【年(卷),期】2014(000)009【总页数】3页(P841-842,843)【关键词】CT;测量;髋臼;假体;定位【作者】易里力;黎克;陈辉;邓智斌;谭勇;蒋飞鹏【作者单位】湖南省湘乡市人民医院骨科,湖南湘乡 411400;湖南省湘乡市人民医院骨科,湖南湘乡 411400;湖南省湘乡市人民医院骨科,湖南湘乡 411400;湖南省湘乡市人民医院骨科,湖南湘乡 411400;湖南省湘乡市人民医院骨科,湖南湘乡 411400;湖南省湘乡市人民医院骨科,湖南湘乡 411400【正文语种】中文【中图分类】R684导致髋臼假体位置不佳的原因有很多,如显露不充分,患者体型较大,导向器不准确以及术中患者体位发生变化等。
定位不良会增加脱位率,导致肢体长度差异,假体撞击,界面磨损,甚至需要进行翻修手术。
髋臼的位置异常也会改变髋关节的生物力学、导致骨盆骨质溶解和髋臼假体移位。
如何准确定位假体位置是临床面临的一个实际问题。
髋臼缘是确定臼杯前倾角的可靠参照-丁香园

髋臼缘是确定臼杯前倾角的可靠参照-丁香园撞击、脱位、假体磨损等不良事件的存在,促使很多学者一直致力于对髋关节置换假体角度的研究。
Lewinnek 等通过放射学影像的研究认为髋臼假体的安全区位于臼杯外展40° (±10°) 、前倾15° (±10°) 的位置,从而可以最大程度减少脱位的风险。
但髋关节功能活动的范围是由髋臼和股骨假体共同决定的,故由此引入了“安全”联合前倾角的概念。
这两个概念目前已在临床实践获得了广泛认同。
但对于髋臼和股骨假体位置的安全范围还存有争议。
诸如髋臼缘、髋臼横韧带、股骨自身的前倾角等解剖结构是否可以作为假体植入的参照仍未可知。
近 30 年,关于髋臼和股骨解剖变异情况常见诸于报道,但大多数研究局限于单纯股骨或髋臼的数据,来源多为尸体标本或个别非关节炎患者的 CT 结果。
为了明确原发性终末期髋关节炎患者股骨和髋臼的变异情况,找到可以在术中满足“安全区”要求的可靠骨性标志,来自德国海德堡大学医院的 Christian Merle 等进行了一项回顾性分析,其结果发表于 2013 年 11 月 20 日的 JBJS 第 95 卷 22 期上。
2009 年 4 月至 12 月共有 218 例接受非骨水泥全髋关节置换的髋关节骨性关节炎终末期的连续病例,所有患者均使用了个体化的钛制股骨假体,股骨柄均是根据患髋术前 CT 结果制造。
排除的病例有:既往创伤史 3 例、感染 2 例、风湿性关节炎 8 例、髋关节发育不良 18 例、既往股骨和 / 或骨盆截骨手术 13 例、股骨头坏死 12 例、Perthes 病或股骨头骨骺滑脱 5 例。
髋臼发育不良的定位为:CE 角<20°,髋臼角>42°, 髋臼指数 <38%。
另有 26 例因 X 线或 CT 资料不完整同时予以排除。
最终有 131 例纳入研究,男性 57 例,女性 74 例,平均年龄 60 岁,BMI 27 kg/m2。
如何精确定位全髋关节置换术前、术中、术后各类“前倾角”?

如何精确定位全髋关节置换术前、术中、术后各类“前倾角”?“全髋关节置换术前如何准确评估患者的髋臼和股骨前倾角,术中如何合理把握假体在理想范围的前倾角位置进行安放,术后如何对假体的前倾角进行合理性评价都对完成好一台成功的全髋关节置换术手术、正确预后评估具有重要意义。
本文综合分析全髋关节置换术前、术中、术后有关髋臼、股骨前倾角的各类概念与定位方法,为临床合理安放髋臼、股骨柄假体提供理论基础。
全髋关节置换术可以有效缓解髋部疾病引起的疼痛,纠正畸形,重建关节功能。
其中有效的解剖重建以及生物力学重建始终是关节置换取得良好预后的有效保证,主要包括髋关节旋转中心、股骨偏心距及双下肢长度差异等。
全髋关节置换术中良好的假体位置及植入角度十分重要。
因假体使用寿命有限,只有保持良好的假体对应关系才能减少假体的磨损。
短时间内,若假体放置角度不当可能是脱位的直接原因,从而导致假体受到冲击。
从长远来看,会造成假体的磨损甚至损坏,影响假体的稳定性。
所以髋臼和股骨假体植入过程中的精确定位是全髋关节置换术获得良好临床效果的关键。
理想的人工髋关节假体方位必须既能实现充分的髋关节活动范围,又能保持较低的内衬磨损以减少远期翻修率。
其中,髋臼和股骨前倾角是除髋臼外展角以外的重要测量参数,也是评价髋臼假体安放位置是否合适的主要评判指标。
髋臼外展角相对容易掌握。
适当的髋臼外展角度,可以避免髋关节撞击征和脱位的发生,维持人工关节的活动度和稳定性。
髋臼前倾角与多因素有关,而且前倾角测量方法相对繁杂,目前无一有效方法能够精确安放髋臼假体。
为降低全髋关节置换术术后的脱位率,Lewinnek提出臼杯安全区的概念:影像学前倾角(15±10°),外展角(40±10°),在安全区内的脱位率为1.5%,在安全区外的脱位率为6.1%,虽有争议但得到大多数学者认可。
髋臼前倾角的概念髋臼前倾角是髋臼开口面与矢状面形成的夹角。
人工髋关节置换基础知识点

•30° •90°
外翻角30°: 有可能引起碰撞
外翻角90°: 容易脱位
外翻角45°:
推荐的侧向开角
•45°
仅有外翻角,无前倾角
外翻角60°,前倾角20°
外翻角45°,前倾角20°
CORRECT
髋关节置换基础知识点
正确的臼杯角度:
臼杯外展角在40-55°之间 前倾角在10-20°之间 尽可能将假体放置于髋臼的解剖位置上 重建或适当增加股骨偏心距
是一种常用的临床评分系统 疼痛:0-44分 功能:0-47分 畸形:0-4分 活动度:0-5分
分数越高,髋关节功能越好
髋关节置换基础知识点
全髋置换适应症: 1、股骨头缺血性坏死(AVN) 2、髋关节发育不良(DDH) 3、先天性髋关节脱位(CDH) 4、骨性关节炎(OA) 5、类风湿性关节炎(RA) 6、畸形性骨炎(Paget 病) 7、强直性脊柱炎(AS) 8、髋臼内陷(Otto骨盆) 9、某些骨肿瘤 10、髋臼骨折等创伤
跛行
磨损
双侧坐骨结节连线: 可用于判断下肢长度差异
髋关节置换基础知识点
正确的股骨假体位置:
前倾角在15° 大粗隆尖端与股骨假体头中心在同一水平 股骨距保留约1-1.5cm 尽量将股骨柄假体置于中立位或轻度外翻 假体的领部与大小粗隆的连线平行 假体的轴线与股骨干的轴线平行
髋关节置换基础知识点
髋关节置换基础知识点
股骨头旋转中心:
用软件通过股骨头画一个圆再确定其圆心,此即为股骨头旋转中心
●
股骨偏心距
髋关节置换基础知识点
偏心距:
合适的偏心距可维持髋关节周围软组织的张力,一定的软组织张力有 利于保持髋关节的稳定。
重建或适当增加偏心距可使髋关节获得最大的外展功能,减少髋关节 所受合力,降低磨损和无菌性松动几率。
X 线测量髋臼假体前倾角:Law 法更准确

X 线测量髋臼假体前倾角:Law 法更准确全髋关节置换术后髋臼假体安放位置不正可导致髋关节脱位、活动受限和聚乙烯假体磨损增加。
髋臼假体的位置可通过X 线片或CT 扫描测量。
虽然在CT 上测量更准确,避免了患者体位对测量的影响,但是依然不能完全反映解剖学前倾角。
而X 线片上测量反映的是影像学前倾角,但由于获取方便,是全髋置换术后首选的检查。
目前X 线片上测量髋臼的前倾角的方法中使用最广泛的是Woo 和Morrey 方法,即在侧位片上测量髋臼假体前倾角度(图1b)。
髋臼假体在正位片上投射为椭圆形,Law 等利用该投射影计算髋臼假体前倾角度(图1a)。
此外,PolyWare 软件也可在正位片上测量髋臼假体的位置。
图1. a:Liaw 测量方法在正位片上测量髋臼前倾角;b:Woo 和Morrey 测量方法在侧位片上测量髋臼前倾角虽然髋臼的倾斜角度通过X 线片可以轻易测量出来,但是髋臼的前倾角的计算仍然很复杂。
文献也提出很多方法在X 线片上计算髋臼前倾角,但目前仍未达成共识。
鉴于此,韩国釜山国立大学医学院Shin 等通过PolyWare 软件测量结果作为参照,评估上述两种方法的可靠性和准确性。
文章近期发布在Bone Joint J 上。
研究纳入2005 年1 月到2012 年1 月在该院行全髋关节置换551 例患者,术中使用非骨水泥型髋臼假体,术后拍摄标准的髋部正侧位片。
Law 测量方法是正位片上分别测量椭圆投射影(S)和假体(TL)的长度,得到S/TL 比值后,根据表格得出对应的前倾角。
Woo 和Morrey 方法是侧位片上测量髋臼假体开口切线与垂直水平面直线的夹角。
另外,在侧位片上测量坐骨结节与水平面所成角度(图2)。
PolyWare 软件主要通过测量髋臼假体边缘计算髋臼假体位置(图3)。
图2. 坐骨结节角度测量:坐骨结节长轴与水平面夹角图3. PolyWare 软件测量髋臼假体前倾角首先,研究者分别用每种方法测量计算所有的髋臼假体前倾角和标准差,再以PolyWare 软件测量结果为参加,计算另外两种方法测量的准确性。
髋臼角和CE角

髋臼角和CE角髋臼角(SHARP角):双侧泪点下缘连线和泪点下缘与髋臼外上缘联结线夹角。
2岁儿童48°,4岁为42°,15岁以上应小于40°;若髋臼角大于正常值,提示髋臼发育不良。
CE角(CENTER-EDGEANGLE):股骨头中心垂线和中心与髋臼外上缘连线夹角。
成人25°以上正常,20°以下提示先天性髋臼发育不良。
成人发育性髋关节发育不良与髋关节脱位成人发育性髋关节发育不良与髋关节脱位是婴幼儿及儿童期的相同疾病的延续。
髋关节发育不良和髋关节脱位有共同的致病因素,也分享相似的伴随畸形,其区别在于股骨头与髋臼之间的对应关系,即前者股骨头仍有不同程度的髋臼覆盖,而后者股骨头则完全从髋臼内脱出。
发育性髋关节发育不良和髋关节脱位在我国是髋关节最常见的病变之一,据北京积水潭医院矫形骨科1227 例1556 髋非创伤性初次人工全髋置换术患者的病因分析发现,因髋关节发育不良或髋脱位,髋关节严重疼痛与骨关节炎晚期而行髋关节置换的患者共有352 例 415 髋,占总数的29 %,数量位居第二,仅次于股骨头坏死的病因。
其中男性67 例,女性285 例,男:女= 1:4。
髋关节完全脱位者25 例31 髋,髋关节发育不良伴不同程度半脱位者327 例385 髋。
双侧置换者64 例,平均手术年龄54 岁(17 - 86 岁)。
病因学成人发育性髋关节发育不良和髋脱位是由于婴幼儿期的相关病变迁延直成年而来,前者可以因为髋关节发育畸形较轻,无临床症状而在婴幼儿期被忽略,成年后拍片时偶然发现或出现髋关节骨关节炎表现而被发现,或因为婴幼儿期髋关节脱位的治疗效果不理想而残留的髋关节畸形。
而后者在幼儿期即发生步态异常,不易被家长忽略,但是由于各种原因治疗不及时、治疗效果不佳或未曾治疗而拖延至成年。
本病的病因学在儿童期发育性髋关节发育不良一章中已有详细描述,这里不予赘述。
病理解剖特点髋关节发育不良的病人髋臼关节面表现为不同程度的狭窄和倾斜,随着畸形和半脱位严重程度的增加,关节面对股骨头的覆盖越来越小,关节面倾斜度也随之增大,髋臼变浅,对股骨头的包容越来越差。
全髋关节置换后不同体位摄片髋臼角度的变化

唐智,男,1991年生,汉族,硕士,主要从事关节外科研究。
通讯作者:桂斌捷,副主任医师,硕士生导师,安徽医科大学第一附属医院骨科,安徽省合肥市 230022中图分类号:R318 文献标识码:A 文章编号:2095-4344 (2016)26-03817-06 稿件接受:2016-04-13全髋关节置换后不同体位摄片髋臼角度的变化唐 智,桂斌捷,丁 楠,荣根祥,高 杰,王斯晟(安徽医科大学第一附属医院骨科,安徽省合肥市 230022) 引用本文:唐智,桂斌捷,丁楠,荣根祥,高杰,王斯晟. 全髋关节置换后不同体位摄片髋臼角度的变化[J].中国组织工程研究,2016,20(26):3817-3822.DOI: ORCID: 0000-0003-4808-148X(桂斌捷) 文章快速阅读:文题释义:人工髋关节置换:是指用生物相容性和机械性能良好的金属材料制成的一种类似人体骨关节的假体,利用手术方法将人工关节置换破坏的关节面,其目的是切除病灶,清除疼痛,恢复关节的活动与原有的功能。
人工关节置换具有关节活动较好,可早期下地活动,减少老年患者长期卧床的并发症等优点。
髋臼角度:正常的人体髋臼窝近似于半球凹形,约4/5股骨头在臼内,臼底面朝向前下外形成一定的角度,髋臼外展角的定义即髋臼前缘与水平面,约成45°角;髋臼底面轴心线与躯干冠状面的夹角,称为前倾角,具体正常角的度数国外报道平均为17°。
摘要背景:在人工全髋关节置换中,髋臼假体放置角度是否合适对手术临床疗效有着重要意义。
目的:研究人工全髋关节置换后患者不同体位髋臼假体外展角及前倾角变化及其相关影响因素。
方法:选择35例全髋关节置换后患者,其中男21例,女14例,年龄51-75岁,同一患者进行不同体位的X 射线检查,分别为站立位骨盆前后位、站立位骨盆侧位片及卧位骨盆前后位X 射线检查,测量髋臼假体外展角、前倾角等相关角度。
结果与结论:①患者站立位的髋臼假体外展角、前倾角高于卧位°,°;°,°,P < ;②前倾角改变主要与患者骨盆入射角、骨盆倾斜角相关;外展角的改变主要与患者骨盆歪斜角相关;③将髋臼假体外展角(40±10)°、前倾角(15±10)°的角度范围定义为安全区间;④结果表明:全髋关节置换后,站立位与卧位骨盆前后位摄片髋臼假体前倾角及外展角都有一定程度的改变,髋臼角度大小与患者骨盆歪斜角、骨盆入射角、骨盆倾斜角有关。
髋关节角度线

1、股骨颈干角在髋关节正位片上,股骨干和股骨颈轴线的交角。
正常值110-140度,大于140,髋外翻,小于110,髋内翻。
2、股骨颈前倾角髋关节侧位片上,股骨干和股骨颈轴线交角。
新生儿正常35度,成人12-15度,平均12.31度,股骨颈骨折,按此标准复位。
3、shenton线成人髋关节正位片上,闭孔上缘与股骨颈内下缘连线,正常应为平滑曲线,若不连续提示髋关节脱位或者股骨颈错位骨折。
4、Calve线成人髋关节正位片上,髂前下棘下方髂骨外缘级股骨颈外缘连线,正常为光滑曲线,若不连续提示髋关节脱位或者股骨颈错位骨折。
5、Skinner线成人髋关节正位片上,从股骨大转子顶端做股骨纵轴线的垂线,正常应过圆韧带窝或其下方,圆韧带窝直上述两线交点距离约为4-5厘米,若Skinner线超过圆韧带窝,提示股骨颈或大转子错位骨折。
6、Kline线沿股骨颈上缘划线并沿股骨头方向的延长线。
正常此线应切割部分股骨头鉤部,若骨垢位于该线内方,提示股骨头骨垢向下滑脱。
7、Perkin方格骨盆正位片,经过双侧髋臼Y形软骨中心画水平线,再通过两侧髋臼外上缘引其垂线,两侧髋关节被分为四个区域,正常时,股骨头骨垢中心位于内下区域,髋关节发育性脱位时,股骨头骨垢位于外上区域。
8、髋臼角骨盆正位片,双侧Y形软骨中心连线与髋臼面上下缘连线所形成的夹角。
正常时,新生儿30度,1岁以后不应超过25度,2岁20度,成人10度,先天性髋关节脱位时,髋臼变浅,该角度增大。
9、髂骨角髂前下棘和髋臼外上缘连线与Y形软骨水平线的夹角。
新生儿55度,正常值范围43-67度。
10、骨垢角骨盆正位片,通过股骨上端骨垢线的直线,与通过两侧Y形软骨的连线的交角,正常时20-35度,款内翻时角度增大。
11、Sharp角骨盆正位片上,双侧泪滴下缘连线与泪滴下缘与髋臼上缘的连线的夹角,正常35-38度,大于40度可以诊断为髋臼发育不良。
12、CE角即中心边缘角,股骨头中心至髋臼外上缘的连线,与股骨头中心的垂线形成的夹角。
全髋关节置换术中骨盆倾斜角对髋臼假体外展角正确放置的参考意义_张文贤

符 合 《坎 贝 尔 骨 科 手 术 学 》中 适 宜 行 全 髋 关 节 置 换 术 的 手 术 指 征 表 7~1 的 疾 病 。 1.3 排 除 标 准
局 部 或 其 他 部 位 或 全 身 急 性 感 染 ,骨 骺 尚 未 封 闭 , 关节动力及肌力不足。 2 方 法 2.1 手 术 体 位 固 定
44
Chinese J Trad Med Traum & Orthop,Mar 2015,Vol 23,No 3
·临床报道·
全髋关节置换术中骨盆倾斜角对髋臼假体外展角 正确放置的参考意义
张文贤1 范有福 1 王小燕1 王大耀2 吕江宏1
[关 键 词 ] 髋 关 节 置 换 ;骨 盆 倾 斜 角 ;体 位 ;外 展 角 [中 图 分 类 号 ] R687.4 [文 献 标 识 码 ] B [文 章 编 号 ]1005-0205(2015)03-0044-03
对校正组患者进行头尾侧骨盆倾斜测量。将铅垂 线悬挂 于 X 线 发 射 端 与 接 收 板 中 间,移 动 X 线 机,摄 以耻骨联合为中心的正位 X 线片,应用移动式 X 射线 机(型号:AMX-4+,美国)、柯 达 成 像 系 统 及 激 光 打 印 机 (kodak DirectView CR975 system,DryView6800 Laser imager)。量 角 器 测 量 铅 垂 线 与 坐 骨 结 节 连 线 的夹角。 2.3 手 术 方 法
THR手术假体的角度

以身体长轴为参考
病人牢固固定。侧卧位时, 由于骨盆没有固定好,加 上大夫判断臼杯前倾角的 误差,臼杯前倾角不在安 全区的情况很常见。 手术床要水平。纠正头高 脚低和内外侧倾斜 身体后仰时,安放的臼杯 前倾角偏大,外展角偏小 身体前趴时,安放的臼杯 前倾角偏小,外展角偏大
David Beverland教授的经验
很多研究证明,在低位股骨颈和转子间水
平的股骨髓腔的前倾角要大于股骨头的前 倾角。 因此,股骨颈截骨水平较低时要注意这种 前倾角的变化。
臼杯前倾角,横韧带定位
臼杯前倾角的定位
以身体长轴为参考,目测或用专用器械 髋臼缘:股骨颈骨折,髋臼增生变形小的
股骨头坏死等。 横韧带( transverse acetabular ligament , TAL):应用髋臼横韧带定位可以使初次 THA脱位率从3.7% 下降到 1%。髋臼横韧 带横跨骨性髋臼的下界,与盂唇相连。
另外一个例子是髋关节活动受限的患者,
表现为关节活动度受限,联合前倾角减小 甚至后倾,患者多为男性,身材高大,股 骨近端可能有手枪柄样畸形。患者通常有 前方头臼撞击,伴屈髋受限,内旋活动度 很小,外旋活动也可能受限。股骨颈干角 正常或减小,髋关节偏距正常或偏高。盂 唇有钙化的倾向,这类患者通常需要较大 的髋臼前倾角。
臼杯的外展角
髋臼外展角<45°,聚乙烯的平均磨损是0.12 mm/年 (± 0.01 mm/年) ,而外展角>45°,磨损是0.18 mm/年 (± 0.02 mm/年) 髋臼外展角过大(>45°),会导致边缘负荷( edge loading )和磨损增加,磨损微粒可以导致骨溶解和假体 的无菌松动,这既可以发生在硬对软界面上,也可以发生 在硬对硬界面上。 体内和体外的试验证实,如果髋臼的外展角大于55°,金 对金(Metal-on-metal)或(陶对陶ceramic-on-ceramic) 的磨损率增加10~30倍 臼杯外展角过大与高脱位率和复发性脱位密切相关。虽然 大的外展角有利于增加活动度,但是也不推荐髋臼杯的外 展角大于50°,不但增加了脱位的风险,负重面的负荷增 加,而且增加了磨损。
全髋关节置换术中以髋臼横韧带为参照确定髋臼假体的前倾角

全髋关节置换术中以髋臼横韧带为参照确定髋臼假体的前倾角Anteversion of the Acetabular Component Aligned With the Transverse Acetabular Ligament in T otal Hip Arthroplasty 作者:Hideaki Miyoshi,MD,期刊:《The Journal of Arthroplasty CN》 2012年12期如果全髋关节置换术(total hip arthroplasty,THA)时臼杯安放的位置不良,就可能导致术后髋关节脱位、假体磨损率增高、以及假体早期松动等并发症[1-4]。
而如果臼杯安放的位置恰当则可减少上述这些风险,并获得良好的临床效果。
Archbold等[5]报道了1000例连续THA病例,术中均以髋臼横韧带(transverse acetabular ligament,TAL)为臼杯安放位置的参考标志,结果显示术后随访8个月以上时的髋关节脱位率为0.6%。
该研究还发现术中有99.7%的病例可确认TAL,通过使臼杯内下缘与TAL平行即可保证将臼杯准确地安放到前倾角合适的位置。
但在其研究中没有提供对术后臼杯位置的详细评估结果,同时其大部分病例的髋关节发育均正常(936例原发性骨性关节炎,6例髋关节发育不良)。
通过臼杯位置与某一标准骨盆平面[如骨盆前平面(anterior pelvic plane,APP)]之间的关系来判定臼杯位置是否良好时,需要对该技术进行客观评估以验证其有效性。
此外,髋关节发育不良会导致解剖结构的改变,这可能会导致其与正常髋臼TAL相对于APP的角度不同。
在日本,大部分接受THA治疗的病例是由髋关节发育不良导致的继发性骨性关节炎。
本研究针对一组THA病例进行了回顾性研究以探讨臼杯倾斜角度的情况,所有病例于术中均按平行于TAL的位置安放臼杯。
随访时以计算机断层扫描三维重建(3-dimensional reconstruction computed tomography,3D-CT)技术比较髋关节发育不良病例与对照组病例臼杯的前倾角度。
髋关节联合前倾角概念及应用
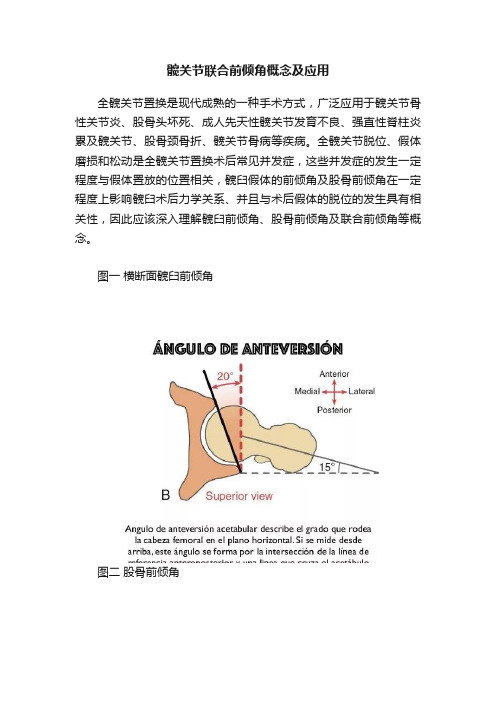
髋关节联合前倾角概念及应用全髋关节置换是现代成熟的一种手术方式,广泛应用于髋关节骨性关节炎、股骨头坏死、成人先天性髋关节发育不良、强直性脊柱炎累及髋关节、股骨颈骨折、髋关节骨病等疾病。
全髋关节脱位、假体磨损和松动是全髋关节置换术后常见并发症,这些并发症的发生一定程度与假体置放的位置相关,髋臼假体的前倾角及股骨前倾角在一定程度上影响髋臼术后力学关系、并且与术后假体的脱位的发生具有相关性,因此应该深入理解髋臼前倾角、股骨前倾角及联合前倾角等概念。
图一横断面髋臼前倾角图二股骨前倾角顾名思义,联合前倾角即股骨侧前倾角和髋臼侧前倾角之和。
既往研究认为只要髋臼杯假体和股骨侧假体的前倾角之和在一定范围内就能满足日常生活活动的范围。
联合前倾角的安全范围各学者理解略有不同,认为在25度-50度之间或者37度+/-12度。
联合前倾角之和在此范围内被认为是合理。
联合前倾角的应用多见于发育不良的髋关节患者,成人髋关节发育不良患者常存在股骨侧畸形(见下图),可能存在股骨前倾角40度、50度或更大,髋臼后倾、骨盆发育不良、脊柱侧弯等可能性。
先天性髋关节发育不良患者,例如CROWN3、4型患者,在进行髋臼侧置换时,可能存在骨质缺损、因此臼杯假体的放置往往是放在骨质最好、最稳定的部位,因此在一定程度可以忽视髋臼前倾角,此时可使用股骨前倾可调节假体,通过调节股骨侧假体的前倾角,从而使联合前倾角在合理的范围。
术中判断联合前倾角方法:髋关节复位后,伸髋0°,屈膝90°,大腿与地面平行,从头侧观察,内旋大腿使股骨假体颈与髋臼杯假体平面垂直(股骨头假体边缘与内衬边缘平行,股骨头假体前部和后部外露面积相等),此时小腿与水平面所成的角度(髋关节内旋的角度)即为联合前倾角髋关节复位后,伸髋0°,屈膝90°,大腿与地面平行,从头侧观察,内旋大腿使股骨假体颈与髋臼杯假体平面垂直(股骨头假体边缘与内衬边缘平行,股骨头假体前部和后部外露面积相等),此时小腿与水平面所成的角度(髋关节内旋的角度)即为联合前倾角。
全髋关节置换中C臂X射线机移位测量髋臼前倾角及外展角

全髋关节置换中C臂X射线机移位测量髋臼前倾角及外展角陈军;伏鹏;王旭刚;张军;高明;黄河;王守刚【摘要】BACKGROUND:In total hip arthroplasty, the accurate placement of the acetabulum is needed to guarantee the survival rate of the prosthesis and improve the prognosis. In order to ensure the accurate placement of the acetabulum, the accurate measurement of the abduction angle and the anteversion angle of the acetabulum is needed. OBJECTIVE:To investigate the application value of C-arm X-ray displacement measurement of acetabular anteversion angle and abduction angle in total hip arthroplasty. METHODS:Total y 63 cases undergoing total hip arthroplasty were divided into two groups according to their wil . Patients in the control group (n=30) were implanted with traditional acetabular prosthesis locator. Patients in the observation group (n=33) were implanted with acetabular prosthesis after C-arm X-ray displacement measurement. Acetabular anteversion angle, abduction angle and pelvic inclination were measured before, during and after arthroplasty. Acetabular anteversion angle and abduction angle were measured in both groups after arthroplasty. Pain score and hip function Harris score were recorded in both groups at different time points. RESULTS AND CONCLUSION:(1) No significant difference in acetabular anteversion angle, abduction angle and pelvic inclination was detected before, during and after arthroplasty (al P>0.05). (2) No significant difference in abduction angle was determined between the two groups after arthroplasty (P>0.05),but acetabular anteversion angle was significantly smal er in the observation group than in the control group (P<0.05). (3) At 7 days after arthroplasty, Visual Analog Scale scores were less in the observation group than in the control group (P<0.05). (4) Compared with that before arthroplasty, Harris score was significantly higher after arthroplasty in both groups (P<0.05). Harris score was higher in the observation group than in the control group at 3 and 12 months after arthroplasty (P<0.05). (5) Results indicated that during total hip arthroplasty, C-arm X-ray machine can measure acetabular anteversion angle and abduction angle, and effectively correct pelvic inclination, internal and external rotation, abduction and adduction, improve the accuracy of acetabular cup placement and the quality of replacement surgery, and improve the prognosis of the patients.%背景:全髋关节置换术中,需要对髋臼假体进行准确的置入,以保证假体的生存率,提高预后效果。
髋臼四边体骨折安全置钉角度及范围的测量

髋臼四边体骨折安全置钉角度及范围的测量高剑锐; 刘苏熠; 冯德宏; 丁育健【期刊名称】《《实用临床医药杂志》》【年(卷),期】2019(023)003【总页数】3页(P22-23,32)【关键词】四边体; 骨折; 髋臼; 解剖; 置钉角度【作者】高剑锐; 刘苏熠; 冯德宏; 丁育健【作者单位】江苏省无锡市人民医院骨科江苏无锡 214000【正文语种】中文【中图分类】R683髋臼内侧壁四边体的骨折需要进行解剖复位,防止骨关节炎、股骨头坏死等相关并发症[1]。
髋臼是由髂、坐、耻三骨组成的合成体。
由于髋臼的深层解剖位置及其与邻近结构的复杂解剖关系,髋臼四边体的骨折固定困难,主要因为髋臼在四边体处较薄,螺钉有植入髋臼的风险,而螺钉可固定的范围主要是耻骨上支,骨盆的髋臼后壁即四边体的后缘,但术中螺钉固定的范围及角度有一定盲目性。
本研究在CT图像上测量四边体后缘螺钉植入的角度与范围,防止螺钉植入髋臼内,旨在为四边体骨折手术固定提供一定帮助,现报告如下。
1 资料与方法1.1 一般资料随机选取100例采用3 mm层厚CT扫描骨盆的患者,男64例、女36例,年龄17~89岁,平均46.9岁,要求无骨盆畸形、骨盆破坏,且图像显示清楚。
1.2 测量方法本研究数据采用Images 6.0图像分析软件进行显示及测量。
以Images 6.0图像分析软件打开CT图像后,选择横切位的图像进行测量。
取髋臼切面图像的中心图像,根据髋臼轴心线将髋臼分成前、后两部分,通过髋臼的轴心线与四边体的相交点(A点)测量3个指标: ① A点与髋臼后缘相切的线与四边体内侧面的夹角,反复测量3次,取平均值; ② A点到四边体后缘的距离; ③ 该层面的四边体的宽度。
1.3 统计学处理应用SPSS 24.0 统计学软件进行数据分析,计量资料以形式表示,男、女组之间的置钉角度及四边体宽度的比较采用独立样本t检验,以P< 0.05为差异有统计学意义。
骨科精读手术技巧:X线测量THA术后髋臼假体前倾角!

骨科精读手术技巧:X线测量THA术后髋臼假体前倾角!髋臼假体位置的准确测量对于评估全髋关节置换术后的预后具有重要意义。
平片和CT扫描已被用来评估它的位置。
结果表明,使用CT可以准确评估部件的位置;然而,由于CT扫描昂贵且使患者暴露在大量辐射中,x光平片仍被广泛使用。
前倾角为降低THA术后的脱位率,Lewinnek提出臼杯安全区的概念:影像学前倾角(15±10°),外展角(40±10°),在安全区内的脱位率为1.5%,在安全区外的脱位率为6.1%,虽有争议但得到大多数学者认可。
(4)前倾角x线测量方法1.Lewinnek’s method:D1是垂直于髋臼假体长轴绘制的椭圆的短轴距离;D2是它的最大直径(图1)(anteversion=arcsin[D1/D2])2.Widmer’s method:S是椭圆的短轴,TL是构件沿短轴投影横截面的总长度。
这种方法对S/TL值在0.2和0.6之间显示出线性相关性(图2)。
Version = ar csin (S/TL) = 48.05×(S/TL)–0.3 (if 0.2<S/TL<0.6)3.Liaw’s method:β是臼杯的长轴(从A点到B点的直线)和连接椭圆顶点和长轴端点的线(从A点到C点的线)形成的角度(图3)。
4.Pradhan’s method:D是臼杯椭圆长轴上的最大距离。
绘制一条垂直于长轴并与构件边缘相交的直线,从纵向直线总距离的五分之一的点开始。
P是沿这条垂直线从纵线到边缘的距离(图4)(anteversion = arcsin (P/0.4D)5.Woo and Morrey’s method:这种方法使用cross-table侧位片来测量。
这种方法不需要方程,并区分前倾和后倾。
该角度是直接测量垂直于工作台的直线和切向臼杯开口面的直线之间的角度。
这个角度被定义为从cross-table横向视图的前倾角。
髋臼假体角度的定义、测量方法和临床意义

髋臼假体角度的定义、测量方法和临床意义
吕明;周一新;柳剑;杨德金
【期刊名称】《中国骨与关节外科》
【年(卷),期】2013(006)001
【摘要】全髋关节置换术已成为治疗髋关节晚期疾病的主要手术方法,其长期效果主要与医师手术技术、假体设计和材料及患者3方面因素有关。
髋关节假体位置和角度对全髋关节置换术后的长期效果有重要影响,假体位置和角度不良可以造成撞击、脱位和磨损增加等,而假体安放的准确性与医师操作有直接关系。
本文着重就全髋关节置换术中髋臼假体角度的定义、测量方法及其临床意义进行文献综述。
【总页数】7页(P73-79)
【作者】吕明;周一新;柳剑;杨德金
【作者单位】
【正文语种】中文
【相关文献】
1.髋臼假体角度与全髋关节置换术后脱位相关性研究 [J], 陈理端;赖欢乐;刘东光;曾杏新;敖瑞苓
2.全髋关节置换术中骨盆旋转对髋臼假体角度的影响 [J], 高升焘;万连平;张鹏;杜建春;孔杰;刘泽淼;林均馨;纪伟
3.骨盆旋转对全髋关节置换术中髋臼假体安放角度的影响 [J], 闵令田; 翁文杰
4.髋臼假体置入角度对髋关节功能的影响 [J], 范广; 向川
5.陶瓷-陶瓷髋关节置换术髋臼假体放置角度对中期临床疗效的影响 [J], 郭广星
因版权原因,仅展示原文概要,查看原文内容请购买。
髋关节假体置换中股骨头直径及髋臼前倾角的作用★△

髋关节假体置换中股骨头直径及髋臼前倾角的作用★△张江涛;尚延春;吴富源;曲广运【期刊名称】《中国组织工程研究》【年(卷),期】2013(000)030【摘要】背景:后脱位在人工髋关节置换后并发症中发生率仅次于假体松动,严重影响髋关节的稳定性。
目前在临床研究中股骨头直径及髋臼前倾角对髋关节稳定性的影响尚存争议。
目的:探讨股骨头直径和髋臼前倾角在人工髋关节置换后对髋关节稳定性的影响。
方法:在尸体骨上测量全髋关节置换后影响髋关节后向不稳定的股骨头直径和髋臼前倾角。
前倾角在计算机导航引导下安装在0°-20°,其中每个间隔为5°。
分别应用直径为28,32,36 mm的股骨头进行实验,观察髋关节屈曲90°内收0°以及屈曲90°内收30°时引起脱位的内旋角度。
结果与结论:当髋臼臼杯前倾角从0°增加到15°时,导致髋关节脱位的髋关节内旋角度随股骨头直径增加而增加(P <0.05)。
当髋臼臼杯前倾角度从15°增加到20°时,导致髋关节脱位的髋关节内旋角度随股骨头直径增加而增加的趋势不明显。
在髋关节屈曲90°内收0°时,当髋臼臼杯前倾由15°增加到20°,股骨头直径36 mm组相对于28 mm和32 mm组有更高的稳定性(P <0.01);当髋臼前倾角度大于10°时,股骨头直径32 mm组与28 mm组相比具有更好的稳定性(P<0.05);当髋臼前倾角小于10°时,此种区别不是很明显。
当髋关节屈曲90°内收30°,股骨头直径36 mm组相对于28 mm和32 mm组有更高的稳定性(P<0.01);当髋臼前倾角度大于10°时,股骨头直径32 mm组与28 mm组相比具有更好的稳定性(P<0.05);当髋臼前倾角小于10°时,此种区别不是很明显。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
髋臼假体术中角度的定位方法
髋臼假体术中角度和术后影像学结果的关系
髋臼假体的角度是影响全髋关节置换术后功能和生存率的重要因素,良好的假体定位可以减小人工全髋关节和金对金表面髋关节假体发生脱位、撞击和磨损的风险。
然而,目前对于髋臼假体角度的安全范围还存在一定的争议。
在不同的情况下,髋臼假体角度(包括外展角和前倾角)的测量方式均有所不同。
Murray 认为髋臼假体角度的测量主要三种方式,分别是术中测量、解剖测量和影像学测量。
虽然这些测量方法获得的定位角度有所不同,但他们彼此之间均以非线性的方式存在一定的相关性。
髋臼假体标准角度测量一般通过借助术后卧位骨盆平片,但由此得到的外展角和前倾角就会与术中的测量值产生差异。
其原因在于,首先,前倾角和外展角参照骨盆的测量方式不同,其次,骨盆位置参照的坐标系亦有所差异。
在临床实际工作中,骨盆的实际轴线或力线并不是总和测量的轴线一致。
放射学测量时要参考平片,但因为骨盆通常处于过伸位,此时骨盆的实际纵轴并不是总和平片一致。
在手术开始之前,术者常常将骨盆置于相对于手术床的中立位,使骨盆的参照平面和手术床的参照平面平行,最终骨盆能获得充分固定的同时处于中立的位置。
术者在术中将臼杯打入髋臼窝的时候,仍需要再次确认骨盆处于中立位,这样假体才能获得相对正确的定位。
如果骨盆在手术开始的时候就没有处于中立位,那么在打入臼杯的时候就有可能产生偏移。
目前大多数的文献对目前髋臼假体的理想放射学定位进行了描述,但对于如何获得理想的术中定位却甚少提及。
Hill 等在术中打入髋臼假体后拍摄的术中图像和术后假体外展角的放射学结果进行了比较,结果发现两者角度的平均差异为 13 度,因此作者认为,要想获得理想的放射学角度,应在术中适当减小假体的外展角度。
在目前关于髋臼假体定位的放射学研究中,即使是有经验的髋关节医生获得的结果也有着很大的差异。
这意味着,要获得特定的目标角度对于大多数病例来说可能难以实现。
除此以外,如果髋臼假体定位的放射学角度出现偏差时,也难以确定这种偏差是源于术者放置错误还是骨盆体位的错误,亦或是两种错误同时存在。
来自英国 Headington 的 Nuuffield 骨科中心的 G. Grammatopoulos, MRCS 等对术中髋臼假体角度进行了测量,以明确假体术中定位结果和放射学结果的差异,及导致这种差异的影响因素。
原文发表于 2014 年 10 月出版的 Bone Joint J第 96B 期上。
作者对来个两个医疗中心的连续 67 例初次全髋关节置换和金对金表面置换的病例进
行了前瞻性研究。
纳入标准为原发性骨性关节炎且没有严重旋转或固定屈曲畸形,ASA Ⅰ级和Ⅱ级的病例。
其中 52 例(78%)行人工全髋关节置换术,15 例(22%)行金对金表面髋置换术。
40 例臼杯使用了聚乙烯内衬,27 例使用了骨水泥内衬。
髋臼假体的术中测量采用立体摄影测量法,这种测量法可以通过立体成对图像进行三维测量。
每组图片上均有相同的参照点,以此确定三维坐标和定位,并使用定制软件进行测量。
通过定位臼杯打入器上特定的参照点来进行术中定位测量。
两部照相机相互呈 90 度角来拍摄术野画面。
包括 12 个球形标记物在内的定位架置于手术台上患者的上方,再由不同角度
的相机拍摄同一区域的画面,然后将移去定位架,从而对测量值进行校准(图1)。
此后所有的测量均在以手术台为标准的坐标系中进行。
然后常规实施手术,打入臼杯后,将打入器和拉钩仍留在原位以便进行测量(图 2)。
术后再对假体角度的放射学结果进行测量。
图 1 立体成对图像可见定位架。
绿色阴影区域代表了虚拟放射学检查时片盒的位置。
图 2 如图所示为全髋关节置换的术中测量。
平均外展角和前倾角分别为 43 度和 19 度,虚拟放射学角度在术中根据患者术后可能的体位模拟测量。
放射学测量和术中测量的外展角和前倾角差值分别为 5 度和 8 度。
虚拟放射学和术中外展角和前倾角的平均差值分别为 3 度和 -6 度。
虚拟放射学结果和术后放射学结果外展角和前倾角的差值为 1 度和 -2 度,这说明在臼杯置入到术后放射学检查期间骨盆位置发生了变化。
本研究说明,为了获得特定的髋臼假体的角度,术者应在术中将外展角比目标值减小5度,前倾角增加8度。
臼杯的术后放射学角度会出现较大的变异性,这种变异性一方面来自臼杯置入时定位的变异,另一方面则源于术后放射学检查期间骨盆位置发生的变化。
